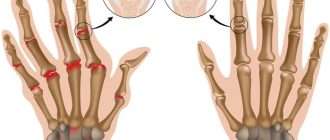
Остеомиелит: гематогенный, посттравматичный, огнестрельный
Остеомиелит — это инфекционное воспаление всех элементов кости: костного мозга, эндоста, компактной и губчатого вещества, периоста, а также прилегающих мягких тканей.
Остеомиелит возникает при попадании в костный мозг патогенных микроорганизмов, которые размножаются, если есть для этого благоприятные условия. Сама кость определенное время достаточно устойчива к микрофлоре и, конечно, поражается вторично.
Различают остеомиелит гематогенный, посттравматический, огнестрельный, послеоперационный. По клиническому течению его делят на острый и хронический.
Гематогенный остеомиелит
Гематогенный остеомиелит чаще встречается у детей (2-5 лет) и локализуется преимущественно в метафизарных участках длинных костей. Возбудителем остеомиелита может быть любой микроорганизм, который попадает в кость из первичного очага, как правило, из полости рта или миндалин (после ангины). Однако предпосылкой развития остеомиелита является сенсибилизация и сниженная иммунореактивность организма ребенка, а иногда местные факторы (травма, переохлаждение, переутомление и т.д.). По Т. П. Краснобаеву, существует молниеносная токсическая форма остеомиелита, которая в течение нескольких дней может закончиться смертью ребенка, септикопиемическая форма, при которой одновременно возникает процесс в нескольких костях, и местная форма.
Клинические симптомы гематогенного остеомиелита
Местный гематогенный остеомиелит начинается остро с очень высокой (до 40 ° С) температуры тела и возникновения местной боли. Ребенок не спит, плачет. В первый день других клинических признаков воспаления может не быть, за исключением усиления местной боли во время постукивания по кости. В этом периоде важным средством ранней диагностики является локальная электротермометрия и остеотонометрия (определение внутрикостного давления).
Клинические симптомы нарастают постепенно, в течение нескольких дней: появляется отек пораженного сегмента конечности, локальная гипертермия и защитная анталгическая контрактура. Резко увеличивается лейкоцитоз со смещением лейкоцитарной формулы влево, а также скорость оседания эритроцитов. На обзорных рентгенограммах в первые 2 недели патологических изменений в кости не видно. После 7-10-го дня болезни с помощью компьютерной томографии в увеличенном виде определяют очаги по сравнительной плотностью костной ткани. Локализацию очага можно определить также с помощью ультразвуковой эхолокации, локальной электротермометрии или дистанционной термодиагностики (тепловизор).
Если ребенка интенсивно не лечить, то процесс прогрессирует: очаг увеличивается в размерах, распространяется вдоль кости и в стороны, развивается тромбоз сосудов и некроз кости. Клинически появляется местная гиперемия на фоне отека и инфильтрации тканей, боль и температура не уменьшаются, ребенок истощается и общее состояние ее очень тяжелое. И только после самовольной декомпрессии кости (прорыва гнойника под надкостницу) ребенок впервые глубоко заснет. С прорывом гнойника острые явления постепенно стихают, и процесс переходит в хроническую форму. Тогда определяют местную флюктуацию. Если поднадкостничный гнойник своевременно не раскрыть, то он может отслоить грубую надкостницу на значительном протяжении кости, прорваться в мягкие ткани с образованием межтканной флегмоны, а затем — на поверхность кожи в виде свища. Одновременно начинают преобладать продуктивные процессы в кости. Появляются, периостальные наслоения, и четко начинают отмежевываться участки здоровой и омертвелой костей. Резорбция проходит по зонам, где сосуды во время зажигания не затромбировались, и сохранилось кровоснабжение, образуется клеточный грануляционный вал и костные секвестры. На рентгенограммах выявляют явления периостита, дефекты костной ткани, охвачены зоной склероза, секвестры т.д. Расплавления свободных секвестров под влиянием лизосомальных ферментов и функционирования свища могут продолжаться бесконечно долго. Свищи закрываются и открываются, воспалительный процесс может рецидивировать.

Гематогенный остеомиелит: этапы
Лечение гематогенного остеомиелита
Лечение больных гематогенным остеомиелитом следует начинать как можно скорее, в условиях стационара, чтобы остановить воспалительный процесс на ранней стадии и не допустить значительной деструкции костной ткани. Больному иммобилизуют конечность, назначают антибактериальную терапию (остеотропные широкого спектра действия антибиотики, сульфаниламиды), десенсибилизирующую и иммунную — пассивную (антистафилококковую плазму, гаммаглобулин т.п.) и активную (продигиозан, лизоцим, метилурацил), детоксикационную терапию и общеукрепляющее лечение.
Исследуют чувствительность микрофлоры к антибиотикам миндалин, а затем из очага. Если в течение 4-5 дней не удается остановить прогрессирование процесса (боль и температура не уменьшаются, нарастает лейкоцитоз), то целесообразно (в стадии экссудации) сделать раннюю операцию: несколько фрезовых дырчатых отверстий в предполагаемой области очага кости и зашить рану мягких тканей. Если при этом обнаруживают гной, то рану дренируют.
Декомпрессионная трепанация уменьшает внутрикостное давление и боль, предупреждает распространение процесса в кости, а через сделанные отверстия можно подвести систему для постоянного капельного внутрикостного введения антибиотиков и антисептиков или промывную систему к затуханию процесса. Субпериостальный гнойник вскрывают, промывают и рану дренируют. Более широких вмешательств в остром периоде не применяют, чтобы не генерализировать гнойного процесса.
При хроническом гематогенном остеомиелите и его рецидивах наряду с консервативной терапией, в том числе с изготовлением аутовакцины, проводят секвестрэктомию, фистулонекректомию, радикальные резекции кости в пределах здоровых тканей с применением костной пластики. Чтобы обеспечить радикальность перед операцией, обязательно следует делать контрастную фистулографию и вводить красящее вещество (бриллиантовый зеленый, метиленовый синий), чтобы определить ход свища, возможные разветвления в мягких тканях и т.д.
Основной задачей оперативного лечения является радикальное удаление гнойного очага, чтобы обеспечить заживление раны первичным натяжением.
Внутрикостный абсцесс Броди
Это ограниченное небольшой очаг некроза эпифизарного участка кости (чаще большеберцовой) с его резорбцией и образованием полости, а иногда — микросеквестров. Возбудителем, как правило, является маловирулентный стафилококк.
Клинически абсцесс Броди может себя не проявлять годами. Больной только после перегрузки конечности может чувствовать локализованную тупую ноющую боль. При осмотре особых изменений не обнаруживают. Иногда констатируют реактивный синовит прилегающего коленного сустава. Основным средством диагностики является рентгенологическое и томографическое исследование. Компьютерная томография дает наиболее полную информацию: глубину залегания, размеры очага и плотность окружающих тканей, что очень важно для проведения радикальной операции — некрэктомии. Иногда после некрэктомии применяют тампонаду полости губчатым костным аллотрансплантатом или матриксом. Операцию во всех случаях заканчивают зашиванием раны наглухо.
Склерозирующий остеомиелит Гарре
Он развивается при маловирулентной микрофлоре и измененной реактивности организма. Чаще процесс локализуется в большеголенной кости, поражая почти весь диафиз, реже в бедренной или плечевой. Воспалительный процесс имеет первично-хроническое течение, ведущий к огрубению и деформации кости. Лишь иногда бывает незначительное повышение температуры тела и лейкоцитоз. Боль имеет разлитой характер и возникает после физической нагрузки конечности.
На рентгенограммах выявляют характерные признаки: огрубение и склероз коркового вещества кости, отсутствие рентгенологической структуры костной ткани, периостальные наслоения и сужение костно-мозговой полости. Структура склероза может быть мозаичной, однако без признаков ограниченных очагов некроза или секвестров. Лечение только комплексное, консервативное.
Посттравматический и огнестрельный остеомиелит
Посттравматический остеомиелит очень тяжелым гнойным осложнением открытых переломов и огнестрельных ранений костей.
Частота гнойных осложнений зависит от тяжести и локализации повреждения мягких тканей и кости, степени инфицирования раны и вирулентности микрофлоры, а также от качества первичной хирургической обработки и лечения больного. Особенно опасной для открытых переломов является внутрибольничная инфекция, при которой микрофлора, как правило, не чувствительна к большинству антибиотиков. Поэтому больных нужно класть в чистую палату, строго соблюдать правила асептики и оберегать рану от вторичного инфицирования.
Остеомиелит всегда начинается с нагноения раны после несовершенной первичной хирургической обработки. При правильном дальнейшем лечении оно не всегда приводит к остеомиелиту, так как кость достаточно стойка к инфицированию. Если допустить нагноение кости, то воспалительный процесс прогрессирует, и острый посттравматический остеомиелит переходит в хронический.
Клинические симптомы посттравматического остеомиелита
Острый остеомиелит характеризуется повышением температуры тела до 39-40 ° С, ухудшением общего состояния больного, сна и аппетита, увеличением СОЭ и лейкоцитоза со смещением лейкоцитарной формулы влево, уменьшением содержания гемоглобина в крови и т.д.
Местно остеомиелит проявляется отеком и инфильтрацией, значительным выделением гноя, дряблыми грануляциями, обнажением костных отломков в ране без признаков продуктивного процесса. Посттравматический остеомиелит, как правило, ограничивается зоной открытого перелома костей и только при многооскольчатых переломах может захватывать значительные участки. Если не принять соответствующие меры, то это приводит к межтканевым гнойникам, тромбофлебиту, а иногда к сепсису. Инфекции неклостридиевой природы ведут к развитию тромбозов, некроза и распада мягких тканей, тяжелого токсикоза, который угрожает жизни больного.
При хроническом посттравматическом остеомиелите все острые явления постепенно проходят, улучшаются местные и лабораторные показатели воспаления и общее состояние больного. Преобладают пролиферативные процессы в ране, которая медленно уменьшается в размерах, и формируются устойчивые свищи, которые долго не заживают.
Деструктивные изменения в кости рентгенологически выявляются не ранее, чем через месяц после травмы. Поражение кости может ограничиваться концами отломков, иногда с формированием ложного сустава или дефекта кости. В тяжелых случаях рентгенологически через несколько месяцев проявляется массивное, неправильной формы огрубение периоста, склерозированные секвестральные «коробки», зоны просветления и разной формы и величины костные секвестры или дефекты кости, признаки остеопороза и остеолиза.
Хронический остеомиелит со значительной деструкцией кости и свищем, которая длительно существует, вызывает общие нарушения в организме больного (дефицит массы тела, анемию, гипопротеинемию, понижение имунореактивности, амилоидоз печени и почек) и местные: трофические расстройства, дерматит, инфекционную экзему, раковое перерождение в области свища.
Лечение посттравматического остеомиелита
Чем раньше начать борьбу с раневой инфекцией, тем больше вероятность успеха лечения и ликвидации гнойно-воспалительного процесса в ране.
Основой современного комплексного лечения больных с открытыми повреждениями костей, которые осложнились нагноением и остеомиелитом, есть 5 основных принципов (А. В. Каплан с соавт., 1985). Первый принцип — это воздействие на местный очаг инфекции. Очищают гнойный очаг от некротических тканей, инородных тел и свободных костных отломков, то есть проводят отсроченную или повторную хирургическую обработку раны. Чем тяжелее местные нарушения тканей и общее состояние больного (интоксикация), тем быстрее следует проводить радикальное хирургическое вмешательство.
После механической очистки раны в пределах здоровых тканей операцию заканчивают многократной ее промывкой или пульсирующей струей (М. И. Кузин, Б. М. Костючонок и др.), растворами антисептиков с антибиотиками и вакуум-аспирацией (М. К. Панченко, Н. М. Маметовой и др.).
С целью обезвреживания остатков микрофлоры после промывания раны в 1972 коллективом кафедры травматологии и ортопедии Львовского медицинского института разработан метод ультразвуковой обработки остеомиелитических очагов и гнойных ран. Полость раны заполняют раствором фурацилина (1: 5000) с антибиотиками, в который погружают конец волновода ультразвукового аппарата (УРСК-7Н). Под влиянием ультразвуковых колебаний рана механически очищается, и количество микрофлоры на 1 г ткани резко уменьшается. Микробиологическим исследованием (А. Я. Ухов, Я. Е. Яцкевич, В. С. Петрус и др.) установлено бактериостатическое и бактерицидное влияние ультразвука на микрофлору.
На основе клинико-экспериментальных исследований (А. П. Олекса, 1974) произведен оптимальный режим ультразвуковой обработки с тем, чтобы озвучивание не было вредным для живых тканей раны и сохраняло разрушительное действие для микрофлоры. Озвучивание проводят с резонансной частотой 26 кГц мощностью 2 Вт х см^2 в режиме «Скальпель» при амплитуде колебаний от 0,05 до 0,06 мм и настройке в резонанс при силе тока 4-6 мА. Расстояние между кончиком волновода и раной не может быть меньше 3 мм. Оптимальная экспозиция 15-20 с на 1 см2. Суммарная одноразовая экспозиция зависит от размеров раневой поверхности, но не должна превышать 5-7 мин.
В случае необходимости в конце операции после озвучивания налаживают активную систему «приток — отток» для постоянного орошения раны (в течение 1-2 недель) антисептическими растворами с антибиотиками.
Успех операции в значительной степени зависит от ее радикальности. Если возникают осложнения (некроз кожи, нагноение раны и т.д.), местное лечение продолжают на тех же принципах. Для лечения по поводу гранулирующих ран с успехом используют лазерное облучение слабомощным гелий-неоновым оптическим квантовым генератором (лазером типа ЛГ-75), которое уменьшает отек тканей, улучшает биоэнергетические процессы, гранулирования и эпителизацию раны.
Второй принцип — это спокойствие, которое следует создать надежной прочной фиксацией сломанных костей. Наиболее эффективным методом фиксации отломков применение стабильного внеочагового остеосинтеза компрессионно-дистракционным аппаратом (Илизарова, Калнберза). Если общее состояние больного не позволяет это сделать сразу, то конечность после операции фиксируют временно мостовидной гипсовой повязкой, а аппарат накладывают во второй этап. Гипсовой повязкой ограничиваются также в тех случаях, если в кости остается металлоконструкция, которой фиксируются отломки при первичной хирургической обработке открытого перелома.
Третий принцип — это воздействие на микрофлору путем применения антибактериальной терапии. Назначают антибиотики с учетом чувствительности к ним микрофлоры местно (орошения, обкалывание раны), внутримышечно, внутрикостного или внутривенно (внутриартериально). Внутриартериальное введение антибиотиков наиболее эффективно потому, что позволяет создать максимальную концентрацию их в костре.
В последнее время стали применять (Р. Т. Панченко с соавт., В. М. Лирцман и др.) эндолимфатическое введение антибиотиков, особенно по поводу гнойных процессов нижней конечности (во II межпальцевых промежутке).
Вместе с антибиотиками больным назначают сульфаниламидные средства, которые действуют как синергисты. Своевременное применение антибактериальной терапии в надлежащих дозах позволяет патогенетически влиять на воспалительный процесс. Хорошие результаты дает озвучивание гнойного очага с применением антибактериальных средств при пере связок ран.
Четвертый принцип — это воздействие на организм больного с целью улучшения общего состояния (детоксикации) и повышение иммунореактивности. Больным проводят инфузионную терапию: внутривенное капельное переливание 5% раствора глюкозы, полиглюкина, гемодеза, нативной плазмы и белковых препаратов, по 100-150 мл свежецитратной крови. Парентерально вводят витамины, особенно аскорбиновую кислоту и витамины группы В, назначают полноценное, богатое белками и витаминами питание. Целесообразно рекомендовать общие неспецифические биостимуляторы (жень-шень, элеутерококк, мумие и т.д.). Одновременно больным проводят сначала пассивную иммунизацию переливанием антистафилококовой плазмы и введением гамма-глобулина, а затем активно — анатоксином с целью выработки организмом собственных антител. Наиболее эффективно применение курса аутовакцины, изготовленной из микрофлоры гнойного очага больного.
Пятый принцип — раннее использование методов восстановительной терапии и реабилитации больных. По мере угасания воспалительного процесса больным назначают ЛФК, массаж мышц, физиотерапию, а в компрессионно-дистракционном аппарате рекомендуют движения в суставах и дозированная нагрузка конечности.
Подавляющее большинство больных хроническим остеомиелитом можно вылечить только оперативно, но обычно лечение начинают с консервативных средств, которые являются подготовкой больного к операции и первым этапом в комплексном лечении остеомиелита.
По К. С. Тернову (1979), показаниями к исключительно консервативному лечению являются: диффузные формы и небольшие внутрикостные полости без выраженного склероза, осложнения, которые являются противопоказаниями к радикальной операции, консервативное лечение, которое во время предоперационной подготовки является эффективным, и поэтому его можно продолжать.
Консервативное лечение включает средства общего воздействия на организм (инфузионная детоксикационная терапия, полноценное, богатое витаминами питание, десенсибилизирующие и анаболических средства (метандростенолон, ретаболил, пентоксил т.п.), переливания крови и белковых препаратов, иммунокорректоров (гамма-глобулина), антистафилококовой плазмы, аутовакцины т.п.); антибактериальную терапию с применением сульфаниламидных препаратов, антибиотиков, к которым чувствительна микрофлора; воздействие на очаг с целью уменьшения воспалительного процесса, гнойных выделений и ликвидации свища.
Для этого делают промывание раны антисептическими растворами с антибиотиками (хлоргексидин, перекись водорода и т.д.), ультразвуковую кавитацию, инстилляции антибиотиков и протеолитических ферментов, физио- и бальнеотерапию (кварц, УВЧ, парафиновые аппликации и т.п.).
Оперативное вмешательство
Это второй этап. Чтобы выполнить радикальную операцию, сначала следует окрасить (2% раствор бриллиантового зеленого или 2% раствор метиленового синего) свищ и гнойно-некротическое очаг с возможными его разветвлениями, обескровить сегмент конечности и иметь сухое операционное поле (отсасывание во время операции вакуум-аппаратом промывных растворов антисептиков).
Хирургическое лечение предусматривает ликвидацию гнойно-некротического очага и восстановление целости кости. Среди многих способов ликвидации костной полости после радикальной операции оптимальным следует считать применение костной пластики. Трансплантат способствует восстановлению или улучшению структуры пораженной кости, обеспечивает надежное угасание воспалительного процесса и предупреждает возможность возникновения патологического перелома, а также стимулирует репаративный процесс, если он замедлен. При ложном суставе и дефекте кости, как правило, проводят свободную костную пластику (ауто, алоспонгиозою, корково-губчатым аутотрансплантатом т.п.) или пластику корково-губчатым трансплантатом на мягкотканной ножке. Если есть дефекты кости, применяют операцию по Илизарову: остеотомию с перемещением фагмента кости в сторону дефекта с помощью компрессионно-дистракционного аппарата. Учитывая травматичность операции, некоторые из хирургов оперируют больного в два этапа: сначала производят радикальную секвестрнэкректомию, а после заживления раны восстанавливают целость кости одним из указанных способов. Лишь небольшие полости в кости заполняют трансплантатом одномоментно.
Операцию заканчивают озвучиванием и дренированием операционной раны, которые способствуют лучшему заживанию и ликвидации остаточного инфицирования.
Третий этап — послеоперационное лечение больного, которое включает общие и местные средства. Общее лечение такое же, как и в остром периоде остеомиелита.
Местное лечение направлено на заживление раны. Для этого в ирригатор вводят растворы остеотропных антибактериальных средств и следят за активным отсосом содержимого раны. Каждые два-три дня исследуют содержимое бактериологически, что является ориентиром течения заживления и целенаправленного лечения. Через 7-10 дней ирригатор удаляют. В случае необходимости после операции налаживают регионарную внутриартериальную инфузию растворов антибиотиков.
Полноценное комплексное лечение позволяет ликвидировать очаг остеомиелита и достичь восстановления целости кости. В случае рецидива гнойно-некротического процесса больного приходится оперировать повторно.
Ортопедия и травматология остеомиелит лечение
Остеомиелит. Клиника и лечение
Остеомиелит — это гнойный воспалительный процесс кости, вызванный гноеродными микроорганизмами. Наиболее часто высеваемой бактерией при гематогенном диссеминировании является золотистый стафилококк. В случаях остеомиелита, развившегося контактным путем из близлежащей раны, чаще всего высевается смешанная флора.
Существуют три типа остеомиелита: гематогенный остеомиелит, контактный остеомиелит, развивающийся вторично от инфицированной раны, например при открытом переломе, и остеомиелит, связанный с поражением периферических сосудов.
При гематогенном остеомиелите инфекция локализуется в метафизе и затем из него по субпериостальному пространству распространяется по всей кости. При контактном остеомиелите инфекция чаще всего остается в месте первоначального инфицирования.
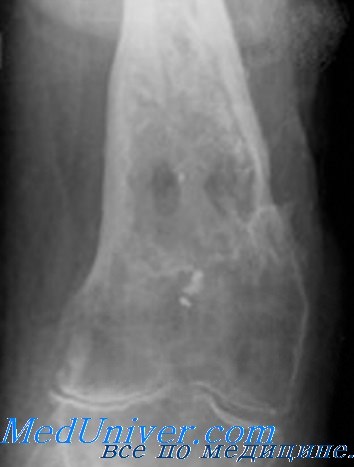
Гематогенный остеомиелит характерен для детей и приводит к деструкции метафиза, где расположены зоны роста. Этот тип остеомиелита чаще всего развивается в проксимальном отделе большеберцовой и дистальном отделе бедренной кости. Он может наблюдаться после незначительного инфицирования кожи, являющейся источником бактериемии.
Разрушенная кость лизируется остеокластами. При нарушении циркуляции формируется секвестр, который отделен от окружающей декальцинированной кости и на рентгенограмме на фоне окружающей нормальной кости выявляется как более плотное образование.
Клинические проявления остеомиелита
Начало постепенное, часто гематогенному остеомиелиту предшествует острая респираторная инфекция. Нередко наблюдаются небольшое повышение температуры и незначительные боли. По мере прогрессирования процесса появляется болезненность над местом его локализации.
При контактной форме вокруг раны отмечаются боль, отечность и гиперемия, в большинстве случаев появляется экссудат. Пораженная конечность полусогнута, ее пассивные движения ограничены из-за болевого спазма мышц, который возникает по мере прогрессирования процесса. Сначала отека нет, затем с развитием поднадкостничного абсцесса ткани становятся отечными.
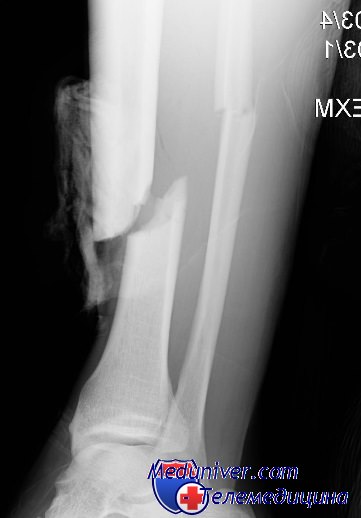
Лейкоцитоз может быть невысоким, хотя происходит сдвиг в формуле и СОЭ всегда повышена. В более поздних стадиях нелеченого гематогенного остеомиелита ребенок возбужден, жалуется на головную боль, у него рвота и озноб. Часто отмечаются высокая температура, тахикардия и выраженный лейкоцитоз.
В ранних стадиях любой из форм остеомиелита рентгенография малоинформативна. При контактном типе заболевания через 10— 21 день становятся заметными деминерализация и отслойка надкостницы, вслед за которыми наступает склерозирование. Наиболее типичным в ранней стадии является разрежение, указывающее на диффузную деминерализацию.
Лечение остеомиелита
Его следует начинать с антибиотиков, способных проникать в инфицированную кость и полость сустава. Хорошую концентрацию можно получить, применяя аналоги пенициллина. Необходимо вскрыть и дренировать все абсцессы, а также удалить некротизированный участок кости. Для выбора адекватного антибиотика проводится посев из крови и раны.
К антибиотикам, обеспечивающим высокий уровень концентрации как в крови, так и в костной ткани и суставах, относятся хлорамфеникол, тетрациклин и цефалоспорины.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Остеомиелит

Остеомиелит – это состояние, при котором происходит поражение всех частей кости. Для данного заболевания характерно течение гнойно-некротического процесса, который развивается в кости, а также в костном мозге. Воспаление может развиваться и в мягких тканях, окружающих кость. Данный процесс вызывают пиогенные бактерии или микобактерии (то есть те, что производят гной).
Заболевание было впервые выявлено еще у мумий Древнего Египта, его также описывал известный древнегреческий врач Гиппократ. На сегодняшний день остеомиелит встречается сравнительно редко, однако его лечение до нынешних времен представляется трудным процессом.
Виды остеомиелита
На сегодняшний день принято различать гематогенный остеомиелит, который проявляется вследствие попадания микробов в кость через кровообращение, а также негематогенный остеомиелит (посттравматический остеомиелит) как вторичное заболевание, проявляющееся как осложнение ран, то есть, негематогенным способом, когда в кость попадают микроорганизмы из внешней среды. На начальной стадии развития оба вида воспаления костей имеют различное происхождение. Но при этом на более поздних стадиях данные заболевания становятся схожими, из-за чего у них общее название. Согласно особенностям клинического течения принято различать острый и хронический остеомиелит. При этом в большинстве случаев хронический остеомиелит является следствием острой формы заболевания. Однако в некоторых случаях именно хронический остеомиелит является первичной формой болезни.
Гематогенный остеомиелит
Гематогенный остеомиелит чаще всего проявляется у пациентов в детском возрасте, а также у мальчиков-подростков. Как правило, локализация процесса происходит в бедренной и большеберцовой костях. Более редко заболевание проявляется в остальных костях. Воспаление происходит вследствие попадания микробов в костный мозг через кровообращение. Первичным очагом микробов могут стать карбункулы, фурункулы, флегмоны, панариции, абсцессы, рожа, кариес, инфицированные ссадины и другие заболевания. На развитие заболевания влияет ряд факторов: анатомо-физиологические, биологические и иммунобиологические, предрасполагающие.
Это характерные особенности снабжения кровью костей ребенка (у детей в зоне роста костей есть целая петлистая сеть небольших сосудов, поэтому в них часто оседают разнообразные микроорганизмы). Заболевание часто развивается, если организм реагирует своеобразно, реакцией, схожей с аллергической. Непосредственными факторами, способствующими развитию болезни, может стать травма кости, пониженная сопротивляемость организма, чему способствуют заболевания, переутомление, недостача витаминов.
Негематогенный остеомиелит
При данной форме заболевания возбудители-микроорганизмы в кость попадают из внешней среды в процессе ранений из огнестрельного оружия, при серьезных повреждениях мягких тканей, во время открытых переломов. Вследствие развития местного процесса нарушается кровоснабжение кости и, как следствие, происходит ее некроз, то есть отмирание. Негематогенный остеомиелит отличается от гематогенной формы заболевания еще и тем, что воспаление может начинаться и в костном мозге, и в надкостнице.
Симптомы острого гематогенного остеомиелита
Начальными симптомами данного заболевания, которые проявляются в самые первые дни, является общая слабость и недомогание, ощущение ломоты в конечностях, боль в мышцах, головная боль. Немного позже больной чувствует сильный озноб, при этом температура тела поднимается до 39 градусов. К начальным симптомам может присоединяться рвота, ощущение разбитости. Больной чувствует себя очень плохо, проявляются затемнения сознания, бред, раздражаются мозговые оболочки, иногда проявляются судороги. У пациента нет аппетита, отмечается сухость языка. Кроме того, симптомами острого гематогенного остеомиелита является бледность лица, сухость кожи, которая, к тому же приобретает желтоватый оттенок, цианотичность, слизистых оболочек. Артериальное давление у больного снижено, прослушиваются глухие тоны сердца, учащается пульс, дыхание становится частым и поверхностным. Во время пальпации врач часто обнаруживает увеличенную печень и селезенку. Область почек иногда болезненна.
Через один-два дня после начала заболевания начинают проявляться болевые ощущения, которые имеют строгую локализацию в пораженной конечности. При этом боль имеет рвущий характер, ввиду чего дети часто после наименьших движений конечностью сильно кричать от усилившейся боли. В некоторых случаях из-за сильной боли ребенок вынужден удерживать конечность в состоянии полной неподвижности. Это состояние называют псевдопараличем. Также в первые дни начинает проявляться припухлость мягких тканей, которая сопровождается отчетливой болезненностью. Кожа в местах поражения красная и припухлая, ее температура повышается. Припухлость больной конечности постоянно увеличивается, через некоторое время становятся видимыми расширенные вены, регионарные лимфатические узлы увеличиваются. Часто при данном состоянии развивается сепсис.
В зависимости от того, насколько тяжелым является заболевание, различают местноочаговую, токсическую (молниеносную) и септикопиемическую формы острого типа заболевания.
Для местноочаловой формы остеомиелита характерно наиболее стабильное течение. Болезнь начинается у полностью здорового ребенка, который жалуется на боль в конкретном месте. Повышается температура до 39-40 градусов С, со временем возникает ограничение движения, Постепенно появляются: ограничение движений в суставах, покраснение кожи, сильные постоянные боли.
При септикопиемической форме у пациента в короткий срок появляется много гнойных очагов причем, этот процесс происходит параллельно во внутренних органах или костях.
При токсической форме человек может резко терять сознание, бредить. Эти признаки называют признаками «септической интоксикации». Они необычайно быстро прогрессируют и приводят к смертельному исходу в первые часы либо сутки заболевания. В данном случае клинические признаки со стороны костей и мягких тканей формироваться не успевают.
У взрослых пациентов вследствие гематогенного остеомиелита поражается, как правило, бедро либо позвоночник. Соответственно, в этой области возникают и боли. Однако вследствие наличия многих причин для возникновения болевых ощущений в указанных областях диагностика остеомиелита у взрослых иногда является более трудной, нежели у детей.
Течение острого гематогенного остеомиелита напрямую зависит от того, насколько своевременно было начато лечение заболевания, которое в первую очередь включает прием антибиотиков.
Как правило, острый остеомиелит переходит в хроническую форму ввиду продолжающегося некроза инфицированного участка губчатого или компактного слоя кости. У пациентов, которые страдают хроническим остеомиелитом, клинические симптомы, как правило, выражены незначительно. Их усиление наблюдается только в случае обострении воспаления. Клинические проявления симптомов усугубляются, если общая сопротивляемость организма уменьшается ввиду наличия в кости инфекции. Подобное явление может спровоцировать охлаждение, травма, тяжелые болезни и другие явления.
Диагностика остеомиелита
В процессе диагностики острого гематогенного остеомиелита в первую очередь производится методическая пальпация, проводимая с осторожностью, с помощью которой можно определить наиболее болезненный участок, который и будет соответствовать центру развития воспалительного процесса.
С помощью рентгенологического исследования можно определить локализацию и протяженность очага поражения, а также установить, насколько тяжелыми были изменения с патологоанатомическиой точки зрения. Однако с помощью рентгенологического исследования симптомы заболевания можно выявить только с 10-14 дня развития болезни. При исследовании с помощью рентгена можно определить изолированные участки разрушения. При рассмотрении рентгенограммы их видно как отверстия в кости.
В некоторых случаях для установления точного диагноза целесообразно применение метода компьютерной томографии. Если специалист подозревает наличие у больного хронического остеомиелита, то иногда для диагностики применяется метод фистулографии. Данный метод диагностики позволяет выявить локализацию секвестра в том случае, если обычные снимки не показывают необходимые данные достаточно четко. В процессе применения данного метода используют контрастные вещества (сергозин, йодолипол, диодон). Самые точные результаты можно получить вследствие применения метода радиоактивного сканирования, для которого применяется радиоактивный технеций.
Также в процессе диагностики остеомиелита применяется комплекс лабораторных исследований. Так, наиболее информативным методом является определение скорости оседания эритроцитов (СОЭ), что свидетельствует о наличии в организме воспалительного процесса.
Для того чтобы окончательно уточнить диагноз, очень часто применяется метод биопсии с взятием образца тканей. Пункцию кости производят под наркозом. Данная методика используется и для проведения бактериологического исследования.
Лечение остеомиелита
На сегодняшний день при лечении остеомиелита широко применяются антибиотики. Данный метод терапии значительно улучшил результативность консервативного лечения и, соответственно, уменьшил необходимость проведения операций. Современная терапия гематогенного остеомиелита включает ряд мероприятий общего действия на организм больного, а также применения средств местного воздействия на очаг инфекции.
В первые же дни после развития болезни проводится иммобилизация, которая ограничивает процесс, уменьшает болевые ощущения.
В более редких случаях требуется операция, которая применяется, если заболевание слишком запущено, и развилась флегмона. Операция также проводится с целью удаления секвестров.
На сегодняшний день самым эффективным методом считается метод щадящей остеоперфорации. Если у больного есть поднадкостничная флегмона, ее вскрытие производится без отслойки надкостницы. После этого наносятся фрезевые отверстия прямо на кость. Сквозь отверстия в кости производится дренаж костномозгового канала, а также внутрь кости вводятся антибиотики и антисептические средства.
В качестве общих методов консервативного лечения применяют терапию антибиотиками, дезинтоксикационные мероприятия, физиотерапевтические процедуры, производят корректирование нарушений иммунитета.
Источник https://www.eurolab-portal.ru/encyclopedia/traumatology/48589/
Источник https://meduniver.com/Medical/travmi/osteomielit.html
Источник https://medside.ru/osteomielit