Геморрой после родов. Как справиться?
О нем не принято говорить ни с кем, кроме лечащего врача. В связи с материнством его упоминают разве что в переносном смысле. А между тем у каждой будущей мамы есть риск узнать, каков он в своем прямом значении. Что делать, если это произошло? Учимся справляться с деликатной проблемой.

Это важно!
Беременность повышает вероятность развития геморроя в пять раз. По данным медицинской статистики, это заболевание есть лишь у 7 % небеременных женщин, из будущих мам им страдают уже четверть, а после родов – каждая вторая женщина.
Лечение гемороя после родов без похода к врачу
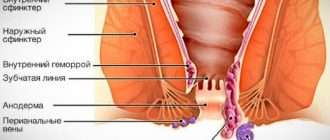
Геморрой – это заболевание, связанное с нарушением кровообращения в венах малого таза и прямой кишки. В норме приток и отток крови в них происходит во время физиологических процессов, связанных с опорожнением кишечника. Заболевание развивается, если по каким-то причинам сосуды остаются расширенными. Их сплетения – геморроидальные узлы – увеличиваются, воспаляются, могут выпадать наружу.
Беременные и родившие попадают в группу риска, так как у них много предпосылок, из-за которых может нарушиться процесс притока-оттока крови:
- матка с растущим плодом давит на вены малого таза;
- из-за гормональных изменений появляются запоры;
- увеличивается вес, иногда избыточно;
- беременные меньше двигаются, особенно при угрозе выкидыша;
- во время потужного периода родов, тем более если он долгий, а плод крупный, нагрузка на сосуды прямой кишки сильно возрастает.
Идти к врачу с такой интимной и для многих “стыдной” болезнью не хочется. Но сделать это обязательно нужно. Геморрой – это не безобидное недомогание, которое как-нибудь само пройдет. В запущенных состояниях потребуется хирургическое вмешательство. Без лечения может произойти нагноение, тромбоз вен.
Анальные кровотечения при геморрое приводят к анемии. Кроме того, за проявлениями, схожими с симптомами геморроя, может скрываться злокачественная опухоль – колоректальный рак. Поэтому за медицинской помощью обратиться нужно хотя бы для того, чтобы исключить другие причины проблемных симптомов и получить рекомендации по лечению.
Делаем выводы:
- Геморрой – распространенная проблема для беременных и только что родивших женщин. Им страдает четверть будущих и половина молодых мам.
- До обращения к врачу геморрой лечат диетой, движением и деликатной гигиеной.
- При грудном вскармливании геморрой лечить не только можно, но и нужно, однако лекарственные препараты должен назначить врач.
Можно ли лечить геморой при грудном вскармливании
Чтобы начать лечение геморроя, не нужно прерывать грудное вскармливание или ждать его завершения. Неприятные симптомы будут постоянно портить настроение и отнимать силы у молодой мамы, а это недопустимо, ведь в таком состоянии невозможно полноценно ухаживать за малышом. Для облегчения боли и зуда врач подберет местные средства – мази, свечи, совместимые с грудныс вскармливанием.
А вот заниматься самолечением, применять препараты по рекомендациям в интернете или от знакомых, использовать народные средства без консультации врача – нельзя. Не имея глубоких медицинских знаний, легко навредить и себе, и малышу.
Автор статьи

Врач педиатр высшей категории, врач диетолог, кандидат медицинских наук, доцент кафедры факультетской педиатрии и пропедевтики детских болезней Уральского государственного медицинского университета
Запоры у мам при грудном вскармливании

Запоры при грудном вскармливании
Запор после родов при грудном вскармливании у мам | Фитомуцил Норм
Что делать и чем лечить запоры при грудном вскармливании, каковы причины возникновения состояния — в статье. Для эффективного устранения симптомов запоров у кормящей мамы в период лактации необходим особый режим питания. Фитомуцил Норм
Фитомуцил Норм
После родов многие женщины сталкиваются с запором. Проблемы с дефекацией в период грудного вскармливания (ГВ) возникают по разным причинам. Часто трудности связаны с изменением гормонального фона, ослаблением мышц промежности, снижением мышечного тонуса брюшины, отсутствием физической активности, а также с нестабильным психическим состоянием после рождения ребенка.

Как проявляется запор
Запором называется затрудненное, несистематическое или неполное опорожнение кишечника, а также невозможность сходить в туалет на протяжении более полутора суток подряд. На запор указывают следующие признаки:
твердые, сухие, сегментированные каловые массы;
уменьшение суточного объема кала;
снижение частоты дефекаций (менее трех раз в неделю);
ощущение давления в прямой кишке при дефекации.
Запоры часто сопровождаются ощущением тяжести в животе, метеоризмом. У женщины часто появляются болевые ощущения в области кишечника.
При грудном вскармливании могут возникать спастические и атонические запоры.
Спастические. Случаются на фоне нервного перенапряжения, стресса, страха, недосыпания. Из-за переживаемых женщиной нервных потрясений мышцы кишечника сжимаются и затрудняют продвижение каловых масс. Для спастических запоров характерны частые ложные позывы к дефекации. Стул при этом сухой, скудный. Опорожнение кишечника часто болезненное.
Атонические. Связаны с угнетением мышечного тонуса кишечника. Недостаточная перистальтика замедляет скорость передвижения кала. Стул при атоническом запоре имеет разную консистенцию: твердый в самом начале дефекации и жидкий в конце.
Проблемы со стулом после родов считаются вариантом нормы. В большинстве случаев запор проходит самостоятельно в течение нескольких дней. Если запор принимает хроническую форму, вызывает сильный дискомфорт и сопровождается неприятными ощущениями, необходимо выявить причину его возникновения.
Симптомы запора
Запор при грудном вскармливании может сопровождаться рядом симптомов. Даже ежедневное опорожнение, при котором наблюдаются недостаточный объем и плотная консистенция кала, считается запором. Особенно в тех случаях, когда состояние сопровождается болями в животе, вздутием, чувством тяжести, общим ухудшением самочувствия.
Очень часто запор сочетается с проктологическими заболеваниями, если говорить о послеродовом периоде. Поэтому появляются примеси крови в стуле, связанные с анальной трещиной или обострением геморроя. Это должно насторожить. Важно своевременно обратиться к врачу для получения квалифицированной помощи.
Запор приводит к интоксикации организма, что может проявляться следующими признаками:
общее недомогание, утомляемость;
В некоторых случаях отмечается незначительное повышение температуры тела. Боли в животе могут возникать в разных его участках: внизу живота, в правом или левом боку и даже в эпигастральной области. В случаях, когда наблюдается затяжной запор, общее самочувствие сильно ухудшается. Задержка стула нередко приводит к более длительному восстановлению после естественных родов, мешает заживлению швов после кесарева сечения или эпизиотомии.
Запор при грудном вскармливании у мамы часто приводит к нарушениям сна, повышенной раздражительности и другим изменениям психоэмоциональной сферы. А общая уязвимость женщины в этот непростой период обязывает уделить особое внимание такой деликатной проблеме.
Причины запоров
Увеличившаяся во время беременности матка смещает органы малого таза, в том числе и прямую кишку. В результате уменьшается перистальтика последней, то есть кишка начинает хуже сокращаться. Помимо этого, в период лактации вырабатывается гормон прогестерон, подавляющий кишечную моторику и обладающий расслабляющим действием. В качестве других причин, приводящих к запору, можно выделить:
нехватку растительных волокон (клетчатки) в рационе;
эндокринные расстройства, нарушение метаболизма;
недостаточное употребление жидкости;
малоподвижный образ жизни и стрессы.
Кроме того, запор при ГВ зачастую связан с геморроем, который появился или обострился после родов. Проблемы со стулом также появляются из-за того, что в меню молодой мамы не хватает продуктов, содержащих грубые волокна и клетчатку.
Запор после родов при грудном вскармливании может быть психогенным, то есть связанным с сознательным сдерживанием естественных позывов к дефекации. Многие женщины, пережившие эпизиотомию или кесарево, испытывают страх перед посещением туалета. Если врач, наблюдающий пациентку после родов, не проконтролирует, появилось ли самостоятельное регулярное опорожнение кишечника, уже к выписке из родильного дома появляется серьезная проблема с дефекацией.
Чем опасен запор при ГВ

Ухудшение работы кишечника негативно сказывается на физическом состоянии женщины. Появляются вздутие и тяжесть в животе, снижается аппетит. Из-за запора могут наблюдаться нарушения сна, головные боли, повышенная нервозность и снижение работоспособности.
Кроме того, при запоре в период лактации в грудное молоко попадает меньшее количество пищеварительных ферментов, что влияет и на стул малыша. В некоторых случаях задержка дефекации способна спровоцировать сокращение выработки грудного молока.
Для нормализации работы кишечника необходимо пересмотреть ежедневный рацион и режим двигательной активности.
Лечение запора у кормящих мам
Не все аптечные средства подходят для кормящих мам. Чтобы подобрать препараты, лучше всего обратиться к врачу. Специалист может назначить микроклизмы, ректальные свечи или медикаменты для перорального приема.
Но большинство медикаментов можно использовать только непродолжительное время. Нормализовать стул при ГВ помогут другие способы.
Первая рекомендация врача для лечения запора при грудном вскармливании — рациональное питание. Слабительные средства назначают при неэффективности мер по коррекции рациона или высоких рисках осложнений, в случаях, когда запор требует экстренной помощи.
Есть один важнейший принцип лечения: выработка утреннего рефлекса к опорожнению кишечника. Важно стараться соблюдать распорядок дня, выделить достаточно времени для посещения туалета в утренние часы сразу после пробуждения и завтрака. Это может вызывать сложности у молодой мамы, особенно в те дни, когда малыш ведет себя беспокойно. Но уделять внимание своим потребностям стоит даже в этом случае.
Большое значение имеет соблюдение питьевого режима. В период лактации требуется употребление большого количества жидкости, поэтому важно выпивать не менее 1,5−2 литров воды в сутки.
Физическая активность улучшает микроциркуляцию, стимулирует перистальтику кишечника, укрепляет мышцы брюшины и тазового дна. Следует обратиться к врачу для того, чтобы он мог предложить легкую гимнастику с учетом состояния вашего здоровья.
Фитотерапия должна подбираться кормящей маме с осторожностью. Есть ряд лекарственных трав, разрешенных к применению. Травяные отвары и настои следует принимать согласно рекомендациям специалиста.
Слабительные препараты должен назначать врач. Разрешенных кормящим мамам средств не так много. Важно избегать приема стимулирующих слабительных, вызывающих привыкание. Допускается прием объемных слабительных, осмотических средств, препаратов местного действия. Есть категории слабительных, разрешенных к длительному применению и оказывающих благотворное воздействие на пищеварительную систему молодой мамы.
Питание при запоре у кормящих мам

Очень часто для устранения запора у кормящей мамы достаточно коррекции рациона. Полноценное, сбалансированное питание — залог успешного грудного вскармливания, хорошего самочувствия женщины и малыша. Не следует увлекаться жареными, солеными, копчеными и перчеными блюдами. Под запретом газированные напитки, крепкий чай и кофе. Важно в минимальных количествах употреблять мучное, кондитерские изделия, сладости.
Овощи и фрукты лучше термически обрабатывать: тушить, запекать, отваривать. Сырые плоды усложняют процесс пищеварения, дольше усваиваются и нередко приводят к повышенному газообразованию. К тому же они могут негативно сказаться на здоровье малыша — вызвать колики, аллергические реакции, беспокойство.
Продукты, богатые клетчаткой и рекомендованные к употреблению кормящей мамой:
отварная морковь или свекла;
свежевыжатые овощные и фруктовые соки;
кисломолочные нежирные продукты;
каши из серых, коричневых круп.
Вводить новые продукты лучше по одному, с осторожностью. Нужно наблюдать за реакциями ребенка и при появлении у него аллергии отказаться от нового блюда и обратиться к врачу.
К вопросу избавления от запора следует подходить комплексно. Прежде всего необходимо сократить объем употребления жирной белковой пищи, включить в рацион свежие овощи и фрукты. При хронических проблемах с дефекацией важно понимать, какие продукты можно есть при запоре, а от чего кормящей маме лучше отказаться.
Разрешенные продукты
Запрещенные продукты
Ряженка, кефир, простокваша и другие кисломолочные продукты
Цельное молоко, черный чай, зерновой кофе
Нерафинированные растительные масла: оливковое, подсолнечное, льняное
Макаронные изделия, сдобная выпечка, черный хлеб
Сухофрукты: инжир, курага, чернослив
Отварные яйца, картофельное пюре
Травяные отвары: тмин, анис, фенхель
Шоколад, какао, кисель, сладкие газированные напитки
Свежевыжатые фруктовые и овощные соки, морсы из ягод
Кислые яблоки, виноградный сок, баклажаны, твердые груши
Овощи в отварном, тушеном или запеченном виде: морковь, свекла
Редька, чеснок, лук, редис
Нежирные сорта мяса, жирная соленая рыба (в небольших количествах)
Жирные сорта мяса, наваристые мясные бульоны
Выпечка из муки грубого помола, отруби
Сушки, сухари, кондитерские изделия промышленного производства
Овсяная, гречневая, пшенная каша
Рис, манка, фасоль, горох
Скудное питание при ГВ связано, как правило, с тем, что женщины боятся вводить в рацион фрукты и овощи. Поскольку полагают, что эти продукты могут вызвать аллергию или дискомфорт в кишечнике ребенка. Но врачи считают, что употребление в пищу продуктов, выращенных в родном регионе и правильно приготовленных, не нанесет вреда малышу. В период лактации желательно отказаться только от экзотических фруктов и бобовых.
В ежедневном рационе обязательно должны быть первые блюда на нежирных бульонах, каши на воде или молоке с добавлением сливочного масла, запеченные или тушеные вторые блюда из мяса, птицы, рыбы. Можно часто употреблять салаты с заправкой на основе растительных масел. В качестве перекуса или десерта подойдут сухофрукты, легкие муссы, фруктовые пюре.
На функцию кишечника матери благотворно влияют ягоды, но вводить их в рацион нужно с осторожностью, наблюдая за возможной аллергической реакцией у ребенка. К распространенным аллергенам относят также красную рыбу и икру, мед, цитрусовые — они могут быть рекомендованы для питания кормящей маме, но провоцировать аллергические реакции у ребенка.
Ведение пищевого дневника поможет не только наладить стул, но и выяснить возможные причины кожных реакций у младенца, а значит, составить подходящий рацион.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Слабительные средства
Слабительное при грудном вскармливании необходимо для оказания себе срочной помощи. Однако некоторые средства способствуют нормализации работы кишечника в целом. Чтобы понять механизм их работы, рассмотрим все группы слабительных средств:
Первые действуют на рецепторы кишечника. Они вызывают привыкание и могут быть причиной такого осложнения, как синдром ленивого кишечника. К тому же прием стимулирующих слабительных не разрешен при лактации, поэтому врач не порекомендует пользоваться препаратами этой группы.
Осмотические препараты не проникают в грудное молоко и не вызывают привыкания. Их нередко назначают кормящим мамам. Однако значительная часть таких средств используется в колопроктологии и гастроэнтерологии в качестве меры подготовки к эндоскопическим методам диагностики, оперативным вмешательствам и пр. Они надежно очищают кишечник, но обладают выраженным эффектом — могут вызвать учащенный жидкий стул.
Размягчающие средства — это масла, глицерин и пр. Они способствуют размягчению каловых масс и упрощают их продвижение по кишечнику. Однако к постоянному применению такие препараты не разрешены, поскольку ухудшают усвоение жирорастворимых витаминов. Это может быть чревато для молодой мамы развитием гиповитаминоза.
Объемные слабительные представлены препаратами на растительной или синтетической основе. Они действуют аналогично природной клетчатке — не перевариваются в кишечнике, впитывают воду и разбухают, увеличивая объем кишечного содержимого и размягчая каловые массы. К тому же такие средства мягко стимулируют перистальтику кишечника, вызывая акт дефекации. Компоненты таких средств не проникают в грудное молоко. Они разрешены кормящим мамам и могут приниматься в том числе длительное время.
Одно из таких средств — британский препарат «Фитомуцил Норм». Он содержит оболочку семян подорожника и экстракт плодов сливы домашней — натуральные растворимые и нерастворимые волокна. Препарат мягко стимулирует опорожнение кишечника и способствует налаживанию его регулярной работы.
Питьевой режим
Важный пункт в борьбе с запорами у мамы — поддержание нормального питьевого режима. Специалисты рекомендуют выпивать не менее 1,5–2 л чистой питьевой воды в сутки. Помимо воды, можно пить отвар шиповника, компоты из ягод, цикорий.
Для дополнительной стимуляции кишечника желательно выпивать стакан воды натощак утром, а также за 20–30 минут до каждого приема пищи.
Пить воду лучше всего небольшими порциями в течение дня. Например, хорошо делать несколько глотков воды при появлении первого ощущения голода. Такой прием поможет утолить жажду, которую многие ошибочно принимают за голод.
Фитотерапия запоров

Хороший эффект в борьбе с запором демонстрируют фитопрепараты. В период грудного вскармливания можно принимать средства растительного происхождения и травяные отвары, не оказывающие негативного влияния на качество грудного молока. К ним относятся отвары на основе:
Крыжовника. Столовую ложку ягод нужно залить стаканом воды и кипятить 10 минут. Готовый отвар процедить. Пить по ¼ стакана в день.
Тмина, фенхеля и аниса. Семена этих растений стимулируют выработку молока, а также работу ЖКТ. Две столовые ложки семян каждого растения нужно смешать и залить кипятком. Дать настояться в течение получаса. Принимать натощак за 30 минут до еды.
Инжира (на молоке). Сушеный инжир (2 ст. л.) требуется залить стаканом кипяченого молока или воды. Нужно дать отвару остыть и пить по столовой ложке 3 раза в день.

К сожалению, коррекции рациона не всегда достаточно, чтобы нормализовать процесс дефекации. В качестве дополнительной поддерживающей и профилактической меры рекомендуется прием специальных добавок. Например, от запора кормящей маме может помочь готовый растительный препарат «Фитомуцил Норм». В его составе нет сенны и синтетических компонентов, поэтому он разрешен к применению в период беременности и лактации.
Средство действует очень деликатно, не провоцирует спазмов и болей в животе, не вызывает вздутия. Растворимые и нерастворимые растительные волокна, из которых состоит препарат, стимулируют работу кишечника, способствуют его очищению.
Перед тем как начать принимать какие-либо средства или использовать для избавления от запоров народные методы, нужно проконсультироваться с врачом.
Физические упражнения
Одним из действенных и доступных методов профилактики запоров у кормящей мамы являются легкие физические нагрузки. Регулярные упражнения помогут укрепить мышцы брюшного пресса и промежности. В результате повышается мышечный тонус, что способствует активизации моторики кишечника. В качестве физических нагрузок кормящим мамам подойдут занятия йогой, пешие прогулки, плавание, пилатес.
Также не стоит игнорировать ежедневную разминку. Делать зарядку лучше всего натощак. Начать стоит с простых упражнений, постепенно усложняя. Существуют и специфические упражнения, которые повышают сократимость кишечника и хорошо помогают справиться с запором, например:
Встаньте прямо, поставьте ноги на ширину плеч.
Сделайте глубокий вдох, после чего сильно втяните, а затем резко выпятите живот.
Повторите действие 10 раз и сделайте перерыв.
Упражнения необходимо выполнять в медленном темпе, без резких рывков. Главное — регулярность. По мере сил можно увеличивать количество повторений. Гимнастика поможет нормализовать дефекацию и улучшить самочувствие.
Упражнения лежа на спине
Сделать вдох, выпятить живот. На выдохе втянуть живот и слегка надавить руками на брюшную стенку.
Отвести руки за голову и потянуться. Одновременно с этим втянуть живот. На выдохе опустить руки и положить их вдоль тела.
Лежа на спине согнуть ноги в коленях, не отрывая пяток от пола.
Подтянуть правое колено к животу на выдохе. Опустить ногу на вдохе. Повторить то же самое с левой ногой.
Хорошо помогают при запорах упражнения «велосипед» и «ножницы».
Упражнения лежа на животе
Положить кисти рук под плечи. Встать на четвереньки, не отрывая рук от пола, а затем перекатиться на ступни. Принять исходное положение.
Выполнить поочередные махи ногами с одновременным втягиванием живота на выдохе и втягиванием на вдохе.
Упражнения стоя
Выполнить ритмичную ходьбу на месте.
Приседать на вдохе. При этом важно опираться на всю стопу.
Поднять руки вверх, сделать выдох и наклониться вперед. Потянуться руками к полу, одновременно втягивая живот.
Поочередно поднимать ноги из исходного положения. Руки при этом располагаются на поясе.
Выполнить интервальную ходьбу: первая минута — шаги на месте, вторая минута — ходьба + перекатывание с пятки на носок.
При атоническом запоре хорошо помогает самомассаж. Для этого нужно энергично растереть кожу вокруг пупка, а также слева от него, по направлению к паховой области. Массировать живот необходимо в течение 5 минут. Ноги во время массажа должны быть слегка согнуты в коленях. При спастическом запоре массируйте живот по часовой стрелке с легким нажимом.
Функционирование кишечника — индикатор состояния здоровья. Соблюдение режима двигательной активности, нормализация питания, отказ от вредных продуктов — все это поможет справиться с запором и обеспечить долговременный эффект.
Важно проконсультироваться с врачом по поводу запора при грудном вскармливании. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Антоненко О. М. Лечение и профилактика запоров у беременных // Медицинский совет. — 2012. — №7. — С. 52–55.
Боровик Т. Э., Скворцова В. А., Яцык Г. В., Беляева И. А., Лукоянова О. Л. Оптимизация питания кормящих матерей специализированными молочными продуктами // Вопросы современной педиатрии. — 2011. — Т. 10, №5. — С. 111–116.
Зубков В. В. Особенности питания женщины во время беременности и при кормлении ребенка // Медицинский совет. — 2017. — №13. — С. 86–92.
Гмошинская М. В., Демкина Е. Ю., Коновалова Л. С. Питание беременных и кормящих женщин: использование специализированных продуктов // Вопросы современной педиатрии. — 2011. — Т. 10, №5. — С. 81–87
Антоненко О. М. Лечение и профилактика запоров у беременных // Медицинский совет. — 2012. — №7. — С. 52–55.
Боровик Т. Э., Скворцова В. А., Яцык Г. В., Беляева И. А., Лукоянова О. Л. Оптимизация питания кормящих матерей специализированными молочными продуктами // Вопросы современной педиатрии. — 2011. — Т. 10, №5. — С. 111–116.
Зубков В. В. Особенности питания женщины во время беременности и при кормлении ребенка // Медицинский совет. — 2017. — №13. — С. 86–92.
Гмошинская М. В., Демкина Е. Ю., Коновалова Л. С. Питание беременных и кормящих женщин: использование специализированных продуктов // Вопросы современной педиатрии. — 2011. — Т. 10, №5. — С. 81–87
Послеродовый геморрой. Что с ним делать?

Недавно я опубликовал на сайте medklinik.by и в своем телеграм-канале «Доктор лечит» статью «Беременность и геморрой: новые подходы в лечении». В статье даны подробные рекомендации проктолога женщинам, планирующим беременность. Эти рекомендации основаны на многолетней практике и принесли пользу многим моим пациенткам.
Воспаление геморроя при беременности и после родов
Но что же делать той молодой маме, у которой появился геморрой при беременности и воспалился после родов?
Если вы, мои уважаемые читательницы, ознакомились со статьей «Беременность и геморрой: новые подходы в лечении», то вы уже знаете, почему возникает и прогрессирует геморрой при беременности.
Для тех, кто не успел почитать статью или забыл, поясню. Гормон беременности – прогестерон – расслабляет матку, чтобы беременность развивалась. Одновременно с маткой прогестерон расслабляет вены, кишечник, связки. Под воздействием этого гормона и растущей матки геморроидальные вены расширяются и появляются геморроидальные узлы.
При этом чаще всего формируется наружный геморрой и реже – еще и внутренний.
Послеродовый геморрой – почти всегда наружный геморрой
Многие мои пациентки на приеме дополнительно отмечают, что они сами не рожали, а выполнялось Кесарево сечение. Дорогие мои, в развитии геморроидальной болезни сам процесс родов не играет никакой роли (недавно на приеме была женщина после двух Кесаревых – 4,5 и 1,5 лет назад с совершенно немаленьким воспаленным геморроем)!
Геморрой растет в течение 9 месяцев беременности за счет высокого уровня прогестерона и большой матки во второй половине беременности, сдавливающей вены таза.
Во время родов имеющийся геморрой «всего лишь» воспаляется, обостряется из-за нагрузки.
Пожалуйста, запомните это:
- Геморрой появляется и растет при беременности.
- В родах геморрой воспаляется.
Вот именно поэтому Кесарево сечение не избавит вас от геморроя, но может избавить от его воспаления. Хотя и не обязательно.
Причины и симптомы
Итак, мы договорились: при беременности геморрой появляется. Увы, он и остается с вами в дальнейшей жизни, если его не удалить.
Почему так? Наружный геморрой ведет себя как варикозные вены на ногах. Очень часто эти болезни возникают вместе при беременности. Или прогрессируют, если были ранее. Поэтому, как варикоз после родов никуда не денется, так и геморрой тоже останется с вами. И как варикоз будет прогрессировать и доставлять проблемы, так и геморрой будет увеличиваться и беспокоить вас.
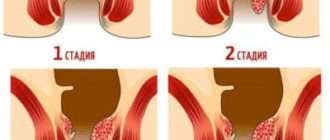
Заметили после родов лишнюю складку в заднем проходе? Вот это и есть наружный геморроидальный узел с вероятностью 90%.
Складочка постепенно увеличивается или появляются новые? Вот это геморрой растет.
Складочка не меняется пока? Это не значит, что геморрой исчез или не прогрессирует: пока узлы не большие, они основной своей массой находятся глубже, в анальном канале.
Можно самостоятельно проверить, есть ли геморрой? Да, сразу после дефекации, желательно не вставая с унитаза, помыть попу и потрогать её пальцами. Можно совсем немного натужиться. Под пальцами определяется мягкая ткань, при надавливании на неё – уменьшается. Это и есть наружный геморроидальный узел.
В такой ситуации порадовать вас ничем не могу. Идите к врачу-проктологу. Чем меньше узел, тем проще его удалить с помощью лазера.
Лечение послеродового геморроя
Лазерная коагуляция геморроя переносится хорошо, проводится амбулаторно и не требует отказываться от кормления ребенка грудью.
Рассмотрим еще несколько ситуаций, которые очень часто встречаются после родов.
В родах геморрой воспалился, а потом воспаление прошло и ничего не беспокоит. Осталась только маленькая складочка кожи в попе. Частая ситуация. Геморрой есть, но он маленький и клинических проявлений болезни сейчас нет.
Два варианта развития ситуации, которые чаще всего бывают.
- Ребенок подрастает, нагрузки увеличиваются и геморрой начинает воспаляться или кровоточить. Если есть плотный кал, склонность к запорам, то проблемы появляются раньше, беспокоит чаще. Лекарства помогают плохо. Такой вариант встречается примерно у трети пациенток. Обращаются раньше, чаще всего до года-полутора от родов, геморрой обычно небольшой или средний, лечению поддается хорошо. Результаты лечения чаще всего хорошие или отличные.
- Есть наружный геморрой, медленно, постепенно прогрессирует, сильно не беспокоит. Лекарства вначале хорошо снимают обострения. Но постепенно обострения случаются чаще, тяжелее, лекарства перестают помогать, и ситуация заставляет обратиться к врачу.
В обеих ситуациях, чем позже обратитесь к проктологу, тем сложнее исправить здоровье вашей попы. Это же понятно: чем больше геморроидальные узлы, тем больше проблем, тем большего объема нужна операция для исправления проблемы. А чем более объемная операция, тем более она травматична и меньше шансов, что попа полностью восстановится к тому состоянию, которое было до болезни.
Чего только не увидишь на приме! Годы, по 3-5-10 лет бессмысленного лечения, приводят часто к чудовищной величины геморрою. Справиться с таким геморроем иногда не помогает и стационарная операция.
А бывает ли так, что после родов геморроя нет? Бывает, конечно. Сейчас у меня лечится молодая мама, которая родила 4 месяца назад. У неё нет геморроя. Видел также одну пациентку после трех родов без геморроя. И около 15 — 20 пациенток после двух родов без геморроя. Но это за много лет практики. Конечно, при здоровых венах после первых родов геморрой есть далеко не у всех, но более чем у половины он есть точно.
Эффективно ли лечение геморроя после родов в домашних условиях?
К сожалению, женщины геморрой терпят. Лечатся периодически, применяя венотоники, разнообразные свечи и мази, иногда добавляют слабительные. И, когда уже консервативное лечение совсем перестаёт помогать, обострения становятся слишком сильными и частыми, приходят на приём и просят совершить чудо.
Под чудом подразумевается полное избавление от геморроидальных проблем. Желательно ещё в качестве дополнительного бонуса получить и эстетически привлекательный задний проход; да ещё чтобы потом не надо было использовать лекарственные средства, хоть периодически.
Дорогие мои, чудеса в лечении бывают только в начальных стадиях развития любой болезни, пока еще не наступили изменения в самом органе и окружающих тканях. Применительно к анусу – пока болезнь не изменила или не сильно изменила анатомическое строение заднего прохода.
Выводы
Как же поступать родившей женщине, учитывая, что у очень многих при беременности появляется геморрой? Эти советы универсальные, не важно, какие роды по счету.
- Если после родов (в том числе и Кесарева сечения) узлы воспалились и за 5-7 дней воспаление не прошло, то приходите к проктологу на осмотр в первые 2 недели после выписки из роддома.
- Если после родов воспаление маленькое или его почти нет, сходите на консультацию к проктологу примерно через 2 месяца после родов. К этому времени ваше тело в основном восстановится после родов и будет понятно состояние геморроидальной ткани.
- Ну и самый хороший вариант: если при беременности и после родов ничего не воспалялось, попа совсем не беспокоила, то осмотр проктолога обязателен при планировании следующей беременности. Причем без разницы, сколько времени прошло после предыдущих родов. Эта ситуация подробно рассмотрена в статье «Беременность и геморрой…».
Я понимаю, что вроде и не до себя, пока ребенок маленький. Но можете мне поверить, что, когда ваше дитя подрастёт, нагрузка на вас тоже увеличится. Да и геморрой станет больше. Тогда справиться с болезнью будет ещё сложнее. В конце концов известное выражение «Здоровая мама – здоровый малыш» не на пустом месте возникла.
И если доктор-проктолог сказал, что геморрой нужно (можно!) удалять лазером, а вы кормите грудью, то это не проблема. Вы пропускаете лишь одно кормление. Полностью отменять его не нужно, но и дожидаться его окончания также не следует.
Имея опыт многих сотен операций, в том числе и у кормящих мам, могу вам авторитетно заявить: после лазерной коагуляции геморроя болей нет, никаких обезболивающих принимать не надо.
Единственное, что нужно – это препараты, размягчающие стул – фитомуцил норм или колонпротект. Их можно принимать как при кормлении, так и при беременности как слабительное.
Устраняйте свои проблемы со здоровьем вовремя; а самое главное – Будьте здоровы!
С уважением, Ильин Виталий Аркадьевич, врач-проктолог, кандидат медицинских наук


Часто при беременности и родах развивается геморрой. В отдельных случаях он еще и воспаляется.


Некоторые пациенты боятся осмотра у проктолога. Давайте избавимся от таких страхов и будем заботиться о самом дорогом, что у нас есть – о своем здоровье. Эта статья для Вас и ваших знакомых.


Тема беременности и геморроя актуальна всегда. Касается она и тех женщин, кто собирается пройти этот этап жизни и тех, кто уже успешно растит детей.
Источник https://nutrilak.com/article/gemorroy-posle-rodov-kak-spravitsya/
Источник https://www.fitomucil.ru/articles/izbavitsya-ot-zapora-grudnoe-vskarmlivanie/
Источник https://medklinik.by/paczientam/statia/proktologiya/poslerodovyij-gemorroj/