Мужское иммунологическое бесплодие: пора опустить руки? Или шансы все-таки есть.

Одной из наиболее сложных, но важнейших систем считается иммунная. Она обеспечивает защиту организма в случае угроз со стороны каких-либо микроорганизмов и вообще чуждых биологических агентов.
К сожалению, иммунная система не всесильна, и в то время как она помогает одной системе справиться с недугом, другой может нанести достаточно серьезный вред. Одним из наиболее неприятных последствий такого сбоя является иммунологическое бесплодие у мужчин.
При постановке такого диагноза пары, желающие завести ребенка, боятся, что не смогут осуществить свое главное желание – стать родителями. Это заболевание достаточно популярно, на него приходится до пятой части всех случаев бесплодия. Патология эта встречается и у женщин, но гораздо чаще – у мужчин. Но действительно ли диагноз звучит как приговор? Неужели нужно смириться с тем, что жизнь лишает радости родительства? Нет! И об этом мы сегодня поговорим в нашей статье.
Что такое иммунологическое бесплодие
С физиологической точки зрения это явление можно попробовать объяснить так: при различных травмах или увечьях, после операций, а также в результате воспаления мошонки нарушаются барьерные функции антител. В ответ иммунная система дает команду на выработку антиспермальных антител. При подобной ситуации сперматозоиды в большей степени теряют активность и не могут оплодотворить яйцеклетку, поэтому врач, после обследования, и ставит огорчающий диагноз.
Как можно заподозрить у себя такой диагноз
Важно знать, что явных симптомов этого заболевания мужчина может у себя не замечать. Однако имеют место другие симптомы, связанные с патологическими процессами, которые и послужили его причиной. Например, можно заметить у себя болезненные ощущения в яичке, либо крипторхизм, либо еще какие-либо явные неполадки. Единственно значимым симптомом, который характеризует данное заболевание, является невозможность зачать ребенка в течение продолжительного периода времени.
Как следует действовать
- Первым шагом на пути к счастливому родительству должно стать посещение андролога, то есть специалиста, который занимается лечением репродуктивной функции мужчины.
- Скорее всего, в первую очередь врач назначит сделать спермограмму, которая наглядно покажет активность и здоровье мужских половых клеток. В этом случае очень важно правильно подготовиться к сдаче анализа, иначе результаты могут быть несколько искажены.
- Идеальным временем для сдачи спермы считается день, когда с момента последнего полового акта прошло не менее трех дней, но не более недели.
- Перед сдачей анализа важно придерживаться принципов здорового питания: исключить жирную и чрезмерно острую пищу, отказаться от кофе и алкоголя.
- Не стоит посещать баню или сауну, а также принимать горячую ванну. Лучше ограничиться теплым кратковременным душем.
- Постараться, по возможности, исключить прием лекарств, а также поберечь себя от простуды.
Все эти факторы влияют на нормальную выработку сперматозоидов, поэтому следуйте рекомендациям неукоснительно!
Если в результате вы соблюли все условия, и анализ показал от нуля до четверти покрытых иммунными телами сперматозоидов от общего их количества, можно выдохнуть: результат отрицательный! В случае выявления более высоких показателей речь может идти о нарушении репродуктивной функции.
Если имеет место некоторое отклонение, следующим этапом будет дальнейшая диагностика для назначения правильного и эффективного лечения. Обычно это трансректальное УЗ-исследование и УЗИ-диагностика мошонки, микробиологический анализ спермы и анализ на гормоны. Все процедуры вам подробно объяснит врач.
Что делать, если диагноз подтвердился?
Во-первых, не унывать! Лечение иммунологического бесплодия хоть и представляет собой не самый простой процесс, но это необходимое мероприятие, после которого есть шанс на улучшение выработки сперматозоидов.
Во-вторых, важно устранить все факторы, влияющие на развитие данного заболевания. Речь идет о возможных инфекциях. Обязательно нужно обратить внимание и на травмы, которые могут быть устранены оперативным путем. Вторым шагом на пути к успеху станет назначение гормонального или негормонального лечения. Существует ряд действенных препаратов, которые с высокой степенью эффективности способны улучшить сперматогенез.
Также хорошо зарекомендовала себя процедура по так называемому «отмыванию» сперматозоидов от антител, и их последующее соединение с яйцеклеткой. Данная процедура доступна только в специализированных медицинских центрах.
В любом случае, вне зависимости от назначенного лечения, важно понимать, что без участия специалистов проблему не решить. Народные методы здесь абсолютно неэффективны.
Что делать, если лечение не поможет?
Такое тоже может быть. Но и это не повод опускать руки. Сегодня развиваются альтернативные методы оплодотворения, такие как ЭКО и ИКСИ. Несмотря на то что процедура достаточно дорогостоящая, она заслужила популярность в силу высокой эффективности. Ведь именно благодаря ей огромное количество пар сумели стать родителями.
Делаем вывод. Мужское иммунологическое бесплодие – это достаточно непростой диагноз, который может стать серьезным препятствием на пути к зачатию ребенка. Заболевание возникает при агрессивном влиянии собственных клеток иммунной системы на сперматозоиды и их подавлении, снижении подвижности, а также уменьшении их количества. В результате беременность не может наступить. Но ни в коем случае не стоит отчаиваться! Современные медицинские технологии чрезвычайно эффективны и позволяют многим парам насладиться радостью родительства, просто на это потребуется чуть больше времени.
Иммунологическое бесплодие
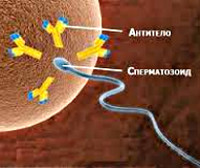
Иммунологическое бесплодие – гипериммунное состояние женского или мужского организма, сопровождающееся секрецией специфических антиспермальных антител. Иммунологическое бесплодие проявляется несостоятельностью зачатия и наступления беременности при регулярной половой жизни без контрацепции при отсутствии других женских и мужских факторов инфертильности. Диагностика иммунологического бесплодия включает исследование спермограммы, антиспермальных антител плазмы, проведение посткоитального теста, MAR-теста и других исследований. При иммунологическом бесплодии применяются кортикостероиды, методы иммунизации и вспомогательные репродуктивные технологии.
Общие сведения
Иммунологическое бесплодие — наличие патологического антиспермального иммунитета, препятствующего процессу оплодотворения яйцеклетки и имплантации эмбриона. При иммунологическом бесплодии антитела к сперматозоидам – антиспермальные антитела (АСАТ) могут синтезироваться как женским, так и мужским организмом и присутствовать в цервикальной и внутриматочной слизи, сыворотке крови, семенной плазме, семявыводящих протоках. Иммунологический фактор оказывается причиной бесплодия у 5-20% семейных пар в возрасте до 40 лет, при этом АСАТ могут выявляться только у одного супруга или сразу у обоих. Изучением проблемы иммунологического бесплодия занимаются специалисты в области репродуктивной медицины (гинекологи — репродуктологи, андрологи).
В минимальном количестве АСАТ могут присутствовать у фертильных мужчин и женщин, но их фиксация на мембранах большинства сперматозоидов резко ухудшает прогноз на беременность. Это связано с нарушением качества и фертильности спермы — повреждением структуры и резким спадом подвижности сперматозоидов, снижением их способности проникать в цервикальную слизь, блокадой подготовительных стадий (капацитации и акросомальной реакции) и самого процесса оплодотворения яйцеклетки. При наличии АСАТ существенно снижается качество эмбрионов, нарушаются процессы их имплантации в матку, формирования плодных оболочек и развития, что приводит к гибели зародыша и прерыванию беременности на самых ранних сроках.

Причины иммунологического бесплодия
По своей антигенной структуре сперматозоиды являются чужеродными для женского и для мужского организма. В норме они защищены механизмами супрессии иммунного ответа: у мужчин — гемато-тестикулярным барьером (ГТБ) в яичке и его придатке, иммуносупрессивным фактором спермоплазмы и способностью сперматозоидов к мимикрии (к сорбции и десоробции поверхностных антигенов); у женщин — уменьшением уровня Т-хелперов, Ig и С3-компонента системы комплемента, повышением числа Т-супрессоров во время овуляции.
У мужчин
Под действием определенных неблагоприятных факторов нарушение защитных механизмов делает возможным контактирование спермальных антигенов с иммунной системой и приводит к развитию иммунологического бесплодия. Причинами выработки аутоантител на сперматозоиды и клетки сперматогенеза у мужчин могут выступать:
- острые и тупые травмы мошонки и операции на яичках;
- инфекции и воспалительные процессы урогенитального тракта (гонорея, хламидиоз, герпес, ВПЧ, орхит, эпидидимит, простатит);
- врожденные или приобретенные дефекты половых органов (крипторхизм, перекрут яичка, варикоцеле, фуникулоцеле и др.), онкопатология.
У женщин
Сбой внутриматочной иммунной толерантности и появление АСАТ у женщин в предимплантационный период могут быть спровоцированы:
- инфекционно-воспалительными заболеваниями репродуктивного тракта;
- повышенным уровнем лейкоцитов в эякуляте партнера (при неспецифическом бактериальном простатите);
- контактом с иммуногенными сперматозоидами партнера, уже связанными с его аутоантителами;
- попаданием спермы в ЖКТ при оральном/анальном сексе;
- применением химических средств контрацепции;
- коагуляцией эрозии шейки матки в анамнезе;
- нарушениями при внутриматочной инсеминации;
- гормональным «ударом» при попытке ЭКО;
- травмой при заборе яйцеклеток.
Опосредованно стимулировать выработку АСАТ в женском организме могут другие изоантигены, содержащиеся в эякуляте партнера — ферменты и внутриклеточные антигены сперматозоидов, HLA антигены; несовместимость в системах ABO, Rh-Hr, MNSs.
Степень поражения сперматозоидов зависит от класса (IgG, IgA, IgM) и титра АСАТ, места их фиксации, уровня возникновения иммунной реакции. АСАТ, соединяющиеся с хвостовой частью сперматозоидов, затрудняют их движение, а фиксирующиеся к головке — блокируют слияние с ооцитом.
Симптомы иммунологического бесплодия
Иммунологическое бесплодие внешне протекает бессимптомно, не имея видимых проявлений у обоих партнеров. У мужчин с аутоиммунным бесплодием обычно сохраняется активный сперматогенез, эректильная функция и полноценность полового акта. При гинекологическом обследовании женщины не обнаруживаются маточные, трубно-перитонеальные, эндокринные и иные факторы, препятствующие зачатию.
При этом у супружеской пары детородного возраста при условии нормального менструального цикла женщины и регулярной половой жизни без предохранения имеет место отсутствие беременности в течение года и более. При АСАТ у женщин из-за дефекта имплантации и нарушения развития эмбриона наблюдается его гибель и отторжение, прерывание беременности на очень ранних сроках, обычно до того, как женщина может ее обнаружить.
Диагностика иммунологического бесплодия
При бесплодии комплексное обследование необходимо пройти и женщине, и мужчине — у гинеколога и уролога-андролога соответственно. Иммунологический характер бесплодия диагностируют по результатам лабораторных исследований: анализа эякулята, специальных биологических проб — посткоитального теста (Шуварского– унера in vivo и Курцрока–Миллера in vitro), MAR-теста; 1ВТ-теста, ПЦМ. определения антиспермальных антител плазмы. На время проведения диагностических испытаний прием гормональных и других лекарственных препаратов прерывают.
Наличие мужского фактора иммунологического бесплодия можно предположить при нарушении спермограммы (резком падении количества, искажении формы, агглютинации и слабой активности сперматозоидов, низкой выживаемости спермы, полном отсутствии живых спермиев). Данные основного посткоитального теста помогают выявить АСАТ в цервикальной слизи по ее воздействию на подвижность и жизнеспособность сперматозоидов в содержимом шеечного канала. Для соединенных с АСАТ сперматозоидов характерна низкая мобильность и адинамия, маятникообразные движения и феномен «дрожания на месте».
Одновременно со спермограммой выполняется MAR-тест, определяющий количество АСАТ-позитивных подвижных сперматозоидов (при MAR IgG >50% очевиден диагноз «мужское иммунное бесплодие»). 1ВТ-тест устанавливают локализацию АСАТ на поверхности сперматозоида и процент АСАТ-связанных спермиев. Методом проточной цитофлуорометрии (ПЦМ) оценивают концентрацию АСАТ на одном сперматозоиде, спонтанную и индуцированную акросомальную реакцию. При выявлении отклонений в спермограмме и посткоитальном тесте показано проведение ИФА с целью определения спектра АСАТ в сыворотке крови. Дополнительно может проводиться ПЦР-исследование на урогенитальные инфекции (хламидии, микоплазмы, ВПГ, ВПЧ, и др.), определение аутоантител к фосфолипидам, ДНК, кардиолипину, тиреоидным гормонам, HLA-типирование. Иммунологическое бесплодие необходимо дифференцировать от женского и мужского бесплодия другого генеза.
Лечение иммунологического бесплодия
При иммунологическом бесплодии проводят коррекцию иммунного статуса женщины длительными курсами или ударными дозами кортикостероидов, назначают антигистаминные и антибактериальные препараты. В случае аутоиммунных процессов (антифосфолипидный синдром) лечение дополняют низкими дозами аспирина или гепарина. Использование барьерного способа контрацепции (презервативов) в течение 6-8 месяцев с исключением контакта сперматозоидов с иммунными клетками половых органов женщины позволяет уменьшить сенсибилизацию ее организма. Подавление иммунитета повышает шансы зачатия в 50% случаев. Для нормализации иммунных механизмов в женском организме предлагается подкожное введение аллогенных лимфоцитов (мужа/донора) до зачатия или внутривенное введение γ-глобулина — смеси белков плазмы от разных доноров.
Устранение мужского компонента иммунологического бесплодия основано на лечении фоновой патологии, приведшей к образованию АСАТ, и может включать оперативные вмешательства, корригирующие аномалии репродуктивного тракта и кровообращения. Возможно назначение приема протеолитических ферментов, цитостатиков и кортикостероидов.
Основными в лечении иммунологического бесплодия выступают вспомогательные репродуктивные технологии, которые требуют тщательного обследования и подготовки супругов. При искусственной инсеминации осуществляется введение спермы мужа непосредственно в полость матки, минуя шеечный канал, в овуляторном периоде женщины. При наличии способных к оплодотворению, но не достигающих яйцеклетку сперматозоидов, применяется метод искусственного оплодотворения. При низком оплодотворяющем потенциале более высокая частота наступления беременности достигается методом ИКСИ — интрацитоплазматической инъекцией одного качественного сперматозоида в цитоплазму яйцеклетки с последующей подсадкой эмбрионов в полость матки.
Для выхода полноценной яйцеклетки проводится гормональная стимуляция суперовуляции. Получение сперматозоидов у мужчин производят путем эякуляции, биопсии яичка (TESA, TESE, Micro-TESE) или биопсии придатка яичка (PESA, MESA). В тяжелых случаях мужского иммунологического бесплодия используется донорская сперма. Наличие высокого титра АСАТ в крови женщины является противопоказанием для инсеминации, ИКСИ и ЭКО и требует продолжительного лечения до нормализации их уровня. Перспективно при лечении иммунологического бесплодия использование более качественных морфологически селекционных или генетически здоровых и функционально активных сперматозоидов (ИМСИ и ПИКСИ) и предимплантационной выбраковки или обработки эмбрионов (ассистированный хэтчинг). Для повышения вероятности наступления беременности производится предимплантационная криоконсервация эмбрионов.
Иммунологическое бесплодие имеет достаточно специфический характер: АСАТ вырабатываются на сперматозоиды конкретного мужчины, и при смене партнера появляется возможность беременности. При полноценном лечении с использованием современных ВРТ иммунологическое бесплодие удается преодолеть в большинстве нетяжелых случаев. Вероятность беременности в естественном цикле в отсутствие лечения мужчины с MAR IgG > 50% составляет
Иммунологическое бесплодие у мужчин: причины, симптомы, лечение
Иммунологическое бесплодие встречается у 10 % мужчин с диагнозом бесплодие. Так называют заболевание, при котором мужской организм воспринимает собственные сперматозоиды как чужеродные клетки и вырабатывает антиспермальные антитела для их уничтожения.

Иммунологическое бесплодие делает практически невозможным оплодотворение яйцеклетки естественным путем.
Причины иммунологического бесплодия
Иммунологическое бесплодие у мужчин возникает по разным причинам:
- Инфекции мочеполовой системы (ВПЧ, хламидиоз и др.).
- Хронический воспалительный процесс при простатите (воспаление предстательной железы), эпидидимите (воспаление придатков яичек).
- Травмы (сильный удар по мошонке, нижней части живота), хирургическое вмешательство.
- Аномалии строения половых органов (расширение вен семенного канала, отсутствие семявыносящих протоков).
Перечисленные факторы приводят к тому, что естественный гематотестикулярный барьер между семенными протоками и кровью разрушается. В результате сперматозоиды попадают в кровь, где вызывают иммунную реакцию, в результате которой начинают вырабатываться антиспермальные антитела (АСАТ). Они действуют так, как должны действовать антитела при встрече с врагом: покрывают поверхность сперматозоидов, разрушают оболочку сперматозоидов, обездвиживают их, склеивают несколько сперматозоидов между собой. В результате сперматозоиды теряют подвижность, способность проникать через цервикальную слизь и, даже достигнув яйцеклетки, не могут растворить ее оболочку, чтобы попасть внутрь.
Симптомы болезни
Иммунологическое бесплодие редко сопровождается выраженными симптомами. У мужчины нет проблем с эрекцией, поэтому он никак не может узнать о своей проблеме до попыток стать отцом. Обычно об иммунологическом бесплодии узнают, когда пара начинает проходить обследование из-за ненаступления беременности в течение года половой жизни.
Для выявления иммунологического бесплодия делают специальный МАР-тест. Обычная спермограмма не позволяет установить наличие антиспермальных тел.
Лечение иммунологического бесплодия у мужчин
Есть несколько способов лечения. Все они должны способствовать снижению выработки антиспермальных антител. Во-первых, нужно устранить предрасполагающие факторы: вылечить урогенитальные инфекции, купировать хроническое воспаление, после травм – восстановить анатомическую целостность мошонки и т. д.
После этого переходят к следующим этапам лечения. Они могут включать:
- Иммуносупрессивную терапию (подавление нежелательных иммунных реакций со стороны организма).
- Противоаллергическую терапию.
- Системную энзимотерапию (прием противовоспалительных препаратов на основе ферментов животного и растительного происхождения).
Если комплексное лечение не помогает уменьшить выработку АСАТ, а беременность не наступает, врачи предлагают прибегнуть к вспомогательным репродуктивным технологиям (ВРТ). В зависимости от количества АСАТ могут быть выбраны следующие методы:
- ВМИ (внутриматочная инсеминация). Специально подготовленную сперму вводят в матку при помощи катетера. ВМИ делают в день овуляции.
- ЭКО (экстракорпоральное оплодотворение). Оплодотворение яйцеклетки сперматозоидом происходит в лабораторных условиях, затем эмбрион подсаживают в матку. ЭКО используют тогда, когда сперматозоиды способны к зачатию, но не могут достичь яйцеклетки.
- ИКСИ (интрацитоплазматическая микроинъекция). Сперматозоид вводят в яйцеклетку, то есть ему не нужно самостоятельно преодолевать шеечную слизь и растворять оболочку яйцеклетки.
При подготовке к зачатию при помощи ВРТ назначают прием специализированных комплексов для улучшения сперматогенеза, особенно для повышения подвижности и жизнеспособности, а также для увеличения количества сперматозоидов правильного строения. Особенно хорошие показывает Сперотон (подробнее о продукте можно узнать здесь), его эффективность при подготовке к ЭКО клинически доказана. В результате приема Сперотона увеличивается подвижность и количество сперматозоидов, улучшается их строение.
Сегодня даже мужчина с иммунологическим бесплодием может стать отцом, если обратится к специалистам-репродуктологам.
Источник https://mcgenesis.ru/zdorovie-i-lechenie/muzhskoe-immunologicheskoe-besplodie-pora-opustit-ruki-ili-shansy-vse-taki-est
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/immunological-infertility
Источник https://plan-baby.ru/statyi/immunologicheskoe-besplodie-u-muzhchin-prichiny-simptomy-lechenie