КИШЕЧНЫЙ ДИСБАКТЕРИОЗ
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
Нормальная микробная флора кишечника
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
Дисбактериоз
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
Дисбактериоз тонкой кишки
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические особенности дисбактериоза
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
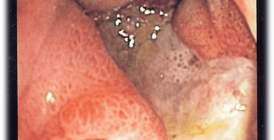
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Основным симптомом псевдомембранозного колита является обильная водянистая диарея, началу которой предшествовало назначение антибиотиков. Затем появляются схваткообразные боли в животе, повышается температура тела, в крови нарастает лейкоцитоз. Эндоскопическая картина псевдомембранозного колита характеризуется наличием бляшковидных, лентовидных и сплошных «мембран», мягких, но плотно спаянных со слизистой оболочкой. Изменения наиболее выражены в дистальных отделах ободочной и прямой кишок. Слизистая оболочка отечная, но не изъязвлена. При гистологическом исследовании обнаруживают субэпителиальный отек с круглоклеточной инфильтрацией собственной пластинки, капиллярные стазы с выходом эритроцитов за пределы сосудов. На стадии образования псевдомембран под поверхностным эпителием слизистой оболочки возникают экссудативные инфильтраты. Эпителиальный слой приподнимается и местами отсутствует; оголенные места слизистой оболочки прикрыты лишь слущенным эпителием. На поздних стадиях болезни эти участки могут занимать большие сегменты кишки.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Методы диагностики
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
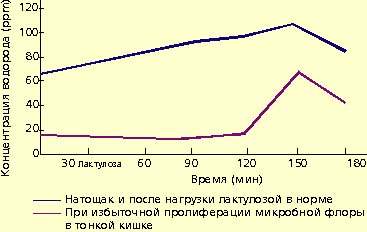 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
 |
Лечение
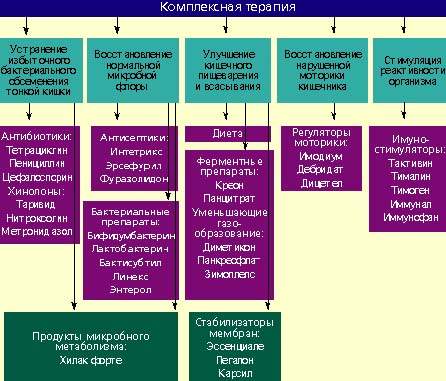
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Бактериальные препараты
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
Регуляторы пищеварения и моторики кишечника
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Дисбактериоз кишечника

Дисбактериоз кишечника – заболевание, сопровождающееся сбоем соотношения полезных и вредоносных бактерий.
Кишечник здорового человека населяет неисчислимая масса микробов, 90% из которых – представители облигатной флоры (здоровой), 5-10% — факультативной (условно патогенной). Лактобактерии, бифидобактерии, анаэробные пропионобактерии, эшерихии принимают участие в пищеварении, метаболизме, защищают от аллергии, попадания и бесконтрольного размножения патогенных организмов в желудочно-кишечном тракте.
Элементы условно патогенной флоры (грибы, фузобактерии, грамотрицательные палочки, стафилококки, стрептококки), не вызывают заболеваний при условии наличия крепкого иммунитета у человека. При определенных обстоятельствах численность облигатной флоры сокращается, увеличивается рост патогенных организмов в кишечнике.
Что это такое?
Дисбактериоз кишечника – изменение показателей микрофлоры кишечника, которые приводят к ухудшению впитывания, развитию патологий во всём организме. Нормальное количество полезных бактерий в кишечнике, правильное соотношение их содержания в процентах называется нормофлорой. Она поддерживает гомеостаз организма.
Нормальная микрофлора
Такое прицельное внимание к крохотным жителям человеческого кишечника объясняется тем, что эти микроорганизмы чрезвычайно позитивно влияют на здоровье. Они обладают множеством благотворных функций. Так, полезная микрофлора:
- защищают кишечную слизистую от инфекционных агентов, аллергенов, избытка условно-патогенных микробов;
- синтезирует витамины (особенно группы В), противоопухолевые вещества, ферменты для расщепления белков и сахаров;
- нейтрализует токсины и пагубные продукты обмена;
- снижает холестерин;
- активирует иммунитет:
- вырабатывает короткоцепочечные жирные кислоты, которые обеспечивают целостность толстокишечной слизистой;
- стимулирует всасывание нужных веществ (воды, железа, кальция, газов, витаминов Е, D).
Кроме полезных микробов (бифидобактерий, лактобацилл и др.) в кишке проживают условно-патогенные микроорганизмы (клебсиеллы, протей, стафилококки, атипичные эшерихии, серрации, энтеробактер, дрожжеподобные грибы и др.). У здорового человека их количество строго лимитировано, поэтому они никак не вредят. Но при падении иммунитета, после кишечных инфекций, стрессов и т.п. эти коварные бактерии и грибы активизируются, начинают размножаться и оказывать неблагоприятное воздействие, приводящее к клинической симптоматике.
Причины
Дисбактериоз не обязательно развивается у людей, имеющих проблемы со здоровьем. Достаточно в частых случаях проблема может появиться у взрослых и детей, которые ранее никогда не испытывали никаких проблем с пищеварительной системой.
Основные причины развития дисбактериоза могут быть следующими:
- Неправильный прием некоторых лекарственных препаратов;
- Резкое изменение типа питания;
- Употребление некачественной пищи;
- Отсутствие в рационе питания витаминизированной и кисломолочной пищи;
- Недавно перенесенные кишечные инфекции;
- Частое использование антибиотиков;
- Недостаточная защищенность иммунной системы;
- Имеющие острые или хронические заболевание – гастрит, панкреатит, другие.
На начальных этапах развития дисбактериоз может практически не заявлять о себе. Человека лишь изредка могут мучить незначительные боли в животе, вздутие, редкие расстройства стула.

Главные признаки
Первые признаки дисбактериоза кишечника у взрослых:
- Боль в животе;
- Ощущение тяжести;
- Вздутие;
- Метеоризм;
- Понос, сменяющийся запором;
- Чувство повышенного дискомфорта.
Симптоматика напрямую опирается на степень запущенности заболевания.
Симптомы дисбактериоза кишечника
У взрослых симптомы дисбактериоза разнообразны в своем проявлении и степени выраженности. Тяжесть их проявлений зависит от таких условий, как возраст, образ жизни, состояние иммунитета, стадия развития. У одного человека недельная терапия антибиотиками вызовет лишь небольшое нарушение микрофлоры кишечника, а у другого – тяжелые симптомы дисбактериоза.
- Для 1 стадии дисбактериоза характерен небольшой дисбаланс нормальных и патогенных бактерий. Такое состояние, возможно, обусловлено кратковременным курсом приема антибактериальных препаратов или сменой привычной пищи и воды. На данной стадии симптомы выражены слабо, они могут ограничиваться небольшим расстройством кишечника. После окончания противомикробного лечения или привыкания к новым условиям питания, баланс кишечной микрофлоры восстанавливается самостоятельно.
- На 2 стадии кишечник перестает производить в достаточном количестве ферменты, необходимые для нормального переваривания пищи. Результатом этого может стать процесс брожения, характеризующийся вздутием живота, появлением горечи во рту, болями, метеоризмом, запорами или диареей. Данные симптомы могут свидетельствовать о развитие других заболеваний желудочно-кишечного тракта, но чаще всего указывают на прогрессирующий дисбактериоз.
- 3 стадия требует медицинского вмешательства, так как патогенная флора, в большом количестве воздействующая на стенки кишечника, вызывает его воспаление. Симптомы становятся более выраженными, у пациента появляются тошнота и рвота, в стуле можно заметить непереваренные фрагменты пищи, больные жалуются на сильные боли в животе, может повышаться температура тела.
- На 4 стадии болезнетворные микроорганизмы практически полностью вытесняют полезную микрофлору кишечника. При этом нарушается механизм всасывания полезных веществ, что приводит к развитию авитаминоза и анемии. Помимо этого токсины, образующиеся вследствие неполного переваривания пищи и жизнедеятельности патогенной микрофлоры, попадая в кровь, вызывают тяжелые аллергические реакции. К ранее описанным симптомам могут присоединиться сыпь, экзема, крапивница, астма, хроническая усталость, бессонница и проблемы с концентрацией внимания. Отсутствие своевременного лечения угрожает развитием тяжелых кишечных инфекций.
Необходимо помнить, что устранить дисбактериоз легче всего на его начальных стадиях. Обнаружив у себя перечень подозрительных симптомов, которые не проходят в течение пары дней, следует обратиться к гастроэнтерологу.
Хронический дисбактериоз
Хроническое течение дисбактериоза встречается несколько реже. При этом нарушения в составе и количестве микрофлоры не приходят в норму очень длительное время (месяцы, годы). Как правило, существуют предпосылки, которые не позволяют нормальной микрофлоре восстановиться. Однако в большинстве случаев эту проблему все же удается решить правильным лечением.
При хроническом течении дисбактериоза важно обратить внимание на наличие следующих факторов:
- самолечение и неквалифицированное лечение;
- ослабленный иммунитет;
- хронические воспалительные заболевания кишечника;
- несоблюдение предписанной диеты;
- наличие опухолей кишечника;
- наличие постоянного источника инфекции (некачественная питьевая вода и др.);
- возможная устойчивость бактерий к назначенным антибиотикам (проверяется антибиотикограммой);
- хронические заболевания печени, поджелудочной железы, желудка.
При наличии вышеперечисленных факторов создаются предпосылки для изменения состава кишечной микрофлоры. Если не устранить эти факторы, то лечение в большинстве случаев не возымеет должного эффекта. Болезнь при этом принимает хроническое течение.
Диагностика
Для того, чтобы определить наличие и характер дисбактериоза, требуется выяснить какие именно микробы заселяют кишечник и в каком количестве. Сегодня практикуются два основных метода диагностики:
- Способ, обследования метаболитов микрофлоры основан на определении веществ (летучих жирных кислот), которые микробы выделяют в процессе своего развития. Этот способ обладает высокой чувствительностью и простотой определения микробов и позволяет на протяжении нескольких часов получить результат. Кроме того, он не такой дорогой как бактериологический.
- Бактериологическое исследование. При бактериологическом способе в зависимости от специализированности лаборатории определяется от 14 до 25 видов бактерий (это всего лишь 10% от всех микроорганизмов). Увы, результат этого анализа вы получите только через 7 дней, столько времени в среднем нужно, чтобы бактерии выросли в специальных питательных средах и могли быть выявлены. Кроме того, качество результатов этого анализа зависит и от соблюдения сроков доставки и качества материала, также существуют трудности в культивировании кое-каких видов бактерий.
Необходимо помнить, что состав микрофлоры кишечника у каждого человека индивидуален. Он зависит от возраста, потребленной пищи, и даже от времени года. Потому устанавливать диагноз только лишь на основании анализов – ошибочно. Нужно дополнительное обследование для определения причины дисбактериоза.

Осложнения
Наиболее серьезные последствия могут вызвать следующие осложнения дисбактериоза:
- Похудение. Прогрессирующая потеря веса из-за нарушений всасывания является распространенным явлением при хроническом дисбактериозе. В некоторых случаях пациенты становятся истощенными в результате диареи. Независимо от механизма истощения важно то, что организм ослабевает и становится более восприимчивым к другим заболеваниям (острые респираторные заболевания, обостряются хронические болезни). Набор же массы тела после длительного дисбактериоза – процесс медленный. Чаще выраженное истощение наблюдается у детей при тяжелых формах заболевания.
- Обезвоживание. Данное осложнение встречается редко и только при некоторых тяжелых видах дисбактериоза. Дело в том, что длительная потеря воды в результате диареи может иметь для организма очень серьезные последствия. Обычно об обезвоживании говорят при потере 3% жидкости и более. При потере 12% жидкости состояние пациента становится очень тяжелым и существует высокий риск для жизни. Длительная диарея с выраженными потерями воды обычно является следствием присоединения опасных болезнетворных организмов, которые в норме не встречаются в кишечнике.
- Паразитарные заболевания. В меньшей степени нормальная микрофлора защищает организм и от некоторых паразитарных заболеваний. Речь идет о различных гельминтозах, которые часто встречаются у детей.
- Вторичные кишечные инфекции. Существует большое количество опасных кишечных инфекций, которые не поражают организм отчасти из-за наличия нормальной микрофлоры. Если же этот рубеж защиты ослабевает, вероятность тяжелых заболеваний кишечника повышается. Наиболее распространенными инфекциями, которые могут усугубить дисбактериоз и создать угрозу для жизни, являются сальмонеллез, шигеллез (дизентерия), холера, иерсиниоз и др. Наибольшую опасность эти болезни представляют для детей.
- Нарушения развития у детей. У маленьких детей дисбактериоз без адекватного лечения часто приобретает затяжной характер течения. Из-за этого у ребенка в течение долгого времени может быть нехватка определенных питательных веществ или витаминов. Учитывая высокую скорость роста и развития в раннем детстве, подобные проблемы ведут к задержкам в умственном и физическом развитии. Правильное лечение обычно позволяет восполнить этот дефицит у ребенка.
- Воспалительные процессы. В редких случаях (обычно при наличии сопутствующих воспалительных заболеваний кишечника) серьезные изменения микрофлоры могут привести к развитию воспалительного процесса в брюшной полости. Считается, что хронический дисбактериоз играет определенную роль в развитии аппендицита, дивертикулита (воспаление дивертикула – выпячивания стенки кишечника), образовании абсцессов. Любое воспаление в брюшной полости потенциально является очень опасным состоянием и требует интенсивного лечения (нередко хирургического).
Учитывая недостаток витаминов и ослабление иммунитета, которые возникают при дисбактериозе, существует риск и других осложнений, которые не связаны напрямую с нарушениями кишечной микрофлоры. В целом можно сказать, что дисбактериоз не является опасным заболеванием, но запускать болезнь все равно не стоит.
Лечение дисбактериоза кишечника
В случае подтвержденного дизбактериоза кишечника проводится плановое лечение при помощи препаратов, восстанавливающие нормальную флору кишечника и коррекция остальных нарушений в организме (при помощи ферментов, сорбентов, витаминов).
Группы препаратов назначаемых при дисбактериозе кишечника взрослым:
- Сорбенты, назначаются при выраженных признаках интоксикации. Активированный уголь назначается по 5-7 таблеток на 1 раз, в течение 5 дней.
- Пребиотики — обладают бифидогенным свойством, т.е. способствуют стимуляции и роста и размножения микробов входящие в состав нормальной флоры кишечника. К представителям этой группы относятся: Хилак-форте, Дюфалак. Хилак-форте назначается по 40-60 капель 3 раза в день.
- Антибактериальные препараты, применяются при 4-ой степени дисбактериоза кишечника, для уничтожения патогенной флоры. Чаще всего применяются антибиотики: группы тетрациклинов (Доксициклин), цефалоспоринов (Цефуроксим, Цефтриаксон), пенициллинов (Ампиокс), нитроимидазолы: Метронидазол, назначается по 500 мг 3 раза в день, после еды.
- Симбиотики (Бифидобак, Мальтодофилюс), представляют собой комбинированные препараты (пребиотик + пробиотик), т.е. одновременно стимулируют рост нормальной флоры и замещают недостающее количество микробов в кишечнике. Бифидобак назначается по 1 капсуле 3 раза в день, во время еды.
- Бактериофаги. Чтобы устранить симптомы дисбактериоза , можно принимать препараты, содержащие вирусы, которые поражают конкретный вид бактерий. Они сочетаются с антибактериальным лечением или используются в качестве альтернативной терапии.
- Ферменты, назначаются в случае выраженных нарушений пищеварения. Таблетки Мезим по 1 таблетке 3 раза в день, перед едой.
- Противогрибковые препараты (Леворин), назначаются, в случае если в кале есть дрожжеподобные грибы типа Кандида. Леворин назначается по 500 тыс. Ед 2-4 раза в сутки.
- Поливитамины: Дуовит, по 1 таблетке 1 раз в день.
Дозировку, продолжительность лечения и группу препаратов, назначает лечащий врач, в зависимости от степени дисбактериоза. Ниже указываются дозировки препаратов для взрослых, для детей дозировка, зависит от веса и возраста ребёнка.
Пробиотики
Пробиотики (эубиотики), это препараты содержащие живые микроорганизмы (т.е. бактерии нормальной флоры кишечника), они применяются для лечения дисбактериозов 2-4 степени.
- Препараты 1-го поколения: Бифидумбактерин, Лайфпак пробиотикс. Они представляют собой жидкие концентраты лактобактерий и бифидобактерий, хранятся не долго (около 3 месяцев). Эта группа препаратов, является неустойчивой под воздействием желудочного сока или ферментов желудочно-кишечного тракта, что приводит к быстрому их разрушению и поступления недостаточной их концентрации, главный недостаток пробиотиков 1-го поколения. Бифидумбактерин назначается внутрь, по 5 доз препарата 2-3 раза в день, за 20 минут до еды;
- Препараты 2-го поколения: Бактисубтил, Флонивин, Энтерол. Содержат споры бактерий нормальной флоры кишечника, которые в кишечнике больного выделяют ферменты для пищеварения белков, жиров и углеводов, стимулируют рост бактерий нормальной флоры кишечника, а так же подавляют рост гнилостной флоры. Субтил назначается по 1 капсуле 3 раза в день, за 1 час до еды;
- Препараты 3-го поколения: Бификол, Линекс. Они состоят из нескольких видов бактерий нормальной флоры кишечника, поэтому обладают высокой эффективностью, по сравнению с предыдущими 2-мя поколениями пробиотиков. Линекс назначается по 2 капсулы 3 раза в день;
- Препараты 4-го поколения: Бифидумбактерин форте, Биосорб-Бифидум. Эта группа препаратов, представляет собой бактерии нормальной флоры кишечника в совокупности с энтеросорбентом (с активированным углём или другие). Энтеросорбент, необходим для защиты микроорганизмов, при переходе через желудок, он активно защищает их, от инактивации желудочным соком или ферментами желудочно-кишечного тракта. Бифидумбактерин форте назначается по 5 доз 2-3 раза в день, перед едой.
Лечение дисбактериоза кишечника назначается комплексно в зависимости от степени заболевания. Так как дисбактериоз развивается под воздействием многих факторов, важно устранить причину его развития, в противном случае прием пробиотиков не даст положительного эффекта. Устранение очагов инфекции и хронических заболеваний главная задача в лечении дисбактериоза.

Диета при дисбактериозе
Как лечить дисбактериоз кишечника? При легкой степени дисбаланса в микрофлоре кишечника, может быть достаточно устранения этих причин с помощью рационального питания, приема пребиотиков или пробиотиков.
При тяжелом нарушении одновременно с комплексной антимикробной терапией также показано диетическое питание. Основные правила:
- Продукты парят, варят, запекают, тушат. Никакой жарки!
- Пьют много жидкости, преимущественно чистой воды. При поносах помогает от обезвоживания, запорах – размягчает сбитые каловые массы.
- Еда сбалансированная, богатая продуктами, содержащими белки, углеводы, растительные жиры, минералы, витамины, необходимые для полноценного функционирования организма.
- Убирают продукты, раздражающие желудочно-кишечный тракт, обладающие слабительным или закрепляющим действием.
- Отказываются от продуктов, вызывающих газообразование, брожение, гниение.
- Убирают соусы, острые пряности, копчености, маринады, крепкий алкоголь. Нет фаст-фудам, полуфабрикатам, еде всухомятку, на ходу. Наваристые бульоны, кондитерские изделия, выпечка, цельное молоко, крепкий чай под запретом.
- Употребляют продукты, создающие благоприятные условия для размножения полезных бактерий. Ставят упор на кисломолочные изделия (кефир, простоквашу, йогурт, ацидофильное молоко), продукты, богатые растительной клетчаткой.
- Отказываются от свежих овощей, фруктов. Предпочтительна любая термическая обработка. Печеные яблоки – отличный десерт, богатый витаминами, полезными элементами.
- Употребляют пищу регулярно, каждые 2,5-3 часа небольшими порциями. Нельзя допускать длительных промежутков между едой.
- Температура пищи должна быть приятной, теплой. Нельзя есть горячее, слишком холодное.
Соблюдение диеты – важное условие для успешного лечения дисбактериоза у взрослых и детей. Потребление пищи не ограничивают, изменяют ее состав. Сбалансированный рацион, правильно приготовленная еда помогут восстановить нехватку витаминов, повысить гемоглобин, нормализовать пищеварение, полноценное выведение желчи.
Может ли пациент обойтись без лечения?
Случаи самостоятельного произвольного избавления от незначительных нарушений в микрофлоре кишечника в медицинской практике фиксируются довольно часто. Но в большинство таких примеров связано с расстройствами по причине эмоциональных потрясений или быстрой акклиматизации.
Учтите, что дисбактериоз может перестать прогрессировать только на первой фазе своего развития. В этом и заключается большая проблема, ведь в этот период заметить характерные изменения в микрофлоре кишечника практически невозможно. А если пациент имеет уже выраженную симптоматику заболевания, то ему необходима врачебная помощь, так как речь идет о серьезно запущенном процессе.

Профилактика
Важнейшим методом профилактики является своевременная и рациональная антибактериальная терапия. Таким способом больной может обезопасить себя от симптоматики дисбактериоза и развития недуга.
Частым случаем возникновения дисбактериоза является длительный приём антибиотиков. Для профилактики болезни рекомендуется предпринять следующие меры:
- питаться кисломолочными продуктами;
- начать использование противогрибковых препаратов;
- принимать пробиотики, полиферменты и поливитамины.
Комплекс препаратов должен назначить врач, самостоятельно использовать какие-либо лекарственные средства не рекомендуется.
Дисбактериоз — симптомы и лечение
Что такое дисбактериоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Людевиг Анны Алексеевны, гастроэнтеролога со стажем в 10 лет.
Над статьей доктора Людевиг Анны Алексеевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
От редакции: диагноз «дисбактериоз» не включён в международную классификацию болезней (МКБ-10), его используют врачи только в России и странах СНГ. Дисбактериоз сопутствует другим патологиям, но было бы неверно однозначно утверждать, что эти патологии вызывает именно нарушение баланса микрофлоры. Изучение взаимосвязи между деятельностью микробиома и возникновением различных заболеваний — одно из перспективных направлений в медицинских исследованиях.
Что такое микрофлора кишечника и для чего она нужна
Организм человека населяют свыше триллиона бактерий. В их микробиоме в сто раз больше генов, чем в нашем собственном геноме. Они живут на коже, слизистых, в пищеварительном тракте.
Кишечное сообщество, которое мы приютили в своём организме, обладает метаболической активностью, как у целого органа. Оно помогает нам выжить, поэтому мы в корне зависим от наших колонизаторов, как и они от нас.
В норме кишечник обеспечивает среду для роста микроорганизмов, а флора поддерживает «равновесие» в организме хозяина:
- стимулирует рост энтероцитов — клеток кишечной стенки;
- помогает перерабатывать и усваивать питательные вещества;
- подавляет рост патогенных микроорганизмов;
- регулирует иммунитет и воздействует на его нарушенные звенья;
- контролирует энергетический и липидный обмен;
- участвует в развитии и функционировании мозга.
Микрофлора или микробиота — это экосистема, в которой преобладают бактерии, в основном строгие анаэробы, которым для жизни не нужен кислород. В ней есть и другие микроорганизмы: вирусы и бактериофаги, простейшие, археи (одноклеточные живые организмы) и грибы. Всего в микробиоте свыше семи тысяч штаммов.
Дисбактериоз, или дисбиоз — это синдром, при котором нарушается соотношение между представителями микрофлоры. Он не является болезнью, но лежит в основе множества заболеваний — кишечных, общевоспалительных, аутоиммунных и нейропсихических.
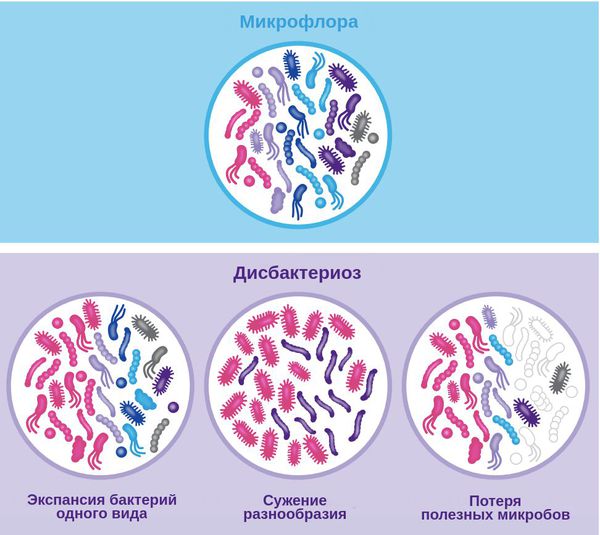
Нарушение состава микрофлоры также может влиять на поведение человека и скорость старения: при сужении микробного разнообразия оно происходит быстрее в сравнении с темпами здорового старения [1] .
Соотношение различных видов микроорганизмов нарушается по многим причинам:
- Диета и режим питания — пища с высоким содержанием животных жиров, сахара и крахмала, ограничением клетчатки и избытком животных белков.
- Продукты с пищевыми добавками — бисульфитом и сульфитом натрия, наночастицами металлов и антибиотиками [3][4] .
- Избыточная гигиена — нарушение водно-жировой мантии кожи из-за использования бактерицидных средств для умывания (особенно с салицилатами).
- Гормональный дисбаланс . При избытке андрогена у женщин состав микробиоты нарушается, а при низком альфа- и бета-разнообразии сообществ бактерий в кишечнике повышается риск развития синдрома поликистозных яичников [5] .
- Употребление алкоголя — уменьшается количество лактобактерий и появляются микроорганизмы, которые могут повредить слизистую. Например, Neisseria из этанола синтезирует такое ядовитое вещество, как ацетальдегид [26] .
- Первичный и вторичный иммунодефицит . Из-за нарушения звеньев иммунитета растёт число микроорганизмов и формируется новая микрофлора, которая меняет иммунный ответ, образуя порочный круг.
- Травма и острое воспаление . В ответ на нарушение целостности тканей организма иммунитет экстренно активируется и нарушает соотношение бактерий [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дисбактериоза
Когда защитная функция слизистой оболочки кишечника нарушается, иммунная система перестаёт адекватно реагировать на кишечную микрофлору. В связи с этим возникают разнообразные симптомы:
- При нарушении дисбактериозе кишечника могут беспокоить запоры, диарея или их сочетание, вздутие, урчание в животе, отрыжка, чувство тяжести после еды, повышенная чувствительность к определённой пище (особенно злаковой и молочной), боли и дискомфорт.
- При нарушении кожной микрофлоры появляются разнообразные сыпи, шелушение, покраснение, зуд, сухость или жирность кожи.
- При генитальном дисбактериозе типичным признаком является кандидоз (молочница). Иногда могут возникать нетипичные выделения и дискомфорт вплоть до болезненности.
- При дисбактериозе полости рта развиваются стоматит, пародонтоз и кариес , появляется неприятный привкус и запах изо рта, постоянный налёт на языке.
Когда под влиянием дисбиоза начинают развиваться различные болезни, появляются другие симптомы:
- При нейропсихических заболеваниях появляется усталость, апатия, тревога, снижается настроение, ухудшается концентрации внимания, возникают навязчивые мысли, усиленная реакция на стресс, судороги.
- При инсулинорезистентности происходит набор веса, повышение сахаров и липидов в крови, возникает тяжесть в правом боку.
- При системном воспалении и аутоиммунитете до полноценного развития болезни и постановки диагноза появляются отдельные проявления в виде болей в суставах, кожных высыпаний, неадекватных сосудистых реакций, примесей слизи или крови в кале, неинфекционного подъёма температуры тела, озноба, общей слабости.
- При аллергии появляется диарея после употребления аллергенных продуктов (особенно молочных, злаковых, цитрусовых, красных фруктов и овощей, ягод, шоколада, орехов) и зудящий дерматит.
Патогенез дисбактериоза
Колонизация кишечника бактериями начинается при прохождении младенца через родовой канал. В этот момент он получает микробиоту своей матери — лактобациллы, Prevotella и другие. При кесаревом сечении микробный состав изменяется. Он напоминает кожу матери: появляются стафилоккоки, коринебактерии и пропионобактерии.
Во время грудного вскармливания увеличивается количество бифидобактерий. Они необходимы для использования олигосахаридов материнского молока. При недостаточном питании формирование этих бактерий нарушается, что приводит к стойкой незрелости микробиоты и риску развития дисбактериоза.
В зависимости от типа дисбиоза и особенностей организма могут включаться различные патологические пути.
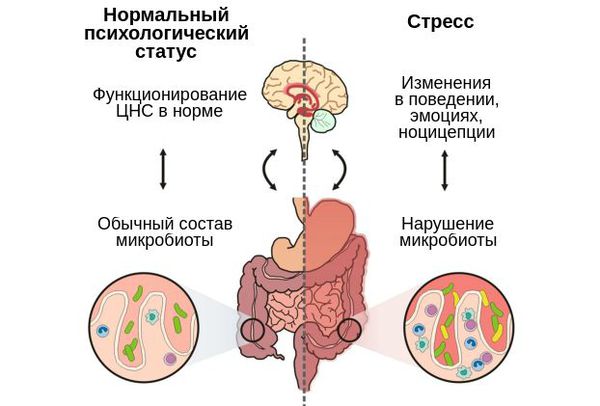
Путь «Дисбактериоз — кишечник — мозг»
Микробиота кишечника влияет не только на физическое, но и на психологическое состояние человека. Её связь с мозгом осуществляется через блуждающий нерв (вагус) и ключевые центральные медиаторы :
- бифидобактерии infantis влияют на центральную передачу серотонина [11] ;
- лактобациллы и бифидобактерии продуцируют гамма-аминомаслянную кислоту (ГАМК);
- кишечные палочки, Bacillus и Saccharomyces spp. могут производить норадреналин;
- кандида, стрептококки, кишечные палочки и энтерококки синтезируют серотонин;
- Bacillus может продуцировать дофамин;
- лактобациллы способны производить ацетилхолин.
Ось гипоталамус-гипофиз-надпочечник регулирует реакции на стресс и может значительно влиять на ось микробиом-кишечник-мозг [12] .
Путь «Микробиота — воспаление — инсулинорезистентность»
Полезные бактерии вырабатывают короткоцепочечные жирные кислоты, которые усиливают связи между клетками кишечника, препятствуя попаданию токсичных соединений в кровоток [8] . Когда численность нормальной флоры снижается, изменяется состав кишечной слизи — муцина. В связи с этим защитный барьер слабеет, развивается так называемый “синдром дырявого кишечника” — токсины из пищеварительной системы попадают в кровоток, запуская системное воспаление [14] .
Организм разделяет флору на “свой-чужой” при помощи толл-рецепторов. Когда к рецептору присоединяется патоген, происходит передача информации об опасности внутрь клетки, где через каскад реакций запускается иммунный ответ, направленный на борьбу с возбудителем. Высвобождаются секреторный IgA, антимикробные пептиды и хемокины [15] . Это ведёт к активации макрофагов, которые начинают выделять интерлейкин-1b и фактор некроза опухоли альфа. Эти вещества блокируют путь инсулина внутрь клетки. В результате развивается инсулинорезистентность [7] [17] . Без своего проводника глюкоза накапливается в крови,что приводит к диабету II типа .
Путь «Дисбактериоз — ожирение — печень»
О количестве съеденного организм узнаёт по уровню всё тех же короткоцепочечных жирных кислот, вырабатываемых флорой. При низком потреблении клетчатки — овощей и отрубей — этих жирных кислот вырабатывается мало. В ответ на это кишечник замедляет эвакуацию, чтобы запасти побольше энергии. В итоге запускается адипогенез — отложение жира.
Ещё одним веществом, которое обеспечивает передачу сигналов о чувстве сытости из кишечника в гипоталамус, является гуанилилциклаза C. При дисбиозе эта передача ослабляется, что ведёт к перееданию и набору веса [18] .
При синдроме избыточного бактериального роста запускается процесс местного воспаления, повышается проницаемость кишечной стенки. Это ведёт к попаданию токсинов в кровь и общей воспалительной реакции, в результате которой поражается различный органы, в том числе и печень. При развитии инсулинорезистентности запускается глюкокиназный путь поступления глюкозы в клетки печени, из-за чего в органе накапливаются жировые включения. В дальнейшем развивается неалкогольная жировая болезнь печени [19] .
Путь «Дисбактериоз — аутоиммунитет»
Изменённая композиция микробиоты воздействует на кишечную иммунную систему. Иммунитет, активированный дисбактериозом кишечника, запускает каскад воспалительных реакций, что приводит к поражению суставов, кожи, почек, кишечника и т. д. Если реакция защитных сил чрезмерна, развиваются аутоиммунные заболевания.
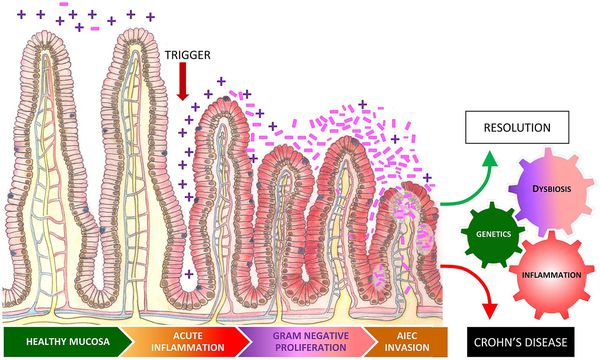
Хронический воспалительный ответ, который вызывает дисбиоз, также может поспособствовать развитию ревматических заболеваний.
Путь «Дисбактериоз — аллергия»
Полезные бактерии поддерживают баланс иммунного ответа в организме.
Они стимулируют подавление IgE и лимфоцитов Th1 и Th2, которые сдерживают паразитарную инфекцию. Если популяция полезных микроорганизмов не развивается, это может привести к аллергическим ответам.
Полезная микрофлора формируется во младенчестве и сохраняется на всю жизнь вместе с особенностями иммунных ответов [9] . Помешать появлению адекватного альфа-разнообразия микробиомов в этот период, помимо рождения через кесарево сечение, могут такие факторы, как:
- раннее воздействие антибиотиков;
- отсутствие домашних животных;
- постоянная обработка дома обеззараживающими средствами.
В итоге, если слишком тщательно оберегать ребёнка от столкновения с инфекциями, у него резко повышается риск развития аллергических заболеваний.
Классификация и стадии развития дисбактериоза
Из-за разнообразия агентов микрофлоры и проявлений дисбиоза, классификация нарушения микрофлоры весьма условна.
Традиционно выделяют три степени дисбиоза:
- I степень — снижение нормофлоры;
- II степень — развитие условно-патогенной флоры;
- III степень — присоединение патогенной флоры.
Кроме изменений микрофлоры важно знать, в микробиоме какого органа произошло нарушение. В связи с этим различают кишечный и внекишечный дисбактериоз. К внекишечным формам относятся:
- дисбиоз ротовой полости;
- дисбиоз кожи;
- дисбиоз половых органов;
- дисбиоз мочевыводящих путей;
- дисбиоз дыхательной системы.
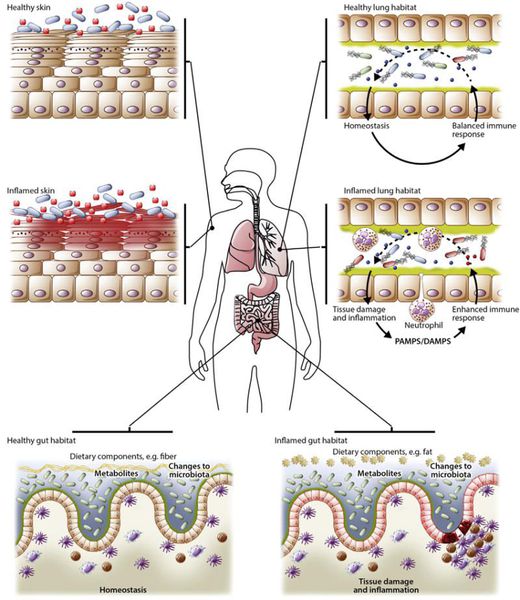
По течению дисбактериоз кишечника условно подразделяют на три стадии:
- латентный дисбиоз — без проявлений, выявляется только по результатам анализов;
- дисбиоз с кишечной симптоматикой — возникает нарушение стула, боли в животе;
- стадия развития осложнений — инсулинорезистентности, нейровегетативных нарушений, хронического колита , дерматита и вагинита.
В зависимости от того, в каком отделе кишечника возникло нарушение, выделяют:
- дисбактериоз тонкого кишечника — диарея водянистая, вздутие живота появляется сразу после еды;
- дисбактериоз толстого кишечника — кал кашицеобразный, вздутие возникает к вечеру.
Осложнения дисбактериоза
Симптомы дисбактериоза кишечника с трудом можно отличить от симптомов его осложнений. Всё потому, что дисбиоз — синдром, который вносит существенный вклад в развитие многих болезней.
Осложнения можно разделить на несколько групп:
- нейропсихические болезни : депрессия , болезнь Альцгеймера , рассеянный склероз , тревожное расстройство , шизофрения , аутистические расстройства, болезнь Паркинсона ;
- болезни, связанные с невосприимчивостью к инсулину : инсулинорезистентность, дислипидемия , ожирение , сахарный диабета II типа , гипертония , неалкогольная жировая болезнь печени[7] ;
- аутоиммунные патологии : сахарный диабет I типа, ревматоидный артрит, системная красная волчанка, первичный склерозирующий холагнит [8] ;
- аллергические заболевания — бронхиальная астма , атопический дерматит , пищевая аллергия [9] ;
- системные воспаления — болезнь крона, язвенный колит , синдром раздражённого кишечника, целиакия и колоректальный рак.
Нейропсихические болезни
Депрессия и тревожное расстройство коррелируют с преобладанием Firmicutes над Bacteroides [12] .
Рассеянный склероз связан с значительным сокращением видов Clostridia XIVa и IV, увеличением содержания Methanobrevibacter и Akkermansia и уменьшением числа Butyricimonas [8] .
На мышиной модели болезни Альцгеймера в амилоидных бляшках накапливается микробиота [13] .
Связь шизофрении, аутистических расстройств и болезни Паркинсона с дисбиозом доказана. Но о том, являются ли эта связь основной или сопутствующей, до сих пор ведутся споры.
Аутоиммунные патологии
Сахарный диабет I типа связан с положительной корреляцией между аутоантителами и микрофлорой — островковыми клеткам, Bacteriodes и Bilophila. Также обнаружена отрицательная связь со Streptococcus и Ruminococcaceae. Кроме того, распространение Faecalibacterium приводит к снижению уровня гликированного гемоглобина [8] .
Ревматоидный артрит усиливается из-за молекулярной мимикрии — бактерии Prevotella copri, Parabacteroides sp. и Butyricimonas воспроизводят структуру двух аутоантигенов организма. В результате антигенов в воспалённой синовиальной ткани становится намного больше. И чем больше антител GNS, тем выраженнее симптомы артрита(8). Снизить боль, отёчность и улучшить показатели крови во время различных фаз артрита можно с помощью пробиотиков [22] .
Системная красная волчанка сопровождается снижением видового разнообразия микрофлоры. При это в пять раз увеличивается число бактерии Ruminococcus gnavus. Количество антител к этим бактериям напрямую связано с активностью заболевания [20] .
Первичный склерозирующий холагнит связан с уменьшением разнообразия микрофлоры. После трансплантации фекальной микробиоты альфа-разнообразие увеличивается. Из-за этого щелочная фосфатаза снижается более чем в два раза, что свидетельствует о влиянии микробиоты на аутоиммунные процессы в протоках печени [21] .
Аллергические заболевания
Бронхиальная астма связана с увеличением респираторной микрофлоры — гемофильной палочки, стрептококков, бактерий Moraxella — и снижением кишечного микробиома — бифидобактерий, бактерий Akkermansia, Faecalibacterium, Morganella, Lactobacillus. Ослабить аллергическую реакцию может вдыхание «сельскохозяйственной пыли», которая насыщена бактериями и их компонентами.
Атопический дерматит возникает при колонизации кожи золотистым стафилококком на фоне повышенной чувствительности иммунной системы и нарушения кожного барьера. Суперантигены стафилококков усиливают концентрацию IgE — антител, призванных защищать организм от паразитов. Если антитела отсутств уют, антигены атаку ют собственные ткани и вызывают аллергию — активируют воспалительные лимфоциты Th2 / Th22 и способствуют появлению дендритных клеток [23] .
Обратный эффект достигается при эпидермальном стафилококке. Он подавляет выработку CD4 — белых кровяных телец, участвующих в иммунном ответе. Мембранный белок TLR-2, связываясь с нормальной флорой кожи , стимулирует выработку антимикробных пептидов и увеличение плотных контактов, что усиливает кожный барьер.
Аллергия на еду появляется при чрезмерном разнообразии микрофлоры. Избыточное микробное обогащение кишечника у 3-месячных детей увеличивает риск развития гиперчувствительности к пище к годовалому возрасту. При обогащении кишечника микробами в 12 месяцев этого уже не происходит.
Когда количество бактерий Ruminococcaceae и Lachnospiraceae повышается, у детей развивается аллергия на молоко. Если же флора обогащена бактериями Firmicutes, включая Clostridia, то аллергия может разрешиться к школьному возрасту.
Аллергии на арахис или древесные орехи возникает при уменьшенном микробном разнообразии и увеличении числа бактерий Bacteroidetes. Выраженность симптомов аллергии и диарея могут ослабнуть при наличии или пероральном введении 17 штаммов Clostridia.
Системные воспаления
Болезнь Крона и язвенный колит возникают из-за чрезмерно агрессивного иммунного ответа на полезную кишечную флору у генетически восприимчивых людей. Разложение флорой белков, пептидов и аминокислот в дистальной части толстой кишки приводит к образованию различных биологически активных метаболитов, которые могут влиять на жизнеспособность клеток эпителия. Снижение количества видов бактерий, которые вырабатывают бутират, ведёт к чрезмерной активация толл-рецепторов, которая может нарушить иммунитет за счёт изменения в активности работы генов .
Синдром раздражённого кишечника связан с уменьшением количества лактобацилл, бифидобактерий и повышением числа аэробов по сравнению с анаэробами. Это нарушение микрофлоры модифицирует болевые и моторные реакции [12] .
Микробиота в данном случае становится и причиной, и мишенью нарушений моторики кишечника, висцеральной гипер чувствительности и нейроиммунных сигналов. Происходит это из-за нарушения слизистого барьера, активации рецепторов, к которым крепятся бактерии, а также дисфункции оси гипоталамус-гипофиз-надпочечник (ось ГГН).
Как возникает дисфункция оси ГГН? Цитокины и избыток короткоцепочечных жирных кислот повышают уровень кортизола — гормона стресса. Он поступает в гипофиз, гипоталамус, миндалину, гиппокамп и префронтальную кор у . Обратный сигнал из мозга привод и т к изменению моторики и чувствительности кишечника, нарушается эпителиальный барьер и выработка нейротрансмиттеров в виде повышенной реакции на факторы окружающей ср еды.
Почему нарушается моторика кишечника? Микробиота модулирует моторную функцию кишечника. Её состав может измениться через толл- и нод-рецепторы. В результате повышается проницаемость кишечной стенки, и метаболиты бактерий получают доступ к подслизистой оболочке. Это изменяет экспрессию генов, которые участвуют в работе гладких мышц и нейротрансмиссии. Нормальная кишечная палочка усиливает сокращение толстой кишки, а патогенные штаммы E. coli нарушают сократимость мышечных клеток и угнетают моторику. Воздействие Lactobacillus rhamnosus значительно ухудшает ацетилхолин-стимулируемое сокращение.
Целиакия — уникальное аутоиммунное заболевание. Его причиной являются генетические факторы DQ2 / DQ8 и триггер среды — глютен, но их недостаточно для развития болезни. Пусковой механизм целиакии — нарушение микробиоты у предрасположенных детей в момент введения прикорма — высокие пропорции Firmicutes, Proteobacteria, Corynebacterium, Gemella, Clostridium, Enterobacteriaceae и Raoultella и более низкие Actinobacteria, Bifidobacterium [32] .
Так как непереносимость глютена во взрослой жизни после многих лет употребления злаков встречается всё чаще, дополнительным фактором формирования целиакии становится воздействие окружающей среды.
Колоректальный рак — рак прямой кишки — также связан с нарушением микрофлоры. Запущенный дисбактериоз запускает хроническое воспаление. Из-за этого накапливаются продуцируемые хозяином антибактериальные пептиды, секреторные IgA, муцины, цитокины или нейромедиаторы. Также в организме скапливаются остатки повреждённых клеток и много активных форм кислорода и азота. При ошибках копирования во время деления кишечных клеток (дисплазии) эти вещества способствуют злокачественному перерождению.
Развитие рака происходит по модели «водитель — пассажир»:
- «водители» — определённые штаммы бактерий — нарушают микросреду слизистой оболочки, повреждая ДНК;
- «пассажиры» — патологическая флора — после повреждения оболочки колонизируют её, что приводит к хроническому воспалению, прямому повреждению тканей и зарождению опухоли [15] .
Другие осложнения дисбактериоза
Повышается риск заражения венерическими заболеваниями , в том числе ВИЧ-инфекцией . У девушек этому способствует дефицит бактерий Lactobacillus, которые продуцируют молочную кислоту и пероксид водорода для защиты от патогенных микроорганизмов [29] . У мужчин риск приобретения ВИЧ-инфекции повышается при высокой концентрации анаэробных бактерий в микробиоте под крайней плотью.
Угроза преждевременных родов . У женщин до 24 недели беременности маркером такого риска могут служить более низкие вагинальные уровни Lactobacillus crispatus и более высокие уровни BVAB1, Sneathia amnii, TM7-H1, Prevotella и девять дополнительных таксонов [7] .
Риск развития сердечно-сосудистых заболеваний . ДНК бактерий пародонта была обнаружена в атеросклеротических бляшках у пациентов, страдающих ишемической болезнью сердца и атеросклерозом . Бактерии могут инициировать или усугублять атеросклеротические процессы. При этом активируется врождённый иммунитет, напрямую вовлекаются медиаторы, которые активируются антигенами зубного налёта [15] .
Риск развития рака пищевода — аденокарциномы и плоскоклеточного рака. Этот риск связан с составом микробиома полости рта. Пародонтальные патогены Tannerella forsythia и Porphyromonas gingivalis коррелируют с повышенным риском аденокарциномы. Более низкий риск этой болезни наблюдался в связи с истощением полезного рода Neisseria и Streptococcus pneumoniae. Также есть взаимосвязь бактериального биосинтеза каротиноидов с защитой от развития аденокарциномы [27] .
Диагностика дисбактериоза
Диагностика дисбактериоза проводится:
- для лабораторной оценки состояния больного в момент обращения;
- для научно-исследовательской работы, чтобы понять механизмы возникновения заболеваний и разработать методы их лечения, направленные на блокирование механизмов развития патологий.
Исследователи чаще используют генотипирование микробиоты методами ПЦР Real-time (в режиме реального времени), исследуя 16S pРНК бактерий. В клинической практике врач проводит посевы микрофлоры, реже ПЦР и микроскопию.
Молекулярная идентификация — это определение последовательностей ДНК или РНК представителей микрофлоры. Проводится не для всех видов бактерий и вирусов, но их число становится всё больше. Бывают одноцелевые (видовые) и мультиплексные (таксонные) анализы.
Для увеличения количества копий ДНК и улучшения качества идентификации используют амплификацию — многократный повтор исследования. Она позволяет обнаружить даже незначительное количество микроорганизмов.
Существует несколько вариантов амплификации:
- целевая амплификация — к ней относятся ПЦР и обратная транскриптаза-ПЦР;
- амплификация транскрипции и смещения цепи;
- аплификация сигнала — гибридный захват и анализ разветвлённой ДНК;
- ПЦР Real-time — анализ микроматрицы и кривой ликвидуса.
Чаще всего разнообразие микрофлоры изучается с помощью метода ПЦР. Ген 16S рРНК является идеальной мишенью для классификации бактерий из-за его девяти областей, которые помогают различить виды с помощью отдельных нуклеотидных полиморфизмов.
Методы биоинформатики — QIIME, Mothur и Genboree — были разработаны для обработки таксономической информации, полученной из исследований 16S. Эти инструменты упрощают процесс фильтрации качества, выбора таксономических единиц работы, удаления химерной последовательности и назначения таксономии. Они также могут выполнять базовый анализ микрофлоры, включая измерение альфа-разнообразия (в пределах сообщества) и бета-разнообразия (между сообществами). При этом необходимо учитывать вклад вирусов и грибов в микробиомные взаимодействия [29] .
Посевы (тест-культура) — исследования, которые выявляют рост микробов на питательной твёрдой или жидкой среде для дальнейшей идентификации и определения чувствительности к антибиотикам . Они особенно важны в клинической практике, так как позволяют подобрать лечение при обнаружении инфекции на фоне дисбактериоза.
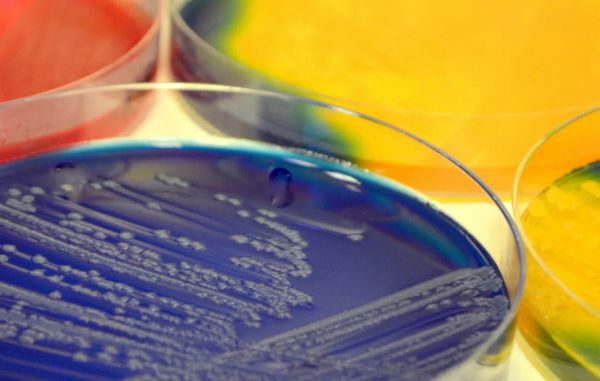
Хотя большинство образцов материала высевают на среду общего назначения (например, кровяной или шоколадный агар), некоторые болезнетворные микроорганизмы требуют определённых питательных веществ, ингибиторов или других специальных условий. Если есть подозрение на наличие особых микроорганизмов, если пациент принимал антибактериальные препараты, а также при некоторых особых случаях (например, при наличии ВИЧ-инфекци), нужно об этом сообщить в лабораторию.
Микроскопия охватывает не все микроорганизмы, зато проста и помогает в предварительном выборе антибиотиков при подозрении на инфекцию, пока ожидаются результаты окончательной идентификации.
Научные открытия в области диагностики
Благодаря комплексным исследованиям микробных сообществ MetaHit и Human Microbiome Project стал известен состав и молекулярный профиль здорового кишечного микробиома. Это знание позволило более точно анализировать последовательности ДНК хозяина, микробной ДНК (генома) и РНК (транскриптома) [34] .
Недавние достижения в технологиях молекулярной биологии — омикс-технологиях — позволили контролировать концентрации различных биологических молекул. Благодаря этому теперь можно определить их вариации микроорганизмов в различных биологических состояниях в масштабе генома.
Несколько популярных «омических» платформ включают:
- транскриптомику , которая измеряет уровни транскриптов мРНК;
- протеомику , которая количественно определяет содержание белка;
- метаболомику , которая определяет содержание мелких клеточных метаболитов;
- интерактомику , которая разрешает весь набор молекулярных взаимодействий в клетках;
- флюксомику , которая устанавливает динамические изменения молекул внутри клетки с течением времени.
Лечение дисбактериоза
Диета
Рацион питания оказывает сильнейшее влияние на микробиоту кишечника. Достичь здорового статуса микрофлоры можно при низком потреблении животных жиров и простых углеводов, включении в рацион овощей и пищи с высоким содержанием клетчатки, а также при разнообразии потребляемых продуктов.
Диета при нарушении микробиома должна быть максимально полной: чем шире рацион, тем богаче микробное разнообразие. При наличии симптомов метеоризма и неустойчивого стула следует избегать сырых овощей (лучше есть их в виде рагу) и фруктов натощак.
Если есть пищевые непереносимости, приводящие к дисбиозу, то придётся исключить:
- молочные продукты при лактазной недостаточности;
- глютен — при целиакии;
- продукты, на которые есть подтверждённая кишечная аллергия.
Кишечник и флора не любят зажаристую мясную корочку, поэтому тушение продуктов всегда лучше, чем жарка.
Пробиотики
Однозначного мнения о пользе приёма пробиотиков для лечения дисбактериоза пока нет. В исследованиях отмечалось такие положительные эффекты:
- улучшение по шкале Бека при депрессии;
- уменьшение висцеральной чувствительности и нормализация моторики кишечника при синдроме раздражения кишечника и инфекционном энтероколите;
- снижение активности аутоиммунитета при воспалительных заболеваниях кишечника, системной красной волчанки и ревматоидном артрите.
О снижении инсулинорезистентности данные неоднородны.
В западных странах терапия пробиотиками является дополнением к патогенетическому лечению — блокировки механизмов развития болезни. Решение о её назначении остаётся за врачом.
В России лакто-бифидопробиотики в дозах от 10 9 бактерий в капсуле рекомендованы при болезнях кишечника и как дополнительная терапия аутоиммунных и аллергических заболеваний. Тем не менее, остаётся вопрос длительности применения пробиотиков, так как изолированные заселяемые бактерии (в отличие от фекалотрансплантации) не приживаются, но помогают вытеснить патобионтов и дают возможность угнетённой нормофлоре самостоятельно восстановиться.
Важно, что для лечения различных патологий нужны различные штаммы бактерий :
- при болезни Крона и аллергии эффективен и безопасен Lactococcus lactis, экспрессирующий IL-10;
- при диабете добавление пробиотиков в течение восьми недель предотвращает повышение FPG, снижает уровень hs-CRP в сыворотке и увеличивает общий GSH в плазме [35] ;
- при диабете у беременных приём пробиотических добавок в течение 12 недель в первой половине беременности благотворно влияют на маркеры метаболизма инсулина, триглицериды, биомаркеры воспаления и окислительный стресс;
- при запоре добавки с некоторыми пробиотическими штаммами Lactobacillus или Bifidobacterium увеличивают частоту стула и снижают время транзита содержимого кишечника;
- при диарее живые пробиотики высокой концентрации (10 10 КОЕ/мл) замедляют сокращение мышц толстой кишки [36] ;
- при ревматоидном артрите приём добавок пробиотика в течение 8 недель снижает активность заболевания, уровень инсулина и его выделение [37] ;
- при атопическом дерматите и пищевой аллергии пробиотики улучшают их течение [9] .
Пребиотики
Эти питательные вещества выступают в качестве «удобрений» для полезных видов бактерий кишечника. К пребиотикам относятся неперевариваемые олигосахариды, инулин, масляная кислота, многоатомные спирты, аминокислоты и пептиды, лактулоза и пищевые волокна.
Применение БАДов с пребиотическим эффектом, таких как » Максилак «, » Лактофильтрум «, «Закофальк», » Эубикор » и других, обоснованно и является перспективным методом лечения [38] . Например, при выраженной тревожности у пациентов с синдромом раздражённого кишечника ежедневный приём пребиотической смеси галактоолигосахаридов в течение четырёх недель снижает чувство тревоги и положительно влияет на качество жизни [12] .
Метабиотики (постбиотики)
Они являются структурными компонентами пробиотиков и их метаболитов. Препараты этой группы недостаточно изучены, хотя различные продукты распада бактерий содержатся в кисломолочных и квашеных продуктах питания. В аптеке можно встретить такие метабиотики, как » Хилак форте » и » Бактистатин «, однако их эффективность не доказана ни в одном крупном исследовании. Поэтому лечение метабиотиками остаётся пока только на уровне концепции.
Антибиотики
При воспалительных заболеваниях кишечника и тяжёлых формах дисбактериоза лечение состоит в том, чтобы устранить микрофлору, которая активировала иммунный ответ, может приём метронидазола и ципрофлоксацина, тогда как пробиотики и пребиотики предотвращают рецидив колита [38] .
При колоректальном раке рост Fusobacterium nucleatum (палочки Плаута) предсказывает агрессивность течения болезни, её устойчивость к химиотерапии и вероятность рецидива. В связи с этим химиотерапию рекомендуется проводить вместе с приёмом антибиотиков, направленных на борьбу с патогенными бактериями [15] .
Улучшить течение ревматоидного артрита может подавление роста бактерией Prevotella copri, так как именно этот патобионт участвует в развитии заболевания [8] .
При синдроме раздражённого кишечника для уменьшения симптомов, в т. ч. вздутия, показано использование местных неабсорбируемых антисептиков неомицина и рифаксимина [38] .
Фекалотрансплантация
В отличие от приёма пробиотиков пересадка кала имеет долгосрочный устойчивый эффект. Сейчас она активно применяется только для лечения от псевдомембранозного колита, вызванного бактериями C. Difficile [33] . Также проводятся множественные исследования об эффекте фекалотрансплантации в лечении аутоиммунных, неврологических заболеваний и инсулинорезистентости.
Бактериофаги
Бактериофаги (вирусы, избирательно поражающие бактериальные клетки) эффективны для борьбы с инфекцией — дисбактериозом 2 степени. Препарат подбирают по результатам посевов кала с чувствительностью к фагам. Однако этот метод применяется крайне редко из-за высокой стоимости препаратов и сложности их использования. Выпивать «бульон» с фагами нужно за час до еды 3 раза в день, предварительно выпивая большое количество воды, чтобы разбавить желудочную кислоту, в которой бактериофаги разрушаются. Сейчас этот метод лечения чаще используют в педиатрии, когда нет возможности дать антибиотик.
Иммуномодуляторы
Использование иммуномодуляторов для лечения дисбактериоза кишечника обсуждается, однако убедительных данных пока нет. Хорошо зарекомендовали себя только витамин Д и Омега-3, дефицит которых однозначно негативно сказывается на взаимодействии кишечной стенки с микробиомом.
Могут ли помочь народные средства
Суть народности метода в его популярности среди людей без наличия доказательной базы. Когда какой-то метод лечения проходит клинические испытания, он становится лекарством традиционной практики. Из фитотерапии положительно воздействуют на слизистую пищеварительного тракта и флору настои календулы, ромашки, шалфея и солодки.
Прогноз. Профилактика
Прогноз при дисбактериозе благоприятный. Восстановление нормальной флоры — процесс не быстрый, но достижимый.
Начинать профилактику дисбактериоза у детей необходимо с нормализации вагинальной и кишечной микрофлоры будущих мам. Роды лучше проводить естественным способом.
Следующий шаг на пути правильного формирования микрофлоры кишечного — грудное вскармливание, в ходе которого в организме появляются бифидобактерии. Слишком раннее введение глютенового прикорма поможет избежать возможного развития местного воспаления и целиакии.
Основная микробиота формируется только в первый год жизни. Воздействия на организм после года, в том числе терапевтические, влияют на бактериальные сообщества намного меньше [9] .
В дальнейшей жизни важнейшее значение в профилактике дисбактериоза имеет образ питания, разнообразие рациона и режим приёма пищи. Диета должна быть обогащена кисломолочными продуктами, овощами, фруктами и отрубями. Преобладание растительных масел над животными жирами способствует балансу жирных кислот и противовоспалительной активности в кишечнике.
На фоне погрешности в диете, стресса и после перенесённых инфекций могут появиться первые симптомы кишечного дискомфорта — вздутие, нарушение стула, нарастание висцеральной чувствительности.
Отказ от вредных привычек (курения, злоупотребления алкоголем), минимизация консервантов, потребляемых с пищей, а также амортизация стресса помогут избежать запуска воспалительных процессов и нарушения микрофлоры, связанного с иммунным ответом.
В современном мире инфекции распространяются с огромной скоростью, поэтому отказ от антибиотиков невозможен. Важно применять их разумно, только по назначению врача и с одновременным приёмом пробиотиков.
Регулярное мытьё рук, фруктов и овощей, отказ от косметических средств с антимикробной активностью защищают от инфекций и сохраняют естественную нормофлору.
С возрастом разнообразие микробиоты естественным образом снижается. Это повышает склонность к запорам, ослабляет иммунную защиту и вызывает общую слабость. В таких ситуациях профилактикой дальнейшего развития дисбиоза будет своевременный приём курсов про- и пребиотиков или их постоянное поддерживающее применение.
Источник https://www.lvrach.ru/2001/05-06/4528776
Источник http://gb21perm.ru/disbakterioz-kishechnika/
Источник https://probolezny.ru/disbakterioz/