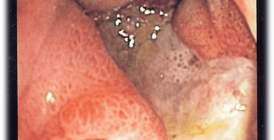
Язва желудка: симптомы, лечение и диета

Язву желудка можно считать инфекционным заболеванием, поскольку доказана роль в ее развитии бактерии Helicobacter pylori (хеликобактер пилори), известны пути передачи и меры профилактики. Однако в формировании язв на слизистой желудка участвует не только хеликобактер. Патологические процессы, которые к этому приводят, сложны, но, как ни странно, сводятся к набившему оскомину выражению «все болезни от нервов». Действительно, на состояние слизистой сильно влияют стрессы — если их много, и возникают они часто или длятся подолгу, желудок отвечает воспалением и выработкой избыточной кислоты, которая и разъедает слизистую. Особенно в тех местах, которые уже «подготовлены» хеликобактером.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Как возникает язва желудка
В желудке действуют два вида факторов — агрессивные и защитные, или протективные. К агрессивным относятся соляная кислота, фермент пепсин, с помощью которого происходит переваривание пищи, желчные кислоты — если желчь случайно забрасывается в желудок из двенадцатиперстной кишки. Протективные факторы — это выработка слизи и специальных веществ, рост нового эпителия на месте износившегося, хорошее кровоснабжение желудка, богатая иннервация. В норме эти факторы сбалансированы, и желудок остается здоровым. Но если равновесие смещается в сторону агрессивных факторов: хеликобактер выделяет свои токсины, повышается кислотность, снижается продукция слизи, то возникает воспаление, и может развиться язва.
Язва желудка чаще обнаруживается у мужчин, чем у женщин, а вообще язвой страдает 10% работающего населения. Это много, и это делает язву желудка социально значимой патологией. Среди причин, помимо хеликобактера и стрессов, выделяют неправильное питание, курение и увлечение спиртными напитками, частый прием нестероидных противовоспалительных средств (это обезболивающие, вроде Найза или Ибупрофена) и стероидных гормонов, а также наследственные факторы.
Симптомы язвы: боли, изжога, рвота

Чаще всего первые симптомы язвы появляются внезапно — возникает сильная боль в области желудка. В целом же этой болезни свойственно волнообразное течение с ухудшением и улучшением состояния вплоть до полного прекращения симптомов. Если обострение может длиться несколько недель, то ремиссия, порой, наступает на годы. К обострению симптомов язвы может привести грубое нарушение питания, сильный стресс, прием указанных выше препаратов, инфекция.
Боли могут быть разного характера — ноющие, тупые, резкие, схваткообразные — и могут возникать в разное время относительно еды. Это последнее зависит от того, в каком отделе желудка располагается язва. Язва в верхней части желудка дает ранние боли — симптомы язвы появляются, как только больной поест. Если же язва желудка расположилась в нижнем его отделе, боль будет возникать через пару часов после еды. Если боли случаются натощак, часто по ночам, и стихают после еды — речь, скорей всего, идет о язве двенадцатиперстной кишки.
Повышение кислотности содержимого желудка становится причиной еще одного симптома язвы — изжоги. Она может появляться до или во время боли. Часто больные жалуются на отрыжку, тошноту и рвоту. Рвота часто возникает на пике болей, и после нее наступает облегчение, поэтому некоторые больные нарочно вызывают рвоту, чтобы снять боль. Аппетит у больных язвой желудка может не изменяться, но при обострении бывает снижен. Иногда больные боятся есть, зная, что за едой последует боль, и сильно худеют.
Как диагностируют язву
В основе диагностики язвы желудка лежит гастроскопия. При этой процедуре врач осматривает стенки пищевода, желудка и двенадцатиперстной кишки. При необходимости можно сделать биопсию, то есть извлечь кусочек ткани желудка и исследовать его под микроскопом. Так поступают, чтобы доказать присутствие хеликобактера или при подозрении на перерождение язвы в рак.
Лечение язвы: операция или лекарства?
В 1970-е годы, когда арсенал врачей был беден — диета и препараты, снижающие кислотность желудка на короткое время, язва желудка часто возникала вновь после лечения и часто давала осложнения. Именно в этот период хирургическому лечению язвы отводилось важное место. Сегодня гастроэнтерологи располагают огромным выбором эффективных лекарств. Это, в первую очередь, антибиотики для борьбы с хеликобактером и ингибиторы водородной помпы для снижения кислотности. Препараты стали доступней, и врачи применяют их на ранних стадиях образования язвы, тем самым предупреждая осложнения.
Медикаментозное лечение язвы, как правило, приводит к ее заживлению. Язва рубцуется, как говорят доктора, то есть на ее месте в желудке остается рубчик-напоминание о бывших проблемах. Однако при несоблюдении диеты или повторном заражении хеликобактером язва может открыться на старом месте или образоваться новая язва. Вот почему при язве желудка необходимо наблюдаться у гастроэнтеролога и придерживаться его рекомендаций по питанию и лечению.
Показания к операции: кровотечение и прочее
Хирургическое лечение язвы желудка в наши дни применяют только при осложненном течении болезни. Например, при прободении язвы, когда в этот месте стенка желудка прорывается насквозь, и все его кислое содержимое попадает в брюшную полость. Это очень тяжелое и болезненное состояние, требующее экстренной операции. Еще один вариант показания к операции — это кровотечение из язвы, которое не удается остановить эндоскопически. То есть больному через рот вводят гастроскоп, находят язву и прижигают кровоточащий сосуд.
Но если это не помогает, и кровотечение продолжается, приходится идти на операцию. Также язва желудка может разъесть стенку желудка и перекинуться на поджелудочную железу. Это состояние называется пенетрацией и также является поводом для оперативного лечения. Наконец, иногда язва становится причиной рака желудка, лечение которого, конечно, хирургическое. В большинстве же других случаев лечение язвы желудка консервативное.
Диета при язве желудка

Питание больного язвой желудка должно быть полноценным и продуманным. Питаться лучше дробно — четыре—шесть раз в день. Количество еды на прием — небольшое. К этому правилу несложно себя приучить, зная, что три часа спустя можно будет снова поесть.
Диета при язве желудка исключает все жареное, холодную и горячую пищу, грибы, жирное мясо или сало, колбасу и консервы, копченое, отруби и мюсли, каши из грубых круп, например, перловки, свежие овощи, кислые фрукты и ягоды, кисломолочную продукцию, острые соусы, шоколад, черный хлеб, бобовые, газировку, крепкий чай и кофе и, понятно, алкоголь.
Зато разрешаются нежирное молоко и молочные продукты. Диета при язве подразумевает употребление такой еды, которая не повышает кислотность. Нежирное молоко как раз относится к ним. Пищу можно тушить, варить, готовить на пару. Разрешаются супы-пюре, мягкие каши, яйца всмятку или омлет. Можно есть подсушенный белый хлеб, выпечку не на дрожжах, бульон и супы на вторичном бульоне (то есть первый бульон сливается, мясо заливается чистой водой и затем готовится суп), нежирное мясо и рыбу. Ягоды и фрукты нужно очищать от кожуры и делать из них пюре. Из сладостей допустимы мармелад, пастила, мед, джем. А из напитков — разбавленные соки, слабый чай, отвар шиповника.
Диеты при язве следует придерживаться все время обострения, а лучше не нарушать ее и позже. Хотя на этапе выздоровления возможно применение под контролем врача зигзагообразной диеты: больному время от времени разрешают поесть запрещенной еды, а затем вновь переводят на диету. Считается, что это тренирует слизистую желудка.
Лекарства от язвы желудка и двенадцатиперстной кишки: комплексный подход
Язва желудка и двенадцатиперстной кишки – достаточно серьезное заболевание, при котором периоды обострения чередуются с хроническим течением болезни. Если поставлен такой диагноз – практически невозможно вылечиться одним-двумя препаратами. Терапия носит комплексный характер, требует изменения образа жизни, и даже отчасти перемены отношения к жизни, к решению насущных проблем. Какие бываю лекарства от язвы желудка и двенадцатиперстной кишки?
Как определить необходимость лечения язвы желудка и двенадцатиперстной кишки
Разрушение целостности слизистой оболочки — это язва
Язва – разрушение слизистой оболочки, обнажающее расположенные ниже слои стенки желудка или кишечника. Поскольку анамнез появления такой патологии в желудке и в кишечнике имеет много общего, то и лекарства при язве желудка и двенадцатиперстной кишки применяются одни и те же.
При развитии язвенной болезни ощущается острая боль «под ложечкой», эти боли могут быть острыми, или похожими на «голодные боли». Появляются они через 2-3 часа после еды, сопровождаясь рвотой, тошнотой, чувством тяжести в эпигастральной области. Вздутие живота, отрыжка, метеоризм, полное отсутствие аппетита – постоянные спутники этого заболевания.
С такими симптомами нужно срочно проконсультироваться у врача-гастроэнтеролога, хирурга, терапевта. Специалист проведет гастроскопию, лабораторные исследования для уточнения диагноза, назначит лекарства при язве желудка и двенадцатиперстной кишки.
Крайне опасно заниматься самолечением, следуя информации, полученной у друзей и знакомых, а также всецело полагаться только на методы народной медицины. В арсенале гастроэнтеролога на данный момент более 500 современных лекарственных средств, которые можно подобрать, учитывая индивидуальные особенности организма.
Антибактериальные средства против Helicobacter pylori
Одним из анализов, назначенных врачом, может оказаться анализ крови на антитела к Helicobacter pylori. И это не случайно, так как по данным из различных источников, именно эта устойчивая к воздействию соляной кислоты бактерия в подавляющем большинстве случаев – причина язвенной болезни.

Лекарства от язвы желудка и двенадцатиперстной кишки: Де-Нол
Если от этой бактерии не избавиться, независимо от эффективности применяемых для лечения язвы препаратов, очень велик риск рецидивов болезни и уменьшение периодов ремиссии. Существует несколько схем лечения такого бактериального заражения, основными препаратами в которых являются антибиотики нитроимиазолиновой группы – Тинидазол, Метронидазол, Тетрациклин.
Поскольку эти препараты давно присутствуют на лекарственном рынке, их эффективность все чаще ставится под сомнение. Это связано с возросшей устойчивостью штаммов бактерии к этой группе антибиотиков. Им на смену пришли более современные антибиотики из группы макролидов. У них много достоинств, и значительно меньше побочных эффектов и противопоказаний.
Не нужно забывать про крайне агрессивную среду, в которой приходится «работать» антибиотикам в ЖКТ. Они должны противостоять воздействию соляной кислоты, выработка которой при язвенной болезни значительно увеличивается. Наиболее устойчивым антибиотиком этой группы является Кларитромицин. Он применяется в комплексе с другими препаратами в дозировке по 0,5 г два раза в сутки.
Одновременно с ним назначается антибиотик Амоксициллин, дозировка составляет 1 г два раза в сутки. Эффект от такого лечения по данным исследований равняется 90%. В дополнение к антибиотикам необходимы антисекреторные препараты. Они делают желудочный сок более вязким, что увеличивает концентрацию и продолжительность воздействия антибиотиков на Helicobacter pylori. К этой фармацевтической группе относятся:
- Ингибиторы протонной помпы
- Холинолитики
- Блокаторы гистаминных рецепторов
Для эффективного лечения так же необходимы антацидные препараты и гастропротекторы, а так же лекарства при язве желудка и двенадцатиперстной кишки, содержащие висмут, способствующие созданию защитной пленки на поверхности слизистой оболочки.
Как работают ингибиторы протонной помпы

Есть более 500 препаратов для лечения язвы
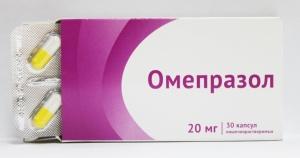
Такое замысловатое название на самом деле обозначает группу препаратов, блокирующих синтез соляной кислоты. Это происходит за счет выведения из строя фермента, транспортирующего в полость желудка такую составную часть формулы кислоты, как ионы водорода. Эта блокада продолжается до тех пор, пока не синтезируются новые ферментные молекулы.
К таким лекарствам относятся Париет, Омез, Нексиум, Омепрозол, Пантопрозол, Лансопрозол, Рабепрозол. Все они обладают очень высокой эффективностью, сохраняя благоприятную среду для того, чтобы заживали дефекты слизистой оболочки, исчезли симптомы диспепсии. Этому способствует сохранение лечебного эффекта в течение 7-12 часов после приема. Заживление язвы двенадцатиперстной кишки происходит за срок 2-4 недели.
Гистаминоблокаторы – контроль над производством соляной кислоты
Возможность поддержать оптимальный уровень кислотно-щелочного баланса напрямую способствует рубцеванию дефектов слизистой оболочки желудка и кишечника. Желательно, чтобы такой баланс сохранялся в течение месяца на протяжении 18-20 часов в сутки, это значительно снижает количество осложнений при язвенной болезни.
Чаще всего назначается Ранитидин или Квамател (Фамотидин). Ранитидин назначается при язвенной болезни по 300 мг течение суток на протяжении месяца. Для профилактики рецидивов это количество уменьшается вдвое (150 мг). Квамател принимается аналогично, то есть для получения лечебного эффекта нужно 40 мг, для профилактики осложнений – 20 мг в сутки.
Эти препараты способствуют остановке кровотечений дефектов слизистой (Квамател). Кроме вышеперечисленных таким же действием обладают Роксатидин, Циметидин, Фамотидин. Их антисекреторное воздействие распространяется на срок 10-12 часов, у Циметидина -5 часов.
Применение антацидов в лечении язвенного поражения

Язва желудка и двенадцатиперстной кишки — серьезное заболевание
Традиция применения лекарств этой группы насчитывает не одно десятилетие. Их лечебный эффект основан на химической реакции желудочного сока с реагентами, входящими в состав антацидов. Благодаря этому снижается его агрессивное воздействие на стенки желудка и кишечника.
Такими реагентами являются гидрооксиды магния и алюминия, как у Маалокса и Альмагеля, или фосфат алюминия, как у Фосфалюгеля. Они значительно отличаются от морально устаревших препаратов на основе соды, обволакивают стенки желудка, не всасываясь в них. Антациды могут адсорбировать пепсин, кислотность которого при их воздействии резко снижается.
Гастропротекторы – защита слизистой оболочки
Препараты этой фармакологической группы так же входят в комплексное лечение язвенной болезни. Они создают на поверхности слизистой оболочки кишечника и желудка обволакивающую защитную оболочку. Основным действующим веществом в большинстве из них являются соли висмута: Де-нол, Викаир, Викалин, Сукралфат, Карбеноксолон, Мизопростол.
Де-нол, помимо создания защитной пленки на язвенной поверхности, способствует их рубцеванию. Карбеноксолон создан на основе корня солодки. Он повышает вязкость слизи, делая ее надежным барьером между стенками желудка и двенадцатиперстной кишки и пепсинами с соляной кислотой.
Отлично выводится из организма через кишечник. Повышение артериального давления является одним из его серьезных побочных эффектов. Мизопростол так же является очень эффективным средством при язвенной болезни, несмотря на такое его побочное явление, как диарея.
Спазмолитики и прокинетики – действие на моторику
При язвенной болезни часты нарушения моторики ЖКТ, как в сторону угнетении, так и излишней активации ее. Болевые ощущения очень часто вызваны спазмами кишечника и желудка, снять который, и призваны спазмолитики. К ним относятся Но-шпа, Папаверин, Галидор, Платифиллин, Метацин, Хлорозил.
Прямо противоположный эффект вызывают прокинетики, которые призваны стимулировать сокращения гладкой мускулатуры желудка и кишечника. Их применение может быть оправдано при нарушении перистальтики кишечника, невозможности опорожнения желудка. К прокинетикам относятся Мотилиум, Церукал, Цезаприд, Координакс, Пропульсид.
Народные средства для лечения язвенной болезни
Лекарства от язвы желудка и двенадцатиперстной кишки: Омепразол
Препараты народной медицины желательно принимать в период ремиссии, не заменяя ими традиционное лечение. Эффективно действует на заживление язв капустный сок в смеси с соком сельдерея (3:1). Его принимают натощак по стакану в день в течение месяца.
Семена подорожника применяются для заживления язв. Для этого столовую ложку семян настаивают в половине стакана кипятка в течение получаса. Достаточно приема 3 столовых ложек настоя в сутки за полчаса до еды. Нельзя обойти внимание и применение меда в лечении язв желудка и кишечника. Половину килограмма меда смешивают с половиной литра оливкового масла и соком двух лимонов. Эту смесь принимают перед едой по одной столовой ложке.
Комплексное лечение язвенной болезни современными лекарственными средствами при учете индивидуальных особенностей организма и противопоказаний, обязательно приведет к выздоровлению.
Язва желудка — симптомы и лечение
Что такое язва желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 18 лет.
Над статьей доктора Нижегородцева А. С. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Язвенная болезнь желудка (Stomach ulcers) — это хроническое рецидивирующее заболевание, при котором возникают дефекты в слизистой оболочке желудка. При отсутствии или несвоевременном лечении может стать причиной инвалидности или гибели человека.
Краткое содержание статьи — в видео:
Распространённость
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
По данным Всемирной организации здравоохранения, язвенной болезнью страдает от 5 до 10 % населения планеты, а количество пациентов с осложнившейся язвой за последнее десятилетие увеличилось в несколько раз [17] .
В мире в год выполняется около 330 000 операций по поводу язвы желудка, из них только в России — 50 000. В абсолютном большинстве эти сложные и тяжёлые хирургические вмешательства проводятся при экстренном обращении пациентов в ослабленном состоянии с уже запущенной осложнённой формой заболевания. Поэтому даже при самых современных медицинских технологиях послеоперационная смертность среди этих пациентов колеблется в пределах 3-5 % [10] . А у людей, успешно перенёсших оперативное лечение, высок уровень инвалидизации, из-за чего пациентам сложно или невозможно вернуться к нормальной качественной жизни [6] .
Причины язвы желудка
Наиболее частой причиной образования язв желудка и двенадцатиперстной кишки является инфекция Helicobacter pylori. Она выявляется примерно в 70 % у больных с язвой желудка и до 90 % — с язвой двенадцатиперстной кишки [15] . Распространённость H. pylori, как основной причины развития язвы желудка и двенадцатиперстной кишки, в последние годы снизилась в развитых странах (например, в Швеции она составляет 11 %). Как правило, это связано с улучшением качества медицинской помощи, которая позволяет своевременно диагностировать и лечить инфекцию, а также с улучшением санитарных условий (например, качества водопроводной воды). В России распространённость инфекции достигает около 70 %, при этом большинство инфицированных людей даже не подозревают об этом и ни на что не жалуются [1] .
Второй по значимости причиной язвенной болезни являются обезболивающие препараты, в частности нестероидные противовоспалительные средства (НПВС) [15] . С одной стороны, скорость и универсальность действия НПВС избавили людей от различных болей, с другой — из-за длительного бесконтрольного приёма этих средств чаще стали возникать «лекарственные» язвы желудка и двенадцатиперстной кишки.
На третьем месте среди причин появления язв желудка и двенадцатиперстной кишки находятся заболевания, повышающие выработку гастрина — гормона, который увеличивает выработку соляной кислоты и усиливает агрессивность желудочного сока. К ним относятся B12-дефицитная анемия, гастринома (опухоль поджелудочной железы) [14] и др.
На вероятность развития язвенной болезни большое влияние оказывают предрасполагающие факторы, которыми являются:
- [14] ;
- нервно-эмоциональное перенапряжение (стрессы);
- нарушение режима дня и питания, употребление рафинированных продуктов и фастфуда;
- отягощённая наследственность (например, наличие язвенной болезни у родителей) [8][9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы язвы желудка
Боль — наиболее частый симптом при язвенной болезни желудка. Она локализуется в верхних отделах живота, может уменьшаться или усиливаться сразу или через время после приёма пищи в зависимости от места расположения язвенного дефекта. А при локализации язвы в двенадцатиперстной кишке боль может усилиться (или уменьшиться) спустя 30-40 минут после еды.
Интенсивность боли варьируется от резко выраженной и преходящей, которая может привести даже к рефлекторной рвоте сразу после еды, до слабой и постоянной, которая усиливается к утру и проходит после приёма пищи [14] . Порой пациент может просыпаться ночью из-за чувства «сосания под ложечкой» (в области впадины под рёбрами) или болей в верхних отделах живота [2] .
Чувство «раннего насыщения» и тяжести в желудке также являются признаками язвенной болезни. Человек часто начинает уменьшать порции еды, так как поглощение даже небольшого количества пищи, которая попадает на воспалённые участки слизистой желудка и язвы, может вызывать эти неприятные ощущения.
Запах изо рта, тошнота, изменение вкусовых ощущений, налёт на языке — частые спутники любых воспалительных заболеваний верхних отделов желудочно-кишечного тракта, в том числе и гастрита (воспаления желудка), на фоне которого язвы чаще всего и появляются.
Безболевая форма язвенной болезни наиболее опасна своими грозными осложнениями, которые иногда развиваются молниеносно у, казалось бы, здорового человека. Порой они приводят к фатальным последствиям. Например, в момент перфорации язвой стенки желудка насквозь у больного возникает резко выраженная интенсивная боль, которая приводит к шоковому дезориентирующему состоянию, иногда с потерей сознания. Страшно представить, к чему это приведёт, если этим человеком окажется водитель автомобиля, автобуса или пилот самолёта. Та же беда может настигнуть человека, отдыхающего вдали от цивилизации: из-за отсутствия возможности получить экстренную медпомощь шансы выжить значительно уменьшаются [5] [7] .
Патогенез язвы желудка
Язва желудка образуется при нарушении равновесия между агрессивными факторами желудочного сока — соляной кислоты и ферментов — и защитными свойствами слизистой оболочки — обновлением эпителия (поверхности слизистой желудка), выработкой слизи, адекватным кровоснабжением, выработкой гормонов простагландинов.
Роль агрессивности желудочного сока в образовании язвы зависит от желудочной секреции, которая по И. П. Павлову [12] проходит три фазы:
- Первая фаза — рефлекторная — вызывается раздражением ветвей блуждающего нерва, активирует желудочные железы, которые вырабатывают желудочный сок. Это происходит рефлекторно в ответ на запах или вид пищи, при её попадании в желудок.
- Вторая фаза — гормональная — зависит от попадания в кровь гормона гастрина, который вырабатывается слизистой антрального (выходного) отдела желудка и начального отдела двенадцатиперстной кишки при раздражении их пищевыми массами или воспалительными процессами.
- Третья фаза — кишечная — зависит от попадания в кровь гормона энтерокиназы. Этот гормон вырабатывается в тонкой кишке при попадании в неё пищевого комка.
У взрослого человека в сутки выделяется полтора литра желудочного сока, при этом 80 % сока вырабатывается в первую фазу желудочной секреции, 15 % — во вторую и 5 % — в третью. При нарушении эти фазы могут значительно измениться. Например, при воспалении в антральном отделе желудка выделяется слишком много гормона гастрина, из-чего желудочный сок в избытке вырабатывается «в холостую». Это усиливает воспаление и приводит к появлению язвенных дефектов в стенке желудка или двенадцатиперстной кишки [3] [8] .
Большая роль в язвообразовании отводится инфекции H. pylori, которая действует двояко: с одной стороны — бактерии прикрепляются к клеткам, вырабатывают токсины и вызывают воспаление, что делает слизистую оболочку чувствительнее к воздействию агрессивных факторов; с другой — вырабатывают определённые вещества, из-за чего клетки желудка вырабатывают излишнюю соляную кислоту.
При длительном бесконтрольном приёме нестероидных противовоспалительных средств (НПВС) нарушается защита слизистой желудка. Одновременно с этим увеличивается агрессивность желудочного сока, из-за чего клетки слизистой повреждаются и погибают, после чего постепенно образуется язва.
Хроническое переутомление и затянувшийся стресс ослабляют общий иммунитет и клеточную защиту, а через нейрогуморальный механизм увеличивают кислотность желудочного сока. Это нарушает баланс между факторами агрессии и защиты, что ведёт к появлению «стрессовых» язв, которые были впервые описаны ещё в 1983 году доктором J. Svan [11] .
Ряд заболеваний сопровождается стойко повышенной гиперпродукцией соляной кислоты, из-за чего компенсирующие возможности тканей желудка истощаются и появляются множественные язвы.
Отдельная роль отводится предрасполагающим факторам. Например, действие никотина при употреблении табака приводит к спазму сосудов всего организма, в том числе сосудов стенки желудка и двенадцатиперстной кишки, нарушая в них кровообращение. Из-за этого слизистая испытывает кислородное голодание, обменные процессы в ней ухудшаются, что приводит к ослаблению защиты тканей и создаёт предпосылки для язвообразования.
Этапы образования язвы
Язва желудка крайне редко возникает у абсолютно здорового человека. Её появлению предшествует ряд патологических изменений.
Вначале из-за нарушенного равновесия между факторами агрессии и защиты появляется банальное хроническое воспаление желудка — хронический гастрит. Состояние это может длиться годами, а его проявления варьируются от отсутствия каких-либо жалоб до возникновения болей в верхних отделах живота и нарушения пищеварения. Хронический гастрит протекает с периодами обострения, чаще весной и осенью.
Без лечения на фоне всё тех же негативных факторов, повышенной агрессивности желудочного сока и истощения защитных свойств слизистой оболочки её клетки начинают активно погибать, что приводит к появлению поверхностных дефектов — эрозий. Организм борется с этими процессами, заполняя эрозированные участки фибрином — своеобразной «монтажной пеной». Но когда и этот ресурс исчерпан, агрессивный желудочный сок начинает поражать оставшиеся без защиты глубокие слои стенки желудка и двенадцатиперстной кишки, таким образом формируя язвенный дефект.
Постепенное углубление и расширение язвы может привести к поражению мышц желудочной стенки и эрозии стенок крупных сосудов, из-за чего возникает желудочно-кишечное кровотечение. Или же язва может «прорасти» в желудочную стенку насквозь, что приведёт к изливанию содержимого желудка в брюшную полость [3] [4] [8] [9] .
Классификация и стадии развития язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки — разностороннее по своим проявлениям и течению заболевание, которое классифицируют по различным факторам.
По причине появления чаще встречаются:
- язвы, ассоциированные с инфекцией H. pylori;
- «лекарственные» язвы — связанные приёмом лекарств (НПВС);
- «стрессовые» язвы — вызванные физическим или психологическим переутомлением человека или возникающие после операции.
По характеру течения выделяют:
- впервые выявленную язвенную болезнь (острая язва);
- рецидивирующее течение (хроническая язва) с редкими обострениями — раз в 2-3 года;
- рецидивирующее течение с частыми обострениями — два раза в год и чаще.
По клиническому течению язва бывает типичной и атипичной.
По кислотпродуцирующей функции выделяют язву с повышенной, нормальной или пониженной кислотностью.
По локализации язвенного дефекта выделяют язву желудка, язву двенадцатиперстной кишки или сочетанную форму болезни.
По количеству дефектов встречаются единичная язва и множественные язвы.
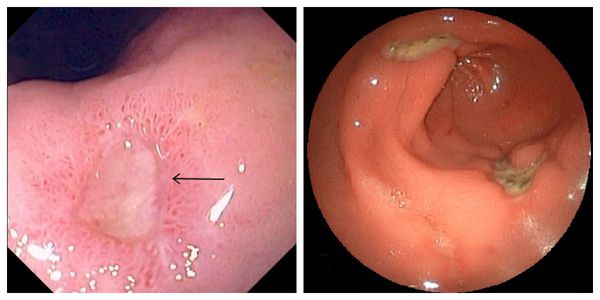
По максимальному размеру дефекта язвы делятся на:
- малые — до 5 мм;
- средние — 5-10 мм;
- большие — для желудка — 11-29 мм; для двенадцатиперстной кишки — 11-19 мм;
- гигантские — для желудка — 30 мм и более; для двенадцатиперстной кишки — 20 мм и более.
Согласно Международной классификации болезней (МКБ-10) [13] , язвы делятся на:
- острую язву с кровотечением;
- острую язву с прободением (перфорацией);
- острую язву с кровотечением и прободением;
- острую язву без кровотечения и прободения;
- хроническую или неуточнённую язву с кровотечением;
- хроническую или неуточнённую язву с кровотечением и прободением;
- хроническую язву без кровотечения и прободения;
- неуточнённую язву без кровотечения и прободения.
Эти варианты течения язвенной болезни отличаются по симптомам и выраженности клинических проявлений. В зависимости от них лечение может проводиться как в амбулаторных условиях с помощью диеты и таблеток, так и в стационаре в виде экстренных операций.
Осложнения язвы желудка
Кровотечение из язвы — наиболее распространённое осложнение [14] . Оно опасно тем, что при повреждении стенки сосуда в язве и начале кровотечения человек ничего не ощущает, особенно если язва была безболевой. Когда желудок переполняется кровью, возникает рефлекторная рвота. Таким образом болезнь манифестирует. Затем у больного нарастают симптомы кровопотери:
- снижается артериальное давление;
- учащается пульс;
- кожа бледнеет и покрывается потом;
- нарастает слабость;
- появляется одышка, несмотря на снижение физической нагрузки.
Когда язвенный дефект и источник кровотечения расположены в нижних отделах желудка или в луковице двенадцатиперстной кишки, то сначала проявляются симптомы кровопотери, а затем возникает жидкий дёгтеобразный («чёрный») стул.
Перфорация стенки желудка — образование сквозного отверстия при распространении язвы сквозь все слои стенки желудка. Через это отверстие содержимое желудка вытекает в брюшную полость и вызывает перитонит — тотальное воспаление тканей брюшной полости. Момент прободения сопровождается резкой чрезвычайно интенсивной болью, вплоть до болевого шока, снижением артериального давления, резкой бледностью кожи. В дальнейшем нарастает интоксикация (симптомы «отравления») и полиорганная недостаточность. Без экстренной медпомощи при таком осложнении человек погибает.
Пенетрация язвы также может осложнить течение болезни. Если язва находится на стенке желудка, с которой граничит другой орган — поджелудочная железа или стенка кишки, то она может распространиться в этот соседний орган. Тогда первыми проявлениями язвенной болезни желудка могут стать постепенно нарастающие симптомы воспаления во вторично поражённых органах.
Малигнизация — перерождение язвенного дефекта в рак желудка со всеми вытекающими последствиями. Риск такого перерождения появляется, если язва существует долгое время.
Рубцовый стеноз — опасное последствие заживления язвы. В результате рубцевания просвет желудка или двенадцатиперстной кишки может значительно сузиться вплоть до затруднения или невозможности прохождения по нему твёрдой и жидкой пищи. В этом случае больной худеет, быстро истощается и постепенно погибает от обезвоживания и голода [2] [5] [6] [10] .
Диагностика язвы желудка
Диагностика типичной язвы желудка достаточно проста, проводится терапевтом или гастроэнтерологом. При осмотре врач определяет общее состояние пациента, выясняет жалобы, характер и особенности течения болезни, при пальпации уточняет границы болезненных зон и их характер [16] . В случае необходимости врач назначает анализы крови и инструментальные обследования, чтобы сформировать чёткое представление о состоянии здоровья пациента и разработать наиболее оптимальный план лечения.
Сложнее установить диагноз при атипичной или безболевой язве, особенно когда появляются осложнения в виде пенетрации — распространения язвы на соседний орган.
Первым признаком бессимптомной или «немой язвы» часто становится её осложнение в виде кровотечения, из-за которого пациент в экстренном порядке попадает в хирургический стационар, где и проводится врачебный осмотр, выясняется анамнез, берётся кровь на анализы, при необходимости выполняются ЭГДС, УЗИ, рентген.
Оптимальным методом диагностики язвенной болезни (а при её безболевом течении — единственным и эффективным способом) является плановое эндоскопическое обследование — эзофагогастродуоденоскопия (ЭГДС) [15] . Процедура ЭГДС безопасна, длится несколько минут, сопровождается неприятными, но вполне переносимыми ощущениями. В итоге обследования появляется исчерпывающая информация о состоянии верхних отделов желудочно-кишечного тракта, наличии и характере воспалительных и эрозивно-язвенных процессов, а также о появлении новообразований.
С помощью специальных технологий во время ЭГДС определяют кислотность желудочного сока и наличие инфекции H.Pylori, забирают мелкие фрагменты слизистой желудка из новообразований для гистологического исследования — определения типа опухоли.
При обращении больного с признаками желудочного кровотечения с помощью ЭГДС определяют источники кровотечения, которые можно сразу ликвидировать, позволив пациенту избежать серьёзных хирургических вмешательств [2] [7] [9] [10] .
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Для избавления от провоцирующей язву инфекции H. pylori врач назначает антибиотики, а для снижения кислотности желудочного сока — кислотоснижающие препараты и др. Если язва желудка вызвана приёмом обезболивающих препаратов (НПВС) или иных медикаментов, которые могут спровоцировать развитие язвы, то врач подбирает пациенту другие препараты, аналогичные «виновникам» болезни, у которых нет язвообразующего действия [14] .
Очень важно при язвенной болезни отказаться от пагубных привычек, в первую очередь — от курения и чрезмерного употребления алкоголя. Это позволит исключить риск развития осложнений.
Также во время лечения нужно придерживаться определённой диеты — диеты № 1. Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
После восстановления баланса между агрессивными и защитными факторами язвы заживают самостоятельно в течение 10-14 дней.
При осложнениях язвенной болезни ( перфорации, стенозе, неконтролируемых, повторяющихся кровотечениях ) или в при неэффективности медикаментозной терапии лечение проводится хирургическим путём [14] . Однако операция — это всегда большой риск. При язвенной болезни она выполняется как крайняя мера. Если же её можно избежать, не давая развиться заболеванию, то лучше воспользоваться этой возможностью [2] [5] [6] [10] .
Прогноз. Профилактика
Прогноз при язвенной болезни зависит от самого пациента. При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Нарушение режима сна и питания, переутомления, стрессы, пренебрежение плановыми медосмотрами, игнорирование собственных, казалось бы, незначительных неприятных ощущений часто приводят к развитию осложнённых форм.
Предупредить язвенную болезнь намного проще, быстрее и дешевле, чем лечить её развившиеся формы и осложнения. С этой целью Всемирная организация здравоохранения (ВОЗ) рекомендует, начиная с 25 лет, ежегодно проходить профилактические осмотры у врача-терапевта или гастроэнтеролога. Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. pylori и гистологическим изучением подозрительных участков. Она проводится раз в два года. При отсутствии жалоб профилактическая комплексная ЭГДС показана раз в два года после 35 лет. Выявленные при этом и своевременно пролеченные на ранних стадиях болезни — гастрит, дуоденит, инфекция H. pylori — позволят избежать развития не только язвенных процессов, но и онкозаболеваний.
Различаются три ступени профилактики:
- первичная — когда заболевания нет, но есть риск его развития;
- вторичная — направлена на то, чтобы предупредить прогрессирование уже возникшей болезни;
- третичная — проводится после развития осложнений.
Правила первичной профилактики:
- Придерживаться определённой суточной калорийности пищи: углеводы — 50 % и более, белки — 30 %, жиры — 15-20 %. При этом важно учитывать физическую активность, рост и вес. Питаться нужно часто, маленькими порциями. Исключить «голодные» и «монодиеты». Крайне нежелательно употреблять алкоголь, газировку, жирную, жареную, копчёную пищу, консервы, фастфуд. Рекомендуется питаться кашами из круп, супами, отварным мясом и рыбой, овощами и фруктами. Допускается умеренное употребление сдобы и сладостей.
- Придерживаться здорового образа жизни: отказаться от вредных привычек, быть физически активным, спать ночью не менее 7 часов. Избегать стрессовых ситуаций, учиться правильно их воспринимать.
- Регулярно посещать врача в рамках диспансеризации и устранять очаги хронической инфекции, в том числе своевременно лечить кариес , так как он снижает общий иммунитет, что облегчает «работу» любой инфекции, в т. ч. и H. Pylori.
- Начиная с 25 лет раз в два года проходить плановое к омплексное эндоскопическое обследование — ЭГДС с определением H. Pylori.
Во вторичной и третичной профилактике ко всем правилам из первой ступени добавляются:
- Строго соблюдать диету № 1. Исключено употребление, трудноперевариваемой грубо й пищи, мясных, рыбных и грибных бульонов, крепкого чая и кофе, сдобы, шоколада, свежих кислых фруктов, острых овощей — репы, редьки, редиса, лука. Пищу нужно готовить на пару, варить или запекать (без корочки) в протёртом виде. Она должна быть тёплой: не холодной и не горячей. Порции должны быть маленькими. Желательно пить минеральную воду, которая снижает кислотность желудка.
- Устранять любые причины обострения язвы, например, хронический гастрит.
- Тщательно соблюдать врачебные предписания.
Из всего этого следует, что в большинстве случаев развитие язвенной болезни и её осложнений можно легко избежать, если быть медицински грамотным человеком, прислушиваться к рекомендациям врачей, официальных авторитетных медицинских источников и не пренебрегать плановыми обследованиями [1] [3] [5] [9] .
Источник https://medaboutme.ru/articles/yazva_zheludka_simptomy_lechenie_i_dieta/
Источник https://paracels66.ru/info/interesnoe/lekarstva-ot-yazvy-zheludka-i-dvenadtsatiperstnoj-kishki-kompleksnyj-podhod
Источник https://probolezny.ru/yazva-zheludka/