Дерматит у детей: особенности проявлений

Дерматит — это воспалительные реакции кожи, возникающие под действием разнообразных негативных факторов, внешних раздражителей. Он проявляет себя покраснением, жжением или зудом, образованием различных высыпаний или шелушения, изменением кожной температуры и чувствительности, нарушениями самочувствия. Детская кожа в силу анатомических особенностей более ранима, и поэтому дерматит возникает чаще, особенно в раннем возрасте.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Дерматит у детей, в чем особенности

Дети нередко страдают от различных видов дерматита, особенно в раннем возрасте. У них он может протекать в виде локального процесса или распространенного поражения кожи, которое формируется как результат как прямых повреждающих воздействий агрессивных факторов, так и опосредованных. Самыми частыми раздражителями могут становиться физические факторы, вещества химической или биологической природы, аллергены. Среди всех проблем кожи именно дерматиты занимают лидирующие позиции, составляя до 60% от всех кожных болезней.
Самый распространенный дерматит у детей — атопический, возникающий в ответ на воздействие аллергизирующих факторов. Несколько реже дети страдают от контактных и пеленочных форм, а также от себореи. Впервые дерматит у детей дает о себе знать еще в первые месяцы жизни, у более старших детей поражения кожи менее типичны. Однако, имеются и особенности в развитии дерматита у детей, нередко начинаясь в раннем возрасте, он может приобретать хроническое течение и рецидивирует на протяжении всего периода детства, иногда перетекая в более глобальные и тяжелые проблемы. Это приводит к тому, что ребёнок страдает от своей болезни, вынужден терпеть ограничения в привычной жизни, питании и социальной деятельности.
Хотя дерматиты у детей во многом сходны между собой, но для разных типов поражения есть и типичные черты, а также специфические причины, которые провоцируют воспалительные реакции кожи. Эти причины важно знать родителям для своевременной профилактики проблем или правильного лечения.
Почему развивается атопический дерматит?

Это одна из наиболее распространенных форм детского дерматита, год от года число детей с этой патологией возрастает. По своей сути, атопический дерматит относится к одному из вариантов аллергии, нередко сочетаясь с другими ее проявлениями (поллиноз, астма, конъюнктивит). В основе развития аллергодерматоза лежит особая предрасположенность, генетические особенности работы иммунной системы, переданные малышу по наследству от его родителей. Если оба родителя страдали от аллергии, тогда вероятность поражений кожи у ребёнка будет особенно высока при контакте как с аллергенными причинными факторами, так и особыми триггерами (провокаторами). Нередко атопический дерматит в педиатрии именуют и другими терминами — аллергодиатезом, экксудативным диатезом, и даже детской экземой, хотя это не совсем корректные термины.
У детей, которые страдают атопическим дерматитом, нередко в семье выявляется достаточно большое количество аллергиков, причем — это далеко не обязательно кожные ее формы. Могут выявляться астматики, аллергики на отдельные виды пищи или пыльцу. Более склоны к развитию такого типа дерматита дети, которые вскармливаются искусственными смесями, а также те, у кого развиваются аллергические реакции на лекарства, бытовые или пыльцевые аллергены. Не менее часто от атопического дерматита страдают те дети, кто часто или длительно болеет простудой, имеет проблемы с пищеварительной системой, иммунитетом (реакции на прививки, иммунодефицит).
Почему развивается пеленочный дерматит?

Как понятно из самого названия, от подобного дерматита страдают в основном грудные дети, как пеленаемые, так и носящие подгузники (одноразовые или многоразовые). Наиболее часто пеленочный дерматит связывают с неполноценным уходом за детской кожей, либо применением неправильно подобранных средств, которые дают сухость и раздражение, воспалительные реакции. Нередко он формируется, если малыша редко купают и подмывают, используют влажные салфетки или редко меняют пеленки (подгузники), если малыш потеет. Длительное воздействие на нежную кожу аммиака мочи, ферментов детского стула и жидкости приводит к мацерации кожи, ее эрозированию и воспалению.
Кроме того, пеленочный дерматит возможен при механическом раздражении кожи — если натирают шовчики одежки, резиночки, ткань слишком грубая. Могут существенно влиять повышение влажности кожи и ее температуры в области паха, особенно если ребёнок тепло одет в летнее время, а также, если создается благоприятная среда для развития микробной флоры и грибков, присутствующей на коже и в области прямой кишки.
Чаще страдают пеленочными дерматитами дети в раннем возрасте, когда их кожные покровы еще не достигли своей морфо-функциональной зрелости. У них эпидермис очень тонкий и ранимый, кожа еще недостаточно защищена от агрессивных факторов, нередки перегрев и сильная потливость, особенно в области естественных складок, что приводит к быстрому развитию воспаления. Более всех рискуют получить данный вид кожных проблем недоношенные дети, а также те, кто имеют признаки гипотрофии и рахита, расстройства стула в виде диареи.
Почему развивается контактный дерматит?

Данный тип дерматита характерен для детей разных возрастов, и формируется в результате чрезмерного воздействия на кожные покровы различных факторов (физического или химического происхождения, а также аллергенных и раздражающих веществ). Часто контактный дерматит формируется после воздействия на детскую кожу экстремальных температур — или очень низких, или слишком высоких. Нередко он может быть результатом солнечного ожога, воздействия лучей ультрафиолетового спектра — как естественных, так и искусственных (например, при физиолечении), или как результат действия рентгеновского облучения. Однако, гораздо чаще дети страдают от контактного дерматита, возникающего после обработки кожи агрессивными для детей антисептиками (одеколон, спирт, йод), или применения «взрослых» средств гигиены (мыло, гель для душа), стирки вещей обычным порошком. Может развиваться контактный дерматит после укусов насекомых или попадания на кожи соков опасных растений (борщевик, лютик, молочай).
Пеленочный дерматит — симптомы и лечение
Что такое пеленочный дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, детского аллерголога со стажем в 17 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Пелёночный дерматит — это острая воспалительная реакция кожи в области контакта с пелёнкой или подгузником, которая проявляется в виде высыпаний, раздражения, отёка или покраснения кожи. Возникает из-за совокупности факторов: раздражения мочой, калом, повышенной влажностью и трением [1] .
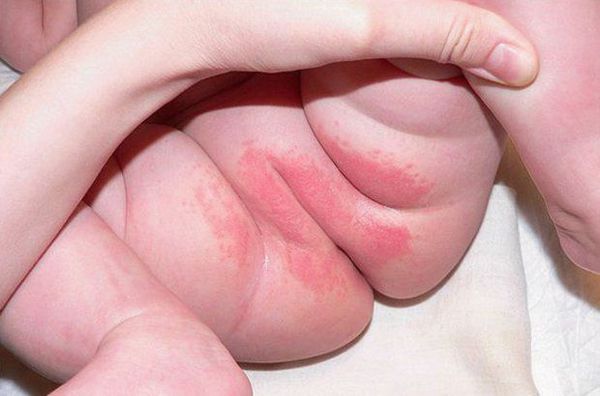
Пелёночный дерматит — одно из самых часто встречаемых заболеваний. Им страдает от 7 до 35 % младенцев и детей младшего возраста. Эта проблема может составлять до 25 % обращений к дерматологу на 1 году жизни. Есть сообщения, что половина детей младшего возраста, носивших подгузники, в какой-то момент страдали пелёночным дерматитом. Распространённость среди госпитализированных младенцев и детей составила ещё большую цифру — от 17 до 43 % [2] .
Пелёночный дерматит чаще возникает у детей, обычно он начинается в возрасте 3-12 недель жизни, а пик встречаемости отмечается в возрасте 9-12 месяцев. Однако заболевание может возникнуть и у взрослых, так как некоторым пациентам требуется длительное ношение подгузников (например при недержании кала и/или мочи). Встречаемость пелёночного дерматита не зависит от пола и расы.
Провоцирующие факторы возникновения пелёночного дерматита:
- контакт с повреждающими агентами: грубые и синтетические ткани, бытовые и косметические средства (хлорные отбеливатели; порошки для стирки, содержащие фосфат);
- редкая смена подгузников, перегрев;
- длительный контакт кожных покровов с мочой и калом (например, при диарее);
- микробные факторы, действующие внутри пелёнок и подгузников, меняющие состав мочи.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пеленочного дерматита
Простой пелёночный дерматит
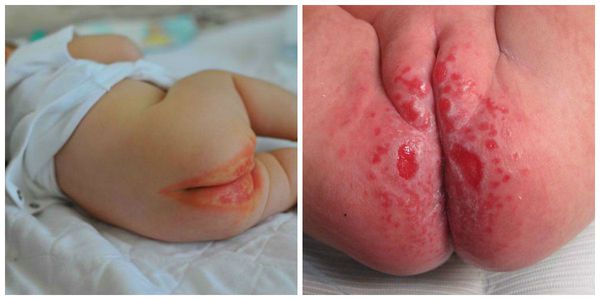
Проявляется эритемой, т. е. покраснением кожи, при дальнейшем развитии воспалительного процесса может появиться мацерация (пропитывание тканей кожи жидкостью и их набухание) и даже эрозивные поверхности. Наибольшее раздражение возникает в местах, где подгузник плотно контактирует с кожей, особенно с выступающими поверхностями (ягодицы, нижняя часть живота, мошонка или большие половые губы, поверхность бёдер). Складки кожи остаются чистыми.
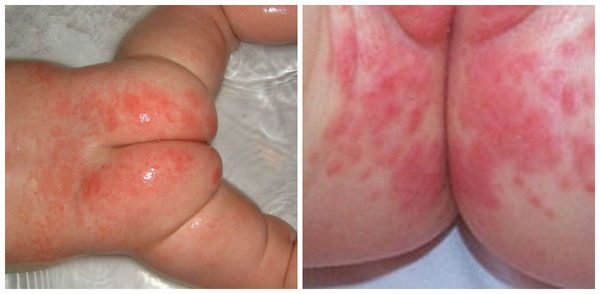
Пелёночный дерматит, осложнённый грибковой инфекцией (Candida)
Сыпь часто локализуется в кожных складках (паховых, ягодичных). Раздражение проявляется ярко-красными, хорошо разграниченными пятнами, которые шелушатся по краям. Часто высыпания в виде папул дают «отсевы», т. е. появляются такие же очаги на коже ягодиц, гениталий, живота и бёдер. При хроническом течении могут появляться гранулематозные папулы и узелки [3] .
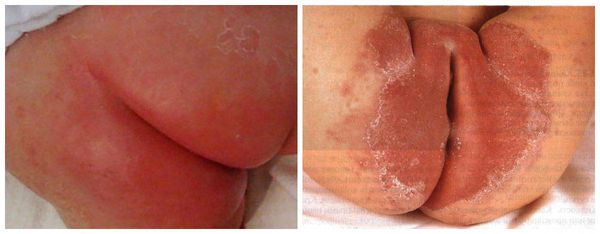
Патогенез пеленочного дерматита
Детская кожа сильно отличается от кожи взрослого. Она очень чувствительна и ранима, бедна липидами и естественным увлажняющим защитным фактором. Липиды являются связующим раствором между клетками, благодаря которому образуется барьер, защищающий кожу от инфекций, ультрафиолета и потери влаги. Кроме этого, детская кожа обладает высокой проницаемостью и имеет повышенный показатель pH. Высокий уровень pH активирует пищеварительные ферменты (протеазы и липазы). Поэтому при появлении неблагоприятных факторов у детей очень быстро нарушается защитный барьер кожи и развивается воспаление.
Ирритантный контактный дерматит
Механизм развития этого типа дерматита можно представить следующим образом:
- Влажная среда и трение приводят к разрушению рогового слоя (наружного слоя кожи).
- Моча вызывает чрезмерное увлажнение кожи, что увеличивает проницаемость для потенциальных раздражителей и микроорганизмов.
- Ферменты кала (бактериальные уреазы) расщепляют аммиак из мочевины мочи, что ещё сильнее повышает рН кожи.
- Повышенный уровень pH активирует пищеварительные ферменты (протеазы и липазы), которые также содержатся в кале. Они вызывают покраснение и разрушение эпидермального барьера.
Кандидозный пелёночный дерматит
Грибы рода Candida — это дрожжевые микроорганизмы, обычные представители микробного сообщества нашего организма, которые обитают на слизистых желудочно-кишечного тракта, ротовой полости, во влагалище и на коже. Это самые частые микотические агенты, вызывающие поражение кожи и слизистых оболочек у человека.
В 90 % случаев кандидоз — это эндогенная (внутренняя) инфекция, вызываемая собственными грибками кандида. При появлении неблагоприятных факторов (приёме антибиотиков, иммунодефицитных состояниях и пр.) грибки начинают активно размножаться и синтезировать протеазы (пищеварительные ферменты) и гемолизины (токсины, разрушающие эритроциты). Протеазы и гемолизины повреждают клетки и вызывают клинические проявления кандидоза. В 10 % случаев заражение происходит от больного человека или здорового носителя контактно-бытовыми путями. Например, ребёнок может заразиться при родах, когда проходит через инфицированные родовые пути матери.
Грибки (кандида и дерматофиты) развиваются при более высоком уровне углекислого газа (CO2). Подгузники плохо пропускают воздух, под ними возникает «парниковый эффект», и за счёт этого уровень CO2 повышается [4] .
Классификация и стадии развития пеленочного дерматита
Степени тяжести пелёночного дерматита:
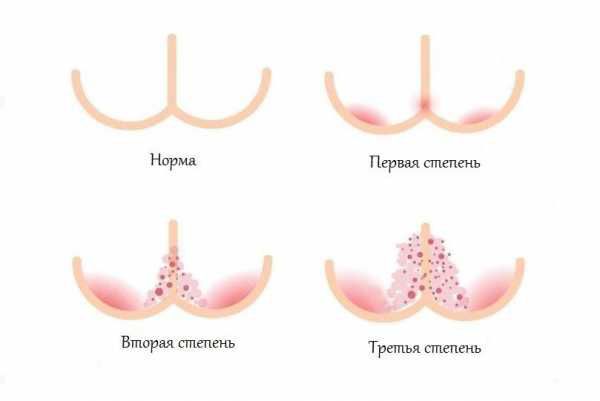
Выделяют различные клинические формы пелёночного дерматита.
- Пелёночный дерматит в результате трения. Его главная причина — механическое повреждение материалом подгузника кожи ребёнка. Складки кожи при этом чистые, поражаются выступающие поверхности, максимально прилегающие к памперсу или пелёнке.
- Контактный ирритантный пелёночный дерматит. Чаще всего располагается в анальной зоне, в процесс включается воспаление межъягодичных, паховых складок, кожи живота и бёдер. Причина его возникновения — длительный контакт кожи с мочой и калом (в результате нарушения стула).
- Пелёночный дерматит, осложнённый кандидозом. Иногда его ещё называют интертригинозным. Это наиболее частое осложнение пелёночного дерматита, который не был вовремя пролечен. На повреждённую кожу с лёгкостью наслаивается разнообразная патогенная и условно-патогенная микрофлора (грибки и бактерии). Высыпания обычно пятнисто-папулёзные, ярко-красные, хорошо разграниченные между собой.
Наиболее распространёнными являются первые две формы пелёночного дерматита. При должном уходе и лечении они обычно проходят в течение трёх дней.
В Европе и США нет разделения на пелёночный дерматит, возникший из-за трения, и на ирритантный, они объединены единый термином — простой, или ирритантный пелёночный дерматит, ещё его иногда называют дерматит салфеток (салфеточный) [5] . Вероятно, название связано с тем, что поражение кожи возникает из-за частого использования салфеток.
Осложнения пеленочного дерматита
Пелёночный дерматит может быть осложнён суперинфекцией (присоединением другой инфекции), например грибковой (Candida) или бактериальной. В случае бактериальной инфекции развивается пиодермия. Это гнойное поражение кожи в виде пустул (гнойничков) и даже абсцессов и пузырей, которые лопаются и оставляют обширные эрозивные поверхности. Пиодермии очень опасны, так как могут распространяться не только на соседние участки, но и в глубину кожи с возможным развитием сепсиса ( опасного инфекционного заболевания, вызванного попаданием возбудителя в кровь ).
У недоношенных детей кожные кандидозные инфекции могут проникать в дерму и вызывать потенциально опасный для жизни инвазивный системный кандидоз, который поражает внутренние органы [6] . Симптомы будут зависеть от локализации инфекции. Как правило, они включают дисфагию (нарушение глотания), поражение кожи и слизистой оболочек, нарушение слуха, зрения, вагинальные признаки (зуд, чувство жжения, выделения), лихорадку, нарушение работы почек с дальнейшим развитием шока.
Диагностика пеленочного дерматита
Перед осмотром доктор расспрашивает о симптомах заболевания:
- Когда появилась сыпь (дерматит, существующий более трёх дней, может инфицироваться).
- Есть ли беспокойство, боль или зуд кожи, особенно во время дефекации или мочеиспускания (ребёнок при этом будет беспокойным, может плакать).
- Есть ли изменение частоты стула или диарея.
- Какие используются моющие средства, детские салфетки и подгузники. Как часто они меняются.
- Используются ли барьерные смягчающие кремы, пасты или присыпки.
- Что получает ребёнок: грудное молоко или молочную смесь. Были ли введены в рацион новые продукты. Многие исследования сообщают, что у младенцев, которые получают молочную смесь, вероятность развития умеренного или тяжёлого пелёночного дерматита выше, чем у детей на грудном вскармливании [7] .
- Принимал ли ребёнок препараты, провоцирующие развитие пелёночного дерматита (антибиотики, слабительные препараты).
- Нет ли сопутствующих заболеваний (атопический дерматит, запор, недавно перенесённый вирусный гастроэнтерит, синдромы мальабсорбции — нарушения всасывания питательных веществ в тонкой кишке).
Далее врач осматривает пациента на наличие раздражений или повреждений в области подгузника или пелёнок.
При подозрении на кандидозный дерматит дл я более глубокого обследования может быть выполнен соскоб с кожи и его исследование на наличие грибка . Если пелёночный дерматит не отвечает на стандартное лечение или внешне не типичен, проводят биопсию кожи для исключения иной патологии кожи (например новообразований).
При настойчивом, хроническом течении пелёночного дерматита необходимо исключить дефицит цинка, что может указывать на наличие редкого наследственного врождённого заболевания — акродерматита энтеропатического. Причиной данной патологии является нарушение обмена веществ, приводящее к серьёзному дефициту цинка. Проявляется дерматитом, облысением, диареей и отставанием в росте. Обычно проявляется в первые 4-10 недель жизни у младенцев, которых не кормят грудью, и в период отлучения от груди у детей на грудном вскармливании. Это связано с тем, что коровье молоко содержит больше цинк-связывающих веществ, которые препятствуют всасыванию цинка. Лечится это заболевание препаратами цинка пожизненно.
Дифференциальный диагноз включает контагиозное импетиго, кандидоз, себорейный дерматит, псориаз и другие кожные заболевания, которые локализуются в аногенитальной зоне и связаны с болезнетворными микроорганизмами.
Лечение пеленочного дерматита
Когда необходимо обратиться к врачу:
- Сыпь не проходит на фоне правильных гигиенических мероприятий и ухода за кожей в течение 2-3 дней.
- Сыпь включает в себя шелушение кожи, волдыри, пузырьки, гнойные элементы, эрозии и язвы.
- На фоне приёма антибиотиков появилась ярко-розовая или красная сыпь.
- Сыпь очень болезненна, что может быть признаком целлюлита — острого разлитого гнойного воспаления подкожно-жировой клетчатки. Причина целлюлита — попадание микроорганизмов из внешней среды в жировую клетчатку через повреждённую кожу.
- Повышенная температура тела в дополнение к сыпи.
- Дискомфорт и боль во время дефекации и/или мочеиспускания [8] .
Для восстановления кожного барьера при простом ирритативном дерматите, по данным американских и европейских источников, используются следующие средства наружной терапии:
- Оксид цинка. В составе защитного крема является препаратом первой линии терапии.
- Ланолин. .
- Кремы с витамином А (например мазь A & D).
- Кремы, содержащие оксид титана, парафин, диметикон или другие силиконы. Эти составляющие обладают водоотталкивающим действием, что помогает предотвратить избыточное увлажнение кожи и развитие мацерации.
- Бентонитовый крем 50 % (бентонит — природный глинистый минерал, не токсичный, при контакте с водой образует гель). Показал высокую эффективность и безопасность [9] .
- Гвайазулен-содержащие стики (гвайазулен — это синтетический аналог ромашки аптечной). Оказывает противовоспалительное действие, ускоряет регенерацию кожи [10] .
- Очень интересным оказалось исследование, которое показало, что местное применение грудного молока может быть столь же эффективным, как и гидрокортизоновая мазь 1 %. Может применяться для устранения симптомов у здоровых детей с пелёночным дерматитом лёгкой и средней степени тяжести [11] . Грудное молоко содержит в себе массу полезных веществ и молекул, обладающих защитным и заживляющим действием (иммуноглобулины, лактоферрин, и пр.).
- Короткий курс (менее двух недель) топических кортикостероидов (крема) с низкой активностью (класс VI или VII) может быть рассмотрен для лечения раздражающего пелёночного дерматита, не чувствительного к другим методам лечения. Рекомендуется крем с гидрокортизоном 1 или 2,5 % или дезонидом. Пользоваться им можно только по назначению врача, строго соблюдая инструкцию по длительности применения и технике нанесения. Неправильное использование сильных кортикостероидов (бетаметазон) может вызвать тяжёлые осложнения, например синдром Кушинга (поражение нейроэндокринной системы организма) из-за высокой проницаемости кожи и окклюзионных свойств подгузника [12] .
Следует избегать потенциально вредных местных методов лечения пелёночного дерматита. К ним относятся продукты с ассоциированным риском системной токсичности и/или метгемоглобинемии (повышения количества метгемоглобина), такие как:
- пищевая сода (бикарбонат натрия);
- фенолкамфараборная кислота (дезинфицирующее средство);
- бензокаин салицилаты (дезинфицирующее средство);
- дифенгидрамин (димедрол). Была зафиксирована смерть ребёнка, вызванная смертельной концентрацией дифенгидрамина при местном его применении [13] .
- Не рекомендовано использование талька и кукурузного крахмала, учитывая сообщения об аспирации (вдыхании), которая может привести к пневмониту (специфическому воспалению лёгких).
В РФ для терапии ирритантного (простого, раздражённого) пелёночного дерматита на фоне диареи рекомендуется назначение декспантенола 5 % наружно в виде крема в сочетании с цинковой мазью в течение 7 дней [14] .
Лечение кандидозного пелёночного дерматита по данным европейских исследований и рекомендаций:
- крем. Широко используется местно, так как имеет высокий профиль безопасности.
- Могут быть назначены другие противогрибковые средства, эффективные против Candida, такие как клотримазол, эконазол, кетоконазол, миконазол, оксиконазол, сертаконазол и циклопирокс.
- У детей может использоваться комбинированный противогрибковый, барьерный препарат миконазол в оксиде цинка и вазелине. Препарат одобрен FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США). Он применяется местно при каждой смене подгузников.
В РФ для лечения пелёночного дерматита, осложнённого грибковой кандидозной инфекцией, местно используют следующие препараты:
- клотримазол 1 % крем [15] ;
- нистатин мазь;
- натамицин 2 % крем [16]
Для лечения пелёночного дерматита, осложнённого бактериальной инфекцией (стафилококковой или стрептококковой) рекомендовано:
- мупироцин 2 % мазь;
- фузидовая кислота 2 %.
Системная противогрибковая терапия может потребоваться при рецидивирующей или распространённой кожной инфекции, вызванной грибом рода кандида или при кандидозе полости рта и желудочно-кишечного тракта. При этом используются пероральные суспензии нистатина или флуконазола. Возможное побочное действие указано в инструкции к препаратам.
Другие методы лечения включают растительные препараты: ромашка, алоэ вера, оливковое масло, масло примулы вечерней, масло календулы. База, доказывающая эффективность этой группы препаратов, недостаточна.
Прогноз. Профилактика
Прогноз благоприятный. В подавляющем большинстве случаев заболевание не опасно и, как правило, не требует специфических медикаментозных средств. Обычно проходит само после прекращения использования подгузников и выполнения надлежащего ухода за кожей [18] .
Для профилактики пелёночного дерматита используется комплекс мероприятий ABCDE (а ббревиатура от английских слов):
- А — air (воздух);
- B — barrier (барьер);
- C — cleansing (очищение);
- D — diapering (смена подгузников)
- E — education (обучение).
Аir — воздух. Подразумевается частое проведение воздушных ванн, когда на ребёнке нет подгузника. Рекомендовано проводить воздушные ванны хотя бы по 5-10 минут при смене подгузника [19] .
Barrier — барьер. Использование защитных кремов. Их нанесение необходимо при каждой смене подгузников. Чаще всего в их составе есть цинк, декспантенол, вазелин, ланолин. Эти кремы создают защитную плёнку, отделяющую кожу от раздражающего действия мочи и фекалий.

Cleansing — очищение. Если кожа в зоне подгузника воспалена, ежедневная ванна поможет удалить раздражители и снизить риск инфицирования грибками и бактериями. Очищение проводят водой, оно должно быть бережным, можно использовать ватные шарики или хлопковую ткань. Детские салфетки разрешается использовать только на неповреждённой коже. В их составе не должно быть парабенов, алкоголя, отдушек, раздражителей или аллергенов, pH должен быть нейтральным. После купания нужно мягко промокнуть кожу полотенцем, избегая трения [20] .
Diapering — смена подгузников. Подгузники нужно менять каждые 2 часа (каждый час у новорождённых) или после каждого стула или мочеиспускания. Лучше выбрать подгузник с высокой впитывающей способностью. Чем лучше подгузник впитывает, тем лучше он сохраняет кожу сухой. Хотя в настоящее время нет данных, показывающих, какой тип подгузника лучше всего предотвращает появление опрелостей, тканевые подгузники обычно впитывают хуже, чем большинство одноразовых «памперсов». Если при использовании тканевых подгузников у ребёнка возник пелёночный дерматит, то на время болезни лучше перейти на одноразовые подгузники. Необходимо убедиться, что подгузник не слишком тугой, особенно одетый на ночь. Свободный подгузник будет меньше тереться о кожу. Пусть кожа ребёнка полностью высохнет, прежде чем надевать новый подгузник. Также важно не допускать прилипания липких вкладышей к коже ребёнка. До и после смены подгузников нужно мыть руки, чтобы предотвратить распространение микробов, которые вызвали инфекцию на коже младенца [21] .
Education — обучение. Важное значение имеет обучение родителей правильному уходу за ребёнком. Необходимо предоставить им чёткие инструкции относительно ежедневного ухода за кожей и дать информацию о том, какие продукты по уходу являются полезными, а какие могут принести вред [22] .
Дерматит у детей
Дерматит у детей – комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Дерматит у детей проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия. Диагностика дерматита у детей и его формы основана на данных визуального осмотра, анализов соскоба с пораженной поверхности кожи, иммунологического и биохимического обследования. Лечение дерматита у детей предусматривает устранение контакта с вызвавшим реакцию раздражителем, обработку пораженных участков кожи, прием антигистаминных, иммуномодулирующих, седативных средств.
Общие сведения
Дерматит у детей – локальное или распространенное воспаление кожных покровов ребенка, развивающееся вследствие прямого или опосредованного воздействия факторов биологической, физической или химической природы. В детской дерматологии и педиатрии дерматиты составляют 25-57% случаев всех заболеваний кожи. У детей чаще всего встречаются атопический, себорейный, контактный и пеленочный дерматиты. Как правило, дерматиты у детей манифестируют на первом году жизни, а в дошкольном и школьном возрасте впервые развиваются относительно редко. Начавшись в раннем детстве, дерматит может приобрести рецидивирующее течение и привести к снижению социальной адаптации ребенка.

Причины дерматита
Атопический дерматит у детей является типичным аллергодерматозом, в основе развития которого лежит наследственная предрасположенность, аллергенные и неаллергенные причинные факторы. Для обозначения атопического дерматита у детей дерматологи и педиатры иногда используют термины «детская экзема», «экссудативный диатез», «аллергический диатез» и др.
У детей с атопическим дерматитом чаще всего имеется отягощенный семейный анамнез по аллергическим заболеваниям (бронхиальной астме, пищевой аллергии, поллинозу и др.). К атопическому дерматиту склонные дети, находящиеся на искусственном вскармливании, страдающие пищевой, лекарственной, пыльцевой или бытовой аллергией, частыми инфекционно-вирусными заболеваниями, патологией ЖКТ (гастродуоденитом, аскаридозом, дисбактериозом и др.), иммунодефицитом.
Пеленочный дерматит у детей связан с плохим или неправильным уходом за ребенком: недостаточно частой сменой подгузников и одежды, редкими купаниями и т. д. Пеленочный дерматит у детей может возникать при длительном контакте кожи с механическими (тканью пеленки или подгузника), физическими (влажностью и температурой), химическими (аммиаком, солями желчных кислот, пищеварительными ферментами) и микробными (условно-патогенными и патогенными бактериями, дрожжевыми грибками рода кандида) факторами.
К развитию пеленочного дерматита предрасполагает недостаточная морфофункциональная зрелость кожных покровов у детей грудного возраста, обусловленная слабостью соединительнотканного компонента дермы, хрупкостью базальных мембран, тонкостью и ранимостью эпидермиса, слабой увлажненностью кожи, несовершенством терморегуляторной и иммунной функции кожи. К группе риска по возникновению пеленочного дерматита относятся недоношенные дети, страдающие гипотрофией, рахитом, дисбактериозом кишечника, частыми поносами.
Этиологическим агентом себорейного дерматита у детей выступает грибок Malassezia furfu, являющийся представителем нормобиоты здоровой кожи человека. При хорошей иммунной реактивности грибок ведет себя спокойно, однако при различного рода нарушениях гомеостаза может вызывать перхоть, фолликулит и себорейный дерматит у детей.
Контактный дерматит у детей может возникать при чрезмерном воздействии на кожу низких или высоких температур, солнечных лучей, УФО, рентгеновских лучей; частой обработке кожи дезинфицирующими средствами (спиртом, эфиром, йодом); применении средств гигиены и косметики (стиральных порошков, кремов, присыпок), контакте с некоторыми видами растений (борщевик, молочай, лютик, примула, арника) и насекомых.
Усугубить течение различных видов дерматита у детей могут климато-географические и метеорологические факторы, бытовые условия, ОРВИ, анемии, ожирение, психологические стрессы, вакцинация.
Симптомы дерматита у детей
Симптомы атопического дерматита
Обычно манифестирует в первом полугодии жизни; реже развивается в дошкольном, школьном или подростковом возрасте. Кожные высыпания при атопическом дерматите у детей могут быть представлены стойкой гиперемией или преходящей эритемой, сухостью и шелушением кожи либо мокнущей папулезно-везикулезной сыпью на эритематозном фоне. К характерным признакам атопического дерматита у детей относятся симметричность поражения кожи на лице, конечностях, сгибательных поверхностях суставов; зуд различной интенсивности. Довольно часто при атопическом дерматите у детей обнаруживается складчатость (гиперлинеарность) ладоней и подошв; фолликулярный гиперкератоз локтей, предплечий, плеч; белый дермографизм, расчесы кожи, пиодермии, гиперпигментация век («аллергическое сияние»), хейлит, крапивница, кератоконус, рецидивирующий конъюнктивит и др.
Естественным ходом прогрессирования атопического дерматита у детей при отсутствии надлежащего лечения может стать так называемый «атопический марш» или атопическая болезнь, характеризующаяся присоединением других аллергических заболеваний: аллергического конъюнктивита, аллергического ринита, бронхиальной астмы.
Симптомы себорейного дерматита
Данный вид дерматита встречается примерно у 10% детей первых 3 месяцев жизни и полностью прекращается к 2-4 годам. Первые проявления себорейного дерматита у ребенка могут появиться уже на 2-3 неделе жизни. При этом на волосистых участках головы образуются сероватые отрубевидные чешуйки (гнейс), которые, сливаясь, превращаются в сплошную сальную корку. Гнейс может распространяться на кожу лба, бровей, заушной области; иногда пятнисто-папулезные высыпания, покрытые чешуйками на периферии, обнаруживаются в естественных складках туловища и конечностей.
Отличительными особенностями себорейного дерматита у детей служит минимальная выраженность зуда, отсутствие экссудации (чешуйки сальные, но сухие). При насильственном снятии корочек обнажается ярко гиперемированная кожа; в этом случае она может мокнуть и легко инфицироваться.
Симптомы пеленочного дерматита
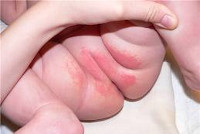
Пеленочный дерматит характеризуется раздражением кожных покровов ягодичной области, внутренней поверхности бедер, промежности, поясницы, живота, т. е. участков кожи, соприкасающихся с мокрыми и загрязненными подгузниками, пеленками, ползунками. Пеленочный дерматит встречается у 35-50% грудничков, чаще развивается у девочек в возрасте от 6 до 12 месяцев.
По степени выраженности клинических проявлений выделяют 3 степени пеленочного дерматита. При легких проявлениях дерматита у детей возникает умеренная гиперемия кожи, неярко выраженная сыпь и мацерация кожи в местах типичной локализации. Пеленочный дерматит средней степени тяжести характеризуется образованием папул, пустул и инфильтратов на раздраженных участках кожных покровов. Тяжелый пеленочный дерматит у детей протекает с вскрытием пузырьков, образованием участков мокнутия и эрозий, обширных сливных инфильтратов.
Развитие пеленочного дерматита влияет на общее самочувствие детей: они становятся беспокойными, часто плачут, плохо спят, поскольку воспаленные участки кожи сильно зудят, а прикосновения к ним причиняют дискомфорт и боль. У девочек пеленочный дерматит может приводить к развитию вульвита.
Симптомы контактного дерматита у детей
Проявления возникают непосредственно на том участке кожи, с которым соприкасался какой-либо раздражитель. Основные признаки контактного дерматита у детей включают отечную гиперемию кожи с резкими границами, сильный зуд, жжение, болезненность, образование волдырей, вскрытие которых приводит к формированию мокнущих эрозивных участков.
Контактный дерматит у детей может принимать острое или хроническое течение. Острая фаза наступает сразу после контакта с раздражителем и прекращается вскоре после завершения воздействия. Хроническое течение дерматит у детей приобретает после частого повторного воздействия агрессивного фактора.
Диагностика
Появление любых высыпаний на коже ребенка требует внимательной оценки со стороны педиатра, детского дерматолога, детского аллерголога-иммунолога, иногда – детского инфекциониста. При подозрении на дерматит у детей проводится тщательный сбор анамнеза, осмотр кожных покровов, клинико-лабораторное обследование.
В диагностике атопического дерматита у детей важную роль играет выявление в крови эозинофилии, повышенного уровня общего IgE, аллергенспецифических IgE и IgG методами ИФА, RAST, RIST, MAST; наличие положительных кожных или провокационных тестов с аллергенами.
При наличии вторичной инфекции проводится бактериологическое исследование мазков; для обнаружения патогенных грибков изучается соскоб с гладкой кожи. В рамках обследования детей с дерматитом важно исследование копрограммы, кала на дисбактериоз и яйца гельминтов, проведение УЗИ органов брюшной полости. Иногда с целью дифференциальной диагностики выполняется биопсия кожи.
В процессе обследования важно уточнить причины и форму дерматита у детей, а также исключить наличие иммунодефицитных заболеваний (синдрома Вискотта-Олдрича, гипериммуноглобулинемии Е), розового лишая, микробной экземы, чесотки, ихтиоза, псориаза, лимфомы кожи.
Лечение дерматита у детей
Реализация комплексного подхода к терапии атопического дерматита у детей включает снижение или исключение контакта с аллергеном, правильный подбор диеты, медикаментозную терапию, аллерген-специфическую иммунотерапию. Системная фармакотерапия предусматривает прием антигистаминных препаратов, НПВС, энтеросорбентов, ферментов, витаминных препаратов; при тяжелом течении дерматита у детей – глюкокортикоидов. Для купирования обострений атопического дерматита у детей используется плазмаферез или гемосорбция.
Топическая терапия направлена на устранение воспаления и сухости кожи, восстановление барьерных свойств кожи и профилактику вторичной инфекции. Она включает наружное применение кортикостероидных мазей, нестероидных гидролипидных кремов, дезинфицирующих жидкостей, примочек, влажно-высыхающих повязок. При атопическом дерматите у детей хорошо себя зарекомендовали нефармакологические методы лечения: рефлексотерапия, гипербарическая оксигенация, индуктотермия, магнитотерапия, светотерапия. При резистентных к традиционной терапии формах атопического дерматита у детей может применяться ПУВА-терапия.
Основу лечения себорейного дерматита составляет правильно организация ухода за пораженной кожей с помощью специальных противогрибковых шампуней и кремов. Детям назначается мытье головы дерматологическими шампунями с кетоконазолом циклопироксом, дегтем и др.), обладающими фунгистатическим, фунгицидным, кераторегулирующим и противовоспалительным и действием. После этого на кожу головы наносится минеральное или оливковое масло. Для очищения участков себореи на гладкой коже используются специальные гели, после чего кожа смазывается дерматологическим кремом. В среднем курс терапии себорейного дерматита у детей длится около 6 недель.
В лечении пеленочного дерматита у детей главная роль отводится организации правильного гигиенического ухода: частой смене пеленок и подгузников, подмыванию ребенка после каждого акта мочеиспускания и дефекации, принятию воздушных и травяных ванн. Пораженные участки кожи ребенка должны тщательно высушиваться, обрабатываться присыпками и лечебными средствами гигиены, содержащими пантенол, декспантенол, пироктона оламин и т. п.). Следует избегать назначения топических кортикостероидов при лечении пеленочного дерматита у детей. Терапия контактного дерматита предполагает исключение воздействия на кожу агрессивных веществ. Для снятия воспаления применяются пасты на основе цинка, мази на основе ланолина, присыпки, отвары трав.
Профилактика
При любых формах дерматита у детей важны общие мероприятия: закаливающие процедуры, правильный уход за детской кожей, использование высококачественной детской косметики и гипоаллергенных средств гигиены, ношение одежды из натуральных материалов и т. д. Необходима смена подгузников каждые 4 часа (или сразу после дефекации), недопущение длительного контакта кожи с выделениями. Важное значение имеет коррекция рациона питания, нормализация деятельности ЖКТ.
При атопическом дерматите у детей следует избегать контакта с бытовыми и пищевыми аллергенами. Продлению ремиссии способствуют длительные курсы климатотерапии.
Источник https://medaboutme.ru/articles/dermatit_u_detey_osobennosti_proyavleniy/
Источник https://probolezny.ru/pelenochnyy-dermatit/
Источник https://www.krasotaimedicina.ru/diseases/children/dermatitis