Функциональные гастроинтестинальные расстройства
Функциональная диспепсия (ФД), согласно Римским критериям IV – это комплекс жалоб, включающих в себя боли и чувство жжения в подложечной области, ощущение переполнения в эпигастрии после еды и раннее насыщение, которые отмечаются у больного в течение 3 последних месяцев (при их общей продолжительности не менее 6 месяцев) и которые не могут быть объяснены органическими заболеваниями (таблица 3, рисунок 1) [1, 2].
Синдром раздраженного кишечника (СРК) – это рецидивирующее функциональное кишечное расстройство, характеризующееся болями в животе, нарушением стула в отсутствии определяемых органических причин (таблица 4, рисунок 2).
ФД и СРК диагностируются в том случае, когда рутинные исследования, включая эндоскопию, не обнаруживают структурных или биохимических нарушений [3].
Название протокола: Функциональные гастроинтестинальные расстройства
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола: 2018 год.
Сокращения, используемые в протоколе:
| CgA | – | хроматогранин A |
| FODMAP | – | ферментируемые олигосахариды, дисахариды, моносахариды и полиолы |
| GDNF | – | глиальный нейротрофический фактор (glial cell line–derived neurotrophic factor) |
| H2-рецепторы | – | гистаминовые рецепторы 2 типа |
| NGF | – | фактор роста нервов (nerve growth factor) |
| PYY | – | пептид (peptide) YY |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминотрансфераза |
| ВЗК | – | воспалительные заболевания кишечника |
| ГГТП | – | гамма-глутамилтранспептидаза |
| ДПК | – | двенадцатиперстная кишка |
| ЖК | – | желчные кислоты |
| ЖКТ | – | желудочно-кишечный тракт |
| ИОЗСН | – | ингибиторы обратного захвата серотонина и норадреналина |
| ИПП | – | ингибиторы протоновой помпы |
| КРР | – | колоректальный рак |
| ППДС | – | постпрандиальный дистресс синдром |
| СБЭ | – | синдром боли в эпигастрии |
| СИОЗС | – | селективные ингибиторы обратного захвата серотонина |
| СКФ | – | скорость клубочковой фильтрации |
| СОЭ | – | скорость оседания эритроцитов |
| СРБ | – | С-реактивный белок |
| СРК | – | синдром раздраженного кишечника |
| СРК-Д | – | синдром раздраженного кишечника с преобладанием диареи |
| СРК-З | – | синдром раздраженного кишечника с преобладанием запора |
| СРК-М | – | смешанный вариант синдрома раздраженного кишечника |
| ФД | – | функциональная диспепсия |
| ХКК | – | холецистокинин |
| ХПН | – | хроническая почечная недостаточность |
| ЭГДС | – | эзофагогастродуоденоскопия |
Пользователи протокола: гастроэнтерологи, терапевты, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности
| Уровень рекомендаций | Описание |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| Степень рекомендаций: | |
| 1.Сильный |
- Может быть применен в большинстве случаев. Желаемый эффект выше, чем потенциальный вредный эффект
- Польза зависит от пациента и социальных ценностей. Другие альтернативы могут быть одинаково разумными. Желаемый эффект может быть несколько большим, чем вредный эффект

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Современная Римская классификация ФГИР построена по анатомическому принципу, позволяющему в большинстве случаев связать диагноз с определенным органом, а также основана на оценке симптомов (таблица 1).
Таблица 1. Функциональные желудочно-кишечные расстройства согласно Римским критериям IV
A3 Гиперчувствительность к рефлюксу
C2. Функциональный запор
C3. Функциональная диарея
C4. Функциональное абдоминальное вздутие / растяжение
C5. Неспецифическое функциональное кишечное расстройство
C6. Опиоид-индуцированный запор
D1. Центрально опосредованный синдром абдоминальной боли
D2. Синдром наркотического кишечника
F1. Недержание кала
F2. Функциональная аноректальная боль
F2a. Синдром m.Levator ani
F2b. Неспецифическая функциональная аноректальная боль
F2c. Прокталгия Fugax
F3. Функциональные расстройства дефекации
F3a. Неадекватная пропульсия при дефекации
F3b. Диссинергическая дефекация
G1. Младенческие срыгивания (младенческая регургитация)
G2. Синдром руминации
G3. Синдром циклической рвоты
G4. Младенческие колики
G5. Функциональная диарея
G6. Младенческая диспепсия
G7. Функциональный запор
H1. Функциональные тошнота и рвота
H1a. Синдром циклической рвоты
H1b. Функциональная тошнота и функциональная рвота
H1b1. Функциональная тошнота
H1b2. Функциональная рвота
H1c. Синдром руминации
H2. Функциональные расстройства, сопровождающиеся абдоминальной болью
H2a. Функциональная диспепсия
H2a1. Постпрандиальный дистресс-синдром
H2a2. Синдром эпигастральной боли
H2b. Синдром раздраженного кишечника
H2c. Абдоминальная мигрень
H2d. Функциональная абдоминальная боль — NOS
H3. Функциональные расстройства дефекации
H3a. Функциональный запор
H3b. Недержание кала без его накопления (неретенциальное недержание кала)
- синдром боли в эпигастрии (СБЭ): периодические жжение или боли в эпигастрии не реже 1 раза в неделю. Боль связана/купируется приемом пищи (но критерии не должны соответствовать синдрому Билиарной боли)
- постпрандиальный дистресс синдром (ППДС) — чаще 3 раз в неделю после еды при приеме пищи в обычном объеме возникает чувство переполнения желудка или раннее насыщение.
- Твердый стул > 25% времени и жидкий стул < 25% времени
- До одной трети случаев СРК
- Чаще у женщин.
- Жидкий стул > 25% времени и твердый стул < 25% времени
- До одной трети случаев СРК
- Чаще у мужчин
- Твердый и жидкий стул > 25% времени
- От трети до половины случаев СРК
| Тип 1 Тип 2 Тип 3 Тип 4 Тип 5 Тип 6 Тип 7 | Отдельные твердые комки, типа орехов, трудно продвигаются В форме колбаски, но комковатый В форме колбаски, но с ребристой поверхностью В форме колбаски или змеи, гладкий и мягкий Мягкие маленькие шарики с ровными краями Рыхлые частицы с неровными краями, кашицеобразный кал Водянистый, без твердых частиц |
Необходимо помнить, что:
· Пациенты часто переходят из одного из этих подтипов в другой.
· Пациенты с СРК часто неверно интерпретируют симптомы диареи и запора. Таким образом, многие пациенты с СРК, жалующиеся на «диарею», имеют в виду частый оформленный стул, и, в той же самой популяции пациентов, «запор» может означать любую из множества жалоб, связанных с натужной дефекацией, а не с редкой деятельностью кишечника.
· В дополнение к этому, деятельность кишечника должна оцениваться без применения антидиарейных или слабительных препаратов [20].
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии для постановки диагноза
Жалобы, предъявляемые пациентами с ФД, представлены в таблице 3.
Таблица 3. Симптомы Функциональной диспепсии
| Симптомы | Характеристика |
| Боли в эпигастрии | Под эпигастрием понимается область, расположенная между мечевидным отростком грудины и пупочной областью и ограниченная справа и слева соответствующими среднеключичными линиями. Некоторые больные могут интерпретировать свои жалобы не как боли, а как неприятные ощущения. |
| Чувство жжения в эпигастрии | Представляет собой неприятные жгучие ощущения в эпигастральной области. |
| Чувство переполнения в эпигастрии после еды | Представляет собой неприятное ощущение длительной задержки пищи в желудке |
| Раннее насыщение | Чувство, что желудок переполняется вскоре после начала приема пищи независимо от объема съеденной пищи, в результате чего прием пищи не может быть завершен. |

Для облегчения описания симптомов диспепсии могут быть использованы пиктограммы (рисунок 1)
Рисунок 1. Пиктограммы, описывающие основные симптомы при ФД (адаптировано с J.Tack, 2014 [5])

Схема 1. Алгоритм ведения ФД [10]
Жалобы, которые предъявляют пациенты с СРК оцениваются в соответствии с Римскими IV критериями*, на основании рецидивирующей абдоминальной боли, в среднем, не менее 1 дня в неделю за последние 3 месяца, ассоциированной с ≥ 2 критериями:
• связь с актом дефекации.
• изменение частоты стула
• изменение формы стула
* Симптомы беспокоят последние три месяца, при общей продолжительности не менее 6 месяцев до постановки диагноза
Таблица 4. Симптомы синдрома раздраженного кишечника
- Запор: может характеризоваться твердым стулом, замедленной эвакуацией, болезненным опорожнением и неэффективностью слабительных средств
- Постпрандиальный дискомфорт ЖКТ, чередование запоров и диареи
- Диарея небольшим объемом c частыми и неотложными позывами
- Диффузная боль без иррадиации в нижней части живота, чаще в нижнем левом квадранте, острая или тупая постоянного характера
- Боль часто возникает после еды и уменьшается после дефекации
- Повышенное газообразование приводит к появлению боли/дискомфорта в грудной клетке или верхнем левом квадранте живота
Другие абдоминальные симптомы (рисунок 2) также могут беспокоить пациентов с СРК. Перехлест с функциональными гастроинтестинальными заболеваниями также свидетельствуют о возможном диагнозе СРК.

Рисунок 2. Абдоминальные и внеабдоминальные симптомы синдрома раздраженного кишечника [23]
Физикальное обследование
- обложенность языка;
- болезненность при пальпации в эпигастрии, в области пупка и пилородуоденальной зоне, правом подреберье, левом подреберье;
- отсутствие симптомов «тревоги» (необъяснимая потеря массы тела, повторяющаяся рвота, прогрессирующая дисфагия, кровотечения из ЖКТ);
- синдром вегетативной дистонии (гипергидроз ладони и стоп, стойкий красный дермографизм, артериальная гипотензия).
- Общий осмотр выполняется для выявления признаков системного заболевания;
- Исследование брюшной полости: осмотр, пальпация, аускультация;
- Исследование перианальной области;
- Пальцевое ректальное исследование.
Оценка психологических нарушений и социального стресса
1. Психологическая оценка пациентов с ФД. В патогенезе диспепсии большое значение придается стрессу и тревожности, которые могут являться как причинным фактором, так и коморбидным состоянием. Многие пациенты активно сообщают об ухудшении симптомов на фоне повышения тревожности, усиления психоэмоциональной нагрузки или ухудшения настроения.
Для диагностики психологических нарушений рекомендована шкала тяжести функциональных расстройств (рисунок 3). Использование данных психометрических опросников позволяет обосновать наличие психологических нарушений и в соответствии с этим выбрать тактику их коррекции [6, 7]. Следует помнить, что отдельные категории пациентов, в том числе пациенты с нервной анорексией, могут оправдывать собственное нежелание принимать пищу появлением симптомов диспепсии.
Факторами риска подобных нарушений являются женский пол, молодой возраст, семейный анамнез нарушений пищевого поведения, снижение веса, избыточная физическая активность, страх набора веса более определенных цифр, предшествующее использование различных диет, высокий уровень стресса и психоэмоционального напряжения [8,9,3].
- депрессивный эпизод (F32);
- генерализованное тревожное расстройство (F41);
- обсессивно-компульсивное расстройство (F42);
- посттравматическое стрессовое расстройство (F43.1);
- другие (паническое расстройства, расстройства регуляции и дистимия)
- идентифицировать симптомы- триггеры (диета, стрессы и др.);
- оценить влияние симптомов на качество жизни;
- оценить психологические коморбидные состояния;
- оценить соматические коморбидные заболевания (гинекологические, урологические и др.)
- уточнить социальные ценности и предпочтения пациента.
Лабораторные исследования
- Общий анализ крови (Гемоглобин, средний объём эритроцита, СОЭ);
- СРБ;
- Ферритин
- АЛТ, АСТ, ГГТП, липаза/амилаза, билирубин
- Скрининг на целиакию (антитела IgA или IgG к тканевой трансглутаминазе);
- Исследование для выявления инфекции, обусловленной H. pylori. У пациентов, не принимающих в последнее время антибиотики/ИПП, не перенесших гастрэктомию, дыхательный уреазный тест имеет выше диагностическую ценность, чем определение антигена стула или серологические тесты [10].
2. Лабораторные показатели у пациентов с синдромом раздраженного кишечника:
Основные лабораторные исследования (таблица 5):
• Общий анализ крови (гемоглобин, средний объём эритроцита, СОЭ);
• СРБ;
• Скрининг на целиакию (антитела IgA или IgG к тканевой трансглутаминазе);
• При подозрении на воспалительные заболевания кишечника – фекальный кальпротектин.
Дополнительные лабораторные исследования:
• определение уровня гормонов щитовидной железы;
• определение альбумина крови, электролитов;
• анализ кала для выявления скрытой крови;
• водородный дыхательный тест с глюкозой или лактулозой;
• Cl.dificile;
• эластаза кала.
Инструментальные исследования при ФГИР
- Эзофагогастродуоденоскопию
- Ультразвуковое исследование (УЗИ)

2. Методы инструментальной диагностики СРК: илеоколоноскопия, УЗИ
Схема 2. Алгоритм ведения СРК (диагностика) [3]
Алгоритм обследования, симптомы тревоги при ФГИР
- Возраст> 55 лет в дебюте диспепсии*;
- Признаки желудочно-кишечного кровотечения, включая мелену или гематемезис;
- Прогрессирующая дисфагия, одинофагия;
- Рвота;
- Необъяснимая потеря веса;
- Пальпируемый абдоминальный или эпигастральный инфильтрат или лимфоаденопатия;
- Семейный анамнез гастроинтерстинальной онкопатологии;
- Признаки анемии.
*В рекомендациях Американского Колледжа Гастроэнтерологов и Канадской Ассоциации гастроэнтерологов (ACG/CAG) указывают возраст 60 лет и старше [22], немецкие авторы рекомендуют возраст > 45 лет [3]
При наличии симптомов тревоги у пациентов с диспепсией рекомендуется выполнить эндоскопическое обследование (схема 1).
- уменьшение массы тела;
- начало заболевания в пожилом возрасте;
- ночная симптоматика;
- рак толстой кишки, целиакия, язвенный колит и болезнь Крона у родственников;
- постоянная боль в животе как единственный симптом поражения ЖКТ;
- прогрессирующее течение заболевания.
- лихорадка;
- изменения со стороны внутренних органов (гепатомегалия, спленомегалия и др.)
- снижение уровня гемоглобина;
- лейкоцитоз;
- повышение СОЭ;
- наличие скрытой крови в кале;
- изменения в биохимическом анализе крови;
- стеаторея и полифекалия.
Таблица 5. Диагностика синдрома раздраженного кишечника (симптомы тревоги)
- Все пациенты
- ОАК
- СРБ и при подозрении на ВЗК – фекальный кальпротектин
- Целиакия
- Дебют после поездки в суб-(тропики)
- Нет ответа на терапию
- Серологические тесты после верхней эндоскопии с дуоденальной биопсией
- Фекальные тесты (культуральный, на паразиты)
- Дыхательный тест (для исключения малабсорбции углеводов)
- Семейный анамнез КРР
- Необъяснимая потеря веса
- Ректальное кровотечение (не анального происхождения)
- Абдоминальные образования
- Илеоколоноскопия + биопсия
- Возраст >50 лет
- Илеоколоноскопия
Показания для консультации специалистов:
• консультация оториноларинголога – с целью выявления хронических очагов инфекции и их санации;
• консультация стоматолога – с целью выявления хронических очагов инфекции и их санации;
• консультация невролога – с целью исключения неврологических заболеваний;
• консультация эндокринолога – с целью исключения эндокринологических заболеваний;
• консультация психолога – с целью исключения психосоматической симптоматики.
Дифференциальный диагноз
Дифференциальный диагноз ФГИР
1. Дифференциальный диагноз при ФД. Помимо органической патологии верхних отделов ЖКТ (гастрит, язвенная болезнь, аденокарцинома), патологии панкреато-билиарной зоны, синдром диспепсии может наблюдаться при следующих заболеваниях (таблица 6):
• целиакия,
• сахарный диабет (чаще всего вследствие диабетического гастропареза),
• системная склеродермия,
• инфильтративные поражения желудка (при болезни Менетрие, болезни Крона, амилоидозе, саркоидозе),
• хроническая сердечная недостаточность (конгестивная гастропатия),
• хроническая почечная недостаточность,
• гипер- и гипотиреоз, гиперпаратиреоз,
• хроническая надпочечниковая недостаточность,
• лучевая болезнь,
• постваготомические расстройства,
• идиопатический гастропарез.
Также необходимо оценить медикаментозный анамнез: прием аспирина/НПВС/COX-2 ингибиторов, стероидов, бисфосфонатов, блокаторов кальциевых каналов, антибиотиков, препаратов железа и магния, препаратов растительного происхождения.
Часто, встречается «оверлап» ФД с синдромом раздраженного кишечника, гастроэзофагеальной рефлюксной болезнью [12]. Нередко отмечается также сочетание ФД с различными «негастроэнтерологическими» функциональными синдромами: хроническими тазовыми болями, болями в груди некардиального происхождения, головной болью напряжения, синдромом фибромиалгии, синдромом хронической усталости и др.[12].
Таблица 6. Дифференциальный диагноз ФД
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| целиакия | Тяжесть в эпигастрии | ЭГДС с залуковичным осмотром, биопсией. Серологические маркеры | Отсутствие сглаженности ворсинок, аутоиммунных критериев |
| сахарный диабет (чаще всего вследствие диабетического гастропареза) | Тяжесть в эпигастрии | Гликированный гемоглобин, тест толерантности к глюкозе, консультация эндокринолога | Отсутствие верифицированного сахарного диабета |
| системная склеродермия | Явления диспепсии | Серологические и морфологические критерии, консультация ревматолога | Отсутствие верифицированного системного заболевания |
| инфильтративные поражения желудка (при болезни Менетрие, болезни Крона, амилоидозе, саркоидозе), | Боли в эпигастрии | ЭГДС, морфология, серология | Отсутствие аутоиммунных и острофазовых маркеров, гистологической верификации |
| хроническая сердечная недостаточность (конгестивная гастропатия) | Диспепсия | Эхокардиография, ЭГДС | Отсутствие декомпенсированной патологии сердца и сосудов; признаков патологии по ЭГДС |
| хроническая почечная недостаточность | Диспепсия | Креатинин, скорость клубочковой фильтрации | Отсутствие признаков хронической почечной патологии, в т.ч вторичной |
| гипер- и гипотиреоз, гиперпаратиреоз | Диспепсия: тяжесть или боли в эпигастрии | Гормоны щитовидной железы | Эутиреоз |
2. Дифференциальный диагноз СРК, критерии и обоснование дополнительных исследований представлены в таблицах 5 и 7
Таблица 7. Дифференциальный диагноз при СРК
- Необъяснимая потеря веса (>10% массы тела)
- Отсутствие лабораторных, серологических и морфологических критериев
- Отсутствие анемии, малабсорбции
- Семейный анамнез целиакии, другой аутоиммунной патологии
- Необъяснимая потеря веса (>10% массы тела)
- Ректальное кровотечение
- Возраст >50 лет
- Лихорадка
- Анемия
- Семейный анамнез КРР
- Необъяснимая потеря веса (>10% массы тела)
- Ректальное кровотечение
- Лихорадка
- Анемия, малабсорбция
- Семейный анамнез ВЗК
- Исключение абдоминальной ишемии
- Возраст>50 лет
- В анамнезе ЖКБ
- Отсутствие верифицированной патологии
1 Соматоформная вегетативная дисфункция нижнего отдела желудочно-кишечного тракта, по МКБ-10 (F45.32) – повторяющееся возникновение физических симптомов (ощущения спазмов в области нижнего отдела желудочно-кишечного тракта, усиление перистальтики кишечника, метеоризм, диарея) наряду с постоянными требованиями медицинских обследований вопреки повторяющимся отрицательным результатам и заверениям врачей об отсутствии физической основы для симптоматики. Имеются указания на наличие психологического стресса или затруднения и проблемы, которые представляются связанными с данным расстройством [20].
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Агомелатин (Agomelatine) |
| Амитриптилин (Amitriptyline) |
| Бисакодил (Bisacodyl) |
| Бромдигидрохлорфенилбензодиазепин (Феназепам) (Bromdihydrochlorphenylbenzodiazepine) |
| Домперидон (Domperidone) |
| Дулоксетин (Duloxetine) |
| Итоприд (Itopride) |
| Лансопразол (Lansoprazole) |
| Метоклопрамид (Metoclopramide) |
| Миансерин (Mianserin) |
| Миртазапин (Mirtazapine) |
| Омепразол (Omeprazole) |
| Пантопразол (Pantoprazole) |
| Рабепразол (Rabeprazole) |
| Рифаксимин (Rifaximin) |
| Сертралин (Sertraline) |
| Сульпирид (Sulpiride) |
| Тиоридазин (Thioridazine) |
| Тофизопам (Tofisopam) |
| Тразодон (Trazodone) |
| Флувоксамин (Fluvoxamine) |
| Эзомепразол (Esomeprazole) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (N06AB) Cелективные ингибиторы обратного захвата серотонина |
| (A07AA) Антибиотики |
| (N05AL) Бензамиды |
| (A02BC) Ингибиторы протонового насоса |
| (A06AB) Контактные слабительные препараты |
| (N06AA) Неселективные ингибиторы обратного захвата моноаминов |
| (N05BA) Производные бензодиазепина |
| (N05AC) Производные фенотиазина с пиперидиновой структурой |
| (A07FA) Противодиарейные препараты биологического происхождения, регулирующие равновесие кишечной микрофлоры |
| (N05BX) Прочие анксиолитики |
| (N06AX) Прочие антидепрессанты |
| (A03FA) Стимуляторы моторики ЖКТ |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ

Немедикаментозное лечение ФД. В тактике ведения ФД принят комплексный подход, направленный на коррекцию психологических, биологических и социальных факторов (схема 3).
Схема 3 – Первичный менеджмент функциональной диспепсии [4]
Немедикаментозное лечение СРК
Средствами первого ряда для лечения любых форм СРК считаются ознакомление пациента с возможными причинами заболевания и нелекарственными методами лечения, активный образ жизни, диета, а также исключение факторов, вызывающих появление симптомов [20-25, 27].
Увеличение физической активности улучшает симптомы СРК-З, поскольку способствует нормализации транзита по кишечнику и уменьшает вздутие.
Рекомендуемый режим: 20-60 минут от умеренных до интенсивных аэробных нагрузок 3-5 раз в неделю.
- Регулярный прием пищи с достаточным количеством времени;
- Прием не менее 8 стаканов жидкости, преимущественно воды или других напитков, не содержащих кофеин. Ограничить прием кофе/чая до 3 чашек в день;
- Ограничить прием продуктов с высоким содержанием клетчатки (цельнозерновые злаки и продукты из них);
- Ограничить прием продуктов, содержащих крахмал;
- Уменьшить прием свежих фруктов до 3 порций в день (порции около 80 г);
- Ограничить прием алкоголя и газированных напитков;
- При СРК-Д избегать приема подсластителей (сорбитол);
- При метеоризме и вздутии может быть полезен овес.
- Клетчатка [20].
- Диета со сниженным содержанием низкоферментируемых олиго-, ди-, моносахаридов и полиолов (FODMAP) уменьшает абдоминальную боль и вздутие живота (за счет улучшения метаболизма коротко-цепочечных жирных кислот), нормализует режим дефекаций (таблицы 8,9) [20-22, 26-29].
- Пшеница, продукты на основе ржи и ячменя
- Овощи: лук, чеснок, артишоки, лук-порей, свекла, савойская капуста
- Фрукты: арбуз, персики, хурма, чернослив, нектарины и сухофрукты
- Бобовые
- Бананы, ягоды (за исключением ежевики), виноград, лимон, мандарин, апельсин, киви, маракуя, ананас, ревень
- Овощи: стручковый перец, зеленый горошек, пастернак, огурцы, морковь, сельдерей, баклажаны, картофель, ямс, томаты, цуккини
- Безглютеновые злаки
- Лактоза
- Молочные продукты
- Безлактозные продукты
- Йогурт, твердые сыры
- Фруктоза, мед, сиропы с наличием фруктозы
- Фрукты: яблоки, арбузы, персики, манго, вишня
- Овощи: спаржа, горох
- Фрукты: бананы, виноград, нектар, лимон, мандарин, киви, маракуя, ягоды
- Кленовый сироп
- Сорбитол, маннитол
- Фрукты: блоки, авокадо, персики, абрикос, слива, чернослив
- Грибы
- Кленовый сироп, сахароза
- Фрукты: виноград, дыня, киви, мандарин, апельсин, маракуя, лимон
| FODMAP | Основные источники | Максимальные дозы (порции) |
|---|---|---|
| Фруктаны | Лук, чеснок, артишок, пшеница | 0,2 г |
| Галактаны | Зерновые, бобовые (фасоль, чечевица, нут) | 0,3 г |
| Лактоза | Молоко и молочные продукты | < 1,0 г |
| Фруктоза | Яблоки, персики, мед, кукурузный сироп | < 0,15 г |
| Полиолы | Ежевика, абрикос, яблоко, сорбит, ксилит, маннит | < 0,4 г |
Медикаментозное лечение
Фармакотерапия ФД
1. Лечение Н. pylori. В тактике ведения ФД обязательная диагностика H.pylori и последующая эрадикационная терапия при позитивном результате. После эрадикации H. pylori при наличии инфекции у пациентов с ФД, около 10% пациентов отмечают отсутствие симптомов в течение длительного времени (схема 2).

2. Эмпирическая антисекреторная терапия. При отсутствии инфекции Н.pylori или продолжающихся симптомах после ее успешной эрадикации, назначение стандартных доз ИПП в течение 4-8 недель может быть эффективным. Назначение ИПП предпочтительнее антагонистов H2-рецепторов; старт терапии может быть с однократного приема за 30 минут до еды. При отсутствии эффекта по истечение 4 недель – ИПП дважды в день или перевод на другой ИПП. При положительном эффекте доза титруется до наименьшей эффективной (схема 2, таблица  [3, 4, 10]
[3, 4, 10]
Схема 3. Терапия функциональной диспепсии в зависимости от преобладающего синдрома [14]
Таблица 10. Терапия функциональной диспепсии
| Методы | Уровень доказательности | Дозы |
| Фармакотерапия | ||
| ИПП | 1 | Стандартные дозы ИПП* 1 х /день |
| Прокинетики (домперидон, метоклопрамид, итоприд, прукалоприд, сульпирид, левосульпирид) | 2 | — |
| Фитотерапия: STW 5 | 1 | 20 капель х 3/день |
| Психофармакотерапия (ТЦА, нейролептики, СИОЗС): амитриптилин | 2 | 25 мг/день 2 недели, далее 50 мг/день |
| Эрадикация Н. pylori | 1 | См. соответствующий стандарт |
| Немедикаментозная терапия | ||
| Психотерапия (когнитивная поведенческая терапия, гипноз и др) | 2 | _ |
*омепразол 20, пантопразол 40 мг, рабепразол 20 мг, эзомепразол 20 мг 1 × 1, лансопразол 30мг
3. Терапия прокинетиками (таблицы 10, 11) [18, 19].
В настоящее время к препаратам с прокинетическим действием относятся:
— 5-НТ4 агонисты (цизаприд, прукалоприд)
— Антагонисты Д2 -дофаминовых рецепторов (домперидон, метоклопрамид)
— Антагонисты Д2-дофаминовых рецепторов/ингибиторы холинэстеразы (итоприд)
— Селективный антагонист Д2-дофаминовых рецепторов (левосульпирид)
— Агонисты мотилиновых рецепторов (эритромицин, азитромицин)
— Агонисты грелиновых рецепторов
— Холинегрические препараты (неостигмин)
— Агонисты энкефалинов (тримебутин)
Таблица 11. Сравнительная характеристика фармакологических свойств основных прокинетиков
| Эффекты | Итоприд | Цизаприд | Мозаприд | Метоклопрамид | Домперидон |
| Механизм действия | D2-антагонист, ингибитор АЦХ | 5-НТ4-агонист | 5-НТ4-агонист | D2-антагонист, 5-НТ4-агонист | D2-антагонист |
| Прокинетическое действие | ++ | ++ | ++ | ++ | ++ |
| Противорвотное действие | + | — | — | ++ | + |
| Удлинение интервала QT | — | — | + | + | + |
| Экстрапирамидные эффекты | ± | ± | ± | + | ± |
4. Альтернативная терапия. В лечении ФГИР, в том числе, оверлап синдрома, рекомендованы препараты растительного происхождения STW5 [1,13, 41].

Фармакотерапия СРК направлена на купирование доминирующих симптомов, связанных с нарушение моторики, абдоминальной болью или вздутием). Понимание патофизиологии СРК позволяет подобрать медикаментозную терапии в соответствии с патогенезом и типом заболевания (таблица 12).
Схема 4 – Алгоритм ведения СРК (фармакотерапия)
Таблица 12. Менеджмент СРК, основанный на основных симптомах (в соответствии с типом СРК)
1. Менеджмент СРК, вариант с преобладанием запора [20-23].
Назначение водорастворимой клетчатки в качестве первой линии в лечении запоров как наиболее доступного, недорого препарата с хорошим профилем переносимости, позволяет облегчить симптомы. В то время как осмотические слабительные, полиэтиленгликоль нормализуют частоту стула и консистенцию, но не влияют на абдоминальную боль или вздутие.
Фармакотерапия СРК-З проводится с учетом тяжести клинических проявлений, локальных особенностей и предпочтений пациента. К препаратам с широкой направленностью действия относят линаклотид и любипростон. Линаклотид – агонист гуанилатциклазы С, увеличивающий продукцию циклической гуанозин-монофосфотазы, что приводит к уменьшению запора посредством увеличения секреции воды, ускорения кишечного транзита; а также подавлению абдоминальной боли за счет уменьшения висцеральной гиперчувствительности. Несмотря на высокую эффективность линаклотида при СРК-З, применять препарат желательно после неудачи терапии растворимой клетчаткой или слабительными [23].
Другим препаратом, направленным на увеличение секреции жидкости является активатор хлорных каналов, любипростон, показавший положительный эффект на симптомы СРК-З, включая вздутие, нормализацию моторики кишечника, абдоминальные боли и выраженность запора.
Наличие боли при СРК является показанием к назначению спазмолитиков, включая антихолинергические препараты и блокаторы кальциевых каналов (таблица 12) [23,33]. Эффективность спазмолитиков можно увеличить, комбинируя их с симетиконом. Так, комбинация алверин/симетикон показала эффективность в отношении купирования абдоминальной боли, а также улучшила профиль переносимости алверина [37].
На коррекцию восприятия боли, моторики кишечника, а также психо-эмоциональной сферы при СРК-З направлены селективные ингибиторы обратного захвата серотонина и нейролептики ввиду их прокинетического эффекта (таблица 17) [41]
Другим препаратом с выраженным прокинетическим действием является прукалоприд (агонист 5-НТ4 рецепторов), демонстрирующий эффективность в отношении лечении запоров, в том числе, хронических идиопатических.
Таким образом, при минимальной выраженности запоров при инициации терапии модифицируется образ жизни, даются рекомендации по диете, приему водорастворимой клетчатки. Умеренная выраженность симптомов требует назначения осмотических слабительных, любипростона. При выраженном запоре могут быть рекомендованы линаклотид, стимулирующие слабительные, прукалоприд (таблицы 13-17).
2. Менеджмент СРК, варианта с преобладанием диареи [20-23]. Назначение водорастворимой клетчатки, имеющей свойства связывания воды и гелеобразования является оправданным при диарейном синдроме. Также на уменьшение выраженности симптомов при СРК-Д влияет назначение диеты с низким содержанием ферментируемых олигосахаридов, дисахаридов, моносахаридов и полиолов (т.н FODMAP).
Фармакотерапия СРК-Д. Всем пациентам с жалобами на болевой и диарейный синдромы, выбор препаратов должен быть основан на тяжести клинических проявлений. Лоперамид, агонист μ-опиоидных рецепторов, показан при диарее, поскольку уменьшает перистальтику, удлиняет время желудочно-кишечного транзита, уменьшает секрецию жидкости в просвет кишечника. Элуксадолин – агонист μ- и κ-oпиоидных рецепторов и антагонист δ-oпиоидных рецепторов, с периферическим механизмом действия на кишечник и минимальной биодоступностью. Препарат уменьшает висцеральную гиперчувствительность, без вмешательства в моторику кишечника, таким образом, не вызывает запоров. Данный препарат одобрен EMA, United States Food and Drug Administration (FDA) и Нealth Canada.
В патогенезе развития диареи при СРК немалая роль отводится нарушению абсорбции солей желчных кислот. В связи с чем, в терапии СРК-Д также могут быть эффективны секвестранты желчных кислот (холестирамин).
Серотонин (5-гидрокситриптамин (5-HT)) – один из важных нейротрансмиттеров кишечника, влияющий на перистальтику и секрецию. Агонист 5-HT3 рецепторов, ондансетрон, замедляет кишечный транзит, в связи с чем показан при минимальной и умеренной СРК-Д.
В последние годы доказана роль кишечной микробиоты и антибиотиков в развитии СРК. Синдром избыточного бактериального роста, ассоциирован с СРК в-целом, и СРК-Д, в частности. Рифаксимин – антимикробный агент с минимальной абсорбцией и широким спектром действия, таргетно работающий в ЖКТ, с низким риском развития антибиотико-резистентности. Двухнедельный курс терапии рифаксимином нормализует профиль глобальных симптомов СРК, а также уменьшает диарею, абдоминальную боль, вздутие. Препарат подходит для долгосрочной терапии или необходимости повторения курса.
Широко применяемые спазмолитики и антидепрессанты/нейролептики купируют болевой синдром. Трициклические антидепрессанты удлиняют время кишечного транзита, потому являются более предпочтительными при СРК-Д (таблицы с 13 по 19), однако, дозы, предписываемые пациентам с СРК ниже дозировок, рекомендуемых в психиатрической практике (25-75 мг/день в сравнении с 200-300 мг/день) [41].
3. Менеджмент смешанного варианта СРК. Поскольку при смешанном варианте СРК пациенты отмечают и явления диареи и запора, тактика ведения должны быть адаптирована к текущему профилю. Рекомендуется принимать во внимание симптомы, беспокоящие в настоящее время и индивидуальные характеристики пациента, а также быть готовыми оценить ответ на предыдущую терапию. Пациентам с привычным приемом слабительных или антидиарейных препаратов в ряде случаев целесообразно отменить данный вид терапии с целью нормализации времени кишечного транзита.
Возможны диетические рекомендации, включая диету с низким содержанием FODMAP, при жалобах на диарею и вздутие.
Лечение метеоризма. Несмотря на отсутствие в настоящее препаратов, прицельно воздействующих на данный симптом, новые терапевтические разработки для лечения различных типов СРК, демонстрируют эффективность в отношении купирования вздутия, метеоризма. К таким препаратам можно отнести любипростон и линаклотид (СРК-З), а также рифаксимин и элуксадолин (СРК-Д). Кроме того, доказана эффективность диеты с низким содержанием FODMAP или диеты, рекомендованной National Institute of Health and Care Excellence (NICE).
Назначение пробиотиков, в среднем, около 4 недель, позволяет уменьшить вздутие, метеоризма [38], а также улучшает общие симптомы СРК [39]. Существуют некоторые противоречия в отношении выбора штаммов, поскольку применение препаратов с комбинацией штаммов, с одной стороны создаёт возможность синергического действия; с другой стороны, потенциальное конкурентное воздействие нескольких штаммов ведет к развитию нежелательных явлений [39]. Выбор дозы, как правило, зависит от выраженности симптомов, поскольку сравнение низкодозных и высокодозных режимов не показало существенной разницы в отношении купирования симптомов СРК. [40], таблица 16.
Таблица 13. Принципы фармакотерапии при различных типах СРК
- Трициклические антидепрессанты
- Селективные ингибиторы обратного захвата серотонина (СИОЗС)
- Нейролептики
| Группа | МНН | Стартовая доза | Максимальная доза | Наиболее частые НЯ | Комментарии |
| Блокаторы кальциевых каналов | |||||
| Алверин/ симетикон | 60/300мг | 360 мг/сут | — | — | |
| Мебеверин | 300 мг/день | 405 мг/день | Аллергические реакции | Преимущественно для купирования болевого синдрома (в сравнении с плацебо) | |
| Пинаверия бромид | 150 мг/день | 300 мг/день | Абдоминальные боли, спазмы, диарея | Улучшение глобальных симптомов (в сравнении с плацебо) | |
| Антихолинергические препараты | Гиосцин | 30 мг/день | 60 мг/день | Сухость во рту, тахикардия, нарушение зрения | Уменьшение абдоминальной боли |
| Другие | Тримебутин | 300 мг/день | 600 мг/день | Сухость во рту, запор, диарея | Уменьшение абдоминальной боли |
| Тип | Препарат | Дозы |
| Просекреторные агенты | Любипростон | 290 мг/день |
| Осмотические слабительные | Лактулоза ПЭГ 350 | 15-30 мл дважды в день 17 г/день |
| Стимулирующие слабительные | Пикосульфат натрия Сенна |
Таблица 16. Применение пробиотиков при ФГИР*, основанное на доказательствах (согласно World Gastroenterology Organisation, 2017)
| Штамм пробиотика | Рекомендованная дозы | Комментарии | УД |
| B. clausii (Enterogermina strains) | 2 × 10 9 спор 3 раза в день | Нормализация транзита ЖКТ, уменьшение диареи | В |
| Saccharomyces boulardii | 10 9 КОЕ/в капсуле 250 мг х 2 раза/день | Улучшение по шкале качества жизни | В |
| Синбиотические препараты Lactobacillus rhamnosus, Lactobacillus acidophilus, Streptococcus hermophiles, Вifidobact. bifidum, Lactobacillus bulgaricus | не менее 2х10 9 КОЕ живых высушенных бактерий;1 раз в день | Уменьшение диареи и метеоризмы | С |
| Lactobacillus acidophilus | 10 10 КОЕ х1 раз/день | Уменьшение диареи | С |
| Lactobacillus rhamnosus GG | 4×10 9 КОЕ 1-2 раза в день | Уменьшение диареи | С |
*при СРК, а также при Функциональной диспепсии, для предотвращения антибиотико-ассоциированной диареи на фоне эрадикации H.pylori
Таблица 17. Центральные нейромодуляторы при ФГИР
| Группа | МНН | Дозы |
| ТЦА | Амитриптилин Дезипрамин | 25-150 мг/день 25-150 мг/день |
| СИОЗС | Циталопрам Флуоксетин Сертралин | 10-40 мг/день 10-40 мг/день 50-150 мг/день |
| ИОЗСН | Дулоксетин Милнаципран Венлафаксин | 30-90 мг/день 50-100 мг/день 75-225 мг/день |
| Различные агенты | Миртазапин (селективный alpha-2 адренергический агонист) Тразодон (блокатор 5HT2 и обратного захвата серотонина) Сульпирид | 15-45 мг/день |
Перечень основных и дополнительных лекарственных средств представлены в таблицах 19 и 20.
Таблица 19. Перечень основных лекарственных средств при ФГИР
| МНН | Фармакотерапевтическая группа | Дозировка | Код АТХ | Уровень доказательности |
| Омепразол | Ингибиторы протонового насоса | Капсулы 20 мг. | A02BC01 | 1 |
| Пантопразол | Ингибиторы протонового насоса | Таблетки 20, 40 мг. | A02BC02 | 1 |
| Рабепразол | Ингибиторы протонового насоса | Таблетки 10, 20 мг | A02BC04 | 1 |
| Эзомепразол | Ингибиторы протонового насоса | Таблетки 10,20,40 мг. | A02BC05 | 1 |
| Лансопразол | Ингибиторы протонового насоса | Капсулы 30 мг | A02BC03 | 1 |
| Рифаксимин | Ансамицины – бактерицидное, анти | Таблетки 200 мг | А07АА11 | 2 |
| Домперидон | Стимуляторы моторики ЖКТ | Таблетки 10 мг. | A03FA03 | 2 |
| Метоклопрамид | Стимуляторы моторики ЖКТ | Раствор для в/в и в/м введения 5,10 мг. | A03FA01 | 2 |
| Итоприд | Стимуляторы моторики ЖКТ | Таблетки 50 мг. | A03FA07 | 2 |
| Сульпирид | Нейролептик | Таблетки 50, 100, 200 мг | N05AL01 | 2 |
| Амитриптилин | Антидепресант | Таблетки 10,25 мг | N06AA09 | 2 |
| МНН | Фармакотерапевтическая группа | Дозировка | Код АТХ | Уровень доказательности |
| Бисакодил | Слабительное средство | Таблетки 5 мг | — | 2 |
| Сертралин | Антидепрессант (СИОЗС) | Таблетки 50, 100 мг. | N06AB06 | 2 |
| Флувоксамин | Антидепрессант (СИОЗС) | Таблетки 50, 100 мг. | N06AB08 | 2 |
| Дулоксетин | Антидепрессант (ИОЗСН) | Капсулы 30, 60 мг. | N06AX21 | 2 |
| Миртазапин | Антидепрессант со снотворным эффектом | Таблетки 30 мг. | N06AX11 | 2 |
| Миансерин | Антидепрессант со снотворным эффектом | Таблетки 30 мг. | N06AX03 | 2 |
| Тразодон | Антидепрессант со снотворным эффектом | Таблетки 150 мг. | N06AX05 | 2 |
| Агомелатин | Антидепрессант регулирующий циркадные ритмы | Таблетки 25 мг. | N06AX22 | 2 |
| Тофизопам | Транквилизатор | Таблетки 50 мг. | N05BA23 | 2 |
| Бромдигидрохлорфенилбензодиазепин (Феназепам) | Транквилизатор | Таблетки 0,5, 1, 2,5мг. | N05BX | 2 |
| Тиоридазин | Нейролептик | Таблетки 10, 25 мг. | N05AC02 | 2 |
| B. clausii (Enterogermina strains) | Противоаварийный пробиотик | Капсулы | А07FА | 2 |
| Saccharomyces boulardii | Противоаварийный пробиотик | Капсулы | A07FA02 | 2 |
| Синбиотические препараты L.rhamnosus, L.acidophilus, Str. hermophiles, В.bifidum, L.bulgaricus | не менее 2х10 9 КОЕ живых высушенных бактерий; 1 раз в день | Флаконы, капсулы | — | 3 |
| Lactobacillus acidophilus | 10 10 КОЕ х1 раз/день | Капсулы | — | 3 |
| Lactobacillus rhamnosus GG | 4×10 9 КОЕ 1-2 раза в день | Капсулы | — | 3 |
Дополнительные методы психологической коррекции назначаются при неэффективности фармакотерапии в течение 12 месяцев [27]:
1. Когнитивная поведенческая терапия
2. Гипнотерапия
3. Акупунктура
Хирургическое вмешательство: нет.
Динамическое наблюдение. Любые мероприятия должны быть согласованы между специалистом здравоохранения и пациентом. Оценка эффективности терапии проводится на 4-8 неделях терапии. Прежде, чем прекратить терапию, врач должен оценить приверженность к лечению, изменение образа жизни и диетических привычек. Во время регулярного ежегодного мониторинга любые проявления «симптомов тревоги» должны быть поводом для углубленного обследования и/или направлению к специалисту второго уровня (гастроэнтерологу)
- Если на первичном звене невозможен/недоступен подробный анализ истории болезни, тщательный физикальный осмотр и/или необходимый спектр диагностических тестов и функциональных исследований;
- Пациент не отвечает на терапию, включая немедикаментозные методы коррекции, применение препаратов или развиваются нежелательные явления; возможно необходимо вести данного пациента совместно с психологом;
- При необходимости уточнения патофизиологии дисфункции дефекации при СРК;
- Необъяснимое клиническое ухудшение;
- Необходимость мнения второго эксперта.
- неопределенность или сомнения в отношении воздействия лекарственных средств;
- повреждение кишечника в результате существующих симптомов;
- долгосрочное течение ФГИР;
- хроническое стрессовое воздействие;
- коморбидность с психическими заболеваниями.
Лечение (стационар)
Госпитализация
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1. Moayyedi P.M, Lacy B.E., Andrews C.N. et al. ACG and CAG Clinical Guideline: Management of Dyspepsia. Am J Gastroenterol advance online publication, 2017; doi: 10.1038/ajg.2017.154 2. Функциональная диспепсия. Клинические рекомендации РФ (Россия), 2016. 3. Madisch A., Andresen V., Encк P. et al. The Diagnosis and Treatment of Functional Dyspepsia. Dtsch Arztebl Int 2018; 115: 222–32. 4. Enhanced Primary Care Pathway DYSPEPSIA Canadian Association of Gastroenterology, 2016 5. Tack J, Carbone F, Holvoet L, et al. The use of pictograms improves symptom evaluation by patients with functional dyspepsia. Aliment. Pharmacol Ther 2014; 40: 523–530. 6. Boeckxstaens G. E., Hirsch D. P., Van Den Elzen B. D. J. et al. Impaired drinking capacity in patients with functional dyspepsia: relationship with proximal stomach function // Gastroenterology. 2001; 121: 1054–1063. 7. Spiegel B. M., Gralnek I. M., Bolus R. et al. Is a negative colonoscopy associated with reassurance or improved health-related quality of life in irritable bowel syndrome? // Gastrointest Endosc. 2005; 62: 892–899. 8. Soo S., Forman D., Delaney B. C. et al. A systematic review of psychological therapies for nonulcer dyspepsia // Am J Gastroenterol. 2004; 99: 1817–1822. 9. Drossman D. A., Whitehead W. E., Toner B. B. et al. What determines severity among patients with painful functional bowel disorders? // Am J Gastroenterol. 2000; 95: 974–980. 10. Black C.J., Houghton L.A. и Ford A.C. Insights into the evaluation and management of dyspepsia: recent developments and new guidelines. Ther Adv Gastroenterol 2018, Vol. 11: 1–17 11. Zagari RM, Rabitti S, Greenwood DC, et al. Systematic review with meta-analysis: diagnostic performance of the combination of pepsinogen, gastrin-17 and anti-Helicobacter pylori antibodies serum assays for the diagnosis of atrophic gastritis. Aliment Pharmacol Ther 2017; 46: 657–667. 12. Ивашкин В.Т., Маев И.В., Шептулин А.А. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению функциональной диспепсии. Рос журн гастроэнтерол гепатол колопроктол 2017; 27(1) 13. Black C.J., Houghton L.A. и Ford A.C. Insights into the evaluation and management of dyspepsia: recent developments and new guidelines. Ther Adv Gastroenterol 2018, Vol. 11: 1–17 14. Miwa H., Ghoshal U.C., Gonlachanvit S. et al. Asian Consensus Report on Functional Dyspepsia. J Neurogastroenterol Motil, Vol. 18 No. 2 April, 2012 15. Mearin F., Ciriza C., Mínguez М. e al. Clinical Practice Guideline: Irritable bowel syndrome with constipation and functional constipation in the adult. Rev Esp Enferm Dig (Madrid), 2016; Vol. 108, N.º 6, pp. 332-363. 16. Radovanovic-Dinica B., Tesic-Rajkovica S., Grgov S. et al. Irritable bowel syndrome – from etiopathogenesis to therapy. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub. 2018; 162(1):1-9. 17. Sobin W.H., Heinrich T.W., Drossman D.A. Central Neuromodulators for Treating Functional GI Disorders: A Primer. Am J Gastroenterol advance online publication, 28 March 2017 18. Young Joo Yang, Chang Seok Bang, Gwang Ho Baik. Prokinetics for the treatment of functional dyspepsia: Bayesian network meta-analysis. Yang et al. BMC Gastroenterology (2017) 17:83 19. Eamonn M M Quigley. Prokinetics in the Management of Functional Gastrointestinal Disorders. J Neurogastroenterol Motil, Vol. 21 No. 3 July, 2015 20. Quigley E.M.M., Fried М., Gwee К-А et al. Синдром раздраженного кишечника: Глобальная перспектива. Практические Рекомендации Всемирной Гастроэнтерологической Организации, 2015. – 31c. 21. Ивашкин В.Т., Шелыгин Ю.А., Баранская Е.К. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению синдрома раздраженного кишечника. Рос журн гастроэнтерол гепатол колопроктол 2017;27(5) 22. Song K.H., Jung H-K.,Kim H.J. et al. Clinical Practice Guidelines for Irritable Bowel Syndrome in Korea, 2017 Revised Edition. J Neurogastroenterol Motil, 2018.-Vol. 24 No. 2. 23. MoayyediP., Mearin F., Azpiroz F. Irritable bowel syndrome diagnosis and management: A simplified algorithm for clinical practice. United European Gastroenterology Journal 2017, Vol. 5(6) 773–788 24. Drossman D.A. Functional bowel disorders. A multicenter comparison of health status and development of illness severity index. Digestive Diseases and Sciences, 1995. — 40(5):986-95 25. Drossman D.A., Chang L., Bellamy N., Severity in Irritable Bowel Syndrome: A Rome Foundation Working Team Report. Am J Gastroenterol 2011. — doi: 10.1038/ajg.2011.201 26. Lacy B.Diagnosis and treatment of diarrhea-predominant irritable bowel syndrome. International Journal of General Medicine,2016.- Volume 2016:9 Pages 7—17 27. Radovanovic-Dinica B., Tesic-Rajkovica S., Grgov S. Irritable bowel syndrome – from etiopathogenesis to therapy. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub., 2018; 162(1):1- 28. http://www.med.monash.edu/cecs/gastro/fodmap 29. Altobelli E., Del Negro V., Angeletti P.M. Low-FODMAP Diet Improves Irritable Bowel Syndrome Symptoms: A Meta-Analysis. Nutrients 2017, 9, 940; doi:10.3390/nu9090940 30. Van Oudenhove L, Crowell MD, Drossman DA, et al. Biopsychosocial aspects of functional gastrointestinal disorders. Gastroenterology, 2016. DOI: 10.1053/j.gastro.2016.02.027. 31. Grinsvall C., To¨rnblom H., Tack J et al. Relationships between psychological state, abuse, somatization and visceral pain sensitivity in irritable bowel syndrome. United European Gastroenterology Journal 2018, Vol. 6(2) 300–309 32. Климушева Т.А. Синдром раздраженного кишечника глазами психиатра. www.gastro-j.ru/files/s13_1256590121 33. Quartero A.O., Niek J de Wit, van der Heijden G.J et al. Bulking agents, antispasmodics and antidepressants for the treatment of irritable bowel syndrome. Cochrane Database of Systematic Reviews, 2011 34. TseY., Armstrong D., Andrews C. et al. Treatment Algorithm for Chronic Idiopathic Constipation and Constipation-Predominant Irritable Bowel Syndrome Derived from a Canadian National Survey and Needs Assessment on Choices of Therapeutic Agents. Canadian Journal of Gastroenterology and Hepatology, 2017, Article ID 8612189, 11 pages. 35. Mearin F., Ciriza C., Mínguez М. e al. Clinical Practice Guideline: Irritable bowel syndrome with constipation and functional constipation in the adult. Rev Esp Enferm Dig (Madrid), 2016; Vol. 108, N.º 6, pp. 332-363. 36. Radovanovic-Dinica B., Tesic-Rajkovica S., Grgov S. et al. Irritable bowel syndrome – from etiopathogenesis to therapy. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub. 2018; 162(1):1-9. 37. Martínez-Vázquez M.A., Vázquez-Elizondo G., González-González J.A. et al. Effect of antispasmodic agents, alone or in combination, in the treatment of Irritable Bowel Syndrome: Systematic review and meta-analysis. Revista de Gastroenterología de México. 2012 Pages 9 38. Didari T, Mozaffari S, Nikfar S, Abdollahi M. Effectiveness of probiotics in irritable bowel syndrome: Updated systematic review with meta-analysis. World J Gastroenterol 2015 March 14; 21(10): 3072-3084 39. Zhang Y., Li L., Guo C.et al. Effects of probiotic type, dose and treatment duration on irritable bowel syndrome diagnosed by Rome III criteria: a meta-analysis. BMC Gastroenterology (2016) 16:62 40. Guarner F., Sanders M.E., Eliakim R. et.al. Пробиотики и пребиотики. Глобальные практические рекомендации Всемирной Гастроэнтерологической Организации, 2017, 37c. 41. Sobin W.H., Heinrich T.W., Drossman D.A. Central Neuromodulators for Treating Functional GI Disorders: A Primer. Am J Gastroenterol advance online publication, 28 March 2017 42. Jay D. Amsterdam. A randomized, double-blind, placebo-controlled trial of oral matricaria recutita (chamomile) extract therapy of generalized anxiety disorder. J Clin Psychopharmacol. 2009 August ; 29(4): 378–382. doi:10.1097/JCP.0b013e3181ac935c
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
- Кайбуллаева Джамиля Ахтановна – кандидат медицинских наук, доцент кафедры гастроэнтерологии и гепатологии с курсом эндоскопии НИИ кардиологии и внутренних болезней МЗ РК, Президент Казахского научного общества по изучению кишечника, Алматы.
- Нерсесов Александр Витальевич – доктор медицинских наук, профессор, заведующий кафедрой гастроэнтерологии и гепатологии с курсом эндоскопии АО «Научно-исследовательский институт кардиологии и внутренних болезней», Председатель Казахской ассоциации по изучению печени, член EASL, AASLD, APASL.
- Джумабаева Алмагуль Еркиновна – магистр общественного здравоохранения, руководитель Республиканского координационного центра гастроэнтерологии и гепатологии, ассистент кафедры гастроэнтерологии и гепатологии с курсом эндоскопии АО «Научно-исследовательский институт кардиологии и внутренних болезней», секретарь Казахской ассоциации по изучению печени, член EASL.
- Назарова Маргарита Анатольевна – ассистент кафедры гастроэнтерологии и гепатологии с курсом эндоскопии АО «Научно-исследовательский институт кардиологии и внутренних болезней».
- Распопова Наталья Ивановна – доктор медицинских наук, профессор кафедры психиатрии, психотерапии и наркологии Казахского медицинского университета непрерывного образования, доцент кафедры психиатрии и наркологии АО «Национальный медицинский университет»;
- Макалкина Лариса Геннадиевна – кандидат медицинских наук, доцент кафедры клинической фармакологии интернатуры АО «Медицинский университет Астана».
- Тагиев Элчин Азизович – резидент гастроэнтеролог 2 года обучения кафедры гастроэнтерологии и гепатологии с курсом эндоскопии АО «Научно-исследовательский институт кардиологии и внутренних болезней».
Рецензенты:
- Дорофеев Андрей Эдуардович – доктор медицинских наук, профессор кафедры терапии Национальной медицинской академии последипломного образования им. Щупика, г.Киев, Украина;
- Рахметова Венера Саметовна – доктор медицинских наук, профессор кафедры внутренних болезней факультета непрерывного профессионального развития и дополнительного образования НАО «Медицинский университет Астана».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования или при наличии новых методов с уровнем доказательности.
Спазм кишечника
Спазм кишечника – симптом огромного количества заболеваний пищеварительного тракта, характеризующийся висцеральной болью высокой интенсивности, связанной со значительным сокращением стенки кишечника. Главный признак кишечной колики – схваткообразная боль, обычно она сочетается с другими симптомами основного заболевания. Для выяснения причины данного состояния могут потребоваться различные лабораторные, рентгенологические, ультразвуковые и инструментальные методы исследования. Лечение спазма кишечника консервативное: седативные препараты, спазмолитики, тепло на область живота, противодиарейные средства и специальная диета.
Общие сведения
Спазм кишечника не является самостоятельной нозологической единицей, а лишь служит признаком серьезных неполадок в работе ЖКТ. Чаще всего данное функциональное расстройство работы кишечника встречается в младенческом возрасте, однако нередко жалобы на спазматические боли в животе предъявляют и взрослые люди. Ведущие специалисты страны в области гастроэнтерологии долгие годы ведут споры, считать ли подобные функциональные расстройства (гастроэзофагеальный рефлюкс, функциональная диарея, спазм кишечника и пр.) просто симптомом неблагополучия в пищеварительном тракте, либо же преморбидным состоянием, которое в будущем может трансформироваться в органическую патологию. На данный момент консенсус по статусу функциональных расстройств не достигнут, но пациентам следует относиться к кишечной колике серьезно. Выяснить причину этого состояния – значит предупредить развитие серьезных заболеваний желудочно-кишечного тракта.
Причины спазма кишечника
Схваткообразная боль, характерная для спазма кишечника, может возникать в связи с нарушениями различных механизмов моторики кишки. Основные звенья патогенеза при спазме кишечника: перерастяжение кишечной стенки, раздражение нервных окончаний, нарушение тонуса гладкой мускулатуры кишки с расстройством механизмов ее сокращения, возникновение патологической перистальтики (антиперистальтика, ослабление или усиление перистальтических волн, исчезновение перистальтики на каких-то участках кишки), возникновение препятствия для продвижения пищевого комка.
Спазм кишечника может возникать на фоне расстройств пищеварения – острых и хронических гастритов, язвы желудка и ДПК, гепатитов, панкреатита и др. При нарушениях переваривания пищи в желудке и начальных отделах кишечника необработанный пищевой комок попадает в кишечник и вызывает избыточное раздражение его рецепторов, спазм мускулатуры. Другой частой причиной спазма кишечника являются погрешности в питании – механизм развития колики такой же, как и при нарушениях пищеварения, но раздражение кишечной стенки происходит слишком холодной, острой, жареной, сухой, несвежей пищей, изделиями из дрожжевого теста и др.
Кишечная колика может развиваться и при интоксикациях – при генерализованных вирусных инфекциях (грипп, ОРВИ), отравлении промышленными и растительными ядами, солями тяжелых металлов. В этих случаях спазм кишечника возникает вследствие воздействия ядов и токсинов на нервно-мышечный аппарат кишки. Кишечные инфекции также могут быть причиной данной патологии: размножение бактерий в просвете кишечника оказывает комплексное влияние, вызывая и раздражение нервных окончаний, и избыточную экссудацию с перерастяжением кишечной стенки, и нарушения перистальтики.
У астеничных людей с лабильной психикой, склонных к сильным переживаниям, часто во время стрессовых ситуация возникают схваткообразные боли в животе, связанные со спазмом кишечника. При эмоциональных потрясениях происходит нарушение вегетативной регуляции моторики кишечника.
Спазм кишечника также характерен для гельминтозов: паразитирующие в пищеварительной трубке глисты способны собираться в клубки и конгломераты, перекрывающие просвет кишечной трубки. Кроме того, сами гельминты и продукты их жизнедеятельности раздражают нервные окончания в слизистой оболочке.
При непроходимости кишечника также возможны спастические сокращения его мускулатуры. Спазм чаще всего возникает на фоне обтурации кишечника опухолью, инородным телом, копролитами и желчными конкрементами, клубками гельминтов, безоарами. Нередки случаи развития кишечной колики и при спаечной кишечной непроходимости, возникшей на фоне воспалительных заболеваний брюшной полости и малого таза, оперативных вмешательств, облучения. Кишечник пытается преодолеть препятствие путем постепенного усиления перистальтики, что в конечном итоге приводит к спазму.
В зависимости от причины и локализации патологического процесса, выделяют отдельные типы спазма кишечника. Аппендикулярный тип развивается при наличии воспалительного процесса в червеобразном отростке. Обычно через некоторое время после аппендикулярной колики появляется клиника аппендицита. Ректальный тип связан со спазмом прямой кишки и проявляется частыми сильными позывами на дефекацию. Свинцовый тип спазма кишечника сопровождает отравление свинцом, для которого характерны высокая лихорадка, напряжение передней брюшной стенки, серый налет на деснах, кровотечения из полости рта. Сосудистый тип связан с гипоперфузией кишечника на фоне гипертонического криза, атеросклероза, тромбоза мезентериальных вен, сдавления сосудов опухолью либо спайками.
Симптомы спазма кишечника
Единственным симптомом спазма кишечника является интенсивная схваткообразная боль в животе. В зависимости от того, на фоне какого заболевания возник спазм кишечника, могут регистрироваться и другие симптомы.
При гастрите спазм кишечника сопровождается болями в эпигастрии, тошнотой, рвотой, диспепсическими явлениями, снижением аппетита и похудением. При язвенной болезни желудка и ДПК боли становятся более интенсивными, возникают на голодный желудок и ночью. Спазм кишечника при патологии печени сочетается с болями в правом боку и печеночной коликой, рвотой желчью, желтушностью кожи и слизистых, кожным зудом. При заболеваниях поджелудочной железы спазм кишечника присоединяется к опоясывающим болям в животе, неукротимой рвоте, метеоризму и диарее.
Кишечные инфекции обычно манифестируют лихорадкой, тошнотой и рвотой, а затем на фоне диареи к симптоматике присоединяется и спазм кишечника. В кале при этом визуализируются патологические примеси (слизь, кровь). Клиника гельминтозов зачастую развивается исподволь, и спазмы кишечника могут быть единственными клиническими признаками на протяжении длительного времени. Кроме того, пациент предъявляет жалобы на слабость, вялость, снижение работоспособности, высыпания на коже и зуд в области ануса. При кишечной непроходимости на первых этапах пациента беспокоят сильные спазмы кишечника, интенсивность которых постепенно снижается. Колики возникают на фоне отсутствия отхождения газов и кала, неоднократной неукротимой рвоты. Живот вздувается, перистальтика исчезает. Если не оказать помощь больному в течение суток, наступают необратимые изменения в стенке кишки.
Диагностика спазма кишечника
Чаще всего при возникновении спазма кишечника пациент обращается за консультацией гастроэнтеролога либо терапевта. Указанные специалисты тщательно изучают анамнез, сопутствующие жалобы и, при необходимости, назначают консультацию хирурга.
Для выявления основного заболевания, которое могло привести к развитию спазма кишечника, проводится ряд лабораторных и инструментальных исследований. Общий анализ крови может выявить анемию, воспалительные сдвиги лейкоформулы. Общий анализ мочи укажет на катастрофу в малом тазу (пельвиоперитонит), нарушения обмена желчных кислот и глюкозы. Биохимический анализ крови является индикатором состояния печени, поджелудочной железы, почек. Для исключения патологии кишечника исследуются копрограмма и анализ кала на скрытую кровь.
Для выявления органической патологии внутренних органов может потребоваться проведение УЗИ, обзорной рентгенографии (в том числе и контрастной), компьютерной томографии или МСКТ органов брюшной полости.
Достаточно часто для установления точных причин спазма кишечника требуется консультация врача-эндоскописта. Эзофагогастродуоденоскопия, колоноскопия и ректороманоскопия позволяют визуализировать изменения слизистой оболочки разных отделов кишечника и выявить точную причину патологического состояния.
Лечение спазма кишечника
До приезда работников скорой помощи не следует самостоятельно купировать спазм кишечника обезболивающими и спазмолитическими средствами, теплой грелкой, клизмами. Только врач сможет правильно оценить выявленные симптомы и исключить такие серьезные заболевания, как острый аппендицит, перитонит, непроходимость кишечника. Самостоятельное лечение спазмов кишечника может привести к смазыванию симптомов, ошибкам диагностики и затягиванию лечебных мероприятий.
После того, как острая хирургическая патология была исключена, назначается патогенетическое лечение. Если спазм кишечника развился на фоне эмоционального стресса, либо появление этого симптома привело к повышенной нервозности пациента, назначаются седативные средства. Дротаверин и препараты белладонны расслабляют гладкую мускулатуру внутренних органов, устраняя спазм кишечника. Подобным действием обладает и теплая грелка на область живота. При повышенном газообразовании назначается диета (лечебное голодание в течение 12 часов, затем исключаются продукты, приводящие к повышенному газообразованию), клизмы для выведения кала и газов. Если спазм кишечника возник на фоне диареи, рекомендуется прием смекты и других антидиарейных средств.
При периодически возникающих кишечных коликах, не связанных с другой патологией внутренних органов, рекомендуется длительный прием успокоительных препаратов, соблюдение диеты с исключением жареных, острых, жирных, маринованных и копченых продуктов, консервов, газированных напитков, дрожжевого теста и некоторых овощей (бобовые, капуста, кукуруза, редис).
Прогноз и профилактика спазма кишечника
Прогноз при возникновении спазма кишечника обычно благоприятный, тяжелые последствия возможны только при острой хирургической патологии. Профилактика заключается в предупреждении и своевременном лечении заболеваний, которые проявляются данным симптомом. Для предотвращения спазмов кишечника следует вести здоровый образ жизни, рационально питаться, избегать стрессов.
Кишечные колики — симптомы и лечение
Что такое кишечные колики? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Натальи Куртовны, педиатра со стажем в 44 года.
Над статьей доктора Бычковой Натальи Куртовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Кишечные колики — это схваткообразные боли в животе, возникающие из-за интенсивных сокращений кишечной стенки. В переводе с греческого термин «колика» обозначает боль в толстой кишке. Код МКБ: K59 — Другие функциональные кишечные нарушения.
У детей до шести месяцев жизни кишечные колики носят функциональный характер и представляют собой всего лишь процесс адаптации пищеварительной системы ребёнка к условиям внешней среды, т. е. физиологической нормой. Поэтому их появление чаще всего неизбежно: они возникают даже при правильном кормлении малыша, хорошо организованном уходе и отсутствии каких-либо заболеваний у ребёнка и матери.
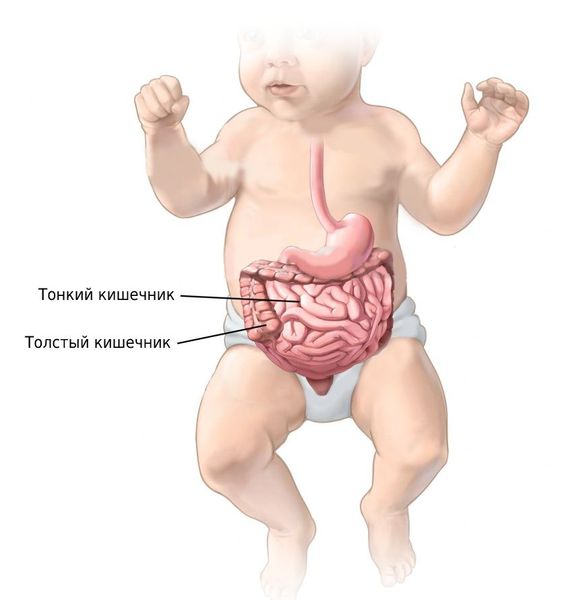
Кишечная колика у новорождённых
Причина младенческих кишечных колик — несовершенство пищеварительной системы малыша:
- недостаточная активность ферментов пищеварительных соков;
- несовершенство влияния центральной нервной системы на работу внутренних органов, в том числе и желудочно кишечного тракта (ЖКТ);
- несоответствие перистальтики кишечника предъявляемой пищевой нагрузке;
- особенности микробиоценоза кишечника [2][4][6][7] .
У детей от шести месяцев и старше кишечные колики являются симптомом различных патологий. К причинам таких колик относятся [3] [8] [9] [11] :
- Алиментарный фактор:
- у детей второго полугодия — перевод на искусственное вскармливание, перекорм, несбалансированное питание;
- у детей старшего возраста — нерегулярное питание и погрешности в пищевом рационе.
- Аномалий развития пищеварительной системы.
- Заболевания органов пищеварения (острые и хронические).
- Кишечные инфекции.
- Пищевые отравления (токсикоинфекции).
- Гельминтозы, паразитозы.
- Острые хирургические патологии — острый живот, острый аппендицит, непроходимость кишечника.
- Заболевания других органов и систем — органов дыхания, сердечно-сосудистой и нервной системы, почек и т. д.
При появлении кишечных колик у детей нужно обратиться к специалисту для подтверждения их функционального характера и исключения заболеваний, провоцирующих это состояние.
Причины кишечных колик у взрослых
- нерегулярное питание, злоупотребление жирной и острой пищей, бобовыми и клетчаткой;
- стрессы и переживания;
- заболевания органов пищеварения — синдром раздражённого кишечника, дискинезия кишечника, дисфункции желчевыводящей системы, нарушения ферментативной функции, дисбиозы кишечника, колиты, органические поражения кишечника, пищевая аллергия.
Кишечные колики у беременных
При беременности растущая матка сдавливает кишечник, что может вызывать колики. Также они возникают из-за изменения гормонального фона женщины.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кишечных колик
Признаки функциональных кишечных колик
Е.С. Кешишан, обнаружив закономерность клинической картины колик у младенцев, вывел «правило трёх»:[7]
- колики начинаются в первые три недели после рождения;
- длятся около трёх часов в день;
- в основном возникают у детей первых трёх месяцев жизни.
Кишечные колики у детей до шести месяцев наблюдаются с 3-4 недели жизни и продолжаются в основном до 4-5 месяцев. У некоторых детей они сохраняются до 6-7 месяцев. При этом общее состояние ребёнка не нарушается, отмечается нормальная прибавка массы тела [2] [4] [6] [7] [12] [13] [14] .
Кишечные колики обычно возникают внезапно, как после еды, так и во время кормления. Ребёнок крайне беспокоен, плачет, пронзительно и громко кричит, сучит ногами, живот резко вздут, ноги подтянуты к животу и периодически резко выпрямляются, руки тесно прижаты к туловищу. Можно наблюдать покраснение лица и побледнение носогубного треугольника. Приступ может продолжаться несколько часов, часто заканчивается после акта дефекации или очистительной клизмы.

Как показывает практика, в 95 % случаев кишечные колики сочетаются с другими проявлениями нарушений работы ЖКТ — срыгиваниями, метеоризмом, периодическим нарушением стула. Чаще всего изолированным симптомом дисфункций ЖКТ является метеоризм, который наблюдается примерно у 10 % пациентов. Так как причины, приводящие к таким дисфункциям, оказывают влияние на самые различные процессы в ЖКТ, комбинация симптомов или различных видов дисфункций у одного ребёнка считается вполне закономерной [2] .
Признаки кишечных колик у детей старше шести месяцев
Для колик, которые возникают после семи месяцев жизни, характерна резкая схваткообразная боль и вздутие живота. В возрасте 9-12 месяцев и старше помимо внезапных, резких болей в животе и беспокойства затрудняется отхождение газов.
Ребёнок 2-5 лет, у которого возникли колики, жалуется на боль в животе, плачет и стонет. Он принимает вынужденное положение: лежит на боку, сгибает ноги в коленях и прижимает их к животу. Ему трудно лечь на спину и выпрямить ноги для осмотра. На вопрос «Где болит животик», обычно указывает на области пупка. Сам живот вздут, газоотхождение затруднено. Облегчение наступает только после отхождения газов, дефекации или очистительной клизмы.

Все эти проявления являются лишь единым симптомом основной болезни. Поэтому в зависимости от первичного заболевания помимо болевого синдрома при вторичных коликах могут наблюдаться и другие симптомы, например:
- повышение температуры;
- симптомы интоксикации;
- общая слабость;
- сухость кожных покровов;
- появление сыпи и т. д.
Патогенез кишечных колик
В основе патогенеза функциональных кишечных колик лежит морфофункциональная незрелость пищеварительной системы в первые месяцы жизни ребёнка:
- тонкая, нежная, сухая, легкоранимая слизистая оболочка;
- выраженная сосудистая сеть подслизистого слоя, который представлен рыхлой клетчаткой;
- недостаточная эластичность мышечной ткани;
- низкая секреторная функция железистой ткани и низкое содержание ферментов в пищеварительных соках.
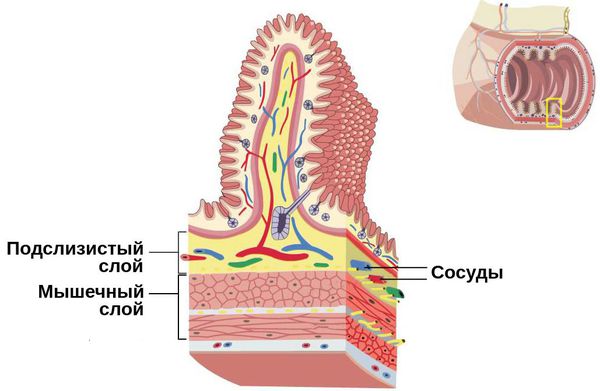
При интенсивном росте и развитии детского организма система пищеварения не способна справиться с возникающей нагрузкой, в результате чего развиваются дискинетические нарушения ЖКТ и кишечные колики [1] [4] .
Сниженная ферментативная активность энтероцитов (клеток эпителия кишечника) приводит к нарушению переваривания нутриентов — биологически значимых элементов, необходимых организму для нормального функционирования. Это всегда приводит к изменению микробиоценоза кишечника — нарушению равновесия между нормальной (положительной), условно-патогенной и патогенной микрофлорой в кишечнике [7] .
Колики у младенцев могут быть вызваны нарушением состава микрофлоры кишечника. Американские учёные, изучающие её особенности у детей с коликами, которых кормят грудным молоком, обнаружили, что в микрофлоре содержатся бактерии рода Клебсиелла. В связи с этим возникло предположение, что появление колик связано с бактериальным воспалением из-за изменённой микрофлоры кишечника. Доказано, что эти бактерии способны запускать иммунные реакции в кишечнике, приводя к развитию очень тяжёлых воспалительных заболеваний, таких как болезнь Крона или неспецифический язвенный колит [7] .
По данным наблюдения, у многих детей в перинатальном периоде в той или иной степени была поражена центральная нервная система. Дисфункции ЖКТ на первом году жизни также можно объяснить и вегетовисцеральными нарушениями, возникшими из-за перенесённой гипоксии — нехватка кислорода. Изменения моторики по гипер- или гипотоническому типу на этом фоне провоцировали срыгивания, колики, запоры и т. п [2] .
Также в возникновении колик у младенцев участвует эндокринная система. В первые месяцы жизни снижена концентрация гормоноподобного вещества холецистокинина, который обладает седативным (успокаивающим) эффектом и влияет на сократительную функцию желчного пузыря и выработку ферментов поджелудочной железы.
Боль в животе у ребёнка может оказаться симптомом самых разнообразных заболеваний [8] [9] [10] . При этом источник боли может находиться не в брюшной полости. Например, интенсивный болевой абдоминальный синдром может быть при гриппе, пневмонии, ревматизме, пиелонефрите, мочекаменной болезни, заболеваниях крови и других патологиях.
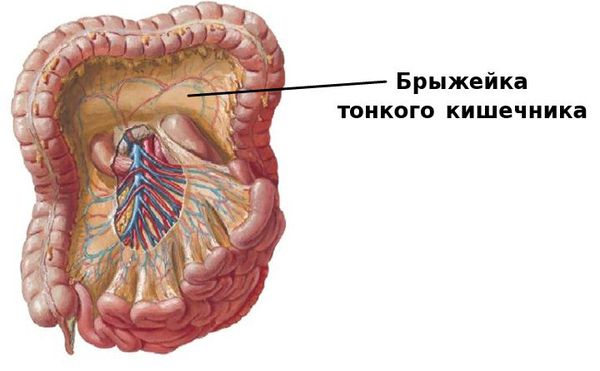
Какова бы ни была причина возникновения колик на фоне других заболеваний, болевой синдром связан с растяжением кишечных петель и их брюшинного покрова либо с раздражением нервных окончаний в кишечной стенке из-за натяжения брыжейки тонкого кишечника.
Классификация и стадии развития кишечных колик
Классификации кишечных колик не существует. В зависимости от причины их возникновения, это состояние можно условно разделить на две категории:
- физиологические колики;
- симптоматические колики.
Кишечные колики, которые относятся ко второй категории, могут возникнуть на фоне различных заболеваний, при этом проявление колик могут значительно различаться.
При вторичной лактазной недостаточности — неспособности расщеплять молочный сахар (лактозу) — ребёнка с первых недель или месяцев жизни будут беспокоить колики, пенистый жидкий стул с характерным кислым запахом, срыгивания, метеоризм, диарея или запор, недостаточный набор веса, раздражительность, возбудимость, расстройство сна. Эти клинические проявления купируются к 6-8-ому месяцу жизни, а повышенный уровень углеводов в кале, характерный для данного заболевания, нормализуется [2] .
При гельминтозах и паразитозах, которые часто развиваются у детей 2-5 лет, кишечные колики возникают неоднократно и почти всегда рецидивируют [3] [11] .
При инфекционных заболеваниях (ОРЗ и других) в мышечной стенке полых органов ЖКТ возникает воспаление, которое и приводит к её спазму и коликам. В результате выраженной интоксикации, особенно при гриппе, боли в животе имеют нервно-рефлекторное происхождение.
Кишечные колики у детей школьного возраста встречаются существенно реже. Причинами их возникновения в этом возрасте в первую очередь становятся алиментарные факторы (связанные с пищевым поведением). Наиболее частая — попадание в тонкую кишку большого количества трудно перевариваемой пищи. Пищевой рацион ребёнка в подростковом возрасте резко меняется, нередко он начинает употреблять блюда для взрослых: шашлык, манты, плов из баранины, жареные куриные крылышки и т. д. Такая пища плохо сказывается на состоянии пищеварительной системы детского организма. Поэтому клиническая картина колик будет иметь свои особенности: дети также принимают вынужденное положение, но при этом они необязательно лежат на боку с поджатыми к животу ногами, а могу сидеть за столом, наклонив к нему корпус и положив на него голову. Дети старшего возраста обычно не кричат и не плачут — они стонут и кряхтят. Им сложно лечь на спину и выпрямить ноги из-за спазма кишечника. При осмотре органов брюшной полости наблюдается вздутие живота, болезненность в области пупка, по ходу кишечника, в эпигастральной области, правом подреберье и в точке Керра (в области желчного пузыря). Часто болевому синдрому сопутствует тошнота и изжога.
Несвежая, забродившая и слишком холодная пища даже в небольшом количестве также может вызвать спазм тонкого кишечника: например, мороженое, холодные газированные напитки, неразогретая еда из холодильника и т. п.
Повсеместная нездоровая любовь школьников к фастфуду также становится причиной спастических болей в животе. При таких погрешностях в питании наряду с болевым синдромом может возникать рвота, отрыжка, горечь во рту, сильные позывы на дефекацию. Иногда понимается температура до 38,0°C как проявление вегетативной реакции организма.
Однако внезапные спастические боли в животе и повышенное газообразование могут возникнуть и при употреблении здоровой пищи из собственного сада-огорода. У ребёнка вдруг резко увеличивается живот, иногда трудно становится дышать в связи с давлением на диафрагму. Посещение туалета часто бывает безрезультатным. Нередко дети пугаются такого состояния. Здесь злую шутку с ними сыграл горох, фасоль или бобы, в которых содержится особый углевод, провоцирующий метеоризм, т. е. вздутие живота. Избыточный приём бобовых почти всегда приводит к кишечным коликам. К подобным продуктам также относится белокочанная, цветная капуста и брокколи.
При неврогенных нарушениях в подростковом возрасте могут возникать дискинетические расстройства кишечника. Особенно это характерно для детей с эмоциональной и вегетативной нестабильностью. Так, при неврозе и вегето-сосудистой дистонии у подростков могут возникать внезапные колики, сопровождающиеся другими выраженными отрицательными вегетативными проявлениями: потливость или озноб, чувство страха, сердцебиение, бледность или покраснение кожи, понос. Как правило, это происходит перед каким-либо ответственным мероприятием — экзаменом, или публичным выступлением.
После перенесённых кишечных инфекций колики могут возникнуть у детей всех возрастных категорий. При этом болевой синдром приводит к мезадениту — увеличению лимфоузлов брыжейки кишечника. Интоксикация организма, вызванная микробами, усугубляет состояние ребёнка, и при острых кишечных заболеваниях наряду с типичными симптомами колик присутствует ряд других серьёзных симптомов:
- гипертермия;
- интоксикация;
- диспептический синдром — тошнота, рвота, частый жидкий стул с примесью слизи, крови или зелени;
- увеличение печени и другие.
При дисбиозе кишечника, обусловленном инфекцией или приёмом лекарств, наблюдаются боли в животе без выраженного вздутия. Общее состояние практически не страдает, температура остаётся нормальной. Приступ болей периодически повторяется, может купироваться самостоятельно или после симптоматической терапии.
При пищевых отравлениях (употреблении низкокачественных или просроченных продуктов) к кишечным коликам приводят различные болезнетворные микроорганизмы. Так, у детей раннего возраста токсикоинфекция может развиться при кормлении их сцеженным грудным молоком или молочной смесью, которые неправильно хранились. В таком случае кишечные колики будут протекать на фоне тяжёлого или среднетяжёлого состояния с явлениями интоксикации, нарушением деятельности других органов и систем и диспептическим синдромом (тошнотой, тяжестью в животе и т. д.).
При остром животе помимо интенсивного болевого синдрома отмечается повышение температуры тела, ухудшение самочувствия, рвота, расстройство стула. Иногда при такой серьёзной патологии болевой синдром может быть слабо выражен у детей раннего возраста, при гипотрофии и на фоне каких-либо тяжёлых болезней (заболеваний крови или онкопатологий).
При осмотре живота всегда наблюдается напряжение мышц брюшной стенки и нарушение моторики кишечника.
Наиболее частой причиной острого живота в детском возрасте является острый аппендицит [8] .
В таком случае боли носят постоянный характер, усиливаются при ходьбе, а также в положении лёжа на левом боку. Вначале болевые ощущения локализуются над пупком или в эпигастрии, а спустя 2-3 часа они спускаются в правую подвздошную область. Чтобы облегчить состояние, дети часто ложатся на правый бок, ноги сгибают в коленях и подтягивают к животу. Эти ранние признаки острого аппендицита встречаются не всегда.
После отхождения газов и дефекации состояние может несколько улучшиться, но через 1-3 часа боли возобновляются, усиливаются, становятся постоянными, носят распирающий и давящий характер. Усиление болевого синдрома наблюдается при глубоком вдохе, кашле, езде на транспорте. Небольшое движение и нагрузка ухудшают состояние ребёнка [8] . Почти всегда в подобных случаях требуется экстренная хирургическая помощь.
Состояние детей с кишечными коликами на фоне острой хирургической патологии, как правило, тяжёлое или крайне тяжёлое и требует немедленной госпитализации.
При кишечной непроходимости можно наблюдать следующие симптомы:
- схваткообразные боли часто совпадают с ритмами перистальтики;
- приступы боли становятся интенсивными, вплоть до шока;
- смена положения тела не приносит облегчения ребёнку;
- возникает очень частая рвота (особенно при поражении тонкого кишечника), не приносящая облегчения;
- жажда;
- гиперактивность кишечной перистальтики, переходящая в атонию (полное расслабление моторики);
- бледность, слабость, вялость.
При врождённой кишечной непроходимости вскоре после появления на свет у ребёнка возникает рвота с примесью крови, желчи, кала, стул отсутствует более 24 часов. Чем ниже уровень непроходимости, тем позднее появляются клинические симптомы и тем более выражен метеоризм.
При приобретённой кишечной непроходимости наблюдается неожиданно возникший, приступообразный болевой синдром, сопровождающийся рвотой и иногда присутствием в стуле крови со слизью.
Осложнения кишечных колик
Сами по себе кишечные колики не могут привести к осложнениям, так как в раннем детском возрасте они являются лишь адаптацией организма, а в более старшем возрасте — симптомом различных заболеваний. Но слишком грозными могут быть осложнения тех заболеваний, на фоне которых протекают кишечные колики.
Осложнениями острого аппендицита могут быть гнойный перитонит, локальные гнойные процессы в брюшной полости (межкишечные, подпечёночные абсцессы и др.), абсцессы в малом тазе и забрюшинном пространстве. Эти заболевания лечатся очень длительно в хирургическом стационаре, неоднократно проводятся оперативные вмешательства, интенсивная антибактериальная, инфузионная терапия (капельницы). К сожалению, бывают смертельные исходы.
При кишечной непроходимости, которая осложнена некрозом (отмиранием) части кишечника, проводится её резекция — удаление. Это очень тяжёлая операция под длительным наркозом. Нередко ребёнок становится инвалидом, развивается спаечная болезнь и т. п. Иногда наступают смертельные исходы.
Осложнением кишечных инфекций, на фоне которых возникают колики, может стать обезвоживание организма. Детский организм очень чувствителен к потере жидкости. Многократная рвота, жидкий стул могут за короткое время привести к такому состоянию. Вялость, сухость кожных покровов и языка, снижение диуреза (уменьшение количества мочеиспусканий и объема мочи), нарушение работы сердечно-сосудистой системы — грозные признаки обезвоживания. Неоказание своевременной квалифицированной помощи, а иногда и реанимации также может привести к плачевному исходу.
Осложнением инфекционных заболеваний может стать нейротоксикоз – поражение центральной нервной системы токсинами (стафилококковая инфекция, дизентерия, сальмонеллёз и др.).
В связи с этим кишечные колики у детей являются серьёзным симптомом, требующим немедленной оценки состояния ребёнка и диагностики заболевания, на фоне которого они возникли.
Диагностика кишечных колик
Осмотр врача
Диагностика функциональных кишечных колик у детей раннего возраста проводится на основании характерных симптомов: если у ребёнка первых месяцев жизни наблюдаются только кишечные колик на фоне общего благополучия (нормальная прибавка массы тела, отсутствие интоксикации, нормальный аппетит, сон, физическая активность, эмоциональный тонус вне приступа), то тогда следует предполагать именно функциональные колики.
На приёме доктор должен обратить внимание на вынужденное положение ребёнка: если у малыша колики, он ложится на левый бок, сгинает ноги в коленях и прижимает их к животу.
Обследование при кишечной колике
Лабораторно-инструментальное обследование — исследование периферической крови, анализ мочи, кала, УЗИ органов брюшной полости — не выявляет при коликах, как правило, какой-либо патологии [1] [2] [4] [6] [11] [12] .
При длительных приступах колик (более нескольких часов), беспокойстве ребёнка вне приступа, плохом сне необходимо исключить неврологические нарушения, которые могут усугублять течение физиологических кишечных колик. Для этого, наряду с тщательным сбором анамнеза и объективным осмотром, необходим осмотр невролога, нейросонограмма, консультация окулиста. Возможно, у ребёнка перинатальное поражение центральной нервной системы.
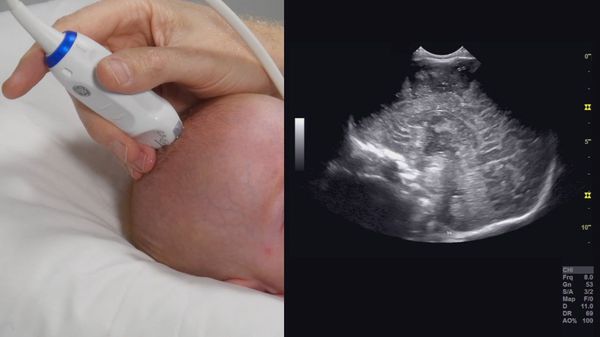
Кишечные колики, сохраняющие свою интенсивность во втором полугодии жизни ребёнка, всегда требуют полного обследования наряду с вышеперечисленным: исследование кала на дисбактериоз, гельминты, содержание углеводов. При анемии и увеличении печени необходимо сделать биохимическое исследование крови для определения функционального состояния печени, иммуноферментный анализ для исключения цитомегаловирусной (наиболее часто встречающейся сейчас) и других инфекций.
Диспептический синдром, наличие патологических примесей в кале, повышение лейкоцитов в периферической крови и копрограмме заставляют думать об энтероколите. Общее состояние ребенка зависит от степени тяжести его проявления, этиофактора.
Кишечные колики, сопровождающиеся выраженными диспептическими расстройствами, частым жидким стулом с патологическими примесями, рвотой, повышенной температурой требуют исключать инфекционную этиологию энтероколита. Для этого проводится бакпосев кала.
Детям старшего возраста, имеющим в анамнезе кишечные колики, спровоцированные алиментарным фактором, также необходимо обследование. Как правило, у большей части детей и подростков даже быстро проходящие кишечные колики возникают на фоне имеющейся патологии органов пищеварения: хронического гастродуоденита, язвенной болезни желудка и двенадцатиперстной кишки, различных дисфункций билиарного тракта, колита и т. п [3] . Этим детям, наряду с вышеописанным общеклиническим исследованием, необходимо провести эндоскопическое исследование желудка, УЗИ гепатобилиарной системы, дуоденальное зондирование, а при необходимости — колоноскопию и другие более углублённые методы диагностики.
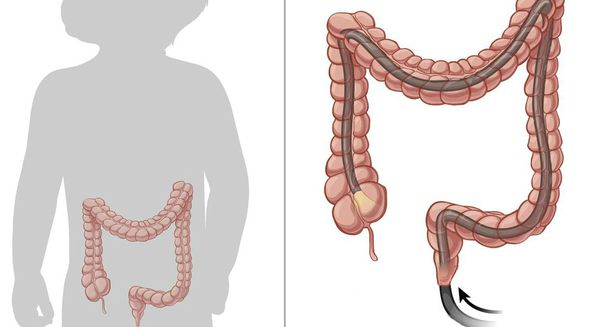
Приступообразная боль в животе у ребёнка любого возраста требует всегда быстрого исключения острой хирургической патологии. Он должен быть осмотрен детским хирургом, при необходимости срочно госпитализирован в хирургический стационар.
Лечение кишечных колик
Первая помощь при кишечной колике
Ребёнка необходимо уговорить сходить в туалет, можно поставить глицериновую свечу и очистительную клизму, например «Микролакс».
Коррекция физиологических колик
При функциональных кишечных коликах у ребёнка первых месяцев жизни проводится не лечение, а симптоматическая коррекция, так как речь идёт о физиологическом процессе [4, 6] .
Рекомендации по питанию
Организация режима дня и питания — основные направления в лечении данных физиологических расстройств. При грудном вскармливании следует откорректировать питание кормящей матери, исключив продукты, вызывающие газообразование, избегать перекорма ребёнка и т. д. При искусственном вскармливании важен адекватный выбор молочных смесей, следует своевременно вводить в рацион кисломолочные продукты, обогащённые пре- и пробиотиками и т. д.
Медикаментозная терапия
При медикаментозной терапии, наряду со средствами, направленными на устранение тех или иных симптомов нарушения работы ЖКТ, показан приём «Эспумизана», «Плантекса», «Саб Симплекса» и других препаратов. Хорошо зарекомендовали себя пробиотики «Бифиформ Бэби», «Бак-сет», «Примадофилус» и другие. Обязательно применение лекарств, рекомендованных неврологом [2, 4, 5, 6, 7] . Такая тактика, согласно наблюдениям детей до года, обеспечивает быструю положительную динамику в состоянии детей.
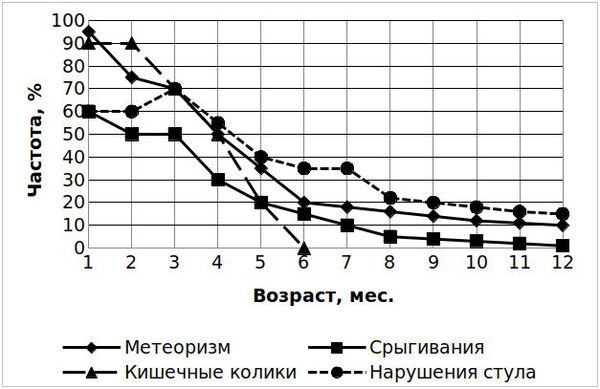
Дальнейшее обследование детей после года и до трёх лет показало, что после проведённого лечения у них не возникали заболевания ЖКТ. Были лишь единичные случаи расстройства пищеварения, связанные с погрешностями в питании. Более выраженные дисфункции появлялись только на фоне возникших заболеваний — энтеровирусных инфекций, глистных инвазий и других [2] .
Лечение симптоматических колик
При симптоматических кишечных коликах лечение направлено на прерывание приступа и устранение того заболевания, которое его вызвало.
Купирование приступов кишечных колик у детей дошкольного и школьного возраста при отсутствии хирургической патологии зависит от особенностей заболевания, при котором они возникли, спровоцировавших факторов (переедание, голод, физическая нагрузка), интенсивности болевого синдрома, наличия расстройств пищеварения, нервно-психического состояния ребенка и других условий.
Рекомендации по питанию
Обязательно нужно скорректировать рацион. Иногда полезен период голодания (4-6 часов, в зависимости от возраста). В это время ребёнку дают только несладкий чай с сухариками из белого хлеба или галеты. Затем стоит придерживаться щадящей диеты, исключающей жареные, жирные, острые блюда, сдобу и газированные напитки.
Медикаментозная терапия
В первую очередь на помощь приходят препараты на основе симетикона, устраняющие газообразование и вздутие живота — «Эспумизан», «Саб Симплекс», «Боботик» и другие [2] [4] [5] [15] . Уменьшить метеоризм и расстройства пищеварения также позволяют сорбенты — «Смекта», «Энтеросгель», «Атоксил гель», «Полисорб». Широко применяются препараты, расслабляющие мускулатуру кишечника — «Дротаверин», «Но-шпа», «Дюспаталин», «Бускопан». Для снятия стресса и успокоения нервной системы ребёнка практически всегда используют седативные препараты растительного происхождения — экстракт валерианы, пустырника и другие [15] .
Терапия основного заболевания, на фоне которого возникают кишечные колики, должна быть комплексной и индивидуальной. В первую очередь нужно отрегулировать правильное питание. Оно должно быть диетическим, по показаниям используется лечебный стол. При частом жидком стуле рекомендуется водно-чайная пауза, дробное питание с переходом на стол №4, при аллергии — гипоаллергенная диета, при нарушениях желчевыводящей системы — стол № 5 и т. д.
Лекарственная терапия должна быть направлена на устранение основной болезни, вызвавшей колики.
При заболеваниях органов пищеварения у детей часто назначают спазмолитики — «Тримедат», «Дюспаталин», «Бускопан», «Дротаверин» («Но-шпа») и т. п. Препараты этой группы показаны при функциональном раздражении желудка, гастритах, язвенной болезни желудка и двенадцатиперстной кишки, спастических колитах, холециститах, гипомоторных дискинезиях желчевыводящей системы и т. д [3] .
Для улучшения процессов пищеварения часто назначаются ферменты — «Пангрол», «Креон», «Мезим форте». Дискинезии желчевыводящей системы требуют применения желчегонных препаратов — «Хофитол», «Фламин», «Танацехол», «Никодин», «Берберин», «Аллохол» и т. д. При запорах рекомендуют «Гутталакс», «Форлакс», «Дюфалак» и т. п.
При гельминтозах необходима антигельминтная терапия. Широкое применение у детей с вторичными кишечными коликами нашли пробиотики — «Аципол», «Нормобак», «Бак-сет», «Хилак форте», «Примадофилус» и другие. Лекарственные препараты назначают детям согласно возрастным дозам, с учётом противопоказаний.
Кишечные инфекции, провоцирующие кишечные колики, лечат врачи-инфекционисты в специализированных стационарах.
Кишечные колики у детей как проявление острой хирургической патологии купируются только врачами-хирургами. Дети подлежат немедленной госпитализации в хирургический стационар для уточнения диагноза и оперативного лечения.
При гастроэнтерологических заболеваниях, сопровождающихся коликами, эффективны физиотерапевтические методы лечения, лечебная физкультура и минеральные воды [2] [3] [9]
Лечение народными средствами
Для уменьшения колик можно заваривать семя укропа и поить этим отваром ребёнка. Также врачи рекомендуют использовать фитосредства: «Бэйби калм» (смесь укропного, анисового, мятного масла) и «Доктор Вера» (чай с маслом или экстрактом фенхеля). Они уменьшают вздутие живота и способствуют отхождению газов, что приводит к ослаблению колик у ребёнка.
Прогноз. Профилактика
Кишечные колики у детей до 6-7 месяцев носят физиологический характер и не представляют угрозы для жизни. Их профилактика заключается в рациональном режиме питания и правильном введении прикорма (по графику, постепенно) [2] [4] [5] [6] [14] .
Если кишечные колики возникли на фоне какой-либо болезни, то ребёнку необходимо пройти полное обследование с дальнейшей комплексной терапией выявленного заболевания.
При длительном сохранении физиологических колик формируются благоприятные условия для развития патологий ЖКТ (стойких рефлюксов, хронических воспалений слизистых оболочек кишечника, вторичной ферментативной недостаточности и т. д), а также для нарушения других органов и систем (гипотрофии, дефицитных состояний, неврозов и т. д.). Поэтому лечение функциональных расстройств ЖКТ столь же важно и обосновано, как и терапия других заболеваний [2] [4] [10] .
Профилактика колик у младенцев
Уменьшить количество и выраженность колик можно при правильном вскармливании.
Идеальная пища для ребёнка первого года жизни — это грудное молоко. Оно помогает усваивать белки, жиры, углеводы, минеральные вещества и витамины, из-за чего пищеварение происходит более благоприятно, реже возникают колики.
Для профилактики кишечных колик маме младенца стоит исключить некоторые продукты из рациона:
- еду, чаще всего вызывающую аллергию — шоколад, какао, цитрусовые, мёд, малину, клубнику, куриные яйца, коровье молоко и морепродукты;
- острую, жареную и жирную пищу;
- бобовые и продукты с горьким привкусом — редьку, лук, чеснок и т. п.
Следует с осторожностью употреблять послабляющие продукты — огурцы, сливы, арбуз и другие.
Необходимо соблюдать правила грудного вскармливания:
- Нельзя перекармливать малыша.
- Кормление грудью должно длится не более 15-20 минут. Новорождённого можно кормить чуть дольше — до 30 минут.
- Придерживаться правильной техники кормления: ребёнок должен взять грудь, захватывая сосок и почти всю ареолу, тогда он не будет заглатывать лишний воздух.
- Не менять грудь во время одного кормления.
- После кормления нужно около 20 минут подержать ребёнка «столбиком», чтобы он отрыгнул лишний воздух.

Некоторые дети, находясь на искусственном вскармливании, питаются адаптированными молочными смесями. Хорошо зарекомендовали себя «Nestle Nestogen» с пребиотиками и лактобактериями, «Similac Комфорт», «Nutrilon Пепти Гастро» и другие. В выборе смеси должен помочь педиатр.
ВАЖНО: Необоснованно менять одну смесь на другую нельзя, так как это обычно приводит к выраженным кишечным коликам.
При кормлении ребёнка смесями необходимо строго соблюдать все правила их хранения и приготовления, давать тот объём, который рекомендует доктор.
Во время кормления лучше держать ребёнка полувертикально, чтобы он не заглатывал воздух. Бутылочку нужно наклонять так, чтобы молоко заполняло соску, а смесь поднималась ко дну бутылочки. После кормлении малыша также надо подержать «столбиком», чтобы предотвратить срыгивание [1] [10] .

Для профилактики кишечных колик стоит перед каждым кормлением выкладывать малыша на животик. Как только заживёт пупочная ранка, ребёнка следует укладывать на животик и на пеленальном столике. Начинать лучше с нескольких минут и постепенно доводить до 15 минут. Это очень хорошо укрепляет мышцы брюшной стенки, формирует пресс, улучшает пищеварение.
За полчаса до кормления рекомендуется делать массаж живота. Для этого нужно положить ребёнка на спину и тыльной поверхностью тёплой ладони делать круговые движения по часовой стрелке.
Воздушные ванны, регулярные купания, достаточное пребывание на свежем воздухе благотворно влияют на сон, эмоциональное состояние ребёнка и, конечно, предупреждают спазмы кишечника.
Очень большое значение имеет настроение мамы, спокойная, доброжелательная атмосфера в семье. Проявление любви и ласки к ребёнку облегчат этот трудный, но такой радостный период жизни [12] [14] .
Профилактика колик у детей старшего возраста
Чтобы предупредить появление колик, которые являются симптомом какой-либо развивающейся болезни, нужно проводить профилактику всех заболеваний, которые могут их вызвать [9] . Для этого нужно правильно организовать питание:
- Ребёнок должен регулярно питаться, не менее 4-5 раз в день, избегая перекусов, еды на ходу, всухомятку и т. п.
- Питание в школах и детских садах следует строго контролировать.
- Пища должна быть сбалансированной по белкам, жирам, углеводам и килокалориям. При этом доля животного белка должна составлять не менее 50 % от общего рациона, растительного — не более 50 %.
- Продукты питания для детей должны быть качественными, содержать достаточно витаминов и минералов.
- В детский рацион не должна входить острая, жирная и тяжёлая для усвоения пища — мясо утки, баранина, жирная свинина и т. п.
- Необходим ежедневный приём овощей и фруктов.
- На ужин ребёнку нужно давать только легкоусвояемые продукты.
- Перед сном или вечером очень хорошо пить кисломолочные напитки — они служат профилактикой дисбиоза кишечника [7] .
Помимо этого, необходимо избегать стрессовых ситуаций в семье и детском коллективе.
Для предупреждения гельминтозов, паразитозов и кишечных инфекций нужно ежегодно исследовать кал на яйца глист и соскоб на наличие остиц, а при посещении бассейна — каждые три месяца. При выявлении гельминтоза обязательно проводится дегельминтизация с последующими контрольными исследованиями. Навыки соблюдения правил личной гигиены должны прививаться с раннего возраста [3] [11] .
Специфических мер по профилактике синдрома острого живота, инфекции Эпштейна — Барр, цитомегаловирусной инфекции и ряда других заболеваний, вызывающих кишечные колики, нет. Во избежание детских болезней надо укреплять иммунитет ребёнка, проходить профосмотры и своевременно лечить выявившиеся заболевания.
Источник https://diseases.medelement.com/disease/%D1%84%D1%83%D0%BD%D0%BA%D1%86%D0%B8%D0%BE%D0%BD%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B5-%D0%B3%D0%B0%D1%81%D1%82%D1%80%D0%BE%D0%B8%D0%BD%D1%82%D0%B5%D1%81%D1%82%D0%B8%D0%BD%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B5-%D1%80%D0%B0%D1%81%D1%81%D1%82%D1%80%D0%BE%D0%B9%D1%81%D1%82%D0%B2%D0%B0-2018/16152
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/enterospasm
Источник https://probolezny.ru/kishechnye-koliki/