Ихтиоз
Ихтиоз – это наследственное заболевание кожи, протекающее по типу дерматоза. Характеризуется диффузным нарушением ороговения и проявляется в виде чешуек на коже, которые напоминают рыбью чешую. Основная причина ихтиоза – это генная мутация, передаваемая по наследству биохимия которой еще не расшифрована. Нарушения белкового обмена, когда в крови накапливаются аминокислоты и нарушения жирового обмена, которые проявляются повышенным содержанием холестерина, являются основным проявлением генной мутации, которая приводит к ихтиозу.


Общие сведения
Ихтиоз – это наследственное заболевание кожи, протекающее по типу дерматоза. Характеризуется диффузным нарушением ороговения и проявляется в виде чешуек на коже, которые напоминают рыбью чешую.
Причины и механизм развития ихтиоза
Основная причина ихтиоза – это генная мутация, передаваемая по наследству биохимия которой еще не расшифрована. Нарушения белкового обмена, когда в крови накапливаются аминокислоты и нарушения жирового обмена, которые проявляются повышенным содержанием холестерина, являются основным проявлением генной мутации, которая приводит к ихтиозу.
Все процессы обмена веществ снижаются, терморегуляция организма нарушается, а активность ферментов в окислительных процессах кожного дыхания наоборот усиливается. У пациентов с генной мутацией, которая является причиной ихтиоза, постепенно нарастают или же появляются сразу снижение активности щитовидной железы, надпочечников и половых желез, увеличивается дефицит гуморального и клеточного иммунитета. Нарушение усвоения витамина А вместе со сниженными функциями потовых желез и приводят к нарушению ороговения кожи в сторону гиперкератоза, так как происходит избыточная продукция кератина с измененной структурой, что вместе с замедлением процесса отторжения ороговевшего слоя эпидермиса и вызывает проявления ихтиоза. При ихтиозе между чешуйками скапливаются аминокислотные комплексы, которые обладают цементирующим действием, поэтому чешуйки плотно сцеплены между собой, а их отделение от тела резко болезненно.
Клинические проявления ихтиоза

Обыкновенный или вульгарный ихтиоз проявляется в возрасте до трех лет, но обычно он диагностируется до третьего месяца жизни. Это самая распространенная форма ихтиоза, наследуемая по аутосомно-доминантному типу. Сначала кожа становится сухой и шершавой, потом покрывается мелкими белесыми или серо-черными плотно прилегающими друг к другу чешуйками. При ихтиозе область локтевых сгибов, подколенных ямок, область подмышечных впадин и паховая зона не поражаются.
На ладонях появляется мукоидное шелушение, кожный рисунок становится ярко выраженным. Тяжесть течения ихтиоза зависит от того, насколько глубока генная мутация, возможно абортивное течение, когда единственным проявлением ихтиоза является сухость и небольшое шелушение кожи на разгибательных поверхностях.
При ихтиозе дистрофическим изменениям подвергаются волосы, зубы и ногти. Характерны сухие ломкие волосы, ногти обламываются и расслаиваются, присоединяется множественный кариес. Довольно часто ихтиоз сопровождается поражением глаз – хроническими конъюнктивитами и ретинитами. Пациенты с ихтиозом имеют наследственную предрасположенность к близорукости, которая начинает проявляться еще в детстве. Поскольку иммунитет снижен, то аллергические заболевания и гнойные инфекции носят постоянный характер. Позже присоединяются нарушения в работе внутренних органов, чаще всего отмечается сердечно-сосудистая недостаточность и заболевания печени.
Рецессивный ихтиоз встречается только у лиц мужского пола, хотя наследуется по Х-хромосоме и отличается тем, что причиной заболевания является дефект плацентарных ферментов. Клинические проявления появляются на второй недели жизни, реже сразу после рождения. Роговые наслоения кожи выглядят как крупные плотные чешуйки черно-коричневого цвета и напоминают щитки. Кожа между чешуйками покрыта трещинами, потому внешне похожа на кожу крокодила или змеи. У детей с рецессивным ихтиозом часто наблюдается умственная отсталость, аномалии в строении скелета, эпилепсия. Ювенильная катаракта и гипогонадизм встречаются в 10-12% случаев.
Врожденный ихтиоз развивается внутриутробно на 4-5 месяце беременности. При рождении кожа ребенка покрыта толстыми роговыми щитками серо-черного цвета. При врожденном ихтиозе чешуйки могут достигать до 1 см в толщину, чешуйки имеют разную форму, гладкие или зазубренные, кожа между ними покрыта бороздами и трещинами. Из-за плотных, хорошо сцепленных чешуек ротовое отверстие ребенка либо растянуто, либо резко сужено так, что едва проходит зонд для кормления. Ушные отверстия деформированы и заполнены роговыми чешуйками, веки из-за растяжения выворочены. Практически у всех младенцев присутствуют аномалии скелета – косолапость, косорукость, у многих детей с врожденной формой ихтиоза имеются межпальцевые перемычки на ступнях и ладонях, иногда отсутствуют ногти. Беременность чаще преждевременная, процент мертворождения довольно высок. Так как имеются несовместимые с жизнью аномалии, большинство детей с врожденной формой ихтиоза умирают в первые дни жизни.

Эпидермолитический ихтиоз является одной из форм врожденного ихтиоза. Кожа младенца ярко-красного цвета, как ошпаренная кипятком. Синдром Никольского положительный как при пузырчатке новорожденных — при незначительном прикосновении наблюдается отторжение чешуек эпидермиса. Кожа на ладонях и подошвах белого цвета, значительно утолщена. В некоторых случаях при эпидермолитической форме ихтиоза могут быть кровоизлияния в кожу и слизистые. Это неблагоприятный признак, если присоединяются кровоизлияния, то дети чаще всего умирают. При более легких клинических проявлениях ихтиоза пузырей со временем становится меньше, но на протяжении жизни болезнь рецидивирует в виде вспышек, при этом во время рецидива ихтиоза нередко повышается температура до высоких отметок. К четвертому году жизни на отдельных участках тела появляются роговые наслоения в виде толстых грязно-серых чешуек, которые локализуются в основном в местах естественных кожных складок.
Нередко имеются дефекты нервной, эндокринной и других систем организма, у многих детей с врожденным ихтиозом позже диагностируют олигофрению, спастические параличи, причиной которых является накапливание фитановой кислоты в тканях. Полиневропатии, анемии, инфантилизм осложняют течение ихтиоза. Процент смертности очень высок из-за сопутствующих осложнений и присоединившихся болезней.
Диагностика
В большинстве случаев клинических проявлений достаточно для того, чтобы диагностировать ихтиоз. При врожденных формах его нужно дифференцировать с эритермодермией и другими заболеваниями. Гистологическое исследование кожи подтверждает диагноз. Разработаны методы генодиагностики.
Лечение ихтиоза
Лечение ихтиоза в зависимости от тяжести проводится дерматологом амбулаторно или в стационаре. Назначаются витамины группы А, Е, В, витамин С и никотиновая кислота в высоких дозах длительными многократными курсами. Препараты, которые обладают липотропным действием, смягчают чешуйки. Это препараты, содержащие липамид и витамин U. Для стимуляции иммунитета показаны переливания плазмы, гамма-глобулин, препараты содержащие железо и кальций, а также экстракт алоэ. Если имеются поражения щитовидной железы с развитием гипотиреоза, то показаны тиреодин, при гипофункции поджелудочной железы – инсулин.
В тяжелых случаях и при врожденном ихтиозе сразу назначают гормонотерапию, если имеется выворот век, то в глаза закапывают масляный раствор ретинола ацетата. После нормализации состояния дозу гормональных препаратов медленно снижают до полной отмены. В период ремиссий периодически проводят исследования крови, для контроля общего состояния пациента и предотвращения развития осложнений. Кормящим матерям показан прием всех витаминов, что и больным ихтиозом детям.
Местная терапия заключается в принятии общих ванн с раствором перманганата калия и смазывание кожи детским кремом с добавлением в него витамина А. Взрослым пациентам с ихтиозом показаны солевые и крахмальные, общие или местные ванны в зависимости от локализации процесса. В воду добавляют витамин А, хлористый натрий и мочевину.
УФ-облучение в субэритемных дозах, талласотерапия и гелиотерапия, курорты с сульфидными и углекислыми ваннами стимулирует процессы метаболизма в дерме. Иловые и торфяные грязи рекомендованы уже на стадии разрешения рецидива ихтиоза и в качестве профилактики. Ароматические ретиноиды благодаря тому, что восстанавливают работу клеток дермы и нормализуют процессы метаболизма, в последнее время получили широкое распространение в лечении ихтиоза.
Прогноз и профилактика
Прогноз ихтиоза всегда неблагоприятный, так как даже при легких формах заболевания присоединение системных патологий и прогрессирование болезней обмена веществ приводят к осложнениям. Основной профилактикой ихтиоза является консультирование до беременности с целью определения степени генетического риска. Если же ихтиоз плода обнаруживается при анализе амниотической жидкости, то рекомендовано прерывание беременности. Парам, у которых риск рождения ребенка с ихтиозом довольно велик, лучше воздержаться от беременности в пользу усыновления детей-сирот.
Ихтиоз. Причины, симптомы, признаки, диагностика и лечение патологии
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
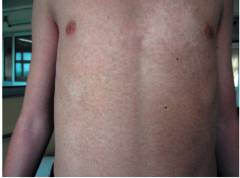
Ихтиоз представляет собой группу наследственных заболеваний кожи. Главным проявлением данного заболевания является нарушение процесса ороговения (образование рогового вещества эпителия). Для ихтиоза характерно раннее начало заболевания (в первые три года жизни). Ихтиоз приводит к чрезмерному шелушению кожи, которое внешне напоминает рыбную чешую (от греч. ichthys – «рыба»). Тяжесть симптомов ихтиоза может сильно варьироваться. Иногда проявления ихтиоза практические не причиняют дискомфорта и человек способен прожить с ними всю жизнь. Но в некоторых случаях врожденный ихтиоз может приводить к значительным поражениям кожного покрова ребенка, что может стать причиной смертельного исхода (ихтиоз плода).
Различные формы ихтиоза возникают вследствие генетических мутаций, которые до сих пор не до конца изучены. В последнее время в контексте данного заболевания большое значение придают недостаточности витамина А, а также различным заболеваниям эндокринной системы. В основе патологического процесса данного заболевания лежит чрезмерная выработка кератина (белок кожи).
- Выделяют около 30 клинических форм ихтиоза;
- В редких случаях ихтиоз может являться приобретенным, а не врожденным заболеванием;
- Для ихтиоза характерны дистрофические изменения волос, ногтей и зубов;
- При ихтиозе довольно часто выявляют сопутствующие инфекционные заболевания;
- В некоторых случаях ихтиоз может приводить к поражению сетчатки глаза;
- Вульгарный ихтиоз является самой встречаемой формой ихтиоза. Согласно статистике данная форма встречается в 80 — 95% случаев.
- Чаще всего ихтиоз проявляется в период с 12 до 50 недель после рождения.
Строение кожи и кожных желез
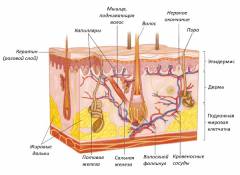
Кожа представляет собой самый внешний барьер, который напрямую контактирует с окружающей средой. Кожа превосходит в размере все остальные органы человеческого организма. У среднестатистического человека площадь поверхности кожи достигает 2 квадратных метров, а масса может превышать 5 кг.
Кожа выполняет множество различных функций. Она защищает нижележащие ткани от воздействия различных факторов агрессии. Неповрежденный кожный покров является непроницаемым для большинства болезнетворных бактерий, а также различных токсичных веществ. Под воздействием ультрафиолетовых лучей в коже осуществляется синтез витамина D (холекальциферол), который необходим для регуляции обмена кальция и фосфора в человеческом организме. Также кожа принимает участие в водно-солевом балансе. Именно генетические нарушения в ороговении кожи и придатках кожи (производные кожи) приводят к ихтиозу и ихтиозоподобным заболеваниям.
- эпидермис;
- дерма;
- подкожно-жировая клетчатка.
Эпидермис
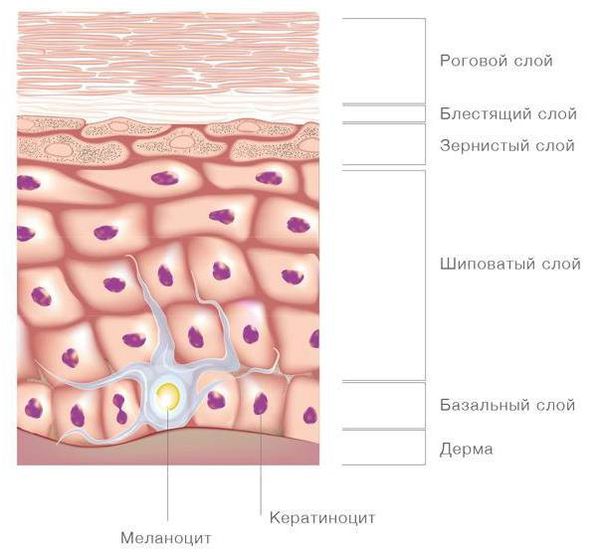
Эпидермис представляет собой самый поверхностный слой кожи. Толщина эпидермиса может сильно варьироваться в зависимости от типа кожи. Стоит отметить, что существуют два типа кожи – тонкий и толстый. Эпидермис тонкого типа кожи по размерам не превышает нескольких миллиметров. Тонкая кожа покрывает лицо, туловище, промежность и конечности. Толстый тип кожи, в свою очередь, покрывает лишь ладони и стопы. Толстая кожа способна выдерживать большие механические нагрузки. Толщина эпидермиса тонкой кожи не превышает 0,5 миллиметров, а толщина толстого типа кожи может достигать 2 и более миллиметров.
- Базальный слой. Базальный слой эпидермиса является наиболее глубоким слоем. Главной особенность базального слоя является наличие стволовых клеток, которые обеспечивают постоянную регенерацию эпидермиса. В базальном слое выделяют 5 типов клеток.
Меланоциты
Меланоциты являются, по сути дела, пигментными клетками эпидермиса. Меланоциты, в отличие от кератиноцитов, происходят из нервной ткани (нервного гребня). В меланоците находится большое число специальных клеточных структур (меланосом), которые отвечают за выработку меланина. В меланосомах под действием тирозиназы, осуществляется последовательная трансформация аминокислоты тирозина в меланин (от лат. melas – «черный»). Меланин способен защищать нижележащие ткани от пагубного воздействия ультрафиолетовых лучей. Выработка данного кожного пигмента зависит от интенсивности воздействия солнечной радиации, а также от концентрации меланоцитстимулирующего гормона в крови (гормон промежуточной доли гипофиза).
Клетки Лангерганса
Клетки Лангерганса являются белыми отростчатыми клетками, которые участвуют в реакциях иммунного ответа. Клетки Лангерганса по-другому называют внутриэпидермальными макрофагами (клетка, которая поглощает бактерии). Клетки Лангерганса могут распознавать антигены (чужеродные фрагменты микроорганизмов), проникать из эпидермиса в дерму, а также в лимфатические сосуды кожи, где и запускают реакцию иммунного ответа. Стоит отметить, что с возрастом количество внутриэпидермальных макрофагов постепенно снижается, что приводит к снижению иммунологической функции и проявляется в виде увеличения частоты кожных заболеваний у лиц пожилого возраста.
Клетки Меркеля
Клетки Меркеля представляют собой клетки сферической формы, которые участвуют в осуществлении тактильной чувствительности. К основанию клетки Меркеля подходит нервное волокно, которое участвует в процессе передачи импульса от данной клетки в спинной мозг, а далее в соответствующие центры в коре головного мозга. Данные клетки в большом количестве располагаются на ладонях и стопах, в зоне носа, а также в области промежности. Данные клетки имеют в своем составе некоторые гормоноподобные вещества, которые способные регулировать рост и дифференцировку кератиноцитов. Клетки Меркеля активно участвуют в регенерации эпидермиса и при необходимости способны приводить к расширению просвета капилляров (мелкие кровеносные сосуды) дермы.
Стволовые клетки
Стволовые клетки в базальном слое обеспечивают постоянное обновление эпидермиса. Если это необходимо они дают начало новым кератиноцитам, и тем самым участвуют в процессе регенерации эпидермиса. Стволовые клетки и кератиноциты из базального слоя образуют собственный слой эпидермиса, который получил название ростковый.
- Шиповатый слой. Шиповатый (остистый) слой эпидермиса состоит из нескольких слоев кератиноцитов (не более 10). Также в шиповатом слое располагаются немногочисленные клетки Лангерганса. Кератиноциты остистого слоя в зависимости от стадии дифференциации имеют различную форму. Кератиноциты крайне прочно соединяются друг с другом, а также с нижележащими кератиноцитами базального слоя за счет десмосом (тип межклеточного контакта, который может выдерживать большое механическое воздействие). В кератиноцитах шиповатого слоя происходит усиление процесса выработки кератина, а также образование из него тонофиламентов и тонофибрилл (тонкие белковые тяжи, которые увеличивают прочность межклеточных связей). Также в них содержаться новые образования – кератиносомы, или гранулы Одланда, которые содержат пластинчатые включения из липидов (церамиды, холестеринсульфат) и обеспечивают водонепроницаемость эпидермиса.
- Зернистый слой. Зернистый слой эпидермиса состоит из нескольких пластов кератиноцитов, которые имеют овальную форму. В этих более зрелых формах кератиноцитов содержится филаггрин, инволюкрин, кератолинин и другие белки. Филаггрин принимает участие в образовании внутриклеточного вещества, связывая между собой кератиновые тонофиламенты. При присоединении некоторых жиров, углеводов и белков к данному внутриклеточному матриксу образуется новое вещество – кератогиалин, которое является предшественником кератина. Во время процесса образования кератогиалина происходит частичное разрушение ядра кератиноцитов, а также внутриклеточных органелл. Именно кератогиалин придает эпителиоцитам зернистый вид. Другие белки, такие как инволюкрин и кератолинин, защищают кератиноцит от чрезмерного воздействия гидролитических ферментов (ферменты, которые способные расщеплять даже очень прочные соединения). В процессе дифференциации кератиноцитов все больше белков из кератиносом участвуют в образовании специального цементирующего вещества.
- Блестящий слой. Блестящий слой эпидермиса состоит из кератиноцитов плоской формы, в которых ядро и клеточные структуры полностью разрушены (корнеоциты). Кератиносомы с кератогиалином сливаясь, образуют блестящую однородную массу, которая обладает светопреломляющей силой. Количество десмосом между корнеоцитами уменьшается, но вместо них прочность блестящему слою предает цементирующее вещество. Постепенно полость каждого кератиноцита заполняется кератиновыми тяжами (фибриллами). Данные изменения сочетаются с перемещением корнеоцитов к роговому слою. Стоит отметить, что данный слой полностью отсутствует в коже тонкого типа.
- Роговой слой. Роговой слой является самым поверхностным слоем эпидермиса. Наиболее выражен данный слой в коже толстого типа. Толщина рогового слоя может превышать 0,06 см. В этом слое находятся полностью созревшие кератиноциты, которые представляют собой роговые чешуйки. По форме роговые чешуйки напоминают уплощенные многогранники, которые располагаются друг на друге и чем-то напоминают черепицу. Каждая чешуйка сверху покрыта кератолинином, который защищает корнеоцит. Внутри чешуйка заполнена фибриллами из кератина. Достигая самого поверхностного слоя каждая роговая чешуйка подвергается десквамации или отторжению.
Дерма
Дерма, или собственно кожа, представляет собой более толстый слой кожного покрова, чем эпидермис. В дерме принято различать два функциональных слоя. В данных слоях находится большое количество коллагена (фибриллярный белок, придающий тканям прочность). Размер дермы, как правило, не превышает 0,5 см. В дерме расположено много капилляров (мелкие сосуды), которые питают не только собственно кожу, но и эпидермис (за счет процесса диффузии). Также в собственно коже располагаются корни волос, а также сальные железы. Именно дерма отвечает за осязательное восприятие, так как в ней расположено множество болевых, тактильных и температурных рецепторов.
- Сосочковый слой. Сосочковый слой располагается наиболее поверхностно и отграничен от эпидермиса базальной мембраной. Сосочковый слой состоит из соединительнотканных тяжей, которые способны проникать в эпидермис в виде сосочков. В межклеточном матриксе (веществе) рыхлой волокнистой соединительной ткани сосочкового слоя располагаются волнистые пучки коллагеновых волокон и прямые пучки эластина. Данные структурные элементы придают прочность и упругость всему кожному покрову. В сосочковом слое располагается множество различных клеток – тучные клетки (иммунные клетки), фибробласты (клетки, которые синтезируют волокна), макрофаги (клетки, поглощающие болезнетворные микроорганизмы), клетки мезенхимы (стволовые клетки) и др. Именно сосочковый слой определяет рисунок кожных бороздок.
- Сетчатый слой. Сетчатый слой, в отличие от сосочкового слоя, состоит из плотной волокнистой соединительной ткани, чьи волокна коллагена располагаются неупорядоченно. Также в сетчатом слое намного меньше функциональных клеток, нежели в сосочковом слое дермы (как правило, это фибробласты). Множество пучков коллагеновых волокон, переплетаясь, формируют сетчатую структуру. Форма данной сетчатой структуры в большой степени зависит от степени механического воздействия на кожу. Сетчатый слой максимально развит там, где кожа постоянно испытывает механическое воздействие. Иногда коллагеновые волокна сетчатого слоя могут проникать в подкожно-жировую клетчатку.
Подкожно-жировая клетчатка
Подкожно-жировая клетчатка, или гиподерма, является самым глубоколежащим функциональным слоем кожи. Толщина гиподермы сильно варьируется. У некоторых людей толщина подкожно-жировой клетчатки может достигать 10 сантиметров и более. В гиподерме расположено множество липоцитов, которые способны запасать необходимые питательные вещества и воду, а в случае необходимости транспортировать их для питания других тканей. Также подкожно-жировая клетчатка способна амортизировать удары и снижать травматизацию нижележащих органов и тканей. В подкожно-жировой клетчатке расположено множество рецепторных нервных окончаний. Одна из основных функций жировой ткани является терморегуляция (снижение тепловых потерь).
Придатки кожи
Придатки кожи являются производными эпидермиса. Под придатками кожи подразумевают кожные железы, а также волосы и ногти.
- Сальные железы. Сальные железы представляют собой железы наружной секреции. Главной задачей сальных желез является выработка кожного сала. Сальные железы в течение дня способны выработать примерно 18 грамм кожного сала. Кожное сало необходимо для удержания влаги в эпидермисе, для смазывания волос и кожи (придает блестящий вид). Также кожное сало является натуральным антисептическим веществом и способно нейтрализовывать некоторые болезнетворные микроорганизмы. Расположены сальные железы практически по всему телу, за исключением лишь участков с толстым типом кожи. Сальные железы могут располагаться в сосочковом слое дермы или в промежуточном слое, между сетчатым и сосочковым слоем. В структуре сальной железы выделяют множество полостей (альвеол), которые открываются на поверхности кожи одним общим выводным протоком. Продвигаясь из глубины на поверхность, клетки сальных желез подвергаются гидролитическому расщеплению, превращаясь в кожное сало. Стоит отметить, что количество кожного сала, зависит от состояния эндокринной системы. Сальные железы в большинстве случаев располагаются вблизи от волосяных фолликулов.
- Потовые железы. Потовые железы представляют собой железы наружной секреции. Данные железы защищают организм от перегрева. Выделение пота приводит к снижению общей температуры тела за счет теплоотдачи. Потовая железа представляет собой простую трубчатую железу, а концевой отдел железы представлен клубочком, который открывается на поверхности в виде концевой поры. Потовые железы за сутки, в среднем, выделяют около 500 миллилитров пота. У мужчин потовых желез больше и развиты они лучше, чем у женщин. Процесс потоотделения зависит от температуры окружающей среды, а также от состояния организма в целом.
- Волосы. Волосы являются частью защитного покрова. В структуре волоса принято выделять видимую часть (стержень) волоса, а также ту часть, которая залегает под кожей – корень волоса. Стержень волоса состоит из 3 функциональных слоев.
Кортекс
Кортекс (корковый слой) является средним слоем волоса, состоящим из кератиноцитов, которые содержат промежуточные формы кератина. Кератиноциты в корковом веществе имеют слегка удлиненную форму. Именно в кортексе волос содержится меланин, влияющий на цвет волос.
Кутикула
Кутикула является наружным слоем, состоящим из корнеоцитов. Данные клетки плотно прилегают друг к другу, за счет чего и обеспечивается прочность волоса. В том случае, если корнеоциты повреждаются, волосы теряют свой изначальный блеск, а также становятся хрупкими.
- Ногти. Ногти представляют собой роговую пластинку, которая располагается на ногтевом ложе. Ногти защищают тыльные поверхности концевых фаланг пальцев рук и ног. Именно здесь — под ногтями располагается множество нервных окончаний. Роговая пластинка состоит из кератина, в котором в большом количестве содержаться атомы серы. В ногтевой пластинке различают тело, корень и свободный край ногтя. Корень ногтя представляет собой ту часть роговой пластинки, которая располагается под задним ногтевым валиком. В задней части ногтевого ложа (матрица ногтя) расположены эпителиальные клетки, принимающие участие в процессе роста ногтя. Данные клетки называются онихобластами. Свободный край ногтя является той часть, которая выступает за пределами ногтевого ложа. Тело ногтя представляет собой промежуточную часть, которая расположена между корнем и свободным краем.
Причины ихтиоза

Главной причиной ихтиоза служит наличие генетической мутации или нарушения в экспрессии некоторых генов (процесс использования генетической информации для синтеза определенных белков), которые кодируют промежуточные формы кератина. Для ихтиоза характерно нарушение белкового и липидного (жирового) обмена. Дисбаланс липидного обмена приводит к плохому усвоению жирорастворимого витамина А, а также к накоплению холестерина в крови. При ихтиозе кожа становится крайне уязвимой к различным бактериальным инфекциям. Также у больных ихтиозом наблюдаются различные нарушения со стороны эндокринной системы (щитовидная железа, надпочечники, половые железы). Нарушение белкового и липидного обмена, избыточная выработка дефектной формы кератина вместе с замедленным процессом десквамации роговых чешуек – все это, в конечном счете, приводит к ихтиозу.
Стоит отметить, что для данного заболевания характерно скопление большого количества аминокислот между роговыми чешуйками. Данные аминокислотные комплексы выполняют функцию цементирующего вещества, что затрудняет процесс десквамации, а также делает его крайне болезненным.
Для каждой формы ихтиоза характерны различные патогенетические механизмы возникновения нарушений в процессе ороговения.
- вульгарный ихтиоз;
- ламеллярный ихтиоз;
- Х-сцепленный ихтиоз;
- болезнь Дарье;
- ихтиозиформная эритродермия.
Вульгарный ихтиоз
Вульгарный, или обыкновенный ихтиоз, является самой частой формой ихтиоза. Согласно статистике вульгарный ихтиоз встречается примерно в 80 — 95% случаев среди всех форм ихтиоза. В большинстве случаев, данная форма ихтиоза проявляется в первые несколько лет жизни ребенка (1 – 3 года).
Причиной возникновения вульгарного ихтиоза служит генетическая мутация, наследуемая по аутосомно-доминантному типу. Данный тип наследования подразумевает, что генетическое заболевание проявит себя в случае, если ребенок унаследует мутантный аллель (одна из форм гена, которая предопределяет альтернативный вариант развития) хотя бы от одного из своих родителей. Стоит отметить, что данный тип наследственного заболевания проявляется у мальчиков и девочек с одинаковой частотой.
Патологические нарушения имеют генерализованный характер и распространяются практически на всю кожу. Кожный покров становится крайне сухим, появляется шелушение, а также происходит утолщение кожи. Кожные железы (сальные и потовые) практически перестают функционировать. Главная особенность обыкновенного ихтиоза – поражение разгибательных поверхностей верхних и нижних конечностей. В большинстве случаев поражается разгибательная поверхность локтевых, коленных и голеностопных суставов, а также область крестца. В детском возрасте нередко поражается кожа лица – щеки и лоб. Роговые чешуйки, в зависимости от тяжести заболевания, могут быть тонкими и прозрачными или же массивными и темными. При вульгарном ихтиозе довольно часто образуются пробки из роговых чешуек, которые способны закупоривать отверстия волосяных фолликулов (фолликулярный кератоз) и сальных желез. Механическое давление данных роговых пробок приводит к атрофии (уменьшение числа функциональных клеток) сальных желез и волосяных фолликулов. При данной клинической форме ихтиоза наблюдается гиперкератоз (утолщение рогового слоя), а также уменьшение зернистого слоя эпидермиса. Также в ростковом слое эпидермиса наблюдаются дегенеративные процессы.
Стоит отметить, что при данной форме ихтиоза сгибательные зоны локтевых суставов, подколенные ямки, подмышечные впадины, а также паховая зона остаются интактными (болезнь не затрагивает данные зоны).
- Ксеродермия. Ксеродермия в контексте вульгарного ихтиоза является самой легко протекающей формой. Ксеродермия приводит к сухости и незначительной шероховатости кожи, которая чаще всего локализуется на разгибательных поверхностях конечностей.
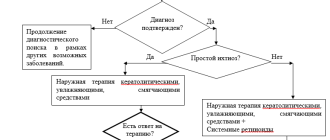
- Простой ихтиоз. Простой ихтиоз характеризуется относительно невыраженной симптоматикой. Основной жалобой является сухость кожи, которая сочетается с шелушением. Роговые чешуйки напоминают на вид отруби (отрубевидные чешуйки). В отличие от ксеродермии поражаются не только конечности, но и туловище. Также нередко можно наблюдать поражение волосистой часть головы. Роговые чешуйки имеют небольшие размеры, а их центральная часть плотно соединяется с глубокими слоями эпидермиса.
- Блестящий ихтиоз. Блестящий ихтиоз приводит к скоплению большого числа полупрозрачных чешуек на разгибательных поверхностях конечностей, которых особенно много в зоне волосяных фолликулов. Иногда роговые чешуйки могут напоминать по виду мозаику.
- Змеевидный ихтиоз. Змеевидный ихтиоз проявляется в виде лентовидно расположенных чешуек серого или коричневого цвета. При змеевидном ихтиозе каждую роговую чешуйку окаймляют глубокие борозды (напоминает змеиный покров).
Ламеллярный ихтиоз
Ламеллярный ихтиоз возникает из-за дефекта белка трансглутаминазы. Данный белок в некоторой степени регулирует процесс дифференциации кератиноцитов. Дефект белка трансглутаминазы приводит к гиперплазии (чрезмерное разрастание) базального слоя при котором наблюдается ускоренный рост кератиноцитов и их продвижение от базального слоя к роговому.
При ламеллярном ихтиозе покрасневший кожный покров ребенка полностью покрыт тончайшей желто-коричневой пленкой. В некоторых случаях данная пленка может трансформироваться в крупные роговые чешуйки, которые в скором времени полностью исчезают. Но чаще всего чешуйки остается на всю оставшуюся жизнь.
Как правило, с возрастом гиперкератоз при ламеллярном ихтиозе может усиливаться. В то же время наблюдается регрессия эритродермии (покраснение кожи уменьшается). Наиболее выраженные поражения наблюдаются в кожных складках. Кожа лица в большинстве случаев красная, натянутая и шелушится. Потоотделение, как правило, повышенно, особенно на участках с толстым типом кожи.
Х-сцепленный ихтиоз
Х-сцепленный ихтиоз является рецессивным кожным заболеванием. Данный тип заболевания поражает лишь мужчин, в то время как женщины могут являться лишь носительницами дефектного гена. Х-сцепленный ихтиоз приводит к врожденной недостаточности стероидной сульфатазы. Данный фермент необходим для трансформации стероидных гормонов из неактивной формы в активную.
Согласно статистике Х-сцепленный ихтиоз встречается примерно у одного из 3000 – 5000 мужчин. Проявляется данная форма ихтиоза уже на второй недели жизни. Внешне Х-сцепленный ихтиоз напоминает змеевидный ихтиоз – на коже множество плотных роговых чешуек темно-коричневого цвета, которые окаймляют трещины и борозды. Нередко у мальчиков, болеющих Х-сцепленным ихтиозом, выявляется умственная отсталость, а также различные аномалии развития костей скелета.
Болезнь Дарье
Болезнь Дарье (фолликулярный дискератоз) представляет собой одну из клинических форм врожденного ихтиоза. Болезнь Дарье приводит к задержке в умственном развитии ребенка, а также поражает щитовидную и половые железы.
Для болезни Дарье характерна гиперплазия зернистого и рогового слоя. Из-за дефекта одного из ферментов, который принимает участие в процессе кератинизации, в ростковом слое выявляются аномальные тельца и зерна.
Основным проявлением фолликулярного дискератоза является кожная сыпь с чешуйчатой поверхностью. На кожном покрове появляется множество плотных узелков (папул) сферической формы. Размер папул, как правило, не превышает 0,5 см. Довольно часто узелки сливаются, что приводит к образованию мокнущих очагов. Также характерно развитие подногтевого гиперкератоза, что приводит к утолщению ногтей. Стоит отметить, что при болезни Дарье иногда могут поражаться слизистые оболочки.
Ихтиозиформная эритродермия
Ихтиозиформная эритродермия (болезнь Брока) характеризуется синтезом дефектного кератина, а также нарушением роста и дифференциации кератиноцитов. В верхних слоях эпидермиса происходит образование большого количества вакуолей (пузырьки) и зерен, а также происходит значительное утолщение рогового слоя (акантокератолитический гиперкератоз). Одно из отличий ихтиозиформной эритродермии от вульгарного ихтиоза – наличие в дерме воспалительного инфильтрата (скопление лейкоцитов).
Ихтиозиформная эритродермия является аутосомно-доминантным заболеванием. Данное заболевание приводит к отеку и утолщению кожного покрова. На коже появляются многочисленные пузыри и мокнущие очаги. Также для болезни Брока характерны выраженные воспалительные явления в дерме. Ногти, как правило, утолщены и деформированы. Необходимо отметить, что чаще всего симптомы болезни с возрастом регрессируют (уменьшаются).
Подпишитесь на Здоровьесберегающий видеоканал


Симптомы ихтиоза
Симптомы ихтиоза многочисленны и разнообразны. Для каждой клинической формы ихтиоза существует целый ряд характерных проявлений и симптомов. Стоит отметить, что выраженность некоторых симптомов зависит от тяжести заболевания.
| Симптом | Механизм возникновения | Внешнее проявление |
| Сухость кожи | Является прямым следствием нарушения водно-солевого баланса. При ихтиозе эпидермис не способен удерживать жидкость. Сухость кожи зависит от количества потерянной жидкости. | 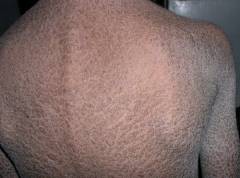 |
| Шелушение | Появляется вследствие избыточного отторжения роговых чешуек с поверхности эпидермиса. При ихтиозе скорость десквамации корнеоцитов значительно увеличена. | 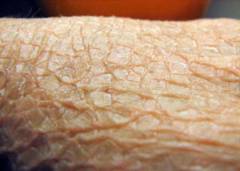 |
| Покраснение кожи (эритродермия) | Встречается при ихтиозиформной эритродермии. Цвет кожи, в зависимости от степени тяжести эритродермии, может сильно варьировать. | 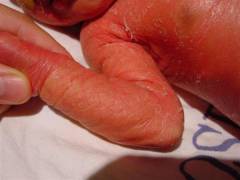 |
| Деформация ногтей | Возникает вследствие дефекта в синтезе кератина – главного белка ногтевой пластинки. Ногти могут слоиться, утолщаться, а в некоторых случаях и значительно деформироваться. Стоит отметить, что поражение ногтей не характерно для вульгарного ихтиоза. | 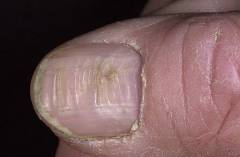 |
| Истончение и ломкость волос | Происходит вследствие атрофии волосяных фолликулов из-за воздействия на них роговых пробок. Истончение волос также возникает вследствие дефекта в синтезе кератина, который содержится в большом количестве в волосяном стержне. | 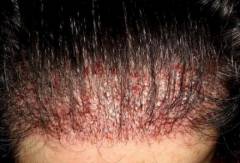 |
| Пиодермия (гнойно-воспалительное заболевание кожи) | Возникает вторично вследствие снижения местного иммунитета. Пораженная кожа крайне уязвима для болезнетворных микроорганизмов. Чаще всего пиодермия возникает на фоне микротравматизма кожи, а также в случае присоединения зуда. | 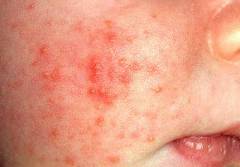 |
| Конъюнктивит | При некоторых формах ихтиоза возможны различные поражения глаз. Самой частой формой является воспалительный процесс слизистой оболочки глаза (конъюнктивит). Также может наблюдаться воспалительный процесс в сетчатке глаза (ретинит) и краев века (блефарит). | 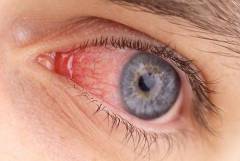 |
| Выраженный кожный рисунок на ладонях и стопах | Является частым симптомом ихтиоза. Выраженная исчерченность кожного рисунка говорит в пользу наследственного заболевания кожи. | 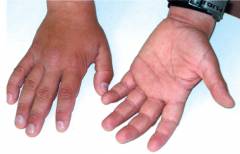 |
Лечение ихтиоза

В целом, лечение генетических заболеваний представляет большую сложность. На данный момент не существуют генных препаратов, которые могли бы влиять на ДНК клеток эпидермиса и устранять при этом дефект в синтезе кератина. В лечении ихтиоза главной задачей является снижение интенсивности симптомов, которые значительно влияют на качество жизни. Также при ихтиозе необходимо проводить лечение сопутствующих заболеваний.
Стоит отметить, что лечение ихтиоза и ихтиозоподобных заболеваний должно происходить под строгим наблюдением врача-дерматолога. В зависимости от тяжести заболевания лечение может происходить в стационарных или в амбулаторных условиях.
- коррекция гормонального фона;
- препараты местного действия;
- физиотерапевтические методы лечения;
- витаминотерапия.
Коррекция гормонального фона
Коррекция гормонального фона является обязательным компонентом лечения ихтиоза. Чаще всего при ихтиозе наблюдаются поражения щитовидной железы. Также в некоторых случаях ихтиоз может приводить к поражению поджелудочной железы. Данные поражения эндокринной системы должны быть выявлены врачом-эндокринологом. При гипотиреозе (снижение выработки гормонов щитовидной железы) назначают препараты щитовидной железы (тиреоидин, тиреотом, тиреокомб). В случае недостаточности поджелудочной железы прибегают к использованию инсулина. В каждом отдельном случае эндокринолог подбирает схему лечения индивидуально.
Препараты местного действия
В качестве препаратов местного действия для лечения симптомов ихтиоза используются различные средства, которые способны увлажнять кожу, а также способствовать отшелушиванию роговых чешуек (кератолитическое действие).
| Название препарата | Форма выпуска | Активное вещество | Механизм действия | Способ применения |
| Вазелин | Мазь для наружного применения | Вазелин | Увлажняет и смягчает кожу в пораженных местах. Оказывает умеренное дерматопротекторное действие. | Наружно, наносят на пораженную кожу, которая должна быть предварительно очищена. |
| Дерматоп | Крем для наружного применения | Предникарбат | Обладает мембранопротекторным действием (защищает мембраны и органеллы клеток эпидермиса). Снижает выработку биологически активных веществ, которые запускают воспалительный процесс. Оказывает увлажняющее воздействие на эпидермис, а также повышает эластичность кожного покрова. В значительной мере насыщает кожу липидами. Обладает умеренным противоаллергическим действием. | Наружно, наносят на пораженную кожу тонким слоем дважды в день. Курс лечения составляет 14 – 21 день. |
| Салициловая кислота | Раствор для наружного применения | Салициловая кислота | Обладает умеренным противовоспалительным действием. Оказывает обеззараживающее и кератолитическое действие. | Наружно, обрабатывают на пораженную кожу спиртовым раствором дважды в день. |
| Акридерм | Мазь для наружного применения | Бетаметазон | Оказывает выраженное противовоспалительное действие за счет снижения синтеза медиаторов воспаления (цитокины). Обладает умеренным противоаллергическим и противоотечным эффектом. | Наружно, наносят тонким слоем на пораженные участки кожи 4 – 5 раз в сутки. При поражении лица курс лечения не должен превышать 5 дней. |
| Дипросалик | Мазь для наружного применения | Бетаметазона дипропионат, салициловая кислота | Бетаметазона дипропионат обладает противовоспалительным, противозудным и сосудосуживающим действием. Салициловая кислота оказывает обеззараживающее и кератолитическое действие. | Наружно, наносят тонким слоем на поврежденные участки кожи дважды в день – утром и вечером. |
| Видестим | Мазь для наружного применения | Ретинол | Обладает мембранопротекторным действием. Способствует процессу регенерации кожного покрова. Значительно снижает процесс ороговения. Проникая вглубь кожи, способствует насыщению тканей витамином А. | Наружно, наносят тонким слоем дважды в день. Перед использованием мази необходимо обработать антисептическими препаратами. В зависимости от степени заболевания курс лечения составляет 4 – 12 недель. |
Физиотерапевтические методы лечения
В некоторых случаях для лечения ихтиоза прибегают к использованию определенных физиотерапевтических процедур. Данные процедуры увлажняют поврежденную кожу, а также усиливают обмен веществ в тканях. Лечебный эффект наблюдается уже после недельного курса лечения. Необходимо отметить, что физиотерапевтические методы лечения должны подбираться специалистом исходя из клинической формы и степени тяжести ихтиоза.
- Лечебные ванны. Лечебные ванны оказывают благоприятный эффект на нервную и сердечно-сосудистую систему человека. В лечении ихтиоза лечебные ванны способствуют улучшению обмена веществ в пораженных участках кожи. В зависимости от основного компонента существуют различные типы медицинских ванн. Стоит отметить, что назначение лечебных ванн противопоказано при остром воспалительном процессе или обострении хронического заболевания, при болезнях крови, а также при онкологических заболеваниях.
Соляные ванны
Соляные ванны являются самыми простыми в приготовлении. Для того чтобы приготовить соляную ванну необходимо взять 200 – 300 г соли на 200 литров воды (ванна с очень низкой концентрацией соли). Температура воды не должна превышать 38ºС. Продолжительность процедуры, в среднем, не превышает 15 – 25 минут. Курс лечения составляет 8 – 10 ванн.
- Средневолновое ультрафиолетовое облучение (СУФ-облучение). Средневолновое ультрафиолетовое облучение в субэритемных и эритемных дозах оказывает крайне благоприятное действие при лечении ихтиоза. Данная физиотерапевтическая процедура приводит к образованию в коже витамина D, а также его изомера — витамина D2. Также СУФ-облучение нормализует обмен веществ и насыщает организм витаминами С и А. Доказано, что СУФ-облучение способствует повышению в организме концентрации некоторых биологически активных веществ, которые напрямую влияют на состояние эндокринной системы. В то же время средневолновое ультрафиолетовое облучение способствует повышению резистентных функций организма и стимулирует иммунную систему человека.
- Талассотерапия. Талассотерапия представляет собой комплексный метод оздоровления организма, который подразумевает использование различных факторов моря или океана (морская вода, водоросли, ил, лечебные грязи). В морской воде содержится большое число микроэлементов и макроэлементов (йод, железо, кальций, фосфор, фтор, марганец), которые необходимы для нормальной работы различных органов. Сочетание различных методов талассотерапии приводит к длительному увлажнению кожного покрова и уменьшению выраженности симптоматики.
- Гелиотерапия. Гелиотерапия основана на применении солнечного излучения в терапевтических целях. Гелиотерапия способствует образованию витамина D, а также стимулирует иммунную систему. Данная процедура осуществляется при помощи солнечных ванн. Больных располагают на высоких топчанах. При этом голову необходимо держать в тени или покрывать ее головным убором. Для того чтобы воздействие солнечного излучения было равномерным необходимо периодически изменять положение тела. Гелиотерапия проводится в строго определенное время. В утреннее время с 8 до 11 часов, а после обеда с 16 до 18 часов. Температура воздуха должна быть не ниже 20ºС. Первый сеанс гелиотерапии не должен превышать 15 минут. Каждые три дня следует увеличивать пребывание под солнцем на 4 минуты. Через неделю необходимо сделать двухдневный перерыв. Максимальное время облучения солнечными лучами не должно превышать 60 минут.
Витаминотерапия
Витаминотерапия является неотъемлемой частью лечения ихтиоза. Пациентам назначают в больших дозах водорастворимые и жирорастворимые витамины, которые в большинстве случаев уменьшают выраженность некоторых симптомов.
Ихтиоз — симптомы и лечение
Что такое ихтиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лысенко Анны Николаевны, детского дерматолога со стажем в 21 год.
Над статьей доктора Лысенко Анны Николаевны работали литературный редактор Юлия Липовская , научный редактор Татьяна Репина и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Ихтиоз (ichthyosis) — это группа заболеваний кожи, при которых по всему телу нарушается ороговение верхнего слоя и кожа становится похожа на рыбью чешую. Отсюда и название болезни: греческое слово «ihtiosis» значит «рыба» [1] [3] . Диагностикой и лечением ихтиозов занимается врач-дерматолог.
![Кожа похожа на рыбью чешую [26]](https://probolezny.ru/media/bolezny/ihtioz/kozha-pohozha-na-rybyu-cheshuyu-26_s.jpeg)
Ихтиоз может быть самостоятельным заболеванием и проявляться только на коже (изолированный, несиндромный ихтиоз), а может сочетаться с поражением внутренних органов и систем организма (синдромальный ихтиоз) [18] .
Наиболее известные формы ихтиоза:
- вульгарный (простой, обычный, змеевидный, блестящий);
- эпидермолитический (врождённая буллёзная ихтиозиформная эритродермия, эритродермия Брока, ихтиозиформный эпидермолитический гиперкератоз);
- Х-сцепленный рецессивный;
- ламеллярный (пластинчатый, сухая ихтиозиформная эритродермия);
- ихтиоз плода ( «плод Арлекин») .
Ихтиоз бывает врождённым и приобретённым. Врождённый проявляется при рождении или в первые несколько месяцев после рождения. Приобретённый обычно развивается у взрослых под воздействием разных факторов [25] .
Причины ихтиоза
Причина врождённого ихтиоза — мутации генов, которые изменяют внешний вид и поведение кератиноцитов (клеток кожи) в роговом слое.
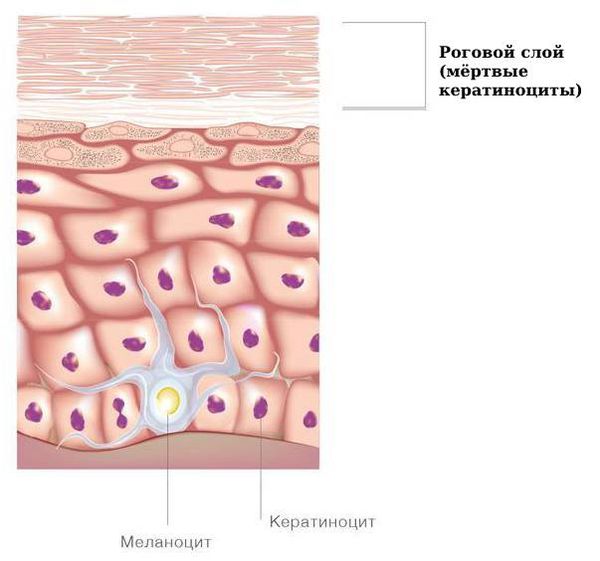
Мутации могут возникать случайно в период внутриутробного развития плода (спорадические, несемейные случаи) или передаваться от родителей (наследственный ихтиоз).
- аутосомно-доминантный — мутантный ген передаётся от одного родителя, который болен ихтиозом, так наследуется вульгарный и эпидермолитический ихтиоз;
- Х-сцепленный рецессивный — развивается только у мужчин, имеющих одну Х-хромосому с аномальным геном;
- аутосомно-рецессивный — мутантный ген передаётся от обоих родителей, которые являются носителями, так наследуется ламеллярный и ихтиоз плода.
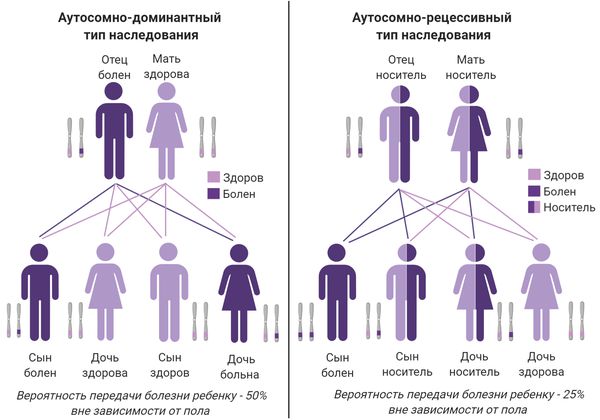
Точная причина преобретённого ихтиоза (очень сухой кожи) неизвестна, но выделяют некоторые факторы риска:
- заболевания щитовидной железы: гипотиреоз, cахарный диабет;
- заболевания желудочно-кишечного тракта: язвенная болезнь желудка или 12-перстной кишки, колиты (воспаления кишечника), дисбактериоз и др.;
- системные заболевания: проказа (болезнь Хансена), лимфома, СПИД, множественная миелома и др.;
- нарушение питания, например низкое содержание витаминов А, Е, D в пище;
- неправильный уход за кожей, например частые купания, которые смывают нормальную защитную плёнку (липидную мантию) с поверхности кожи;
- некоторые препараты: никотиновая кислота, трипаранол, бутирофеноны и др. [23]
Распространённость ихтиоза
Среди всех кожных заболеваний ихтиоз встречается редко. Распространённость разных форм оценивают примерно так:
- вульгарным ихтиозом болеет примерно один человек из 250 – 1000, это самая распространённая форма заболевания [4][24] ;
- Х-сцепленным рецессивным ихтиозом — один человек из 2000 – 6000 [6][24] ;
- эпидермолитическим ихтиозом — один человек на 200 – 300 тыс. [20] ;
- ламеллярным и ихтиозом плода — примерно один новорождённый из 300 тыс. [7][19]
В некоторых регионах России частота ихтиоза составляет 1:3000 [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ихтиоза
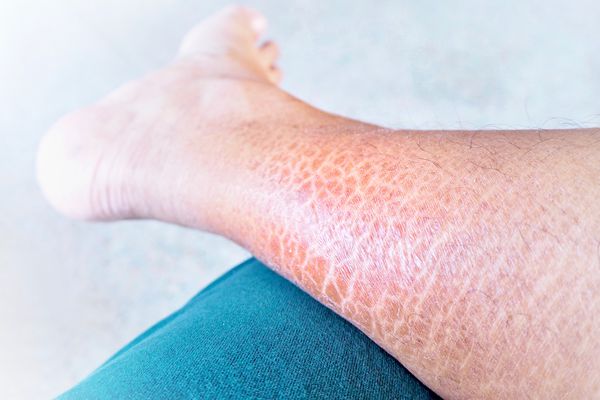
Главный симптом ихтиоза — сухая чешуйчатая кожа, как правило, на больших участках тела. Также кожа может шелушиться, зудеть и краснеть.
Вульгарный ихтиоз
Обычно он протекает довольно легко. Симптомы развиваются примерно с 2-месячного возраста. На коже ребёнка появляются наслоения чешуек (кератоз) различных размеров и цвета: от белесоватых до серо-чёрных. Кожа становится сухой, шершавой на ощупь и сморщенной. Изменения кожи чаще всего появляются на локтях и коленях. На шее, в локтевых и подколенных сгибах, а также в подмышечных впадинах кожа не изменяется [1] [2] [12] .
У детей кожа лица, как правило, не поражена или изменена незначительно, у взрослых иногда шелушится лоб и щёки. На коже ладоней и подошв выражен изменённый сетевидный кожный рисунок и небольшое шелушение. Типичен также фолликулярный кератоз в виде мелких суховатых узелков [1] [2] .
Самая лёгкая форма вульгарного ихтиоза — ксеродерма (xeroderma) — проявляется сухостью, шероховатостью, шелушением кожи локтей, коленей и ягодиц. На коже заметны мелкие невоспалительные роговые узелки [1] [2] .
Более выраженной формой вульгарного ихтиоза является простой ихтиоз (ichthyosis simplex). При его развитии роговой слой напоминает растрескавшийся пергамент. Белые бороздки делят его на многоугольные тонкие чешуйки, похожие на слюду. Цвет чешуек серовато-белый, иногда они блестят и напоминают перламутр (ichthyosis nitida). Реже встречаются люди с крупными многогранными роговыми чешуйками, похожими на кожу змеи (ichthyosis serpentina). Иногда наслоения толстых больших роговых пластинок напоминают кожу ящера или крокодила ( ichthyosis sauriasis ), роговые выросты создают сходство с кожей дикобраза (ichthyosis hystrix) [1] .
Х-сцепленный рецессивный ихтиоз
Эта форма встречается только у мужчин. Симптомы появляются вскоре после рождения — обычно в первые недели жизни. Отмечается сухость кожи, позже на локтях, коленях и задней поверхности шеи появляются светло- и тёмно-коричневые плотные чешуйки. В отличие от других форм при Х-сцепленном рецессивном ихтиозе кожа лица и кистей не поражена [6] .
![Потемнение кожи шеи при Х-сцепленном рецессивном ихтиозе [21]](https://probolezny.ru/media/bolezny/ihtioz/potemnenie-kozhi-shei-pri-h-sceplennom-recessivnom-ihtioze-21_s.jpeg)
Аутосомно-рецессивный ихтиоз
Такой ихтиоз протекает тяжелее, так как ребёнок наследует мутантные гены от обоих родителей.
При более лёгкой форме (ламеллярном ихтиозе) ребёнок рождается с покраснением кожи (эритродермией) и утолщением в области складок. Редко признаки заболевания проявляются через несколько дней или недель после рождения. Иногда заметно укорочение и деформация век и ушных раковин. Лицо маскообразное. Кожа ладоней и подошв утолщена. Отмечается усиленная потливость поражённой кожи и других областей [1] [2] [4] . При такой форме врождённого ихтиоза дети могут выжить, но у них резко заторможено умственное и физическое развитие [1] .
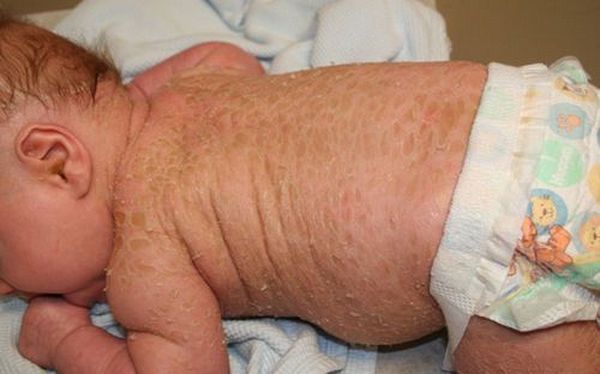
При тяжёлой форме (ихтиозе плода) ребёнок рождается как бы в панцире из толстых роговых пластинок, образующихся ещё внутриутробно. Гиперкератоз (утолщение кожи) отмечается даже в паховых складках, на шее, в локтевых, подколенных сгибах и подмышечных впадинах. Веки и ушные раковины либо совсем отсутствуют, либо сильно деформированы. Иногда деформируется и выворачивается верхняя губа. Носовые ходы, полость рта, ушные раковины и наружные слуховые проходы закупорены роговыми массами. Лицо маскообразное. Такая форма ихтиоза угрожает жизни новорождённого [1] [2] .
Наследственная ихтиозиформная эритродермия
Различают сухую (наследуется от обоих родителей) и буллёзную форму заболевания (наследуется от одного родителя). Характерным признаком этой формы является эритродермия, при котором вся кожа становится красной. Сильнее всего поражаются крупные естественные складки, а также лицо и шея. Гиперкератоз и разрастания, похожие на сосочки, отмечаются не только на туловище и конечностях, но и в подмышечных впадинах, паховых и межягодичных складках, локтевых и подколенных сгибах, а также на шее и лице. Кожа лица красная, блестящая, натянутая, покрывается шелушащимися чешуйками.
При буллёзной форме на коже периодически возникают пузыри. Когда пузыри лопаются, из них вытекает прозрачная жидкость. Гиперкератоз с повышенным потоотделением наблюдается также на ладонях и подошвах. Кроме того, ногти и волосы растут быстрее и утолщаются [1] [2] .
![Врождённая буллёзная ихтиозиформная эритродермия [22]](https://probolezny.ru/media/bolezny/ihtioz/vrozhdyonnaya-bullyoznaya-ihtioziformnaya-eritrodermiya-22_s.jpeg)
Синдромальный ихтиоз
Иногда ихтиоз является компонентом наследственных синдромов и сочетается с поражениями внутренних органов и систем организма :
- Синдром Руда — ихтиоз в этом случае сочетается с эпилепсией, гипогенитализмом (недоразвитием половых желёз), полиневритом, атрофией всех мышц, арахнодактилией (синдром «паучьих пальцев») и анемией Бирмера.
- Синдром Шегрена — Ларссона — ихтиоз сочетается с олигофренией, симметричной слабостью ног, деформацией стоп и ретинитом [1][2] .
Приобретённый ихтиоз
Такой ихтиоз может начинаться в любом возрасте, но чаще развивается после полового созревания. Симптомы приобретённого ихтиоза — сухость и шелушение кожи.
Патогенез ихтиоза
Причина наследственных ихтиозов — мутация генов.
При вульгарном ихтиозе отмечают поломку гена, который отвечает за образование профилаггрина — предшественника белка, который обеспечивает увлажнение кожи. При дефиците этого белка кожа становится сухой [4] [11] .
Эпидермолитический ихтиоз возникает из-за мутаций в генах, кодирующих кератин 1 и 10. Кератин является основным структурным «материалом» рогового слоя кожи. Из-за поломки генов образуется дефектный кератин, возникают пузыри и нарушается барьерная функция кожи [20] .
При Х-сцепленном рецессивном ихтиозе мутирует ген, который отвечает за образование стероидной сульфатазы. Этот фермент расщепляет холистерин сульфат, который необходим для «сцепки» различных элементов рогового слоя между собой. Из-за недостатка стероидной сульфатазы в коже скапливается избыток холистерин сульфата. Это приводит к повышенному сцеплению роговых чешуек и более медленному их отшелушиванию [6] .
В некоторых случаях ламеллярного ихтиоза обнаруживают мутации гена, который участвует в образовании трансглутаминазы кератиноцитов. Этот фермент участвует в формировании рогового слоя. При поломке гена структура внешнего слоя нарушается [7] .
Ихтиоз плода развивается из-за мутации гена ABCA12. Этот ген отвечает за образование белков-транспортёров, которые переносят липиды в клетки кожи и таким образом формируют липидный барьер [8] .
Советский учёный, врач-дерматовенеролог Г. И. Мещерский предполагал связь ихтиоза с заболеваниями эндокринной системы. И. И. Патоцкий считал эндокринную теорию происхождения ихтиоза самой важной, так как щитовидная и половые железы участвуют в развитии и росте кожи, волос и ногтей [1] [13] .
И. И. Патоцкий и А. А. Грабовская выявили некоторые нарушения функции коры надпочечников при ихтиозе: незначительное повышение 17-оксикортикостероидов (стероидных гормонов, образующихся в корковом веществе надпочичников) и их переработанных форм и увеличение количества 17-кетостероидов (продуктов обмена андрогенов) [14] .
Исследователь Lynch H. F. отметил явления гипогонадизма (недостаток андрогенов) при Х-сцепленном и врождённом ихтиозе [15] . W. Gertler считает, что в основе развития ихтиоза лежит подавление потовых желёз, в результате чего нарушается образование водно-жировой эмульсии на поверхности кожи. Также было замечено, что при вульгарном ихтиозе pH поверхности кожи изменяется в щелочную сторону [1] [16] .
Классификация и стадии развития ихтиоза
С. С. Кряжева и соавторы выделяют следующие формы ихтиоза:
1. Наследственные формы:
- аутосомно-доминантный ихтиоз : вульгарный и эпидермолитический ихтиоз;
- Х-сцепленный рецессивный ихтиоз ;
- аутосомно-рецессивный ихтиоз: ламеллярный, ихтиоз плода, линеарный огибающий ихтиоз Комеля.
2. Наследственные синдромы, включающие ихтиоз: Нетертона, Рефсума, Руда, Шегрена — Ларссона, Юнга — Фогеля, Попова.
3. Ихтиозиформные приобретённые состояния (приобретённый ихтиоз):
- симптоматический ихтиоз — является симптомом заболеваний внутренних органов: гиповитаминоза А, болезни крови, злокачественных новообразований;
- сенильный (старческий) ихтиоз;
- дисковидный ихтиоз [9] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) приобретённый ихтиоз имеет код L85.0, врождённый ихтиоз — Q80.
Формы врождённого ихтиоза кодируются так:
- Q80.0 Ихтиоз простой.
- Q80.1 Ихтиоз, связанный с X-хромосомой (X-сцепленный ихтиоз).
- Q80.2 Пластинчатый (ламеллярный) ихтиоз.
- Q80.3 Врождённая буллёзная ихтиозиформная эритродермия.
- Q80.4 Ихтиоз плода («плод Арлекин») .
Осложнения ихтиоза
При ихтиозе любой формы в патологический процесс вовлекаются волосы, ногти и зубы. Характерны сухие, ломкие волосы, ногти обламываются и расслаиваются, присоединяется множественный кариес. Часто ихтиоз проявляется поражением глаз в виде хронических конъюнктивитов и ретинитов. Пациенты имеют предрасположенность к близорукости.
Из за сниженного иммунитета иногда развиваются гнойные (пиодермии), грибковые (микозы) и аллергические заболевания (атопический или контактный дерматит). Позже может нарушаться работа внутренних органов, часто развивается сердечная недостаточность и заболевания печени [1] [2] . При тяжёлой форме ихтиоза у новорождённых может развиваться дыхательная недостаточность и сепсис, что может привести к смерти [17] .
Диагностика ихтиоза
Чаще всего клинических проявлений достаточно, чтобы поставить диагноз. Сбор анамнеза позволяет уточнить, есть ли такое же заболевание у родственников, т. е. является ли ихтиоз наследственным.
Гистологический анализ. Это исследование участка кожи, который взяли у пациента при биопсии. Анализ позволяет подтвердить диагноз [1] [3] .
- При вульгарном ихтиозе — гиперкератоз (утолщение рогового слоя), зернистый слой тонкий или отсутствует, мальпигиев слой (базальный и шиповатый) истончён, местами поражены потовые железы. Воспалительных изменений в дерме нет.
- При буллёзной форме (с пузырьками) — вакуольное повреждение шиповатых клеток [1] .
- При аутосомно-рецессивном ихтиозе — гиперкератоз, зернистый слой сохранён, акантоз (утолщение шиповатого слоя), вокруг сосудов в дерме отмечаются скопления лимфоцитов.
- При Х-сцепленном ихтиозе — расширенный роговой слой без утолщения. В отличие от вульгарного ихтиоза при этой форме зернистый клеточный слой может быть нормальным.
Пренатальная диагностика. Во время беременности для ранней диагностики некоторых форм ихтиоза, например ихтиоза плода, может проводиться биопсия ворсин хориона или амниоцентез (взятие околоплодных вод через брюшную стенку матери) с последующей ДНК диагностикой материала плода [3] [8] .
Лечение ихтиоза
Врождённый ихтиоз невозможно вылечить полностью, можно лишь облегчить состояние больного.
Лечение вульгарного ихтиоза
Лечение зависит от степени выраженности клинических симптомов. При лёгких формах можно ограничиться наружными препаратами и бальнеологическими процедурами.
Наружная терапия:
- Кератолитические (размягчающие и отшелушивающие) средства: мазь с мочевиной, салициловой, молочной и гликолевой кислотами. При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применять гликолевую кислоту.
- Смягчающие и увлажняющие средства (например, мазь с ретинолом, мочевиной или пропиленгликолем ).
- Для купания вместо щелочного мыла лучше использовать гели с эмолентами.
Бальнеологическое лечение:
- Тёплые солевые ванны (35–38 °C). После ванны рекомендуется втирать в кожу солевой крем на основе ланолина и рыбьего жира.
- Тёплые ванны (38 °C) с морской солью, крахмалом, отрубями, содой, отваром ромашки. Если вульгарный ихтиоз сочетается с атопическим дерматитом, ванны с морской солью не рекомендуются.
- При санаторно-курортном лечении возможно делать сульфидные и кислородные ванны.
- Общее ультрафиолетовое облучение.
Если шелушение и сухость ярко выражены, назначается ретинол в виде драже или раствора, которые нужно принимать внутрь в течение 7–8 недель. Можно проводить повторные курсы терапии через 1–4 месяца [5] .
Лечение Х-сцепленного рецессивного ихтиоза
Системная терапия (для всего организма, а не только для кожи):
- в виде драже или раствора, его нужно принимать внутрь в течение 8 недель. Можно повторить курс ретинола через 3–4 месяца. в виде капсул. Его принимают не менее 6–8 недель.
Наружная терапия и бальнеологическое лечение такие же, как и при вульгарном ихтиозе.
Лечение ламеллярного ихтиоза
Назначают Ацитретин в виде капсул. Курс длится от 2–3 месяцев до года. Если лечение отменяется, обострение начинается примерно через 6 недель.
Лечение врождённой буллёзной ихтиозиформной эритродермии
При этой форме ихтиоза применяется Ацитретин в виде капсул. Чтобы эрозии быстрее заживали, рекомендуются местные средства, которые стимулируют регенерацию.
Лечение ихтиоза плода
Новорождённым нужна интенсивная терапия в условиях инкубатора. Проводится внутривенная коррекция водно-электролитного баланса, применяются системные антибактериальные препараты.
При тяжёлой форме врождённого ихтиоза проводится системная терапия. Её необходимо начать в первые дни жизни ребёнка. Назначаются системные глюкокортикоиды, например Преднизолон, в течение 1–1,5 месяцев с постепенным снижением дозы до полной отмены.
Важно ухаживать за кожей: увлажнять и использовать заживляющие средства. Чтобы в раны не попала инфекция, нужно ежедневно менять нательное бельё, исключить контакт с больными пиодермиями и микозами. Удалять чешуйки не рекомендуется [5] .
Лечение приобретённого ихтиоза
Приобретённый ихтиоз может полностью пройти, если вылечить основную причину или прекратить приём лекарства, которое вызывает сухость кожи.
Прогноз. Профилактика
Тяжёлые формы ихтиоза могут угрожать жизни новорождённого, но такие формы встречаются редко. В большинстве случаев ихтиоз не сокращает продолжительность жизни.
Пациенты должны осознавать, что наследственный ихтиоз — это хроническое состояние, которое требует длительной терапии. Правильный уход за кожей и адекватное лечение может сделать жизнь комфортнее. Без терапии состояние будет ухудшаться и могут развиться осложнения.
Что пациенты могут делать самостоятельно, чтобы улучшить качество жизни:
- Принимать ванны, чтобы смягчить кожу. Использовать мягкое мыло. Мягко отшелушивать роговой слой, например с помощью пемзы.
- После купания промокнуть кожу полотенцем и оставить её слегка влажной.
- Нанести на влажную после купания кожу увлажняющий крем с мочевиной или пропиленгликолем.
- Два раза в день использовать средства с мочевиной и молочной кислотой или низкой концентрацией салициловой кислоты. Мягкие кислотные соединения помогают избавиться от омертвевших клеток. Мочевина хорошо увлажняет кожу.
- Использовать в помещении увлажнитель воздуха [24] .
Профилактика ихтиоза
Если в семье есть случаи ихтиоза, в период планирования беременности паре нужно пройти генетическое консультирование. ДНК-диагностика позволяет определить, есть ли у будущих родителей мутантные гены и с какой вероятностью у них родится больной ребёнок. Однако такую диагностику можно провести не во всех клиниках [25] .
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/ichthyosis
Источник https://www.polismed.com/articles-ikhtioz-prichiny-simptomy-diagnostika-lechenie.html
Источник https://probolezny.ru/ihtioz/