Рожа или воспаление, связанное со стрептококком
Рожа — это воспалительный процесс, обусловленный воздействием инфекционной флоры на кожу и подкожно-жировую клетчатку. Если говорить более конкретно, то свою роль здесь играет бета-гемолитический стрептококк, относящийся к группе А. В результате этого формируется распространенное воспаление, которое сопровождается выраженной интоксикацией и местными проявлениями.
Рожа занимает одну из лидирующих позиций среди всех инфекционных патологий. Статистика говорит о том, что данная болезнь встречается примерно у двадцати человек на тысячу населения. При этом подъем заболеваемости отмечается в осеннее и весеннее времена года. Стоит заметить, что за последние несколько лет тяжесть этого патологического процесса в несколько раз увеличилась, тогда как легкие и неосложненные формы встречаются все реже. Уровень смертности от различных осложнений составляет примерно пять процентов от общего количества заболевших людей.
Как мы уже сказали, возбудителем рожи является бета-гемолитический стрептококк группы А. В норме на поверхности нашего кожного покрова находится довольно большое количество представителей стрептококковой флоры. Они относятся к условно-патогенным микроорганизмам и способны вызывать воспалительный процесс только при наличии предрасполагающих к этому факторов. Одним из наиболее важных провоцирующих моментов является наличие на коже каких-либо повреждений. В этом случае раневая поверхность выступает воротами для проникновения инфекции. Снижение уровня иммунной защиты также играет большое значение в развитии этой болезни. Помимо этого, рожа может формироваться у тех людей, у которых имеются в организме очаги хронической инфекции. В этом случае стрептококк достигает подкожно-жировой клетчатки с током крови. Нередко такой патологический процесс возникает в случае лимфатического застоя в нижних конечностях, при варикозном расширении вен или тромбофлебите.
Достигая подкожно-жировой клетчатки, бета-гемолитический стрептококк начинает активно размножаться и провоцирует развитие в ней воспалительного очага. Одновременно с этим происходит выделение большого количества его продуктов жизнедеятельности, а именно токсинов и ферментов, в кровь. Это приводит к возникновению интоксикационного синдрома с выраженной лихорадкой.
В зависимости от того, какие симптомы рожи наблюдаются, принято выделять несколько форм этого заболевания:
- Эритематозная форма — характеризуется появлением уплотненного очага с ярко выраженными отеком и гиперемией;
- Эритематозно-буллезная форма — на фоне воспалительного очага формируются пузыри различного диаметра, заполненные серозным содержимым;
- Эритематозно-геморрагическая форма — вследствие повышенной проницаемости сосудов отмечается появление участков кровоизлияний;
- Буллезно-геморрагическая форма — сопровождается наличием крови внутри образовавшихся пузырей.
Кроме этого, существует еще одна классификация рожи, включающая в себя первичную разновидность, рецидивирующую разновидность и повторную разновидность. Первичная разновидность устанавливается в том случае, если воспаление такого рода ранее никогда не появлялось. Рецидивирующая разновидность говорит о том, что патологический процесс возник в срок до двух лет от первичного эпизода, либо очаг воспаления локализуется в том же месте, что и раньше. Повторная разновидность подразумевает под собой формирование воспаления не раньше двух лет от первичного эпизода или наличие другой локализации очага.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Основные симптомы рожи

В среднем с момента проникновения возбудителя в подкожно-жировую клетчатку до появления первых симптомов рожи может проходить от нескольких часов до пяти дней. Наиболее часто данное заболевание начинается остро с внезапного повышения температуры тела. При этом интоксикационный синдром, как правило, имеет значительную степень выраженности. Больной человек жалуется на головную и мышечную боли, слабость и тошноту. В тяжелых случаях могут присоединяться приступы рвоты, а также судорожный синдром.
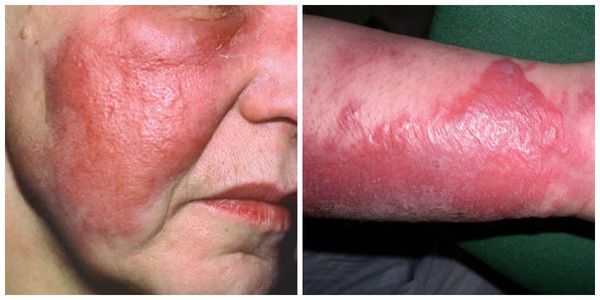
Через некоторое время на поверхности тела появляется гиперемированный и отечный очаг. Характерным моментом является интенсивный болевой синдром, усиливающийся при пальпации. Одновременно с этим нередко отмечается воспаление регионарных лимфатических узлов. Постепенно симптомы рожи все больше нарастают. Интоксикационный синдром усиливается, а патологический очаг сильнее отекает. При этом гиперемия имеет четкие и неровные края, в связи с чем сравнивается с языками пламени. При надавливании эритема может исчезать на несколько секунд, после чего вновь появляется. Как мы уже говорили раньше, в некоторых случаях в патологическом очаге могут присутствовать пузыри и кровоизлияния.
Первичный регресс болезни отмечается примерно через неделю с момента исчезновения интоксикационного синдрома. Кожные признаки уходят несколько позднее. На месте эритемы в некоторых случаях остается обильное шелушение, а в других — поствоспалительная гиперпигментация.
Диагностика этой болезни
Диагностика рожи основывается на данных общего осмотра и жалобах больного человека. Какую-либо другую специфическую диагностику, как правило, не проводят. Это связано с тем, что такой воспалительный процесс имеет довольно специфичный характер. В некоторых случаях назначается общий анализ крови, в котором будут наблюдаться признаки бактериальной инфекции.
Лечение рожи и ее профилактика

Основными препаратами для лечения этого заболевания являются антибактериальные средства. При этом могут использоваться препараты из цефалоспориновой группы, макролиды и многие другие средства. Продолжительность курса в большинстве случаев ограничивается семью или десятью днями. Помимо этого, рекомендуются десенсибилизирующая терапия, иммуностимуляторы, а в тяжелых случаях — глюкокортикостероиды.
В первую очередь для профилактики данной патологии следует соблюдать правила антисептической обработки раневых поверхностей. Необходимо повышать свой иммунитет и бороться с имеющимися инфекционными болезнями.
Рожа — симптомы и лечение
Что такое рожа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаенко Анастасии Александровны, инфекциониста со стажем в 10 лет.
Над статьей доктора Николаенко Анастасии Александровны работали литературный редактор Юлия Липовская , научный редактор Павел Александров и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Рожа — это инфекционное заболевание человека, которое поражает кожные покровы, а также может затрагивать слизистые оболочки и поверхностные лимфатические сосуды. Характеризуется появлением на коже (как правило, на лице или голени) ярко-красного отёчного очага с чёткими границами, в той или иной степени сопровождается симптомами общей инфекционной интоксикации ( повышением температуры тела, ознобом, головной болью и слабостью) . Заболевание может протекать в острой и хронической формах.
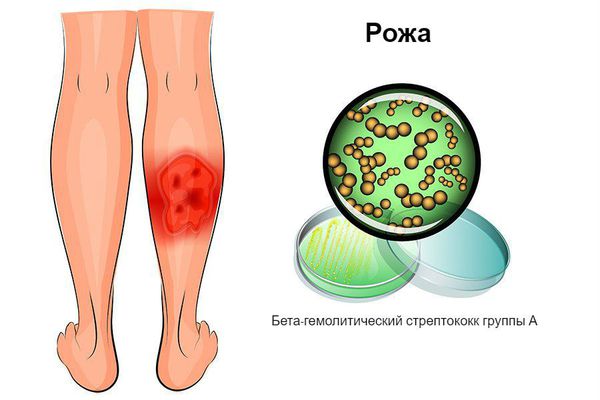
Возбудителем рожи является бактерия — бета-гемолитический стрептококк группы А.
- домен — бактерии;
- тип — тирмикуты;
- класс — бациллы;
- порядок — Lactobacillales;
- семейство — Streptococcaceae;
- род — стрептококки;
- вид — Streptococcus pyogenes (бета-гемолитический стрептококк группы А).
Стрептококк чувствителен к высыханию, при нагревании до 60 °C погибает за 30 минут, при кипячении — почти мгновенно, высокочувствителен к различным антибиотикам (например, пенициллинового и цефалоспоринового рядов). Любые антисептики (например, йод и зелёнка), спирт и т. п. губительны для него. Хорошо переносит замораживание (может сохраняться до месяца).
В патогенезе инфекции ведущее значение имеют капсула и элементы клеточной стенки бактерии. Капсула повышает способность стрептококка прикрепляться к тканям и поддерживать с ними контакт, а также помогает скрыться от иммунных клеток и избежать фагоцитоза (поглощения и уничтожения иммунной системой).
В развитии различных форм заболевания выделяют провоцирующие и предрасполагающие факторы:
- Провоцирующие:
- травмы и нарушение целостности кожных покровов (ссадины, царапины, опрелости, трещины, порезы, язвы, укусы, татуировки, раны от инъекций и др.);
- излишнее воздействие ультрафиолетового излучения;
- нервные перенапряжения и стрессы;
- резкие смены температур.
- Предрасполагающие: и сахарный диабет;
- заболевания сосудов;
- аллергические заболевания кожи;
- микозы стоп и ногтей;
- наличие очагов хронической инфекции (тонзиллит, отит, кариес и др.);
- профессиональные вредности, приводящие к травматизации кожи механическим или химическим путём;
- шунтирование коронарной артерии (при этом происходит удаление здоровой вены нижней конечности) [1][5][6][7][8][9] .
Рожа является типичным антропонозом (т. е. болеет только человек). Чаще всего стрептококк попадает в место развития рожи от самого больного (т. е. он уже имеется в организме, например в очаге хронической инфекции). Передача от человека к человеку и последующее развитие рожи возможно, но происходит редко.
В Российской Федерации заболеваемость составляет 10-20 случаев на 10 тысяч населения [2] . Распространённость рожи в европейских странах оценивается в 9-24 случая на 10 тысяч населения, однако точных данных нет, так как специальный учёт за этим заболеванием не ведётся. Пик заболеваемости приходится на возраст от 60 до 80 лет. Женщины заболевают чаще мужчин [11] [12] .
Не у всех людей при контакте с данной бактерией развивается рожа. Заболеть могут лишь те, у кого есть генетическая или приобретённая предрасположенность. Если предрасположенности нет, то при контакте с бактерией могут развиваться другие формы стрептококковой инфекции, например импетиго или абсцесс.
Перенесённая рожа не вызывает развития полноценного иммунитета, поэтому человек может заражаться и болеть повторно.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рожи
Перед появлением полноценной картины рожи пациенты испытывают симптомы продромального периода ( предвестника основного заболевания ) в виде головной боли, слабости и озноба.
Позже отмечается резкое повышение температуры до 38-40 °C . Максимальная температура достигает своего пика в первые 8-12 часов заболевания, длится этот период от 3 до 7 дней при условии адекватного лечения. На фоне высокой температуры через несколько часов или на следующие сутки на ограниченном участке кожного покрова проявляются местные симптомы заболевания: приподнятые, уплотнённые, блестящие и болезненные бляшки красного цвета. В области поражённой кожи больные чувствуют распирание, жжение и зуд.
В очаге появляется покраснение и отёк, в области воспаления увеличиваются регионарные лимфатические узлы. Чаще всего рожистые воспаления появляются на лице или нижних конечностях [1] [4] [5] [10] .
Патогенез рожи
Путь заражения может быть экзогенным (из внешней среды) или эндогенным (из внутренней среды). При экзогенном заражении бета-гемолитический стрептококк внедряется в организм через повреждённую кожу (ссадины, царапины, раны и т. д.), а также через слизистые оболочки. Эндогенный путь заражения подразумевает занесение возбудителя в кожу из очагов стрептококковой инфекции в организме (например, тонзиллит, кариозные зубы) с током крови или лимфы.
Попадая в кожные лимфатические капилляры, стрептококк начинает там размножаться и формирует активный воспалительный или латентный (скрытый) очаг инфекции в дерме. В случае образования скрытого очага, возбудитель длительно присутствует в коже в неактивном состоянии (в L-форме) или с током крови распространяется по организму, где затем также преобразуется в L-формы. Этот процесс лежит в основе формирования стойких очагов хронической стрептококковой инфекции. При наличии провоцирующих факторов бактерии снова становятся активными, что приводит к рецидивам.
Патологический процесс при роже проходит несколько этапов:
1. Инкубационный период. Бактерии внедряются в кожу при её повреждении или при попадании из очага хронической инфекции. Далее возбудитель накапливается в лимфатических капиллярах дермы.
2. Токсинемический период. Стрептококк активно размножается в коже, его токсические продукты (экзотоксины, компоненты клеточной стенки, ферменты) проникают в кровоток, что проявляется нарастанием симптомов интоксикации: повышением температуры тела, ознобом, головной болью и слабостью.
3. Период основных проявлений болезни. Начало болезни всегда острое. В очаге размножения стрептококка возникает инфекционно-аллергическая реакция на токсины и ферменты бактерий. В то же время возникает аутоиммунная реакция: иммунные клетки атакуют клетки кожи. Это происходит, так как структура некоторых компонентов кожи человека похожа на структуру антигенов стрептококка, и иммунитет ошибочно распознает клетки собственного организма как чужеродные. Вместе с тем в дерме и сосочковом слое кожи антитела связываются с антигенами и формируют иммунные комплексы. Аутоиммунные и иммунные комплексы могут поражать кожу, кровеносные и лимфатические капилляры. В ответ на эти повреждения активируется внутрисосудистое свёртывание крови, образуются микротромбы, которые запечатывают повреждения в сосудистой стенке. Нарушается капиллярное крово- и лимфообращение в коже. Из-за скопления лимфы формируется отёк, образуются геморрагии (кровоизлияния), а также серозные и геморрагические пузыри (буллы, в которые произошло кровоизлияние) [1] [2] [3] [4] [5] [6] [9] .
4. Завершающий период. Происходит уничтожение бактериальных форм бета-гемолитического стрептококка с помощью фагоцитоза, после чего пациент выздоравливает.
Классификация и стадии развития рожи
Рожа по частоте возникновения:
- Первичная — первый случай заболевания.
- Повторная — заболевание повторяется через 2 года или больше после первичного случая либо возникает раньше , но очаг воспаления находится в другом месте .
- Рецидивирующая — болезнь повторяется много раз, при этом очаг воспаления находится в одном и том же месте. Частыми называют рецидивы, которые возникают 3 и более раз в год . Ранние рецидивы рожи возникают в первые 6 месяцев от начала болезни, поздние — после 6 месяцев.
По характеру местных проявлений:
- Эритематозная. Данная форма заболевания может быть самостоятельной или являться началом других форм рожи. Начинается с появления на коже красного или розового пятна, которое распространяется и превращается в эритему ( ограниченное интенсивное покраснение кожи, обусловленное расширением сосудов кожи) . В этом участке кожа отёчна, напряжена, на ощупь горячая, при прощупывании чувствительна по периферии, где находится инфильтрированный валик (скопление клеточных элементов с примесью крови и лимфы).
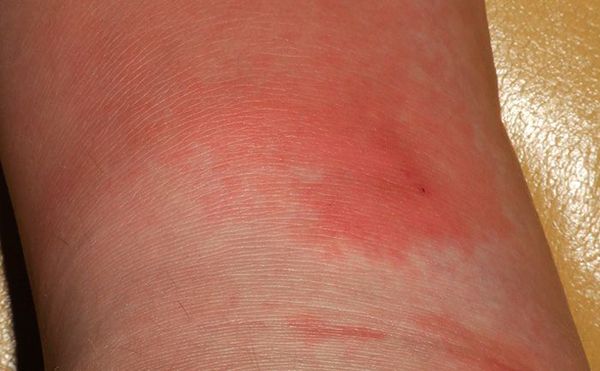
- Эритематозно-буллёзная. Буллёзная форма рожи может проявиться через несколько часов после начала заболевания, а может развиться только через 2-5 дней. Начинается с появления на эритеме буллёзных элементов (пузырей) разной величины — от самых мелких до крупных с серозной жидкостью внутри. Пузыри появляются из-за того, что воспалительная жидкость (экссудат) отслаивает эпидермис от дермы. Когда пузыри подсыхают, образуются жёлтые корки. Если пузырь повредить, то из него вытекает серозная жидкость, а на его месте появляется эрозия, а в тяжёлых случаях — трофическая язва.
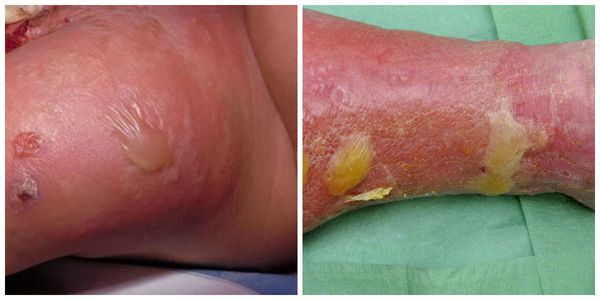
- Эритематозно-геморрагическая. На фоне эритемы через 1-3 дня появляются кровоизлияния в кожу разного размера: от мелких точечных до больших, имеющих размер самой эритемы.
- Буллёзно-геморрагическая. Развивается из эритематозно-геморрагической или эритематозно-буллёзной форм вследствие поражения сосудов дермы, пузыри в себе содержат экссудат с геморрагическим и фибринозным компонентом.
Регионарный лимфаденит (воспаление лимфоузлов) и лимфангит (воспаление лимфатических сосудов) сопровождают все формы рожи.
Возможные локализации местного воспалительного процесса:
- Лицо и нижние конечности. Встречается чаще всего.
- Волосистая часть головы.
- Верхние конечности. Чаще встречается у женщин после удаления молочной железы по поводу рака на фоне постоянного лимфостаза (затруднения оттока лимфы от конечности).
- Туловище.
- Половые органы.
По степени тяжести (критерии — выраженность интоксикации, выраженность местных изменений, наличие или отсутствие осложнений):
- Лёгкая степень:
- температура тела субфебрильная (до 38 °C) , держится несколько дней;
- интоксикация выражена слабо или отсутствует;
- местно, как правило, имеется ограниченный участок эритематозного воспаления;
- осложнений нет.
- Среднетяжёлая степень:
- температура тела фебрильная (до 39 °C), держится не менее четырёх дней;
- умеренно выраженная общая интоксикация;
- воспаление кожи может распространяться и захватывать до двух анатомических областей, характер воспаления, как правило, эритематозный;
- осложнения возникают редко и жизни не угрожают.
- Тяжёлая степень:
- температура тела пиретическая (до 40 °С и выше), держится более четырёх дней;
- сильно выраженная интоксикация, вплоть до явлений менингизма ( например, скованности затылочных мышц) и нарушений сознания;
- распространённый воспалительный процесс буллёзно-геморрагического характера;
- развитие осложнений, в т. ч. жизнеугрожающего характера.
По распространённости местных проявлений:
- Локализованная — при данной форме воспалительный процесс поражает только одну анатомическую область.
- Распространённая или мигрирующая — воспалительный процесс поражает несколько смежных анатомических областей.
- Метастатическая форма — возникают удалённые друг от друга воспалительные очаги, например голень и лицо [1][4][10] .
Осложнения рожи
Общие осложнения
Данные осложнения развиваются редко:
- Сепсис — тяжёлое патологическое состояние, при котором возбудитель заболевания попадает в кровь и распространяется по всему организму .
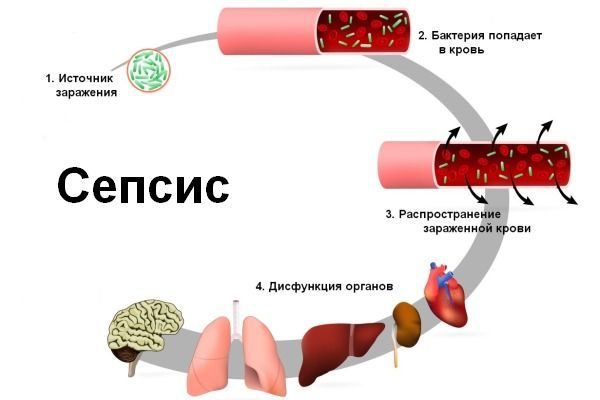
- Инфекцинно-токсический шок (ИТШ) — шоковое состояние, вызванное массовым проникновением бактерий и их токсинов в кровь.
- Остраясердечно-сосудистая недостаточность — это внезапное нарушение кровообращения, вызванное ослаблением насосной функции сердца. В данном случае это осложнение возникает на фоне других грозных осложнений, в частности сепсиса и ИТШ. (ТЭЛА) — закрытие просвета ствола или основных ветвей лёгочной артерии частичками тромба, занесёнными в лёгочную артерию с током крови.
- Эндокардит — воспалительное поражение камер и клапанов сердца.
- Остеомиелит — гнойно-некротический процесс костей.
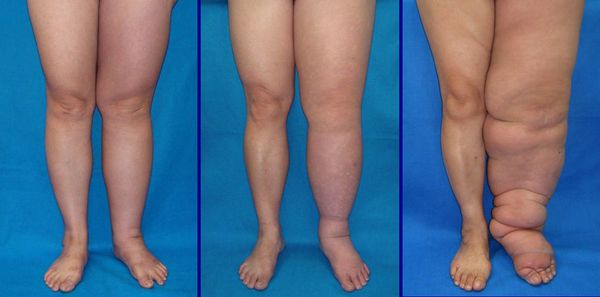
- Стойкий лимфостаз — нарушение лимфообращения и задержка лимфатической жидкости в тканях с дальнейшим появлением на его фоне слоновости кожи. Рецидивы рожи усугубляют этот процесс ещё больше, приводя к сохранению патологического состояния [1][4][7][10] .
- Слоновость — это стойкое увеличение размеров какой-либо части тела за счёт болезненного разрастания кожи и подкожной клетчатки, которое вызывается постоянным застоем лимфы с образованием отёка. Часто это состояние развивается у пациентов с функциональной недостаточностью лимфообращения.
Осложнения рожи местного характера
Чаще всего такие осложнения возникают у больных буллёзно-геморрагической формой рожи:
- Абсцесс кожи — воспаление тканей с их расплавлением и образованием гнойной полости. Опасен развитием сепсиса, инфекционно-токсического шока при массивном попадании бактерий и их токсинов в кровь, а также остеомиелита (воспаления костного мозга). Однако чаще всего абсцессы кожи заканчиваются выздоровлением.
- Флегмона — острое разлитое гнойное воспаление клетчаточных пространств, в отличие от абсцесса не имеет чётких границ. Опасно развитием сепсиса, инфекционно-токсического шока и остеомиелита.
- Некроз — омертвение ткани в живом организме в результате какого-либо внутреннего или внешнего её повреждения. Опасно дефектами тканей, развитием сепсиса, ИТШ и остеомиелита.
- Пустулизация булл — процесс образование гноя внутри пузырей. Осложняет течение заболевания и процесса лечения. Может перейти в абсцесс или флегмону.
- Флебит — воспаление вен, происходит при углублении воспалительного процесса и на фоне имеющихся болезней сосудов. Опасно развитием ТЭЛА. — воспаление вен с отложением в них тромботических масс.
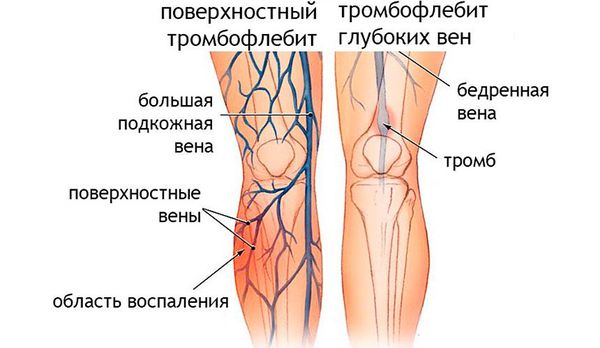
- Лимфангит — воспаление лимфатических сосудов. Длительный воспалительный процесс может привести к закупорке лимфатических сосудов, нарушению лимфообращения, развитию лимфостаза и слоновости. При своевременно проведённой терапии лимфангит можно вылечить.
- Периадениты — воспаление тканей вокруг лимфатического узла. Опасно проникновением бактерий в кровоток с развитием сепсиса и ИТШ.
Диагностика рожи
В клинической практике диагностика рожи осуществляется на основании симптомов, анамнеза и результатов осмотра. Как правило, не требуется каких-либо специальных методов подтверждения диагноза, врач устанавливает его уже при осмотре (очень характерный внешний вид).
Симптомы включают в себя:
- Острое начало заболевания, локализацию на лице и/или нижних конечностях.
- Наличие эритемы, геморрагий, пузырей.
- Воспаления лимфоузлов рядом с очагом и появление розового пятна над воспалённым лимфоузлом.
Сбор анамнеза. Врач уточняет наличие сопутствующей патологии, травм кожных покровов, укусов насекомых, микоза ногтей и стоп, действия химических веществ.
При необходимости проводится осмотр врачом дерматологом и хирургом.
Лабораторные исследования:
- Общий анализ крови (ОАК):
- увеличение числа лейкоцитов со сдвигом лейкоцитарной формулы влево (это значит, что в кровотоке преобладают незрелые нейтрофилы, которые не способны нормально поддерживать иммунитет).
- тромбоцитопения ( снижение количества тромбоцитов) в тяжёлых случаях;
- ускорение скорости оседания эритроцитов (СОЭ), что указывает на выраженный воспалительный процесс.
- Общий анализ мочи (ОАМ) — в тяжёлых случаях возможно появление белка, эритроцитов, цилиндров и лейкоцитов.
- Биохимический анализ крови — повышение С-реактивного белка (показывает наличие воспаления).
- Бактериологические методы исследования нецелесообразны, так как не удаётся обнаружить в крови стрептококк. Исключение — развитие осложнений (абсцессов, флегмон, сепсиса).
- Серологические методы ( обнаружение антител к антигенам стрептококка) могут помочь в прогнозировании рецидивов заболевания в дальнейшем.
Инструментальные исследования. При подозрении на развитие тромбофле бита, тромбозов и патологии почек проводится УЗИ сосудов и почек, при подозрении на поражения сердца — ЭКГ и ЭХО-КГ.
Дифференциальный диагноз
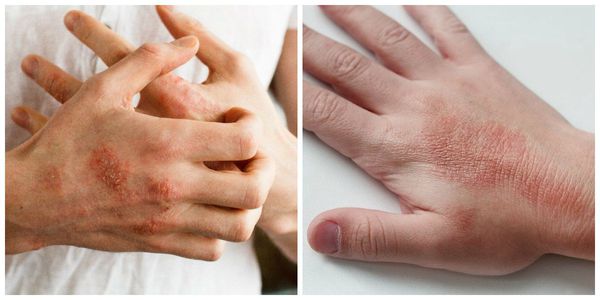
- и дерматиты. При дерматитах и экземе боли не возникает, имеется инфильтрация кожи, возникают корочки, мелкие пузыри, чешуйки, в месте высыпаний больные ощущают жар и сильный зуд. Лихорадки и симптомов интоксикации нет, отсутствует лимфаденит и лимфангит.
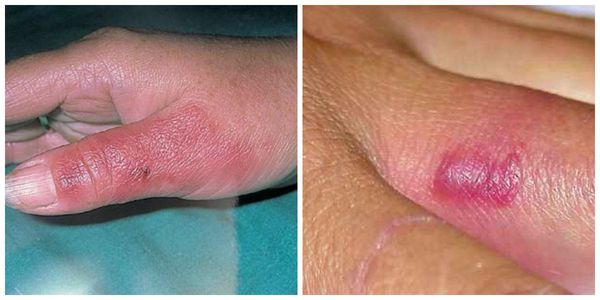
- Флегмона. Несмотря на то, что флегмона может возникнуть как осложнение рожи, она может оказаться самостоятельным заболеванием, не связанным с рожей. Оба заболевания имеют схожие симптомы: эритема с отёком, повышенная температура, интоксикация и болезненность тканей. Однако в отличие от рожи при флегмоне о чаг покраснения не имеет чётких границ, в центре он более яркий. Характерны резкая болезненность при прощупывании и самостоятельные боли.
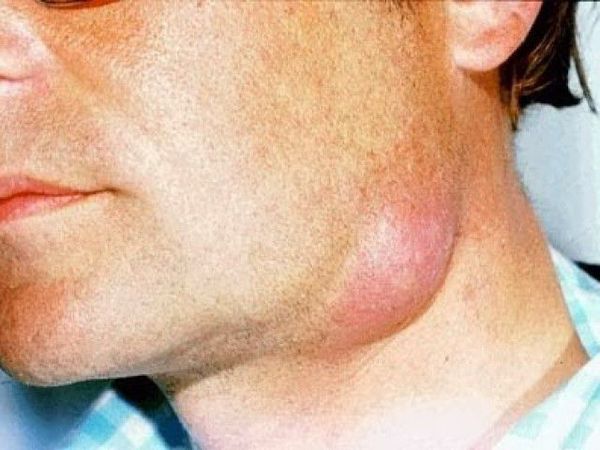
- Эризипелоид (рожа свиней) — и нфекционное заболевание, которое передаётся человеку от животных и проявляется воспалительным поражением кожи и суставов. Болезнь часто имеет профессиональный характер, развивается у людей, работающих на фермах. Температура при этой патологии нормальная или субфебрильная (до 38 °C), интоксикация не отмечается. Эризипелоид выглядит как бляшки багрово-красного цвета, иногда со светло-фиолетовым оттенком, обычно края ярче центра. Эритема локализуется в области пальцев и кисти, часто поражаются межфаланговые суставы.
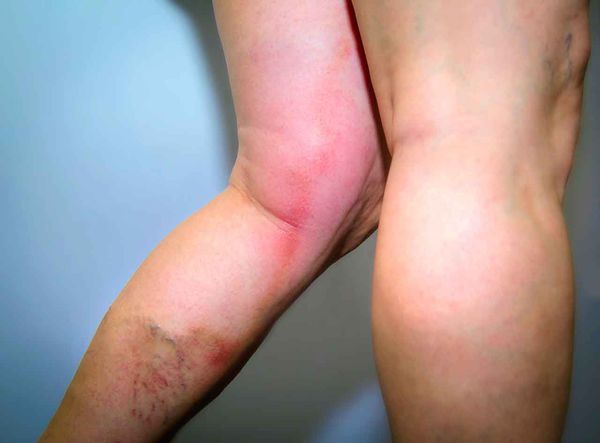
- Тромбофлебит. Он тоже даёт температуру, боль, отёк тканей и покраснение кожных покровов и может быть как самостоятельным заболеванием, так и осложнением рожи. В отличие от рожи боль в поражённой конечности отмечается по ходу сосудов. Со временем боль усиливается, появляется и нарастает отёк. Наблюдается гиперемия в виде пятен и уплотнение над поражёнными венами. Во время пальпации, которая будет болезненной, можно определить подкожные узелки.
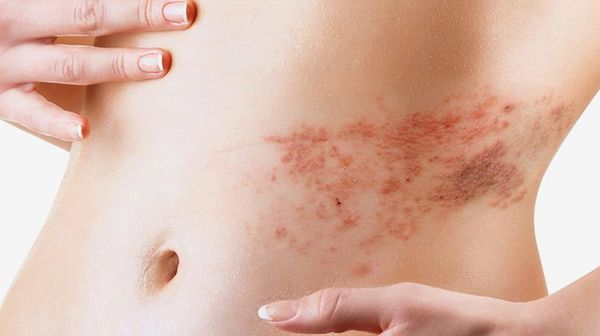
- Опоясывающий герпес — инфекционное заболевание, вызываемое герпесвирусом третьего типа. Начинается с лёгкого недомогания, нарушения чувствительности и умеренных болевых ощущений в местах будущих высыпаний. Затем пациенты жалуются на боль или жжение по ходу нервных стволов, характерно возникновение лихорадки. Развивается эритема, позже на ней появляются высыпания в виде многочисленных пузырьков с серозным или геморрагическим содержимым.
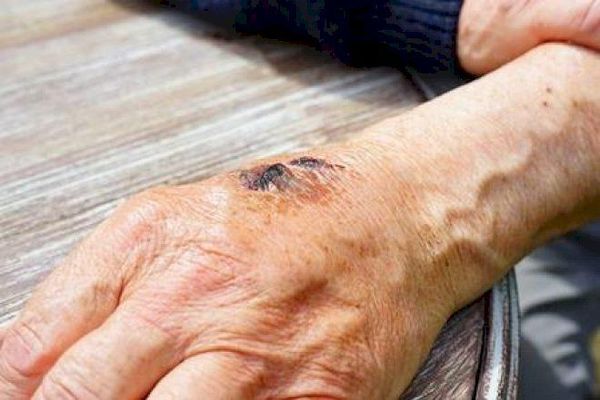
- Сибирская язва — опасная инфекционная болезнь животных и человека, поражающая кожный покров, реже лёгкие и кишечник. Процесс чаще всего локализуется на коже головы и рук. Местные проявления появляются раньше лихорадки, границы эритемы нечёткие, болезненности нет, характерно наличие карбункула (острого гнойно-некротического воспаления кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз, которое имеет тенденцию к быстрому распространению в центре [1][4][5][7][10] .
Лечение рожи
Режим лечения зависит от тяжести заболевания.
- Лёгкие формы лечатся амбулаторно.
- Пациенты с тяжёлой соматической патологией, рецидивирующей рожей или тяжёлыми клиническими формами лечатся в стационаре.
Ни одно лечение рожи не обходится без назначения этиотропной терапии, которая направлена на уничтожение возбудителя и состоит в назначении курса антибиотиков: пенициллинового и цефалоспоринового рядов, макролидов, фторхинолонов, линкозамидов и сульфаниламидных препаратов. Для лечения частых рецидивов используется последовательное назначение двух видов антибиотиков разных групп.
Патогенетическое лечение ( направлено на механизмы развития болезни) :
- Приём НПВС (нестероидных противовоспалительных препаратов) при сильном отёке и боли.
- Приём антигистаминных препаратов при зуде.
- Холодные компрессы и анальгетики для облегчения местного дискомфорта.
- При тяжёлых формах для очищения организма от токсинов бактерий проводят дезинтоксикационную терапию: внутривенно вводят коллоидные и кристаллоидные растворы.
- При буллёзных формах рожи врачи-хирурги вскрывают пузыри и накладывают часто сменяемые повязки.
- Могут быть рекомендованы препараты местного применения, усиливающие регенерацию тканей.
- При поражении конечности её следует поддерживать в приподнятом положении (это помогает уменьшить отёк и ускорить выздоровление).
Физиотерапевтическое лечение:
- Лазеротерапия. Применяется в остром периоде болезни, помогает быстро восстановить ткани.
- Электрофорез лидазы, гиалуронидазы (10-12 сеансов), магнитотерапия и гипербарическая оксигенация. Улучшают кровообращение в области нижних конечностей.
Лечение рецидивов проводится в стационаре препаратами, которые не использовались ранее.
Возможные осложнения лечения: появление трофических язв, аллергические реакции на антибактериальные препараты, антибиотикоассоциированные диареи (ААД), псевдомембранозный колит. Чтобы не возникло осложнений, лечение должно проходить под постоянным контролем врача.
Пациенты после лечения рожи должны находиться на диспансерном наблюдении хирурга и инфекциониста [1] [2] [4] [7] [8] [10] .
Народные методы лечения рожи не имеют никакой доказанной эффективности, но пациенты все же иногда их используют.
- Мел и красная ткань. Самый известный народный метод — это лечение мелом и «красной тряпкой». Мел измельчают в порошок, посыпают им поражённые участки, потом оборачивают красной тканью. Закрепляют другой тканью или бинтом, делают такую процедуру в основном на ночь. Такое лечение может ещё больше навредить, так как мел может содержать в себе возбудителей инфекций.
- Травы, их кора и корни. Используют шалфей, мать-и-мачеху, терн, малину, лопух и др. Сырьё измельчают и наносят в свежем виде, делают настои и примочки.
- Картофель. Натирают на мелкой терке, пропитывают марлевые повязки соком и прикладывают на воспаление.
- Заговоры. Возможно, кому-то такой метод лечения помогает, но доказательств эффективности у него нет.
Прогноз. Профилактика
Течение рожи будет иметь благоприятный исход при правильном подходе к лечению. Менее благоприятный прогноз возможен при развитии осложнений, таких как частые рецидивы, слоновость, старческий возраст, наличие иммунодефицита и другой соматической патологии (сахарный диабет, ожирение, заболевание сосудов).
Специфическая профилактика рожи не разработана.
В качестве неспецифической профилактики можно рекомендовать:
- Соблюдать правила личной гигиены (чаще мыть руки с мылом или использовать спиртовые салфетки, стараться не касаться грязными руками повреждённой кожи).
- Избегать травм.
- Своевременно лечить заболевания, которые предрасполагают к развитию рожи: микозы стоп и ногтей , хронические инфекции полости рта (кариес, пульпит и др.), гнойничковые заболевания кожи и стрептококковые инфекции (тонзиллит, скарлатину и др.) [1][3][4] .
- Соблюдение всех правил асептики и антисептики при обработке ран: после получения мелких повреждений адекватно провести промывание водой с мылом, при серьёзных ранах незамедлительно обратиться в травмпункт.
- После травмы и при наличии кожных заболеваний не посещать бани, сауны, бассейны и естественные водоёмы.
Для предотвращения рецидивов проводится бициллинопрофилактика препаратом Бициллин-5 в течение 4-6 месяцев.
Показания для назначения бициллинопрофилактики:
- Частые (не менее трёх раз за год) рецидивы рожи.
- Отчётливо выраженная сезонность рецидивов.
- Сохранение выраженных остаточных явлений в период выздоровления у пациентов, которые перенесли рецидив, повторную или первичную рожу.
Чтобы избежать аллергических осложнений, за 15-20 минут до введения препарата рекомендуется проводить инъекцию антигистаминных препаратов [13] .
Рожистое воспаление — рожа: симптомы, диагностика, лечение

Рожистое воспаление, рожа — это острая инфекция, обычно сопровождающаяся кожной сыпью на лице, конечностях, особенно пальцах. Это инфекция верхних отделов дермы и поверхностных лимфатических узлов, обычно вызываемая бета-гемолитическими бактериями стрептококка группы А на инфицированных участках. Покраснение возникает, когда инфекционный агент проникает в ткани через небольшие повреждения, и иммунная система реагирует воспалением.
Рожистое воспаление — что это?
Рожа представляет собой бактериальную кожную инфекцию, поражающую верхний слой дермы, обычно распространяющуюся на поверхностные кожные лимфатические сосуды.
Клиническая классификация рожистого воспаления
По виду местных симптомов:
- Эритематозная форма. Возможна в виде самостоятельной формы патологии и в качестве первичной стадии других форм. Характеризуется образованием красного (или близко к этому цвету) пятна, которые через 3-5 часов приобретают характерные симптомы рожистой эритемы: гиперемированный участок кожи с четкими, но неровными границами.
- Эритематозно-буллёзная форма. Образуется на фоне РЭ через несколько часов или суток (процесс может длиться до 5 сут.). Развитие пузырей объясняется повышенной экссудацией в границах воспаления. При разрыве пузыря (самопроизвольно или при травмировании), из него вытекает экссудат. Затем на этом месте образуется язва.
- Эритематозно-геморрагическая форма. Возникает на почве эритематозной формы за 3-е суток и характеризуется образованием кровоизлияния разного размера. Возможны маленькие петехии и обширные геморрагии, иногда охватывающие всю площадь эритемы.
- Буллезно-геморрагическая форма. Следствие предыдущих двух форм. Причина патологии — глубокое повреждение капилляров и сосудов сетчатого и сосочкового слоев дермы. Поражения имеют темный цвет, размер разный. Можно увидеть прозрачно-желтые включения фибрина. Пузыри наполнены фибринозным экссудатом. Могут образовываться плотные уплощенные пузыри, со значительным отложением фибрина.
По степени тяжести рожистое воспаление различается:
- Легкая форма. Протекает с легкой интоксикацией, темп. 37,1—38,0 °C. Это локализованный, эритематозный местный процесс.
- Среднетяжелая форма. у больных отмечается интоксикация с общей слабостью, головная боль, озноб, мышечные боли, тошнота, рвота, темп. выше 38°C, тахикардия и, возможно, гипотензия. Поражения могут быть локализованы и распространены.
- Тяжелая форма. У больных отмечается сильная интоксикация с тяжелыми головными болями, рвотой, темп. около 40 °C, судорогами. Отмечается распространенная буллезно-геморрагическая форма с обширными кожными поражениями.
По кратности течения заболевания рожистое воспаление может иметь первичную, повторную или рецидивирующую формы.
По распространенности симптомов заболевание классифицируется на локализованную форму, распространенную (мигрирующую) форму и метастатическую форму.
Причины рожистого воспаления
В большинстве случаев рожистое воспаление вызывает бактерия Streptococcus pyogenes. Однако в редких случаях заболевание также может быть связано с другими видами стрептококков или стафилококков.
Патогены естественным образом обнаруживаются на теле человека, но они не могут пройти через здоровые ткани. Тем не менее, повреждения кожи могут представлять собой точку входа для бактерий, например, в результате крошечной ранки в уголке рта, царапин, ссадин, порезов или эпидермофитии стопы.
Однако даже при попадании бактерий в организм рожистое воспаление возникает не всегда. Здоровая иммунная система способна незаметно бороться с патогенами. Однако если иммунная система ослаблена, стрептококки начинают размножаться и распространяться по лимфатическим сосудам, а также жировой и соединительной ткани. В последствии возникают воспалительные реакции в зоне поражения и развивается рожистое воспаление.
Рожистое воспаление у новорожденных, часто вызывается стрептококками группы В, ответственных, в том числе, за рожистое воспаление промежности и нижних отделов туловища, возникающее у женщин в послеродовом периоде. Считается, что быстрому воспалению, типичному для этой инфекции способствуют стрептококковые токсины.
Факторы риска заболевания
Предрасполагающие факторы рожистого воспаления:
- лимфатическая обструкция или отек;
- пластика подкожных вен нижних конечностей;
- статус пострадикальной мастэктомии;
- иммунодефицит: включая пациентов с диабетом или алкоголизмом, или с вирусом иммунодефицита человека (ВИЧ);
- артериовенозная недостаточность;
- паретические конечности;
- нефротический синдром;
Бактериальная инокуляция в область кожной травмы — начальное событие в развитии рожистого воспаления. Таким образом, местные факторы, такие как венозная недостаточность, застойные язвы, воспалительные дерматозы, дерматофитные инфекции, укусы насекомых и хирургические разрезы, могут выступать в качестве входных ворот. Источником бактерий при рожистом воспалении лица часто выступает носоглотка пациента, и в анамнезе недавний стрептококковый фарингит был зарегистрирован примерно в одной трети случаев.
Явный фактор риска рожистого воспаления — ранее существовавшая лимфедема. Хорошо задокументировано рецидивирующее рожистое воспаление, осложняющее лимфедему после лечения рака молочной железы. Лимфосцинтиграфия у пациентов с впервые развившимся эпизодом рожистого воспаления нижних конечностей документально подтвердила лимфатическую недостаточность в пораженных и здоровых ногах. Таким образом, субклиническая лимфатическая дисфункция также выступает фактором риска рожистого воспаления.
Кроме того, возникновение заболевания также связано с возрастом. С годами иммунная система ослабевает, и кожа многих пожилых людей теряет свою прочность. Это приводит к более быстрым травмам, и организм не может эффективно бороться с вторгшимися бактериями.
Симптомы
Рожистое воспаление обычно возникает остро — это означает, что симптомы начинаются очень внезапно. В течение нескольких час. или суток после проникновения бактерий в ткань пораженный участок становится красным, опухшим, теплым, чувствительным и болезненным. Поскольку возбудители распространяются по лимфатическим сосудам, покраснение обычно начинается в виде кожной эритемы, резко разграниченной приподнятыми краями. В более тяжелых случаях возникают волдыри и небольшие кровоизлияния в ткани кожи.
Сопутствующие симптомы рожистого воспаления могут проявиться еще до появления видимых проявлений. Пациенты могут испытывать тошноту, озноб, головные боли, боли в суставах и высокую температуру.
Кроме того, вблизи очага воспаления могут увеличиваться лимфатические узлы. Иногда пораженный участок кожи болит до появления воспалительной реакции. Если рожистое воспаление возникает повторно после лечения, сопутствующие симптомы обычно не так выражены, как в первый раз.
Ассоциированные сопутствующие заболевания при рожистом воспалении включают сахарный диабет, а также артериальную гипертензию, хроническую венозную недостаточность и другие сердечно-сосудистые патологии.
Патофизиология
Рожистое воспаление — это бактериальная инфекция, и большинство исследований подтверждают в качестве основной причины заболевания стрептококки. Обнаружены три вида стрептококков: Streptococcus pyogenes (A) в 58-67%; Streptococcus agalactiae (B) в 3-9%; и Streptococcus dysgalactiae sp. равнозначный (C и G) у 14-25% пациентов. У некоторых пациентов с рожистым воспалением обнаруживаются другие бактерии, которые могут быть или не быть связаны со стрептококками, такие как золотистый стафилококк в 10-17% случаев, синегнойная палочка и энтеробактерии в 5-50%.
При рожистом воспалении инфекция быстро проникает и распространяется по лимфатическим сосудам. Это может привести к появлению «полос» на коже, а также отеку и болезненности региональных лимфатических узлов. Иммунитет к возбудителю не вырабатывается.
Заболевание развивается из-за экзотоксинов, высвобождаемых в результате эпидермального проникновения болезнетворных бактерий.
Стрептококковая инфекция группы А вызывает рожистое воспаление при инфильтрации эпидермиса через ссадину или повреждение кожи. Она возникает при связывании поверхностных лигандов с рецепторными клетками эпидермиса.
Повреждения эпидермиса, в том числе ссадины или повреждения, позволяют возбудителю прилипать, не удаляясь при естественном отшелушивании.
Streptococcus pyogenes прилипает к дерме из-за следующих факторов вирулентности:
- содержит белок М;
- липотейхоевая кислота (LTA): связывается с фибронектином или фибриногеном, вызывая адгезию бактерий к дерме;
- белок F: связывается с фибронектином, опосредуя адгезию;
- белок, связывающий фибронектин, 29 кДа;
- глицеральдегид-3-фосфатдегидрогеназа;
- белок, связывающий галактозу, 70 кДа;
- фибронектин-связывающий S — белок;
- коллаген-связывающий белок;
- коэффициент непрозрачности сыворотки.
После адгезии Streptococcus pyogenes (β-гемолитический стрептококк серогруппы А) начинают проникать через экспрессию белка М или фибронектин — связывающего белка.
Бактерии ингибируют фагоцитоз за счет связывания фактора Н и связывания фибриногена на поверхности белка М.
Начинается колонизация бактерий; заболевание развивается из-за воспалительной реакции увеличения объема лейкоцитов в очаге инфекции.
Стрептококковые пирогенные экзотоксины выделяют большое количество цитокинов, что приводит к повреждению тканей, характерному для рожистого воспаления.
Генетика
Имеются данные о повышенной восприимчивости к рожистому воспалению у лиц со стрептококковой инфекцией из-за следующих генетических факторов:
Человеческий лейкоцитарный антиген (HLA) класса II и вариант Т-клеточного рецептора Vβ могут вызывать различную чувствительность из-за их влияния на выработку суперантигена, способствуя тяжести высвобождения цитокинов при воспалении.
Было показано, что область рецептора ангиотензина II типа 1 (AGRT1) на хромосоме 3q22 выявляет предрасположенность к развитию рожистого воспаления путем определения индивидуального цитокинового ответа на инфекцию Streptococcus pyogenes.
Диагностика
Во время диагностического обследования врач — дерматолог собирает подробный анамнез. Он задает вопросы о симптомах и истории болезни. Если подозревается рожистое воспаление, он, в частности, спросит о предрасполагающих к заболеванию факторах, например недавной травме или порезах, чтобы установить место первичного поражения. Затем врач проводит физикальный осмотр и назначает дополнительные анализы.
Физическое обследование
Рожистое воспаление поражает нижние конечности у 80% пациентов, а в остальных случаях чаще всего поражается лицо. Заболевание начинается с небольшого эритематозного пятна, прогрессирующего до огненно — красного, уплотненного, напряженного и блестящего налета.
Поражение классически имеет резко приподнятую границу с резкой границей от здоровой кожи и с выступающими краями, часто называемое ступенчатым признаком. Для этой инфекции характерны местные признаки воспаления, такие как повышение температуры тела, отек и болезненность, но эти симптомы могут отсутствовать на фоне иммуносупрессии. Вовлечение лимфатической системы часто проявляется полосами на коже и регионарной лимфаденопатией. Эритема неравномерная, с расширениями, которые могут следовать за лимфатическими каналами (лимфангит).
Более тяжелые инфекции могут проявляться многочисленными пузырьками и буллами, а также петехиями и даже явным некрозом. При лечении поражение часто шелушится и может разрешиться с пигментными изменениями, исчезающими или не исчезающими с течением времени.
Дифференциальная диагностика
Рожистое воспаление можно отличить от других заболеваний по его характерно приподнятым, выступающим краям и четко очерченным границам, отражающим его более поверхностный характер.
- компартмент — синдром – сложный симптомокомплекс, с первичным повышением подфасциального давления и вторично приводящего к ишемии и некрозу содержимого фасциального футляра;
- аллергический контактный дерматит – это воспалительное заболевание кожи, вследствие контакта с определенными веществами (аллергенами);
- ангионевротический отек — реакция на воздействие разного рода биологических и химических факторов, часто имеющая аллергическую природу;
- кожные проявления холестериновой эмболии;
- дерматофитии — это группа грибковых заболеваний, обусловленных дерматофитами, при которых поражаются кожа, волосы, ногти;
- эризипелоид — инфекционное заболевание, передающееся от животных к человеку, проявляющееся воспалительным поражением кожи и суставов;
- узловатая эритема — это заболевание, характеризующееся воспалением жировых клеток под кожей, в результате чего образуются красные узелки;
- гранулема лица — это идиопатическое заболевание кожи, характеризующееся образованием четко ограниченной красной бляшки с гладкой поверхностью в области лица;
- опоясывающий герпес — это вирусная инфекция, связанная с реактивацией вируса ветряной оспы;
- лайм – боррелиоз — инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, поражающее, в том числе, кожу.
- фасциит некротизирующий — воспаление фасций, сопровождающееся развитием сосудистого тромбоза и обширным некрозом вовлеченных в патологический процесс тканей.
- рецидивирующий полихондрит — воспалительное заболевание, относящееся к системным, приводящее к структурным повреждениям хрящевой ткани обусловленное генерализованным разрушением протеогликанов.
- застойный дерматит — это воспаление кожи голеней на фоне хронического отека;
- системная красная волчанка – это системное заболевание, воспалительного характера, обусловленное продукцией аутоантител и иммунных комплексов к собственным тканям организма.
Лабораторные исследования
В некоторых случаях при классическом рожистом воспалении для диагностики или лечения требуются лабораторные исследования.
Изменения со стороны периферической крови часто показывают лейкоцитоз и повышение скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ).
Дополнительные лабораторные исследования проводятся в зависимости от сопутствующих (фоновых) заболеваний, тяжести основного заболевания и могут включать:
- биохимический анализ крови;
- коагулограмма;
- уровень глюкозы в крови;
- рентгенографическое исследование;
- ультразвуковая допплерография сосудов и др.
Визуализирующие исследования
Магнитно — резонансная томография (МРТ) и сцинтиграфия костей может быть проведена при подозрении на раннее костно — суставное поражение. В этом случае стандартные рентгенологические данные обычно нормальны.
Бактериальные культуры
Анализ на бактериальные культуры может быть проведен, когда диагноз ставится под сомнение или когда существуют опасения по поводу бактериемии и метастатической инфекции.
Кроме того, это тестирование может быть необходимо у пациентов с протезами клапанов сердца, другими внутрисосудистыми устройствами, искусственными суставами, а также у пациентов с ослабленным иммунитетом или у пациентов с интоксикацией.
Бактериальные культуры из мест первичного поражения кожи могут быть наиболее полезными, особенно у лиц с атипичными клиническими проявлениями.
Гистологические данные
Гистологические признаки рожистого воспаления — выраженный отек кожи, расширение сосудов и стрептококковая инвазия в лимфатические сосуды и ткани. Эта бактериальная инвазия приводит к кожному воспалительному инфильтрату, состоящему из нейтрофилов и мононуклеарных клеток. Эпидермис часто вовлекается вторично. В редких случаях может наблюдаться бактериальная инвазия местных кровеносных сосудов.
Лечение рожистого воспаления
Лечение рожистого воспаления проводит и назначает врач – дерматолог, по результатам проведенной диагностики.
Хотя в большинстве случаев рожистое воспаление проходит без последствий после соответствующей антибактериальной терапии, решающее значение имеет быстрое лечение из — за потенциально острого прогрессирования. Помимо назначения антибиотиков, лечение может включать следующее:
- симптоматическое лечение болей и лихорадочного состояния;
- гидратация;
- холодные компрессы.
Для уменьшения местного отека, воспаления и боли рекомендуется приподнятое положение и покой пораженной конечности.
Врачом могут быть рекомендованы влажные повязки с солевым раствором. Их следует накладывать на изъязвленные и некротические поражения и менять каждые 2 — 12 часов, в зависимости от тяжести инфекции.
Фармакологическое лечение
Лечение больных рожистым воспалением проводится в зависимости от клинической формы заболевания, его кратности, характера местных поражений, наличия сопутствующих заболеваний и осложнений.
При лечении пациентов в амбулаторных условиях, врачом может быть назначен один из антибиотиков перорально, например, спирамицин, азитромицин, рокситромицин, левофлоксацин, моксифлоксацин, цефаклор и другие, в зависимости от степени заболевания.
Жаропонижающие и анальгетики могут облегчить симптомы; эти препараты обеспечивают комфорт пациента и обладают седативными свойствами, полезными для пациентов, перенесших травму или испытывающих боль.
Поскольку стрептококки вызывают большинство случаев заболевания врач, при стационарном лечении, может назначить терапию пенициллином, рассматривающемся в качестве терапии первой линии. Обычно его назначают в течение 5 дней, но, если инфекция не улучшилась, продолжительность лечения может быть увеличена.
Цефалоспорины первого поколения могут быть назначены, если у пациента есть аллергия на пенициллин. Они могут перекрестно реагировать с пенициллином, и их следует использовать с осторожностью у пациентов с тяжелой аллергией на пенициллин, такой как анафилаксия.
Краткое описание лекарств
- Бензилпенициллин
Бензи́лпенициллин в настоящее время рекомендуются в качестве препаратов первой линии для лечения среднетяжелых инфекций кожи и кожных структур.
Эритромицин представляет собой макролид, используемый для людей с аллергией на пенициллин. Он ингибирует рост бактерий, возможно, путем блокирования диссоциации пептидил — переносной рибонуклеиновой кислоты (т-РНК) из рибосом, вызывая остановку РНК — зависимого синтеза белка. Эритромицин назначают для лечения стафилококковых и стрептококковых инфекций.
Азитромицин действует путем связывания с 50S рибосомальной субъединицей чувствительных микроорганизмов и блокирует диссоциацию пептидил-тРНК из рибосом, вызывая остановку РНК-зависимого синтеза белка. Синтез нуклеиновых кислот не нарушен.
Лекарство концентрируется в фагоцитах и фибробластах, что подтверждается методами инкубации in vitro. Исследования in vivo показывают, что его концентрация в фагоцитах может способствовать распределению препарата в воспаленных тканях.
Азитромицин лечит микробные инфекции легкой и средней степени тяжести. Концентрации в плазме очень низкие, но концентрации в тканях намного выше, что придает ему ценность при лечении внутриклеточных организмов. Он имеет длительный период полураспада в тканях, что позволяет принимать его один раз в день при инфекциях кожи и мягких тканей.
Клиндамицин представляет собой линкозамид для лечения серьезных стафилококковых инфекций кожи и мягких тканей. Он также эффективен в отношении аэробных и анаэробных стрептококков (кроме энтерококков). Клиндамицин ингибирует рост бактерий путем блокирования диссоциации пептидил-тРНК от рибосом, вызывая остановку РНК-зависимого синтеза белка.
Контроль боли имеет важное значение для качественного ухода за пациентом. Анальгетики и антипиретики обеспечивают комфорт пациента, обладают седативными свойствами, полезными для пациентов, перенесших травму или испытывающих боль.
Аспирин блокирует действие простагландинсинтетазы, которая, в свою очередь, ингибирует синтез простагландинов и предотвращает образование агрегирующего тромбоциты тромбоксана А2; он действует на гипоталамический центр терморегуляции, снижая лихорадочное состояние.
Ибупрофен обычно назначается для лечения легкой и умеренной боли, если нет противопоказаний. Это один из немногих нестероидных воспалительных препаратов, показанных для снижения температуры.
Напроксен используется для облегчения легкой и умеренной боли. Он ингибирует воспалительные реакции и боль за счет снижения активности ЦОГ, что приводит к снижению синтеза простагландинов.
Нестероидный противовоспалительный препарат из группы производных пропионовой кислоты. Кетопрофен используется для облегчения легкой и умеренной боли и воспаления. Небольшие дозы изначально показаны пожилым пациентам и пациентам с заболеваниями почек или печени.
Прогноз
Прогноз для больных рожистым воспалением благоприятный. Осложнения инфекции обычно не опасны для жизни и в большинстве случаев проходят без последствий после антибактериальной терапии.
Кожные формы рожистого воспаления обычно самоограничиваются, поэтому кожно — ограниченное заболевание имеет довольно хороший прогноз без каких-либо долгосрочных последствий.
Лица с системной формой рожистого воспаления, при которой поражаются другие органы, кроме кожи, могут иметь неврологические, кардиологические или другие нарушения. Прогноз системной формы заболевания зависит от вовлеченных систем органов и степени поражения. Раннее распознавание и своевременное начало терапии имеют решающее значение для предотвращения осложнений.
Источник https://medaboutme.ru/articles/rozha_ili_vospalenie_svyazannoe_so_streptokokkom/
Источник https://probolezny.ru/rozha/
Источник https://medcentr-diana-spb.ru/infektsii/rozhistoe-vospalenie-rozha-simptomy-diagnostika-lechenie/