Как вылечить молочницу у женщин, мужчин и детей?
Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
Если в результатах анализов встречается слово «Candida», не спешите в аптеку. Главное не присутствие грибка, а его концентрация и наличие признаков заболевания. Молочница проявляется:
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Если заболевание диагностировано у одной «половинки», лечиться нужно всем. Терапия «по одному» не имеет смысла – все грибки вернутся обратно после первой же интимной близости.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение. Исследования показали удлинение безрецидивного периода до 1,5 лет у пациенток, которые применяли препарат ГЕПОН®. Он действует на источник инфекции и корректирует симптомы молочницы. У 83% пациенток с кандидозом через два дня после применения проходили краснота, отечность, раздражение и боль.

Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
При молочнице запрещены спринцевания и другие способы «помыть там», поскольку это вызывает дисбаланс микрофлоры.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Невылеченная вовремя молочница чревата серьезными проблемами
Диагностированное заболевание нужно обязательно лечить. Несмотря на то, что грибок Candida является условно-патогенным микроорганизмом, организму нужна помощь, чтобы справиться с разросшимися колониями и нейтрализовать последствия их жизнедеятельности. Невылеченное вовремя заболевание:
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
- приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.

Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
- покраснение слизистой, отечное небо, десны, горло;
- «географический» язык – поверхность покрыта белесыми точками, впоследствии – пятнами, по форме напоминающими круг или овал;
- болезненное глотание;
- трещинки в уголках рта, которые быстро покрываются творожистым налетом. Покраснение увеличивается в размерах;
- повышение температуры;
- увеличение подчелюстных лимфоузлов.
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.

Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.

Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).

Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
- Богомолова, Н.С. Кандидозы в хирургической клинике: видовой состав возбудителей, чувствительность к антибиотикам, превентивная терапия / Н.С. Богомолова [и др.] // Анестезиология и реаниматология. — 2011. — №5. — С. 43-48;
- Вознесенский, А.Г. Клиническая фармакология противогрибковых препаратов / А.Г. Вознесенский // Гедеон Рихтер в СНГ. — 2001. — № 2(6). — С. 50-53;
- Волосач, О.С. Метод комбинированной иммунотерапии пациентов с хроническими воспалительными заболеваниями, осложненными кандидозом : инструкция по применению № 084-0909 : утв. 17.09.2009 г. / Министерство здравоохранения Республики Беларусь ; сост. О.С. Волосач, В.М. Цыркунов, С.Б. Позняк, С.М. Дешко.
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Цистит

Цистит – это воспалительный процесс, который поражает внутренние стенки мочевого пузыря. На ранних стадиях затрагивает преимущественно слизистую оболочку, а в тяжелых случаях может распространяться на мышечный слой органа.
Согласно статистике, с данной патологией, сталкивается почти 35% людей (преимущественно женского пола) в возрасте 20-40 лет, на него приходится до 67% всех случаев урологических заболеваний
Важно! Воспаление мочевого пузыря характерно для обоих полов, однако, в силу анатомических особенностей, у женщин встречается в 6-8 раз чаще. Более широкая, прямая и короткая уретра обеспечивает легкий доступ различным урогенитальным инфекциям. С возрастом разница в частоте встречаемости у мужчин и женщин сглаживается за счет роста среди пожилых мужчин случаев простатита и связанных с ним вторичных циститов.
Диагностикой и лечением патологии занимается врач-уролог. Женщинам нередко приходится прибегать к помощи гинеколога.
Цистит: формы и виды патологии
В зависимости от наличия внутренних источников воспаления различают 2 вида циститов:
- первичный – развивается как самостоятельное воспаление стенок ранее здорового мочевого пузыря; чаще встречается у женщин;
- вторичный – возникает как следствие других заболеваний мочевика или воспалений прилегающих тканей и органов (например, при простатите у мужчин).
По характеру течения болезни выделяют:
По площади охвата заболевание может быть:
- тотальным, или общим;
- очаговым – например, шеечная форма с поражением шейки мочевого пузыря;
- с поражением мочепузырного треугольника Льето (тригонит).
На заметку! Очаг воспаления может охватывать всю мочевыделительную систему – в таких случаях цистит является первым клиническим проявлением почечнокаменной болезни или пиелонефрита.
С учетом изменений, которые наблюдаются в области поражения, выделяют
- катаральный – классический острый воспалительный процесс с поражением только слизистых тканей; сопровождается выраженной гиперемией, отечностью и выделением серозного экссудата (серозная форма); в запущенном случае может переходить в гнойную форму (с выделением гнойного экссудата);
- флегмонозный – особый тип гнойного воспаления с разлитым гнойным поражением подслизистого слоя;
- гранулематозный – сопровождается обильными высыпаниями на слизистых стенках органа;
- геморрагический – воспалительный процесс, сопровождающийся выделением крови с мочой;
- интерстициальный – с вовлечение глубинных мышечных слоев;
- язвенный – с образованием характерных изъязвлений слизистой оболочки внутренних стенок;
- инкрустирующий – длительно незаживающие язвы обрастают отложениями солей;
- кистозный – с образованием кист на подслизистой органа;
- гангренозный – с омертвением тканей.
С учетом причин все многообразие случаев разделяют на 2 большие группы инфекционных и неинфекционных циститов.
Инфекционные формы развиваются под воздействием различных урогенитальных и общих инфекций. Различают:
- специфические патологии – в качестве возбудителя воспаления выступают болезнетворные микроорганизмы (преимущественно бактерии) – хламидии, гонококки и т.п.;
- неспецифические патологии – источником заболевания являются разнообразные представители условно-патогенной флоры
На заметку! В редких случаях цистит может возникать в ответ на туберкулезную инфекцию почек. Заболевание сопровождается ярко выраженной клинической картиной.
Неинфекционные циститы – развиваются вследствие небиологического поражения слизистых оболочек органа. Различают несколько видов патологического воздействия:
- лучевое – негативное влияние на ткани лучевой терапии или радиооблучения;
- аллергическое или аутоиммунное – патологическая реакция организма на аллергены (преимущественно средства личной гигиены) или антигены собственных тканей;
- травматическое – при колотых или резаных ранах, при повреждении стенок мочевыми камнями, катетером, инородными телами;
- паразитарное – под воздействием токсических паразитов, в частности кровяной шистосомы (вид плоских червей); в российских широтах данный паразит не встречается, поэтому в зону риска попадают преимущественно путешественники по Ближнему Востоку и Средней Азии;
- термическое – при ожогах, при промывании слишком горячими растворами;
- химико-токсическое – при воздействии агрессивных веществ: лекарственных препаратов, концентрированных метаболитов, отравляющих веществ и т.п.;
Причины цистита
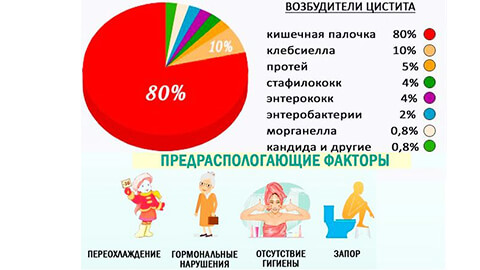
Подавляющее большинство циститов имеют инфекционную природу. Возбудителем в данном случае могут стать как условно-патогенные бактерии – кишечная палочка, стрептококки, стафилококки, энтерококки, так и частые представители урогенитальной инфекции – гонококки, трихомонады и т.п.
Однако агрессия микроорганизмов – не главная причина заболевания. Для ее успешного воздействия организм должен быть ослаблен влиянием неблагоприятных внешних и внутренних факторов. К таковым относятся:
- хронические инфекции в других системах организма – кариозное поражение зубов, кишечные заболевания, различные формы ОРВИ, гинекологических воспалений и ЗППП;
- авитаминозы и гиповитаминозы на фоне несбалансированного рациона питания;
- регулярное физическое, нервное, психическое переутомление, а также бессонница и недостаток ночного сна;
- сильные психоэмоциональные стрессы;
- общее ослабление иммунной системы, в том числе при длительном приеме иммуносупрессоров;
- переохлаждения организма, воздействие резких перепадов температур – для женщин иногда достаточно посидеть на холодной поверхности, чтобы запустить воспалительный процесс в органах малого таза, включая мочевой пузырь;
- высокая сексуальная активность в отсутствии постоянного партнера (особенно опасны нетрадиционные сексуальные практики и незащищенный секс);
- застойные явления в органах малого таза – сидячая работа и малоподвижный образ жизни в целом, частые запоры, неполное опорожнение из-за стриктур уретры или опухолей мочевого пузыря, а также банальная привычка «терпеть до последнего»;
- плохая или неправильная гигиена тела – в 90% случаев возбудителем цистита является кишечная палочка, которая попадает в мочевой пузырь из прямой кишки;
- ношение синтетического белья, особенно узкого, сдавливающего органы малого таза;
- аномальное развитие органов мочевыделения;
- травмы и оперативное вмешательство на органах малого таза;
- острая и жирная пища.
Отдельно в качестве причины заболевания следует упомянуть эндокринные нарушения (сахарный диабет, прием гормональных препаратов) и общие колебания гормонального фона. Последняя причина особено характерна для женского организма, когда обострения циститов сопровождают периоды менструации, беременности или менопаузы.
Симптомы цистита
Первые симптомы цистита – увеличение частоты мочеиспускания и дискомфорт в нижней части живота. В остальном все зависит от формы заболевания и его причины.
Общий список возможных признаков:
- частые позывы к мочеиспусканию, иногда ложные;
- моча имеет мутный цвет, возможны примеси крови (гематурия) и гноя;
- болезненные ощущения внизу живота (могут отдавать в поясницу);
- резь и жжение в процессе мочеиспускания;
- постоянное ощущение наполненности мочевого пузыря;
- моча приобретает неприятный запах;
- дневной или ночной энурез;
- повышение температуры тела и общая слабость.
В редких случаях острой формы возможны озноб, тошнота, рвота.
Важно! Для данного заболевания не характерна температура выше 37,5 градусов. Если наблюдается превышение этого показателя, необходимо обследовать всю мочевыделительную систему – возможно воспалительный процесс достиг почек.
У женщин патология чаще протекает в острой форме и сопровождается классическим набором симптомов.
Для мужчин характерно хроническое течение заболевания со смазанной симптоматикой, которую часто сопровождают признаки сопутствующих заболеваний половой сферы (например, баланопостита или уретрита).
Диагностика цистита
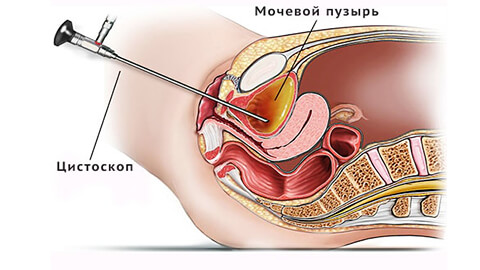
Четкая симптоматика заболевания позволяет вынести основной диагноз уже после разговора с пациентом и пальпаторного осмотра. Дополнительные инструментальные и лабораторные методы обследования дают возможность установить тип и форму заболевания, выявить возбудителя (при инфекционном поражении) и назначить наиболее действенный лечебный комплекс.
- эхоскопия (УЗИ) – определяет степень воспалительного процесса, дает возможность одновременно оценить состояние мочевыделительной и половой систем; (цистоскопия) – обследование полости мочевого пузыря с помощью оптической системы цистоскопа позволяет оценить состояние внутренних покровов, выявить возможные патологии и новообразования; проводят только после исчезновения острых явлений;
- цистография – рентгенологическое обследование с использованием рентгеноконтрастного вещества.
- общий анализ мочи – проверяют уровень pH, концентрацию лейкоцитов, эритроцитов, белка и солей мочевой кислоты;
- анализ мочи по Нечипоренко – исследование осадка мочи для получения более точных результатов; – для выявления инфекционного возбудителя;
- биопсия тканей с последующим гисто- и цитологическим исследованием; – максимально эффективна при выявлении половых инфекций.
В некоторых случаях врач может назначит анализ на биохимию крови – он позволяет проследить особенности функционирования организма при изменениях концентрации основных электролитов (калия, натрия, кальция), а также оценить активность ферментных систем.
Для женщин важным является проведение гинекологического осмотра на наличие «женских» воспалений, которые часто становятся причиной или следствием цистита.
Внимание! Нередко воспаление мочевика является симптомом более серьезного заболевания, поэтому требуется проведение дифференциальной диагностики на предмет туберкулеза, простатита (у мужчин), раковых опухолей и т.п.
Лечение цистита
Острая форма цистита легко и быстро переходит в хроническую, поэтому очень важно вовремя и грамотно среагировать на первые признаки заболевания.
Внимание! Нередко после острого проявления первых симптомов воспаление самостоятельно сходит на нет. Это не значит, что пациент выздоровел – болезнь может уйти «в подполье», и для выявления скрытого патологического процесса требуется более тщательная диагностика организма.
Лечение, как правило, комплексное, с применением консервативных методов. При грамотном подходе – исход благоприятный. Хирургическое вмешательство требуется только в самых запущенных случаях.

Основной список назначений:
- медикаментозная терапия;
- щадящий режим;
- обильное питье;
- соблюдение диеты.
При хронических формах для восстановления функциональных возможностей мочевого пузыря назначается комплекс физиопроцедур.
Медикаментозное лечение:
- антибиотики – при хронических формах делают индивидуальный подбор препаратов на основе результатов бакпосева;
- диуретики – мочегонные средства увеличивают отток мочи, вымывая патогенную флору и снижая концентрацию раздражающих веществ;
- спазмолитики;
- витаминные препараты.
Чтобы предотвратить патогенное воздействие большого количества химических средств, при цистите активно применяют травы, преимущественно противовоспалительные и мочегонные: толокнянку, брусничник, почечный чай (ортосифон), зверобой, спорыш, ромашку, петрушку. Хороший эффект дают аптечные препараты на основе растительного сырья.
Внимание! Обильное питье при цистите обязательно! Минимальный объем чистой воды – 2 литра. Рекомендуемый – 2,5-3 литра.
Особенности диеты:
- исключить все маринады, острые пряности, соленья, сладости, копченые и жареные продукты, а также алкоголь, чай, кофе, сладкую газировку; соль из рациона следует устранить по-максимуму (!);
- сократить количество мяса, рыбы, птицы, особенно жирных сортов;
- молочные продукты употреблять в небольшом количестве – нежирный творог, йогурт, молоко, нежирный и несоленый сыр;
- увеличить потребление свежих овощей и фруктов (большое предпочтение арбузу, тыкве);
- для предотвращения запоров в рационе следует увеличить содержание отрубей, каш, растительных масел.
Особенности цистита у беременных женщин
Изменение гормонального фона при беременности создает предпосылки для подавления работы иммунной системы, что повышает риски развития различных воспалительных процессов. Малейшее переохлаждение, незначительное нарушение правил гигиены и даже обычная смена климата (организм расценивает ее как стресс) способны спровоцировать воспаление мочевого пузыря.
При вынашивании ребенка, особенно на поздних стадиях беременности, возрастает давление на мочевой пузырь из-за увеличенной матки. С одной стороны это провоцирует застойные явления в области таза и способствует развитию цистита, с другой – усугубляет проявление его симптомов, в частности:
- увеличивается частота позывов к мочеиспусканию;
- ощущение давления в мочевом пузыре становится постоянным и не прекращается даже после его опорожнения.
Лечение при беременности затруднено из-за запрета на использование большинства антибактериальных средств – они способны негативно повлиять на полноценное развитие плода. В качестве альтернативы используют метод инстилляций – введение щадящих антибактериальных средств местного действия непосредственно в полость мочевого пузыря. Процедуру выполняют в стационаре под контролем медперсонала.
Внимание! Цистит при беременности опасен своими осложнениями. Высокая нагрузка на почки в период вынашивания ребенка требует постоянного контроля за состоянием мочевыделительной системы и срочной госпитализации в случае распространения воспаления на ее верхние отделы.
Профилактика цистита
Для предотвращения воспалительных процессов в мочевыделительной системе достаточно придерживаться следующих правил:
- Избегайте переохлаждения нижней части тела – не сидите на холодной поверхности, держите ноги в тепле.
- Исключите из рациона острые и соленые продукты.
- Своевременно лечите половые инфекции, а также другие очаги воспалительных процессов (в том числе кариес).
- Откажитесь от синтетических материалов, особенно в составе нижнего белья. Избегайте узкой, стягивающей тазовую область одежды.
- При наличии сидячей работы делайте регулярные 10-15-минутные перерывы с разминкой.
- Тщательно соблюдайте правила личной гигиены (особенно это касается женщин) – при подмывании и подтирании после дефекации все движения должны быть направлены в направлении спереди назад. Нижнее белье следует менять ежедневно. В период месячных необходимо как можно чаще менять прокладки и тампоны.
- Старайтесь мочиться вовремя – по первому «зову природы», не терпите – это провоцирует застой мочи и растягивает стенки мочевого пузыря. Естественная норма – мочиться 5-6 раз в течение дня.
При частых рецидивирующих циститах в целях профилактики следует выпивать по стакану клюквенного сока в день – его выраженные антибактериальные свойства предотвратят заболевание или заметно сократят частоту его проявлений.
Грибковые инфекции мочевыводящих путей: всегда ли грибок говорит о микозе
В организме человека постоянно присутствуют некоторые виды грибков. Они выступают частью нормальной комменсальной микрофлоры. «Комменсальный» означает извлекающий пользу из сожительства с организмом, но не причиняющий вреда. Грибки могут колонизировать кожу, слизистые или внутренние органы, в том числе мочевые пути. Но их наличие не всегда указывает на развитие инфекции. Все зависит от вида грибков, которые были обнаружены в мочевыводящих путях.
Какие грибки могут вызвать инфекционные заболевания
Грибковые инфекции (микоз) мочевыводящих путей могут быть вызваны двумя типами грибков:
- Неинвазивными. Это те грибки, которые могут присутствовать в организме как часть нормальной микрофлоры и не вызывать инфекцию. Чаще всего это грибок Кандида (Candida). Даже если он обнаружен в моче, это не говорит о развитии инфекции, которая требует лечения. Симптомов в таком случае тоже не наблюдается. Грибок начинает активно размножаться только при условии, что в организме есть другие неполадки.
- Инвазивными. Их отличие от кандид заключается в том, что они не заселяют мочевыводящие пути. Это значит, что присутствие таких грибков в указанных органах само по себе уже говорит о развитии инфекции: диссеминированной (очагами) или системной (затрагивает все органы). Ее могут вызывать криптококки, аспергиллы, гистоплазмы, кокциодиоиды.
Каковы причины грибковых инфекций мочевых путей
Микоз мочевыводящих путей, вызванный как неивазивными, так и инвазивными грибками, развивается на фоне других проблем с этими органами. Причиной могут стать болезни мочевого тракта, ослабление иммунитета и прием антибактериальных препаратов. Нередко инфекцию вызывают одновременно бактерии и грибки. В список провоцирующих факторов входят:
- Нарушения в работе мочевыводящих путей: мочекаменная болезнь, заболевания предстательной железы, стороннее вмешательство вроде катетера в мочевом пузыре или мочеточнике, дренаж нефростомии.
- Ослабление иммунитета: недостаточное питание, хронические (с микозом часто сталкиваются люди с сахарным диабетом) и онкологические заболевания.
- Прием антибиотиков. Они могут вызывать микоз, поскольку уничтожают не только вредную, но и полезную микрофлору, которая у здорового человека обеспечивает защиту от заражения.
Грибок может попасть в кровь, и тогда возможно развитие разных микозов, включая кандидоз почек. При такой инфекции поражается паренхима — основная функционирующая ткань органов. На фоне этого в почках могут возникнуть многочисленные мелкие абсцессы.
Микоз мочевых путей — более редкое заболевание, чем бактериальная инфекция. Почти у всех пациентов он связан с перечисленными факторами риска. Особенно высокая вероятность столкнуться с микозом у тех, кто недавно перенес трансплантацию почки. Это связано с тем, что пациенту назначают антибиотики и иммуносупрессоры (угнетают иммунитет), а также введение мочевого катетера. Т. е. причина в том, что присутствуют сразу несколько факторов риска. Заражение через кровоток встречается в редких случаях.
Как проявляется микоз
О микозе идет речь, только когда грибки не просто присутствуют в общем анализе или посеве мочи, а вызывают воспаление. В таком случае появляются симптомы бактериальной инфекции, среди которых:
- боль внизу живота; ;
- боль и жжение в процессе мочеотделения;
- сильные позывы к мочеиспусканию.

К другим симптомам грибковой инфекции мочевыводящих путей относится гематурия. Так называется присутствие крови в моче. Когда грибки размножаются очень активно, они могут сбиваться в конгломераты — «шарики». Они способны заблокировать мочеиспускательный канал, вызвав задержку мочи.
Симптомы грибковой инфекции мочевыводящих путей у женщин и мужчин проявляются почти одинаково — в виде уретрита. Его характерный признак — выделение: у мужчин из мочеиспускательного канала, а у женщин дополнительно из влагалища. Если поражены почки, то появляется боль в пояснице, может быть лихорадка.
Как лечат микоз и к какому врачу обратиться
Лечение грибковой инфекции мочевыводящих путей осуществляется с помощью специальных антигрибковых препаратов. Их назначают только на основании анализа, который точно определяет, какой возбудитель вызвал воспаление. Но в ряде случаев не требуется принимать препараты. У некоторых пациентов просто удаляют катетер, и инфекция, если она протекает в легкой степени, проходит.
При появлении симптомов микоза необходимо обратиться к урологу. На сайте клиники урологии им. Р. М. Фронштейна ПМГМУ им. И.М. Сеченова можно записаться на прием к специалисту в удобное время. Диагностика и лечение проводятся по программе ОМС, поэтому от вас не потребуется оплата за консультацию и обследования. Если остались вопросы, позвоните нам по контактному номеру или напишите в онлайн-чате. Записаться на прием можно на сайте или связавшись с нами по телефону.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Источник https://uteka.ru/articles/zhenskoe-zdorove/kak-vylechit-molochnicu-u-zhenshhin-muzhchin-i-detey/
Источник https://polyclin.ru/articles/cistit/
Источник https://clinica-urology.ru/stati-i-publikatsii/gribkovye-infektsii-mochevyvodyashchikh-putey-vsegda-li-gribok-govorit-o-mikoze/