Памятка после лечения периодонтита
В стоматологической практике эндодонтическое лечение периодонтита представляет манипуляции, призванные остановить развитие и прогрессирование инфекционных процессов внутри зубной единицы. Раньше возникновение заболевания являлось показанием к удалению больного элемента. Сегодня стоматологи справляются с такой проблемой без применения радикальных мер. Стоматология Имплант эксперт проводит лечение самых тяжелых видов периодонтита.
Этиология и симптоматика периодонтита
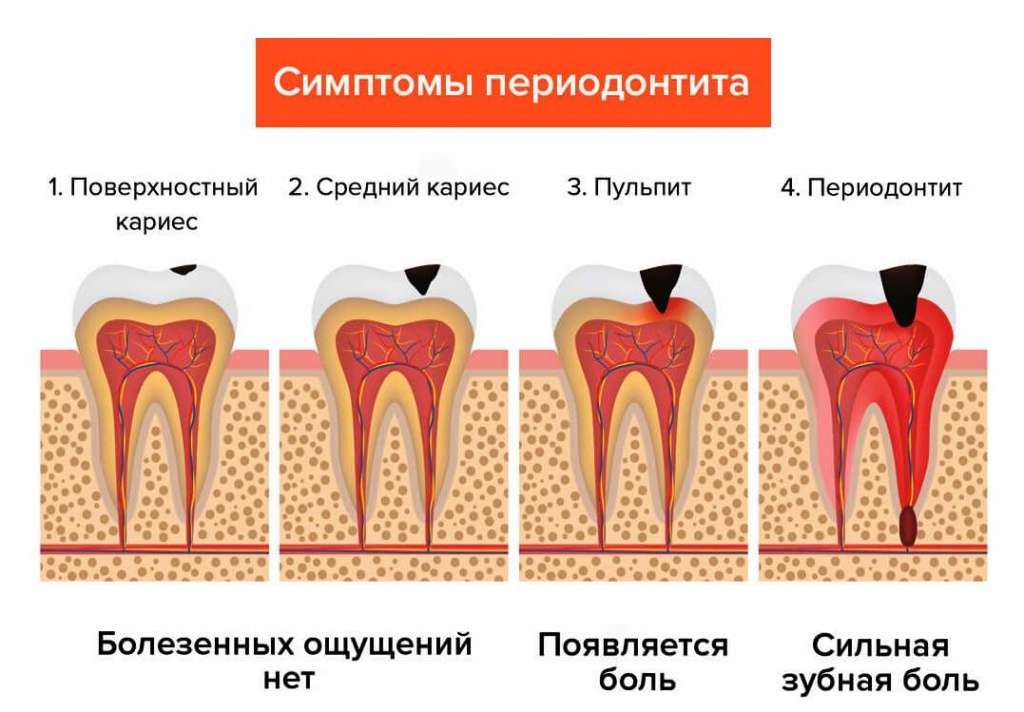
Болезнь периодонтита считается опасной проблемой. Патология представляет воспаление зубного корня, прилегающих тканей. Недуг встречается часто среди пациентов различных возрастных категорий. Этиология болезни может иметь:
- осложнение пульпита, кариеса;
- после механических травм.
Главными общими симптомами периодонтита являются:
- острые болевые ощущения;
- появление неприятного запаха;
- подвижность зубного элемента;
- опухоль в зоне поражения;
- повышение температуры у больного;
- увеличение лимфатических узлов.
При наличии острого периодонтита могут проявляться:
- резкое усиление болезненности от механического воздействия;
- опухлость щеки, губ;
- набухшая десневая ткань.
Периодонтальный абсцесс способен перерасти в хроническую стадию, постепенно образовывая свищ. Периодонтит хронической формы протекает неактивно, может себя абсолютно не выражать.
Частыми признаками становятся:
- тяжесть в районе зуба;
- болезненное пережевывание пищи.
Формы периодонтита и их терапия
Периодонтит может протекать в двух упомянутых выше формах – острой, хронической. От этого будет зависеть лечебная тактика.
Стадии терапии при острой форме
Временная пломбировка проводится во время второго приема. В зубной канал помещается лекарство. Только после полного стихания болевого синдрома при последующих визитах к доктору заканчивается лечение, ставится постоянная пломба.
Этапы лечения при хроническом периодонтите
Классификация периодонтита в хронической форме включает виды:
Обычно за два посещения клиники лечится фиброзный тип периодонтита. Верхушка корня не имеет значительных воспалительных отклонений. При гранулирующей патологии лечение продолжается в течение нескольких месяцев. Оно требует не меньше четырех посещений врача. Такое же долгое лечение выполняется при гранулематозном периодонтите. У верхней зоны корня образуются гранулемы, кисты. При наличии кист терапия осуществляется не лишь консервативным способом, а и хирургическим вмешательством. Чаще эти методы комбинируются. При гранулирующем и гранулематозном видах четко выражены деструкционные перемены периодонта. При их лечении используется комплекс мероприятий:
- анестезия, вскрытие зубной полости;
- обработка, устранение тканей, подвергшихся повреждению;
- очистка, обработка зубных каналов;
- закладка лекарственных средств;
- установка временного пломбировочного материала;
- промывка каналов, временное пломбирование специализированным составом, с содержанием гидроксида кальция;
- эндодонтическая терапия каналов, постоянная пломбировка.
Периодически во время лечения делают контрольные снимки рентгена. Необходимо в процессе устранения патологии выполнять комплексное лечение – медикаментозное, физиотерапевтическое.
Последующая реставрация зуба
Записаться на бесплатную консультацию вы можете по телефону:
- 8 (495) 128-46-33
Содержание
Красивые и здоровые, не доставляющие проблем своему обладателю, зубы – мечта каждого! При этом очень важно тщательно следить за их гигиеной и состоянием, чтобы вовремя заметить любые неприятные изменения, происходящие с ними. Ведь большинство зубных заболеваний связано не с наследственностью, а именно несвоевременным лечением.
Что такое периодонт зуба?
Периодонт – это комплекс тканей, окружающих каждый зуб. Это и кость вокруг каждого корня, и связки зуба, занимающие пространство между цементом зубного корня и костной лункой. Таким образом, зубу обеспечивается некоторая подвижность, что очень важно для правильного распределения жевательной нагрузки. Во время активного жевания каждый зуб «пружинит» внутри лунки; благодаря этому свойству твёрдые ткани защищаются от чрезмерного истирания.
Жизнедеятельность периодонта поддерживается разветвленной сетью кровеносных и лимфатических сосудов, а также нервных волокон. Интересно, что периодонтальная ткань обладает достаточно высокой скоростью обновления, которая постепенно снижается с возрастом (при этом происходит и истончение волокон периодонта), вследствие чего у некоторых лиц преклонного возраста может наблюдаться выраженная подвижность, вплоть до выпадения, особенно при неправильном положении и чрезмерной нагрузке.
Важнейшими функциями периодонта можно считать:
- анатомическую (механостатическую) – благодаря периодонтальным связкам зуб надежно удерживается в костной лунке или альвеоле;
- распределительно-регулирующую – благодаря основному веществу периодонта с волокнами происходит равномерное распределение нагрузки на зуб при жевании;
- трофическую – благодаря развитой сети сосудов и нервных волокон;
- защитную создание антимикробного барьера и поддержания здорового тканевого равновесия;
- пластическую – благодаря способности периодонта восстанавливать собственную и окружающие ткани;
- сенсорную – благодаря разветвленной сети нервных волокон и окончаний.
Как проявляет себя периодонтит?
Воспалительный процесс, развивающийся сначала в твёрдых тканях зуба – эмали и дентине, постепенно распространяется на пульпу – внутреннюю структуру зуба; а пульпа неразрывна связана с периодонтом. В связи с особенностями строения тканей, окружающих зубы, признаки начальной воспалительной реакции периодонта обнаруживаются уже при кариесе. Однако, благодаря защитным свойствам клеток пульпы и периодонта – фибробластам, после устранения инфекции довольно быстро может произойти восстановление тканей периодонта. При отсутствии лечения наблюдается деструкция зубного связочного аппарата. В некоторых случаях отмечается гнойное расплавление кости, на языке профессионалов это называется костная резорбция и формирование кист. При таких проявлениях врач стоматолог уже диагностирует заболевание – периодонтит зуба.
Характер клинических проявлений периодонтита напрямую зависит от стадии и формы развития заболевания.
Стадии течения периодонтита следующие:
Острый периодонтит может длиться до 2 недель. В первые 2-3 дня нарастает уровень токсинов (интоксикация); может проявляться болью зуба, особенно при механической нагрузке и болевым синдромом ноющего характера средней интенсивности, без изменения внешнего вида десны. Через 2-3 дня происходит приток защитных клеток к месту воспаления и начинается стадия выраженной экссудации, т.е. отёк; болевой синдром становится более интенсивным, при механической нагрузке – резким, отдающим в рядом стоящие зубы. У зуба может усилиться подвижность. Через 5-7 дней на десне может формироваться свищ в проекции верхушки корня, неприятный запах изо рта. Может измениться общее состояние организма: ощущение слабости, головная боль, повышение температуры тела до 370-380. Известны случаи слабо выраженной острой формы периодонтита, когда боль и дискомфорт продолжаются несколько дней и носят периодический характер.
Хроническая форма периодонтита сменяет острую стадию. В этот период может уже быть сформирован свищевой ход или грануляционная киста, и далее воспалительный процесс может протекать бессимптомно, либо проявляться различными неприятными ощущениями и небольшой болезненностью при жевательной нагрузке на больной зуб и неприятным гнилостным запахом изо рта при обострении хронического гранулирующего периодонтита.
Различают следующие формы периодонтита:
Фиброзный периодонтит – воспаление локализуется в области верхушки корня зуба. Чаще всего возникает в области зубов, ранее леченных по поводу кариеса; протекает бессимптомно и выявляется на рентгенологическом исследовании.
Гранулирующий периодонтит – от верхушки корневого канала формируется свищевой ход, через который периодически выделяется серозный или серозно-гнойный экссудат. На десне при этом определяется отверстие около 1-2 мм.
Гранулематозный периодонтит характеризуется формированием очага разрежения костной ткани округлой формы с четкими границами у верхушки корня.
Кто в наибольшей степени подвержен периодонтиту?
Чаще всего периодонтит развивается вследствие:
- бактериального инфицирования: например, пульпита зуба, либо вследствие неполного удаления пульпового распада из трудно проходимых коневых каналов;
- попадание инфекции возможно из окружающих периодонт тканей, как, например, при гайморите;
- травмы: чаще – ударов, некорректно поставленных и сильно завышающих пломб или коронок;
- медикаментозного воздействия: попадания в периодонт сильнодействующих и токсичных лекарственных средств при лечении пульпита, таких, как, например, мышьяк или формалин.
Что делать, если периодонтит внезапно себя проявил?
При любых тревожных проявлениях, включая зубную боль и внезапно возникший отек десен, или подозрениях на периодонтит необходимо срочно обратиться в стоматологическую клинику для точной диагностики и своевременного квалифицированного лечения. В противном случае возможны тяжелые осложнения, связанные с распространением очага инфицирования.
Плановое лечение периодонтита, прогноз лечения
Комплексная терапия периодонтита заключается в ликвидации воспалительного процесса в периодонте, для чего применяют медикаментозную терапию. Огромное значение для успешного лечения также имеет квалификация и опыт доктора.
Обычно плановое лечение периодонтита состоит из следующих этапов:
- рентгенологическое исследование зуба и периодонта;
- местное обезболивание;
- ликвидация кариозного распада, раскрытие полости зуба и последующая механическая и медикаментозная обработка зубных каналов;
- наложения лечебной пасты, способствующей рассасыванию кист и гранулем, а также последующему восстановлению костной ткани;
- герметичное закрытие зуба временной пломбой на срок около 2 недель;
- при устранении болевого синдрома и признаков острого воспаления – обтурация или пломбирование корневых каналов;
- постановка постоянной пломбы.
В случае неэффективности данной схемы лечения доктор может ставить вопрос о лечении зуба так называемым ретроградным доступом. Этапы рентроградного лечения периодонтита:
- выполнение анестезии;
- создание доступа к корню через десну, раскрытие верхушки корня,
- промывание костной зоны вокруг корня воспаленного зуба;
- пломбирование корня через верхушечное отверстие.
Для обеспечения качественного лечения требуется оснащение клиники дентальным микроскопом, который позволяет изучить топографию корневых каналов и выполнить медикаментозную и механическую обработку, спасти зуб с таким серьёзным воспалением.
Осложнения хронического периодонтита и их последствия
Большая опасность хронического периодонтита кроется в его практически бессимптомном течении, когда пациент может даже не подозревать о проблеме с зубами. Однако при этом могут возникать и развиваться следующие осложнения хронического периодонтита:
- образование свищей, а также кист, которые являются очагом инфицирования других органов и систем организма вследствие распространения инфекции по кровеносным и лимфатическим сосудам, вызывая, в свою очередь, заболевания суставов, сердца, одонтогенный сепсис);
- патологические челюстные переломы вследствие ослабления и истончения кости (чаще нижней челюсти);
- гайморит (воспаление придаточной пазухи носа);
- остеомиелит (гнойное расплавление кости у ослабленных пациентов).
Профилактика периодонтита
В качестве профилактических мероприятий по предупреждению периодонтита можно рекомендовать:
- регулярный осмотр у стоматолога каждые полгода;
- своевременное и качественное лечение кариеса и пульпита;
- восстановление зубного ряда для уменьшения и правильного распределения нагрузки на другие зубы при жевании;
- проведение всех лечебно-профилактических процедур только в отлично зарекомендовавших себя стоматологических клиниках.
Вас беспокоят неприятные ощущения в зубах и деснах? Не имеет смысла терять драгоценное время, испытывая дискомфорт! Опытные доктора медицинского центра «Шифа» быстро и профессионально определят причину Вашего недомогания, а также помогут спасти зубы с хроническим воспалением.

Публикуем статью врача — стоматолога — терапевта, заведующей терапевтическим отделением клиники «Денталика», г. Санкт-Петербург, Натальи Львовны Майоровой
Диагноз «периодонтит» ставится при поражении околоверхушечных тканей корней зуба, что может быть вызвано инфекционным, токсическим, аллергическим или травматическими факторами. Нередко в развитии верхушечного периодонтита участвуют одновременно несколько перечисленных агентов.
Воздействие инфекции на околоверхушечные ткани связано с прогрессированием воспалительного процесса в пульпе и её деструкции (разложении).
Токсины, вызывающие верхушечный периодонтит — это, прежде всего микробные эндотоксины и токсические вещества, образующиеся в процессе распада тканей пульпы.
Причиной верхушечного периодонтита могут явиться и химические вещества, растворы и медикаменты, обычно не вызывающие повреждения околоверхушечных тканей или воспалительной реакции. Это происходит по причине особой чувствительности организма (сенсибилизации) или не совсем правильном использовании препаратов (превышение времени воздействия, вывод за верхушку корня при внутриканальном применении и т.д.).
Верхушечный периодонтит может быть вызван травмой. Острая травма связана с ударом, ушибом зуба, причем твёрдые ткани зуба при этом могут оказаться и не повреждёнными.
Травмирование околоверхушечных тканей возможно и при проталкивании за верхушечное отверстие корневой пломбы, штифта. Обычно острая травма приводит к развитию острого верхушечного периодонтита, а при уже сформировавшемся хроническом процессе — к его обострению. Микротравма верхушечного периодонтита может быть связана с пломбой, вкладкой или искусственной коронкой, образующей точку опережения смыкания остальных зубов, с некоторыми аномалиями положения зубов, а также с ортодонтическим лечением. Особое место в микротравматическом повреждении занимают некоторые привычки: перекусывать нитку, проволоку, кусать карандаш, ручку и т.п.
Таким образом, патологии периодонта по международной классификации делятся на:
- Острый апикальный периодонтит (бактериальной и небактериальной этиологии).
- Хронический апикальный периодонтит (протекает практически бессимптомно).
- Хронический гнойный апикальный периодонтит (наличие свищевого хода на слизистой около больного зуба).
- Острый апикальный абсцесс (присоединяется отёк и гиперемия (покраснение) мягких тканей).
Ощущения пациента и признаки заболевания зависят в основном от того, острый это или хронический периодонтит.
При остром верхушечном периодонтите появляются постоянные усиливающиеся боли пульсирующего характера, боли от малейшего прикосновения к зубу. Боли могут распространяться на всю половину лица. Десна и переходная складка могут быть гиперемированными, отёчными. Регионарные лимфатические узлы могут увеличиваться и быть болезненными при пальпации. Возможна асимметрия лица вследствие отёка. В тяжёлых случаях острого гнойного верхушечного периодонтита наблюдается выраженная общая реакция: головная боль, слабость, повышение температуры тела, нарушение сна. На этом этапе больной нуждается в неотложной помощи, при неоказании которой может развиться такое тяжелейшее осложнение, как флегмона. Лечение этого осложнения проводится в стационаре, на отделении хирургической стоматологии.
Хронические формы верхушечного периодонтита характеризуются весьма скудной симптоматикой. Больные жалуются на периодические боли или неприятные ощущения в области поражённого зуба («зуб не такой, как другие»). Может быть изменён цвет коронковой части зуба. Из анамнеза выясняется, что зуб болел в течение относительно длительного времени или был пролечен в прошлом. Часто отмечается характерный запах распада, а в десне может быть свищевой ход, либо нежные рубцы — следы свищей. При надавливании на десну вблизи свища, иногда появляется капля гноя. Перкуссия (постукивание по зубу) безболезненна или вызывает неприятные ощущения. Хронические формы периодонтита периодически обостряются, причиняя пациенту более неприятные ощущения, чем обычно. Многие отмечают усиление боли при приёме горячей пищи и, наоборот, — облегчение от холода. Клинически обострение хронического периодонтита соответствует картине при остром верхушечном периодонтите. Однако из анамнеза выясняется, что подобные явления (обострения) уже наблюдались ранее.
Рентгенологическая картина верхушечных периодонтитов может быть как с ярко выраженными формами деструкции костной ткани, так и с незначительным расширением периапикальной щели, с чёткими границами деструкции (гранулёма, киста), либо размытыми.
При несвоевременном лечении верхушечных периодонтитов могут развиваться такие осложнения, как гайморит, синусит (если воспаление на верхней челюсти), сдавление нижнечелюстного нерва. Иногда у пациентов постоянно держится субфебрильная температура тела (37 — 37,2), что свидетельствует о нахождении очага инфекции, который наносит вред всему организму.
Принципы лечения
При лечении верхушечных периодонтитов необходимо остановить воспалительный процесс в околоверхушечных тканях и не допустить его распространения, добиться восстановления костной ткани в очаге деструкции, обеспечить восстановление функций зуба и исключить возможность инфекционно-токсического и аллергического воздействия на организм. Нередко в первую очередь приходится устранять болевой синдром. Перечисленные требования выполнимы только при эндоканальном (внутриканальном) лечении верхушечного периодонтита. Для этого в нашей клинике «Денталика» используются современные инструменты — как ручные, так и машинные, для правильной механической обработки корневого канала, чтобы удалить распад пульпы и инфицированные ткани цемента корня, бактерии и продукты их обмена, повинные в возникновении периапикального воспаления. А также для придания каналу равномерное коническое расширение, для того чтобы медикаментозная обработка антисептическими растворами чётко проходила по всей длине корневого канала (вплоть до апекса — верхушки корня). Обязательно используется ультразвуковая обработка корневого канала, т.к. ультразвук усиливает действие ирригационных растворов (гипохлорит NA 3%; хлоргексидин 2%). Далее необходимо хорошо обтурировать (запломбировать) корневой канал, чтобы не было вторичного инфицирования. С этой же целью и для удобства при работе используется система изоляции операционного поля — коффердам. В зависимости от клинической картины, окончательная обтурация канала осуществляется либо в первое посещение, если лечение проходило не в период обострения, и врач уверен в качественной обработке корневого канала (но необходимо предупредить пациента о возможных осложнениях), либо лечение разбивается на два, а иногда и большее количество этапов. В первое посещение канал пломбируют препаратом с гидроксидом кальция (временная повязка на период между лечебными приёмами). Гидроксид кальция обладает следующими необходимыми для нас свойствами:
- Выраженный антибактериальный эффект.
- Рассасывающее действие на некротизированные ткани в корневом канале.
- Образование апикального твёрдотканного барьера.
Оптимальный срок нахождения лекарства в корневом канале 14-21 день. В следующее посещение при отсутствии жалоб со стороны пациента производится окончательная обтурация корневого канала гуттаперчей с силером (корневой пломбировочный материал).
В крайне редких случаях острого гнойного апикального воспаления приходится прибегать к разрезу слизистой, например при заблокированном канале, или ослабленном общем состоянии. Необходимость в прикрытии антибиотиками обычно не возникает, если удалось провести качественную внутриканальную обработку. Процент благоприятного исхода терапевтического лечения периапикальных воспалений очень высок (около 82% случаев первичного лечения, около 72% — вторичное лечение (см. статью «Вторичная эндодонтия»)).
Майорова Н.Л., врач-стоматолог СПб.,октябрь 2009г.
Уважаемые коллеги! При копировании информации размещение ссылки на сайт-источник http://www.dentalika.ru обязательно!
Врачи клиники
Познакомиться со всеми
Отзывы о нас
Оставить отзыв Ваше имя: Ваше email (не будет отображаться на сайте) : Ваш отзыв:
Проблема: в Семейный стоматологический центр «Диал-Дент» обратилась женщина для профилактического осмотра. По результатам рентгена зубов выявлен периодонтит в области жевательного зуба на нижней челюсти слева (воспаление наблюдается между корнями зуба).
Решение: проведена распломбировка каналов и лечение каналов зуба под микроскопом. После лечения периодонтита зуб восстановлен литой культевой штифтовой вкладкой и металлокерамической коронкой.
Диагностика хронического периодонтита
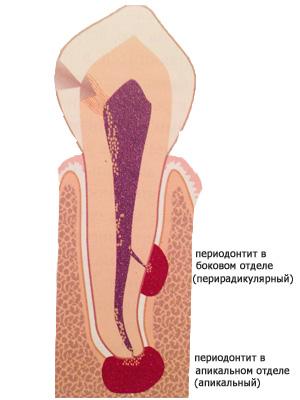
Хронический периодонтит – воспаление костной ткани у корня зуба – протекает без каких-либо симптомов. Внимательный стоматолог обратит внимание на ранее пролеченные каналы зубов, внимательно рассмотрит рентген зубов и расспросит пациента о его ощущениях, промелькнувшей когда-то боли в зубе или ноющем ощущении. Иногда пациенты отмечают, что болит зуб после пломбировки каналов, но со временем эта боль проходит, и к стоматологу пациент уже не обращается. Именно небольшая боль, которая когда-то была и затем прошла, должна насторожить стоматолога. Периодонтит переходит в хроническую форму и уже не дает болевых ощущений, а тем временем костная ткань вокруг корня зуба расплавляется и зуб уже не так прочно держится. В результате развития хронического периодонтита можно потерять не один зуб, так как процесс распространяется со временем и на соседние зубы. Если процесс воспаления в костной ткани расположен у верхушки корня, такой периодонтит называется апикальным. А если периодонтит развился сбоку от корня – он называется перирадикулярным.
Стоматолог-эндодонтист обратил внимание на жевательный зуб внизу слева, закрытый пломбой. Пациентка рассказала, что давно в этом зубе лечили каналы и несколько раз, после лечения, она чувствовала ноющую боль, но не придала этому значения, так как боль была не сильной и затем прошла. Врач назначил сделать прицельный рентген зуба.
На рентгене зубов явно видны проявления периодонтита в виде затемнения у корней зуба.
В данном случае у пациентки именно перирадикулярный периодонтит, между корнями зуба у боковых стенок корней. Причиной, скорее всего, послужила трещина корня зуба.
Лечение периодонтита
Стоматолог-эндодонтист предложил пациентке провести ревизию зуба с микроскопом по поводу вертикальной трещины корня зуба и перфорации. По результатам ревизии зуба могут быть возможны два варианта лечения периодонтита:
- Перелечивание всех 4-х каналов в проблемном зубе с помощью операционного микроскопа. Качественная пломбировка каналов зуба. Надежное восстановление зуба металлокерамической коронкой. Для укрепления зуба может понадобиться штифтовая культевая вкладка.
- Удаление проблемного зуба с последующей имплантацией (через некоторое время, после восстановления костной ткани) и протезированием металлокерамикой.
После проведенной диагностики с помощью стоматологического микроскопа, врачом было предложено сохранить зуб и провести лечение каналов зуба под микроскопом. Во многих клиниках зуб бы просто удалили, но использование в «Диал-Дент» стоматологического микроскопа и отличная подготовка стоматологов-эндодонтистов позволяют спасти зубы от удаления. Периодонтит лечение потребует два посещения с интервалом в 4 недели и последующее наблюдение через 6 месяцев. На время лечения зуб будет закрыт временной композитной коронкой.
Первое посещение
На первом посещении проведена распломбировка каналов зуба с использованием современных обезболивающих препаратов. Лечение каналов зуба заключается в антисептической обработке специальными растворами с дополнительным использованием ультразвука для более надежной стерилизации каналов.
Лечение проводилось с применением операционного микроскопа, дающего увеличение и подсветку рабочего поля. Такое лечение каналов зуба обеспечивает полное удаление вредной микрофлоры в канале, которая и вызывала воспаление, тем самым воспалительный процесс прекращается. После антисептической обработки проведена временная пломбировка каналов зуба гидроокисью кальция. Зуб закрыли временной композитной коронкой.
Второе посещение
Через четыре недели после контроля чистоты каналов с микроскопом проведена окончательная пломбировка каналов зуба с помощью материала AH+ и гуттаперчи. Это современный надежный метод пломбировки каналов, обеспечивающий их герметичность, то есть полную защиту от проникновения инфекции в каналы зуба. Зуб опять закрыт временной композитной коронкой. Теперь каналы чистые, источник воспаления устранен, но нужно дождаться восстановления костной ткани между корнями, чтобы провести окончательное протезирование зуба.
Протезирование металлокерамикой
Через 6 месяцев при посещении стоматолога проведен рентген зубов. Снимок показывает отсутствие признаков хронического периодонтита и полное заживление с образованием костной ткани между корнями. Периодонтит лечение закончено, можно восстанавливать зуб коронкой.
Восстановление депульпированного зуба должно быть надежным, чтобы предотвратить его раскол, поэтому решено восстановить зуб с помощью литой культевой штифтовой вкладки, и металлокерамической коронки. Вкладка служит основой для коронки, так как полость в зубе большая.
Другие примеры лечения каналов зубов под микроскопом, выполненного специалистами «Диал-Дент» смотрите тут.
Запись на консультацию по телефону +7-499-110-18-04 или через форму на сайте. Задать вопросы по лечению и протезированию зубов можно главному врачу клиники Цукору Сергею Владимировичу в Facebook.
Периодонтит — это воспалительный процесс инфекционного или неинфекционного происхождения в тканях периодонта, включающих цемент корня зуба, периодонтальную связку, костную ткань вокруг зуба.
Причины развития периодонтита: l. Травма зуба. 2. Неудачное лечение (не лечение) пульпита. 3. Повышенная нагрузка на зуб.
Результат повторного эндодонтического лечения зависит от:
- Размеров очага разрушения костной ткани.
- Состояния здоровья пациента.
- Состояния зуба в предшествующий лечению период.
- Выполнения рекомендаций врача.
В случае невозможности или неэффективности консервативного лечения, зуб подлежит хирургическому лечению.
Апикальный периодонтит ( Верхушечный периодонтит )
Апикальный периодонтит – это воспаление соединительнотканного комплекса, образующего зубодесневую связку (периодонт), локализующееся вокруг верхушки корня. В острой форме апикальный периодонтит проявляет себя болью и отеком в области поражения, реакцией на горячее, высокой температурой тела и общим недомоганием. Диагностируется апикальный периодонтит во время стоматологического осмотра на основании анамнеза, выявленных клинических проявлений и рентгенологического исследования. Лечение апикального периодонтита заключается в препарировании зуба, обработке каналов, применении противовоспалительных и антибактериальных препаратов, проведении физиотерапии и последующем пломбировании каналов и коронки зуба.
МКБ-10


Общие сведения
Апикальный (верхушечный) периодонтит – поражение тканей зубодесневой связки, при котором вокруг верхушки корня образуется очаг воспаления и происходит последующая постепенная деструкция периодонта. Это наиболее часто встречающаяся в терапевтической стоматологии форма периодонтита: ее диагностируют примерно у 30% пациентов в возрасте 21–60 лет. Чаще всего апикальный периодонтит является осложнением пульпита. Заболевание опасно своими последствиями – в случае отсутствия своевременного лечения апикальный периодонтит может переходить в хроническую форму, чреватую образованием гранулем, кист и свищей, а также осложняться периоститом, околочелюстным абсцессом, флегмоной, остеомиелитом челюсти и сепсисом. Развитие апикального периодонтита особенно опасно во время беременности.
Причины
На основании этиологического критерия выделяют три основных вида апикального периодонтита: инфекционный, медикаментозный и травматический. Нужно отметить, что периодонтиты травматической и медикаментозной этиологии довольно быстро переходят в инфекционную форму:
- Инфекционный периодонтит обычно является осложнением запущенного пульпита. При этом происходит гибель зубного нерва, вследствие чего патогенная микрофлора (чаще всего – стрептококки, стафилококки и анаэробные бактерии) распространяется в ткани периодонтальной связки через апикальное отверстие, формируя вокруг верхушки корня зуба очаг воспаления.
- Травматический периодонтитобычно становится следствием механических повреждений (травм зубов), в том числе – ушибов, микротравм, перелома зуба и т. п.
- Медикаментозный апикальный периодонтитобусловлен попаданием в ткани периодонта сильнодействующих препаратов или раздражающих веществ; наиболее часто возникает вследствие некорректного лечения пульпита.
Классификация
Инфекционная, травматическая, медикаментозная формы апикального периодонтита по пути проникновения инфекции относятся к интрадентальным. Существуют также экстрадентальные апикальные периодонтиты, развитие которых связано с переходом воспалительного процесса из окружающих зубы тканей, например, при гайморите или остеомиелите.
Широко распространена в настоящее время классификация по И.Г. Лукомскому, которая дифференцирует острые и хронические верхушечные периодонтиты по характеру патологического процесса и возможным осложнениям:
- Острый апикальный периодонтит по виду экссудации делится на серозный и гнойный, клиника которых сопровождается значительными болезненными проявлениями;
- Хронический апикальный периодонтит может быть гранулирующим, гранулематозным и фиброзным.

Симптомы
Острый апикальный периодонтит
Проявляет себя нарастающей ноющей болью в области поражения, усиливающейся от прикосновения. Пациенты отмечают чувство «выпирания» зуба из зубного ряда, болезненность реакции на температурные раздражители, особенно на горячее. Впоследствии боль значительно усиливается, становится пульсирующей, нередко иррадирует в близлежащие анатомические области, что говорит о перетекании патологического процесса в стадию гнойного воспаления. Наблюдается повышение подвижности больного зуба, отек тканей вокруг него и увеличение подчелюстных лимфатических узлов.
Ухудшается общее самочувствие, повышается температура тела (до 37–38 °C), нередко возникаете головная боль. Острая форма заболевания продолжается от 2–3 до 14 дней. При отсутствии адекватного лечения острый периодонтит может переходить в хроническую форму с образованием свища или кисты, а также осложняться более серьезными патологиями, например, околочелюстным абсцессом, флегмоной, остеомиелитом и др.
Хронический апикальный периодонтит
Может протекать практически бессимптомно, время от времени проявляя себя обострениями, сопровождающимися симптоматикой острой формы заболевания. Периоды ремиссии характеризуются незначительными болевыми ощущениями во время еды, появлением свищей на десне и неприятного запаха из полости рта. Хронический гранулирующий периодонтит проявляет себя непостоянными слабыми болями при надкусывании и чувством распирания. Этим признакам часто сопутствует формирование на десне свища с гнойным отделяемым, который через какое-то время исчезает.
В случае хронического гранулематозного периодонтита явные симптомы чаще всего отсутствуют, изредка возникают неприятные ощущения, но они незначительны. Если гранулема локализуется в области буккальных корней моляров и премоляров верхней челюсти, нередко наблюдается выбухание костной ткани в соответствии с проекцией верхушек корней. При отсутствии правильного лечения гранулема со временем переходит в кистогранулему или околокорневую кисту.
Хронический фиброзный периодонтит также не сопровождается явной симптоматикой: коронка зуба интактна, зондирование и перкуссия безболезненны, отсутствует реакция на изменения температуры. Характерно наличие глубокой кариозной полости, в которой зачастую находится некротизированная пульпа с гангренозным запахом.
Диагностика
Апикальный периодонтит диагностируется врачом-стоматологом на основании анамнеза, выявленных клинических проявлений заболевания и результатов рентгенологических исследований. Для точной диагностики проводится:
- Электроодонтометрия. С помощью ЭОД определяется степень поражения пульпы. Для острых форм периодонтита характерны показания ЭОД в интервале 180–200 мкА, для хронических – 100–160 мкА.
- Рентгенография зуба. В случае хронического гранулирующего периодонтита в апикальной области обнаруживается участок разрежения костной ткани с нечеткими границами размерами от 1 до 8 мм. Хронический гранулематозный периодонтит характеризуется ясно очерченными округлыми контурами области разрушения костной структуры вокруг верхушки корня зуба. Хронический фиброзный периодонтит на рентгенограмме проявляет себя расширенным периодонтальным пространством в апикальной области при отсутствии резорбции костной стенки альвеолы.
Дифференциальная диагностика
Острый апикальный периодонтит необходимо дифференцировать от похожих по симптоматике заболеваний:
- гнойного диффузного пульпита;
- острого верхнечелюстного синусита;
- околокорневой кисты;
- остеомиелита и периостита.

Лечение апикального периодонтита
Лечение любой формы апикального периодонтита проводится в несколько посещений и включает в себя три основных этапа:
- Механическую подготовку. На первом этапе под местной анестезией производится вскрытие пораженного зуба и очистка полости от остатков погибшей пульпы и кариозных тканей, после чего осуществляется обработка и расширение корневых каналов – создаются условия для оттока экссудата.
- Антисептическую обработку. Для дезинфекции каналов часто применяется ультразвуковая терапия. В дальнейшем в область корня зуба помещаются противовоспалительные и антибактериальные препараты в виде паст.
- Пломбирование каналов. Если воспалительный процесс в периодонте удалось купировать, на заключительном этапе лечения проводят тщательное пломбирование корневых каналов с последующим рентгенологическим контролем качества. При успешности манипуляций, лечение завершается установкой постоянной пломбы, а в случае сильного разрушения зуба его закрывают коронкой.
Комплексное лечение включает в себя также полоскания полости рта теплой минеральной водой и отварами лекарственных растений (ромашки, эвкалипта), прием сульфаниламидных препаратов, а при необходимости – антибиотиков широкого спектра действия (например, доксициклина или цефалексина). Широко применяются физиотерапевтические процедуры: УВЧ, инфракрасное лазерное воздействие, соллюкс и пр.
Вовремя проведенное лечение, как правило, демонстрирует свою эффективность – по статистике апикальный периодонтит полностью излечивается в 85% случаев. При вовлечении в воспалительный процесс костной ткани в результате неправильного или несвоевременного лечения терапевтическими методами зачастую добиться успеха в лечении не удается. В этой ситуации прибегают к хирургическому вмешательству – резекции верхушки корня или цистэктомии. Если все лечебные мероприятия оказываются безрезультатными, больной зуб удаляют.
Прогноз и профилактика
Своевременное обращение к стоматологу и вовремя начатое лечение острого апикального периодонтита, как правило, обеспечивают положительный прогноз и позволяют избежать перехода заболевания в хроническую форму, периостита, остеомиелита, абсцесса, флегмоны и сепсиса. Однако при запущенных формах хронических периодонтитов отсутствие адекватного лечения повышает риск осложнений: гранулем, кист и пр., которые часто приводят к необходимости удаления пораженного зуба.
Важнейшими мерами по профилактике апикального периодонтита являются простые правила гигиены, которые позволяют препятствовать возникновению заболеваний зубов, а также регулярное посещение стоматолога для проведения профилактического осмотра и своевременного лечения возникающих очагов кариеса. Кроме того, для предупреждения развития осложнений острого периодонтита следует как можно скорее обратиться к специалисту.
1. Клинические аспекты патогенеза апикальных периодонтитов/ С. В. Латышева, Т. В. Будевская, Л. Л. Александрова – 2009.
3. Эффективность комплексного лечения хронических апикальных периодонтитов/ О.Э. Турсуналиев, К.Б. Куттубаева, Н.Ю. Сушко// Вестник Казахского Национального медицинского университета. — 2015.
Периодонтит — симптомы и лечение
Что такое периодонтит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова Владимира Игоревича, стоматолога со стажем в 18 лет.
Над статьей доктора Козлова Владимира Игоревича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Периодонтит — это заболевание, вызванное бактериями, травмой или лекарственными препаратами, в результате которого происходит воспаление комплекса соединительной ткани (периодонта), расположенной между цементом зуба и зубной альвеолой. [9] [20]
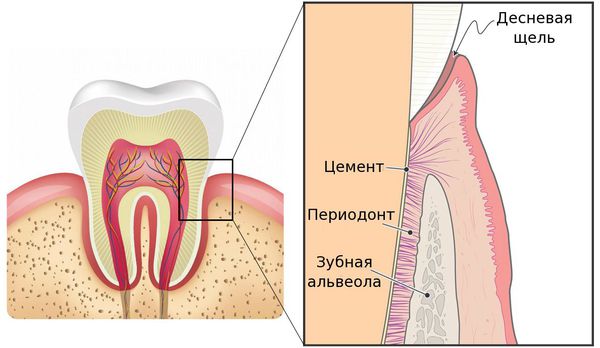
В общей структуре стоматологических заболеваний периодонтит встречается во всех возрастных группах пациентов и составляет 25–30% от общего числа обращений в стоматологические учреждения. [3]
В зависимости от причин возникновения выделяют три типа периодонтита:
- Травматический периодонтит — может развиться как при однократном сильном механическом воздействии (ушиб, удар, попадание косточки), так и при неоднократных небольших механических повреждениях (например, при постоянном откусывании нитей швеёй).
- Медикаментозный периодонтит — возникает в результате выхода сильнодействующих препаратов из корневого канала в ткани периодонта (например, когда в зубе было оставлено лекарство, а следующий приём состоялся позже, чем это было показано по инструкции безопасного периода нахождения препарата в канале). [11]
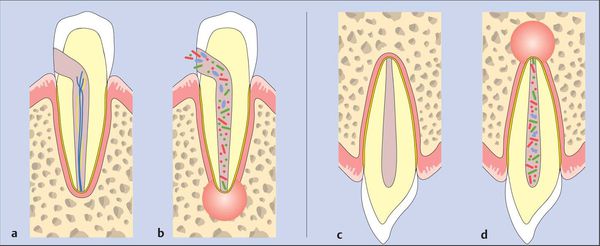
Пути инфицирования тканей периодонта:
- внутризубной — выход токсинов и бактерий через систему корневого канала после инфицирования пульпы и её некротизации в ткани периодонта;
- внезубной — переход воспаления из окружающих тканей (остеомиелит, остит, гайморит, пародонтит и т. д.).
Крайне редко возможно инфицирование тканей периодонта гематогенным (через кровь) и лимфогенными путями.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы периодонтита
Проявления заболевания напрямую зависят от его формы.
Хронические формы периодонтита в большинстве случаев протекают бессимптомно и выявляются во время рентгенологического исследования либо при обострении.
Признаки острого периодонтита и обострения его хронической формы:
- боль в зубе (причём чаще всего можно точно указать, какой именно зуб болит) — в начале заболевания боль слабо выраженная, ноющая, но позднее она становится более интенсивной, рвущей и пульсирующей;
- боль при жевании и прикосновении к зубу;
- чувство «выросшего зуба» — ощущение, что зуб стал длиннее других и первым смыкается с зубами-антагонистами;
- наличие большой кариозной полости в больном зубе или его предшествующее лечение по поводу глубокого кариеса или пульпита;
- иногда возникает отёк мягких тканей в области поражённого зуба — связано с выходом воспалительного экссудата (жидкости) из очага, находящегося в периодонте, в поднадкостничное пространство или мягкие ткани;
- открытие свищевого хода, чаще всего располагающегося на десне в проекции корня поражённого зуба (может возникнуть при обострении хронического периодонтита);
- отсутствие реакции больного зуба на холодное, горячее, сладкое или кислое;
- возможная подвижность зуба, связанная с инфильтрацией периодонта.
Патогенез периодонтита
Острый верхушечный периодонтит
После повреждения периодонта по одной из указанных выше причин возникает кратковременный интенсивный тканевый ответ. Этот процесс сопровождается клиническими симптомами острого периодонтита. [7]
Ответ ткани, как правило, ограничен периодонтальной связкой. Он приводит к типичным нервно-сосудистым реакциям воспаления, которые проявляются гиперемией (переполнением кровью), застоем сосудов, отёком периодонтальной связки и экстравазацией (вытеканием в ткани) нейтрофилов. Поскольку целостность кости, цемента и дентина ещё не нарушена, периапикальные изменения на этом этапе не обнаруживаются при рентгенологическом исследовании.
Если воспаление было вызвано неинфекционными раздражителями, то поражение может исчезнуть, а структура апикального периодонта восстанавливается. [13] [14]
Когда происходит инфицирование, нейтрофилы не только борются с микроорганизмами, но также выделяют лейкотриены и простагландины. Первые привлекают больше нейтрофилов и макрофагов в область поражения, а вторые активируют остеокласты — клетки, участвующие в разрушении костной ткани. Так, через несколько дней кость, окружающая периодонт, может резорбироваться (раствориться), тогда в области верхушки корня рентгенологически обнаруживается расширение периодонтальной щели. [15]
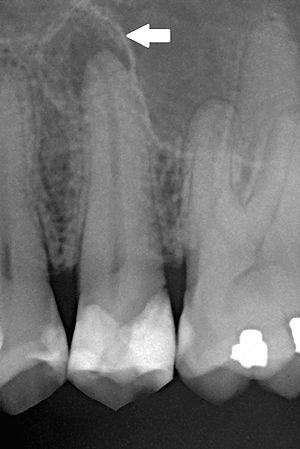
Нейтрофилы погибают в месте воспаления и высвобождают из своих гранул ферменты, которые вызывают разрушение внеклеточных матриксов и клеток. Такое «расщепление» тканей предотвращает распространение инфекции в другие части тела и обеспечивает пространство для проникновения защитных клеток.
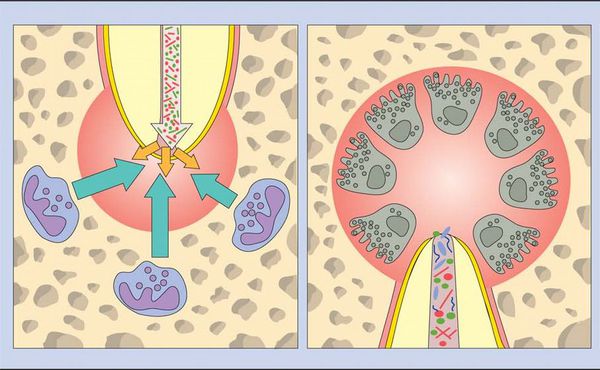
Во время острой фазы макрофаги также появляются в периодонте. Они продуцируют провоспалительные и хемотаксические (аллергические) цитокины. Эти молекулы усиливают местный сосудистый ответ, разрушение кости и деградацию внеклеточных матриц, а также могут заставить гепатоциты повысить выработку белков острой фазы.
Острый первичный периодонтит имеет несколько возможных исходов:
- самопроизвольное заживление;
- дальнейшее усиление и распространение в кости (альвеолярный абсцесс);
- выход наружу (образование свищей или синусового тракта);
- хронизация процесса. [19]
Хронический периодонтит
Длительное присутствие микробных раздражителей приводит к сдвигу в сторону макрофагов, лимфоцитов (Т-клеток) и плазматических клеток, которые инкапсулировуются в коллагеновой соединительной ткани.
Провоспалительные цитокины (клетки иммунной системы) являются мощными стимуляторами лимфоцитов. Активированные Т-клетки продуцируют множество цитокинов, которые снижают выработку провоспалительных цитокинов, что приводит к подавлению процесса разрушения кости. Напротив, полученные из Т-клеток цитокины могут одновременно усиливать выработку факторов роста соединительной ткани, что оказывает стимулирующее и пролиферативное воздействие на фибробласты и микроциркуляторное русло.
Возможность подавления деструктивного процесса объясняет отсутствие или замедленную резорбцию кости и восстановление коллагеновой соединительной ткани во время хронической фазы заболевания. Следовательно, хронические поражения могут оставаться бессимптомными в течение длительного времени без существенных изменений на рентгенограмме. [21]
Равновесие, существующее в периодонте, может быть нарушено одним или несколькими факторами, например, микроорганизмами, «размещёнными» внутри корневого канала. Они продвигаются в периодонт, и поражение самопроизвольно становится острым с повторным появлением симптомов.
В результате во время этих острых эпизодов микроорганизмы могут быть обнаружены в костной ткани, окружающей периодонт, с быстрым увеличением рентгенологических проявлений. Эта рентгенографическая картина обусловлена разрушением апикальной кости, которое происходит быстро во время острых фаз и относительно неактивно на протяжении хронического периода. Следовательно, прогрессирование заболевания не является непрерывным, а происходит прерывистыми скачками после периодов «стабильности».
Цитологические исследования показывают, что около 45% всех хронических периодонтитов эпителизированы. Когда эпителиальные клетки начинают разрастаться, они могут делать это во всех направлениях случайным образом, образуя неправильную эпителиальную массу, в которую попадают сосудистая и инфильтрированная соединительная ткань. При некоторых поражениях эпителий может врастать во вход корневого канала, образуя пломбоподобное уплотнение на апикальном отверстии.
Классификация и стадии развития периодонтита
Классификация периодонтитов главным образом отображает причину воспаления, и что именно происходит в тканях пародонта. Самой распространённой классификацией, используемой на практике, является классификация И.Г. Лукомского: [17]
- Острый верхушечный (апикальный) периодонтит:
- серозный;
- гнойный.
- Хронический верхушечный (апикальный) периодонтит:
- фиброзный;
- гранулирующий;
- гранулематозный.
- Обострение хронического периодонтита.
Также при постановке диагноза используется классификация по МКБ-10:
K04.4 Острый апикальный периодонтит пульпарного происхождения:
- острый апикальный периодонтит БДУ.
K04.5 Хронический апикальный периодонтит:
- апикальная или периапикальная гранулема;
- апикальный периодонтит БДУ.
K04.6 Периапикальный абсцесс с полостью:
- зубной (дентальный) абсцесс с полостью;
- дентоальвеолярный абсцесс с полостью.
K04.7 Периапикальный абсцесс без полости:
- зубной (дентальный) абсцесс БДУ;
- дентоальвеолярный абсцесс БДУ;
- периaпикальный абсцесс БДУ.
K04.8 Корневая киста:
- апикальная (периодонтальная) киста;
- периaпикaльная киста;
- остаточная корневая киста.
Осложнения периодонтита
Осложнения периодонтита зависят от причинного зуба, локализации воспалительного очага, формы и стадии заболевания. Условно можно разделить все осложнения на несколько групп. [8]
Осложнения, вызванные распространением инфекции из периодонтального очага:
- Одонтогенный периостит — распространение воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из периодонтального (одонтогенного) очага.
- Одонтогенный абсцесс — формирование ограниченного полостного гнойного очага, возникающего в результате гнойного расплавления подслизистой, подкожной, межмышечной, межфасциальной клетчатки, лимфоузлов, мышечной ткани или кости. Формирование абсцессов преимущественно происходит в околочелюстных мягких тканях.
- Одонтогенная флегмона — формирование разлитого гнойного воспаления клетчатки, расположенной под кожей, слизистой оболочкой, между мышцами и фасциями.
- Одонтогенный гайморит — формирование воспаления в гайморовой пазухе, вызванное распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный лимфаденит — формирование воспаления в регионарных лимфатических узлах, вызванного распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный остеомиелит — гнойное воспаление челюстной кости (одновременно всех её структурных компонентов) с развитием участков остеонекроза.
Осложнение, вызванное деструктивными изменениями в перерадикулярной кости:
- Вторичная адентия — потеря одного или нескольких зубов, причиной которой служит разрушение костной ткани, окружающей корень зуба, препятствующее дальнейшему функционированию такого зуба.
Осложнение, вызванное формированием свищевого хода:
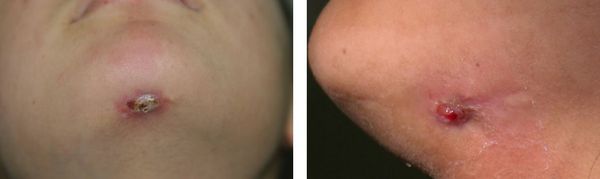
- Кожные свищи — образование свищевого хода, открывающегося на поверхность кожи.
Диагностика периодонтита
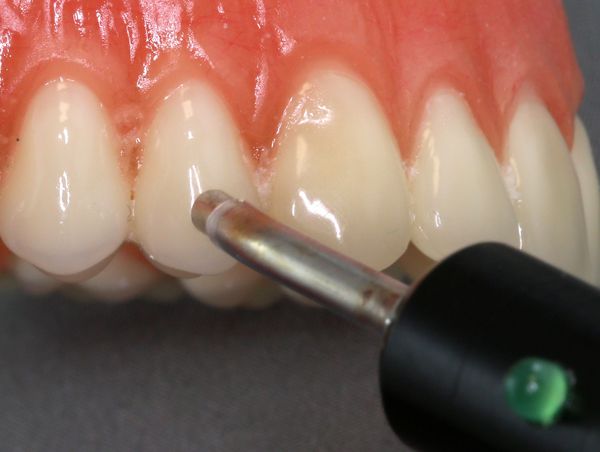
Диагностика периодонтита проводится на основании жалоб пациента, анамнеза заболевания, оценки общесоматического статуса, осмотра головы и шеи, полости рта, зуба, его перкуссии, зондирования и термопробы, электроодонтодиагностики (ЭОМ) и рентгенологического исследования. [10]
ЭОМ — это метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через неё электрического тока.
Диагностические признаки острого периодонтита:
- Анамнез заболевания: боли в зубе, возникавшие ранее, предшествующее лечение или травма зуба, наличие заболеваний пародонта.
- Общее состояние: редко встречаются признаки общей интоксикации организма (повышение температуры тела, слабость, потеря аппетита и т. д.).
- Осмотр головы и шеи: отсутствие асимметрии лица и шеи, цвет кожи не изменён, возможно увеличение местных лимфоузлов.
- Осмотр полости рта: патологических изменений нет, возможно наличие глубокого пародонтального кармана.
- Осмотр зуба: в зубе определяют наличие глубокой кариозной полости, обширной пломбы или ортопедической конструкции, однако бывают ситуации, когда зуб может быть и без всего перечисленного. Иногда возможно изменение цвета зуба в сторону серого оттенка. Возможна подвижность зуба.
- Зондирование и термопроба: манипуляции безболезненные, иногда при зондировании кариозной полости определяется безболезненная точка сообщения с полостью зуба.
- Перкуссия (постукивание по зубу в различных направлениях): возникают резко болезненные ощущения.
- Электроодонтодиагностика: 45-80 мкА.
- Рентгенография: визуализируется глубокая кариозная полость, соединяющаяся с полостью зуба или обширная пломба, ортопедическая конструкция, признаки ранее проведённого эндодонтического лечения или наличие пародонтального кармана. Изменения в периодонтальной щели или перерадикулярной кости не выявляются.
Диагностические признаки хронического периодонтита:
- Жалобы: отсутствуют, возможно наличие свищевого хода на коже или слизистой в полости рта (характерно только для гранулирующего периодонтита).
- Анамнез заболевания: боли в зубе, возникавшие ранее, предшествующее лечение или травма зуба, наличие заболеваний пародонта.
- Общее состояние: не страдает.
- Осмотр головы и шеи: асимметрии лица и шеи нет, цвет кожи не изменён, возможно наличие кожных свищевых ходов.
- Осмотр полости рта: патологических изменений нет, возможно наличие глубокого пародонтального кармана или свищевого хода на слизистой оболочки полости рта.
- Осмотр зуба: в зубе определяется наличие глубокой кариозной полости, обширной пломбы или ортопедической конструкции, однако бывают ситуации, когда всего этого может и не быть. Иногда возможно изменение цвета зуба в сторону серого оттенка. Зуб может быть подвижным.
- Зондирование и термопроба: безболезненные, иногда при зондировании кариозной полости определяется безболезненная точка сообщения с полостью зуба.
- Перкуссия: безболезненная.
- Электроодонтодиагностика: 45-80 мкА.
- Рентгенография: Глубокая кариозная полость, соединяющаяся с полостью зуба, обширная пломба, ортопедическая конструкция, признаки ранее проведённого эндодонтического лечения, или наличие пародонтального кармана. В зависимости от формы хронического периодонтита будет различная рентгенологическая картина:
- фиброзный периодонтит — расширение периодонтальной щели;
- гранулематозный периодонтит — деструкция костной ткани в области верхушки корня с чёткими контурами.
- гранулирующий периодонтит — деструкция костной ткани в области верхушки корня с нечёткими контурами.
Диагностические признаки обострения хронического периодонтита
Чаще всего клиническая картина соответствует острому периодонтиту, за исключением того, что всегда рентгенологически выявляются изменения в тканях периодонта, характерные для той или иной формы периодонтита. [12]
Лечение периодонтита
Лечение периодонтита направлено на устранение причин, механизмов и проявлений заболевания. Методы лечения бывают терапевтическими, хирургическими и комбинированными.
Терапевтическое лечение
Данный метод лечения нацелен на устранение патогенной микрофлоры, находящейся в эндодонте — комплексе поражённых тканей, включающем пульпу и дентин, которые связаны между собой морфологически и функционально. Поэтому иначе такое лечение называют эндодонтическим. [16]
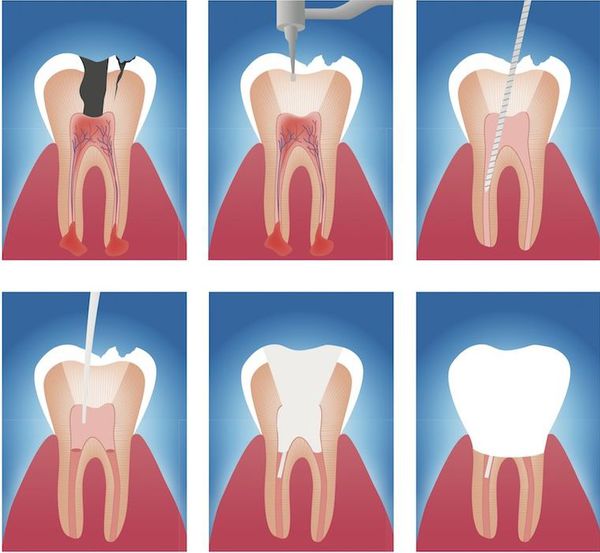
Этапы эндодонтического лечения:
- адекватное обезболивание;
- изоляция зуба или нескольких зубов, в которых будут проводится манипуляции, от полости рта;
- создание эндодонтического доступа (иссечение твёрдых тканей зуба или пломбировочного материала, закрывающих доступ в систему корневого канала;
- прохождение и определение длинны корневого канала (это длинна от устья до верхушки корня);
- создание корневого канала определённого диаметра и формы;
- введение в корневой канал лекарственных препаратов;
- пломбирование корневого канала;
- восстановление анатомии и функции зуба с помощью пломбировочного материала или ортопедической конструкции.
Хирургическое лечение
К оперативному лечению прибегают только в случаях неэффективности или невозможности терапевтического лечения.
К хирургическим методам лечения относятся:
- удаление части корня зуба (резекция) — позволяет сохранить зуб, даже если у верхушки корня присуствовала киста;
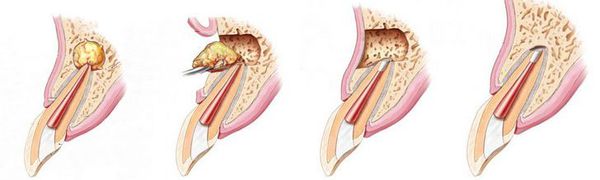
- удаление корня целиком;
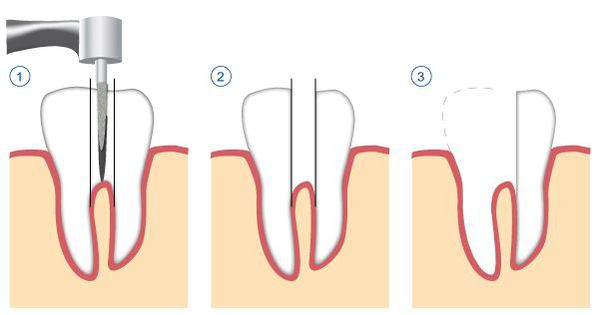
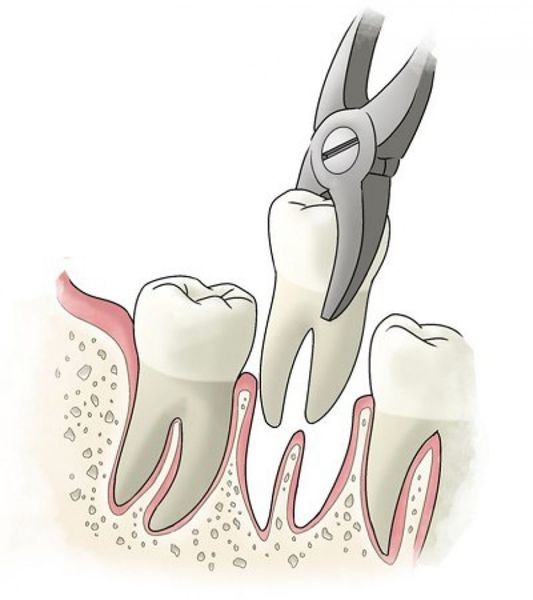
- удаление зуба целиком, с последующим замещением утраченного зуба.
Прогноз. Профилактика
Течение и прогноз периодонтита, безусловно, зависят от своевременности обращения к стоматологу и качества проведенного им лечения. При эффективном лечении каналов происходит восстановление участка разрушенной кости, и зуб сохраняет свои функциональные свойства. При несвоевременном обращении пациента или безуспешном лечении высока вероятность потери зуба, а осложнения хронического периодонтита могут представлять серьёзную угрозу здоровью и жизни.
Для профилактики периодонтита необходимо тщательно ухаживать за полостью рта, регулярно проводить осмотры у врача-стоматолога и своевременно лечить одонтогенные очаги инфекции, такие как кариес и пульпит. [2] [5] [6]
Источник https://paracels66.ru/info/interesnoe/pamyatka-posle-lecheniya-periodontita
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_stomatology/apical-periodontitis
Источник https://probolezny.ru/periodontit/