Лечение пульпита – профессионально, эффективно, безопасно
Как правило, мы не задумываемся о том факте, что внутри каждого зуба проходят нервные окончания и кровеносные сосуды. Однако острое воспаление способно напомнить об этом в любой момент. Пульпит — патология, с которой хотя бы раз в жизни сталкиваются все. Хорошая новость состоит в том, что современная стоматология имеет проверенные методы лечения, которые способны решить проблему быстро и эффективно. Но может быть, все не так страшно и боль можно просто перетерпеть? Ведь порой так не хочется идти на прием к стоматологу! Давайте разберемся, какие процессы происходят внутри зуба при пульпите и почему визит к врачу не стоит откладывать.
Общая характеристика заболевания
Пульпит — это воспаление зубного нерва (пульпы), который находится в зубной полости и каналах корней зуба. Пульпа крайне чувствительна, и если зуб глубоко поврежден кариесом, в нем есть трещина или из него выпала пломба, то вероятность развития пульпита довольно велика. Воспаление может также возникнуть в ходе лечения или подготовки к стоматологическим операциям, если врач будет недостаточно аккуратен. В редких случаях провоцирующим фактором становится перенесенное инфекционное заболевание.
Боль может возникнуть при воздействии на зуб холода или тепла, кислой пищи, алкоголя, сахара. Если сразу обратиться к врачу, воспаление можно подавить. Однако больные часто стараются сбить боль анальгетиками, теряя драгоценное время. В результате поражение нерва становится необратимым и пульпу требуется удалять. Опасность пульпита состоит в том, что без лечения воспаление может распространиться на зубной корень, что повышает риск потери зуба. Иногда боль проходит самопроизвольно, но это не показатель выздоровления. Такая ситуация может говорить о том, что нерв необратимо поврежден вредоносными бактериями и в полости зуба начинает образовываться гнойная масса. Последняя при попадании в основание корня зуба может вызвать флюс — гнойное поражение челюсти.
Если воспалительный процесс доставляет вам неприятные ощущения уже долго, не следует тянуть с походом к врачу: вовремя удаленный нерв поможет избежать осложнений. Конечно, существует психологический фактор: многие пациенты не любят походов к стоматологу, боятся боли, не хотят тратить время и деньги. Здесь важно принять здравое решение, чтобы не усугублять ситуацию, тем более что современная стоматология доступна и практически безболезненна.
Как лечат пульпит: современные подходы и методы
Лечение пульпита заключается в устранении воспаления. Это можно сделать двумя способами: либо проведя в отношении пульпы оздоровительные и восстановительные процедуры, либо полностью ее удалив. Выбор врача будет зависеть от состояния пульпы и стадии воспаления.
Консервативное лечение пульпита (биологический метод)
Если сразу после возникновения острой боли пациент обратится к врачу, есть возможность купировать воспаление, сохранив нерв. Пульпу обнажают, обрабатывают антибактериальным препаратом, сверху накладывают микроповязку с гидроксидом кальция и закрывают отверстие временной пломбой. Через несколько дней делают рентген, оценивают состояние пульпы и, если воспаление прекратилось, ставят постоянную пломбу. Необходимо иметь в виду, что этот метод не всегда применим и требует высокой квалификации врача, поэтому консервативное лечение вам предложат не в каждой стоматологической клинике.
Хирургическое лечение пульпита
Традиционный метод, имеющий разные варианты реализации в зависимости от конкретного случая и возраста пациента. Состоит в полном или частичном извлечении пульпы из полости зуба.
• Экстирпация. Применяется в подавляющем большинстве случаев. Представляет собой полное удаление пульпы.
- Витальная. Под анестезией извлекается живая ткань пульпы. Сначала удаляется пораженная кариесом зубная ткань, проводится обработка антисептиком, затем извлекается инфицированный нерв и полость пломбируется. Для процедуры достаточно одного посещения стоматолога, она универсальна для любых форм пульпита, но неприменима для пациентов с аллергией на анестетики.
- Девитальная. Если невозможно провести витальную экстирпацию, на пульпу воздействуют пастообразными токсичными веществами (например, мышьяком), чтобы потом ее можно было безболезненно извлечь. Пасту закладывают на 24–48 часов, если пациент может прийти на повторный прием достаточно быстро, или на срок до 14-ти дней — в этом случае используются мягко действующие составы. Полость закрывают временной пломбой до следующей процедуры. На втором приеме врач извлекает отмершую пульпу, прочищает каналы и ставит постоянную пломбу. При гнойном пульпите или некрозе тканей метод не применяется.
• Ампутация. В этом случае удаляется только коронковая часть пульпы, корневая остается на месте. Для зубов с одним корнем ампутация не подходит, так как в этом случае практически невозможно выделить отдельные элементы пульпы. Ампутацию обычно назначают при остром пульпите или случайном механическом повреждении зуба.
- Витальная. Необходимую часть нерва ампутируют под анестезией в рамках одного приема. Метод показан пациентам в возрасте до 45-ти лет при здоровом пародонте.
- Девитальная. После воздействия на пульпу токсичной пастой омертвевший участок удаляют, а здоровый — намеренно мумифицируют, например, антисептической пастой на основе окиси цинка-эвгенола, чтобы инфекция не могла повторно развиться. Девитальную ампутацию применяют в сложных случаях, когда невозможно добраться до нужного участка пульпы. Современный арсенал стоматологов включает в себя гибкие никелевые и титановые инструменты. С их помощью можно обрабатывать даже самые искривленные каналы, что позволяет отказаться от сложных методик.
Использование мышьяка для лечения пульпита было предложено только в конце ХIX века. До этого воспаленную пульпу разрушали с помощью горячего масла или выжигали раскаленным железом. Этими методами пользовались еще древнегреческие и древнеегипетские стоматологи.
Стадии лечения пульпита
Остановимся подробнее на методе экстирпации — как самом распространенном и длительном. Процедура требует двух–трех визитов к врачу в зависимости от количества корней больного зуба.
- Удаление ткани, пораженной кариесом. Зуб очищают, вскрывают и обнажают пульповую камеру. При девитальном варианте лечения в полость зуба закладывают мышьяк, ставят временную пломбу и назначают дату следующего приема. Если пульпу можно удалить сразу, лечение начинается со следующего этапа.
- Удаление пульпы. Используется специальный пульпэкстрактор.
- Рентген. Снимок необходим, чтобы определить длину и форму каналов.
- Чистка каналов и зуба в целом. Этот этап необходим, чтобы исключить новое воспаление.
- Установка пломбы.Сначала пломбируются каналы, затем — коронковая часть.
Последний этап может быть реализован за два посещения. В отдельных случаях назначается лекарственная противовоспалительная терапия.
После установки пломбы возможна так называемая постпломбировочная боль при надкусывании. Она считается вариантом нормы, если только не длится больше недели. Некоторые стоматологи считают ее недопустимой. В любом случае, она не должна быть сильной. Если вы испытываете серьезный дискомфорт, стоит дополнительно проконсультироваться с врачом.
Особенности лечения разных форм поражения зубного нерва
В современной классификации пульпит подразделяют на острый и хронический. В каждой из двух форм легко выделить характерные стадии.
• Острый пульпит. Одно из самых распространенных осложнений глубокого кариеса. Проявляется сильной болью, которая может усиливаться при давлении на зуб, воздействии тепла или холода, кислой или острой пищи. Приступы боли чаще возникают ночью. У детей в силу особенностей строения челюсти острый пульпит практически не встречается, во взрослом возрасте ему подвержены в равной степени мужчины и женщины. Заболевание проходит в две стадии, после чего, в отсутствии лечения, перетекает в хроническую форму.
- Очаговая. Начальная стадия, длится до 2-х дней. Воспалительный очаг находится близко к кариозной полости. Боль носит резкий, «стреляющий», характер, приступы длятся по 10–30 минут с перерывами на несколько часов. На данной стадии несложно определить больной зуб, так как боль точечная.
- Диффузная. Вторая стадия, наступающая при поражении коронковой и корневой частей пульпы. Боль рассеянная, отдающая в разные участки челюсти, височную и затылочную часть головы, скулы. Приступы длиннее, а паузы между ними составляют всего 30–40 минут. Острый диффузный пульпит длится не более 2-х недель. Если за это время пациент не обратился к врачу, болезнь становится хронической.
•Хронический пульпит. Может длиться, не слишком беспокоя больного, до нескольких лет. Зубная боль существенно притупляется, к ней можно привыкнуть, хотя жевание затруднено, а при внешних воздействиях болевые ощущения усиливаются. Периодически возможны обострения. Метод лечения зависит от вида хронического пульпита.
- Фиброзный. Характеризуется наличием глубокой кариозной полости, которая не всегда достигает пульповой камеры. Боль слабая, усиливается только при надавливании на зуб, время от времени появляется кровь.
- Гангренозный. Если к фиброзному пульпиту присоединяется инфекция, пульпа атрофируется, становится грязно-серой, боль усиливается, кариозная полость расширяется. Появляется запах изо рта.
- Гипертрофический. Характеризуется слиянием кариозной полости с полостью зуба и образованием полипа из грануляционной ткани, который кровоточит и болит при нажатии. Но болевых ощущений обычно нет.
- Обострение хронического пульпита. Одновременное проявление признаков острого и хронического пульпита. Больной испытывает приступы резкой боли, усиливающейся при надавливании на зуб. Возможно разрушение костной ткани, заражение периодонта.
Чаще всего к стоматологам обращаются пациенты с фиброзным хроническим пульпитом. Реже встречается гангренозный, на последнем месте — гипертрофический. Если пульпит успел перейти в хроническую форму, в 90% случаев требуется хирургическое лечение. Острые формы поддаются и консервативной терапии. В любом случае вам потребуется надежная клиника, где не только квалифицированно проведут процедуру восстановления или удаления пульпы, но и поставят качественную постоянную пломбу. Выпадение пломбы может спровоцировать повреждение и пульпит соседних зубов.
Вся информация, касающаяся медицины и здоровья, приведена исключительно в ознакомительных целях и не является поводом для самодиагностики и самолечения.
- Главная
- Статьи
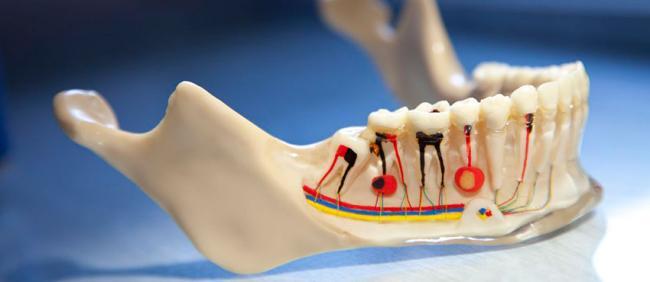
Очень многие в нашей стране придерживаются мнения, что если зуб не болит, то лечить его не нужно. Поэтому пульпит – одна из наиболее распространенных зубных болезней. Ведь пульпа в зубе воспаляется только тогда, когда до нее добирается кариес, а кариес может развиваться в течение долгих месяцев. И за это время мало кому в голову приходит, что хорошо бы его вылечить.
Если бы пульпит не сопровождался сильной болью, то многие бы игнорировали и это заболевание. Но все же именно боль, как правило, заставляет людей идти к врачу. Причем, обычно не сразу, а спустя несколько дней, когда болевые ощущения становятся невыносимыми.
Симптомы пульпита
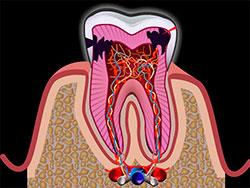
Пульпит – это воспаление пульпы (внутренних тканей зуба, включая нерв и сосуды, обеспечивающие обмен веществ). Развивается это заболевание, когда внутрь зуба попадает инфекция. Основные симптомы заболевания:
- пульсирующая зубная боль;
- повышенная чувствительность зуба к кислому и горячему;
- боль долго не проходит после устранения раздражителя;
- боль «отдает» в затылок, висок, ухо или другую часть челюсти.
Если проигнорировать эти симптомы, то заражение может с пульпы перейти на челюсть, и появится флюс (отек мягких тканей вокруг воспаления). Если врач-диагност определил пульпит, то лечение нужно начинать незамедлительно.
Методы лечения пульпита можно поделить на две категории:
- сохранение живого нерва;
- полное удаление пульпы.
Сохранение нерва при пульпите
Это современный биологический метод лечения пульпита, но его применение сопряжено с большим количеством трудностей. Сохранить нерв можно только на самой ранней стадии пульпита, когда инфекция не проникла глубоко в зуб. В стоматологической практике этот метод применяется ограниченно, как правило, врачи предпочитают не рисковать и удалять пульпу.
Удаление нерва при пульпите
В свою очередь, хирургические методы лечения пульпита делятся на две группы: частичное (витальное) и полное удаление.
Частичное удаление тоже связано с определенными проблемами. Во-первых, больной зуб не должен быть сильно разрушен, пациент должен быть младше 45 лет.
Наиболее часто в практике применяется метод с полным удалением пульпы и пломбирование зубных каналов.
Как проходит лечение пульпита
Стандартный метод лечение пульпита требует от одного до трех посещений стоматолога. На первом приеме врач раскрывает зубные каналы и ставит пасту для умерщвления нерва. Поверх нее устанавливается временная пломба.
Второе посещение возможно через неделю после первого. Временная пломба удаляется, каналы очищаются от остатков пульпы. Во время сеанса может быть сделан рентгеновский снимок, чтобы определить, полностью ли удалены из зуба все мягкие ткани.
Во время третьего приема зуб пломбируется и шлифуется.
Иногда некоторые этапы возможно совместить, в таком случае можно сократить количество визитов к врачу.
Нередко бывает такая ситуация, при которой кариес слишком сильно разрушил зуб, и во время лечения приходится удалить значительную его часть. В таких случаях зуб лучше восстанавливать ортопедической конструкцией – коронкой.
После лечения пульпита необходимо порядка двух часов воздерживаться от употребления твердой пищи. Если лечение прошло грамотно, то зуб не должен беспокоить вас в течение всей жизни.
В стоматологической клинике «Медицентр» применяются все современные методы лечения пульпита: биологический, витальный, девитальный. При необходимости проводим эстетическую реконструкцию зуба коронкой. Лечение проходит без боли и требует 1-2 приема у стоматолога.
Наша стоматология в Санкт-Петербурге
Стоматология Медицентр Коломяжский проспект 26 Приморский район
- Пионерская
- Удельная
- Комендантский
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Записаться на прием
Что такое пульпит?
Пульпит – это воспаление пульпы – нервно сосудистого пучка, который находится внутри зуба и питает его.
Почему может начаться пульпит?
- Самой распространенной причиной пульпита является невылеченный вовремя кариес. Кариозный процесс усугубляется, кариозная полость углубляется, в конце концов разрушается пульповая камера, в которой заключен «нерв». Бактерии из кариозной полости попадают внутрь и инфицируют пульпу – начинается воспаление.
Также причиной возникновения воспаления пульпы могут быть:
- Механическое повреждения пульпы, как последствие травмы.
- Осложнение после неаккуратного препарирования зуба в ходе различных стоматологических манипуляций.
Чем опасен пульпит?
Запущенный пульпит является достаточно частой причиной потери зуба, а также:
- Периодонтита – воспаление околокорневых тканей зуба, его связки.
- Гнойных осложнений – флюса, флегмоны, абсцесса.
- Образования кист и гранулем.
- Сепсиса (заражения крови).
Про сильные зубные боли и снижение качества жизни пациента не стоит даже и говорить.
Формы пульпита и их симптомы.
Симптомы пульпита противоречивы и зависят от формы, в которой проявляется это заболевание.
Различают 2 основные формы пульпита:
Симптомы острого пульпита:
- Приступы острой, пульсирующей боли, которые начинаются внезапно и самопроизвольно, чаще в ночное время суток. По мере развития болезни, светлые промежутки между приступами становятся все меньше, а боль – все сильнее.
- Боль отдает в ухо, шею, лицо, больной не может сказать, какой именно зуб болит.
- В промежутке между приступами, боль могут спровоцировать перепады температур – резкая реакция на горячее и теплое, от холодного наступает временное облегчение.
- В отличие от кариеса, при пульпите боль не проходит после устранения раздражителя и продолжается еще до 15 минут.
Это острое состояние, которое нужно лечить не откладывая, т.к. возможны гнойные осложнения.
Если острый пульпит не лечить, воспалительный процесс постепенно стихает и переходит в хроническую форму.
Симптомы хронического пульпита:
- Боли невыраженные, ноющие, их провоцирует перепад температур.
- Возможно, вообще, отсутствие болей.
Периодически хронический пульпит обостряется, и тогда для него характерны симптомы острого пульпита. Как осложнение такого состояния на корнях зуба часто образовываются кисты и гранулемы.
Больно ли лечить пульпит?
Лечение пульпита, особенного острого, требует качественного обезболивания. Применяют местную анестезию, после лечения назначают обезболивающие препараты.
Как лечат пульпит?
Пульпит лечит опытный стоматолог-терапевт, который специализируется на эндодонтическом лечении (лечении каналов зуба). Лечение направлено на быстрое купирование болевого синдрома, устранения воспаления в пульпе или ее удаление.
При лечении пульпита очень важно соблюдение абсолютной СТЕРИЛЬНОСТИ при работе с корневыми каналами. Достигается это только при использовании коффердама – специального латексного платка, которым закрывается полость рта пациента.
Перед началом лечения необходимо пройти рентгенологическое исследование для определения состояния и длины зубных каналов.
Существует несколько способов лечения пульпита – консервативный, хирургический с частичным удалением пульпы (ампутационный) и хирургический с полным удалением пульпы (депульпирование).
Какой из них выберет врач зависит:
- От формы заболевания.
- Стадии развития воспалительного процесса, на которой пациент обратился за помощью.
- Возраста пациента.
- Состояния зуба и его корневых каналов.
I Нехирургический консервативный способ лечения пульпита – используется крайне редко, только по показаниям.
Консервативный метод применяется при:
- Лечении хронического пульпита.
- В случае травмы зуба со вскрытием пульповой камеры.
- При случайном незначительном вскрытии пульповой камеры в процессе лечения глубокого кариеса.
- Незначительном воспаление пульпы.
- В молодом возрасте до 30 лет.
В этом случае пульпа промывается дезинфицирующими растворами, полость зуба очищается, а на ее дно укладывается специальная кальцийсодержащая лечебная прокладка, которая укрепляет стенки пульповой камеры. Далее полость зуба пломбируется.
Чаще этот метод применяют у молодых пациентов, т.к. пульпа очень хорошо регенерирует до 25 лет.
II Хирургические способы лечения пульпита:
- Метод лечения пульпита с сохранением живой пульпы (ампутационный) заключается в том, что удаляется только коронковая часть пораженной пульпы, поэтому зуб сохраняется живым, получая питание через корневую часть сосудистого пучка. Далее полость промывают, в зуб закладывают лечебные препараты, и ставят временную пломбу. После полного купирования воспаления пломбу заменяют на постоянную.
Такой метод применяется при
- Лечении пульпита молочных зубов
- Лечении пульпита у подростков, когда постоянный зуб еще полностью не сформировал свои корни.
К сожалению, пациентов, обратившихся за помощью в начальной стадии пульпита, когда можно сохранить зуб «живым», очень мало. В основном, большинство из нас пропускает первые симптомы, и стоматологи вынуждены бороться с последствиями запущенной болезни, когда пациент терпел боли несколько дней, а то и недель. В таком состоянии ампутационный метод лечения уже не поможет.
- Депульпирование – полное удаление пульпы из корней зуба, с последующей очисткой каналов по специальной методике и их пломбированием. Применяется для лечения острой формы пульпита. Также полное удаление пульпы показано, как предварительный этап при подготовке зубов к протезированию некоторыми видами коронок.
После лечения пульпита пациенту обязательно нужно пройти повторное ренгенологическое исследование для контроля качества пломбирования каналов.
Осложнения после лечения пульпита
Несильная тупая боль после лечения пульпита не является осложнением – это нормально. Она проходит в течение нескольких дней. Но, если зуб болит сильно, боль нарастает со временем, это значит, что лечение пульпита было выполнено некачественно и вам нужно срочно обратиться к стоматологу.
Что может вызвать осложнения после лечения пульпита?
- Недопломбированные каналы. Если в канале остались пустоты, они вызовут воспаление периодонта (периодонтит).
- Внесение инфекции при несоблюдении стерильности также вызывает периодонтит.
- Облом инструмента в корневом канале.
- Перфорация (прободение) корневого канала.
Профилактика пульпита
Пульпит является следствием запущенного кариеса, поэтому основная профилактика пульпита – это своевременное лечение кариеса.
Регулярные профилактические посещения стоматолога с целью выявления скрытого кариеса и прохождение профгигиены полости рта раз в 6 месяцев тоже помогут избежать заболевания.
Диагностику скрытого кариеса очень удобно делать в нашей клинике без использования рентгена при помощи аппарата «ДИАГНОКАМ».
Примеры лечения пульпита у наших пациентов
Опытные сертифицированные для проведения эндодонтического лечения стоматологи
гарантируют квалифицированную помощь нашим пациентам. Командный подход и консилиумы со стоматологами-хирургами и ортопедами дают уверенность в эффективности самого сложного лечения.
Мы гарантируем соблюдение всех правил асептики и антисептики.
Все хирургические манипуляции проводятся в специально оборудованном хирургическом кабинете, а оборудование и инструментарий проходят обработку и стерилизацию согласно всем государственным медицинским нормативам.
Удобная быстрая диагностика в одном месте.
Наша клиника оснащена всем необходимым диагностическим оборудованием, включая аппарат «Диагнокам» для цифровой диагностики скрытого кариеса. Диагностика «Диагнокамом» бесплатна для наших пациентов.
Честная и открытая цена на все лечение.
Полную стоимость любого лечения наши пациенты узнают заранее до его начала. Мы фиксируем цену в договоре и она не меняется в процессе лечения.
Лечение пульпита от 10100 руб. РАЗВЕЯТЬ ВСЕ СТРАХИ И МИФЫ О ЛЕЧЕНИИ ПУЛЬПИТА ТЕПЕРЬ ПРОСТО КАК 1-2-3 Пульпит можно вылечить в домашних условиях.
Это – самое вредное утверждение, которое приводит пациентов к сложным осложнениям. Народными средствами – чесноком, коньяком, уксусом – пульпит не лечится. Кроме зубной боли, можно заполучить еще и боль от химического ожога пульпы и слизистой полости рта – такие случаи совсем не редкость в нашей практике.
Пульпит можно перетерпеть? Да, наверное, можно, яркие симптомы пульпита через какое-то время, если не началось гнойное осложнение стихнут. Это совсем не значит, что пульпит прошел – просто он перешел в хроническую форму, и теперь будет тихо разрушать зуб, провоцировать осложнения и, время от времени, обостряться. Как долго все это протянется? До удаления зуба – и это в лучшем случае, без шуток.
Не нужно идти к врачу лечить острый пульпит – это очень больно. Нужно попить обезболивающие таблетки и боль пройдет.
Не менее опасная вариация на тему первого мифа. Сейчас мы выпьем таблеточку, потом еще одну, а там и боль пройдет… Возможно и пройдет… А, вот, хронический пульпит останется. И теперь смотрим миф первый.
С временной пломбой и лекарством в зубе можно ходить пока она не выпадет.
Ходить с временной пломбой «до победного» – еще одна плохая идея несознательных пациентов. Такая пломба не предназначена для длительного «ношения», через непродолжительное время она отстает от стенок зуба, нарушается герметичность. Что после этого случится?
Во-первых, лекарство, которое в зуб положил врач, совсем несъедобно. Таким образом, такая временная пломба начинает вас тихо травить.
Во-вторых, под негерметичную пломбу «заползают» и бактерии, и частички пищи – под ней опять начинается процесс гниения. Когда пациент, наконец-то, вынуждено приходит к стоматологу, ему приходится начинать весь процесс лечения заново.
Поэтому, уважаемые пациенты, просьба точно соблюдать график назначенных приемов у вашего лечащего стоматолога, в крайнем случае, прием можно перенести на несколько дней.
Одна из самых сильных, мучительных болей – зубная. Возникает по разным причинам: при кариесе, инфицировании, потере зубного наполнения, воспалительном процессе, пародонтозе. Помимо сильной болезненности может отмечаться отечность щеки, десен, челюсти. Несвоевременное обращение к стоматологу нередко приводит к развитию флегмон и потере зубов. Антибиотики в стоматологии с широким спектром действия используются часто. Препараты позволяют избавиться от флюса, воспалительного процесса, боли. Средства подбираются индивидуально и принимаются с учетом рекомендации врача. Зубной антибиотик во взрослой и детской стоматологии – особенности Антибактериальные средства хорошо себя зарекомендовали в лечении различных заболеваний, вызываемых инфекциями и патогенными микробами. Их используют для устранения воспалительно-инфекционного процесса в ротовой полости и челюстно-лицевом отделе, а также для подавления патогенной микрофлоры. Такая группа лекарственных препаратов применяется в терапии хронической и острой патологии (имплантации, хирургии, пародонтологии, стоматологии). Стоматологический антибиотик назначают при таких осложнениях и инфекциях: абсцессе зуба – воспалительном процессе корней с обильным скоплением гноя; различных воспалительно-гнойных процессах; периодонтите – воспаление соединительных тканей (периодонт); пульпите – симптоме запущенного кариеса, который часто приводит к разрушения твердой ткани; перед хирургическим вмешательством – для профилактики воспалительных процессов и осложнений; флюсе – заболевании десен. В некоторых случаях препарат назначается после удаления зуба и для профилактики стоматологического заболевания. Действие препаратов различное. Использование: для нарушения образований опорных полимеров клеточных стенок, блокировки действий ферментов микроорганизмов, накопления в костных тканях. Антибиотикотерапия хорошо себя зарекомендовала и в детской стоматологии. Препараты при воспалении десен и зубов Антибактериальные препараты эффективны при воспалительных процессах корней зуба и флюсе. Это гнойные заболевания в поднауостничной или поддесневой части. Проявляются в виде гнойных мешочков на деснах. Неправильное и несвоевременное лечение приводит к операционному вмешательству. Основные причины появления: челюстная травма; осложнение после неграмотного лечения пульпита и удаления зуба; последствие перенесения ОРВИ, гриппа; механические повреждения десневых тканей; запущенные формы кариеса; воспаление десневых карманов; переохлаждение. Флюсы бывают разных видов: оссифицирующие, обыкновенные, серозно-альбумиозные, гнойные, фиброзные. Проявляются такими симптомами, как общая слабость, лихорадка, сильная зубная боль, отдающая в висок, отечность, патологические подвижности зубов, увеличение лимфатических узлов на шее, покраснение в области локализации. Антибиотик при зубной боли, развившейся вследствие флюса, помогает на начальной стадии заболевания. Препараты устраняют симптомы. Дополнительно назначаются витаминно-минеральные комплексы для укрепления иммунитета. Операция назначается в запущенных случаях. Гнойник вскрывается под местным наркозом, проводится очищение, ставится дренаж для выхода остаточных гнойных масс. После хирургического вмешательства пациенту придется принимать антибактериальные препараты, назначенные стоматологом. Терапевтическое лечение антибиотиками имеет накопительный эффект, поэтому важно соблюдать дозировку и не прекращать прием раньше времени. Выбор средств зависит от причины образования воспаления, возраста пациента, особенностей протекания заболевания и степени его запущенности. Можно использовать такие препараты, как Амоксиклав, Линкомицин, Азитромицин, Цитролет, Клиндамицин, Трихопол, Бисептол. Средства назначают с учетом противопоказаний и индивидуальной переносимости. Во избежание микробной устойчивости организма противопоказан прием более 10 дней. В детском возрасте флюс встречается редко, но приводит к тяжелым последствиям из-за ускоренного распространения инфекции в организме. При малейших признаках нагноения необходимо сразу обратиться к специалисту. Лечение направлено на устранение очага воспалительного процесса, общее укрепление организма и иммунной системы. Зубные антибиотики при пародонтозе и пародонтите В схемах лечения при пародонтозе антибактериальные препараты используют часто. При этом каждый клинический случай требует особого подхода. Терапия направлена на восстановление нормальной микробной флоры. Антибиотики назначаются в форме таблеток, инъекций, мазей, гелей. Лекарство подбирается стоматологом-пародонтологом с учетом степени тяжести поражения околозубных тканей и результатов диагностического обследования. Следует различать пародонтоз от пародонтита, не смотря на схожесть симптомов: неприятный запах; болезненность; отечность, кровоточивость десен; ощущение неприятного вкуса; патологическую подвижность зубов. Пародонтит – это следствие воздействия патогенных бактерий. Тогда как пародонтоз чаще развивается на фоне обменно-дистрофического нарушения. Другие провоцирующие факторы патологии: генетическая предрасположенность; патологический прикус; травмы десен из-за неправильно подобранных протезов, коронок; отложения в поддесневых карманах; нарушение гормонального фона; желудочно-кишечные обострения; заболевания органов дыхания инфекционного характера; аномальные прикрепления уздечек; сахарный диабет. Несмотря на некоторые различия, оба заболевания могут привести к полной потере зубов. Тяжелые формы требуют длительного лечения, включительно с антибактериальной терапией. Антибиотики, применяемые в стоматологии при пародонтите и для профилактики пародонтоза, назначают курсом (до 10 дней), в форме таблеток, уколов и местно. Большое значение имеет правильная гигиена рта и питание. При недостатке в организме макро-, микроэлементов подбирается эффективный препарат. Профессиональная чистка зубов, не менее 2 раз в год, регулярное устранение микробного налета качественными пастами предотвратит развитие пародонтоза. Лекарства для профилактики Профилактика антибактериальными средствами – распространенная методика в челюстно-лицевой хирургии и стоматологии. Антибиотикотерапия до и после проведения хирургического вмешательства снижает осложнения. Целесообразно использовать средства с высокой биодоступностью и минимальными побочными действиями. Требования, предъявляемые к медикаментам, используемым в профилактических целях: повышенная активность по отношению к патогенным бактериям, чаще встречаемым в ондонтогенном воспалительном очаге; соответствие спектра действия к представителям микрофлоры, находящейся в ротовой полости; хорошее проникновение в ткани, особенно при проведении операций по вскрытию флегмоны, абсцесса. Антибиотик при имплантации в стоматологии сводит к минимуму риск развития побочных действий. Активно борются с очагами инфекций и бактериями. Подбираются с учетом веса и возраста. Распространенные средства – пенициллинового ряда и цефалоспорины. Назначение препаратов зависит от сложности хирургического вмешательства и возможных осложнений. Профилактика обязательна при продолжительной операции или неблагоприятном лечении. Остеотропные антибиотики: что это и для чего применяются В стоматологической практике нередко используют остеотропные антибиотики. Антибактериальный препарат (АБП) назначается: для устранения воспалительно-гнойного процесса (хронического и острого) при перистите, абсцессе, одонтогенном сепсисе, перикороните; в качестве профилактики при инфекционном осложнении после имплантации и операции; пациентам, входящим в группу риска (больных сахарным диабетом, сердечно-сосудистыми проблемами). При хирургическом вмешательстве на костных тканях, кровотечениях, ранах в ротовой полости обширных площадей антибактериальная терапия противопоказана. Часто используемые препараты при воспалительном процессе В стоматологии используют несколько видов антибиотиков при зубной боли и воспалении. Пенициллиновая группа. Назначаются в любом возрасте, с минимальными побочными эффектами и легкой переносимостью. Основное использование – при пародонтальном воспалении. Результативны против анаэробных бактерий. Цефалоспоирины. Используются при необходимости проведения стоматологической манипуляции с риском травмирования, а также при пародонтальном и одонтогенном воспалительном процессе. Тетрациклины. Снимают отечность в области костной и мягкой ткани. Имидазол и производные. Действуют угнетающе на патогенные микроорганизмы, быстро проникают в костные ткани. Рекомендуются при обширном воспалительном очаге. Макролиды. Применяются при беременности и аллергии на препараты пенициллиновой группы. Устраняют грамотрицательные и грамположительные бактерии. Линкозамиды. Не вызывают аллергии. Используются при тяжелой инфекции костных тканей. Назначение остеотропных антибиотиков комбинированно, если в результате анализов выявлены разные виды патогенных микробов. Побочные действия и противопоказания Несмотря на то, что антибиотик при зубной боли и воспалении хорошо себя зарекомендовал, его прием противопоказан при почечных и печеночных патологиях, сахарном диабете, приеме некоторых лекарственных препаратов. С осторожностью назначается детям, пожилым пациентам, беременным. Возможные побочные действия: дерматит, крапивница, кожные высыпания и другие аллергические реакции; диарея, тошнота; поражение почек, печени; головные боли; анемия; кандидоз слизистых оболочек. Зубные антибиотики – незаменимая вещь. Препараты предотвращают серьезное осложнение, но при условии грамотного выбора и точных соблюдений рекомендации врача. Автор: Жуков М.А.
Лечение пульпита
Показания: Резкие болевые ощущения от холодного или горячего. Боли при попадании пищи в кариозную полость.
Длительность: от 1,5 часов до 14 дней в зависимости от состояния пульпы и вида проводимой реставрации
Длительность эффекта: до нескольких десятков лет
При отсутствии лечения: Развитие кисты, периодонтиа, абсцесса, удаление зуба
Противопоказания: Есть, необходима консультация
Дополнительно: Наиболее частая причина возникновения пульпита – развившийся без лечения кариес. Методика лечения выбирается исходя из клинической ситуации после рентгенографического исследования
Пульпит – воспаление пульпы зуба (как ее еще называют — нерва) – вызывает сильную зубную боль, это заставляет пациентов незамедлительно обращаться к стоматологу. Воспалительный процесс возникает из-за микроорганизмов и продуктов их жизнедеятельности, попадающих в пульпу, из кариозной полости. Лечение пульпита является эндодонтическим лечением.
Когда зуб резко реагирует на температурные раздражители или болит самопроизвольно, без очевидных причин, то это симптомы острого пульпита.
Когда воспаление протекает без ярко выраженной клинической картины (боли), например, ноющая боль при попадании в полость зуба пищи – это симптомы хронического пульпита.
Основные причины пульпита:
- Кариес — пульпит является его осложнением, из-за разрушения твердых тканей зуба в пульпарную камеру попадают микроорганизмы;
- Травма — ушиб зуба может привести к хроническому воспалению пульпы, при этом сам зуб может оставаться абсолютно здоровым (не поврежденным);
- Осложнение заболеваний организма — инфекция проникает в пульпу зуба через корень при наличии глубокого пародонтального кармана или кисты;
- Лечение глубокого кариеса – перегородка между кариозной полостью и пульпарной камерой может иметь недостаточную толщину или быть повреждена при лечении. Есть вероятность, что действия стоматолога во время лечения могут травмировать пульпу, это приведет к ее воспалению. В этом случае пульпа подлежит удалению.
Наиболее частая причина пульпита – поражение зуба кариесом и отсутствие его лечения, в результате чего в пульпарную камеру попадают различные микроорганизмы и их токсины. Инфекция является первоочередным фактором развития пульпита.
Лечение пульпита проводят с применением современных обезболивающих препаратов, поэтому лечебный процесс проходит с максимальным комфортом для пациента. В случае, если стоматологическая клиника дополнительно оснащена таким оборудованием как стоматологический микроскоп, устройство для пломбирования каналов методом вертикальной конденсации, качество лечения существенно повышается. В частности, стоматолог имеет больше шансов найти и «запечатать» все скрытые каналы и микротрещины, визуально контролировать направление хода канала, полностью удалить остатки биологического и небиологического материала из корневых каналов.
Вас может заинтересовать
Вас может заинтересовать
Консервативный (биологический) метод лечения пульпита (без удаления пульпы)
Биологический метод основан на свойствах пульпы, после исследования которых была доказана ее способность к восстановлению. Исходя из пластических возможностей пульпы, консервативный метод лечения пульпита ставит своей целью полное устранение воспаления в пульпе и возвращение ее биологической функции. Метод применяется на начальной фазе развития воспалительного процесса или при случайном раскрытии пульпы, лечение должно быть начато быстро, чтобы не допустить перехода воспаления в более тяжелую стадию.
Показания и противопоказания биологического метода
Консервативная методика показана в следующих случаях:
- Гиперемия пульпы – состояние, вызванное расширением просветов кровеносных сосудов пульпы. Сопровождается незначительным воспалением, повышенной чувствительностью к холодовым раздражителям. Гиперемия пульпы возникает при появлении глубоких кариозных полостей, во время обработки зуба под коронку, при несоблюдении технологии установки композитных пломб. Гиперемия – обратимый процесс, поэтому для ее лечения применяют только биологический метод.
- Случайное обнажение пульпы – может возникнуть при препарировании глубокой кариозной полости, а также как следствие травмы зуба. Консервативный метод в этом случае применяется, если из полости зуба нет длительных выделений крови; если после получения травмы зуба и обнажения пульпы прошло не более суток.
- Острый пульпит ограниченного характера – начальная стадия процесса, при которой сохраняется целостность стенок кровеносных сосудов пульпы.
Биологическое лечение пульпы выполняют при наличии таких дополнительных условий:
- Возраст пациента не старше 30 лет (бывают исключения). Нередко способ применяется для лечения постоянных зубов, у которых еще не сформированы корни.
- Подтвержденное рентгенологическим обследованием отсутствие изменений в периодонте.
- Отсутствуют признаки развития пародонтита.
Противопоказания к биологическому лечению пульпы:
- Значительное снижение электровозбудимости пульпы (показатели электровозбудимости различаются для однокорневых и многокорневых зубов, для разных возрастных категорий пациентов).
- Изменения в пародонте.
- Признаки изменений в периапикальных тканях.
- Использование зуба в качестве опоры под мостовидный протез.
- Кариозная полость расположена в зоне шейки или корня зуба.
Методика проведения биологического метода лечения пульпы
1. Способ непрямого покрытия пульпы – применяется при наличии тонкой прослойки здорового или частично декальцинированного дентина, который защищает пульпу от обнажения и травмирования. Лечение проводят в следующей последовательности:
- Местная анестезия.
- Удаление пораженных кариесом тканей.
- Наложение на оставшийся слой дентина лекарственной повязки на основе гидроксида кальция. В состав лечебных повязок могут входить антибактериальные средства, ферменты, витамины и глюкокортикоиды для того, чтобы ускорить ликвидацию воспаления и стимулировать регенерацию.
- Постановка временной пломбы.
- Через неделю – повторный визит. При отсутствии жалоб у пациента временную пломбу заменяют постоянной. Если болевые ощущения сохраняются, накладывают новую лечебную повязку на несколько дней, если боль и после этого не исчезает, показано хирургическое лечение пульпита. В некоторых случаях период между установкой временной и постоянной пломбы может составлять до 6 месяцев.
2. Способ прямого покрытия пульпы – применяется на случайно обнаженной пульпе. Лекарственная повязка накладывается непосредственно на обнаженную пульпу; под влиянием лекарственных средств восстанавливается ее пластическая функция – начинает образовываться дентин. Важный момент при наложении лечебной повязки – тщательное удаление тромба, образовавшегося при кровотечении во время обнажения пульпы. Если этого не сделать, тромб будет препятствовать контакту повязки с пульпой, что затруднит лечение.
Дополнительные методы консервативного лечения пульпита
Как дополнение к биологическому методу лечения применяют физиотерапевтическое лечение. Показаны такие процедуры:
- Гелиево-неоновый лазер – его излучение обладает обезболивающим действием, способствует снижению отечности, уменьшению воспаления.
- Электрофорез – с помощью этого метода электротерапии в очаг воспаления вводятся анестетики.
- Ультразвуковая терапия – низкочастотный ультразвук стимулирует регенеративные процессы, ускоряет доставку лекарственных веществ в ткани.
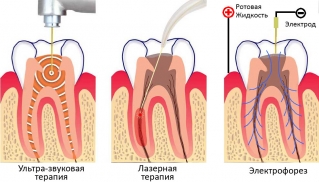
После проведения лечения пульпита биологическим методом пациенты должны проходить электроодонтодиагностику с целью контроля состояния пульпы. Если показатели электровозбудимости пульпы после лечения не будут восстановлены и будет диагностирована гибель пульпы, проводится процедура депульпирования (удаления пульпы).
Хирургические методы лечения пульпита
Витальная ампутация
Другое название процедуры – витальная пульпотомия. Методика заключается в проведении операции по частичному депульпированию, то есть удалению участка пульпы, подверженного воспалению. Удалению подлежит коронковая пульпа, при этом жизнеспособность корневой пульпы сохраняется. Этот метод важен при лечении пульпитов в многокорневых зубах с несформированными корнями.
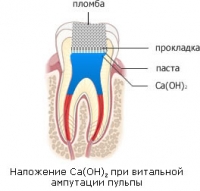
Последовательность проведения пульпотомии:
- Обезболивание при помощи инъекционного введения местного анестетика.
- Удаление пораженных кариесом тканей.
- После этого вскрывается и раскрывается полость зуба, чтобы обеспечить доступ для проведения следующего этапа.
- Стоматолог проводит пульпотомию – удаляет коронковую часть пульпы.
- При возникновении кровотечения из пульпы его останавливают с помощью тампонов или гемостатической губки.
- На корневую часть пульпы накладывается лекарственная прокладка с гидроксидом кальция.
- Наложение изолирующей прокладки и установка временной пломбы.
- Через 1-4 недели – замена временной пломбы на постоянную (после подтверждения жизнеспособности пульпы методом электроодонтодиагностики).
Витальная экстирпация
Еще одно название процедуры – витальная пульпэктомия. В результате использования методики происходит полное удаление пульпы. Способ применяют при всех формах пульпита, а также после проведенной пульпотомии, когда воспалительный процесс продолжает развиваться в корневой части пульпы. Депульпирование методом витальной экстирпации проводится за одно посещение стоматологического кабинета.
Последовательность выполнения процедуры:
- Местное обезболивание. Обезболивание пульпы обеспечивается инфильтрационной, проводниковой, интралигаментарной анестезией, их сочетанием или реже — обезболиванием общим наркозом. Иногда прибегают к внутрипульпарной анестезии. Операция по полному удалению пульпы длится 1-1,5 ч, поэтому анестетики должны гарантированно обеспечивать анестезию на этот период.
- Препарирование. Препарирование кариозной полости (удаление патологически измененных тканей зуба – эмали и дентина), проводится для создания доступа к корневым каналам. Иными словами, стоматолог выполняет лечение кариеса
- Раскрытие полости зуба. При правильном раскрытии полость зуба должна сливаться с кариозной полостью, не образовывая на границе навесов или изгибов. Вскрытие и разработку полости проводят таким образом, чтобы ее стенки плавно переходили в стенки полости зуба;
- Пульпотомия. Ампутация коронковой части пульпы, подготавливается готовится доступ к устьям корневых каналов;
- Расширение устьев каналов. На этом этапе создаются условия для дальнейшего проведения эндодонтического лечения.
- Пульпэктомия. Удаляется корневая пульпа, для этого используется пульпоэкстрактор – эндодонтический инструмент, который вводится в корневой канал, при его повороте вокруг своей оси он сцепляется с пульпой и извлекается вместе с ней. Важно, чтобы в корневом канале не осталось частиц пульпы, так как это становится причиной инфицирования, развития остаточного пульпита и периодонтита.
- Исследование каналов. Проводится путем их зондирования корневыми иглами, дрильборами и буравами с ограничителями. Точные параметры канала при исследовании (рабочая длина канала) получают с применением апекслокатора и визиографа;
- Остановка кровотечения. Если во время проведения пульпэктомии возникает кровотечение, в корневой канал вводится турунда, пропитанная гемостатиком. Также кровотечение останавливают методом диатермокоагуляции – в корневой канал вводят иглу, которая является активным электродом, и воздействуют электрическим током с высокой частотой, большой силой и небольшим напряжением. В результате такого воздействия происходит свертывание крови, остановка кровотечения и некроз остатков пульпы.
- Механическая и медикаментозная обработка каналов. На этом этапе стоматолог должен полностью удалить из каналов остатки пульпы, инфицированные ткани, подготовить их к пломбированию путем придания им конусовидной формы. Кроме механической обработки каждого канала специальными инструментами, проводится медикаментозная обработка: канал промывается антисептическими растворами или же в него вводятся ватные турунды, пропитанные лекарственными веществами. Используются растворы: гипохлорита натрия, фурацилина, хлоргексидина, перекиси водорода.
- Высушивание корневых каналов проводят турундами, пропитанными спиртом и затем эфиром и воздухом;
- Пломбирование каналов, например, методом трехмерной обтурации с помощью жидкой гуттаперчи. Выполняется с помощью специальных пломбировочных материалов, к которым предъявляется множество требований: они должны не окрашивать со временем зуб, плотно прилегать к стенкам канала, быть рентгеноконтрастными, не иметь усадки, не вызывать раздражения окружающих тканей и многое другое. Пломбирование корневого канала является очень важным заключительным этапом, от качества заполнения канала зависит успех эндодонтического лечения.
Пломбирование каналов проводят гуттаперчей – этот материал максимально соответствует требованиям к современным материалам для пломбировки корневых каналов, поэтому обеспечивает надежный результат лечения. Качество пломбирования каналов проверяется с помощью рентгенологического снимка – канал должен быть запломбирован полностью, без пустот.
Лечение пульпита в Дентал Мир проводится с использованием стоматологического микроскопа, который дает увеличенное изображение операционного поля, это улучшает качество обработки и пломбирования каналов.
Девитальная экстирпация
Раньше этот метод пациенты обозначали как «положить мышьяк». Методика предполагает удаление пульпы после того, как предварительно проведена ее девитализация (некротизация) с помощью наложения лекарственных препаратов. Девитальная экстирпация проводится, если невозможно провести депульпирование методом витальной пульпэктомии. При пульпите постоянных зубов с несформированными корнями этот метод не применяют.
Для девитализации пульпы применяют пасту мышьяковистой кислоты. В состав пасты включают также обезболивающие, антисептические и противовоспалительные средства, глюкокортикоиды и компоненты, замедляющие всасывание мышьяка в ткани, так как вещество является высокотоксичным для организма.
Мышьяковистую пасту накладывают после удаления размягченного дентина и вскрытия пульпы. На однокорневые зубы мышьяковая паста ставится на 24 ч, на многокорневые – на 48 ч.
Девитализирующее средство с менее токсичными свойствами – параформальдегидная паста. Она вызывает некроз пульпы в течение недели в однокорневых зубах, в многокорневых – в течение 10-14 дней.
Депульпирование методом девитальной пульпэктомии проводится за два посещения:
- После обработки кариозной полости на пульпу накладывается девитализирующая паста. Ставится временный пломбировочный материал.
- Временная пломбу удаляют, раскрывают полость зуба, удаляют пульпу. Далее полость промывают, высушивают, удаляют корневую пульпу, каналы обрабатывают лекарственными препаратами и пломбируют – также как и при витальной пульпэктомии, но без применения анестезии, так как после девитализации и гибели пульпы зуб становится нечувствительным к раздражителям.
Девитальная ампутация
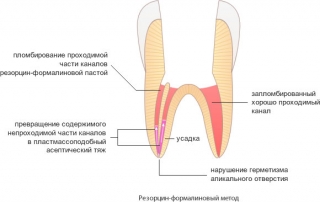
Методика девитальной ампутации применяется при полной непроходимости каналов. После наложения девитализирующего состава удаляют некротизированную коронковую пульпу и проводят импрегнацию (пропитывание) корневой пульпы с помощью резорцин-формалиновой пасты или иными мумифицирующими составами. После 2-х-3-х-кратной пропитки корневая пульпа полимеризуется и не может подвергаться гниению.
Этот метод применяется в клинической практике редко и, как правило, у ослабленных пациентов, перенесших инфаркт миокарда, инсульт, различные тяжелые операции. После удаления девитализированной коронковой пульпы проводят мумификацию корневой пульпы с помощью импрегнации резорцин-формалиновой или какой-либо из мумифицирующих паст.
Предотвратить развитие пульпита можно, если следить за состоянием полости рта, вовремя лечить кариес, так как чаще всего пульпит развивается как следствие глубоко зашедшего кариозного процесса. Обнаружить кариес на ранней стадии помогает профилактическое обследование у стоматолога, которое должно проводиться два раза в год.
Всё о пульпите: виды, этапы, сроки и методы лечения

При острой и интенсивной зубной боли, которая продолжается длительное время и не устраняется анальгезирующими препаратами, стоит заподозрить пульпит. Это медленно развивающееся заболевание с поражением пульпы, содержащей сосудисто-нервный пучок. В большинстве случаев оно возникает как осложнение кариеса. Самостоятельно вылечить пульпит в домашних условиях аптечными средствами или при помощи народной медицины нельзя – посещение стоматолога в этом случае обязательно. Осмотр специалиста и результаты диагностики помогут определить стадию заболевания и назначить соответствующее лечение.
Что такое пульпит? Причины появления пульпита

Как выглядит пульпит. Наглядная схема
– это воспалительный процесс в центральной части зуба – пульпе. Она находится под дентином и представляет собой пучок из кровеносных сосудов и нервов, отвечающих за чувствительность зубов. По мере прогрессирования заболевания воспаляются глубокие ткани зуба, появляется отек, повреждаются нервные окончания – в результате это вызывает очень сильную боль.
Пульпит в основном возникает на фоне кариеса и имеет инфекционное происхождение. В очень редких случаях бактерии попадают в пульпу с током крови. Кроме кариозного поражения зубных тканей, причиной развития патологии могут стать:
- минеральные отложения внутри пульпы;
- травмирование зуба;
- применение неправильной методики лечения зубов.
В последнем случае пульпит возникает как осложнение после вскрытия кариозной полости и ее пломбирования при помощи некачественных материалов. Также фактором, провоцирующим развитие заболевания может стать неправильный уход за полостью рта, а в некоторых случаях – сахарный диабет или остеопороз.
Разновидности и симптоматика пульпита
В зависимости от характера заболевания и степени вовлечения в воспалительный процесс зубных тканей различают несколько видов пульпита. При любом из них требуется своевременное обращение к стоматологу. Это поможет быстрее избавиться от неприятных симптомов, а также избежать возникновения осложнений, таких как образование гноя, развитие флюса, потерю зубной единицы.
- Очаговая – начальная стадия пульпита, длящаяся около двух суток. Очаговый пульпит арактеризуется появлением резкой, «стреляющей» боли, беспокоящей несколько минут или часов. Она ощущается только в области патологического очага.
- Диффузная – последующая стадия заболевания, что распространяется на коронковую и корневую пульпу. При этом боль может отдавать в челюсть, скулы или виски. Несвоевременный визит к специалисту становится причиной перехода данной формы пульпита в хроническую (примерно через две недели от начала болезни).

Фото пульпита: Пример #1
При хроническом пульпите боль ноющая и менее выраженная, чем при остром. Как правило, возникает ночью или после еды. Еще может наблюдаться неприятный запах из ротовой полости, кровоточивость десен, отечность. В зависимости от стадий заболевания выделяют следующие формы хронического пульпита:
- Фиброзную (начальную) – она характеризуется в основном только болью и припухлостью.
- Гангренозную — развивающуюся на фоне длительного инфицирования зубных тканей. Нервные окончания атрофируются, а пульпа приобретает грязно-серый цвет. По-прежнему беспокоит боль разной интенсивности, появляется гнилостный запах изо рта.
- Гипертрофическую – для нее характерно разрастание грануляционной ткани. При нажатии на пораженное место появляются гнойные выделения, кровь.
Последняя стадия заболевания происходит при обострении хронической формы. Она характеризуется сильно выраженной болью, кровоточивостью, поражением костной ткани, периодонтом, некротическими изменениями. Сберечь зуб при таком состоянии практически нереально – требуется его удаление.
При остром течении пульпита прогноз более благоприятный, исход хронического зависит от своевременности обращения к врачу, а также от тяжести повреждения зубных тканей. Современные стоматологические методики дают возможность лечить пульпу на разных стадиях патологического процесса, но чем скорее начать терапию, тем больше шансов на то, что зуб удастся сохранить.
Методики лечения пульпита
Лечение пульпита в домашних условиях невозможно. Анальгетики или средства народной медицины способны только снять боль, тем самым способствуя переходу заболевания в хроническую форму. При обращении в медучреждение пациенту делается рентгенологический снимок для оценки состояния пульпы. Далее в зависимости от стадии и течения заболевания подбирается эффективная методика лечения. Кроме стоматологических процедур могут применяться противомикробные и противовоспалительные средства, минеральные комплексы, витамины. При желании использовать народную медицину стоит обязательно проконсультироваться со стоматологом.

Фото пильпита: Пример #2
Биологический метод лечения
Это максимально щадящий способ лечения пульпита, который дает возможность остановить воспалительный процесс без удаления нервов. Но применять его целесообразно только на начальной стадии возникновения болезни. При проведении процедуры вскрывается и чистится канал, пульпа обрабатывается антисептическим средством. Далее накладывается повязка с гидроксидом кальция, устанавливается временная пломба. По истечении пары дней пломба удаляется и используется средство, восстанавливающее дентин. Затем пораженное место снова пломбируется, но уже на постоянно.
Биологический метод достаточно эффективен, но после лечения необходим постоянный контроль за состоянием пульпы и других зубных тканей. В число рекомендаций для пациента входит полоскание ротовой полости антисептиками, ограничение сладких, кислых продуктов. Также желательно около месяца не жевать той стороной челюсти, где был пульпит.
После процедуры пациент может ощущать несильную боль, унять которую можно анальгетическими средствами. При интенсивной, неутихающей боли следует обратиться к стоматологу. В некоторых случаях, чтобы не допустить рецидива заболевания применяются более радикальные лечебные методики.

Результаты лечения пульпита: До и После
Ампутация пульпита
Хирургическое лечение пульпита подразумевает под собой ампутацию. Данный способ лечения заключается в удалении коронковой пульпы и позволяет сохранить здоровой корневую часть. Не используется для лечения однокоренных зубов, так как из них тяжело достать отдельные части пульпы. Удаление пульпита проводится при острой форме заболевания (либо после травмирования) одним из следующих способов.
Витальное удаление пульпита
Щадящая ампутация, при которой пораженную пульпу извлекают специнструментами: пульпоэкстрактором и скальпелем. Применима к пациентам не старше 45 лет со здоровым пародонтом. После обработки кариозной полости удаляется поврежденная пульпа, проводится обеззараживание и устанавливается временная пломба. Через семь дней временная пломба сменяется на постоянную (при необходимости перед этим повторно чистится канал). Этот метод эффективный, кроме того он сохраняет зуб, а также жизнеспособность нервных окончаний.
Девитальное удаление пульпита
Предполагает умерщвление пульпы некротизирующим препаратом на этапе вскрытия канала. Раньше для этого использовали мышьяк-содержащие препараты, оставляя их в полости зуба на двое суток. Но такой метод отличается высокой токсичностью и приводит к некрозу не только пораженных, но также здоровых тканей. Сейчас применяются более безопасные средства, которые не «убивают» нервы и не затрагивают здоровые части зуба. После их нанесения устанавливается временная пломба, на следующем этапе отмершая пульпа удаляется, чистится канал и полость пломбируется уже на постоянно. Этот метод не всегда эффективен, так как может остаться очаг воспаления, который в дальнейшем может привести к повторному развитию болезни и постоянному инфекционному процессу, хоть и вялотекущему. Девитальный способ не применяется при гнойном пульпите, некрозе.
Экстирпация пульпита

Наглядная схема экстирпации пульпита
Это радикальная методика лечения пульпита, суть которой заключается в полном извлечении пульпы с последующим пломбированием зуба. Применяется только при невозможности сохранить нервные окончания. Подобно ампутации проводится двумя способами. При витальной нервный пучок удаляется сразу же, на первом этапе, после чистки каналов, санации и анестезии. Далее кариозная полость пломбируется. При девитальной также используется некротизирующая паста, а на следующем этапе полностью удаляется отмершая пульпа, чистятся каналы, ставится пломба. Для лечения может потребоваться от 2 до 4 сеансов – это зависит от тяжести заболевания. Возможности современных лечебных методик, а также высокотехнологичное оборудование и инновационные материалы значительно повышают качество и эффективность процедур, направленных на устранение пульпита.
Другие способы лечения пульпита
Кроме хирургического вмешательства применяются другие методы, но они дают эффект лишь на начальной стадии развития болезни при неглубоком поражении пульпы. К ним относятся:
- Лазерная терапия пульпита – процедура, способствующая быстрой регенерации тканей и сохранению корня зуба здоровым. В большинстве случаев применяется как дополнительный метод лечения при витальной ампутации. Лазерные лучи, воздействуя на пораженную пульпу, обеззараживают ее, снимают воспаление и болезненность, а также повышают шансы на сохранение нервного пучка.
- Физиотерапия – используется как вспомогательный или отдельный метод терапии, позволяющий снять воспаление и болевой синдром.
Этапы лечения пульпита

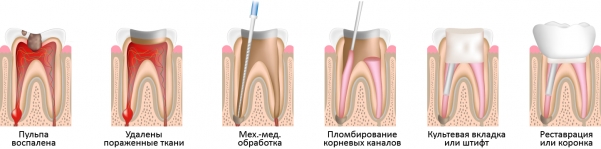
Фото: до и после лечения пульпита
Для устранения пульпита понадобится посетить стоматолога несколько раз. Выбранный метод лечения будет зависеть от степени, а также глубины поражения тканей. Терапия включает в себя несколько последовательных этапов:
- Удаление поврежденных зубных тканей. Стоматолог чистит кариозную полость и в зависимости от выбранного метода лечения либо удаляет нерв, либо накладывает препарат для его умерщвления. Далее временно пломбирует.
- Удаление пульпы. На этом этапе, который проводится через 2-4 дня после первого, врач под анестезией извлекает пульпу при помощи пульпоэкстрактора, убирает ранее наложенную пасту, удаляет нерв. Для оценки состояния каналов назначается рентген.
- Тщательная чистка каналов и кариозной полости зуба. Она проводится с целью исключения повторного развития воспалительного процесса. По завершению процедуры полость обрабатывается антисептическим средством.
- Установка постоянной пломбы. Это завершающий этап лечения пульпита. Сначала стоматолог пломбирует каналы, далее – коронковую часть пульпы. Моделирует пломбу согласно анатомической форме зуба, полирует ее и шлифует.
Современные стоматологические методы лечения позволяют устранить пульпит за два сеанса и лишь для более тяжелых случаев может понадобиться 3-4 визита к врачу. При подозрении на обширный инфекционный процесс назначаются антибактериальные и противовоспалительные препараты. Во время лечения не рекомендуется прибегать к народной медицине без предварительной консультации лечащего врача и не использовать самостоятельно какие-либо лекарственные средства без назначения.
Почему болит депульпированный зуб?
После лечения пульпита некоторые пациенты жалуются на болезненные ощущения разной интенсивности в месте проведения процедуры, особенно после приема пищи. Стоматологи называют такое состояние «постпломбировочным». Оно не указывает на неправильное лечение или врачебную ошибку, как некоторые думают. Боль ноющего характера, беспокоящая пациента 1-2 дня после установки пломбы, считается нормой и не нуждается в дополнительном лечении – анальгезирующего средства будет достаточно.
Но если боль не утихает даже по истечению двух дней, стоит обратиться к врачу. Причин, почему так происходит, может быть несколько, при этом некоторые из них достаточно серьезные:
- Пломба выходит за края зуба, травмируя близлежащие мягкие ткани.
- При пломбировании каналов была нарушена техника проведения процедуры.
- Поврежден корень зуба.
- Недостаточно тщательная чистка кариозной полости.
- Аллергия на пломбировочные материалы.
Боль в месте локации пульпита после его лечения может дать о себе знать по истечению нескольких суток, недель и даже месяцев. В таком случае необходимо снова обратиться к стоматологу и сделать рентген, чтобы определить состояние зубного корня. При необходимости проводится повторная терапия. Если отклонения от нормы незначительные, то будет достаточно физпроцедур или лазера. В более тяжелых случаях, когда кроме болезненности наблюдается отечность и кровоточивость десен, или если проведенное до этого лечение было неправильным, все этапы устранения пульпита повторяются снова. Учитывая причины возникновения болезненных ощущений после депульпирования, тянуть с посещением стоматолога не стоит. Чем раньше пройти обследование, тем скорее будет устранена патология.
В чем опасность пульпита?

Развитие заболевания от кариеса до пульпита и периодонтита.
Пульпит – серьезное стоматологическое заболевание, так как при его возникновении есть риск не только потери зуба, но также развития гнойных инфекционных процессов, сепсиса, образования флюса и разрушения челюстной кости. Осложнения развиваются при несвоевременном обращении в клинику, глубоком повреждении тканей, ошибках в диагностике и лечении, а также при невыполнении рекомендаций стоматолога после проведения манипуляций.
Если врач вовремя не выявил пульпит или не придерживался технологии лечения, воспалительный процесс будет продолжать развиваться, распространяясь на другие ткани, что в итоге приведет к возникновению периостита, пародонтита, а в самом тяжелом случае – остеомиелиту челюстной кости. Чтобы не дать развиться осложнениям, лечение необходимо проводить на начальной стадии заболевания, обратившись в медицинское учреждение, где работают опытные специалисты, а также используются современные технологии и оборудование.
Профилактика пульпита
Профилактические меры нужно применять еще до появления первых признаков заболевания. Для этого следует соблюдать ряд несложных правил:
- Регулярно ухаживать за зубами и полостью рта.
- Лечить кариес на начальных стадиях появления.
- Правильно питаться.
- Использовать зубные нити и антисептические растворы для полоскания рта.
- Проводить регулярную (раз в полгода) профессиональную чистку зубов (ультразвуком, либо по методу Air Flow).
Выполняя вышеперечисленные рекомендации, можно уменьшить риск возникновения не только пульпита, но также других стоматологических заболеваний. Лечить зубной пульпит достаточно сложно, особенно при необходимости удаления нерва. Но так как развитие болезни на фоне кариеса происходит медленно, при своевременном его лечении риск вовлечения пульпы в воспалительный процесс минимален.
Записаться на лечение пульпита
Стоматологическая клиника Наша стоматологическая клиника предлагает полный комплекс услуг для здоровья и красоты ваших зубов. В своей работе мы используем новейшие технологии, высококачественные материалы и лучшее современное оборудование, чтобы удовлетворить потребности самых требовательных клиентов. Все материалы прошли сертификацию в Республике Беларусь.
Шинирование зубов Что такое шинирование зубов и когда оно применяется? Какие бывают типы шинирования и виды материалов? Этапы шинирования подвижных зубов стекловолокном. Противопоказания и возможные осложнения. Цены на шинирование зубов. Ответы на вопросы.
Источник https://paracels66.ru/info/interesnoe/lechenie-pulpita-professionalno-effektivno-bezopasno
Источник https://dentalmir.ru/service/therapy/pulpitis_treatment
Источник https://stanevko.by/articles/lechenie-pulpita/