Синдром Рейно причины, симптомы, методы лечения и профилактики
Синдром Рейно — вазоспастическое заболевание, расстройство артериального кровообращения в сосудах кистей и стоп. Патологическая реакция возникает под воздействием холода или эмоционального потрясения, волнения. Протекает в виде приступов, хотя предположительные первопричины нарушения тока крови по сосудам носят постоянный характер. К ним относятся заболевания крови, ревматоидный артрит, эндокринные, неврологические и другие патологии.
Болезнь Рейно стоит заподозрить при последовательном побледнении, цианозе и гиперемии кожи пальцев рук или ног, кончика носа, подбородка. Если такая реакция повторяется периодически, запишитесь на приём к врачу и пройдите обследование.
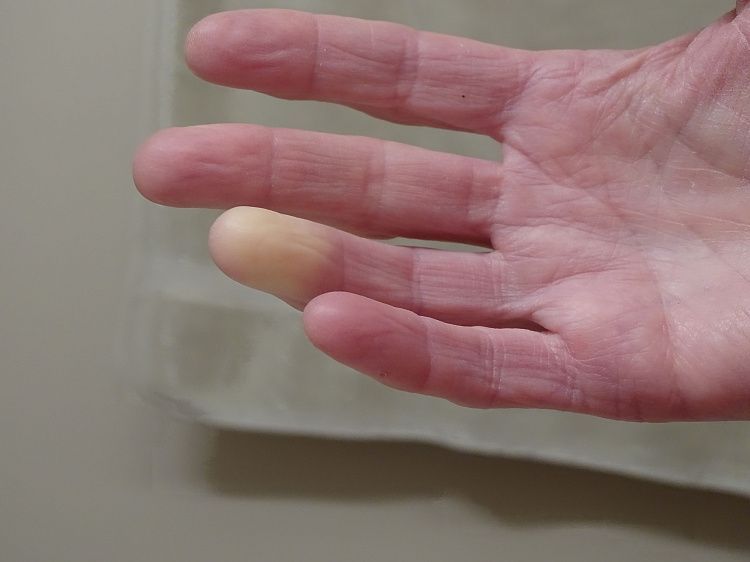
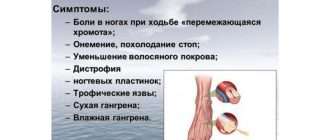
Симптомы заболевания обусловлены вазоспазмом и повреждением соединительной ткани и других тканей. Сначала приступы носят кратковременный характер, по мере прогрессирования болезни их продолжительность увеличивается. После воздействия холода, сильного стресса или даже после курения у больного возникают следующие симптомы:
- внезапная парестезия
- похолодание пальцев конечностей
- смена естественного цвета кожи на алебастрово-белый
- онемение, которое сменяется жжением, болью и ломотой, ощущением распирания
- резкой гиперемией кожного покрова и чувством жжения в финальной фазе приступа
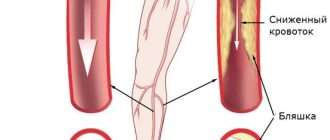
Если ишемию сосудов не лечить, патология прогрессирует, течение приступов меняется. Они становятся более длительными, могут продолжаться до 1 часа и повторяются чаще. Между приступами стопы и кисти остаются холодными, бледно-синеватыми и влажными.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 23 Февраля 2023 года
Содержание статьи
Причины
Достоверные причины развития синдрома Рейно неизвестны. К предрасполагающим факторам, которые увеличивают риск патологической реакции кожных покровов, относят:
- частые или длительные эпизоды переохлаждения конечностей
- эндокринные заболевания, нарушения обмена вещества, расстройства в работе щитовидной и половых желез
- регулярные травмы пальцев, в том числе постоянно повторяющиеся микротравмы, например, у представителей рабочих профессий;
- стрессы, тяжёлые эмоциональные потрясения
- неблагоприятное производственное воздействие, пример, при работе с постоянным воздействием вибрации
- ревматические болезни — ревматоидный артрит, узелковый периартериит, системная склеродермия, красная волчанка, дерматомиозит и другие
Врачи относят перечисленные факторы лишь к предрасполагающим, но не считают их достоверными причинами развития синдрома Рейно. Дело в том, что люди по разному реагируют на их воздействие: у некоторых проявляются признаки патологии, у других — нет. При этом в группу риска входят женщины 20-40 лет, у которых болезнь Рейно часто сопровождается мигренью и повышенным тонусом симпатической нервной системы.
Стадии развития синдрома Рейно
В течение заболевания выделяют 3 основных стадии:
- ангиоспастическую — возникают кратковременные спазмы концевых фаланг на указательном, среднем, безымянном пальцах и мизинце, иногда — на 1-3 пальцах стопы, спазмы быстро проходят и сменяются расширением сосудов с покраснением кожи
- ангиопаралитическую — приступы становятся дольше, кожа приобретает цианотический окрас, развивается отечность пальцев
- трофопаралитическую — в запущенных случаях увеличивается вероятность образования язв, возникают очаги поверхностного некроза мягких тканей, после их отторжения — долго не заживающие язвы
Диагностика
Для диагностики синдрома стоит обратиться к терапевту или сразу к профильному врачу — ревматологу или сосудистому хирругу. Врач запишет жалобы, проведет осмотр, чтобы выявить патологические изменения в сосудах, назначит аппаратную диагностику — ангиографию сосудов, капилляроскопию, лазерную доплеровскую флоуметрию и другие аппаратные исследования.
Чтобы подтвердить болезнь Рейно, в клинике ЦМРТ пациенту рекомендуют пройти следующую диагностику:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)
К какому врачу обратиться
При появлении тревожных симптомов необходимо обратиться к терапевту. Врач даст направление к ревматологу или другому профильному специалисту, в зависимости от причины недуга.
Как лечить синдром Рейно
Во время приступа болезни пациенту оказывают первую помощь — согревают конечности, дают теплое питье, если приступ затяжной — вводят инъекции спазмолитиков. Когда состояние нормализуется, терапию продолжают. Чтобы вылечить синдром, рекомендуют избегать провоцирующих факторов, назначают антиагрегантные лекарства, в тяжёлых случаях проводят хирургическую ганглиэктомию или симпатэктомию.
Осложнения
Если сосудистые нарушения в периферических артериях сохраняются в течение длительного времени, болезнь Рейно протекает в тяжёлой форме без своевременного лечения, у пациента могут развиваться опасные осложнения:
- трофические изменения — трофические язвы, которые плохо поддаются заживлению
- участки некроза
- дистрофическое поражение ногтевых пластин
- остеолиз
- деформация фаланг пальцев
- в наиболее тяжёлых случаях — гангрена
Последнее осложнение может стать поводом для ампутации и спровоцировать потерю работоспособности, возможности ходить и выполнять привычные действия руками.
При этом при своевременном начале терапии вылечить синдром Рейно просто. Чтобы предотвратить повторение приступов зачастую достаточно исключить воздействие провоцирующих факторов: избегать переохлаждения конечностей, уйти с работы на вредном производстве, отказаться от курения, по возможности не допускать стрессов.
Профилактика синдрома Рейно
Поскольку достоверные первопричины болезни Рейно неизвестны, первичных мер ее профилактики не существует. В рамках вторичной профилактики врачи рекомендуют:
Синдром Рейно (I73.0)
В основе заболевания лежит нарушение нервной регуляции сосудистого тонуса, в результате чего в ответ на внешние раздражители происходит стойкое сужение мелких сосудов.
Выделяют первичный феномен Рейно, или болезнь Рейно, которая возникает самостоятельно и встречается в 90% случаев (причины ее доподлинно не известны, важным предрасполагающим фактором считают обусловленные наследственностью особенности реакции сосудов на различные внешние обстоятельства), и вторичный феномен Рейно, или синдром Рейно, который является осложнением таких системных заболеваний, как системная склеродермия, системная красная волчанка. Вторичный синдром Рейно встречается примерно при 70 заболеваниях, в том числе диффузных: соединительной ткани, системном поражении сосудов, остеохондрозе, синдромах «шейного ребра» и передней лестничной мышцы, вибрационной болезни и др.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация феномена Рейно
I. Болезнь Рейно (первичный синдром) – возникает вследствие резкого повышения тонуса некоторых групп артерий и развития периферического спазма при воздействии низких температур или стрессовой реакции.
II. Синдром Рейно (вторичный синдром) – ангиотрофоневроз в результате органической патологии сосудов с гипертрофией интимы. Характеризуется хроническим уменьшением внутреннего диаметра сосудов при различных патологиях: системных заболеваниях соединительной ткани, аутоиммунных васкулитах, поражениях шейного отдела позвоночника, болезнях эндокринной системы, артериовенозных аневризмах, гематологических заболеваниях.
Этиопатогенетическая классификация L. и P. Langeron, L. Croccel, 1959 г. , которая в современной интерпретации выглядит следующим образом:
- Локальное происхождение болезни Рейно (пальцевые артерииты, артериовенозные аневризмы сосудов пальцев кистей и стоп, профессиональная и другая травматизация).
- Регионарное происхождение болезни Рейно (шейные ребра, синдром передней лестничной мышцы, синдром резкого отведения руки, поражение межпозвоночного диска).
- Сегментарное происхождение болезни Рейно (артериальная сегментарная облитерация, которая может вызвать вазомоторные расстройства в дистальных отделах конечностей).
- Болезнь Рейно в сочетании с системным заболеванием (артериит, артериальная гипертензия, первичная легочная гипертензия).
- Болезнь Рейно при недостаточном кровообращении (тромбофлебиты, травмы вен, сердечная недостаточность, ангиоспазм мозговых сосудов, спазм сосудов сетчатки).
- Поражения нервной системы (конституциональная акродиния, сирингомиелия, рассеянный склероз).
- Сочетание болезни Рейно с нарушениями пищеварения (функциональные и органические заболевания пищеварительного тракта, язва желудка, колит).
- Болезнь Рейно в сочетании с эндокринными нарушениями (диэнцефально-гипофизарные нарушения, опухоли надпочечников, гиперпаратиреоз, базедова болезнь, климактерическая менопауза, а также менопауза в результате лучевой терапии и хирургического вмешательства).
- Болезнь Рейно при нарушении кроветворения (врожденная спленомегалия).
- Болезнь Рейно при криоглобулинемии.
- Болезнь Рейно при склеродермии.
- Истинная болезнь Рейно.
В дальнейшем данная классификация дополнялась некоторыми выделенными клиническими формами при ревматическом поражении, гормональной дисфункции (гипертиреоидизм, постклимактерический период, дисплазия матки и яичников и т. д.), при некоторых формах профессиональной патологии (вибрационная болезнь), осложнениях после приема вазоконстрикторных лекарств периферического действия, таких, как эрготамин, бета-адреноблокаторы, широко используемых для лечения артериальной гипертензии, стенокардии и других заболеваний и способных вызывать приступы симптомом болезни Рейно у лиц с соответствующей предрасположенностью.
Этиология и патогенез
Важным фактором, который вызывает развитие феномена Рейно, считается обусловленные наследственностью особенности реакции сосудов на различные экзогенные факторы. Изучение геномного скрининга семейных случаев феномена Рейно (первичный синдром) позволило выявить несколько генетических локусов, которые могут обусловливать развитие данного патологического процесса. Механизмы развития феномена Рейно изучены недостаточно, доказана многофакторная природа заболевания с участием нейрогенной, сосудистой, медиаторной и иммунной систем.
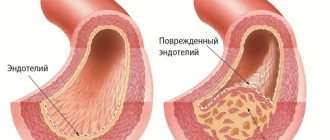
Патогенез феномена Рейно связан с расстройствами регуляции сосудистых функций симпатическими нервами и особенностями сосудистого русла кисти и стоп. В норме эти сосуды приспособлены для обеспечения кровообращения, которое намного превосходит местные обменные потребности и играет важную роль в регуляции местной температуры тканей. В данном тканевом регионе сосудистая сетка имеет очень большое количество артериовенозных анастомозов, диаметр которых не зависит от метаболической регуляции и практически полностью обеспечивается уровнем вазоконстрикторной импульсации симпатических нервов. Повышение тонуса симпатической нервной системы вызывает вазоконстрикцию и резкое повышение сопротивления притоку крови. Это является причиной развития локальной ишемии определенных тканей (кожи, мышц, фаланг кисти), от длительности которого зависит степень местных трофических расстройств. Кроме того, считается, что в развитии приступа принимает участие повышенный локальный выброс серотонина, в результате чего возникает спазм сосудов. Спазм преобладает в начале приступа, дополняется констрикцией посткапиллярных сфинктеров, парезом венул и вен, в связи с чем на смену бледности ткани приходит цианоз и отек.
К современным аспектам изучения патофизиологии феномена Рейно нужно отнести также гипотезу двойной регуляции сосудистого тонуса с балансом взаимодействия эндотелий-зависимых факторов и периферической нервной системы, которые открывают новые перспективы лечения заболевания.
При первичном синдроме Рейно повышенная чувствительность к воздействию холода спровоцирована главным образом повышением а-адренергического ответа. При вторичном синдроме Рейно протекают многие патологические процессы, находящиеся в зависимости от характера основного заболевания. При этом органическое сужение сосудов приводит к исчезновению кровотока по периферическим артериям.
Проксимальная обструкция сосудов и нарушение реологии (повышенная вязкость и полицитемия) способны обусловить исчезновение кровотока в микроартериях пальцев.
Эпидемиология
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Распространенность синдрома Рейно в разных странах колеблется от 2,1 до 16,8%. Пик заболеваемости приходится на 2–3 декады жизни. Среди больных преобладают женщины и, по данным разных авторов, соотношение женщин и мужчин колеблется от 2:1 до 8:1 . Возраст начала синдрома Рейно у женщин значительно меньше, чем у мужчин. С возрастом отмечается тенденция к повышению доли мужчин среди заболевших.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Характеризуется наличием местных и общих признаков. К местным признакам относятся: зябкость, боль в дистальных фалангах пальцев кистей или стоп, изменение окраски кожных покровов, мышечная слабость в руках и ногах. Перечисленные симптомы в начале заболевания возникают приступообразно под действием неблагоприятных факторов внешней и внутренней среды (нервно-психический стресс, переохлаждение и т. д.). В начале болезни Рейно приступы длятся несколько минут. С течением времени их интенсивность нарастает. Приступы становятся более частыми и продолжительными. Постепенно появляются трофические нарушения тканей.
Общие симптомы включают тремор рук и век, кратковременное ухудшение зрения, повышенную., утомляемость, раздражительность. Они свидетельствуют о вовлечении в патологический процесс вегетативной нервной системы.
В зависимости от степени выраженности клинических проявлений различают три стадии болезни Рейно — ангиоспастическую, ангиопаралитическую, трофопаралитическую..
ІI стадия (ангнопаралитическая). Приступы спазма становятся более частыми. Кожные покровы пальцев кистей и самой кисти синюшны. Постоянно наблюдаются их отечность и пастозность.
Ill стадия (трофопаралитическая). Сопровождается трофическими изменениями мягких тканей дистальных и средних концевых фаланг в виде длительно не заживающих глубоких язв. Реже язвы появляются и на проксимальных фалангах. Рубцы, образующиеся на их месте, плотно спаяны с костью, болезненны. Трудоспособность больных снижена. Как правило, болезнь Рейно протекает длительно. Язвенно-некротические изменения появляются при значительных сроках заболевания. Вместе с тем нередко отмечается злокачественное течение болезни с быстрым развитием трофических расстройств.
Диагностика
Диагноз болезни и синдрома Рейно предполагается на основании характерных жалоб и описания типичного приступа.
Первоначальная диагностика упрощается тем, что симптом «мёртвого пальца» обычно легко воспроизводится с помощью холодовой пробы.Чаще используется холодовая проба Алексеева. Ее сущность заключается в следующем: в течение 20 мин проходит адаптация рук обследуемого к температуре помещения (20 — 25 °С), где проводится исследование. Затем в концевых отделах фаланг пальцев кистей или стоп’ измеряется температура. Кисти (стопы) погружаются на 5 мин в воду температурой 5 °С. После этого в тех же областях измеряется температура кожи пальцев и определяется время ее восстановления. 9 норме она достигает исходных величин через 10-15 мин;
Рентгенодиагностика болезни и синдрома Рейно состоит в определении степени трофических изменений в костях и окружающих мягких тканях, изучении проходимости и структуры регионарных артерий.
Начальные рентгенологическое проявления выражаются в появлении отёка подкожной клетчатки на поражённых пальцах, смазанности её границ, гомогенизации и снижении прозрачности её тени на рентгенограмме. В последующем определяются признаки фиброза в виде грубой перестройки структуры мягких тканей. Подкожная клетчатка приобретает грубое ячеисто-тяжистое строение, контуры её на рентгенограммах не дифференцируются. На боковых поверхностях межфаланговых суставов определяются дополнительные мягкотканные образования, обусловленные утолщениями складок кожи. Вследствие сморщенности кожи её тень на рентгенограмме имеет исчерченный характер и зубчатый наружный контур. Изредка в мягких тканях определяются плотные тени обызвествлений.
Костные проявления Рейно болезнь и синдрома Рейно характеризуются дистрофическими изменениями в виде остеопороза , остеолиза , а также остеонекроза. При этом патологический изменения обычно локализуются и в большей степени выражены в дистальных фалангах пальцев кисти. На ранних стадиях остеопороза возникает разрежение трабекулярного рисунка кости, истончение её компактного вещества, преимущественно в основаниях дистальных фаланг.
В дальнейшем остеопороз распространяется на другие участки кисти. Нередко развиваются кистовидные зоны перестройки костной ткани. Возникает концентрическая атрофия дистальных фаланг, приводящая к уменьшению их объёма, истончению и заострению ногтевых бугристостей. Более точная количественная оценка остеопороза возможна методами рентгенограмметрии и денситометрии
Параллельно остеопорозу развиваются явления остеолиза, которые первоначально затрагивают ногтевые бугристости, а затем распространяются на значительную часть фаланги или всю фалангу в целом (рисунок). Вследствие выраженного уплотнения мягких тканей может развиваться анкилоз или подвывих в межфаланговых суставах. В тяжёлых случаях обнаруживают остеонекроз.
Ангиография имеет ограниченное значение для диагностики Рейно болезнь, но помогает выявить органические формы нарушений кровотока; в поздних стадиях Рейно болезнь отмечено стенозирование пальцевых артерий.
Лазер Допплер флоуметрия – оценка кожного кровотока; применение провокационных тестов выявляет повышенный вазоспазм и снижение вазодилатационного потенциала.
Термография – косвенная оценка кровотока по уровню температуры кожи; время восстановления исходной температуры кожи после охлаждения и градиент tо вдоль пальца отражают выраженность поражения сосудов. Различия температуры между подушечкой пальцев и тыльной поверхностью кисти более 1оС при температуре 30оС имеет положительную и негативную прогностическую ценность (70 и 82% соответственно) для выявления СР, вторичного по отношению к системной склеродермии (ССД) .
Плетизмография – измерение давления крови в пальцевой артерии; снижение давления на 70% и больше, после локального охлаждения, указывает на вторичный характер СР (чувствительность 97%); для ССД характерно снижение давления до 0 при 30оС (специфичность 100%).
Цветное Допплер УЗ–сканирование – визуализация и измерение диаметра дигитальной артерии, оценка скорости кровотока; позволяет дифференцировать первичный и вторичный СР.
Диагноз устанавливается в первую очередь на основании жалоб и клинических симптомов заболевания. Диагноз синдрома Рейно считается возможным при положительном ответе на следующие три вопроса:
— Отмечается ли необычная чувствительность пальцев к холоду?
— Изменяется ли цвет пальцев под воздействием холода?
— Становятся ли они белыми и/или синеватыми ?
При этом надо учитывать, что чувствительность пальцев кистей к холоду отмечается и среди абсолютно здоровых людей. Так, при опросе приблизительно 7 тыс. человек, почти 12% из них ответили утвердительно на вопрос: «Являются ли Ваши пальцы или конечности необычайно чувствительными к холодной температуре?» . Кроме того, холодная кожа или не очерченная крапчатая окраска кожи пальцев, кистей и конечностей считается нормальным ответом на воздействие холода. Такой признак, как побеление пальцев, является высоко–чувствительным для синдрома Рейно (94–100%) и обладает высокой специфичностью (75–78%) .
Британской группой по исследованию склеродермии предложено следующее определение синдрома Рейно (СР):
• Достоверный СР – повторные эпизоды двухфазного изменения окраски кожи на холоде.
• Вероятный СР – однофазное изменение окраски кожи, сопровождающееся онемением или парестезией под воздействием холода.
• СР нет – изменения окраски кожи под воздействием холода отсутствуют.
Дифференциальный диагноз
У всех больных со впервые выявленным СР необходимо проводить специальные исследования с целью дифференциальной диагностики первичного и вторичного характера патологии.
В первую очередь следует уточнить:
• имеются ли у пациента симптомы заболеваний соединительной ткани, с которыми наиболее часто ассоциируется СР (артриты, миалгии, лихорадка, «сухой» синдром, кожная сыпь, кардиопульмональные нарушения);
• принимает ли больной на момент исследования какие–либо препараты, особенно химиотерапевтические средства;
• подвергается ли больной вибрации или другим механическим воздействиям, травмирующим кисти;
• связаны ли эпизоды синдрома Рейно с определенными позиционными изменениями.
Первичные СР в большинстве случаев имеют умеренно выраженный характер и только у 12% больных симптомы болезни значительно выражены . Средний возраст начала первичного СР составляет 14 лет и только в 27% случаев он развивается в возрасте 40 лет и старше. У 1/4 больных СР встречается у родственников первой линии.
Несмотря на идентичность клинических проявлений первичного и вторичного СР, при этих двух состояниях имеются некоторые различия в отдельных признаках. На вероятность вторичного характера СР указывают следующие признаки:
• поздний возраст начала,
• мужской пол,
• болезненные эпизоды вазоспазма с признаками тканевой ишемии (изъязвления),
• асимметричный характер атак.
Инструментальные и лабораторные методы исследования направлены прежде всего на уточнение характера синдрома Рейно – первичный или вторичный. Наиболее информативной среди инструментальных методов является капилляроскопия ногтевого ложа (КНЛ). Метод позволяет визуально оценить локальную капиллярную сеть ногтевого ложа и выявить структурные изменения капилляров и нарушения капиллярного кровотока. При первичном СР структурные изменения капилляров отсутствуют, но выявляются функциональные нарушения в виде выраженного снижения скорости кровотока в капиллярах или внутрикапиллярного стаза . Для вторичного СР характерны изменения размеров и формы капиллярных петель, редукция капиллярной сети.
Дифференциальную диагностику синдрома Рейно следует проводить в первую очерель с акроцианозом – состоянием, характеризующимся продолжительным цианозом кистей или стоп, который усиливается под влиянием холода.
Некоторые состояния могут быть ошибочно расценены, как синдром Рейно. К ним относятся карпальный туннельный синдром, рефлекторная симпатическая дистрофия, синдром верхней апертуры. Все эти синдромы связаны с механическим повреждением нервно–сосудистого пучка верхних конечностей.
Особое внимание следует обратить на прием таких препаратов, как α–интерферон, противоопухолевые средства (цисплатин, блеомицин, винбластин и др.), β–адреноблокаторы и бромокриптин.
Сетчатое ливедо наблюдается также при васкулитах, антифосфолипидном синдроме и окклюзивных заболеваниях периферических сосудов, при которых в отличие от СР этот признак имеет устойчивый характер.
На замерзание конечностей, их онемение и покалывание довольно часто жалуются больные с заболеваниями периферических сосудов, сопровождающимися снижением кровотока и ишемией. При СР, в отличие от заболеваний периферических сосудов, указанные симптомы наблюдаются только во время вазоспазма и полностью проходят после восстановления исходного кровотока.
Дифференциальную диагностику проводят с облитерирующим эндартериитом и заболеваниями, при которых нарушение кровообращения в верхней конечности обусловлено экстравазальной компрессией подключичной артерии.
В противоположность облитерирующему эндартерииту при болезни Рейно пульсация на артериях стоп и лучевых артериях сохраняется. Заболевание протекает более доброкачественно. Сдавление подключичной артерии может быть вызвано добавочным шейным ребром или высоко расположенным I ребром (реберно-ключичный синдром), гипертрофированной передней лестничной мышцей, или ее сухожилием (синдром передней лестничной мышцы), или патологически измененной малой грудной мышцей (синдром малой грудной мышцы). При перечисленных синдромах происходит компрессия как артерии, так и плечевого сплетения, поэтому клиника их складывается из сосудистых и неврологических нарушений. Постоянная травматизация артерии приводит к Рубцовым изменениям ее стенки, периартерииту и может закончиться тромбозом сосуда. Следствием тяжелых нарушений кровоснабжения верхней конечности являются трофические нарушения. Правильная оценка клинической картины, результатов проб с изменением положения конечности позволяет отдифференцировать указанные синдромы от болезни Рейно. У больных с добавочным VI ребром, а также реберно-ключичным синдромом важное значение в диагностике приобретает рентгенографическое исследование.
Лечение
Всем больным как с первичным, так и вторичным синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими вазоспазм в быту и на производстве. Следует избегать стрессовых ситуаций, резких смен температур, сохранять тепло всего тела и особенно кистей и стоп (носить теплую одежду, головной убор, варежки вместо перчаток, термобелье и др.). Выявление и устранение провоцирующих факторов (холод, вибрация и др.) является основой терапии профессионального СР. Лечение основного заболевания, направленное на устранение сосудистых нарушений, снижение активности патологического процесса, дает положительный эффект в отношении проявлений вторичного СР.
В случаях частых и продолжительных эпизодов вазоспазма при первичном СР и практически во всех случаях вторичного СР необходимо назначение лекарственной терапии. Для лечения СР применяют препараты с вазодилатирующим действием или средства, влияющие на реологические свойства крови.
Среди вазодилататоров эффективными средствами терапии СР являются блокаторы кальциевых каналов, которые считаются средствами первой линии при СР, препаратом выбора является нифедипин, который назначается в дозе 30–60 мг/сут отдельными курсами или длительно.При непереносимости нифедипина возможно назначение других блокаторов кальциевых каналов (амлодипин, исрадипин и фелодипин, относящихся к длительно действующим препаратам), однако их терапевтический эффект несколько ниже. Амлодипин назначается один раз в сутки в дозе 5 мг, при недостаточном эффекте суточная доза может быть повышена до 10 мг. Наиболее распространенным побочным эффектом амлодипина является отек лодыжек. Исрадипин назначается в дозе 2,5 мг 2 раза в сутки. Блокаторы кальциевых каналов подавляют активацию тромбоцитов, что также оказывает благоприятное действие при СР.
Эффект препаратов выражается в урежении частоты атак СР и их продолжительности, а его длительное использование приводит к обратному развитию сосудисто–трофических нарушений. По сравнению со вторичным у больных первичным СР терапевтический эффект обычно проявляется в бoльшей степени. При длительном приеме нифедипина в больших дозах возможны парестезии, боли в мышцах, а также развитие толерантности и уменьшение лечебного действия препарата.
При прогрессирующем характере СР рекомендуется применение Вазапростана (простагландин Е1), который обладает выраженным сосудорасширяющим действием, ингибирует активность и агрегацию тромбоцитов, снижает тромбообразование, оказывает положительное действие на эндотелий и др.
Препарат вводится внутривенно капельно в дозе 20–40 мкг альпростадила в 100–200 мл физиологического раствора в течение 1–2 часов ежедневно; на курс 15–20 инфузий. Первоначальное действие может выявиться уже после 2–3 инфузий, но более стойкий эффект отмечается после окончания курса терапии и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и ишемических болей, а также язвенно–некротических изменений в области конечностей, вплоть до полного заживления язв у 1/3 больных. Положительное действие Вазапростана® обычно сохраняется в течение 4–6 месяцев; рекомендуется проводить повторные курсы лечения (2 раза в год).
При недостаточном эффекте рекомендуют присоединять к терапии сосудистых нарушений инфузионные простаноиды (илопрост и внутривенный эпопростенол – иломидин). Препараты оказывают выраженное сосудорасширяющее действие, применяются для лечения выраженного синдрома Рейно, преимущественно вторичного, ассоциированного с системной склеродермией, с активными дигитальными язвами, легочной гипертензией.
Из других препаратов, обладающих выраженным вазодилатирующим действием, можно отметить блокаторы рецепторов I типа ангиотензина II (лозартан).
В лечении СР применяется ряд вазодилататоров (нитроглицерин трансдермальный, гидралазин, папаверин, миноксидил, производные никотиновой кислоты), которые могут быть эффективными у отдельных больных главным образом при первичном СР. Однако частое развитие побочных эффектов (системная гипотензия, головная боль) ограничивает применение этих препаратов. Результаты исследований эффективности ингибиторов ангиотензинпревращающего фермента у больных СР весьма противоречивы. В настоящее время препараты этой группы не нашли широкого применения в клинической практике.
В комплексном лечении первичного СР также могут использоваться ангиопротекторы и Гинкго Билоба – растительный препарат, обладающий умеренным вазоактивным эффектом (уменьшает число атак СР при длительном использовании).
Применение симпатолитических препаратов обосновано тем, что адренергическая стимуляция играет важную роль в вазоконстрикции. Празозин достоверно уменьшает выраженность и частоту вазоспазма у больных с первичным СР.
Большое значение в терапии вторичного СР имеют препараты, улучшающие реологические свойства крови, снижающие вязкость и обладающие антиагрегационным эффектом: дипиридамол по 75 мг и более в сутки; пентоксифиллин в дозе 800–1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и др.) – внутривенно капельно по 200–400 мл, на курс 10 вливаний. Возможно использование антикоагулянтов, чаще при вторичном СР, при наличии признаков тромбоза.
При лечении СР следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Медикаментозную терапию СР рекомендуется сочетать с применением других методов лечения: гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия, дигитальная симпатэктомия. Симпатэктомия может использоваться при отсутствии быстрого эффекта от медикаментозной терапии, как вспомогательная мера в комплексной терапии тяжелого СР. Временная химическая симпатэктомия (лидокаин и др.) может быть предпочтительна, как дополнительное воздействие на острый вазоспазм при критической дигитальной ишемии; активная медикаментозная терапия при этом продолжается и может оказаться более успешной.
При синдроме Рейно, обусловленном опухолями в области плечевого сплетения, добавочным шейным ребром, остеохондрозом, ганглионитом токсико-инфекционной природы, первичным поражением артериальных сосудов, хирургическое лечение состоит в ликвидации причины синдрома Рейно — удалении очага компрессии нервных корешков или сосудов, реконструктивных операциях на сосудах.
Болезнь Рейно
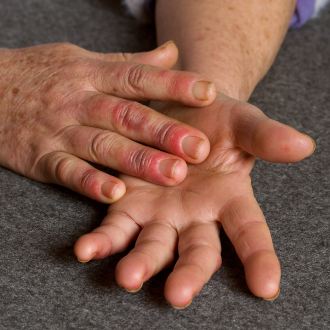
Болезнь Рейно – хроническое заболевание вегетативной нервной системы, которое характеризуется спазмом периферических капилляров в ответ на холодовое воздействие или стресс либо вовсе вне связи с внешними обстоятельствами, сопровождающееся характерным симптомокомплексом. Прогрессируя, приводит к атрофии тканей вплоть до возникновения незаживающих язв и гангрены. Патология не просто причиняет пациенту физический и психологический дискомфорт, но и в ряде случаев приводит к его инвалидизации. Своевременное обращение к врачу и адекватное лечение поможет стабилизировать процесс, избежать развития осложнений и надолго сохранить высокое качество жизни пациента.
О заболевании
Болезнь Рейно распространена достаточно широко – определяется у 3-5% взрослого населения. Дебютирует преимущественно в возрасте 20-30 лет. Женщины страдают ею в 2-9 раз чаще, чем мужчины.
В 80% случаев эта патология не имеет под собой какой-либо основы, возникает внезапно у ранее здоровых пациентов. 20% случаев составляют проявления этого заболевания, возникающие на фоне иных патологических состояний, вторично – их называют синдромом Рейно.
В зависимости от выраженности клинических проявлений выделяют 4 стадии болезни Рейно:
- I – эпизоды вазоспазма случаются редко, чаще летом, продолжительность приступа – несколько минут, трофических нарушений нет;
- II – наступает спустя 6 месяцев с момента дебюта болезни; эпизоды спазма сосудов случаются чаще, выражены более ярко (сопровождаются интенсивной распирающей болью в пальцах), длятся до 30-60 минут; болезнь может остановиться на этой стадии и не прогрессировать далее;
- III – наступает спустя 1-3 года с момента дебюта патологии; характеризуется яркой клинической симптоматикой – выраженной болью в пальцах, признаками длительной ишемии тканей – трофическими язвочками, дистрофическими изменениями ногтей, участками остеолиза (разрушения кончиков дистальных фаланг пальцев;
- IV – боль постоянная, интенсивная, в пораженных тканях определяются участки некроза.
В течении болезни (синдрома) Рейно различают три последовательно сменяющие друг друга фазы:
- ишемическую (спазм периферических сосудов и опорожнение капилляров);
- цианотическую (застой крови в венулах);
- реактивно-гиперемическую (возобновление кровотока).
Симптомы
Типичный приступ болезни или синдрома Рейно возникает после переохлаждения или психоэмоционального стресса. Из-за спазма периферических сосудов кончики пальцев кистей, стоп, реже – нос, подбородок, уши внезапно холодеют, бледнеют и утрачивают чувствительность. Через некоторое время они же приобретают синюшный оттенок и становятся несколько отечными, а пациент при этом испытывает жжение, чувство распирания в тканях и даже боль. Завершается приступ покраснением тканей, ощущением тепла, жара в них.
Страдают преимущественно средняя и дистальная (концевая) фаланги II-IV, реже – V пальцев кистей и стоп, как правило, сразу с обеих сторон. Сначала описанные приступы возникают изредка, строго под воздействием неблагоприятного внешнего фактора – холода, стресса, курения, длятся несколько минут. По мере прогрессирования болезни утрачивается связь с провоцирующими обстоятельствами, приступы возникают часто, в любое время и длятся до одного-двух часов.
Длительно существующий синдром Рейно приводит к осложнениям – из-за нарушения питания кожа в области поражения становится сухой, шелушится, на кончиках пальцев и вокруг ногтей возникают длительно незаживающие язвы и даже участки омертвения тканей – формируется гангрена.
Симптомы синдрома Рейно, имеющего вторичную природу, дополняет клиническая картина основного заболевания – того, проявлением которого стал периферический вазоспазм.
Причины
Причина болезни Рейно (ее также называют первичным синдромом Рейно) окончательно не изучена. Ученые предполагают, что в ее развитии имеет значение генетическая предрасположенность в сочетании с нарушением обмена веществ в организме, интоксикациями алкоголем, курением, психоэмоциональными стрессами.
Причиной вторичного синдрома Рейно могут стать такие заболевания:
- системные заболевания соединительной ткани (склеродермия, красная волчанка, дерматомиозит, ревматоидный артрит и прочие);
- воспалительные заболевания кровеносных сосудов (васкулиты);
- болезни эндокринной системы (гипотиреоз);
- болезни системы крови (полицитемия, криоглобулинемия);
- патология опухолевой природы (паранеопластический синдром, карциноид);
- неврологические болезни (синдром запястного канала);
- обморожение;
- вибрационная болезнь;
- прием некоторых лекарств (группы бета-блокаторов, симпатомиметиков).
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Источник https://cmrt.ru/zabolevaniya/sistemy-krovoobrashcheniya/sindrom-reyno/
Источник https://diseases.medelement.com/disease/4062
Источник https://www.smclinic.ru/diseases/bolezn-reyno/