Вскрытие панариция
Панариций – гнойное воспаление тканей пальца, которое в большинстве случаев требует хирургического вмешательства.
Провоцирующие факторы панариция

Развитию панариция способствуют такие предрасполагающие факторы, как:
- неправильная обработка повреждений пальцев или не несвоевременность ее проведения;
- использование не стерильных маникюрных инструментов;
- неправильное обрезание ногтевых пластин, при котором боковые края срезаются чрезмерно глубоко и коротко;
- ношение плохо вентилируемой, тесной обуви (при панариции пальца ноги);
- продолжительные мацерации кожи (изменения кожного покрова, вызванные воздействием воды).
Вероятные осложнения панариция
Осложнения панариция обусловлены последствиями перенесенной патологии и вероятностью распространение инфекции на здоровые ткани, находящиеся за пределами пораженного пальца. К их числу относятся:
- сепсис. Генерализация инфекционного процесса, обусловленная проникновением в кровяное русло патогенных микроорганизмов из первичного очага инфицирования и распространением их по всему организму. Патология представляет серьезную угрозу для жизни;
- флегмоны кисти. Гнойное воспаление тканей кисти (поверхностных или глубоких). Чаще всего распространение инфекции протекает под апоневрозом;
- тромбоз сосудов, тромбофлебитыи перифлебиты конечности;
- остеомиелит запястных и пястных костей;
- контрактура пальцев.
Показания к вскрытию
Причина панариция – бактериальная инфекция. Чаще всего это стафилококки, реже – стрептококки, кишечная палочка, пневмококки, синегнойная палочка и другие виды гноеродных бактерий. Входными воротами для инфекции служат повреждения кожи в виде ран, ссадин, ожогов, полученных в результате термических воздействий, ушибов, порезов, попадания инородных тел, косметического ухода за ногтями, и т.д.
Раневые дефекты могут быть столь незначительными, что пациент не воспринимает их всерьез или даже вовсе не замечает. Тем не менее, этих микроповреждений достаточно для внедрения инфекции. Но даже в этих случаях панариций развивается далеко не у всех. Нужно чтобы инфекция преодолела тканевые барьеры, активизировалась и вызвала гнойное воспаление.
- иммунодефицит;
- сахарный диабет;
- авитаминозы;
- несоблюдение гигиены, грязные руки;
- чрезмерная потливость кистей;
- контакт кистей с влажной холодной средой;
- хроническая травматизация кистей в результате трения, вибрации.
- Серозно-инфильтративная или начальная. Протекает с неспецифическими признаками воспаления: болью, иногда зудом, покраснением и отеком кожи.
- Гнойно-некротическая или гнойная. Образуется гнойный очаг. Возможно ухудшением общего состояния со слабостью и лихорадкой.
Начальная фаза обратима, и позволяет обойтись консервативными мерами: примочками, мазями, ванночками, приемом обезболивающих и противовоспалительных средств. Вот только длится она недолго, иногда считанные часы, и быстро переходит в следующую гнойную фазу. В народе по этому поводу говорят: гной созрел. А если он созрел, его нужно вскрывать, и уже ванночки, примочки здесь неэффективны. Точно так же неэффективны многочисленные народные и псевдонародные средства. Есть гной – значит, должен быть разрез. В противном случае осложненные формы панариция не заставят себя ждать.
Подготовительные мероприятия
Специальной подготовки перед вскрытием панариция не требуется. Пациенту необходимо предварительно пройти ряд лабораторных и диагностических исследований. Речь идет об общих анализах мочи и крови, анализе крови на концентрацию глюкозы и рентгенографии кисти (в случае подозрения на глубокие формы панариция).
Вскрытие панариция

Панариций является одной из часто встречаемых патологий в гнойной хирургии, на долю которого приходится 46% случаев от общего числа обращений пациентов, которым потребовалось проведение оперативного вмешательства.
В подавляющем большинстве случаев (75%) возникновение панариция связано с травмами, полученными на производстве. Повышенная вероятность развития патологии отмечается у лиц, чья профессиональная или любительская деятельность связаны с обработкой различных поверхностей (в особенности металла или дерева). Часто заболевание диагностируется у рабочих рыборазделочных цехов и рыбаков. На бытовые травмы приходится 10% случаев, а на все прочие ситуации – 15%. Чаще всего панариций развивается у людей в возрасте 20-50 лет. Нередко заболевание возникает и у детей.
Методика
Неосложненный панариций вскрывают амбулаторно. Он проявляется несколькими формами. Поэтому техника вскрытия гнойных очагов при различных формах тоже будет разной:
Кожный панариций
Самая благоприятная форма, когда гной скапливается между поверхностными и глубокими слоями кожи, эпидермисом и дермой. В месте образования гноя эпидермис вскрывают ножницами, выпускают гной и накладывают асептическую повязку. Процедура безболезненна, и не требует анестезии. Рана эпителизируется, наложение швов не требуется.
Подкожный панариций
Здесь уже все сложнее, т.к. гнойный процесс распространяется на подкожную клетчатку, в которой формируются некротические изменения. Для эвакуации гноя делают разрезы, которые в зависимости от локализации очага могут быть парными боковыми, среднелатеральными, Т- или Г-образными.
Однако здесь недостаточно только лишь удалить гной, нужно иссечь некротизированные ткани. После удаления гноя и нежизнеспособных тканей рану промывают антисептиками и дренируют, но не ушивают. Вторичные швы накладывают уже после полного очищения раны и извлечения дренажей, в результате чего она заживает вторичным натяжением.
Процедура вскрытия в данном случае болезненна. Поэтому взрослым проводят проводниковую анестезию по Оберсту-Лукашевичу. Это разновидность местной анестезии, предназначенная для обезболивания вмешательств на пальце. Детей вводят в наркоз.
Околоногтевой панариций (паронихия)
Если гной расположен под эпидермисом, тактика такая же, как и при кожном панариции. Если гнойный процесс распространяется вглубь, под местной анестезией делают разрезы ногтевого валика, иссекают некротизированные ткани. При этом стараются не повредить матрикс, ростковую зону ногтя, т.к. это может повлечь деформацию, и даже полную утрату ногтевой пластинки. Образовавшуюся рану дренируют турундой, смоченной антисептиком, и фиксируют повязкой. Рана заживает вторичным натяжением.
Подногтевой панариций

Здесь образование гноя под ногтевой пластинкой сопровождается ее отслаиванием. В данном случае вскрывают гнойный очаг, иссекают пораженные участки ногтевого валика. При этом, как правило, возникает необходимость в частичном удалении, резекции ногтевой пластинки. А при распространенном процессе может потребоваться ее полное удаление. Обезболивание при подногтевом панариции – местная анестезия или наркоз.
Существует еще сухожильный, костный, костно-суставной панариций, а также пандактилия, тотальное гнойное поражение тканей пальца. Все эти формы следует рассматривать как осложнения, при которых необходима госпитализация в стационар.
Оперативное вмешательство здесь требует введения в наркоз. В зависимости от локализации и распространенности гнойных очагов рассекают и дренируют мягкие ткани, сухожильные влагалища, капсулы межфаланговых суставов, выскабливают участки некротизированных костей. Задача хирурга в данном случае заключается в том, чтобы максимально сохранить как рабочий орган не только палец, но и всю кисть. При пандактилите, скорее всего, палец спасти не удастся, и потребуется его удаление.
Панариций пальцев ног
Возникновения панариция на пальце ноги диагностируется гораздо реже, чем на кисти. В большинстве случаев поражению подвергается паронихий или же имеет место развитие подногтевого панариция. Патология возникает ввиду ношения тесной, неудобной обуви, провоцирующей потертости на коже, прокола острым предметом и в силу других причин. Лечение панариция пальцев ног идентично тому, что проводится при патологии на пальцах кисти.
Особенности ухода в реабилитационном периоде
В период реабилитации важно обеспечить покой больного пальца, беречь его от любого рода нагрузок и травмирования. После вскрытия панариция в послеоперационном периоде до полного заживления раны палец необходимо ежедневно обрабатывать ранозаживляющими и антисептическими лекарственными средствами. Выбор медикаментов зависит от особенностей проведенного вмешательства и тяжести общего состояния больного. Конкретные препараты назначает исключительно врач. Их применение обеспечивает быстрое заживление раневой области и предотвращает образование рубцов.

Недопустимо погружать раневую область в дезинфицирующие растворы (например, раствор калия перманганата). Такие мероприятия вызывают мацерацию кожи, что препятствует процессу заживления и создает благоприятные условия для вторичного инфицирования.
При необходимости, с целью подавления инфекции, специалист может назначить проведение антибактериальной терапии. Продолжительность курса устанавливается врачом с учетом состояния пациента и, как правило, составляет 5-10 дней. Прием антибиотиков показан при глубоких панарициях. При поверхностных поражениях обычно достаточно антисептической обработки раны.
В реабилитационном периоде определенную пользу несет прием медикаментов, улучшающих кровообращение в мелких сосудах (например, препарат Пентилин), а также иммуностимуляторы (Митилурацил). В процессе заживления раневой области (на 3-4 день после вмешательства) могут назначаться УВЧ и УФО, курс которых может включать в себя 3-7 процедур.
Когда заживает рана?
Заживление раны подразумевает полотно срастание краев раневой области при отсутствии воспалительного процесса. Продолжительность заживления находится в зависимости от множества факторов: особенности организма, тяжесть поражения по поводу которого проводилось вмешательство, наличие хронических, сопутствующих патологий, возраст пациента, вторичное инфицирование раны. В случае неосложненного течения, заживление раневой области происходит в среднем в пределах 10-14 суток.
Дифференциальная диагностика
Панариций по своим внешним проявлениям дифференцирует с рядом заболеваний. Так, патология имеет определенные сходства с рожей, артритом, эризипелоидом, лимфангоитом. Их объединяют такие общие симптомы, как болевые ощущения, припухлость, покраснение, ограничение движений. В этой связи для постановки точного диагноза необходимо проведение ряда обследований.
Профилактические мероприятия
Любые микротравмы на пальцах требуют проведения необходимого лечения, направленного на предотвращение развития инфекционного процесса. Даже самая незначительная рана должна быть своевременно обработана и на время защищена бактерицидным пластырем. Кроме того, необходимо:
Почему врастает ноготь и как эффективно лечить вросший ноготь?

Вросший ноготь: причины, симптомы, диагностика и лечение
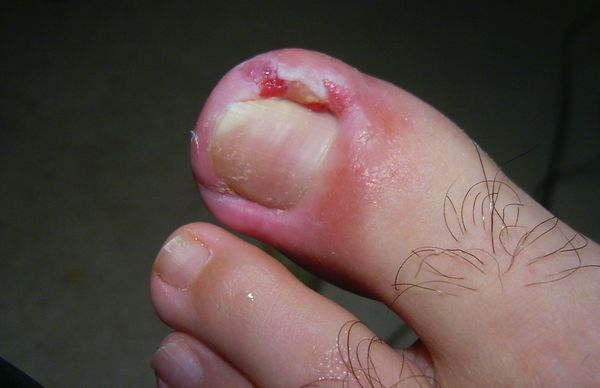
Онихокриптозом называют врастание части ногтевой пластины в ткань ногтевого валика (если точно, боковой край). Чаще всего вросший ноготь обнаруживается на большом пальце ноги.
Появляются воспалительный процесс, отек, краснота и болезненные ощущения. Нередко только боль заставляет к врачу обратиться, когда уже терпеть невозможно и происходит нагноение. Из-за этого проблема становится хронической. По статистике хронический онихокриптоз приобретает половина пациентов.
Почему ноготь может врастать
Причины разные и условно делятся на внешние факторы и заболевания.
Внешние причины
- Незнание и несоблюдение правил проведения педикюра.


- Неудобная (не вашего размера) и узкая обувь (включая узкий нос).
Заболевания
- Вальгусные стопы и плоскостопие. Стопа деформируется, и из-за давления второго пальца искривляется большой.
- Беременность и послеродовой период. Врастать ноготь у женщин способен как на поздник сроках беременности, так и при лактации или через полтора-два месяца после родов.
- Болезни, связанные с неправильным питанием ногтевой пластины. Среди них сахарный диабет, заболевания сосудов и сердца, всевозможные эндокринные патологии и ожирение.
- Проведение лучевой или химической терапии при онкологии.

Какие симптомы говорят об онихокриптозе
Основных признаков пять, некоторые напрямую говорят об определенной стадии заболевания:
- Постоянная боль у ногтя, которая становится особенно сильной, если надеваете не домашнюю обувь и ходите.

Диагностика
Как только заподозрили врастание ногтя, обязательно обращайтесь к специалисту по заболеваниям стоп либо хирургу.
Врачи попросят пройти несколько простых лабораторных исследований, чтобы максимально точно поставить диагноз. Это анализы крови:
- Общий. Помогает понять, на какой стадии воспаление.
- На глюкозу. Чтобы исключить наличие сахарного диабета.
Если у вас грибок, покажитесь дерматологу и придерживайтесь комплексной схемы лечения. Одного метода явно будет недостаточно. Появились осложнения? Тогда без дополнительной диагностики не обойтись.
Хирург непременно скажет сделать рентгенографию стопы, с ее помощью на кости обнаруживают нагноения и на пальце можно рассмотреть костный вырост (остеофит).
Если онихокриптоз у ребенка
Описанные ниже домашние средства можно и не пробовать, поскольку у детей все протекает серьезнее, им сложно выносить боль, труднее понять, что именно беспокоит. Сразу берите талончик к хирургу или записывайтесь к специалистам частных клиник.
Лечение в домашних условиях
Лечение в домашних условиях возможно только на начальных стадиях онихокриптоза или с целью профилактики, и требует соблюдения определенных условий:
- нужно носить только свободную обувь;
- соблюдать гигиенические правила;
- правильно стричь ногти;
- дважды в день менять носки.
Из домашних способов избавления от вросшего ногтя можно назвать шесть. Коротко опишем их ниже.
Прием нестероидных противовоспалительных препаратов
Показан при сильных болевых ощущениях. Нужно придерживаться инструкции и в целом не злоупотреблять таблетками. Использовать можно Нимесулид, Парацетамол, Ибупрофен и другие препараты из группы.

Дезинфицирующие ванночки
Для хорошего эффекта делают дважды-четырежды в день, регулярно. Растворяют в воде либо пищевую соду, либо раствор марганцовки, либо соль морскую. Ванночки размягчают ткань и помогают аккуратно удалить ноготь. Если это получается сделать, не забудьте потом протереть обработанные места йодом.
Компресс из лекарственных средств
Предназначен для снятия воспаления. Готовится из 10 миллилитров димексида, 20 — воды, 1 миллилитра дексаметазона и 1 ампулы анальгина. В растворе смачивают марлевый тампон, прикладывают к пальцу, накрывают целлофаном, забинтовывают и надевают поверх носок. Держат ночь, делают процедуру три-четыре дня. Если за указанное время не проходит, срочно к доктору.
Кипяток
Применяется исключительно в начале заболевания, не при абсцессе. Отекший, воспаленный палец на пару секунд помещают в очень горячую воду и достают обратно. Повторяют на протяжении минут 10-20. Должно получиться около 20-30 раз.
Раствор хлоргексидина
Смачивают им стерильный бинт и прикладывают в область между кожным валиком и ногтем. Как только высохнет, снова «сдабривайте» антисептиком. Ежедневно слегка продвигают бинт вперед, чтобы освободить ноготь.
Вертикальная бороздка
Она делается на роговом слое вросшего ногтя пилочкой для ногтей. Позволяет при затягивании поднять край проблемного участка.
Неплохо зарекомендовали себя в консервативном лечении и специальные лекарственные препараты: растворы и мази.
Уродерм
Главное действующее вещество — карбамид (мочевина), смягчающая ноготь и ткани и позволяющая легче производить обрезку. Наносить нужно на сухой палец, заправляя мазь лопаточкой между ногтевым краем и околоногтевым валиком. После процедуры надевают носки. Продолжительность — 3-4 дня, дальше пробуют состричь ноготь.
Мазь Вишневского
Показана при инфекциях. Состоит из березового дегтя, касторового масла, ксероформа. Наносить следует под повязку на ночь, с утра снимать. Срезать ноготь можно, если он вышел из-под валика.
Ноктинорм
Размягчает, избавляет от воспалительных и болевых симптомов. В нем экстракты маклеи и солодки, пальмовое масло, плюс горофит зверобоя, вазелин. Сначала ноги распаривают, а после на валик и всю пластину наносят бальзам. Достаточно одного-двух раз за день.
Ихтиоловая мазь
Помогает справиться с воспалением, болезненными ощущениями, бактериями и раздражением. Содержит ихтаммол и вазелин. С мазью делают «ночную» повязку, чтобы уже утром можно было ноготь остричь.
Хирургические методы
- Лазерное прижигание
Обычно к этой процедуре прибегают, если ноготь врос на уровне кутикулы. Относится к высокотехнологичным и позволяет добиться стойкой ремиссии. С помощью лазерного пучка выжигается часть проблемного ногтя и ростковые клетки, удаляются грануляции и воспалившаяся ткань.


Как вести себя после хирургического вмешательства
Резекция — довольно серьезная операция, требующая длительного восстановления. Поначалу обработанный участок будет болеть. Полное заживление происходит в течение месяца, и все время требуется контроль: максимально оберегать ногтевое ложе от попадания инфекции. Еще прибегают к таким мерам:
- Три-пять дней обрабатывают прооперированное место антисептическими средствами, например, перекисью водорода или хлоргексидином, используют антибактериальные мази (Гентаксан, Левомеколь и др.), стерильными материалами перевязывают палец. Дальше перевязка через день.
- В первые дни желательно вообще не наступать на ногу, а дальше придерживаться щадящего режима и избегать нагрузок.
- Если сильно беспокоят неприятные ощущения, можно принимать обезболивающие.
- Обувь разрешается только широкая, чтобы материалы не соприкасались с больным пальцем.
Ультрасовременные безоперационные и безопасные методы
Это оптимальное решение, поскольку проводится под контролем специалистов с использованием новейшего оборудования. Быстро и безопасно.

Подофикс (Podofix)
Подофикс — Это безоперационное лечение вросших ногтей, разработанное немецкими специалистами. Для коррекции используются небольшие скобы-пластины на ноготь, которые вполне можно покрыть лаком. Они практически незаметны, не вызывают дискомфорта, не требуют отказа от активного образа жизни. Эта скоба на клеевой основе показана и при стержневых мозолях, гипергрануляции, закручиваемости ногтей, в косметических целях.
Узнать подробнее и цена

- Комбипед (Combiped)
Комбинированная методика, конструкция сочетает в себе пластины Подофикс и скобы ЗТО (металлическая скоба и приклеивающая пластмассовая площадка). Легко устанавливается, выпрямляет ноготь, снимает болевой синдром.
Полное описание метода и цена
Возможные негативные последствия, если не начать своевременное лечение
- Абсцесс пальца
Гнойный процесс с покраснением и отеком.

Как не допустить врастания ногтя
Прежде всего, освоить азы педикюра. Правил не так много, вот главные:
- Делайте теплую ванночку для ног, чтобы ногти смягчились.
- Стригите прямо, закруглять не надо.
Вросший ноготь — симптомы и лечение
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 7 лет.
Над статьей доктора Костромин Р. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
Онихокриптозом могут болеть как дети, так и пожилые люди. Однако наиболее характерно это заболевание для людей молодого возраста: по статистике с ним сталкивается 8-10% работоспособного населения [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя [4] .
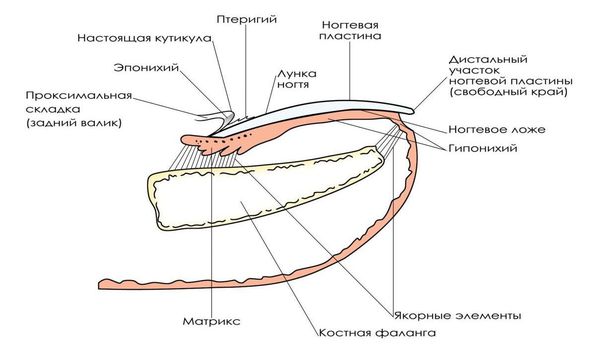
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань [5] .
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
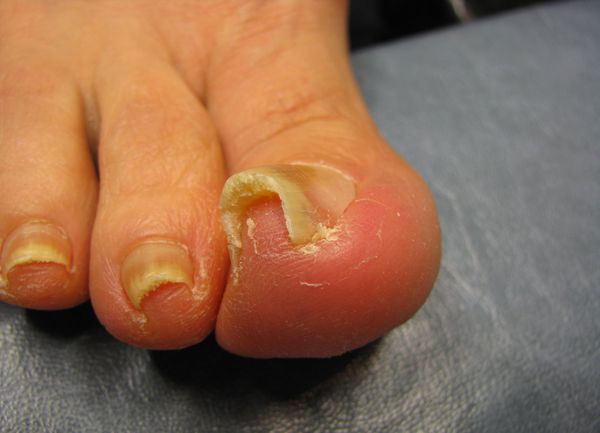
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса [8] .
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя [2] [9] . Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
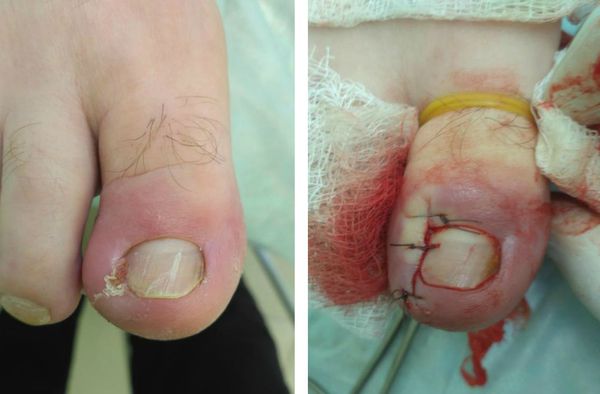
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили [10] [11] [12] .
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.
Источник https://medcentr-sochi.ru/uslugi-hirurga/vskrytie-panariciya.html
Источник https://iris-salon.ru/poleznyie-stati/pochemu-vrastaet-nogot-i-kak-ego-lechit
Источник https://probolezny.ru/vrosshiy-nogot/