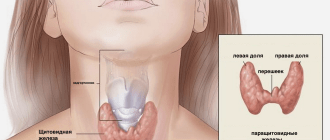
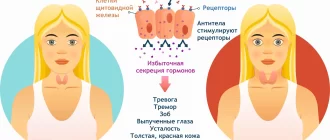
Гипотиреоз
Категории МКБ: Атрофия щитовидной железы (приобретенная)(E03.4), Аутоиммунный тиреоидит (E06.3), Врожденный гипотиреоз без зоба (E03.1), Гипотиреоз неуточненный (E03.9), Гипотиреоз, вызванный медикаментами и другими экзогенными веществами (E03.2), Гипотироидизм, возникший после медицинских процедур (E89.0), Другие уточненные гипотиреозы (E03.8), Микседематозная кома (E03.5), Постинфекционный гипотиреоз (E03.3)
Общая информация
Краткое описание
Российская ассоциация эндокринологов
Гипотиреоз
Год утверждения: 2021
Первичный гипотиреоз – гипотиреоз, развившийся вследствие поражения (деструкции) самой щитовидной железы.
Манифестный гипотиреоз – повышенный уровень ТТГ при одновременном снижении свободного Т4 ниже референсного интервала.
Субклинический гипотиреоз — повышенный уровень ТТГ при уровне свободного Т4 в пределах референсного интервала.
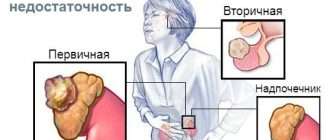
Вторичный гипотиреоз – клинический синдром, развивающийся вследствие недостаточной продукции ТТГ при отсутствии первичной патологии самой ЩЖ, которая бы могла привести к снижению ее функции.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Первичный гипотиреоз по степени тяжести классифицируется на субклинический и манифестный (явный) [1].

Таблица 2. Классификация гипотиреоза
Этиология и патогенез
По патогенезу гипотиреоз может быть первичным (вследствие патологии самой ЩЖ) или вторичными (вследствие дефицита ТТГ). Более 99% всех случаев гипотиреоза у взрослых приходится на первичный приобретенный гипотиреоз. Наиболее часто гипотиреоз развивается вследствие хронического аутоиммунного тиреоидита, а также после медицинских манипуляций (ятрогенный ) — послеоперационный или в исходе терапии 131I. После тиреоидэктомии гипотиреоз носит стойкий необратимый характер. При деструктивных тиреоидитах (послеродовый, подострый, «молчащий») может развиться транзиторный гипотиреоз, который самолимитируется в процессе естественного течения заболевания [1,2].
Хронический аутоиммунный тиреоидит (тиреоидит Хашимото, лимфоцитарный тиреоидит, АИТ) – хроническое воспалительное заболевание ЩЖ аутоиммунного генеза, при котором в результате прогрессирующей лимфоидной инфильтрации происходит постепенная деструкция паренхимы ЩЖ с возможным исходом в первичный гипотиреоз. На протяжении длительного времени, иногда на протяжении всей жизни, у пациентов сохраняется эутиреоз. В случае постепенного прогрессирования процесса и усиления лимфоцитарной инфильтрации ЩЖ и деструкции ее фолликулярного эпителия постепенно снижается синтез тиреоидных гормонов. В результате повышается уровень ТТГ, приводящий к гиперстимуляции ЩЖ. За счет этой гиперстимуляции на протяжении неопределенного времени может сохраняться продукция Т4 на нормальном уровне – фаза субклинического гипотиреоза. При дальнейшем разрушении ЩЖ число функционирующих тиреоцитов снижается ниже критического уровня, концентрация Т4 в крови также снижается (фаза явного гипотиреоза) [3].
У взрослых крайне редко встречается вторичный гипотиреоз, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область.

Таблица 1. Этиология гипотиреоза
При дефиците тиреоидных гормонов развиваются изменения всех без исключения органов и систем, что определяет полисистемность и многообразие его клинических проявлений. Основное изменение на клеточном уровне – снижение потребления клеткой кислорода, снижение интенсивности окислительного фосфорилирования и синтеза АТФ. Клетка испытывает дефицит энергии, в ней снижается синтез ферментов, подавляются процессы клеточного метаболизма.
Эпидемиология
Первичный гипотиреоз является одним из наиболее распространенных эндокринных заболеваний. По данным крупного популяционного исследования NHANES-III, распространенность первичного гипотиреоза составила 4,6% (0,3% — явный, 4,3% — субклинический). В среднем частота новых случаев спонтанного гипотиреоза составляет у женщин 3,5 случая на 1000 человек в год, а гипотиреоза в результате радикального лечения тиреотоксикоза – 0,6 случая на 1000 человек в год [1].
Распространенность АИТ оценить достаточно сложно, поскольку в эутиреоидной фазе он не имеет точных диагностических критериев. Распространённость носительства антител к тиреоидной пероксидазе (АТ-ТПО) составляет около 10% среди женщин и зависит от этнического состава популяции.
Вторичный гипотиреоз (ВтГ) – редкое заболевание, на его долю приходится не более 1% всех случаев гипотиреоза. ВтГ одинаково часто диагностируется как у мужчин, так и у женщин; его распространенность в популяции варьирует от 1 : 16 000 до 1 : 100 000 населения в зависимости от возраста и этиологии [4].
Клиническая картина
Cимптомы, течение
Клиническая картина гипотиреоза значительно варьирует в зависимости от выраженности и длительности дефицита тиреоидных гормонов, возраста пациента и наличия у него сопутствующих заболеваний. Чем быстрее развивается гипотиреоз, тем более явными проявлениями он сопровождается.
Высокая распространенность симптомов, сходных с таковыми при гипотиреозе, но связанных с другими хроническими заболеваниями;
Отсутствие прямой зависимости между выраженностью симптомов и степенью дефицита тиреоидных гормонов.
Наиболее часто встречающиеся симптомы гипотиреоза: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение.
Нередко у пациентов доминируют симптомы со стороны какой-то одной системы, поэтому у пациентов диагностируются заболевания-«маски»:
«Гастроэнтерологические»: хронические запоры, желчнокаменная болезнь, хронический гепатит («желтуха» в сочетании с повышением уровня трансаминаз);
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Рекомендация 1. Рекомендуется использовать диагностические признаки, сочетание которых позволяет установить АИТ как причину гипотиреоза: первичный гипотиреоз (явный или стойкий субклинический); наличие антител к ткани щитовидной железы и ультразвуковые признаки аутоиммунной патологии [1];
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендация 2. Рекомендуется проводить скрининг на ВтГ всем пациентам с личным или семейным анамнезом гипоталамо-гипофизарных нарушений и недостаточностей, среднетяжёлой или тяжёлой травмы головы, инсульта, краниального облучения, гемохроматоза, особенно при наличии симптомов гипотиреоза [11, 12, 13, 14].
Наиболее часто встречающиеся симптомы гипотиреоза: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение
При физикальном осмотре у пациентов с выраженным и длительным дефицитом тиреоидных гормонов могут быть характерные внешние проявления: отмечается общая и периорбитальная отечность, одутловатое лицо бледно-желтушного оттенка, скудная мимика.
Рекомендация 3. Не рекомендуется определение содержания антител к ткани щитовидной железы в крови в динамике с целью оценки развития и прогрессирования АИТ [1];
Комментарии: При отсутствии хотя бы одного из перечисленных критериев диагноз АИТ носит вероятностный характер, поскольку само повышение уровня АТ-ТПО или выявленная по данным ультразвукового исследования (УЗИ) гипоэхогенность ткани ЩЖ еще не свидетельствуют об АИТ и не позволяют точно установить этот диагноз. «Классические» антитела — АТ-ТГ и АТ-ТПО выявляются у 80-90% больных АИТ. Носительство антител к ткани ЩЖ при эутиреозе требует только контроля уровня ТТГ в динамике [3].
Рекомендация 4. Для исключения гипотиреоза рекомендуется исследовать функцию щитовидной железы (исследование уровня тиреотропного гормона (ТТГ) в крови ТТГ и уровня свободного тироксина сыворотки крови (свТ4) ) на этапе планирования беременности женщинам, у которых ранее было выявлено повышение уровня антител к щитовидной железе и/или ультразвуковые признаки АИТ. У этих женщин рекомендуется контролировать уровень ТТГ в каждом триместре беременности [5, 6].
Рекомендация 5. При впервые выявленном повышении уровня ТТГ и нормальном свТ4 рекомендуется провести повторное исследование уровней ТТГ, свТ4 через 2–3 месяца, а также определение содержания АТ-ТПО [1, 3, 7, 8, 9, 10].
Комментарии: Диагноз явного (манифестного) гипотиреоза устанавливают при повышении уровня ТТГ и снижении свободного Т4 ниже референсного интервала; диагноз субклинического гипотиреоза — при повышении уровня ТТГ и уровне свободного Т4 в пределах референсного интервала. Для подтверждения наличия у пациента стойкого субклинического гипотиреоза требуется повторное определение уровней ТТГ и свТ4 через 2-3 месяца, поскольку в ряде случаев повышение ТТГ может быть транзиторным и вызвано рядом причин: перенесённой тяжелой нетиреоидной патологией, подострым, послеродовым или «молчащим» тиреоидитом, приемом лекарственных препаратов (в т.ч. амиодарона**, лития карбоната), феноменом макроТТГ. У большинства пациентов СГ характеризуется небольшим повышением уровня ТТГ – менее 10 мЕд/л. Доля пациентов с СГ и уровнем ТТГ > 10 мЕд/л составляет около 10%. При уровне ТТГ < 10 мЕд/л эутиреоз спонтанно восстанавливается в 20–50% случаев.
Рекомендация 6. Диагноз ВтГ рекомендуется устанавливать на основании снижения уровня свТ4 в сыворотке крови ниже референсного диапазона в сочетании с неадекватно низким/низконормальным уровнем ТТГ при двукратном исследовании [15, 16].
Рекомендация 7. У взрослых, наблюдающихся по поводу гипоталамо-гипофизарных заболеваний, для диагностики ВтГ уровни свТ4 и ТТГ рекомендуется исследовать ежегодно [14].
Комментарии: У взрослых, за крайне редким исключением, встречается приобретенный ВтГ, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область. Так, более чем в 50% случаев причиной приобретенного ВтГ являются гормонально активные и неактивные макроаденомы гипофиза [17]. После лучевой терапии опухолей головного мозга ВтГ развивается в 65% случаев, причем произойти это может спустя годы после проведенного лечения [18, 19]. Недостаточность тропных гормонов, как правило, развивается после лучевого воздействия на аденогипофиз в суммарной дозе 20 Гр и более. Другой причиной развития ВтГ у взрослых может быть тяжелая травма головного мозга: распространенность гипотиреоза у таких пациентов составляет, по данным разных авторов, от 5 до 29%, что определяется тяжестью травмы, а также временем, прошедшим с ее момента [20, 21].
На сегодняшний день в основе диагностики ВтГ лежит одновременное определение концентрации свТ4 и ТТГ. Классическим лабораторным критерием диагностики ВтГ является сочетание низкой концентрации ТТГ и низкой концентрации свТ4 в сыворотке крови [15, 16]. Однако при ВтГ концентрация ТТГ может быть как низкой, так и нормальной и даже слегка повышенной; в этом случае определяемый ТТГ не обладает биологической активностью. Для диагностики ВтГ предпочтительно исследование уровня свТ4, определение концентрации в крови общего Т4 нецелесообразно, так как зависит от концентрации ТСГ. При снижении (с возрастом, при назначении препаратов андрогенов) или увеличении (во время беременности, при приеме эстрогенов, оральных контрацептивов) уровня ТСГ будет меняться и концентрация общего Т4, соответственно [4].
В настоящее время стимуляционный тест с ТРГ для диагностики ВтГ практически не используется, поскольку рутинные лабораторные методы позволяют достаточно точно определить уровни ТТГ и свТ4, необходимость проведения стимуляционного теста с ТРГ ограничивается только отдельными клиническими ситуациями, требующими дополнительного метода для подтверждения диагноза ВтГ.
Рекомендация 8. Проведение УЗИ ЩЖ целесообразно при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ для подтверждения или опровержения наличия у пациента увеличения ЩЖ и/или узлового зоба[55].
Комментарии: Ультразвуковые изменения, характерные для АИТ, могут появляться раньше, чем выявляется в крови повышение уровня антител (АТ) к ткани ЩЖ. Проведение УЗИ ЩЖ целесообразно при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ. Пункционная биопсия ЩЖ для подтверждения диагноза АИТ не показана. Она преимущественно проводится в рамках диагностического поиска при узловом зобе.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Рекомендация 9. Всем пациентам с установленным диагнозом явный гипотиреоз рекомендуется заместительная терапия. Препаратом выбора для заместительной терапии является левотироксин натрия** [22, 23, 24].
Рекомендация 10. Целью заместительной терапии первичного гипотиреоза рекомендуется считать достижение и поддержание нормального уровня ТТГ и тиреоидных гормонов в крови [1, 3]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендация 11. Препарат левотироксина натрия** рекомендуется принимать в утренние часы, натощак, не менее, чем за 30-40 минут, оптимально за 60 минут до еды [25, 26, 29].
Комментарии: Левотироксин натрия** является препаратом выбора заместительной терапии гипотиреоза в силу его эффективности, длительного опыта применения, высокой биодоступности, благоприятном профиле нежелательных явлений, простоте приема.
Т4 является основным гормоном, секретируемым щитовидной железой. В периферических тканях Т4 дейодируется с образованием Т3, посредством которого и реализуются эффекты тиреоидных гормонов. Желудочно-кишечная абсорбция левотироксина натрия** в таблетках находится в диапазоне 70-80% у здоровых взрослых при приеме натощак [25]. Длительный (приблизительно 7 дней) период полувыведения позволяет принимать препарат один раз в день и обеспечивает поддержание стабильного уровня как T4, так и T3 в крови [26]. При приеме препарата левотироксина натрия** натощак пик уровней T4 и свТ4 в крови достигается через 4 часа. Уровни T4 и ТТГ стабилизируются через 6 недель после начала терапии или изменения дозы [27]. На фоне монотерапии левотироксином натрия** при нормальных уровнях ТТГ и Т3 сыворотки отмечается повышение уровня Т4 [27, 28]. Соответственно, нормальные уровни Т4 и ТТГ сыворотки сопровождаются более низкими значениями Т3, чем у здоровых людей, иногда даже ниже референсного диапазона [30]. Целью заместительной терапии левотироксином натрия** при первичном гипотиреозе служит достижение и поддержание состояния эутиреоза, что определяется нормальными значениями ТТГ и Т4 в сыворотке крови [1,3]. Состояние эутиреоза определяется как нормализация показателей действия гормонов щитовидной железы и отсутствие или регресс симптомов и клинических признаков, связанных с гипотиреозом.
Рекомендация 12. При необходимости приема в утренние часы препаратов, которые могут повлиять на всасывание левотироксина натрия** (препаратов, в состав которых входят кальция карбонат, железа сульфат), рекомендуется соблюдать интервал около 4 часов [27, 34, 53].
Комментарии: Наиболее часто врачи сталкиваются с назначением препаратов, содержащих кальция карбонат, железа сульфат и алюминия гидроксид, которые могут существенно воздействовать на динамику уровня ТТГ. В одной из работ при одновременном приеме препарата, в состав которого входил железа сульфат в дозе 300 мг, и левотироксина натрия** через 12 недель было отмечено повышение уровня ТТГ с 1,6 до 5,5 мЕд/л. При соблюдении минимального рекомендуемого интервала, составляющего 4 часа, выраженной динамики не наблюдается. Сходные результаты были получены и при изучении влияния одновременного приема препаратов, содержащих кальция карбонат, и левотироксина натрия**: в данную работу были включены пациенты с компенсированным гипотиреозом и им был назначен препарат, в состав которого входил кальция карбонат в дозе 1200 мг, утром, одновременно с левотироксином натрия**. При добавлении препарата, содержащего кальция карбонат, отмечалось значимое повышение уровня ТТГ. После его отмены уровень ТТГ восстанавливался до исходного. Причем у 20% пациентов уровень ТТГ поднялся выше верхней границы референсного диапазона. У взрослых прием препаратов, содержащих кальция карбонат, кальция ацетат, снижает абсорбцию левотироксина натрия** на 20% [34].
Рекомендация 13. Препараты левотироксина натрия** отличаются по биодоступности, и при смене препарата рекомендуется дополнительный контроль уровня ТТГ [36, 37].
Комментарии: На фармацевтическом рынке доступны препараты левотироксина натрия** разных производителей. Препараты левотироксина натрия** имеют узкий терапевтический диапазон и при этом недостаточно биоэквивалентны, что во многом связано с различной технологией их изготовления и, соответственно, разной биодоступностью. Также, при изменении технологии производства препарата, новый и старый продукты могут оказаться не биоэквивалентны. Узкий терапевтический диапазон левотироксина натрия** требует тщательного подбора его дозы, поскольку она может варьировать в зависимости от этиологии гипотиреоза, массы тела пациента, наличия сопутствующих заболеваний и приема других лекарственных препаратов. Передозировка левотироксина натрия** с развитием медикаментозного тиреотоксикоза является фактором риска фибрилляции предсердий [38] и остеопороза у женщин постменопаузального возраста [39]. Недостаточность дозы левотироксина натрия** сопровождается симптомами и проявлениями гипотиреоза.
Рекомендация 14. Терапию левотироксином натрия** рекомендуется начинать с полной или неполной заместительной дозы с постепенным ее повышением до достижения целевого уровня ТТГ [40].
Комментарии: Принципы начала заместительной терапии базируются преимущественно на опыте многих поколений врачей. Исследования, посвященные изучению этого вопроса, были в основном ретроспективными, проспективные работы практически не проводились. Общепринятым считается назначение сразу полной заместительной дозы (рассчитанную на массу тела) пациентам молодого и среднего возраста, в то время как пациентам старшего возраста и пациентам с сопутствующей кардиальной патологией рекомендуется начало с небольших доз, с последующим повышением под контролем ТТГ.
Когда речь идет о гипотиреозе, закономерно развивающемся после оперативного удаления щитовидной железы, т.е. в ситуации, когда у пациента еще вчера был эутиреоз (а тем более тиреотоксикоз), полная заместительная доза левотироксина натрия** должна быть назначена сразу после операции. Сходная ситуация и в случае отмены супрессивной терапии с целью проведения сцинтиграфии у пациентов, леченных по поводу высокодифференцированного рака щитовидной железы, когда гипотиреоз сохраняется достаточно непродолжительное время и полная доза левотироксина натрия** может быть назначена сразу же после проведения обследования.
Рекомендация 15. Пациентам пожилого возраста терапию левотироксином натрия** рекомендуется начинать с небольших доз с постепенным повышением под контролем уровня ТТГ. Нормальный уровень ТТГ у пожилых пациентов несколько выше, чем у лиц моложе 65 лет, т.е. в качестве целевого может быть выбран более высокий уровень ТТГ [1, 3, 41].
Комментарии:В принципе пациентам старшего возраста (старше 65-70 лет) без установленных сердечно-сосудистых заболеваний или без значимых факторов сердечно-сосудистого риска терапия левотироксином натрия** может быть начата с полной заместительной дозы [40]. Однако большинство экспертов придерживаются концепции начала с небольшой дозы с постепенным повышением. Как правило, полная заместительная доза левотироксина натрия**, на которой достигается нормализация уровня ТТГ, у пациентов старшего возраста меньше, чем у молодых, что связано со снижением массы безжировой ткани [41]. Титрация дозы у пациентов этой возрастной группы особенно важна, поскольку развитие тиреотоксикоза у них сопряжено с большим риском нарушений сердечного ритма и переломов. В популяции людей пожилого возраста без патологии щитовидной железы 97,5 перцентиль ТТГ составляет 7,5 мЕд/л. И, соответственно, можно рассматривать в качестве целевого уровень ТТГ 4-6 мЕд/л для пациентов старше 70-80 лет. Хотя рандомизированных клинических исследований, посвященных изучению этого вопроса, не проводилось.
Рекомендация 16. При назначении препаратов, влияющих на метаболизм или синтез транспортных белков, рекомендуется дополнительное исследование уровня ТТГ. К таким препаратам относятся: андрогены, эстрогены, фенобарбитал**, фенитоин**, карбамазепин**, рифампицин**, сертралин** [1, 3].
Комментарии: Среди препаратов, которые повышают уровень тироксин-связывающего глобулина (ТСГ): эстрогены, тамоксифен**. Препараты, снижающие уровень ТСГ: андрогены, большие дозы глюкокортикостероидов. Прием этих препаратов может привести к повышению или снижению потребности в левотироксине натрия**, соответственно. Следует отметить, что при использовании трансдермальных форм эстрогенов и андрогенов не отмечено значимого влияния на уровень ТТГ, поскольку при их применении нет первого прохождения препарата через печень.
Рекомендация 17. Заместительная терапия левотироксином натрия** рекомендуется повышении уровня ТТГ в крови более 10 мЕд/л, а также в случае как минимум двукратного выявления уровня ТТГ между 4 – 10 мЕд/л; у лиц старше 55 лет и при наличии сердечно-сосудистых заболеваний заместительную терапию левотироксином натрия** рекомендуется проводить при хорошей переносимости препарата и отсутствии данных о декомпенсации этих заболеваний на фоне приема препарата [1].
Рекомендация 19. При явном гипотиреозе во время беременности рекомендуется заместительная терапия препаратами левотироксина натрия** [42].
Комментарии: По данным многочисленных ретроспективных исследований и исследований случай-контроль манифестный гипотиреоз во время беременности сопряжен с неблагоприятными эффектами как для матери, так и для плода [42]. В одном из недавно опубликованных ретроспективных исследований с участием более 1000 беременных, получающих заместительную терапию левотироксином натрия**, было показано, что риск преждевременного прерывания беременности возрастает пропорционально повышению уровня ТТГ, при этом риск не выше при нормализации ТТГ [42]. Несмотря на то, что рандомизированных клинических исследований с участием беременных с явным гипотиреозом не проводилось, поскольку они не могут быть проведены с этических позиций, но имеющиеся данные однозначно свидетельствую о необходимости назначения заместительной терапии женщинам с явным гипотиреозом во время беременности. При гипотиреозе, диагностированном во время беременности, сразу необходимо назначить полную заместительную дозу левотироксина натрия**.
Рекомендация 20. У беременных с явным и субклиническим гипотиреозом (получающих или не получающих заместительную терапию), а также у женщин, относящихся к группе риска по развитию гипотиреоза (носительницы антител к ЩЖ, после гемитиреоидэктомии или получавшие в прошлом натрия йодид (131I), уровень ТТГ рекомендуется определять примерно каждые 4 недели до середины беременности и еще как минимум один раз около 30-й недели [43, 44].
Рекомендация 21. Женщинам с гипотиреозом, получающим левотироксин натрия**, при наступлении беременности необходимо увеличить дозу препарата на 20–30% [43, 44].
Рекомендация 22. После родов дозу левотироксина натрия** рекомендуется уменьшить до той, которая принималась до наступления беременности. Контрольное определение концентрации ТТГ рекомендуется провести примерно через 6 недель после родов [3].
Комментарии: При гипотиреозе, выявленном во время беременности, женщине сразу назначается заместительная доза левотироксина натрия**, без ее постепенного увеличения. У женщины с гипотиреозом, выявленным во время беременности, может быть сложно ориентироваться на уровень ТТГ, поскольку изначально высокий ТТГ будет снижаться постепенно. Целью заместительной терапии во время беременности будет поддержание низконормального ТТГ и высоконормального уровня свТ4. Для адекватной оценки уровня свТ4 препарат левотироксина натрия** перед сдачей анализа не принимается.
Если женщина с гипотиреозом получала до беременности левотироксин натрия**, то потребность возрастает примерно к 4-6 неделям беременности. Поэтому сразу с наступлением беременности целесообразно увеличить дозу левотироксина натрия** на 20-30% [43, 44]. Доза, на которую необходимо увеличить левотироксин натрия**, зависит от этиологии гипотиреоза. При гипотиреозе, развившемся в исходе тиреоидэктомии или терапии натрия йодидом [131I], потребуется большее увеличение дозы левотироксина натрия**, чем при гипотиреозе в исходе АИТ.
После родов потребность в левотироксине натрия** сразу снижается, поэтому рекомендуется уменьшить дозу до исходной (до беременности) с последующим контролем ТТГ через 6 недель. Однако у пациенток с АИТ в дальнейшем возможно увеличение потребности в левотироксине натрия** в сравнении с исходной, до беременности, что связано с прогрессированием аутоиммунного процесса после родов [45].
Рекомендация 23. При субклиническом гипотиреозе во время беременности терапия левотироксином натрия** рекомендуется: женщинам с АТ-ТПО(+) и ТТГ > 4 мЕд/л и < 10 мЕд/л [46];
Рекомендация 24. При субклиническом гипотиреозе во время беременности терапия левотироксином натрия** может быть рекомендована: женщинам с АТ-ТПО(+) и ТТГ > 2,5 и < 4 мЕд/л, женщинам при отсутствии АТ-ТПО, но с содержанием ТТГ >4,0 и
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендация 25. При ВтГ рекомендуется назначение заместительной терапии левотироксином натрия** [15, 16].
Рекомендация 26. У взрослых доза левотироксина натрия** при ВтГ зависит от возраста: рекомендуется доза 1,21-1,6 мкг/кг/сутки для пациентов моложе 60 лет; 1,0-1,2 мкг/кг/сутки для пациентов старше 60 лет, или для более молодых пациентов с сопутствующими сердечно-сосудистыми заболеваниями [15, 16, 54].
Рекомендация 27. У пациентов с ВтГ адекватность заместительной терапии рекомендуется оценивать спустя 6-8 недель после начала лечения по уровню свТ4, при условии забора крови до приёма ежедневной дозы левотироксина натрия** или спустя, как минимум, 4 часа после приёма препарата. Целевым рекомендуется считать уровень свТ4 выше медианы референсного диапазона [15, 16, 48, 49].
Рекомендация 28. У пациентов с ВтГ начинать заместительную терапию левотироксином натрия** рекомендуется только после исключения надпочечниковой недостаточности. Если сопутствующая вторичная надпочечниковая недостаточность не исключена, заместительную терапию гипотиреоза рекомендуется начинать только после назначения глюкокортикостероидов во избежание развития адреналового криза [52].
Рекомендация 29. Критерием передозировки левотироксина натрия** рекомендуется считать повышение уровня свТ4 выше или до верхней границы референсного диапазона (при условии забора крови до приёма препарата), в сочетании с клиническими проявлениями тиреотоксикоза или высоким уровнем свТ3. Признаком недостаточной дозы левотироксина натрия** рекомендуется считать погранично низкий или сниженный уровень свТ4, особенно в сочетании с повышением уровня ТТГ>1 мЕд/л и наличием симптомов гипотиреоза [50, 51].
Комментарии: для лечения ВтГ используется монотерапия левотироксином натрия**. Коррекция дозы осуществляется под контролем содержания свТ4 в сыворотке крови. Молодые пациенты с ВтГ нуждаются в назначении больших доз препарата, чем пожилые. У большинства взрослых пациентов с ВтГ суточная доза составляет 1,2-1,6 мкг/кг/сутки [15, 16]. У пожилых пациентов, у пациентов с длительно существующим гипотиреозом и находящихся в группе риска по развитию сердечно-сосудистых событий, лечение левотироксином натрия** должно начинаться с меньших доз с постепенным увеличением в течение последующих недель или месяцев до достижения 1,0-1,2 мкг/кг/сутки [48]. Если сопутствующая вторичная надпочечниковая недостаточность не исключена, заместительную терапию гипотиреоза рекомендуется начинать только после назначения глюкокортикостероидов во избежание развития адреналового криза [50].
При ВтГ целью лечения служит поддержание концентрации свТ4 в верхней половине референсного диапазона. Забор крови должен проводиться до приёма левотироксина натрия** или, как минимум, спустя 4 часа после приёма препарата [51]. Целевой показатель концентрации свТ4 может быть ниже для пожилых пациентов и пациентов с тяжелыми сопутствующими заболеваниями. Эти рекомендации не подкрепляются какими-либо данными проспективных исследований; они основаны в основном на небольших ретроспективных работах.
В ряде случаев пациентам требуется коррекция дозы левотироксина натрия**. При назначении заместительной терапии эстрогенами, как правило, требуется увеличение дозы левотироксина натрия**, поскольку возрастает содержание ТСГ. При назначении заместительной терапии ГР может впервые обнаружиться ВтГ, либо потребоваться увеличение дозы левотироксина натрия** [52]. Предполагается, что ГР может ингибировать периферическое превращение T4 в T3, а также оказывать ингибирующее действие на высвобождение ТТГ.
Хирургических методов лечения данного заболевания не разработано
— стойкое улучшение состояния, когда пациент может без ущерба для здоровья продолжить лечение в амбулаторно-поликлиническом учреждении или домашних
Гипотиреоз этиология патогенез клиника классификация диагностика лечение
Гипотиреоз может быть следствием любого из разнообразных структурных или функциональных дефектов, которые приводят к недостаточному синтезу тиреоидных гормонов. Гипотиреоз, существующий с рождения и обусловливающий нарушения развития, называется кретинизмом. Термином «микседем а» обозначают тяжелый гипотиреоз, при котором имеет место накопление гидрофильных мукополисахаридов в базальных слоях кожи и других тканях, что приводит к одутловатости лица и тестообразной консистенции кожи.
Гипотиреоз : Этиология и патогенез.
Этиологическая классификация причин гипотиреоза приведена в таблице ниже. Вообще говоря, в основе примерно 95% случаев гипотиреоза лежат различные тиреоидные причины, и лишь 5% или менее имеют супратиреоидное происхождение. При тиреопривном гипотиреозе недостаточный синтез тиреоидных гормонов объясняется отсутствием ткани щитовидной железы, которое не может быть компенсировано даже максимальной тиреотропной стимуляцией какоголибо ее остатка. Чаще всего причиной тиреопривного гипотиреоза служит хирургическое или радиоизотопное (радиойод) удаление щитовидной железы, применяемое при лечении болезни Грейвса. Тиреопривный гипотиреоз встречается и как первичной идиопатический феномен.
Первичный гипотиреоз часто развивается на фоне появления в крови антитиреоидных антител и в некоторых случаях обусловливается антителами, блокирующими рецепторы ТТГ. Такой гипотиреоз может существовать одновременно с другими заболеваниями, при которых обнаруживаются антитела в крови. К ним относятся пернициозная анемия, системная красная волчанка, ревматоидный артрит, синдром Шегрена и хронический гепатит. Кроме того, гипотиреоз может быть одним из проявлений полигландулярной эндокринной недостаточности, при которой антитела вызывают ту или иную степень недостаточности функций щитовидной, надпочечниковых, околощитовидных и половых желез.
Все эти заболевания, включая изолированный первичный гипотиреоз, характеризуются повышенной частотой встречаемости отдельных гаплотипов HLA и могут поразному отражать нарушение иммунной регуляции в организме. Наконец, недостаточность функции щитовидной железы может быть связана с пороками развития, что обусловливает спорадический незобный кретинизм или ювенильный гипотиреоз. Спонтанно проходящие (самоизлечивающиеся) периоды гипотиреоза часто наблюдаются в динамике подострого тиреоидита и при синдроме «безболезненного тиреоидита»; обычно эти периоды приходят на смену транзиторному тиреотоксикозу. При острой отмене длительной супрессивной терапии больные, которые по сути должны оставаться эутиреоидными, изза продолжающегося выпадения тиреотропной стимуляции на протяжении нескольких недель испытывают симптомы гипофункции щитовидной железы.
Таблица. Причины гипотериоза
I. Тиреопривный
Врожденный дефект развития
Первичный идиопатический
После удаления или разрушения (радиойод, хирургическая операция)
Пострадиационный (лимфома) Зобный
Наследственные нарушения биосинтеза
Передача от матери (йодиды, антитиреоидные средства)
Йодная недостаточность
Лекарственный (раминосалициловая кислота, йодиды, фенилбутазон)
Хронический тиреоидит (болезнь Хашимото)
II. Супратиреоидные (трофопривные) Гипофизарный Гипоталамический
III. Самоизлечивающиеся
После отмены супрессивной тиреоидной терапии
Подострый тиреоидит и хронический тиреоидит с транзиторным гипотиреозом
(обычно после фазы тиреотоксикоза)
Нарушение способности синтезировать нужные количества тиреоидных гормонов приводит к гиперсекреции ТТГ и появлению зоба. Если эта компенсаторная реакция оказывается недостаточной, развивается зобный гипотиреоз. Наиболее частой причиной зобного гипотиреоза в Северной Америке служит болезнь Хашимото, при которой нередко имеет место нарушение органического связывания йода и секреции йодированных белков. Зоб, индуцируемый йодидом, с гипотиреозом или без него развивается, повидимому, вследствие имеющегося нарушения механизма органического связывания, что определяет персистенцию эффекта ВольффаЧайкоффа. Особенно восприимчивы к индуцируемому йодидом зобу лица с болезнью Грейвса (чаще после лечения радиойодом) и болезнью Хашимото, а также здоровые плоды. Учитывая восприимчивость щитовидной железы плода к йодиду, в результате чего развиваются зоб и гипотиреоз, во время беременности не следует назначать большие дозы йода. Более редкой причиной зобного гипотиреоза служат наследственные дефекты биосинтеза гормонов и прием средств, нарушающих биосинтез, таких как раминосалициловая кислота и карбонат лития. Наконец, в районах с недостаточностью йода в окружающей среде зобный кретинизм и гипотиреоз встречаются как эндемические заболевания. По мере развития как тиреопривного, так и зобного гипотиреоза наблюдается стадия снижения резервов щитовидной железы.
При гипотиреозе супратиреоидного происхождения щитовидная железа по сути нормальна, но она лишается стимулирующего действия ТТГ. Отсутствие ТТГ, обусловленное чаще всего послеродовым некрозом гипофиза, а также опухолью гипофиза или соседних тканей, приводит к гипофизарному гипотиреозу. Гипоталамический гипотиреоз встречается реже и связан с недостаточной секрецией ТРГ.
Гипотиреоз : Клинические проявления.
Внешний вид детей с гипотиреозом зависит от того, в каком возрасте у них развилась тиреоидная недостаточность, и от своевременности начала заместительной терапии. Кретинизм может проявляться уже при рождении, но обычно становится явным в первые несколько месяцев жизни, что определяется степенью тиреоидной недостаточности. Гипотиреоз встречается примерно у 1 из 5000 новорожденных; у младенцев необычно долго сохраняются физиологическая желтуха, хриплый голос, запоры, сонливость, они отказываются принимать пищу. Так как на основе клинических проявлений диагноз установить трудно, а своевременно начатое лечение играет решающую роль в профилактике нарушений психического развития, у всех новорожденных следует проводить скрининг на гипотиреоз, определяя содержание в сыворотке Т4 и ТТГ.
Через несколько месяцев отставание в развитии становится очевидным и появляются физические признаки кретинизма. К ним относятся малый рост, грубые черты лица с высунутым языком, широким плоским носом и широко расставленными глазами, слабое оволосение, сухая кожа, большой живот с пупочной грыжей и нарушение психического развития. Рентгенологически выявляются отставание костного возраста, дисгенез эпифизов и задержка образования зубов.
У детей старшего возраста клинические проявления гипотиреоза занимают промежуточное положение между таковыми у младенцев и взрослых. Задержка линейного роста проявляется низкорослостью, а задержка полового созревания обусловливает позднее начало пубертатного периода. Заподозрить диагноз позволяет и плохая школьная успеваемость. У взрослых степень гипотиреоза может быть различной. Рентгенологически обнаруживается задержка окостенения эпифизарных хрящей.
Ранние симптомы гипотиреоза у взрослых неспецифичны и появляются незаметно. К ним относятся сонливость, запоры, зябкость, вялость и подергивание мышц, синдром канала запястья и меноррагия. В последующие месяцы снижается психическая и двигательная активность, исчезает аппетит и увеличивается масса тела. Волосы становятся ломкими и выпадают, кожа приобретает сухость. Голос становится все более низким и хриплым, ухудшается слух. Во сне могут возникать остановки дыхания. В конце концов у больных развивается яркая картина микседемы: тупое выражение лица, облысение, мешки под глазами, увеличенный язык, бледная холодная кожа, шероховатая и отечная на ощупь. Щитовидная железа пальпируется с трудом, за исключением зобного варианта гипотиреоза.
Размеры сердца увеличиваются как изза дилатации его полостей, так и вследствие выпота в перикарде; если размеры сердца невелики, следует подумать о гипофизарном гипотиреозе. Может возникать адинамическая кишечная непроходимость, ведущая к расширению толстого кишечника или его обструкции. Изредка в клинической картине доминируют психические симптомы или мозжечковая атаксия. Фаза расслабления глубоких сухожильных ре4)лексов, как правило, удлиняется (так называемый поздний рефлекс). В отсутствие лечения больной с тяжелым длительным гипотиреозом может впасть в состояние гипотермии и ступора (микседематозная кома), которое часто оказывается смертельным. Важным проявлением этого состояния является угнетение дыхания, и поэтому может возрастать РСО2 артериальной крови. Развитию микседематозной комы способствуют охлаждение, травмы, инфекции и прием депрессантов центральной нервной системы. Вследствие нарушения экскреции воды и регуляции секреции вазопрессина часто имеет место разведение крови с гипонатриемией.
Гипотиреоз : Лабораторные тесты.
При всех вариантах гипотиреоза уровень Т4 и ИСТ4 в сыворотке крови понижен. При тиреоидных вариантах содержание Т3 в сыворотке снижается в меньшей степени, чем содержание Т4; предполагается, что компенсаторная гиперсекреция ТТГ обусловливает относительное возрастание секреции именно Т3. При тиреопривном гипотиреозе показатели ЗРЙ имеют ограниченную диагностическую ценность изза низких значений нижней границы нормы. При зобном гипотиреозе показатели ЗРЙ могут быть повышены или обнаруживать аномальный характер накопления или задержки йода. Содержание ТТГ в сыворотке при тиреопривном и зобном гипотиреозе всегда повышено, а при гипофизарном или гипоталамическом гипотиреозе не отличается от нормы или не поддается определению. В последнем случае снижение секреции ТТГ обычно сопровождается снижением секреции и других гипофизарных гормонов.
Пониженная реакция ТТГ сыворотки на введение ТРГ подтверждает наличие гипофизарного гипотиреоза. К частым проявлениям гипотиреоза тиреоидного (но не гипофизарного) происхождения относится повышение уровня холестерина и концентраций креатинфосфокиназы (вариант ММ), аспартаттрансаминазы и лактатдегидрогеназы. Изменение фаз сердечного цикла характеризуется отчетливым удлинением периода предызгнания и увеличением отношения этого периода к фазе изгнания крови из левого желудочка. Электрокардиографические сдвиги включают брадикардию, снижение амплитуды комплексов QRS и уплотнение или инверсию зубца Т. При первичном тиреопривном гипотиреозе примерно у 12% больных имеется явная пернициозная анемия; резистентная к гистамину ахлоргидрия и антитела к париетальным клеткам желудка встречаются еще чаще.
Не считая больных с явным гипотиреозом, у ряда клинически эутиреоидных лиц при лабораторном исследовании также обнаруживаются ранние признаки тиреоидной недостаточности (субклинический гипотиреоз). В легких случаях возрастают только уровень ТТГ и его реакция на введение ТРГ, тогда как концентрации Т4 и Т3 в сыворотке крови остаются нормальными. При более выраженной тиреоидной недостаточности концентрация Т4 снижается, но уровень Т3 остается нормальным или близким к нормальному благодаря вызываемой ТТГ гиперсекреции Т3 по отношению к секреции Т4, а также, вероятно, более эффективной конверсии Т4 в Т3. Субклинический гипотиреоз чаще всего выявляют у лиц с болезнью Хашимото или у больных, перенесших радиойодтерапию или операцию по поводу болезни Грейвса; обычно он является стадией развития явного гипотиреоза.
Дифференциальная диагностика. В случае классической картины кретинизма или гипотиреоза у подростков и взрослых лиц диагностика не слишком трудна. Иногда с кретинами можно спутать детей с синдромом Дауна. Однако характерный монголоидный разрез глаз, пятна Брушфилда на радужной оболочке, разболтанность суставов, а также нормальные на ощупь кожа и волосы позволяют отличить больных с синдромом Дауна от страдающих гипотиреоидным кретинизмом. Имитировать микседему могут хронический нефрит и нефротический синдром, особенно изза отечности и бледности лица. При нефротическом синдроме могут иметь место и анемия, и гиперхолестеринемия, и анасарка. Кроме того, при значительной потере ТСГ с мочой может быть снижена концентрация Т4 в сыворотке крови, хотя ИСТ4 остается нормальным или повышен. Концентрация Т3 в сыворотке часто оказывается несколько ниже нормы, как это бывает при любом тяжелом системном заболевании вследствие нарушения периферического дейодирования Т4. Однако уровень ТТГ в сыворотке не возрастает.
Гипотиреоз : Лечение.
Для лечения больных с гипотиреозом применяют два вида гормональных препаратов: синтетический гормон и белок, получаемый из щитовидной железы животных. Синтетические препараты включают Lтироксин (левотироксин), Lтрийодтиронин (лиотиронин) и их смесь (лиотрикс).
Из натуральных препаратов чаще всего используют экстракт щитовидной железы (фармакопея США). В нашей стране предпочитают применять синтетические препараты, в частности левотироксин, поскольку их активность более стандартизирована. В отличие от лиотиронина, лиотрикса и даже экстракта щитовидной железы прием левотироксина не приводит к резкому возрастанию концентрации Т3 в сыворотке крови, что могло бы быть опасным у больных пожилого возраста или лиц с сопутствующей сердечной патологией. Вместо этого достигается стабилизация уровня Т3, непрерывно образующегося из вводимого Т4.
Таблица. Примерные терапевтические эквиваленты различных препаратов тиреоидных гормонов
| Препарат | Среднесуточная поддерживающая доза при приеме внутрь | Уровень Т3 в сыворотке крови |
| Экстракт щитовидной железы (фармакопея США) | 120-180мг | Нормальный |
| Левотироксин | 150мг | Нормальный или слегка повышенный |
| Лиотиронин | 50 мкг | Сниженный |
| Лиотрикс (Т:Т=4:1) | 2ЕД | Нормальный |

В большинстве случаев нормальный метаболический статус следует восстанавливать постепенно, особенно у больных пожилого возраста или лиц с заболеванием сердца, так как быстрое повышение основного обмена может истощить резервы миокарда и коронарного кровотока. Лечение взрослых больных следует начинать с суточной дозы левотироксина 25 мкг и увеличивать ее на 25-50 мкг каждые 23 нед, пока не будет достигнут нормальный метаболический статус. Требующаяся для поддержания последнего доза составляет обычно около 150 мкг в сутки. При этом содержании Т4 в сыворотке крови устанавливается, как правило, на уровне, несколько превышающем верхнюю границу нормальных колебаний. Концентрация Т3 в сыворотке служит более надежным показателем метаболического статуса у больных, получающих левотироксин, чем концентрация Т4.
Благодаря длительному периоду полужизни гормона левотироксин вводят обычно один раз в сутки. Оптимальная доза для отдельного больного должна основываться на клинических критериях и на результатах определения концентраций ТТГ и Т3 в сыворотке крови. Повышенный уровень ТТГ указывает на недостаточность лечения, а повышение уровня Т3 на его избыточность.
При неонатальном, детском и ювенильном гипотиреозе важно по возможности быстрее осуществлять полную заместительную терапию; в противном случае теряются шансы обеспечить ребенку нормальное психическое развитие и рост. У младенцев и детей необходимые дозы левотироксина оказываются непропорционально высокими по отношению к размерам тела. При уверенности или веских подозрениях на наличие гипофизарного или гипоталамического гипотиреоза заместительную тиреоидную терапию не следует начинать без предварительного лечения гидрокортизоном, так как усиление основного обмена может вызвать недостаточность коры надпочечников.
Некоторых больных с гипотиреозом нужно лечить быстро. Это больные с микседематозной комой, а также лица, которым предстоит неотложная хирургическая операция, так как они очень чувствительны к наркотическим средствам. В таких случаях показано внутривенное введение левотироксина в сочетании с применением гидрокортизона.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
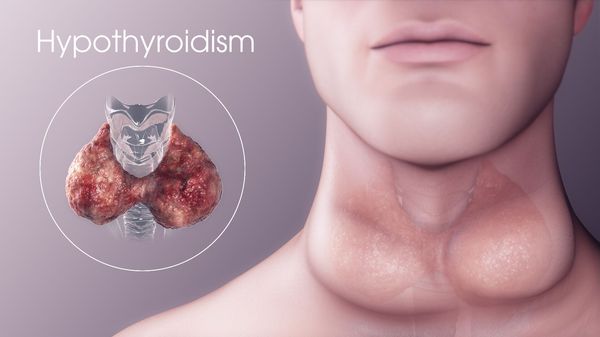
Гипотиреоз — симптомы и лечение
Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 29 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
- ; ;
- подострый и послеродовой тиреоидит;
- аутоиммунные заболевания (B1-дефицитная анемия, болезнь Аддисона, сахарный диабет I типа);
- рак тканей головы и шеи (леченый);
- курение;
- болезни щитовидной железы у родственников;
- применение радиоактивного йода при лечении рака щитовидной железы ;
- приём некоторых препаратов (амиодарон, α-интерферон, карбонат лития, йод-, бромсодержащие и другие лекартсва). [15]
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
- Обменно-гипотермический синдром. Характерно постоянное чувства холода, снижение температуры тела, увеличение веса.
- Нарушение нервной системы и органов чувств. Человек становится заторможенным, вялым, появляется сонливость, ухудшается память, нарушается носовое дыхание и слух, голос становится низким и грубым, а речь замедленной. На лице и конечностях может возникнуть плотный отёк. Кожа утолщается, становится сухой и холодной, приобретает бледный окрас с желтоватым оттенком, волосы становятся тусклыми и ломкими, подверженными выпадению.
- Нарушение сердечно-сосудистой системы. Наблюдается пониженное или нормальное артериальное давление. У части пациентов возникает мягкая диастолическая гипертензия.
- Изменения со стороны ЖКТ. Замедляется перистальтика кишечника, возникают запоры, изменения желчного пузыря и его протоков, снижается аппетит, вплоть до развития анорексии.
- Анемический синдром. Из-за недостатка гормонов щитовидной железы возникает депрессия костно-мозгового кроветворения, нередко развивается В12-дефицитная и постгеморрагическая анемия, время кровотечения увеличивается.
- Дисфункция почек. Почечный кровоток и скорость клубочковой фильтрации снижаются, как и эффективность почечного плазмотока, уровень глюкозы и натрия в крови становится ниже нормы.
- Сбои репродуктивной системы. У женщин происходит нарушение овуляции, менструальные циклы становятся короткими и редкими, возникает бесплодие. В большинстве случаев развивается вторичная гиперпролактинемия, которая сопровождается самопроизвольным вытеканием молока из молочной железы и отсутствием месячных. На фоне декомпенсированного гипотиреоза беременность наступает крайне редко. Снижение либидо наблюдается у лиц обоего пола. У мужчин может развиваться эректильная дисфункция, нарушение сперматогенеза.
- Нарушение опорно-двигательной системы. Как правило, замедляется костное ремоделирование, снижается интенсивность резорбции (рассасывания) кости и костеобразования. Часто возникает снижение плотности костной ткани и рабдомиопатия, причём как с гипертрофией (увеличением) мышц, так и с их атрофией.
Патогенез гипотиреоза
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются «трийодтиронин» (Т3) и «тироксин» (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
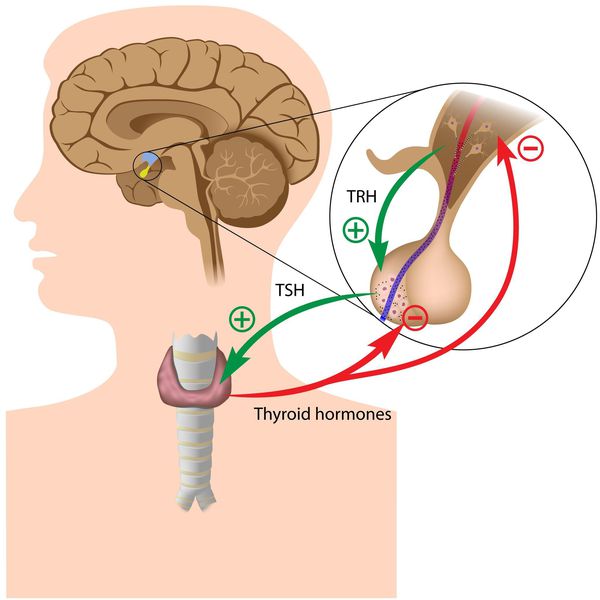
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
- первичный (тиреогенный);
- вторичный (гипофизарный);
- третичный (гипоталамический);
- периферический (тканевой).
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
- Субклинический (скрытый) гипотиреоз, развившийся в результате йодной недостаточности.
- Иные формы гипотиреоза:
- врожденный гипотиреоз с диффузным зобом;
- врождённый гипотиреоз без зоба;
- гипотиреоз, возникший по причине приёма лекарств и других экзогенных веществ;
- постинфекционный гипотиреоз;
- атрофия щитовидной железы (приобретённая);
- другие уточнённые гипотиреозы;
- неуточнённый гипотиреоз.
Первичный гипотиреоз подразделят на три большие группы:
- Врождённый гипотиреоз.
- Гипотиреоз, связанный с уменьшением количества функционирующей ткани щитовидной железы:
- возникающий после операции
- развивающийся после облучения
- вызванный аутоиммунным нарушением щитовидной железы
- связанный с вирусным заболеванием щитовидной железы
- возникающий на фоне новообразований щитовидной железы.
- Гипотиреоз, связанный с нарушением выработки тиреоидных гормонов:
- эндемический зоб — возникает в районах с йододефицитом;
- спорадический зоб с гипотиреозом — развивается в случае дефектов биосинтеза гормонов;
- медикаментозный гипотиреоз — появляется в результате приёма тиреостатиков и других препаратов;
- зоб и гипотиреоз, развившиеся в связи с употреблением продуктов, содержащих вредные вещества. [3][5][7][9]
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
- Субклинический (скрытый) гипотиреоз — симптомы размыты или отсутствуют, уровень ТТГ повышен, содержание Т4 в норме.
- Манифестный — возникает типичная клиническая картина гипотиреоза, уровень ТТГ повышен, концентрация Т4 снижена:
- компенсированный.
- декомпенсированный.
- Осложнённый — развивается кретинизм, сердечная недостаточность, выпот в серозные полости, вторичная аденома гипофиза. [2]
Осложнения гипотиреоза
Гипотиреоидная кома («спячка») — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
- охолаждение;
- сердечно-сосудистые заболевания;
- острые инфекции;
- травмы;
- кровопотерю;
- хирургические вмешательства;
- приём алкоголя или лекарств, угнетающих функцию центральной нервной системы;
- стрессовые ситуации. [6][7][8]
При гипотиреоидной коме температура тела, как правило, снижается до 24-32,2°С, возникают судороги и угнетение дыхания. Лечение такого состояния нужно начинать незамедлительно. [14] Но даже при своевременном обнаружении осложнения и незамедлительном лечении смерть может наступить в 25-60% случаев. [15]
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
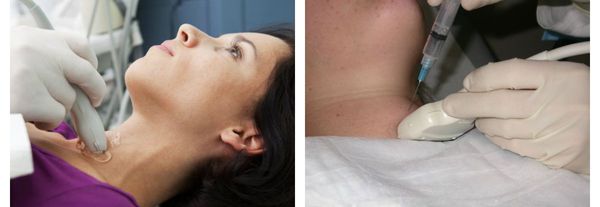
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
- тяжёлая степень заболевания;
- наличие выраженной сердечной патологии;
- гипотиреоидная кома.
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
- уменьшение зоба в объёме;
- снижение плотности щитовидной железы;
- уменьшение титра антител до нормы;
- поддержание уровня ТТГ в пределах нормы.
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
Специфической профилактики заболевания не существует. Снизить риск развития гипотиреоза можно только при помощи сбалансированного правильного питания , употребления достаточного количества йода с пищей (включения в рацион морепродуктов) и контроля гормонального баланса. Крайне важно проходить профилактические осмотры и являться на контрольные приёмы к лечащему врачу. [5] [11] [12]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.

Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Источник https://diseases.medelement.com/disease/%D0%B3%D0%B8%D0%BF%D0%BE%D1%82%D0%B8%D1%80%D0%B5%D0%BE%D0%B7-%D0%BA%D0%BF-%D1%80%D1%84-2021/16668
Источник https://meduniver.com/Medical/Abdomen/48.html
Источник https://probolezny.ru/gipotireoz/