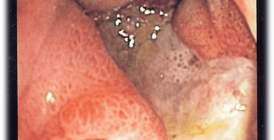
Таблетки для лечения колита
Колит является очень распространенным заболеванием, оно свойственно людям разной половой принадлежности с частыми проблемами пищеварения. Самолечение обеспечивает лишь временное облегчение и может навредить здоровью при наличии в организме сопутствующих патологий. Поэтому успешное лечение начинается со своевременной диагностики.
Виды колита
Результативное лечение при колите кишечника у взрослых зависит от формы заболевания, индивидуальных особенностей организма. Условная классификация заболевания по особенностям течения патологического процесса представлена такими видами:
Острый. Спровоцирован аллергической реакцией, некачественным питанием, бактериальной инфекцией. Под воздействием патогенных факторов происходит воспаление слизистой оболочки толстого и тонкого кишечника, желудка.
Хронический. Болезнь вызвана длительным приемом слабительных средств, нарушением микрофлоры кишечника и патогенными микроорганизмами. Происходит воспаление органов ЖКТ с рецидивирующими приступами боли. Предусмотрена классификация по эндоскопическим характеристикам.
Виды колита таковы:

- Псевдомембранозный. Долгое лечение антибиотиками нарушает микрофлору кишечника и создает благоприятные условия для активности вредоносных бактерий. Проявляется колит выраженными симптомами дисбактериоза (диарея, метеоризм, вздутие живота).
- Язвенный. Провоцирующими факторами считаются стресс, неправильное питание, инфекции, генетические заболевания. Такая форма заболевания сопровождается гнойным воспалением толстого кишечника, протекает в тяжелой форме.
- Атрофический. Происходит интоксикация организма ядами, солями тяжелых металлов, токсинами, химическими реагентами. При таком заболевании наблюдается частичная атрофия толстой кишки, когда стенки органа постепенно истончаются.
- Спастический. Основными причинами болезни являются вредные привычки, неправильное питание, нездоровый образ жизни. Пациенты с этой формой колита жалуются на синдром раздраженного кишечника (боль и спазмы в животе, диарея, метеоризм).
- Катаральный. Патогенными факторами являются пищевые отравления, кишечные заболевания, дефицит витаминов, ослабление местного иммунитета.
Диагностика колита
Для определения формы заболевания и назначения адекватного медикаментозного лечения необходимо проведение диагностики. Точная диагностика включает ряд лабораторных и клинических обследований:
Колоноскопия или ректороманоскопия. Такие методики способны выявить катаральные или атрофические изменения на слизистой оболочке кишечника.
Копрология. Таким способом можно дать реальную оценку работе пищеварительной системы, обмена веществ.
Рентгенография или ирригография. Можно определить непосредственно расположение очага патологии, оценить структуру слизистой оболочки толстого кишечника.
Общий анализ крови и мочи. Необходимы для выявления воспалительного, инфекционного процесса. Общий анализ кала, исследование на яйца простейших. Если вовремя сдать биологический материал на исследование и выявить паразитов, можно остановить патологический процесс истончения стенок толстого кишечника, тем самым повысить эффективность лечения колита.
Может потребоваться проведение биопсии (взятие клеток кишечника для анализа). Объясняется необходимость выполнения анализа схожестью симптоматики колита с признаками злокачественных новообразований. Если онкологические процессы отсутствуют, и диагностировано воспаление толстого кишечника, клинический исход благоприятный.
Лечение медикаментами
При выборе препарата врач опирается на результаты анализов и причину, вызвавшую развитие заболевания. Без устранения первопричины ведение эффективной терапии не представляется реальным.
Например, если болезнь вызвали глистные инвазии, то медикаментозное лечение будет направлено на уничтожение этих простейших.
Когда в анамнезе присутствуют другие расстройства ЖКТ, занимаются их терапией. Часто лекарства при колите те же, что и при остальных недугах системы пищеварения человека.
Надо ли лечиться медикаментозно?

Лекарства — единственный разумный вариант при возникновении воспаления толстого кишечника. Запущение колита грозит ишемией кишечника, дивертикулёзом, перитонитом и микроколитом.
Можно было бы понадеяться на народные средства, но это только полумеры, которые не смогут принести быстрого результата, если вообще в чём-то смогут помочь. Последователи народных средств говорят о том, что настои и травы щадят кишечник, но того же результата можно добиться при совместном применении лекарств и пробиотиков. Только лекарства могут справиться с ситуацией, поскольку нет надобности делать операцию.
Лекарства дают избавление от неприятных симптомов. Вызванное гнилостными бактериями газообразование ведет к раздуванию живота, человек ощущает распирающее действие газов.
Их состав является токсичным, поэтому происходит раздражение нервных окончаний в кишке и ее спазмирование. Такая реакция вызывает боль, имеющую схваткообразный характер. Часто у пациентов возникает понос.
Неразумно терпеть эти проявления. Лучше снять их при помощи современных методов, помочь кишечнику восстановить благоприятную микрофлору, остановить воспалительный процесс и избавиться от дискомфортных проявлений болезни.
Принципы лекарственного лечения колита
Толстый кишечник является конечным отделом пищеварительного тракта. В нем формируются каловые массы, всасывается вода, питательные вещества и витамины. Его стенки покрыты слизистой оболочкой, которая состоит из клеток эпителия. При воспалении этой оболочки ставится диагноз колит.
Чем лечить колит кишечника, определяет лечащий врач, поскольку терапевтическая тактика зависит от типа заболевания. Так, колит классифицируется на язвенный, псевдомембранозный, ишемический, хронический, острый, спастический, энтероколит.
Каждому больному составляется индивидуальная схема лечения, и какие лекарства будут назначаться, зависит от тяжести течения заболевания, клинических проявлений, степени интенсивности болевого синдрома и сопутствующих осложнений. Каждому типу заболевания соответствует своя терапевтическая тактика и набор лекарственных средств:
- Ишемический колит: препараты для нормализации вязкости крови, сосудосуживающие и гипогликемические средства, спазмолитики, ферменты и фосфолипиды.
- Энтероколит: спазмолитики, антибиотики, дезинтоксикационная терапия, средства регидратации.
- Спастический колит: спазмолитики, регуляторы моторики кишечника, противодиарейные препараты, седативные средства, ферменты, пробиотики.
- Язвенный колит: противовоспалительные, заживляющие и антидиарейные препараты, обезболивающие, иммуномодуляторы, препараты железа.
- Лечение колита кишечника медикаментами направлено на облегчение болевого синдрома, остановку кровотечения из прямой кишки, устранение диспепсических явлений таких, как метеоризм, расстройство стула и прочее. При хроническом колите тактика лечения определяется фазой заболевания, и сочетает лекарственные методы терапии и соблюдение диеты.
- При инфекционном происхождении колита назначают антибактериальные препараты. Если же причиной развития воспаления стала глистная инвазия, то назначают противогельминтные средства. Поскольку заболевание может сопровождаться сильным болевым синдромом, больному рекомендуется прием спазмолитических средств.

Постоянным спутником колита является диарея, поэтому в схему лечения включаются средства для ее остановки. Кроме того, необходима коррекция кишечной микрофлоры. При всех типах колита назначаются сорбенты, они выводят токсины и вредные вещества, а также продукты жизнедеятельности бактерий. В качестве таковых используются Смекта, Энтеросгель, Фильтрум-сти, Неосмектин, Полисорб.
Какие виды лекарств существуют
Способы терапии подбираются специалистом, назначать их себе самостоятельно не рекомендуется. Принимаются препараты строго под наблюдением гастроэнтеролога. Выбор методики терапии обусловлен рядом факторов: состав микрофлоры, характер воспалительного процесса, сопутствующие заболевания, возрастная категория больного и пр.
Для устранения распирания живота и метеоризма применяют средства, содержащие активированный уголь, симетикон, экстракт фенхеля.
Восстановление благоприятной флоры в кишечнике — задача биологических добавок.
При затруднении дефекации используют слабительное.
Когда у пациента расстройство кишечника, ему назначают прием противодиарейных медикаментов.
Для уменьшения очага поражения и с целью снять воспаление врач выписывает противовоспалительные препараты.
Комплексное применение этих лекарств позволяет избавиться от проблемы и вернуться к нормальному образу жизни.
При хроническом колите кроме медикаментов приписывают витамины групп С, В, РР, U. Эти органические соединения употребляют орально, парентерально, в виде уколов. Уколы делают некоторыми витаминами группы В.
В1 употребляют для лучшего очищения организма.
Витамин В3 улучшает вырабатываемость желудочной кислоты, гармонизирует функциональность кишечного тракта.
U используют как строительный материал. С помощью него поврежденные участки кишечника восстанавливаются. PP включает деятельность секреторной функции человеческого желудка.
Применение антибиотиков

Назначение антимикробных средств очень неоднозначно, у многих врачей по этому поводу своя точка зрения. Порой такие вещества убивают полезные микроорганизмы, вызывая дисбактериоз и усугубляя картину колита.
Микрофлора кишечника гибнет, и лечение затягивается. Но бывает, что без назначения противомикробных лекарств не наступает эффекта выздоровления.
Если диагностирован спастический колит, то его терапия лучше проходит без антибиотиков. В остальных случаях противомикробные средства назначает лечащий врач.
Антибактериальная терапия
Когда патогенная среда быстро растет, приходится прибегнуть к антимикробным препаратам. Принимают их строго по схеме, рекомендованной гастроэнтерологом. В зависимости от состояния больного и стадии колита врач выбирает правильную методику.
Это могут быть медикаменты из группы сульфаниламидов. Например, фталазол или сульгин. Прием их ведется строго по назначению гастроэнтеролога по такой схеме:
- На стадии интенсивного лечения воспаления препарат принимается шесть раз в сутки. Количество дней определяется запущенностью болезни и собственными силами организма к восстановлению.
- Второй этап – угнетение остаточных патогенных организмов. Длится он два дня, прием ведется четыре раза в сутки.
- Третья ступень – закрепление эффекта. На нее отводится двое суток, с приемом лекарств три раза в день.
По результатам исследования микрофлоры пациента доктор может выписать антибактериальный препарат с узким спектром действия, направленный на уничтожение конкретного вида патогенных микроорганизмов.
Еще в практике колитов распространены антимикробные лекарства с оксихинолином (Интестопан и Энтеросептол). Это более тяжелые средства, их применение целесообразно, когда микроорганизмы выработали устойчивость ко многим антибиотикам.
Схема лечения зависит от стадии и запущенности заболевания. Продолжительность терапии медикаментами, содержащими оксихинолин, составляет около десяти дней.
Описание различных препаратов по их направленности

В терапии колита доктора пользуются различными лекарствами. Все их можно классифицировать по ожидаемому эффекту:
- Медикаменты класса сульфаниламидов (Сульфасалазин, Месакол). Их действие направлено на уничтожение патогенных микроорганизмов.
- Комплексные лекарства (Интестопан, Мексаза). Подавляют нежелательную флору, содержат ферменты.
- Биологические средства с полезными микроорганизмами и лекарства класса эубиотиков (Бифидумбактерин, Бифиформ, Линекс). Населяют кишечник лакто- и бифидобактериями.
- Препараты, содержащие ферменты (Панкреатин, Мезим, Панзинорм, Фестал). Улучшают пищеварение, чтобы в кишечнике не было гнилостных и бродильных процессов вследствие попадания туда неферментированной пищи.
- Медикаменты из разряда спазмолитиков (Но-шпа, Папазол, Белластезин). Снимают болевые ощущения, если это необходимо.
- Моноклональные антитела. Новшество в медицинской практике. Они позволяют организму самостоятельно справиться с воспалением, наделяя клетки иммунной системы способностью распознавать проблему и устранять ее.
Направленность действия лекарств и популярные средства
Цель приема этих таблеток заключается в снятии симптомов болезни и устранении причины ее появления.
- Сульфасалазин. Оказывает сильнейшее противовоспалительное действие. Оно основано на незамедлительном подавлении очага патогенных микроорганизмов путем нарушения метаболизма в их клетках. Действующее вещество не позволяет цепочке ДНК размножаться. Лекарство имеет ряд побочных эффектов, поэтому назначается только специалистом. Дозировка Сульфасалазина зависит от возраста больного:
- для детей 5-7 лет – по 0.5-1 таблетке 3-6 раз в день;
- после 7 лет – по 1 таблетке с такой же периодичностью;
- взрослые могут принимать по 1 таблетке 4 раза в сутки в первый день терапии, во второй – по 2 таблетки, в 3 день и далее – по 3-4 таблетки 4 раза в день.
Противопоказания: заболевания кровеносной системы, патологии печени и почек и индивидуальная непереносимость ингредиентов препарата.

- Месакол. Также противомикробный препарат с широким спектром воздействия. Производится в виде таблеток, которые следует употреблять за час до приема пищи 2-4 раза в сутки. Если нет побочных эффектов и отклонений в работе печени и почек, то доза составляет 50 мг на один килограмм массы тела пациента.
- Интестопан. Лекарственное средство, подавляющее рост болезнетворных организмов. Быстро улучшает состояние пациента, устраняя вздутие, избавляя от расстройств кишечника. На стадии обострения болезни принимают по 1-2 таблетки 5-6 раз в сутки непосредственно после еды. Длительность терапии составляет десять дней. Увеличение срока применения строго запрещено.
- Мексаза. Имеет вид драже, запрещенных к дроблению и разжевыванию. Обладает ферментным и противомикробным действиями. Употребляют лекарство вместе с едой или непосредственно до приема пищи. В сутки принимают трижды, по одному драже за раз. Продолжительность лечения составляет неделю. В крайних случаях лечащий врач может пролонгировать курс до четырех недель, но под строгим наблюдением за зрением пациента.
- Бифидумбактерин. Средство, населяющее кишечник бифидобактериями. Схема назначения очень проста, поэтому пациенты часто выбирают его для приема. Две капсулы лекарства принимают до еды трижды в сутки, запивая парой глотков воды. Длительность терапии довольно большая, она составляет шесть недель.
- Фестал. Ферментный препарат, разрешенный для длительного применения, вплоть до трех месяцев. Назначают по 20 мг действующего вещества трижды в сутки после приема пищи. Фестал способствует улучшению переваривания еды, не давая ей задерживаться в просвете кишечника.
- Панзинорм. Это тоже средство ферментного класса. Его прием производится при каждом употреблении пищи. Две таблетки — с основной едой и одну с перекусом. Разрешается в день пить до 15 доз.
- Панкреатин. Принимать медикамент следует сразу после еды по одной таблетке три раза в сутки. Выпускается Панкреатин в одной дозировке, что значительно облегчает схему применения лекарственного препарата. Показывает такие же высокие результаты, как и Фестал, при этом имея более приятную и доступную стоимость. Если у больного с колитом долгое время наблюдаются проблемы с перевариванием пищи, Панкреатин можно принимать до трех месяцев.
- Но-шпа. Спазмолитик. Расслабляет гладкую мускулатуру кишечника, снимая болезненность. При хроническом колите принимают две таблетки по два раза в сутки, на острой стадии болезни разрешено увеличивать число приемов до трех раз. Обычно курс длится три дня, но при необходимости продлевается до пяти.
- Белластезин. Обезболивающее. Прием — только в терапии у взрослых пациентов (возрастом от 14 лет). При любой форме заболевания выписывают 1 капсулу три раза в день. Максимальный курс приема – пять дней.
- Папазол. Нельзя превышать количество употребленных доз, чтобы не спровоцировать у больного такие состояния, как запор и боль в животе, которые сопровождают колит. При лечении данного заболевания пациенту могут назначать по одной таблетке три раза в сутки. Максимально допустимая продолжительность терапии составляет четыре дня, после чего необходимо оценить результат проведенного лечения.
- Бесалол. Это комплексный препарат, сочетающий спазмолитический и холинергический эффекты. Выпускается в форме таблеток. В одной таблетке содержится 0,01 гр экстракта красавки и 0,3 гр фенилсалицилата. Бесалол как лекарство от колита оказывает активное спазмолитическое и противомикробное действия за счет входящих в его состав веществ. Препарат назначается также при энтероколите, диарее и диспепсических расстройствах. Как таблетки при колите Бесалол принимается внутрь по 1 штуке 3 раза в день после приема пищи.
- Децител. Это еще один спазмолитический препарат, активным лекарственным компонентом которого является пинаверия бромид. Выпускается в форме таблеток, окрашенных в оранжевый цвет. Децител как таблетки от колита кишечника назначается для снятия спазмов и боли, так как при приеме препарата ощущается обезболивающий эффект, необходимый для устранения симптомов колита. Препарат следует принимать внутрь 3 раза в день по 1 таблетке. Не рекомендуется лечение колита таблетками Децитела при гиперчувствительности организма к этому средству и в детском возрасте.
- Мезим Форте. Мезим Форте для лечения колита активизирует процессы пищеварения, улучшает усвоение питательных веществ благодаря уникальному ферментному составу. Выпускается в форме таблеток, принимают по 1 шт перед приемом пищи. Не рекомендуется использовать препарат на фоне панкреатита и при гиперчувствительности к его компонентам. То же самое относится и к Креону — ферментному препарату, улучшающему процессы пищеварения, близкому аналогу Мезим Форте.
- Лоперамид. Обычно воспалительные процессы в толстом кишечнике протекают с чередованием диареи и запоров. Первое расстройство встречается значительно чаще. Поэтому нередко возникает необходимость в противодиарейных лекарствах от колита кишечника. Одним из них является Лоперамид, отечественный аналог популярного Иммодиума. Препарат успешно устраняет такое неприятное состояние, как понос. Препарат выпускается в таблетках и капсулах. Основной действующий компонент — гидрохлорид лоперамида — быстро избавляет от диареи, а также нормализует водно-солевой баланс, предотвращая обезвоживание организма. Дозировка:
- детям с 4 лет — до 6 мг лекарства в сутки,
- взрослым – до 16 мг, но обычно хватает меньшего количества.
Противопоказания к употреблению: беременность, грудное вскармливание,склонность к запорам, непроходимость кишечника, повышенная чувствительность к компонентам препарата. После каждого акта дефекации, если возникли очевидные симптомы диареи, рекомендуется принимать по 1 таблетке Лоперамида. Эффект обычно наступает быстро. Запрещено использовать при колите кишечника таблетки Лоперамида, если есть подозрения или подтверждена непроходимость кишечника, при язвенном колите, дизентерии
Недорогие заменители при колите
Терапия колита обходится недешево. Но существует ряд лекарств недорогой ценовой линейки, которые могут заменить дорогие аналоги:
- Аналог Но-шпы – Дротаверин. Он оказывает спазмолитическое действие, если это необходимо больному.
- Вазелиновое масло. Применяют для смягчения анального сфинктера, позволяя каловым массам мягко выходить наружу.
- Лоперамид. Назначается при поносе, принимается после каждого акта дефекации.
- Бификол. Относительно недорогая добавка для заселения кишечника полезной флорой.
Лечение таблетками детей
Детям разрешены к применению далеко не все таблетки, поэтому лечением ребенка должен заниматься педиатр. Терапия направлена на уничтожение возбудителя. Основным средством терапии при восстановлении слизистой оболочки является лечебное питание. Помимо диеты, назначаются препараты с ферментами, пребиотики, энтеросорбенты.
Сколько длится лечение медикаментами?
Поскольку колит — не рядовое заболевание, лечение проходит достаточно долгое время. Успех может быть достигнут только при полном соблюдении инструкций лечащего врача. Итак, лечение может длится от месяца до полугода, после чего необходимо в течение долгого времени поддерживать свой организм на витаминах и пробиотических добавках, которые будут обеспечивать здоровое состояние желудочно-кишечного тракта.
Колит — симптомы и лечение
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 12 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
- сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание; ;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5–6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
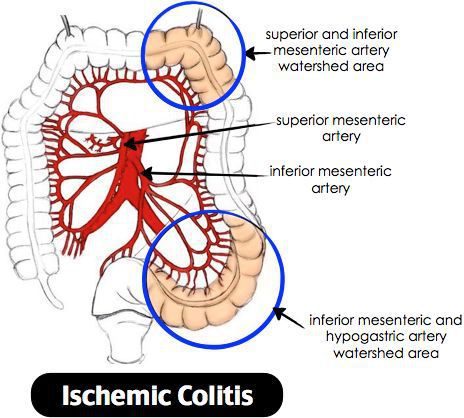
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
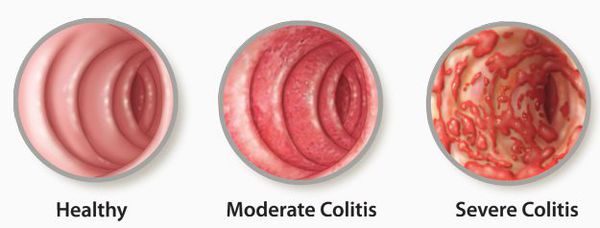
Классификация и стадии развития колита
По течению:
По этиологии:
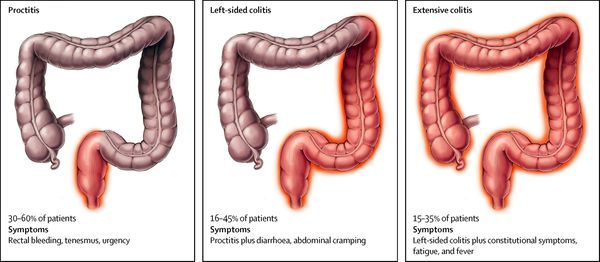
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
Поражение кишечной стенки подразделяют на три вида:
Осложнения колита
Диагностика колита
Инфекционный колит:
Ишемический колит:
Лучевой колит:
Лечение колита
Инфекционный колит:
Ишемический колит:
Показаниями для срочного хирургического лечения служат:
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Колит
Колит – это воспалительное заболевание толстой кишки, возникшее вследствие инфекционного, ишемического, лекарственного или иного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом, тенезмами. В рамках диагностики производится исследование кала (копрограмма, бакпосев, на гельминтов и простейших), ирригоскопия, колоноскопия с биопсией слизистой толстого кишечника. Лечение назначается с учетом этиологической формы болезни, включает диету, этиотропную (антибактериальную, противогельминтную и другую терапию), прием ферментов и эубиотиков, фитотерапию, физио- и бальнеотерапию.
МКБ-10

Общие сведения
Колитами называют заболевания пищеварительной системы, характеризующиеся развитием воспаления в слизистой оболочке стенки толстой кишки. Различают острый и хронический колит. Для острого колита характерны боли в животе, метеоризм, наличие слизи и прожилок крови в кале, тошнота, позывы к акту дефекации. Могут развиться хроническая форма, язвенное поражение кишечника, кровотечения, иногда канцерофобия.
Хронический колит представляет собой патологические изменения в строении слизистой оболочки в результате продолжительного воспалительного процесса и дистрофии пораженных тканей, в связи с которыми возникают нарушения моторной и секреторной функции толстого кишечника. Хронический колит — довольно часто встречающееся заболевание пищеварительного тракта, нередко воспаление толстой кишки сопровождается поражением тонкого кишечника.
Порядка трети больных хроническим колитом отмечают в качестве причины его развития различные кишечные инфекции (чаще всего дизентерию и сальмонеллез). Во многих случаях заболевание развивается на фоне дисбактериоза (к примеру, после продолжительного курса антибиотикотерапии), в связи с неправильным питанием, склонностью к гиподинамии, злоупотреблением алкогольными напитками.

Причины колита
Причины возникновения патологии могут быть связаны с нарушением режима и характера питания (неправильные пищевые привычки, нерегулярное нерациональное питание, злоупотребление алкоголем, прием некачественной пищи). Колиты могут возникать как осложнение заболеваний желудочно-кишечного тракта (хронического гастрита, панкреатита, гепатита), а также при пищевых отравлениях и заражении кишечными инфекциями.
Прием многих лекарственных средств может оказывать негативное действие на кишечную флору, ятрогенный дисбактериоз может в свою очередь вызывать воспалительные процессы в толстом кишечнике. Кроме того, колитам могут поспособствовать препараты, нарушающие кислотно-щелочной баланс в просвете кишечника. Иногда причинами воспалительных заболеваний кишечника являются врожденные патологии развития и функциональная недостаточность.
Классификация
Колиты подразделяются на инфекционные (колит при шигеллезе, сальмонеллезе, микобактериоз, туберкулезный колит и т.д.), алиментарные (связанные с нарушениями питания), токсические экзогенные (при продолжительных интоксикациях парами ртути, соединениями фосфора, мышьяка и т. д.) и эндогенные (при интоксикации продуктами катаболизма, например, уратами при подагре), лекарственные (развившиеся после применения лекарственных средств: слабительных, аминогликозидов, антибиотиков).
Выделяют также аллергические (аллергическая реакция на пищевые компоненты, лекарственные средства, некоторые бактерии или продукты их метаболизма) и механические (при хронических запорах, злоупотреблении клизмами, ректальными суппозиториями в результате регулярного механического раздражения слизистой) колиты. Зачастую имеет место несколько этиологических факторов, способствующих развитию воспаления в толстом кишечнике, тогда можно говорить о комбинированном колите.
Симптомы колита
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы. Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе, вздутие, метеоризм.
Расстройства стула чаще всего протекают в виде запоров, но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы – ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах (проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры. Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития – дополнительная петля сигмы.
Диагностика

В комплекс обязательных диагностических мероприятий при подозрении на колит входит макро- и микроскопия кала, копрограмма, выявления яиц гельминтов, бакпосев каловых масс. Производят общий анализ крови для определения наличия признаков воспаления.
Анатомические и функциональные особенности толстого кишечника визуализируются его при контрастной ирригоскопии. Колоноскопия позволяет досконально изучить состояние слизистой на всем протяжении толстой кишки. Кроме того, проведение колоноскопии позволяет взять биоптаты слизистой кишечной стенки для дальнейшего гистологического исследования. Для исключения геморроя, анальной трещины, парапроктита и других патологий показан осмотр проктолога с пальцевым исследованием заднего прохода.
Дифференциальная диагностика хронических колитов проводится с дискинезией толстого кишечника. Однако, необходимо помнить, что продолжительно существующее расстройство моторики кишечника может осложниться воспалительным процессом. Довольно часто клиническая картина колита может сопровождать развивающуюся опухоль толстого кишечника. Для исключения злокачественных образований производят биопсию всех подозрительных участков стенки кишечника.
Кроме того, производят дифференциацию колитов и энтеритов. Иногда имеет место воспаление обоих отделов кишечника. Данные для дифференциальной диагностики хронического колита и заболеваний верхних отделов пищеварительного тракта дают эндоскопические исследования (колоноскопия, фиброгастродуоденоскопия), УЗИ органов брюшной полости и функциональные пробы для выявления маркеров воспаления печени и поджелудочной железы.
Осложнения
Колит может привести к перфорации кишечной стенки с развитием перитонита (характерное осложнение тяжело протекающего неспецифического язвенного колита), кишечному кровотечению, которое способствует развитию анемии, непроходимости кишечника в результате формирования спаек, стриктур, рубцов.
Лечение колита
Хронический колит в период обострения целесообразно лечить в стационаре, в отделении проктологии. Колиты инфекционной природы лечат в специализированных инфекционных отделениях. Значительным элементом в лечении хронического колита является соблюдение лечебной диеты. При этом из рациона исключают все продукты, которые могут механически или химически раздражать слизистую оболочку кишечника, пищу употребляют в протертом виде, с частотой не менее 4-5 раз в день. Кроме того, для исключения молочнокислого брожения больным рекомендуют отказаться от молока, с целью снижения газообразования ограничивают капусту, бобовые.
Из хлебобулочных изделий разрешен подсушенный пшеничный несладкий хлеб. Мясо и рыбу нежирных сортов желательно употреблять приготовленными на пару. При стихании выраженной клинической симптоматики диету постепенно расширяют. Для борьбы с запорами рекомендуют включение в рацион вареных овощей, фруктовых пюре (киселя), хлеба с отрубями. Улучшению прохождения кишечных масс способствует растительное масло и достаточное количество употребляемой в сутки жидкости. Употреблять фрукты и овощи в сыром виде в острый период заболевания нежелательно. Также стоит отказаться от охлажденных блюд, молочнокислых продуктов и пищи с высоким содержанием кислоты. Для регуляции секреции жидкости в кишечнике ограничивают употребление поваренной соли.
В случае инфекционной природы колита и для подавления патогенной бактериальной флоры, развившейся в результате дисбактериоза, назначают антибиотикотерапию короткими курсами (препараты ципрофлоксацин, Нифуроксазид, рифаксимин). Назначения лекарственных средств производится только специалистом. Выявления яиц глистов является показанием к назначению противогельминтных средств. Для облегчения болевого синдрома назначают спазмолитические средства (дротаверин, папаверин).
При лечении проктосигмоидита полезна местная терапия: микроклизмы с отварами ромашки, календулы, с танином или протарголом. При проктите назначают ректальные суппозитории с белладонной, анестезином для снятия выраженной болезненности, вяжущие средства (окись цинка, ксероформ). При поносах вяжущие и обволакивающие средства назначаются внутрь (танин+альбумин, нитрат висмута, белая глина, отвар коры дуб, другие отвары и настои сборов, содержащие дубильные компоненты). При запорах показано проведение гидроколонотерапии. Сильные спазмы при колите могут стать показанием для назначения холинолитиков.
Помимо вышеперечисленных средств, при колитах могут назначать энтеросорбенты (для борьбы с метеоризмом), ферментные препараты (при нарушении пищеварения в результате ферментных недостаточностей), эубиотики (для коррекции дисбиоза). Хороший эффект при терапии хронических колитов дает регулярное санаторно-курортное лечение, бальнеотерапия.
Прогноз и профилактика
В комплекс профилактических мер для предотвращения колитов входит сбалансированная рациональная диета, своевременное выявление и лечение заболеваний пищеварительной системы, меры санитарно-гигиенического режима и соблюдение правил техники безопасности на производствах, связанных с опасными химическими ядами.
Профилактика обострений у лиц, страдающих хроническими заболеваниями толстого кишечника, кроме того, включают регулярное диспансерное наблюдение специалиста в области клинической проктологии. Трудоспособность больных с данной патологией ограничена, им стоит избегать избыточных физических нагрузок, психо-эмоциональных стрессов и деятельности, связанной с частыми командировками и способствующей нарушению режима питания. Прогноз при своевременном выявлении и соблюдении врачебных рекомендаций по лечению хронического колита благоприятный.
Источник https://clinic-a-plus.ru/articles/lekarstva/20942-tabletki-dlya-lecheniya-kolita.html
Источник https://probolezny.ru/kolit/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/colitis