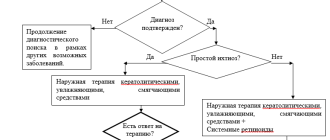
Врожденный ихтиоз
Врожденный ихтиоз – гетерогенная группа наследственных заболеваний, для которых характерны мутации генов, отвечающих за правильное развитие кожи, следствием чего являются специфические поражения дермы и другие системные патологии. Основные симптомы – очаги усиленного шелушения кожи, образование плотных чешуек с болезненными бороздками между ними, склонность к гиперпирексии, системное поражение внутренних органов, дефекты лица. Врожденный ихтиоз диагностируется клинически, подтверждается результатами биопсии кожи. В лечении используются препараты ретиноидов и кератолитики, также проводится неспецифическая терапия.
МКБ-10
Общие сведения
Врожденный ихтиоз – наследственный дерматоз, характеризующийся нарушением процессов ороговения. Точное описание болезни дал Роберт Виллан в 1808 году, термин «ихтиоз» предложен В. Вилсоном в 1852 году и используется в настоящее время. Частота встречаемости врожденного ихтиоза варьирует в зависимости от формы заболевания и составляет в среднем 1:2000 для простого ихтиоза, 1:4000 для Х-сцепленного ихтиоза, 1:100000 для эпидермолитического ихтиоза, 1:300000 для ламеллярного ихтиоза. Половых различий не выявлено, кроме Х-сцепленной формы врожденного ихтиоза, которая диагностируется только у мальчиков. Актуальность проблемы в педиатрии связана с часто запоздалой диагностикой и временным эффектом от лечения. Врожденный ихтиоз – одна из причин детской инвалидности.

Причины врожденного ихтиоза
Врожденный ихтиоз всегда является следствием мутаций в генах, отвечающих за правильное развитие эпителия. Мутировавшие гены передаются из поколения в поколение, то есть заболевание наследуется. Первичные причины самих мутаций достоверно неизвестны, но могут быть связаны с тератогенными факторами и факторами внешней среды. Простой и эпидермолитический ихтиоз наследуются по аутосомно-доминантному типу, ламеллярный – по аутосомно-рецессивному типу. При Х-сцепленном ихтиозе мутация происходит в гене, сцепленном с половой хромосомой, механизм наследования рецессивный.
В случае простого ихтиоза нарушен синтез филаггрина – белка, отвечающего за соединение нитей кератина между собой. Именно кератин способствует удержанию влаги кожей, и в данном случае нарушается эта его функция. Х-сцепленный врожденный ихтиоз характеризуется недостаточностью стеролсульфатазы, вследствие чего кератиноциты оказываются прочно связанными с подлежащими слоями кожи, ввиду чего нарушается их своевременное отторжение. Ламеллярный ихтиоз связан с недостаточностью трансглутаминазы-1, которая принимает участие в ороговении оболочек клеток кожи, и ускоренным продвижением кератиноцитов к поверхности кожи, то есть быстрой их сменой. Следствием являются обширные воспалительные процессы, нарушения терморегуляции и высокий риск вторичных инфекций.
В основе эпидермолитического ихтиоза – нарушение синтеза кератина, из-за чего клетки кожи становятся нестабильными. Это способствует образованию буллезных пузырей, характерных для этого типа врожденного ихтиоза. Редко встречающийся ихтиоз плода развивается внутриутробно и обусловлен нарушением транспорта липидов, вследствие чего нарушается барьерная функция кожи.
Классификация врожденного ихтиоза
Существует несколько классификаций заболевания по различным признакам. В зависимости от типа наследования врожденный ихтиоз может быть:
- Аутосомно-доминантным (простой и эпидермолитический ихтиоз);
- Аутосомно-рецессивным (ламеллярный ихтиоз, ихтиоз плода);
- Х-сцепленным (Х-сцепленный ихтиоз).
Различаются условия, необходимые для проявления заболевания. Первые два типа не связаны с полом, мутировавший ген должен быть представлен в доминантной и рецессивной форме соответственно. Х-сцепленный ихтиоз наследуется рецессивно, проявляется у мальчиков, в то время как девочки являются носителями мутации.
Клинически выделяют следующие типы врожденного ихтиоза: простой (вульгарный), ламеллярный, Х-сцепленный, эпидермолитический, ихтиоз плода. В зависимости от тяжести клинических проявлений ихтиоз может быть тяжелым, средней тяжести и поздним (проявляется не сразу после рождения). Врожденный ихтиоз может быть не только самостоятельным заболеванием, также он присутствует в структуре некоторых синдромов, таких как синдром Нетерсона, синдром Рефсума, синдром Руда, синдром Шегрена-Ларссона и некоторые другие. Также существуют ихтиозиформные заболевания, например, гиповитаминоз А, сенильный ихтиоз и др. В этих случаях клиника схожа, но причины другие.
Симптомы врожденного ихтиоза
Симптоматика напрямую зависит от формы заболевания. В клинике простого ихтиоза всегда имеет место выраженная сухость кожи и шелушение. Зоны поражения располагаются на разгибательных поверхностях суставов, особенно ног. Лицо остается нетронутым, за редким исключением, когда в процесс вовлекается кожа лба и щек. Также характерен фолликулярный гиперкератоз – скопление кератина в фолликулах волос. Возникает почти на всей поверхности кожи, где растут волосы. Обнаруживается при пальпации в виде так называемого симптома «тёрки». Кожа на ладонях и подошвах утолщена, усилен кожный рисунок, выделяются бороздки между участками утолщенной кожи. У больных отмечается снижение потоотделения, что является причиной частой гипертермии.
Основные симптомы врожденного ихтиоза проявляются с 3-12 месяцев жизни ребенка. Шелушение кожи часто практически нивелируется к 20-25 годам. При этом остаются характерные для этой формы заболевания изменения ладоней и подошв. Часто врожденный ихтиоз данного типа сопровождается аллергическими заболеваниями в виде ринита, крапивницы, бронхиальной астмы. В большинстве случаев характерно поражение желудочно-кишечного тракта: гастрит, колит, дискинезия желчных путей, гепатоспленомегалия. На клеточном уровне изменения идентичны таковым в клетках кожи.
Х-сцепленный врожденный ихтиоз проявляется в первые месяцы жизни и только у мальчиков. Характерное поражение кожи – крупные, грязно-коричневого цвета чешуйки без шелушения. Локализация подобных участков может быть практически любой, кроме области ладоней и стоп. Такой цвет чешуек обусловлен высокой концентрацией меланина в нижних слоях эпидермиса. Из других признаков часто обнаруживается специфическое помутнение роговицы в форме цветка без влияния на остроту зрения. У пятой части пациентов диагностируется крипторхизм. В отличие от простого ихтиоза, поражения кожи при данном типе заболевания практически не уменьшаются с возрастом.
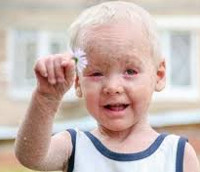
Ламеллярный ихтиоз проявляется с рождения. Кожа новорожденного покрыта тонкой, но плотной пленкой — это патогномоничный симптом врожденного ихтиоза данного типа. Постепенно пленка трансформируется в крупные толстые чешуйки от светлого до коричневого цвета. Вследствие закупорки потовых желез нарушено потоотделение, поэтому часто наблюдается гиперпирексия. На ладонях и подошвах – глубокие трещины и кератодермия. Бороздки между чешуйками болезненны и являются воротами для вторичной бактериальной инфекции, включая сепсис. Ламеллярный врожденный ихтиоз сопровождается дефектами развития: часто отмечается выворот век (эктропион) и губ (экслабион), деформация или отсутствие ушных раковин, деформация хрящей носа, сращение фаланг пальцев либо отсутствие концевых фаланг и др.
Эпидермолитический врожденный ихтиоз проявляется обширной влажной эритродермией с формированием буллезных пузырей. На месте вскрытия пузырей остаются эрозии, которые бесследно проходят. Со временем присоединяется грубое ороговение, часто образуются бородавки. Ороговевшие чешуйки темные, с неприятным запахом (следствие вторичной инфекции). Слизистые оболочки при данном типе врожденного ихтиоза не поражаются, потоотделение также не нарушено. Тем не менее, эта форма заболевания очень опасна и может сопровождаться смертельным исходом.
Врожденный ихтиоз плода – самая редкая форма заболевания, развивается внутриутробно на 16-20 неделе беременности. Дети рождаются недоношенными, кожа их напоминает панцирь, который вскоре трескается с образованием крупных пластинчатых чешуек, чаще темных. Характерно почти полное отсутствие волос на голове, кератодермия ладоней и подошв. Из-за сильного ороговения кожи лица рот постоянно открыт, выражены эктропион и экслабион, ушные раковины деформированы. При врожденном ихтиозе плода часто диагностируется нейросенсорная тугоухость. Сниженный иммунитет способствует развитию бактериальных инфекций уже в первые дни жизни; часто встречаются отиты, пневмония, подкожные абсцессы. Высока смертность в первые дни и недели жизни.
Диагностика врожденного ихтиоза
Во время беременности с целью диагностики можно использовать амниоцентез с последующим анализом амниотической жидкости, а также биопсию ворсин хориона. Однако инвазивные методы повышают риск самопроизвольного прерывания беременности, поэтому на практике используются крайне редко. Показанием для пренатальной биопсии является отягощенный анамнез по врожденному ихтиозу. УЗИ в III триместре позволяет диагностировать ихтиоз плода. Заметно фиксированное положение рук и открытый рот, можно увидеть гипоплазию носовых хрящей и неспецифические признаки в виде многоводия и повышенной эхогенности амниотической жидкости. Остальные формы врожденного ихтиоза можно лишь заподозрить.
После рождения ребенка диагноз ставится педиатром, в первую очередь, на основании клинических симптомов, характерных для врожденного ихтиоза. Это специфическое шелушение кожи, локализация пораженных участков, симптом «тёрки» при простом ихтиозе, выраженная эритродермия при эпидермолитическом ихтиозе и др. Изменения в анализах неспецифичны, но могут выявить аллергические процессы (часто сопутствуют ихтиозу), высокий уровень холестерола и одновременно сниженный уровень эстриола в крови (при Х-сцепленном ихтиозе). Имеет значение анамнез родителей: выявленные прежде случаи врожденного ихтиоза, в том числе его синдромные формы.
Часто клиническая картина заболевания неспецифична, поэтому обязательно проведение дифференциальной диагностики. Необходимо исключать приобретенные формы ихтиоза, дерматозы (псориаз, экзема, контактный дерматит, врожденный сифилис и др.), атопический дерматит. Так, для дерматитов характерно наличие воспалительного процесса, зуда, экземы и др. Однако часто врожденный ихтиоз также сопровождается дерматитом. Дерматозы имеют свои патогномоничные симптомы, отсутствующие при ихтиозе, например, зубы Гетчинсона при врожденном сифилисе, специфические папулы с излюбленной локализацией при псориазе и т. д. Приобретенные формы ихтиоза развиваются вследствие аутоиммунных, инфекционных заболеваний, опухолей и др., в этом случае нужно искать причину, способную вызвать патологию уже после рождения.
Лечение врожденного ихтиоза
Лечение заболевания проводится в стационаре, в случае тяжелых форм врожденного ихтиоза – в отделении реанимации. В помещении должна поддерживаться высокая влажность и пониженная температура воздуха. Обычно показана гипоаллергенная диета, в тяжелых случаях – питание через зонд. Рекомендуется принимать ванны от 2 раз в день. Это позволяет увлажнить кожу, уменьшить шелушение и провести профилактику вторичных инфекций. В случае эпидермолитического врожденного ихтиоза во время купания часто используются антисептики. После купания, как правило, проводят механическое отшелушивание с последующим нанесением увлажняющего крема.
Применяется системная терапия врожденного ихтиоза препаратами витамина А и ретиноидами, которые облегчают отшелушивание ороговевших клеток и снижают скорость пролиферации клеток, иными словами, тормозят их усиленный рост. Кроме того, ретиноиды оказывают противовоспалительное и иммуномодулирующее действие. В педиатрической практике в настоящее время используется тигазон, неотигазон. Очевидна высокая клиническая эффективность данных препаратов, однако эффект от лечения временный, а терапия проводится курсами ввиду множества побочных эффектов: сухость и кровоточивость слизистых, гиперостоз, нарушений функций печени, фотосенсибилизация кожи и высокая чувствительность к свету и др.
К современным препаратам относятся блокаторы метаболизма ретиноевой кислоты, например, лиарозол. При лечении отмечается тот же клинический эффект, но безопасность намного выше. Основу наружной терапии врожденного ихтиоза составляют кератолитики: растворы хлорида натрия и мочевины, декспантенол, салициловая кислота, топические ретиноиды. Средства наносятся на пораженные участки кожи и оказывают местное действие, способствуя отшелушиванию, смягчению кожи, уменьшению воспаления и др. При назначении кератолитиков необходимо учитывать возраст ребенка, поскольку некоторые из них (мочевина, салициловая кислота) токсичны для детей первого года жизни.
В лечении тяжелых форм врожденного ихтиоза применяются системные кортикостероиды, иммуноглобулины, а также антибиотики в случае необходимости. Обязательна консультация детского офтальмолога при диагностике эктропиона, детского оториноларинголога – при деформации и отсутствии ушной раковины, а также для диагностики и лечения нарушений слуха, в частности нейросенсорной тугоухости. При синдромальных формах врожденному ихтиозу часто сопутствуют неврологические нарушения, в этих случаях обязательна консультация детского невролога. Также к лечению подключается генетик для планирования последующих беременностей и расчета вероятности заболевания у будущих поколений.
Прогноз и профилактика врожденного ихтиоза
Прогноз зависит от формы заболевания. Клинические проявления простого ихтиоза минимизируются после 20-25 лет, однако качество жизни все равно снижается из-за наличия системных патологий желудочно-кишечного тракта. Тяжелые формы врожденного ихтиоза часто являются причиной смерти и детской инвалидности.
Генетическое консультирование – единственный способ профилактики врожденного ихтиоза. Необходимо планировать беременность в случае отягощенного анамнеза по данному заболеванию, то есть, если один и тем более оба родителя больны, либо кто-то из них является носителем мутации. В этом случае рекомендуется отказ от беременности, но в любом случае окончательно решение принимает семья. Как вариант, парам предлагается ЭКО и усыновление.
Ихтиоз у детей — что это такое, чем опасно
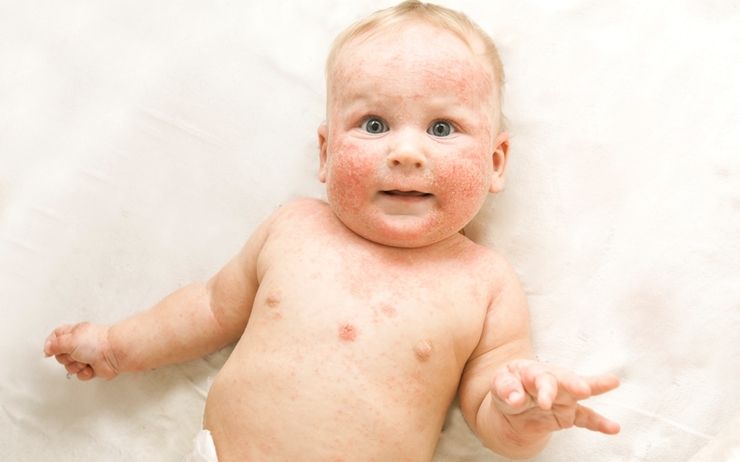
Ихтиоз – довольно редкое заболевание генетической природы, проявляющееся нарушением формирование рогового слоя кожи. Из-за сбоя в процессе ороговения эпидермиса на нем появляются твердые чешуйки, похожие на корки серого или коричневого цвета. В коже при этом накапливается патологически измененный белок кератин. Для ихтиоза также характерны нарушения в процессах терморегуляции, замедление метаболизма, отклонения в работе щитовидной железы, репродуктивных органов, надпочечников, иммунной системы.
Причины возникновения
Единственной причиной возникновения истинного ихтиоза являются генетические нарушения. Ученые определили, почему появляется заболевание, но не до конца понимают все биохимические процессы, которые происходят в теле, поэтому ихтиоз считается неизлечимым. Достижения современной фармакологии позволяют сделать жизнь с ним терпимой.
Ихтиозоподобный синдром может возникнуть при следующих состояниях:
- сбоях в работе щитовидной железы;
- дефиците витаминов, микро- и макроэлементов;
- патологии надпочечников, повлекшие за собой возникновение гормональных нарушений;
В качестве дополнительного симптома ихтиоз может наблюдаться и при некоторых заболеваниях, таких как:
- эритродермия Лейнера;
- дерматит Риттера;
- эритродермической форме красного отрубевидного лишая
Формы заболевания
Существует несколько разновидностей ихтиоза, проявление которых зависит от наследственных факторов. Вот они:
1. Ихтиоз арлекина — наиболее тяжелая и редко встречающаяся форма. Процент выживания среди детей с такой формой крайне маленький. Заболевание возможно диагностировать еще внутриутробно. При рождении кожа младенцев покрыта толстыми и грубыми пластинами с трещинами и расколами между ними. Черты лица из-за этого искажены, рот растянут или сужен из-за большой плотности больной дермы, губы выворочены, ушные раковины могут быть закрыты, отсутствуют волосы, между пальцами могут быть перепонки. Из-за сдавления тела пластинами может быть затруднено дыхание и сердечная деятельность. Дети нуждаются в круглосуточном уходе в палатах интенсивной терапии.
2. Ламеллярный ихтиоз. Его также можно диагностировать внутриутробно или сразу после рождения. Ребенок рождается покрытый своеобразной желто-коричневой пленкой на покрасневшей коже. Спустя несколько недель пленка преобразуется в чешуйки. Они могут располагаться как на всей поверхности тела, так и на отдельных его участках. Волосы и ногти также подвержены дегенеративным изменениям, возможны изменения век и мочек ушей. Заболевание протекает легче, чем предыдущая форма, но все равно малыш сразу после рождения нуждается в реанимационном уходе, так как тоже имеются проблемы с терморегуляцией и гидратацией, высок риск инфицирования через несостоятельный кожный покров. С возрастом имеется тенденция к облегчению тяжести заболевания.
3. Вульгарный ихтиоз относится к наиболее распространенной форме заболевания. Проявляется он обычно к 3 — 4 месяцам ребенка сухостью и шелушением кожи в области предплечий, спины, голеней. При этом кожа на внутренней поверхности бедер, под коленями и подмышкам остается неизмененной. Наиболее остро заболевание проявляется до периода полового созревания, с возрастом проявление болезни уменьшается. Также обострение заболевания происходит в холодный зимний период, в теплом мягком климате симптомы заболевания менее выражены. Помимо сухости и видоизменения кожи имеются также проблемы с терморегуляцией, иммунной системой, работой желез внутренней секреции а также с ферментативной активностью поджелудочной железы.
4. Эпидермолитический ихтиоз (он же врожденная буллезная эритродермия Брока). Заболевание проявляется сразу при рождении или в первые месяцы жизни в виде пузырьков со специфическим содержимым на красной коже. Пузырьки со временем вскрываются, образуя эрозию, которая потом эпителизируются. Чешуя обычно расположена в крупных складках, между пораженными участками может проглядывать здоровая кожа. С возрастом количество пузырьков уменьшается, но увеличится количество чешуек.
5. Х-сцепленный ихтиоз. Проявляется только у мальчиков в первые месяцы жизни. На коже проявляются крупные чешуйки кожи в виде пластинок черного или темно-коричневого оттенка. Иногда чешуйки наслаиваются друг на друга, создавая слой ороговевшей кожи в виде панциря. Образования наблюдаются на задней поверхности шеи, волосистой части головы, ягодицах и бедрах, и отсутствуют на лице, стопах и ладонях. В некоторых случаях возможно помутнение роговицы.
В особо тяжелых случаях все тельце ребенка сковывает панцирь из темной корки, и вопросом, опасно ли заболевание, никто не задается. При такой форме сдавливаются внутренние органы, развиваются неправильно, происходит искривление позвоночника. Плотные пластины мешают потоотделению и росту волос.
Врожденный ихтиоз диагностируется еще в утробе матери. При подозрении на заболевание врач берет биопсию кожного покрова. Решение о прерывании такой беременности лежит на родителях
Лечение ихтиоза кожи у детей
Что делать, если поставлен неутешительный диагноз? Для начала принять мысль, что болезнь полностью неизлечима, и за кожей придется ухаживать всю жизнь.
С больным малышом работает команда врачей. Под их наблюдением, в зависимости от стадии болезни, подбираются медикаменты, проводится лечение.
В основе лечения лежит ежедневное увлажнение кожных покровов – это требуется для уменьшения их сухости и, соответственно, растрескивания. Назначают лечебные мази, крема, увлажняющие средства на основе ланолина или вазелина, проводят дополнительную кератолитическую терапию. В некоторых случаях могут быть назначены ванны со специальными растворами – содовыми, крахмальными, солевыми, иногда с добавлением лекарственных трав: череды, ромашки или шалфея.
азначаются липотропные препараты (они нормализуют обмен липидов и холестерина) Чешуйки на коже под воздействием липотропных препаратов смягчаются.
Обязательно назначаются витаминные комплексы – для кожи важны витамины группы А, Е, С, В, D, РР, так как у всех больных ихтиозом в той или иной степени обмен веществ нарушен. Зачастую назначаются курсы длительного приема витамина А. Такое лечение строго контролируется медиками, так как гипервитаминоз А — тяжелое, угрожающее жизни состояние.
Для поддержки пищеварительной системы назначаются курсы пре- и пробиотиков и ферментов.
Очень важно поддерживать иммунитет организма. Так, в случае его ослабления могут быть рекомендованы иммуномодулирующие препараты.
Если имеется нарушение работы щитовидной железы назначаются синтетические гормоны.
В случае возникновения осложнений и/или обстрений может потребоваться назначение кортикостероидных гормонов в виде кремов или мазей для местного применения, а в особо тяжелых случаях, в виде таблеток для приема внутрь. В случае инфицирования через поврежденные кожные покровы назначаются мази с антибиотиками или курсовой прием антибактериальных препаратов. Иногда происходит инфицирование грибковой инфекцией, тогда назначаются противогрибковые препараты курсом.
Большое значение в лечении ихтиоза имеет физиотерапия. Показаны:
- Талассотерапия – это комбинация различных препаратов морского происхождения. Она включает себя купание в море, грязелечение с использованием морских лечебных грязей, прием ванн с морской солью, компрессы из морских водорослей. Терапевтический эффект обусловлен большим содержание йода, солей и минеральных веществ, благоприятно воздействующих на кожу.
- Ультрафиолетовое облучение и гелиотерапия. При легких формах ихтиоза и соответствующих климатических условиях пациентам показан непродолжительный прием солнечных ванн, в остальных случаях используются специальные аппараты для ультрафиолетового облучения. Процедура проводится в стационарных условиях и имеет антисептическое и регенерирующее действие..
Среди дополнительных рекомендаций могут быть следующие:
- не рекомендуется длительное пребывание на солнце, перегрев кожи;
- не рекомендуется проживание в холодном климате, особенно в регионах со сниженной влажностью воздуха
- не рекомендуется использование мыла, так как оно может способствовать дополнительной сухости кожи, нужно использовать специализированные средства для мытья для лиц с проблемной кожей, после мытья каждый раз использовать эмоленты — кремы и эмульсии, образующие на поверхности кожи защитную пленку, предотвращающую потерю влаги
- очень важно соблюдать питьевой режим, то есть, употреблять достаточное количество чистой воды, так как при любом виде ихтиоза есть проблемы с гидратацией организма
- питание всегда должно быть сбалансированным и обогащенным витаминами и микроэлементами, нужно отдавать предпочтение блюдам, приготовленным на пару или запеченным в духовке, а также сырым овощам и фруктам. Нельзя создавать дополнительную нагрузку на систему пищеварения
- не рекомендуется занятия спортом в жаркую погоду, так как из-за нарушенной терморегуляции возможен перегрев организма и нарушение сердечной деятельности
- избегать стрессов и повышенных эмоциональных нагрузок, так как они могут явиться провокатором обострения заболевания
- благоприятным будет санаторное лечение в местах с теплым, мягким климатом, лечебные ванны, многим разрешено купание в море
Комплекс мероприятий включает в себя:
- медикаменты;
- прием витаминов;
- гидротерапия;
- разработка диет;
- морской отдых;
- гелиотерапия;
- посещение курортов.
Современная медицина в состоянии улучшить состояние ребенка и качество его жизни, если вовремя обратиться к специалистам и неукоснительно соблюдать рекомендации.
Что такое ихтиоз: виды, симптомы, лечение

Каждый год в мае во всем мире проходит месяц осведомленности об ихтиозе — редком генетическом заболевании кожи. В это время различные организации проводят круглые столы, конференции, социальные акции и другие мероприятия. Их цель — донести до пациентов и врачей информацию об этом тяжелом заболевании. Главное: больным ихтиозом можно оказывать эффективную помощь, а значит, они могут жить полноценно.

Маргарита Гехт — ведущий врач-дерматолог благотворительного фонда «Дети-бабочки», преподаватель Онлайн-академии проблем кожи Skill for Skin
Что такое ихтиоз
Ихтиоз — не одно, а группа наследственных заболеваний кожи. Он характеризуется сухой, шелушащейся кожей с обилием чешуек и трещин разного диаметра и качества. Кожа при этом может быть утолщенной или, наоборот, очень тонкой. Из-за того, что сухие слоящиеся чешуйки кожи напоминают рыбью чешую, больных ихтиозом называют рыбками — приставка «ихти» происходит от греческого слова «рыба».
Большинство форм ихтиоза проявляются при рождении. Но есть и такие, которые становятся заметны в течение первого года жизни.
Тяжесть симптомов ихтиоза может сильно варьироваться в зависимости от формы и ее внекожных проявлений. При некоторых формах к основным симптомам добавляются эритродермия — генерализованное диффузное воспаление кожи — и появление пузырей.
При этом для всех форм ихтиоза характерна проницаемость, то есть уязвимость барьера кожи. Поэтому присоединение инфекции (бактериальной, микологической, вирусной) плюс возникновение аллергиии — одно из самых частых осложнений при ихтиозе. Сухая кожа служит магнитом для любого рода агентов, будь то бактерии, грибы, вирусы или аллергены.
Почему и как возникает ихтиоз
В основе всех форм ихтиоза лежит патологический процесс, который медики называют нарушением процессов ороговения, или кератинизации. Это образование на поверхности рогового вещества, происходящее благодаря кератиноцитам — основным клеткам эпидермиса. В процессе деления и развития эти клетки вырабатывают специальные компоненты — белки (кератин, филаггрин и другие), призванных защищать кожу от любых видов воздействия. Они играют роль кирпичей для формирования кожи, а роль цемента выполняет межклеточное вещество, содержащее особые липиды.
Главная причина ихтиоза — генетическая поломка, обусловленная определенным типом наследования. У этого заболевания не может быть ни эндокринной, ни инфекционной причины. Ихтиоз не возникает из-за сниженного иммунитета. В 100% случаев ихтиоз возникает из-за мутации в генах.
Как наследуется ихтиоз
Есть несколько видов наследования ихтиоза. Генетическая мутация может передаваться от родителя к ребенку. Такой типа наследования называется доминантным. Однако в некоторых случаях ни у одного из родителей нет проявлений ихтиоза, но они при этом все равно выступают носителями дефектного гена и передают его ребенку. Такой тип наследования называется рецессивным.
В некоторых очень редких случаях генетическая мутация происходит спонтанно — этот тип наследования называется de nova.
Также есть один особый тип наследования — Х-сцепленный. В этом случае мать выступает носителем дефектного гена и может его передавать своим дочерям и сыновьям. При этом девочка будет здорова, но станет носителем мутации, а у мальчика проявится полная картина ихтиоза.
Какие виды ихтиоза бывают
Согласно последней классификации 2009 года, ихтиоз делится на две большие группы:
- Несиндромальный ихтиоз
- Синдромальный ихтиоз
В свою очередь две эти группы делятся на следующие подгруппы:
- Несиндромальный ихтиоз
- Вульгарный ихтиоз
- Х-сцепленный ихтиоз
- Ламеллярный ихтиоз
- Эпидермолитический ихтиоз
- Ихтиозиформная эритродермия
- Ихтиоз «Арлекин»
У каждой из форм ихтиоза существуют еще так называемые малые подтипы, которые отличаются между собой качеством и количеством чешуек, выраженностью эритродермии и количеством пузырей.
- Синдромальный ихтиоз
- Синдром Нетертона
- Рефсум синдром
- Синдром Конради — Хюнермана
- Синдром Шагрена — Ларссона
- KID-синдром и другие
Каковы главные различия между двумя большими группами ихтиоза? При несиндромальном ихтиозе главной точкой приложения заболевания становится кожа, на ней происходят все изменения. При синдромальном ихтиозе поражается определенная система — нервная, сердечно-сосудистая или опорно-двигательная, — а кожа выступает дополнительным маркером заболевания.
Существует мнение, что бывает приобретенный и врожденный ихтиоз. Так говорить некорректно, ведь ихтиоз — врожденное заболевание, которое обусловлено определенной генетической поломкой — своей у каждой формы и подтипа. Деление на приобретенный и врожденный развилось благодаря легким формам ихтиоза — вульгарному и х-сцепленному, — клиническая картина которых не всегда очевидна сразу после рождения, а если видна, то врачи списывают это на сухость кожи или на диету роженицы. Классическая картина этих двух форм ихтиоза проявляется на первых двух годах жизни — поэтому и появилось такое деление. Но оно, повторюсь, неверно, и симпозиум специалистов по ихтиозу во Франции в 2009 году разрешил эту дилемму путем деления всего ихтиоза на две большие группы — несиндромальный и синдромальный [1].
Как проявляются разные формы ихтиоза
Рассмотрим формы ихтиоза, о которых говорят чаще.
Вульгарный ихтиоз
Ихтиоз обыкновенный, или вульгарный считается наиболее распространенной формой этого заболевания. Большинство разновидностей ихтиоза поражают только одного человека из нескольких тысяч или даже десятков тысяч.
Ихтиоз вульгарный, иногда называемый обычным ихтиозом («вульгарный» по латыни значит «распространенный»), — исключение. Он появляется примерно у одного из 250-300 человек. Эта форма ихтиоза часто остается недиагностированной, потому что люди, у которых она есть, думают, что у них просто сухая кожа, и не обращаются за лечением.
Каковы признаки и симптомы вульгарного ихтиоза?
При вульгарном ихтиозе клетки кожи вырабатываются и делятся с обычной скоростью, но при этом не отделяются нормально от поверхности рогового слоя (внешнего слоя эпидермиса) и не отшелушиваются так быстро, как должны. В результате на поверхности кожи накапливается чешуйки. Обычно они мелкие и белые и наиболее выражены на ногах и плечах. Если поражено лицо, шелушение обычно ограничивается лбом, бровями и щеками и называется «уль-эритема». Кожа на ладонях и подошвах ног утолщена и может иметь выраженный кожный рисунок — гиперлинеарность.
При рождении кожа у детей с вульгарным ихтиозом часто кажется нормальной, однако через год, к первому дню рождения, кожные аномалии начинают проявляться.
Ихтиоз вульгарный иногда улучшается в определенных климатических условиях или в течение лета, а также с возрастом.
Какова причина вульгарного ихтиоза?
До недавнего времени считалось, что вульгарный ихтиоз вызывается аутосомно-доминантным типом наследования. То есть если человек унаследовал «ген вульгарного ихтиоза», этот ген затмевал «ген нормальной кожи», и у человека проявлялось заболевание. Однако исследования показали, что это расстройство относится к полудоминантным.
У людей с вульгарным ихтиозом белок профилаггрин, который составляет большую часть гранул в зернистом слое эпидермиса, уменьшен или вообще отсутствует в коже. У тяжелобольных людей мутации присутствуют в обеих копиях гена профиллагрина, в то время как у людей только с одной копией мутировавшего гена проявления на коже обычно очень легкие.
Как лечить вульгарный ихтиоз?
Вульгарный ихтиоз лечат местно увлажняющими средствами, содержащими мочевину или глицерин. Могут помочь лосьоны, содержащие альфа-гидроксикислоты. Часто вульгарный ихтиоз может сочетаться с атопическим дерматитом, и тогда уход нужно подбирать в зависимости от тяжести дерматита.

Х-сцепленный ихтиоз
Х-сцепленный ихтиоз встречается реже, чем другие типы ихтиоза — примерно у одного из 6 тыс. человек, и только у мужчин. Заболевание может варьироваться от легкой до тяжелой степени.
Каковы признаки и симптомы?
При данном ихтиозе клетки кожи вырабатываются с обычной скоростью, но при этом не отшелушиваются с поверхности рогового слоя эпидермиса так быстро, как должны. В результате на поверхности кожи скапливается большое количество темных чешуек. Как правило, лицо, кожа головы, ладони рук и подошвы ног от чешуек свободны, в то время как задняя часть шеи, локтевые и подколенные сгибы и область подмышечных впадин почти всегда поражены. Х-связанный ихтиоз часто улучшается летом.
Какие причины данного типа ихтиоза?
Генетический дефект при данном типе ихтиоза приводит к дефициту фермента стероидной сульфатазы. Генетическое тестирование может выявить аномалию во время беременности с помощью амниоцентеза. Кроме того, об Х-связанном ихтиозе у плода может свидетельствовать снижение уровня эстрадиола в сыворотке крови или моче матери и уровня гормона дегидроэпиандростерона. Дефицит фермента сульфатазы в плаценте может привести к неспособности родов начаться или прогрессировать.
Х-сцепленный ихтиоз переносится на Х-половой хромосоме. Женщины не страдают болезнью, но могут переносить ее и передавать своим сыновьям. У мужчин с ихтиозом, связанным с Х, будут здоровые сыновья — они получают свою Х-хромосому от матери, — но все их дочери будут носителями.
Как лечить X-связанный ихтиоз?
Х-связанный ихтиоз относительно хорошо реагирует на местное лечение альфа-гидроксикислотами, которые ускоряют отшелушивание рогового слоя. Также рекомендованы жирные кислоты, входящие в состав смягчающих средств. Альфа-гидроксикислоты не рекомендуется использовать до 2-х лет. Они должны использоваться осторожно или в сочетании с другим мягким смягчающим средством. В тяжелых случаях требуется применение пероральных синтетических ретиноидов.
«Коллодийный плод»
Данную форму ихтиоза еще очень часто называли раньше, а некоторые врачи продолжают и сейчас называть пластинчатым ихтиозом, коллодийным ребенком или плодом, но классический «коллодийный ребенок» встречается только при ламеллярном ихтиозе.
Главная особенность этого состояния — наличие у ребенка при рождении особой целофаноподобной пленки, коллодийной или коллодиевой. А «коллодионный ребенок» — это описательный термин для младенца, который рождается в плотной блестящей мембране, напоминающей пластиковую пленку.
Каковы признаки и симптомы?
Коллодиевая мембрана трескается и отслаивается в течение нескольких недель после рождения. Из-за этой мембраны кожа очень плотно натянута и в определенных местах может даже изменять конфигурацию органов — происходит выворот наружу век и губ, что может вызвать трудности с кормлением грудью. После того как мембрана полностью отторглась, у ребенка может проявиться один из двух типов ихтиоза, ламеллярный или ихтиозиформная эритродермия. Форма ихтиоза зависит от степени выраженности эритродермии — если после отторжения пленки кожа нежно-розовая — это вариант ламеллярного; если кожа ярко-красная — ихтиозиформная эритродермия.
Однако мембрана может также присутствовать при синдроме Нетертона и других очень редких формах ихтиоза и всегда — при ихтиозе «Арлекин». У небольшого процента младенцев происходит быстрое разрешение мембраны, а другие поражения кожи никогда не проявляются. Это явление называется самовосстанавливающийся коллодий.
Дети с ламеллярным ихтиозом и ихтиозиформной эритродермией подвержены высокому риску некоторых осложнений. Растрескивание и отслаивание мембраны увеличивает риск заражения микроорганизмами. Эти дети также подвержены риску потери жидкости, обезвоживания, электролитного дисбаланса, нестабильности температуры тела и пневмонии.
Как диагностируется «коллодийный плод»?
В настоящее время не существует диагностического теста. Заболевание, как правило, определяется уже при рождении по наличию защитной мембраны.
Как лечить коллодийный плод?
Младенцы должны быть помещены в кювез — специальную закрытую кроватку — с высокой влажностью и тщательно контролироваться на предмет осложнений. Высокая влажность окружающей среды способствует постепенному отслаиванию мембраны. От пяти до семи раз в сутки используются эмоленты, увлажняющие крема и спреи с декспантенолом. Внутрь принимаются витамин A и D. Прием гормональных препаратов в виде таблеток не показан.

Эпидермолитический ихтиоз
Эпидермолитический ихтиоз встречается редко — примерно у одного из 300 тыс. детей. Раньше эту форму называли буллезная эритродермия Брока.
Каковы признаки и симптомы?
Данная форма ихтиоза проявляется уже при рождении и характеризуется сочетаемостью очагов шелушения, сухости и наличием на коже, особенно в складках кожи и над суставами, пузырей. Кожа может быть хрупкой и легко покрывается пузырями после травмы. Со временем наблюдается постепенное уменьшение пузырей, а вот выраженность шелушения и утолщения кожи — очагов гиперкератоза — растет. Кожные инфекции с часто встречающимися бактериями (стафилококк и стрептококк) могут быть хронической проблемой. Зубы, волосы и ногти у пациентов не страдают, но поражение кожи головы может быть серьезным, что приводит к выпадению волос.
Лечение эпидермолитического ихтиоза — сложная задача. Больному необходимо не только увлажнять кожу, но и оберегать ее от травм и раздражений. В лечении данной формы ихтиоза комбинируют наружные препараты и специальный атравматический перевязочный материал — губки, сетки, бинты, салфетки.
Диагностика ихтиоза
Чтобы определить тип ихтиоза, врачи рекомендуют генетическое тестирование. Другие причины пройти генетический тест: желание иметь здоровых детей, необходимость выявить характер наследования или нетипичная клиническая картина болезни.
Результаты генетических тестов, даже когда они идентифицируют конкретную мутацию, редко могут показать, насколько легким или тяжелым будет состояние конкретного человека. Результат генетического теста также может быть отрицательным, что означает, что мутация не выявлена. Это может помочь врачу исключить определенные диагнозы, хотя окончательную ясность при этом не вносит.
Иногда тестирование показывает «неубедительные» результаты, что свидетельствует об ограниченности наших знаний и методов проведения теста. Однако в будущем такое тестирование определенно будет точным — наука развивается быстро, постоянно делаются новые открытия — поэтому повод для оптимизма есть.
Особенности пациентов с ихтиозом
Существует миф, что пациенты с ихтиозом не потеют. Это совсем не так, но в этом плане у таких больных есть свои особенности.
В норме выводные протоки потовых желез берут свое начало в дерме и выходят на поверхность кожи через эпидермис. При ихтиозе анатомических нарушений нет, однако есть нарушения функциональные.
За счет того, что кожа при ихтиозе видоизменена (она слишком плотная или тонкая) или если наблюдаются признаки эритродермии, пот не достигает этих выводных протоков в полном объеме и не может полноценно выделяться. На коже ребенка с ихтиозом это проявляется выраженным покраснением или чрезмерным шелушением. Именно поэтому нормальная температура тела при ихтиозе 37,3–37,5 градусов.
Питание пациентов с ихтиозом
Пациентам с ихтиозом необходимо сбалансированное питание и прием макро- и микронутриентов, таких как белок, витамины A и D и другие.
Лечение ихтиоза
На сегодняшний день от ихтиоза нет волшебной таблетки или крема. Ведутся исследования по разработке наружных средств, которые решали бы проблемы каждой конкретной формы ихтиоза.
Главная задача врача — подбор и комбинация разных наружных препаратов — увлажняющих, смягчающих, отшелушивающих. Все наружные препараты вне зависимости от формы ихтиоза необходимо наносить часто, до пяти раз в сутки. Также нужно соблюдать гигиену и принимать ванну вечером и душ днем — это поможет уменьшить количество эпизодов вторичной инфекции, а также охладит кожу и очистит ее от чрезмерных чешуек.
Ихтиоз — мультидисциплинарное заболевание, поэтому оно требует такого же подхода и особенной команды врачей и социальных помощников.
В России существует благотворительный фонд помощи детям и взрослым с различными формами ихтиоза — «Дети-бабочки». На сайте подробно рассказано про каждую форму ихтиоза и про особенности ухода за такой кожей. Там также есть вся контактная информация и подробная инструкция о том, как попасть в фонд. Медицинская команда фонда внимательно относится к каждому подопечному и оказывает самую современную помощь. В результате все состоящие в фонде дети и взрослые с этим диагнозом знают: счастливая и полноценная жизнь вне зависимости от формы ихтиоза и возраста реальна.
Источник https://www.krasotaimedicina.ru/diseases/children/congenital-ichthyosis
Источник https://www.baby.ru/wiki/ihtioz-kozi-u-detej-cto-eto-takoe/
Источник https://style.rbc.ru/health/608ab4419a79476195565877