Перегиб желчного пузыря у взрослого

Среди всех врожденных нарушений развития билиарной системы перегибы желчного пузыря занимают более 50% и диагностируются у детей буквально с младенческого возраста. А вот перегиб желчного пузыря у взрослых встречается значительно реже. Почему же возникает такая деформация во взрослом возрасте и насколько она опасна, разбирался MedAboutMe.
Причины перегиба желчного пузыря

Перегибы желчного пузыря бывают врожденными и приобретенными. У взрослых могут обнаруживаться оба варианта. Причем врожденный перегиб, как правило, не представляет никакой опасности. Если человек прожил с ним длительное время и не имел жалоб, такая деформация может считаться физиологической нормой.
Приобретенные перегибы возникают по следующим причинам:
- Желчнокаменная болезнь.
- Воспалительные процессы, холецистит.
- Сгущение желчи.
- Нарушения в питании, которые приводят к большему выделению желчи и растяжению пузыря.
- Чрезмерная физическая нагрузка.
- Беременность.
- Пожилой возраст (к перегибу приводят физиологические особенности – ослабление мышц, опущение внутренних органов).

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Симптомы перегиба желчного пузыря
Незначительные перегибы никак не сказываются на здоровье, поэтому протекают бессимптомно. Но если желчный пузырь изменен настолько, что это вызвало застойные процессы, жалобы будут следующими:
- Боль справа в подреберье.
- Тошнота, рвота.
- Налет на языке.
- Привкус горечи.
- Диареи и запоры.
Общее состояние ухудшается после приема пищи, особенно жирной. Перегиб желчного, симптомы которого ярко выражены, обязательно нужно лечить.
Возможные осложнения
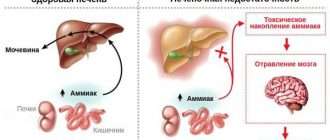
Если на фоне перегиба желчного у человека наблюдаются боли, рвота и другое, это говорит о том, что патология осложнена другими заболеваниями. Часто перегибы сопровождаются воспалительным процессом. А застой желчи провоцирует желчнокаменную болезнь или же существенно усугубляет ее течение.
Наиболее опасным последствием перегиба является перекрут желчного пузыря, при котором орган полностью пережимается. Согласно данным журнала BMJ Case Reports, наиболее подвержены такому осложнению женщины старше 70 лет, но патология может встречаться и в более молодом возрасте. Так, в American Journal of Case Reports описан случай перекрута пузыря у женщины 57 лет. Пациентка попала в больницу со следующими симптомами:
- Резкая боль в правом боку.
- Рвота желчью.
- Диарея.
Диагностика и лечение
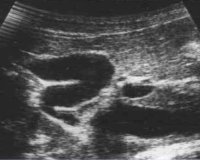
Перегиб желчного пузыря у взрослых диагностируется на УЗИ. В том случае если деформация органа обнаружена случайно на плановом осмотре, никак не беспокоит пациента, сам пузырь не воспален, а желудочно-кишечный тракт функционирует нормально, никакого лечения не требуется. Врачи порекомендуют просто регулярно проходить УЗИ, чтобы отслеживать возможные изменения.
Если же есть симптомы, основой лечения станет диета. Пациенту нужно уменьшить в рационе количество жирной пищи, копченостей, жареных блюд. Питание должно быть дробным, а порции небольшими. Если на фоне перегиба обнаружен холецистит или желчнокаменная болезнь, терапия будет направлена именно на устранение этих заболеваний.
Серьезное лечение назначается только в случае перекрута пузыря. Перекрут крайне опасен, поскольку осложняется некрозом и разрывом желчного пузыря. Без экстренной операции такая патология приводит к смерти. По данным Asian Journal of Endoscopic, при таком диагнозе наиболее подходящей является лапароскопическая операция.
Хронический холецистит

В практике гастроэнтерологов обращения пациентов по поводу воспаления желчного пузыря (или холецистита) занимают не последнее место. Заболевание дифференцируется на две большие группы, определяемые наличием (отсутствием) камней — калькулезная и некалькулезная форма. Каждый вид характеризуется хроническим течением с периодическими обострениями.
Хронический бескаменный холецистит встречается примерно в 2,5 раза реже, чем калькулезная форма, сопровождающаяся отложением в пузыре конкрементов. Этим заболеванием страдает 0,6%-0,7% населения, преимущественно среднего и старшего возраста. Рассмотрим, что такое бескаменный холецистит, симптомы и лечение этого заболевания.

Что это такое?
Хронический холецистит – это воспалительная патология желчного пузыря, которая развивается по причине инфицирования этого органа патогенными микроорганизмами.
Данный диагноз обычно ставят людям после 40 лет, причем заболеванию в большей степени подвержены женщины. При развитии хронической формы нарушается моторная функция желчного пузыря. Заболевание может иметь разное течение – вялотекущее, рецидивирующее, атипичное.
В чем опасность патологии?
Вялотекущий воспалительный процесс затрагивает жёлчный пузырь. Патология в периоды ремиссии не особо досаждает пациенту, человек зачастую не догадывается, что органы пищеварения подвергаются серьёзной опасности.
Несмотря на редкие приступы, поражение жёлчного пузыря достаточно серьёзное:
- нарушается отток жёлчи, изменяется биохимический состав жидкости;
- клетки плохо справляются с нагрузкой, переваривание пищи происходит медленнее, чем положено;
- вялотекущий воспалительный процесс вызывает дистрофию стенок жёлчного пузыря, угнетает иммунные механизмы;
- неправильная работа элемента системы пищеварения ухудшает общее состояние пациента.
При отсутствии грамотной терапии, несвоевременном обращении за медицинской помощью повреждения воспалённых стенок жёлчного пузыря настолько тяжёлые, что приходится удалять проблемный орган.
Причины и факторы риска
К факторам, которые располагают к появлению хронической формы холецистита, относят следующее:
- застой желчи;
- опущение внутренних органов;
- беременность;
- нарушение кровоснабжения органа;
- попадание в желчные ходы панкреатического сока;
- наличие лишнего веса;
- избыточное переутомление;
- наличие кишечных инфекций в организме; ;
- недостаточно активный образ жизни;
- избыточное потребление алкогольных напитков;
- нарушения в режиме питания;
- очаги инфекции в организме;
- употребление большого количества острых и жирных блюд;
- гипоацидный гастрит;
- переохлаждение;
- стрессовые ситуации, эндокринные нарушения, вегетативные расстройства – могут приводить к проблемам с тонусом желчного пузыря.
Возбудителями холецистита, как правило, выступают патогенные микроорганизмы – стафилококки, стрептококки, гельминты, грибки. Они могут попасть в желчный пузырь из кишечника, а также с током крови или лимфы.
Классификация
Заболевание характеризуется хроническим течением и склонностью к чередованию обострений и ремиссии. Учитывая их количество на протяжении года, специалисты определяют характер болезни: легкой, средней либо тяжелой формы.
Существуют 2 основных вида хронического холецистита:
- некалькулезный (безкаменный) – (воспаление стенок желчного пузыря без образования камней);
- калькулезный (с образованием твердых конкрементов – камней).
В зависимости от течения болезни различают 3 формы заболевания – вялотекущую, рецидивирующую и гнойноязвенную.

Симптомы
Главным признаком при хроническом холецистите, является тупая боль в правом подреберье, которая может длиться несколько недель, она может отдавать в правое плечо, и правую поясничную область, быть ноющей. Усиление болевых ощущений происходит после приема жирной, острой пищи, газированных напитков или алкоголя, переохлаждения или стресса, у женщин обострение может быть связано с ПМС (предменструальным синдромом).
Основные симптомы хронического холецистита:
- , отрыжка горечью; ;
- Субфебрильная температура;
- Возможно пожелтение кожных покровов;
- Расстройство пищеварения, рвота, тошнота, отсутствие аппетита;
- Тупые болевые ощущения справа под ребрами, отдающие в спину, лопатку;
- Очень редко возникают нетипичные симптомы заболевания, такие как боли в сердце, расстройство глотания, вздутие живота, запор.
Хронический холецистит не возникает внезапно, он образуется в течение продолжительного времени, и после обострений, на фоне лечения и соблюдения диеты наступают периоды ремиссии, чем тщательнее соблюдать диету и поддерживающую терапию, тем длительнее период отсутствия симптомов.
Диагностика
В беседе в больным и при изучении истории болезни врач обращает внимание на причины, которые могли привести к развитию хронического холецистита – панкреатит, прочие патологии. При пальпации правого бока под ребрами возникают болезненные ощущения.
Инструментальные и аппаратные методы диагностики хронического холецистита:
- УЗИ;
- холеграфия;
- сцинтиграфия;
- дуоденальное зондирование;
- артериография;
- холецистография.
Лабораторные анализы выявляют:
- В желчи, если нет конкрементов – низкий уровень желчных кислот и увеличение содержания литохолевой кислоты, кристаллы холестерина, повышение билирубина, белка и свободных аминокислот. Также в желчи обнаруживаются бактерии, вызвавшие воспаление.
- В крови – повышение скорости оседания эритроцитов, высокую активность печеночных ферментов – щелочной фосфатазы, ГГТП, АлТ и АсТ/
Лечение хронического холецистита
Тактика лечения хронического холецистита разнится в зависимости от фазы процесса. Вне обострений основным лечебно-профилактическим мероприятием является соблюдение диеты.
В период обострения лечение хронического холецистита схоже с терапией острого процесса:
- Антибактериальные препараты для санации очага воспаления;
- Ферментные средства – Панзинорм, Мезим, Креон – для нормализации пищеварения;
- НПВС и спазмолитики для устранения болевого синдрома и снятия воспаления;
- Средства, усиливающие отток желчи (холеретики) – Лиобил, Аллохол, Холосас, кукурузные рыльца;
- Капельницы с хлоридом натрия, глюкозой для дезинтоксикации организма.
При наличии конкрементов рекомендован литолиз (фармакологическое или инструментальное разрушение камней). Медикаментозное растворение желчных камней проводится с помощью препаратов дезоксихолевой и урсодезоксихолевой кислот, инструментально – экстракорпоральными методами ударной волны, лазерного или электрогидравлического воздействия.
При наличии множественных камней, упорном рецидивирующем течении с интенсивными желчными коликами, большом размере конкрементов, воспалительном перерождении желчного пузыря и протоков показана оперативная холецистэктомия (полостная или эндоскопическая).

Диета при хроническом холецистите
При заболевании требуется строго придерживаться стола №5 даже в период ремиссии для профилактики. Основные принципы диеты при хроническом холецистите:
В первые три дня обострения есть нельзя. Рекомендуется пить отвар шиповника, минеральную воду негазированную, сладкий некрепкий чай с лимоном. Постепенно в меню вводят супы-пюре, каши, отруби, кисели, нежирное мясо пареное или вареное, рыбу, творог.
Затем нужно придерживаться таких рекомендаций:
- Есть нужно порционно небольшими количествами не реже 4-5 раз за сутки.
- Следует отдавать предпочтение растительным жирам.
- Пейте побольше кефира, молока.
- Обязательно надо употреблять много овощей и фруктов.
- Что можно есть при хроническом холецистите? Подходят вареные, печеные, пареные, но не жареные блюда.
- При бескаменной форме хронической болезни можно съедать 1 яйцо в сутки. При калькулезной этот продукт надо исключить полностью.
Категорически запрещено употребление:
- алкоголя;
- жирных продуктов;
- редиса;
- чеснока;
- лука;
- репы;
- пряностей, особенно острых;
- консервов;
- бобовых;
- жареных блюд;
- копченостей;
- грибов;
- крепкого кофе, чая;
- сдобного теста.
Пренебрежение принципами питания может стать причиной серьезных последствий хронического холецистита, привести к рецидиву заболевания и прогрессированию воспалительно-деструктивных изменений в стенках желчного пузыря.
Осложнения хронического холецистита
Своевременная терапия хронического холецистита позволяет сохранить качество жизни и избежать таких серьезных осложнений, как:
- внутренние желчные свищи; ; ; ;
- перитонит — обширное воспаление брюшины, которое может возникнуть в результате прободения желчного пузыря и желчевыводящих путей;
- гнойные абсцессы в брюшной полости, в том числе локализующиеся на печени.
Реабилитация при хроническом холецистите после проведенного лечения требует своевременного приема медикаментозных средств, щадящего режима дня и строгого соблюдения диетического рациона. Если соблюдать все рекомендации специалиста, о возможных осложнениях или последующих рецидивах заболевания можно не тревожиться.
Профилактика обострений
Чтобы предупредить возникновение заболевания или избежать его обострения, следует соблюдать общие гигиенические правила. Важная роль принадлежит питанию. Употреблять пищу надо 3-4 раза в сутки примерно в одно и то же время. Ужин должен быть легким, нельзя переедать. Особенно следует избегать чрезмерного употребления жирной пищи в сочетании с алкоголем. Важно, чтобы организм получал достаточное количество жидкости (не менее 1,5-2 литра в сутки).
С целью профилактики хронического холецистита необходимо выделять время для физической активности. Это могут быть зарядка, прогулки, плавание, езда на велосипеде. При наличии хронических очагов инфекции (воспаление придатков у женщин, хронические энтериты, колиты, тонзиллит) следует своевременно проводить их лечение, это же касается и гельминтозов.
Если выполнять указанные выше мероприятия, можно предупредить не только воспаление желчного пузыря, но и многие другие заболевания.
Перегиб желчного пузыря
Перегиб желчного пузыря — это один из вариантов аномалии строения, который характеризуется деформацией органа. В большинстве случаев состояние протекает без клинических симптомов и обнаруживается случайно при инструментальных исследованиях. Выраженный перегиб проявляется болями и тяжестью в правом подреберье, тошнотой и горечью во рту, неустойчивым стулом. Для диагностики применяют инструментальные визуализирующие методы — сонографию желчного пузыря, эндоскопическую РХПГ. Перегиб с бессимптомным течением не нуждаются в лечении. При ухудшении состояния назначают холекинетики, ферментные препараты, спазмолитики.
МКБ-10
Общие сведения
Перегиб желчного пузыря относится к группе аномалий формы органа. Состояние нельзя причислить к заболеваниям, поскольку обычно деформация желчного пузыря никак себя не проявляет. Перегибы очень распространены: их доля составляет от 50 до 74% всех вариантов нарушений развития билиарной системы. Частота встречаемости аномалии в популяции — около 3-5%. Перегиб может локализоваться в шейке, теле или дне желчного пузыря — соотношение этих анатомических вариантов составляет 4:2:1.

Причины
Поскольку перегиб бывает врожденным и приобретенным, аномалия носит полиэтиологический характер. В современной гастроэнтерологии принято считать, что основной причиной являются генетические нарушения, передающиеся по наследству. При изучении семейных случаев установлены типичные изменения мышечного слоя и слизистой оболочки желчного пузыря. Другие этиологические факторы:
- Особенности постнатального развития. После рождения ребенка желчный пузырь начинает расти вместе с другими органами. При этом увеличение самого органа, ложа желчного пузыря, билиарных протоков происходит диспропорционально. Как следствие, пузырь перерастягивается и деформируется, его шейка искривляется под более острым углом.
- Перихолецистит. Длительно существующее воспаление околопузырных тканей сопровождается фиброзными процессами. Образуются соединительнотканные спайки, которые изменяют контуры желчного пузыря, фиксируя его к соседним органам брюшной полости. На этом фоне возникает не только перегиб, но и внутренние перетяжки.
- Изменение физических свойств желчи. Сгущение содержимого желчного пузыря с развитием билиарного сладжа способствует формированию аномалий. Перегиб обусловлен повышенной сократимостью стенки органа. Вероятность его появления значительно возрастает, если у пациента диагностируется желчнокаменная болезнь.
Факторы риска
Фактором риска перегиба желчного пузыря служит наличие дисплазии соединительной ткани с астеническим телосложением, непропорционально длинными ногами и руками, деформацией позвоночника и грудной клетки. Состояние часто ассоциировано с пролапсом митрального клапана как одним из проявлений дисморфогенеза. Не исключена роль инфекционных поражений гепатобилиарной системы в анте- и постнатальном периодах, но достоверных доказательств влияния этого фактора на формирование перегиба не обнаружено.
Патогенез
При врожденной форме перегиб возникает во внутриутробном периоде. В этом случае наблюдаются 3 типичных варианта изменения формы: нефизиологичный изгиб в области тела, дна или шейки. Обычно у людей с врожденной патологией выражены изменения в капиллярной сети органа, из-за чего нарушается его кровоснабжение. Возможны точечные кровоизлияния в подслизистый слой, в стенке пузыря происходят дегенеративные процессы.
Нарушение анатомических взаимоотношений компонентов билиарной системы провоцирует снижение моторной функции органа. Замедляется выделение желчи в ответ на прием пищи, что вызывает хронические проблемы с пищеварением. Более серьезные изменения встречаются при приобретенных перегибах: желчный пузырь имеет причудливую изогнутую форму, резко деформируется при попытке мышечного сокращения.
Симптомы
У большинства людей врожденный перегиб — вариант нормы, при отсутствии провоцирующих факторов он не сопровождается какими-либо неприятными проявлениями. Приобретенные формы чаще имеют клиническую симптоматику, которая усугубляет признаки ведущей патологии гепатобилиарного тракта. Состояние ухудшается при употреблении большого количества животных жиров, стрессах, интеркуррентных заболеваниях.
Типичный признак аномалии желчного пузыря — боли справа в подреберье или эпигастрии. Зачастую боли тупые, ноющие. Болевой синдром при перегибе может иррадиировать в межлопаточную зону, правое плечо. Неприятные ощущения возникают спустя 40-60 минут после еды и длятся до 2-3 часов. Реже болевой синдром представлен сильными спазмами, которые начинаются спустя 15-20 минут по окончании приема пищи и продолжаются недолго.
Из-за нарушений выделения желчи в кишечник появляются диспепсические симптомы. Беспокоит тошнота, отвращение к жирной пище. Периодически открывается рвота. На языке образуется желтоватый налет, характерен неприятный запах изо рта. По утрам в ротовой полости ощущается горький привкус. Стул становится неустойчивым: запоры чередуются с диареей. При обострении состояния кал приобретает сероватый цвет, содержит частицы непереваренной пищи.
Осложнения
Самое распространенное последствие перегибов желчного пузыря — различные формы дискинезии желчевыводящих путей. Моторная дисфункция преимущественно отмечается в детском возрасте и составляет около 60-80% всех гепатобилиарных заболеваний в педиатрии. У взрослых дискинезия ЖВП чаще наблюдается в молодом возрасте, тогда как у больных среднего и пожилого возраста перегиб часто провоцирует начало органических болезней билиарного тракта.
При выраженных перегибах и нарушении нормального оттока желчи повышается ее литогенный потенциал. Изменяется соотношение холестерина и лецитина, что способствует накоплению взвеси и формированию камней. В результате развивается желчнокаменная болезнь. Ишемические процессы в стенке желчного пузыря и задержка желчи повышают вероятность бактериального инфицирования с возникновением холецистита.
Диагностика
Данные, полученные при физикальном осмотре, недостаточно информативны. В период ухудшения состояния определяются положительные пузырные симптомы. Лабораторные методики также не позволяют поставить диагноз, но они важны для подтверждения синдрома мальабсорбции и мальдигестии. Основными в диагностическом поиске являются инструментальные способы визуализации. План обследования включает следующие методы:
- УЗИ желчного пузыря. Наиболее простой и точный способ обнаружения деформации органа. При сонографии врач оценивает степень перегиба и его локализацию, сократимость стенок пузыря. Чтобы подтвердить сопутствующие дискинетические нарушения, проводят УЗИ после «желчегонного завтрака».
- РХПГ. Если на УЗИ не удалось установить наличие перегиба, для детальной визуализации протоков и желчного пузыря выполняется рентгенологическое исследование с контрастным веществом. РХПГ в основном рекомендуют при подозрении на приобретенный перегиб.
- Дуоденальное зондирование. Методика используется для изучения желчевыделительной функции пузыря, получения материала для микроскопического анализа различных порций желчи. Исследование информативно для обнаружения сопутствующей патологии: холецистита, дискинезии ЖВП, холангита.
Лечение перегиба желчного пузыря
Если перегиб желчного пузыря стал случайной находкой при инструментальном обследовании и не сопровождается неприятными симптомами, лечить его не нужно. При появлении симптомов у пациентов с врожденными аномалиями проводится терапия, идентичная лечебной схеме при функциональных расстройствах билиарного тракта. Приобретенный перегиб требует терапии основного заболевания. Врачи-гастроэнтерологи назначают следующие препараты:
- Холеретики и холекинетики. Действие лекарств направлено на повышение объема и улучшение реологических характеристик желчи, стимуляцию ее выделения в 12-перстную кишку. Медикаменты улучшают переваривание жиров, устраняют тяжесть и болевые ощущения в животе после еды.
- Ферменты. Как правило, перегиб сочетается со снижением внешнесекреторной функции поджелудочной железы, требующим лекарственной коррекции. Комплексные препараты содержат все панкреатические энзимы для переваривания белков, жиров и углеводов.
- Седативные средства. Более половины случаев обострения симптоматики связано с психоэмоциональными и нейровегетативными расстройствами. Успокоительные медикаменты помогают восстановить баланс между звеньями вегетативной иннервации, улучшают общее самочувствие.
- Спазмолитики. Препараты показаны, если перегиб провоцирует гипертонические расстройства моторики желчного пузыря, сопровождающиеся интенсивными болями. Спазмолитики расслабляют гладкую мускулатуру и облегчают отток желчи.
Прогноз и профилактика
Перегиб желчного пузыря не представляет угрозы для здоровья человека, поэтому прогноз расценивается как благоприятный. Внушают опасения серьезные аномалии, которые возникли у больных, длительно страдающих органическими болезнями билиарной системы. Профилактика врожденных форм перегиба не разработана. Для предупреждения приобретенных вариантов необходимо своевременно выявлять и лечить гастроэнтерологические заболевания.
1. Болезни желчного пузыря и желчевыводящих путей: учебное пособие/ Д.И. Трухан, И.А. Викторова, Е.А. Лялюкова. — 2011.
3. Взаимосвязь аномалий желчного пузыря и желчевыводящих путей с клинической картиной холецистита: Автореферат диссертации/ Е.М. Майорова. — 2008.
4. Варианты строения желчного пузыря и желчевыводящих протоков при использовании современных методов инструментального исследования (обзор литературы)/ А.В. Самохина// Журнал Гродненского государственного медицинского университета. — 2011.
Источник https://medaboutme.ru/articles/peregib_zhelchnogo_puzyrya_u_vzroslogo/
Источник http://gb21perm.ru/hronicheskij-holetsistit/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/volvulus-gallbladder