Видеоролик — Парциальный эпилептический приступ
Эпилепсия (эпилептическая болезнь) является хроническим заболеванием головного мозга различной этиологии, которое характеризуется повторными непровоцируемыми приступами нарушений двигательных, чувствительных, вегетативных, психических функций, возникающих вследствие чрезмерных патологических нейронных разрядов. Несмотря на то что существует много причин эпилепсии, в основе заболевания лежат патологические синхронные разряды группы нейронов. Эпилепсия возникает вторично при патологии нейрональных мембран и дисбалансе между возбуждающими тормозящими системами.
Эпилепсия была описана у домашних животных в первой половине девятнадцатого столетия (FORSTER, F. M. 1962). 2000-летнее утверждение, что мозг — отправная точка каждого эпилептического приступа (MATTHES, A., SCHNEBLE, H. 1992), к сожалению, до сих пор не пришло в отечественную ветеринарию. Очень часто пытаются лечить печень, почки или кастрировать собак больных эпилепсией. У собак встречаемость эпилепсии (1-2 % и 5-6 % по крайней мере одного приступа в течение жизни) и в некоторых породах ее распространенность доходит до 17 %; это в несколько раз больше чем у людей. Социальные аспекты болезни делают ее важной неврологической проблемой.
Эпиприступ является стрессом для владельца больного животного (CUNNINGHAM, J. C., FARNBACH, G. C. 1988; JAGGY, A., BERNARDINI, M. 1998). Поскольку эпилепсия также распространена у людей, а патогенез и причина некоторых форм эпилепсии все еще остаются неизвестными, собака может послужить моделью исследования патогенеза болезни (STRAUB, H., SPECKMANN, E. J. 1992).
Начинается приступ с группы нейронов, находящихся в возбуждении, данный очаг называется очагом эпилептической активности либо очаг — синхронизация группы нервных клеток, из этого очага происходит распространение возбуждения на весь мозг. (MELDRUM, B.S. (1990).
Схематическое объяснение распространения приступа
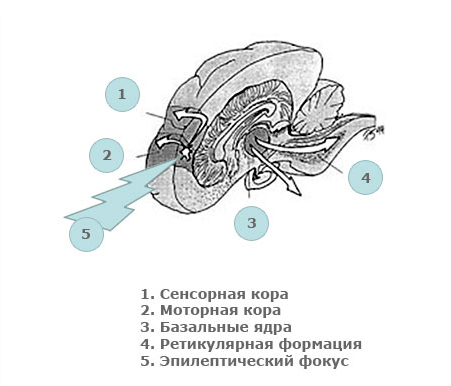
Тип приступа определяется зоной возбуждения (моторный, сенсорный) с потерей или без потери сознания. «Феномен воспламенения» играет важную роль в терапевтическом обосновании контроля эпилепсии: каждый эпилептический приступ облегчает возникновение следующего, поскольку это вызывает привыкание нейронов к хроническому рецидивирующему возбуждению (эпилептизация мозга) (ENGEL, J., CAHAN, L. 1993).
Конец приступа происходит не из-за нейронного истощения или кислородного дефицита, а в результате активного торможения (HEINEMANN, U., JONES, R.S.G. 1990).
Морфологические изменения, вызванные приступами, установлены в головном мозге у людей и собак. Это глыбчатая нейронная дегенерация в коре головного мозга, гиппокампе и миндалинах (MELDRUM, B.S. 1991).
Важным диагностическим методом является электроэнцефалография. Без ЭЭГ невозможно провести дифференциацию между приступами, определить очаг эпилептической активности, тип приступа — первично генерализованный или приступ из единичного очага с дальнейшей генерализацией (JAGGY, A., BERNARDINI, M. 1998). В этом случае поможет так же электроэнцефалография. Важно сделать видеозапись приступа и показать ее ветеринарному неврологу, так как существует множество вариантов эпилептических приступов. Назначать лечение и проводить дальнейшую диагностику без установления факта наличия приступа и его идентификации в большинстве случаев не имеет смысла.
Парциальные приступы, которые иногда очень трудно распознаваемы, часто наблюдаются у кошек (PODELL, M. 1998; CIZINAUSKAS, S., JAGGY, A. 2004). Приступ появляется внезапно и длится от нескольких секунд до нескольких минут, восстановление может длиться от 24 часов после эпилептического статуса до недели, иногда дольше. Животные дезориентированы и иногда возбуждены, не находят себе места, пытаются идти в любом направлении, возможна центральная слепота.
Частота приступов может сильно варьировать. У некоторых животных приступы регулярны и повторяются циклически, у других могут быть очень нерегулярные интервалы. Интенсивность и продолжительность приступов также очень индивидуальна. Иногда они повторяются сериями. У собак крупных пород приступы обычно протекают тяжелее и частота приступов, как правило, имеет тенденцию к учащению, хотя время, необходимое для констатации факта учащения приступов у некоторых пациентов может составить два-три года или даже больше. Поэтому далеко не всегда необходим контроль приступов после первого проявления заболевания.
Тип течения заболевания может быть разным и в большинстве случаев он характерен для породы (KATHMANN, I., JAGGY, A. 2003; STEFFEN, F., JAGGY, A. 1995; JAGGY, A., HEYNOLD, Y. 1996). Но полностью идентичного течения заболевания не бывает никогда.
Первый приступ у собак встречается в большинстве случаев между 1-3 годами. Идиопатическая эпилепсия, однако, может быть и в другом возрасте: у 40 % собак породы лабрадор — старше 3 лет (SRENK, P., JAGGY, A., GAILLARD, C., BUSATO, A., HORIN, P. 1994; JAGGY, A., FAISSLER, D., GAILLARD, C., SRENK, P., GRABER, H., HEYNOLD, Y. 1998), У 20 % собак породы бернский зенненхунд — моложе 1 года и у 18 % собак той же породы — старше 3 лет (KATHMANN, I., JAGGY, A., BUSATO, A., BДRTSCHI, M., GAILLARD, C. 1999).
Тип наследования: идиопатическая эпилепсия встречается у всех пород и помесей. Примерно у половины всех собак, страдающих от эпилептических приступов, они вызваны идиопатической эпилепсией (JAGGY, A., BERNARDINI, M. 2004).
Однако есть породы, которые подвержены этому заболеванию больше, чем другие: бордер-колли, кокер-спаниель, длинношерстный колли, такса, большая швейцарская горная собака, ирландский сеттер, миниатюрный шнауцер, пудель и жесткошерстный фокстерьер (OLIVER, J. E., LORENZ, M. D., KORNEGAY, J. N. 1997; DE LAHUNTA, A. 1983).
Генетическая причина определена у пород: гончая (BIELFELT, S. W., REDMAN, H. C., MCCLELLAN, R. O. 1971), бельгийская овчарка (FAMULA, T. R., OBERBAUER, A. M., BROWN, K. N. 1997), бернский зенненхунд (KATHMANN, I., JAGGY, A., BUSATO, A., BДRTSCHI, M., GAILLARD, C. 1999), боксер (NIELEN, A. L. J., JANSS, L. L. G., KNOL, B. W. 2001), немецкая овчарка (FALCO, M. J., BARKER, J., WALLACE, M. E. 1974), голден ретривер (SRENK, P., JAGGY, A., GAILLARD, C., BUSATO, A., HORIN, P. 1994), Kees-hond (волчий шпиц) (HALL, S. J. G., WALLACE, M. E. 1996), лабрадор (JAGGY, A., FAISSLER, D., GAILLARD, C., SRENK, P., GRABER, H., HEYNOLD, Y. 1998), шотландская овчарка (MORITA, T., SCHIMADA, A., TAKEUCHI, T., HIKAS, Y ., SA- WADA, M., OHIWA, S., TAKAHASHI, M., KUBO, N., SHIBA-HARA, T., MIYATA, H., OHAMA, E. 2003) и выжла ( PATTERSON, E. E., MICKELSON, J. R., DA, Y ., ROBERTS, M. C., MC VEY, A. S., O’BRIAN, D. P., JOHNSON, G. S., ARM-STRONG, P. J. 2003). Исключение составляет Kees-hond, у которого идиопатическая эпилепсия наследуется как аутосомный рецессивный тип.
Способ наследования сложен: у большинства пород необходимо изменение более одного гена для наследования эпилепсии (мультифакторное наследование). Пол также играет роль у некоторых пород. Значительное предрасположение было найдено у кобелей следующих пород: гончая, золотистый ретривер, бернский зенненхунд (SRENK, P., JAGGY, A., GAILLARD, C., BUSATO, A., HORIN, P. 1994; KATHMANN, I., JAGGY, A., BUSATO, A., BДRTSCHI, M., GAILLARD, C. 1999; BIELFELT, S. W., REDMAN, H. C., MCCLELLAN, R. O. 1971).
В эпидемиологическом исследовании собак породы лабрадор было обнаружено, что они имеют тенденцию к появлению приступа в определенных ситуациях, особенно после напряжения (HEYNOLD, Y., FAISSLER, D., STEFFEN, F., JAGGY, A. 1997).
Данный вид эпилепсии, скорее всего, необходимо классифицировать не как идиопатический, а как рефлекторный.
Идиопатическая эпилепсия может также встречаться у кошек, хотя эпилептическими приступами они страдают редко (не более 5-10 % всех кошек). (CIZINAUSKAS, S., JAGGY, A. 2004). Причины приступов у кошек совершенно другие и требуют отдельного рассмотрения.
Факт, что наследование идиопатической эпилепсии вовлекает ряд генов, делает выделение носителей невозможным либо весьма сложным. Многие животные – носители одного из генов – не становятся больными и не считаются таковыми. В связи с этим рекомендуют по крайней мере больных животных не допускать к разведению.
Составляющие эпилептического приступа
Непосредственно клинические судороги называют моторным приступом или иктальным периодом (от ictus – приступ, припадок) (Рис. 1).
Аура – наиболее ранняя стадия приступа, которая служит предупреждением. Аура часто наблюдается у животных. Это очень короткий эпизод потери сознания или моторные расстройства, замеченные непосредственно перед эпилептическим приступом («приступ перед приступом»). В настоящее время полагают, что аура является парциальным приступом.
В одном исследовании пятнадцати собак породы лабрадор с идиопатической эпилепсией благодаря использованию видеокамеры аура была зарегистрирована у каждой собаки (HEYNOLD, Y., FAISSLER, D., STEFFEN, F., JAGGY, A. 1997).
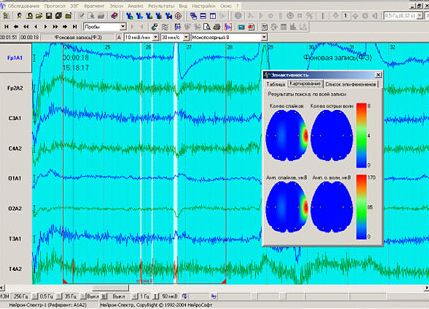
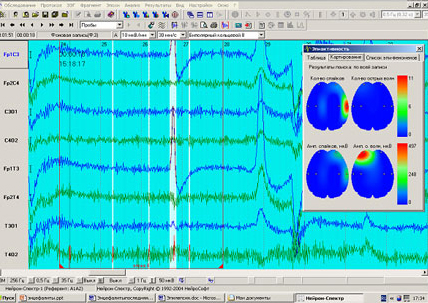
Период, наступающий сразу после судорог, называется постиктальным периодом (Рис. 2), интервал между судорогами – интериктальным периодом (Рис. 3). Все эти периоды имеют отображение на ЭЭГ.
Рис. 1. ЭЭГ в момент приступа. Собака беспородная, 13 лет
Рис. 2. Постиктальный период. Собака беспородная, 13 лет
Постиктальный период характеризуется замешательством, дезориентацией, слюноотделением, блужданием, неугомонностью, нечувствительностью и некоторой слепотой. Одни собаки быстро приходят в сознание, но какое-то время могут быть угнетены, спят. Другие же, находясь в состоянии спутанного сознания, возбуждены, вскакивают, натыкаются на предметы, скулят. Длительность этой стадии зависит от тяжести иктального периода и может продолжаться в течение нескольких дней, после чего состояние постепенно нормализуется.
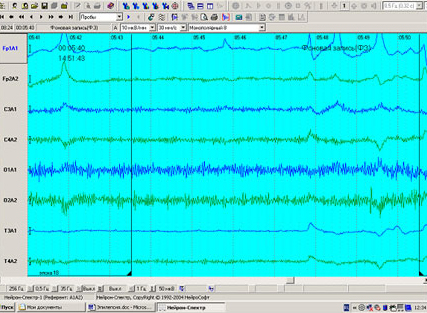
Рис. 3. Интериктальный период. Имеются спайки, острые волны, высокоамплитудный бета-ритм. Собака породы стаффордширский терьер, 3 года. Идиопатическая эпилепсия по данным МРТ, по биохимическому и клиническому анализу ликвора и крови изменений не обнаружено
Очень важно, что вне приступов может не быть постоянного очага эпилептической активности, он появляется только непосредственно перед приступом. Напротив, наличие очага эпилептической активности не означает, что собака страдает этим заболеванием.
Эпилепсия представляет собой большую группу нозологически самостоятельных форм, имеющих строго определенные клинические проявления, лечение и прогноз.
Основными механизмами эпилептогенеза
являются уменьшение ГАМК-эргического ингибирования и усиление глутаматэргического возбуждения. Дисбаланс между процессами торможения и возбуждения в головном мозге приводит к развитию вторичных изменений нейронов, их метаболизму. Изменения характеризуются разрастанием аксонов и повреждением дендритов, индукцией факторов роста нервной ткани и гормонов-модуляторов, модификацией ионных и клеточных рецепторов, каналов.
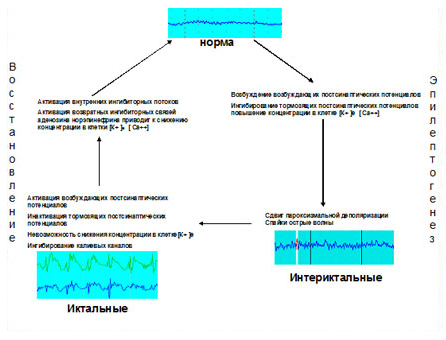
Рис. 4. Возможные механизмы интериктальных и иктальных изменений (Jackson, J. H., 1951)
Под симптоматическими формами понимаются эпилептические синдромы с известной этиологией и верифицированными морфологическими нарушениями (опухоли, рубцы, дисгенезии и др.). При идиопатической эпилепсии отсутствуют симптомы органического поражения ЦНС, структурные изменения в головном мозге по данным нейровизуализации и сведения о больных эпилепсией среди кровных родственников пациента. При этом идиопатическая форма рассматривается как самостоятельное, генетически детерминированное заболевание.
Имеющиеся механизмы, приводящие к переходу интериктальной стадии в иктальную, показаны на Рис. 4.
Класcификация форм эпилепсии
Классификация форм эпилепсии на сегодняшний день в ветеринарной медицине не разработана. Для классификации можно использовать различные принципы: локализацию эпилептического очага, характер клинических проявлений, глубину расстройств сознания, электроэнцефалографические характеристики и др.
Разделение форм эпилепсии по основному виду приступов: генерализованные или фокальные. Генерализованные формы эпилепсии характеризуются судорогами вследствие первичной активации нейронов обоих полушарий мозга. Фокальные (очаговые) эпилепсии протекают с приступами, возникающими при раздражении группы нейронов в одном полушарии. Данный вид классификации невозможен без ЭЭГ.
Далее эпилепсии делят по этиологии: идиопатические, симптоматические и наследственные (выявляются из анамнеза и сведений о родителях и щенках с родственными связями).
Идиопатическими эпилепсиями называют заболевания, возникающие спонтанно по неясной или неизвестной причине.
Под симптоматическими подразумевались эпилептические синдромы с известным этиологическим фактором. Симптоматическая эпилепсия является одним из симптомов другого заболевания нервной системы: дизгенезии, последствие гипоксически-ишемического поражения мозга и др. и определяется после применения методов нейровизуализации ( МРТ, КТ).
Наследственные эпилепсии изучены недостаточно, можно предположить наследственный путь передачи заболевания по анамнезу наличия в линии разведения подобных случаев заболевания. Наследуются полигенно с различной степенью экспрессивности. Рефлекторная эпилепсия, передающаяся как генетическое заболевание, описана чешскими авторами (Martinek, Horak, 1970).
Встречаются и имеют широкое распространение у домашних животных эпилептиформные приступы, не связанные с эпилепсией, а вызванные травмой, опухолью, гидроцефалией, гипогликемией либо воспалительным процессом различной этиологии в центральной нервной системе (вирусы, микроорганизмы, паразитарные заболевания), различными интоксикациями (отравление нейротоксинами и некоторыми лекарственными средствами, такими как декарис (левамизол), хлорорганические и фосфорорганические соединения, гексахлорофен, этиленгликоль, карбамат, стрихнин и ртуть). Кризы, вызываемые данными токсинами, часто носят генерализованный и билатеральный характер с начала их действия (то есть не относятся к парциальным кризам) (А. В. Хохлов, 2007).
Причиной эпилептиформных приступов могут быть нарушения работы внутренних органов, например уремия, гепатоэнцефалопатия, нарушения электролитного баланса, недостаток кальция у молодых животных. Вышеперечисленные заболевания имеют свой патогенез, и у них нет ничего общего с эпилепсией, кроме проявлений: тонические или тонико-клонические судороги, расстройства поведения.
Большой клинической ошибкой будет постановка диагноза только по наличию эпилептиформных приступов, так как в ряде случаев такой подход только оттягивает время, лишая пациента возможности излечения.
Классификация эпилепсий у собак, используемая автором
Генуинная эпилепсия (идиопатическая) заболевание, при котором явное органическое поражение головного мозга отсутствует. Данная форма эпилепсии обусловлена нарушением функции собственно головного мозга. К этой группе относимы случаи с отсутствием признаков органического повреждения мозга.
Идиопатическая генерализованная эпилепсия. Для всех форм идиопатической эпилепсии характерны:
- генетическая предрасположенность (часто наличие семейных случаев эпилепсии);
- лимитированный возраст дебюта заболевания;
- отсутствие изменений в неврологическом статусе;
- нормальная психика пациентов;
- сохранность основного ритма на ЭЭГ;
- отсутствие структурных изменений в мозге при нейровизуализации;
- относительно благоприятный прогноз с достижением терапевтической ремиссии в подавляющем большинстве случаев.
Криптогенная генерализованная эпилепсия
Криптогенной эпилепсией называют синдромы с неуточненной, неясной этиологией. Подразумевается, что криптогенные формы являются симптоматическими, однако на современном этапе при применении методов нейровизуализации не удается выявить структурные нарушения в головном мозге.Проявляется у собак в возрасте старше 5 лет.
Симптоматическая эпилепсия. Симптоматическая эпилепсия является одним из симптомов другого заболевания нервной системы: дизгенезии, последствия гипоксически-ишемического поражения мозга и др.
- Дисплазия коры. Процесс может быть обширным и очевидным, макроскопически видимым на МРТ, или изменения цитоархитектоники, видимые только на микроскопическом уровне.
- Полимикроглия. Это – частый случай неправильного развития коры, связанный с ишемическими, травматическими, генетическими и инфекционными процессами.
Кора на разрезе или на МРТ может казаться тонкой, нерегулярной или, наоборот, более толстой, чем нормальной. Диагноз может только быть подтвержден гистологической экспертизой.
- Лиссэнцефалия (агирия) и пахигирия — недоразвитие мозговых извилин с гладкой поверхностью мозговых гемисфер. Рис.5
 Эпилептические синдромы
Эпилептические синдромы
Приступы, вызванные опухолями мозга. К эпилепсии не относятся. Очаговые неврологические расстройства, нарушение психики животного, приступы по типу — тонико-клонические (grand mal) или парциальные. Характерная картина на МРТ: смешение срединных структур. На ЭЭГ – значительная асимметрия 50-60%, отсутствие активности мозга в некоторых отведениях, наибольшие изменения в бета-диапазоне.
К группе эпилептических синдромов можно отнести заболевания, возникшие после травмы.
Травматическая эпилепсия
Последствия черепно-мозговой травмы, любого повреждения мозга даже при том, что первичное поражение мозга уже давно клинически вылечено, но ткань мозга заместилась рубцовой тканью, и с течением времени сформировался очаг эпилептической активности.
Встречается у всех пород собак и кошек.
Классификация эпилептических приступов:
- Фокальные, или так называемые парциальные кризы, сопровождающиеся элементарной двигательной активностью животного (тики лицевой мускулатуры, нистагм, покачивание головой). Парциальные приступы (психомоторные или поведенческие) связаны с необычным поведением, которое повторяется в течение каждого приступа. Люди с комплексными частичными припадками испытывают потерю мыслей, замешательство, различные восприятия или эмоции (обычно страх), иногда с необычными визуальными, обонятельными, слуховыми и вкусовыми ощущениями. Если собаки испытывают те же самые ощущения, то это может объяснять их необычное поведение – прикусывание губы, жевание, прыжки, агрессию, различные звуки, беспорядочный бег, желание спрятаться. Имеют место рвота, понос, слюноотделение, слепота, необычная жажда или аппетит и кусание бока или хвоста, сопровождающееся агрессией. Имеется некоторая потеря памяти, хотя обычно собаки не испытывают большого помутнения сознания. Неправильное поведение может длиться минуты или часы. Данный вид приступов может быть при фокальной (очаговой) эпилепсии.
- Парциальные кризы, эволюционирующие в генерализованные клонико-тонические.
- Генерализованные двигательные приступы.
- Тонико-клонические приступы (grand mal). Данный вид приступов наиболее часто встречается у собак (А. В. Хохлов 2007).
Общие принципы диагностики
Критериями диагностики эпилепсии являются повторные спонтанные приступы и характерные изменения при ЭЭГ-исследовании. Без ЭЭГ невозможно провести диагностику эпилепсии. Минимальными требованиями для диагностики являются: объективное описание приступов, детализация клинической структуры, продолжительность, частота и другие характеристики приступа, анамнестические сведения и первичное обследование. В основу диагностики положено соотношение клинических и электроэнцефалографических данных. Дополнительные сведения о наследственной отягощенности, данные прижизненной визуализации головного мозга необходимы для выяснения этиологии эпилептического синдрома. Обязательны сведения о наличии любой наследственной отягощенности, информация о предшествующем лечении. Выявляются этиологические особенности заболевания, сопутствующие неврологические и психические расстройства, а также побочные эффекты проводимой противосудорожной терапии.
Диагностические процедуры
Электроэнцефалографическое исследование
Рутинное электроэнцефалографическое исследование проводится при всех видах приступов и подразумевает одновременную регистрацию не менее 8 каналов ЭЭГ. Дополнительные каналы используются для наблюдения за сердечным ритмом, дыханием, мышечной активностью, движением глаз и т.д. Базовая ЭЭГ-запись проводится на протяжении не менее 20 минут. Пробы с гипервентиляцией, фотостимуляцией и исследования во время сна требуют более продолжительной регистрации ЭЭГ, особенно гипервентиляция крайне редко может быть проведена у собак и практически никогда у кошек. Провокационные процедуры (звукостимуляция, фотостимуляция) позволяют оценить влияние на ЭЭГ некоторых раздражителей. Фотостимуляция является обязательным требованием при проведении ЭЭГ-исследования. Хотя точной интерпретации полученных данных на сегодняшний день нет.
Пароксизмальные ЭЭГ-паттерны могут быть зафиксированы в момент проведения пробы и по ее окончании. На рис Рис. 6 и 7 хорошо заметны изменения на энцефалограмме после введения пропофола.
Рис. 6. ЭЭГ у собаки породы померанский шпиц с гидроцефалией
Рис. 7. Та же собака породы померанский шпиц с гидроцефалией с введенным пропофолом. Собака находится в наркозе
ЭЭГ-мониторинг
ЭЭГ-мониторинг заключается в долговременной регистрации активности головного мозга и проводится с помощью игольчатых электродов. ЭЭГ-сигналы записываются и сохраняются на компьютере. Долговременная запись ЭЭГ рассматривается как необходимое исследование в специализированной клинике.
Показания к ЭЭГ-мониторингу:
- диагностика «подозрительных» клинических симптомов;
- невыясненная этиология пароксизмальных симптомов;
- оценка эффективности лечения при терапевтической резистентности.
Методы нейровизуализации
Нейрорадиологические методы, в отличие от ЭЭГ-исследований, не могут ни подтвердить, ни опровергнуть диагноз эпилепсии. Они неинформативны для цели собственно диагностики эпилепсии, но предназначены для установления этиологии заболевания и для ведения предоперационного периода.
Показания для обязательного проведения компьютерной томографии (КТ) или магнитно-резонансной томографии:
- любые формы эпилепсии;
- наличие очаговых неврологических синдромов или расстройства психики у пациентов;
- наличие эпилептических статусов, возникновение приступов вскоре после подтвержденной черепно-мозговой травмы;
- наличие на ЭЭГ стойких локальных изменений;
- терапевтическая резистентность приступов.
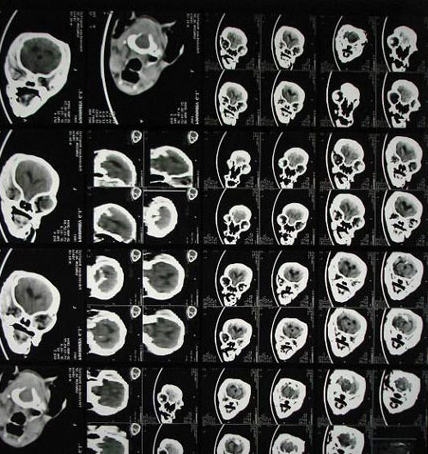
КТ в целом малоинформативна, как правило, этот метод информативен в отношении опухолей, церебральных кальцификатов, ишемических очагов и костных деформаций.
КТ собаки породы йоркширский терьер, данный метод малоинформативен в сравнении с МРТ у той же собаки)
МР-томография информативна в отношении гиппокампального склероза, кортикальных дисплазий, микродисгенезий, гетеротопий, а также небольших поверхностных повреждений ткани мозга.
 |  | |
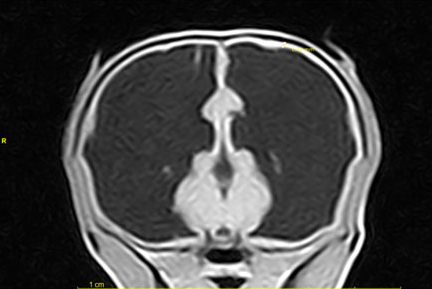
| Слева — МРТ у собаки породы тойтерьер, возраст 2 года. Нарушение развития гиппокампа, симптоматическая эпилепсия с 5-6 месяцев В центре — ЭЭГ у собаки породы тойтерьер( возраст 2 года) с нарушением развития гиппокампа, симптоматическая эпилепсия с 5-6 месяцев. Очаг эпиактивности совпадает с данными МРТ. Монополярный Справа — Биполярный кольцевой | ||
Лабораторные методы исследования
Диагностика этиологии эпилептических синдромов и период подбора антиконвульсантов (объем обследований):
- развернутый (с подсчетом тромбоцитов и гематокрита) клинический анализ крови, оценка вакуолизации лимфоцитов;
- клинический анализ мочи;
- определение биохимических показателей крови (электролиты, кальций, магний, железо, глюкоза, свертываемость крови, белок, мочевина, молочная кислота, аммиак, креатинин, амилаза, билирубин,
- трансаминазы, гамма-глютаминтрансфераза, желчные кислоты, щелочная фосфатаза);
- гормоны щитовидной железы;
- серологические исследования на наличие вирусного заболевания;
- ПЦР на наличие вирусов.
Другие диагностические методы
К ним относятся: 24-часовой ЭКГ-мониторинг, анализ цереброспинальной жидкости; биопсия кожи, мышц, печени, костного мозга и головного мозга.
Однако врач и владелец больного животного (с эпилептическими приступами) должны знать, что в рутинном биохимическом и клиническом исследовании крови нет ни одного показателя, хоть как-то характеризующего функцию головного мозга. Очень часто в ветеринарной практике наличие приступов списывается на болезни печени или почек. Органические кислоты, определяемые в моче, могут помочь в диагностике обменных нарушений, желчные кислоты в крови, а ураты в моче — в диагностике гепатоэнцефалопатии.
Но важно помнить, что даже при условии определения портосистемного шунта наличие эпилептических приступов может быть совсем не по причине гепатоэнцефалопатии.
Принципы медикаментозной терапии
Основная цель фармакотерапии эпилепсии – предотвратить развитие приступов без возникновения острых или хронических побочных эффектов противоэпилептических препаратов. Выбор лекарственного средства определяется характером приступа и типом течения эпилептического синдрома. Лечение следует всегда начинать с одного антиэпилептического препарата первой очереди выбора, показанного для данной формы эпилепсии. Доза медикамента повышается еженедельно до достижения терапевтического эффекта, высшей дозы или возникновения побочных эффектов. Для купирования эпилептического статуса рекомендуются следующие парентеральные препараты: диазепам, фенобарбитал, пропофол. При этом купирование должно осуществляться преимущественно одним препаратом. Многие противосудорожные препараты имеют взаимный антагонизм и одновременное их применение может значительно ослабить противосудорожный эффект каждого.
Есть в основном три группы антиконвульсантов, разделенных согласно их механизму ослабления активности приступа:
- сокращение передачи нейронного возбуждения торможением возбуждающих рецепторов нейронов, например, снижение активности NMDA-рецепторов;
- усиление активности тормозных нейронов, например, усиление активности ГАМК-рецепторов;
- модуляция ионного обмена на мембране клетки прямым влиянием на проведение электрического импульса, например, регулирование ионных каналов нейронов.
Основные мишени ПЭП:
- Потенциал-зависимые ионные каналы (натриевые, кальциевые, калиевые)
- Неспецифичные катионные каналы, регулирующие свойства самих мембран
- Лиганд-активируемые ионные каналы (в основном рецепторы ГАМК и Глу)
- Переносчики нейромедиаторов
- Нейромедиаторы (в основном ГАМК и Глу), их рецепторы и ферменты метаболизма
Если нет результата от лечения фенобарбиталом, возможно использование других препаратов (primidone, felbamate, gabapentin, levetiracetam, zonisamide, pregabalin, carbamazepine или clorazepate), хотя эти препараты не настолько эффективны и не изучены их дозирование, возможные побочные эффекты (KATHMANN, I., JAGGY, A. 2003; PODELL, M. 1998).
В настоящее время для людей синтезировано около 30 противосудорожных препаратов, обладающих различным спектром антиконвульсантной активности.
Однако действие этих препаратов на собак неизвестно.
В России практические врачи мало знакомы с антиэпилептическими препаратами и принципами лечения эпилепсии. Требуется специализация, так в гуманной медицине не менее 50 пациентов должно находиться у врача на контроле одновременно.
Для качественного лечения нужна специализация и в ветеринарии. В большинстве случаев имеет место назначение препаратов, не обладающих антиэпилептической активностью, а также массы дополнительных сопутствующих средств, взаимодействие которых не изучено.
Лечение эпилепсии должно быть индивидуальным: лечат не болезнь, а больного.
Как не бывает двух идентичных осколков у одинаковых стаканов, упавших с одной высоты, так не бывает идентичных больных эпилепсией.
Купирование эпилептических приступов должно осуществляться преимущественно одним препаратом.
С появлением хроматографических методов определения уровня антиконвульсантов в крови стало очевидным, что многие противосудорожные препараты имеют взаимный антагонизм и одновременное их применение может значительно ослабить противосудорожный эффект каждого. Кроме того, монотерапия позволяет избежать возникновения тяжелых побочных проявлений, частота которых значительно возрастает при назначении нескольких препаратов одновременно. Использование политерапии (2-х препаратов) возможно лишь в случае абсолютной неэффективности монотерапии. Применение двух антиэпилептических препаратов может быть приемлемо лишь в единичных случаях при резистентных формах эпилепсии и должно быть строго аргументировано.
Одновременное применение более трех антиконвульсантов при лечении эпилепсии категорически недопустимо!
Первые противоэпилептические препараты были обнаружены случайно. К ним относятся фенобарбитал (ФБ), фенитоин (ФТ), примидон (ПМД), бензодиазепины, этосуксимид, сультиам и вальпроат; позже их назвали ПЭП 1-го поколения. С 1990 г. в клинику стали внедряться ПЭП 2-го поколения: фелбамат, вигабатрин (ВГБ), ЛТД, ГБП, ТПМ, тиагабин (ТГБ), ОКС, леветирацетам (ЛТЦ), ПГБ и ЗНС. Эффекты фенобарбитала, как и других барбитуратов, обусловлены способностью усиливать и/или имитировать тормозящее действие GABA на синаптическую передачу. В России, в связи с недоступностью чистого фенобарбитала, приходится применять препараты его содержащие; не лучшее решение, но другого практически нет.
Корвалол
1 таблетка содержит действующие вещества:
- Этиловый эфир альфа-бромизовалериановой кислоты — 8,2 мг.
- Фенобарбитал — 7,5 мг.
- Масло мятное — 0,58 мг.
Международное название: Этиловый эфир альфа-бромизовалериановой кислоты.
Фарм. Группа — седативные средства – бромиды, которые так же могут использоваться для контроля эпилептических приступов.
Основное действующее вещество мятного масла — ментол, содержание которого в зависимости от сорта мяты — до 70%.
Паглюферал
Содержит кофеин, что тоже не слишком хорошо.
1 таблетка содержит действующие вещества:
- Фенобарбитал — 35 мг.
- Бромизовал -100 мг.
- Кофеин (бензоат натрия) — 7,5 мг.
- Папаверин гидрохлорид — 15 мг.
- Кальций глюконат — 250 мг.
Для контроля эпилептических приступов могут быть использованы другие препараты:
- Фелбамат 15-60 мг/кг по 3 раза в сутки. Ингибирует глютамин за счет блокирования кальциевых каналов, потенциирует GABA. Время достижения стабильной концентрации 25-40 часов.
- Зонизамид 5-10мг/кг по 2 раза в сутки. Время достижения стабильной концентрации 15-20 часов. Основной механизм действия ЗНС заключается в блокаде натриевых каналов, ослаблении потенциал-зависимого кальциевого тока Т-типа и ослаблении вызываемого Глу синаптического возбуждения (Schauf, 1987). ЗНС также дозозависимо усиливает базальную секрецию ГАМК без изменения базальной секреции Глу, ослабляет выброс ГАМК и Глу, потенцируемый ионами калия (Yoshida et al., 2005).
- Габапентин 10-20мг/кг2-3 раза в сутки. Время достижения стабильной концентрации — 10-20 часов. Он повышает концентрацию ГАМК в плазме крови за счет активации декарбоксилазы глутаминовой кислоты (фермента, синтезирующего ГАМК) (Goldlust et al., 1995). Однако повышение активности этого фермента наблюдается только в миллимолярном диапазоне концентраций ГБП, который с трудом достигается in vivo (Silverman et al., 1991). Соответственно, введение ГБП не приводит к острому изменению концентрации ГАМК в переднем мозге крысы (Errante & Petroff, 2003). Тем не менее ГБП, по-видимому, увеличивает концентрацию ГАМК в мозге человека (Petroff et al., 1996) и усиливает секрецию ГАМК в мозге крысы за счет торможения активности транспортера ГАМК (Kocsis & Honmou, 1994; Honmou et al., 1995a, 1995b). Повышение уровня ГАМК ослабляет возбудимость нейронов, снижает примерно на 20% концентрацию возбуждающего медиатора – Глу (Goldlust et al., 1995; Lieth et al., 2001) и уменьшает частоту активации потенциал — зависимых натриевых каналов (ПЗНК) по сравнению с применением ФТ, КБЗ и ВК (Wamil & McLean, 1994).
- ,Топирамат 5 мг/кг 2 раза в сутки. Блокирует потенциал — зависимые натриевые каналы, антагонист глутамата GABA.
- Прегабалин 2-4 мг/ кг по 3 раза в сутки. Ингибирует потенциал-зависимые кальциевые каналы. Время достижения стабильной концентрации 30-40 часов (Richard A.LeCouter 2011)
- Калия и натрия бромид 1910 году П.М.Никифоровский, один из учеников Павлова, экспериментально показал, что бромиды усиливают процессы торможения в центральной нервной системе. Применение: 50-100мг на кг в сутки.
Внимание! НАТРИЯ ХЛОРИД строго противопоказан при использовании бромидов.
Лечение эпилепсии должно осуществляться в зависимости от формы эпилепсии, а не от характера приступов
Лечение начинают с базового препарата фенобарбитала. Стартовая доза составляет примерно 1/4 от средней терапевтической. При хорошей переносимости препарата в течение 2 -3 недель дозу увеличивают примерно до 3/4 от средней терапевтической. При отсутствии или недостаточном эффекте дозу повышают до средней терапевтической.
При отсутствии эффекта от терапевтической дозы в течение 1 месяца необходимо дальнейшее постепенное увеличение дозы препарата до получения выраженного положительного эффекта или появления нежелательных явлений.
При отсутствии терапевтического эффекта и появлении признаков интоксикации препарат постепенно заменяют на другой. При получении выраженного терапевтического эффекта и наличии побочных проявлений необходимо оценить характер и степень выраженности последних и решить вопрос о продолжении лечения или замене препарата. Замена барбитуратов и бензодиазепинов ввиду наличия выраженного синдрома отмены необходимо проводить постепенно в течение 2 -4 недель и более. Замена других противоэпилептических препаратов может быть осуществлена быстрее — за 1- 2 недели. Оценка эффективности препарата может быть произведена только через 1 месяц с момента начала его приема или дольше в зависимости от частоты приступов, которые были ранее.
Таким образом, лечение эпилепсии может быть достаточно эффективным при соблюдении целого ряда условий:
- точной классификации типа припадка и установления формы эпилепсии;
- применение противоэпилептических препаратов в соответствии с характером их действия, установленным согласно клиническим испытаниям;
- строгого соблюдения дозировки противоэпилептических препаратов с особым вниманием к начальной стадии лечения (‘титрование’ препарата) и учетом своей схемы назначения для каждого препарата;
- лечение эпилепсии начинают с малых доз препарата и постепенно увеличивают их до достижения полного контроля припадков;
- кратность применения препарата определяется формой его выпуска и фармакокинетической характеристикой. При больших дозировках противоэпилептических препаратов следует вводить их более часто (не менее 3 раз) во избежание отрицательных последствий, вызванных пиковыми токсическими концентрациями;
- следует избегать комбинированной терапии, особенно в начале лечения, во избежания усиления токсичности и непредсказуемого лекарственного взаимодействия;
- нельзя производить слишком частую смену препарата и для целого ряда препаратов внезапную отмену (особенно барбитуратов и бензодиазепинов);
- Быстрая отмена может спровоцировать эпилептический статус.Преждевременное прекращение лечения ведет к рецидиву эпилепсии и нечувствительности рецепторов при повторном назначении прежних препаратов;
- перед началом лечения владельцу собаки необходимо разъяснить принципы терапии, убедить, что изменения схемы лечения или смена препарата проводится врачом в целях планомерного поиска оптимального терапевтического эффекта;
- при симптоматической форме исключить необходимость хирургического лечения;
- принципы назначения противоэпилептических препаратов не зависят от локализации эпилептогенного очага.
Согласно полученных нами данных, наиболее частыми причинами недостаточного терапевтического эффекта являются:
- неправильная классификация типов припадков и форм эпилепсии (неправильно поставленный диагноз;
- неправильный подбор противоэпилептических препаратов;
- недостаточные дозировки противоэпилептических препаратов;
- неправильная комбинация нескольких противоэпилептических препаратов;
- слишком частая смена медикаментов;
- преждевременная отмена медикаментов;
- грубые морфологические изменения в мозге;
- недостаточное разъяснение принципов лечения;
- использование нелекарственных препаратов: гамавит, рибоксин, сульфокамфокаин.
Принципы отмены антиконвульсантов
Антиэпилептические препараты могут быть отменены после 2 — 4 лет полного отсутствия приступов. Клинический критерий (отсутствие приступов) является определяющим основанием для отмены терапии. При доброкачественных формах эпилепсии отмена препаратов может осуществляться через 2 -2,5 года с момента наступления ремиссии.
При тяжелых формах эпилепсии (симптоматическая парциальная эпилепсия) данный период увеличивается до 3-4 лет.
Не существует единого мнения по вопросу о тактике отмены антиконвульсантов. На наш взгляд, отмена препаратов опасна.В нашей практике часты случаи рецидива с гораздо худшими последствиями! Лечение может быть отменено постепенно в течение 12 месяцев или одномоментно, по усмотрению врача.
Те же принципы лечения могут быть применены к кошкам, но стоит отметить, что фенитоин (период полураспада у кошек – 24-108 часов в отличие от 3-4 часов у собак) и primidone ядовиты для кошек, диазепам может использоваться у кошек, но лишь в начале терапии, пока не установится эффективная концентрация фенобарбитала в крови.
Важно помнить, что период полураспада этих препаратов у кошек значительно длиннее, чем у собак, и нет привыкания, характерного для собак.
Противопоказания
- Противопоказаны при различных видах эпилепсии препараты камфоры (Сульфокамфокаин), поскольку они значительно усиливают потребность клеток мозга в кислороде, что в условиях гипоксии вследствие отека мозга вызывает гибель нейронов. К сожалению, препараты камфоры используются до сих пор, хотя они сами по себе могут вызвать судорожный синдром.
- СУЛЬФАТ МАГНИЯ, СОЛКОСЕРИЛ, ГАМАВИТ, РИБОКСИН, КОКАРБОКСИЛАЗА, ЦЕРЕБРОЛИЗИН, МИЛЬГАММ не рекомендованы для лечения пациентов с любыми видами эпилепсии.
Принципы хирургического лечения эпилепсии
Любое нейрохирургическое вмешательство, главной целью которого является уменьшение частоты эпилептических приступов, может быть расценено как хирургическое. Хирургическое лечение показано при фармакорезистентной эпилепсии. Предоперационная оценка включает клиническое и энцефалографическое подтверждение фокальной зоны эпилептогенеза с определением локализации и анатомического размера по данным МР-томографии.
Причины гибели при эпилепсии
Большинство владельцев считает, что во время приступа собака нанесет себе какие-то серьезные повреждения, на самом деле это крайне редко. Эпилептический статус очень опасен в связи с выраженной мышечной активностью: тонико-клонические судороги дыхательной мускулатуры, аспирация слюны из ротовой полости, задержки и аритмии дыхания ведут к гипоксии и ацидозу; сердечно-сосудистая система испытывает нагрузки в связи с мышечной работой; неадекватный газообмен в легких вызывает гипоксию, гипоксия усиливает отек мозга. Ацидоз приводит к нарушению гемодинамики и микроциркуляции. Вторично все больше ухудшаются условия для работы мозга.
Понижается уровень глюкозы в крови. При пролонгированном в клинике эпистатусе нарастает глубина коматозного состояния, судороги принимают тонический характер, гипотония мышц сменяется их атонией, а гиперрефлексия — арефлексией. Нарастают гемодинамические и дыхательные нарушения. Судороги могут полностью прекратиться, и наступает стадия эпилептической прострации: глазные щели и рот полуоткрыты, взор безучастный, зрачки широкие. В таком состоянии наступает смерть.
Два основных механизма ведут к цитотоксическому действию и некрозу, в них клеточная деполяризация поддерживается стимуляцией НМДА—глютамат-рецепторов, и ключевым моментом является запуск внутри клетки каскада разрушения:
В первом случае чрезмерное нейрональное возбуждение является результатом отека (жидкость и катионы поступают внутрь клетки), ведущее к осмотическому повреждению и клеточному лизису.
Во втором случае активация НМДА-рецепторов активирует поток кальция в нейрон с аккумуляцией внутриклеточного кальция до уровня выше, чем вмещает цитоплазматический кальцийсвязывающий протеин. Свободный внутриклеточный кальций является токсичным для нейрона и ведёт к серии нейрохимических реакций, включающих митохондриальные дисфункции, активирует протеолиз и липолиз, уничтожающие клетку. Этот механизм и лежит в основе гибели при эпистатусе.
Сайт, предоставляющий информацию и поддержку тем, чьи питомцы (кошки или собаки) страдают эпилепсией. Перейти на сайт >
Артроз стоп
Артроз стопы – встречается не так часто, как артрозы других суставов опорно-двигательного аппарата. Тем не менее заболевание может сильно осложнить жизнь больного и даже привести к утрате трудоспособности. Заболевание чаще начинается по второй половине жизни. Специалисты рекомендуют при появлении болей в ступне как можно раньше обращаться к врачу. В Москве, в клинике «Парамита», успешно лечат таких пациентов, избавляя их от болей и нарушений движений.
Что это такое
Стопа – это конечная опорная часть ноги, основной функцией которой является поддержка тела в положении стоя и при движении. Она состоит из 26 мелких косточек, соединенных в мелкие суставы. В стопе выделяют 3 отдела:
- предплюсна – задняя часть, в которую входит 7 разных по форме и величине косточек – таранная, пяточная, кубовидная, ладьевидная, наружная, промежуточная и внутренняя клиновидные;
- плюсна — средняя часть, состоящая из 5 трубчатых косточек;
- фаланги – передняя часть – пальцы, состоит из 14 совсем мелких трубчатых косточек.
Отдельные косточки объединены в 23 сустава: 4 предплюсневых, 5 плюснефаланговых, 9 межфаланговых. Сверху (на тыльной поверхности) и снизу (на подошве) сочленения укреплены мышечно-сухожильной системой. От такого строения зависит гибкость и упругость ступни, ее сгибание и разгибание при ходьбе, равномерное распределение нагрузки и отсутствие травмирования околосуставных тканей.
Артроз суставов стопы объединяет группу дегенеративно-дистрофических поражений одного или нескольких мелких сочленений ступни и пальцев ноги.
Артроз мелких суставчиков ступней встречается гораздо реже, чем колена или голеностопа. Болеют чаще лица пожилого возраста, имеющие избыточную массу тела. Заболевание часто является вторичным, связанным какой-то другой патологией – сахарным диабетом, подагрой, хроническим артритом. Код болезни по МКБ 10 – М19 (другие артрозы).
Почему и как развивается артрит пальцев ног и стоп
Заболевание является следствием разных причин. Это:
- ушибы, подвывихи, разрыв и растяжение связок (стопа балерины);
- микротравмирование – ношение неудобной обуви на высоких каблуках и т.д.;
- эндокринная патология, способствующая ослаблению связочного аппарата и лишней массе тела (ожирение, сахарный диабет, гипотиреоз, возрастные гормональные сдвиги);
- хронические артриты;
- частое переохлаждение ступней;
- наследственные и врожденные аномалии – косолапость, плоскостопие, несовершенство связочного аппарата и др.;
Повышенный риск заболеваемости у спортсменов, балерин, грузчиков, женщин, которые постоянно носят обувь на высоком каблуке.
Под действием разных причин (чаще всего их бывает несколько) нарушается кровообращение в области сустава. Атрофируется (уменьшается в объеме) хрящ, снижаются его амортизационные свойства. Затем поверхность его растрескивается, от нее могут отделяться кусочки хряща (секвестры), раздражающие суставные ткани, поэтому в пораженных сочленениях периодически развивается воспаление (синовит), что способствует прогрессированию артроза. Когда хрящ полностью разрушен, страдает подхрящевой слой кости, от постоянного травмирования кость разрастается по краям суставовных поверхностей с образованием костных наростов – остеофитов. Изменяется внешний вид сустава – развивается деформирующий артроз. Травмируются окружающие мягкие ткани — связки, сухожилия, мышцы. Это приводит к появлению болей и трудностей при ходьбе.
Симптомы артроза нижних конечностей
Особенностью заболевания является медленное незаметное течение. Поэтому очень часто пациенты обращаются к врачу с уже далеко зашедшим патологическим процессом.
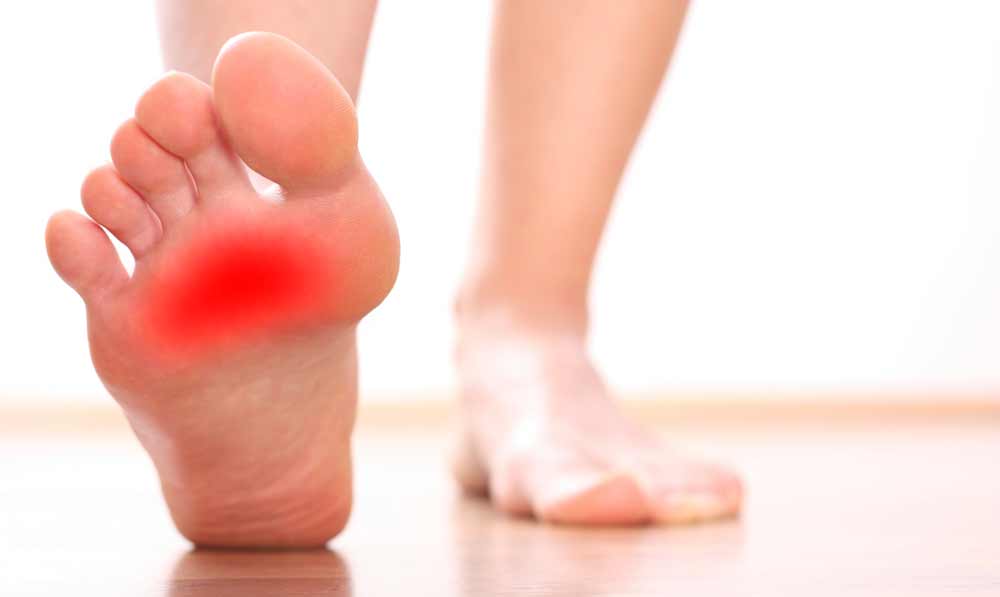
Боль — первый признак артроза ступней ног
Первые признаки
Все начинается с того, что ноги быстрее устают при ходьбе и начинают слегка побаливать. Но после небольшого отдыха болевые ощущения проходят и большинство пациентов воспринимает это как что-то само собой разумеющееся. Иногда при ходьбе можно услышать похрустывание. Пожилые люди относят все эти изменения за счет возраста.
Явные симптомы
Постепенно человек может проходить все меньшее расстояние без болевых ощущений, они не проходят сразу в покое, для этого требуется время. По утрам ощущается скованность в ногах, особенно, в ступнях, проходящая через некоторое время после начала двигательной активности. Боли в ногах появляются не только при ходьбе, но и в покое, иногда ночью. Периодически развивается синовит: боли усиливаются, двигаться становится больно. Но затем признаки воспаления проходят заболевание продолжает медленно прогрессировать.
Одним из симптомов болезни является усиливающаяся метеозависимость: появляются ноющие боли в стопах и голени во время сырой ненастной погоды. Ходить и длительно находиться в состоянии стоя трудно, в этот период человек уже старается пользоваться средствами опоры – тростью. Со временем из-за разрастания остеофитов меняется форма ноги– признак деформирующего артроза.
Когда уже нельзя откладывать визит к врачу
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
При далеко зашедшей стадии заболевания появляются следующие симптомы:
- нарастающий болевой синдром;
- шаткость, неровность походки, так как человек старается максимально разгрузить больную ногу;
- невозможность двигаться без опоры;
- регулярно появляющиеся признаки воспаления – покраснение, отек, резкая болезненность в ноге;
- изменение формы ступни;
- частое подворачивание ноги при ходьбе с растяжением связок, подвывихами и вывихами.
Появление таких симптомов требует срочного обращения в клинику. Помните: врач всегда сможет вам помочь!
Чем опасно заболевание
Артроз нижних конечностей опасен тем, что протекает незаметно, а когда у больного появляются ярко выраженные симптомы, выясняется, что это уже далеко зашедшая стадия. Но и в этом случае помочь больному можно.
Стадии развития артроза стоп
Выделяют три стадии артроза стопы ног
- Начальная – умеренная болезненность в ступнях при движении, иногда – легкое похрустывание. При инструментальном обследовании изменений не выявляется; небольшие нарушения можно увидеть только на МРТ.
- Развернутая – боли усиливаются, походка шаткая, трудно ходить без опоры. То появляются, то исчезают признаки синовита. На рентгеновском снимке видны разрастания остеофитов.
- Деформирующая – боли в покое, ступня изменяет свою форму, частые подвывихи и растяжения связок, нарушение подвижности ноги. На рентгене: суставной щели нет, суставные поверхности срослись, пальцы практически не сгибаются. Выраженное разрастание остеофитов и изменение формы.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Осложнения артроза стоп
Если заболевание не лечить или заниматься самолечением, то неизбежны осложнения:
- невозможность полноценного движения – походка шаткая, ноги подворачиваются;
- постоянные ноющие болевые ощущения в ногах, усиливающиеся при ходьбе и в состоянии стоя;
- изменение формы суставчика – невозможность носить стандартную обувь;
- трудности в выполнении привычных действий – домашней работы и ухода за собой; в итоге — инвалидность.
Обострения
Ярко выраженных обострений при артрозе не бывает, больной просто отмечает усиление болей и ухудшение состояния. Обычно это связано с физическими нагрузками, обострением суставного воспалительного процесса (синовита) или с переменой погоды. Как помочь себе при сильных болях? Специалисты рекомендуют следующий алгоритм действий:
- выпить таблетку лекарства, относящегося к группе нестероидных противовоспалительных средств (НПВС) – это не только уменьшит боль, но и снимет воспаление, состояние сразу улучшится; к НПВС относятся: Кеторол, Кетонал, Нимесулид; действие этих препаратов начнется через 30 минут;
- чтобы быстрее избавиться от боли, на стопу нужно нанести гель Кеторол, мазь Диклофенак и др.;
- лечь и придать стопе возвышенное положение;
- когда состояние нормализуется, нужно обратиться к врачу.
Виды артроза стопы
По характеру изменений и локализации описаны следующие виды артроза ноги:
Деформирующий
Эта форма артроза стопы носит также название остеоартроза и характеризуется прогрессивным течением, частыми обострениями синовитов в течение года, что способствует ускоренному образованию остеофитов с деформацией ступни. Она достаточно быстро теряет возможность нормально двигаться, что значительно усиливает нагрузку на окружающие ткани. Затем происходит сращение костей пораженного сочленения. Больному все труднее передвигаться, он старается минимально опираться на больную стопу, что делает его походку шаткой, нарушается координация движений. Боли могут носить постоянный ноющий характер, усиливающийся при движении. Из-за деформации стопы и пальцевых деформаций человек не может носить стандартную обувь.
Виды артроза стопы по локализации
Чаще всего встречаются следующие артрозы:
- Артроз большого пальца стопы (I плюснефалангового сустава) — встречается при повторяющихся травмах у танцовщиков, у женщин при постоянном ношении неудобной обуви на высоких каблуках, у больных подагрой. Имеют значение врожденные аномалии большого пальца. Суставчик теряет хрящевую ткань, постоянное травмирование суставообразующих костей вызывает деформацию пальца за счет утолщения головки плюсневой кости – она выпирает с внутренней стороны стопы, изменяя ее контуры. Но достаточно часто при значительных изменениях в суставе нога внешне не изменяет своей формы. Симптомы: ноющие боли в области большого пальца ноги, усиливающиеся при движении, со временем значительно осложняющие ходьбу. Чтобы снизить нагрузку на больной сустав, человек старается опираться на наружный край стопы, поэтому на ней появляются характерные сухие мозоли и натоптыши. При наличии далеко зашедшего заболевания возможно полная инвалидизация. Артроз пальцев стопы может развиваться и в других плюснефаланговых суставчикахах, но гораздо реже.
- Артороз таранно-ладьевидного сустава – развивается в основном после перенесенных травм (переломов, подвывихов и др.) у лиц с наследственной или врожденной предрасположенностью. Артроз этого сустава ноги развивается медленно, сначала беспокоит умеренная боль при ходьбе, затем она становится постоянной, сустав деформируется, кости срастаются и стопа становится неподвижной. Ходить становится все сложнее, особенно, в конечной третьей стадии, когда ступня становится полностью неподвижной.
- Артроз пяточно-кубовидного сустава – эта патология может быть следствием травм, наследственной предрасположенности, исходом хронического артрита. Первым симптомом болезни является глубокая боль в области задней части стопы, отдающая в голень и колено. Сначала болит только при движении, но затем и в покое. Трудно ходить и стоять. Частые обострения синовитов способствуют прогрессированию болезни.

Боли при артрозе большого пальца ноги на 2 стадии не позволяют носить закрытую обувь
Диагностика
Обследование с выявлением причин заболевания, степени разрушения сустава необходимо для назначения эффективной терапии. Ортопед-травматолог назначает пациенту комплекс диагностических процедур:
- анализы крови для выявления воспалительных, аутоиммунных и обменных поражений;
- рентгенографию стоп – выявляются нарушения со стороны костной ткани;
- КТ – если необходимо что-то уточнить;
- МРТ – изображение всех внутри- и внесуставных изменений мягких тканей;
- при необходимости ортопед направляет пациента на консультацию к другим специалистам – ревматологу, неврологу и др.
Лечение артроза нижних конечностей
После установки окончательного диагноза врач назначает лечение. Артрозы стопы лечат в основном консервативными методами. Если же они оказываются неэффективными, то прибегают к операции.
Консервативное лечение
В состав консервативного лечения артроза пальцев ног и стопы входят: медикаментозная и немедикаментозная (диета и образ жизни, ношение ортопедических устройств, курсы массажа и лечебной гимнастики) терапия.
Медикаментозная терапия
Лечение назначают во время обострений синовита, сопровождающихся усилением болей, а также в виде курсов реабилитационной терапии, способствующей восстановлению хрящевой ткани. Назначаются следующие препараты:
- Обезболивающие средства. Применяют в основном лекарства из группы нестероидных противовоспалительных средств (НПВС), так как они снимают не только боль, но также воспаление и отек. Самым эффективным обезболивающим средством этой группы является кеторолак (торговое название — Кеторол), но он противопоказан при эрозивно-язвенных процессах в желудочно-кишечном тракте. Заменить его можно нимесулидом (Найзом), препаратом той же группы, но почти не оказывающего отрицательного воздействия на ЖКТ, его не стоит принимать только при обострениях язвенных процессов. На замену подойдут Анальгин или Парацетамол – оба препарата обладают хорошим обезболивающим и умеренным противовоспалительным действием. Мази и гели с обезболивающими средствами наносят на ногу в месте поражения.
- При сильных болях в болевые точки вводят растворы анестетиков – Новокаина или Лидокаина.
- Миорелаксанты – лекарства, снимающие спазм расположенных рядом с пораженным суставом мышц. Сочетанное назначение миорелаксаантов и НПВС позволяет сократить дозировки и продолжительность курса лечения последних, что значительно сокращает риск побочных эффектов. К препаратам этой группы относятся тизанидин (Сирдалуд) и толперизон (Мидокалм).
- Хондропротекторы – препараты, способствующие восстановлению хрящевой ткани сустава. В состав препаратов этого ряда входят глюкозамин и хондроитин или оба вещества. Их назначают курсами в виде инъекций, препаратов для приема внутрь, а также в виде гелей, кремов и мазей для наружного применения. Препараты: Терафлекс, Дона, Структум, крем Хондроитин и др.
- Препараты для улучшения микроциркуляции крови и питания суставных и околосуставных тканей – пентоксифиллин (Трентал).
- Витамины, минералы и БАДы, необходимые для поддержания обмена веществ — Компливит хондро, Кальцемин, Сустанорм.
- Для улучшения движений в суставе и снижения травмирования тканей в суставную полость вводят гиалуроновую кислоту, заменяющую синовиальную жидкость.
Немедикаментозное лечение
При лечении артрозов пальцев ног и стопы немедикаментозное лечение имеет даже большее значение, чем медикаментозное. К нему относятся:
- Диета и образ жизни. Специальной диеты нет, но главным требованием является максимальное снижение калорийности пищи при сохранении в суточном рационе всех необходимых компонентов – белков, жиров, углеводов, витаминов и минералов. Это необходимо для поддержания правильного обмена веществ в суставе ноги. Очень важно поддерживать постоянную оптимальную массу тела, чтобы не перегружать сустав, поэтому из рациона нужно исключить или значительно ограничить сладости, сдобу, сладкие газированные напитки. Важна умеренная, но постоянная двигательная активность, сидячий образ жизни увеличивает риск прогрессирования артроза.
- Ортопедическое лечение артроза стопы для распределения нагрузки на все суставы и их структуры. С этой целью при болях и нестабильности стопы назначают ношение специальных приспособлений – фиксаторов, бандажей, ортезов. Это позволяет разгружать больной сустав, что способствует активизации восстановительных процессов.
- Лечебная физкультура (ЛФК, лечебная гимнастика) – при правильном подборе упражнений совместно с врачом и инструктором по ЛФК и регулярном их выполнении – это самый эффективный метод восстановительной терапии. Проводится в состоянии ремиссии, способствует улучшению кровообращения, питания тканей, восстановлению мышечно-суставного аппарата. Для домашних занятий подойдет такой общий комплекс упражнений для нижних конечностей (специальные комплексы для стопы должны подбираться индивидуально каждому больному). Об эффективных упражнениях читайте в нашей статье «Лечебная физкультура при артрозе».
- Массаж – так же, как ЛФК улучшает кровообращение, питание тканей, силу мышц и связок. Назначается курсами по 14 – 15 процедур.
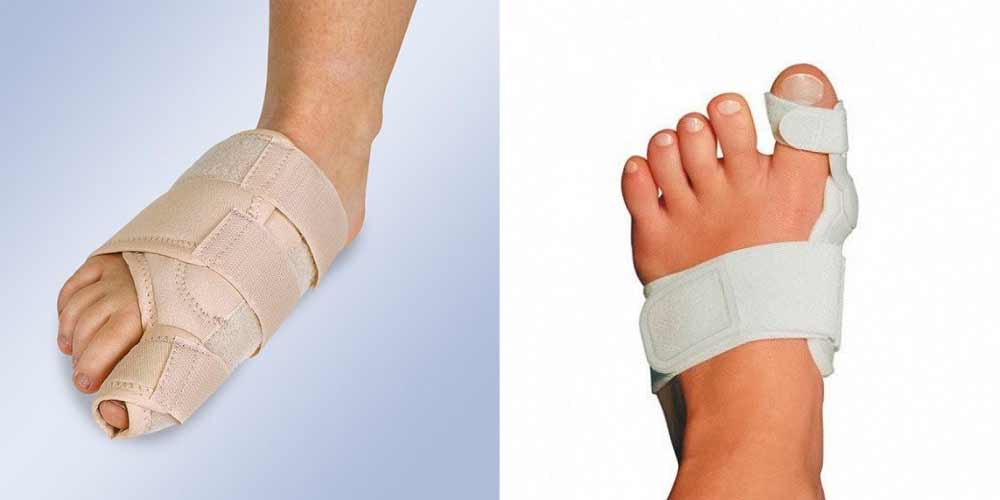
Ночной фиксатор для большого пальца ноги и корригирующее устройство для большого пальца
Народные средства
Их можно использовать, но только по назначению врача и не стоит думать, что это панацея. Подойдут следующие средства:
- настой лаврового листа для приема внутрь; взять 10 листьев, залить тремя стаканами кипятка, настаивать 2 – 3 часа, процедить и принимать по половине стакана 3 раза в день; курс лечения – 10 дней; снимает воспаление, отек и боль при синовитах;
- кефирно-меловые аппликации; взять стакан порошкового мела, развести его кефиром до консистенции густой сметаны, нанести толстым слоем на салфетку, обернуть ей стопу и держать в течение часа; курс лечение – 30 ежедневных аппликаций; снимает отек, стимулирует обмен веществ;
- ножные ванночки с хвойным отваром; стакан иголок ели или сосны залить тремя литрами воды, довести до кипения, варить на медленном огне 10 минут, настаивать, пока не остынет и использовать в теплом виде для ножных ванночек; процедуры проводить через день в течение месяца; снимает воспаление, стимулирует обменные процессы.
Подробнее про лечение артроза читайте в этой статье.
Хирургические операции
Оперативное лечение может быть эффективным, если подходить к нему с учетом показаний и противопоказаний. Операции обычно проводятся при отсутствии эффекта от консервативного лечения.
- остеотомия – удаление костных разрастаний, сдавливающих окружающие ткани; заодно проводится ревизия сустава и удаляются костно-хрящевые осколки (суставные мыши); операция эффективна на второй стадии заболевания, когда еще нет серьезных деформаций; в области I пальца стопы такая операция носит название хейлотомии;
- артродез – операция создания полной неподвижности сустава, во время которой суставные поверхности удаляются и прочно соединяются между собой специальным фиксатором; сустав не двигается, но боли проходят и человек может ходить; артродез показан в III стадии заболевания;
- эндопротезирование – полная или частичная замена сустава; проводится в основном при артрозе большого пальца стопы.
Подход к лечению заболевания в нашей клинике
Специалисты клиники «Парамита» обязательно предварительно обследуют пациентов, в том числе, с применением самых современных инструментальных методов, например, МРТ. При лечении артроза ног они делают акцент на методах консервативной немедикаментозной терапии. Но при необходимости назначают и лекарственные препараты, не используя высокие дозировки и длительные курсы. Широко применяются следующие методики:
- – современная передовая методика введения в патологические очаги обработанных особым способом тромбоцитов, взятых из венозной крови пациента; оказывает быстрый восстановительный эффект; – лечение с использованием лекарственных растений; – воздействие на особые акупунктурные точки (АТ) на теле, рефлекторно связанные со стопой: иглорефлексотерапия (ИРТ) – воздействие на АТ иглами;
- моксотерапия – прогревание АТ полынными сигаретами;
- аурикулотерапия – воздействие на АТ в области ушной раковины;
- фармакопунктура – введение в АТ лекарств и др.
Мы строго индивидуально подходим к каждому больному и всегда добиваемся улучшения. Выполняя все наши рекомендации, пациенты забывают о болях и дискомфорте в нижней конечности при ходьбе.
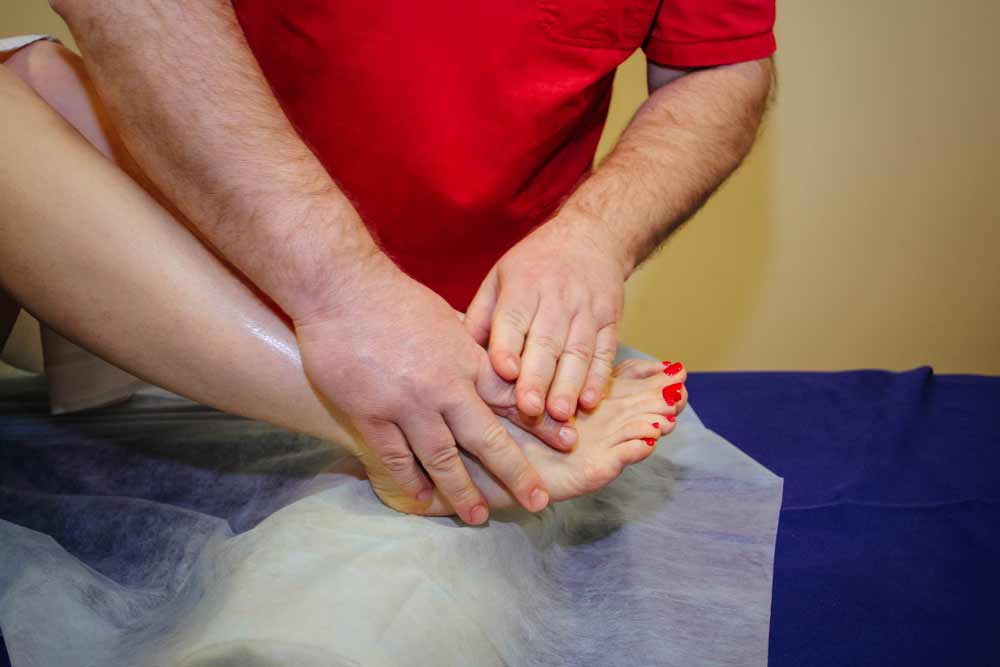
Точечный массаж при артрозе пальцев ног в нашей клинике
Общие клинические рекомендации
Артроз стоп – хроническое заболевание, но прогрессирование его вполне можно остановить, устранить боли и нарушение движений. Для этого каждый больной должен выполнять следующие рекомендации:
Эпилепсия у взрослых. Полное руководство для пациентов.
Смотрите видео с экспертом-эпилептологом, доктором Иланом Блатом (Израиль):
Симптомы эпилепсии у взрослых
Существует множество видов заболевания и форм эпилепсии, которые проявляются характерными им эпилептическими приступами. У одних пациентов признаки эпилепсии выражены в замираниях на одном месте с отсутствующим взглядом без особых осложнений, а у других в сильнейших судорогах с травмами и последующей госпитализацией.

Виды эпилептических приступов
Существует несколько основных видов приступов:
- Тонико-клонический приступ. Данный вид выражается в припадках, при которых длительные тонические спазмы сменяются быстрыми клоническими сокращениями мышц. Приступ начинается внезапно: человек падает и у него начинаются судороги, которые постепенно уменьшаются и полностью проходят. Зачастую пациент не помнит произошедшего, так как теряет сознание ещё в начале приступа.
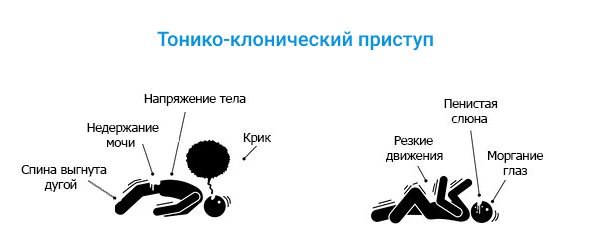
- Миоклонический приступ – отрывистые, кратковременные мышечные подёргивания, которые могут иметь ритмичный или неритмичный характер. Сознание при данных типах приступа, как правило, сохраняется, а сам приступ может затрагивать определённую группу мышц: лица, рук или ног.
- Тонический приступ – выражается в спазме гладкой и скелетной мускулатуры. Мышцы тела напрягаются, а больной может издавать крики, прикусывать язык, а также происходит мочеиспускание.
- Абсансы – приступы замирания на несколько секунд. В данные моменты больной не реагирует на раздражители и после окончания приступа спокойно продолжает ту деятельность, которую он вёл до его начала. Подробнее в статье Абсансная эпилепсия.
У некоторых пациентов приступы начинаются с ауры (предвестники), выраженные в чувственных нарушениях в определённых частях тела или же в галлюцинаторных состояниях: звуковых, слуховых или зрительных. Подробнее в статье Аура при эпилепсии.
Хотите знать, что действительно помогает при эпилепсии и как жить максимально полноценной жизнью, несмотря на заболевание?
Раз в неделю мы выпускаем видео или статью о лечении эпилепсии. Это БЕСПЛАТНАЯ и ЕДИНСТВЕННАЯ в своем роде электронная рассылка в мире и мы уверены, что в этих выпусках вы найдёте для себя много полезных рекомендаций.
Первый выпуск, который вы получите – “9 Главных вопросов и ответов об эпилепсии”.

- Можно ли вылечить эпилепсию у взрослых?
- Переходит ли эпилепсия по наследству?
- Помогают ли альтернативные методы лечения контролировать приступы?
- Что нельзя делать при эпилепсии?
- Сколько должен спать пациент с эпилепсией?
- Чем опасны приступы эпилепсии во сне?
- Как помочь пациенту во время приступа?
- Можно ли заниматься спортом?
- Может ли эпилепсия привести к проблемам с памятью, интеллектом и поведением?
Введите адрес вашей электронной почты и проверьте почту через 5 минут
***Мы ценим вас и ваше доверие. Наша цель – предоставить вам достоверную информацию о лечении эпилепсии, а также постараться помочь вам или вашим детям жить с этим тяжелым заболеванием. Ни при каких обстоятельствах ваши данные не будут переданы и проданы третьим лицам. Как и вы, мы не любим получать бесполезную почту или рекламу, и постараемся оправдать ваше доверие.
Что может спровоцировать эпилептический приступ у человека?
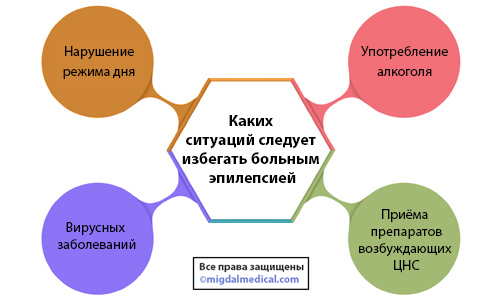
Все пациенты имеют свои особенности, а потому у каждого будет свой триггер (причина), который способен вызвать приступ эпилепсии. У многих взрослых пациентов приступ происходит из-за недосыпания, а у других из-за сильного продолжительного стресса или различных световых изменений.
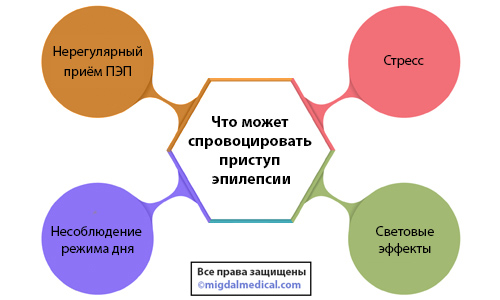
Однако, выделяют несколько основных “провокаторов”:
- Нарушения в приёме эпилептических препаратов. Если больной принимает препараты нерегулярно или же самостоятельно снижает их дозировку, то это может спровоцировать приступ. Связано это с тем, что во время регулярного приёма в крови поддерживается необходимый для сдерживания приступов уровень действующего вещества. Если приём пропущен или же нерегулярен, то уровень вещества снижается, увеличивая шанс проявления приступа.
- Нарушение в режиме сна. Здоровый сон повышает сопротивление организма к эпилептическим приступам. Однако, если больной не высыпается, то защита организма снижается. Спать требуется не менее 7-8 часов в день.
- Стресс. Во время стресса в организме вырабатывается большое количество гормонов, которые могут повлиять на самочувствие и снизить защитные функции организма. Речь идёт не о переживаниях, а о длительном продолжительном стрессе, например, во время экзаменов в университете.
- Световые эффекты. Фотосенситивность (светочувствительность) являются триггером только у 5% больных эпилепсией. Важно отметить, что если у пациента никогда не наблюдалось приступов на фоне световых изменений, то, скорее всего, они не появятся и в будущем.
- Употребление алкоголя.
Чем опасны приступы эпилепсии
Некоторые пациенты во время приступа теряют сознание, падают и нередко получают серьёзные травмы от удара или судорог (переломы, ушибы). Сложность жизни с эпилепсией в том, что невозможно заранее предугадать: когда именно произойдет приступ и где это будет.
Однако, самыми опасными являются приступы эпилепсии во сне. Связано это со следующим:
- У некоторых пациентов отмечается электрический эпилептический статус медленноволнового сна (Electrical status epilepticus of slow sleep, сокращенно – ESES). При данном виде эпилепсии повышается риск потери когнитивных и речевых способностей. Человек может забывать слова, начать картавить или же забывать важные вещи.
- В том случае, когда генерализованные тонико-клонические приступы происходят во сне чаще ,нежели 2-3 раза в год – это может быть опасно для жизни. Синдром внезапной смерти у больного эпилепсией является известным феноменом. В данном случае причина смерти не может быть установлена, но считают, что при данном синдроме мозг перестаёт посылать сигналы организму и погибает от нехватки кислорода. , который может привести к необратимым повреждениям головного мозга или же летальному исходу. Он представляет собой приступ или же серию приступов, во время которых человек не приходит в себя, длительностью более 30 минут.
Можно ли вылечить эпилепсию у взрослых?
Некоторые пациенты смогут полностью избавиться от эпилепсии и постепенно прекратить прием противоэпилептических препаратов.
Эпилепсия поддается лечению и многим пациентов удастся взять приступы под контроль с помощью противоэпилептических препаратов, операции или других методов, описанных ниже. Однако, определенная группа больных с фармакорезистентной формой заболевания продолжат страдать от приступов в той или иной мере долгие годы или даже всю жизнь, несмотря на терапию.
Для того, чтобы узнать – можно ли вылечить эпилепсию в вашем конкретном случае, необходимо пройти обследование и получить консультацию у невролога.

Диагностика эпилепсии
Скорее всего, вы уже проходили все необходимые исследования в прошлом. Для составления полной картины заболевания необходимы следующие исследования:
- Анализы крови – в некоторых случаях могут также понадобится генетические и метаболические исследования;
- ЭЭГ (электроэнцефалограмма) – исследование электрической активности головного мозга;
- МРТ (магнитно-резонансная томография) – помогает выявить у пациента анатомические или же структурные изменения головного мозга; – только врач сможет правильно установить диагноз, а также подобрать эффективный протокол лечения.
При повторном обращении к эпилептологу обязательно выполните анализы крови, в том числе на уровень действующего вещества противоэпилептических препаратов, которые вы уже принимаете. Это поможет оценить эффективность отдельного препарата и указать на возможные проблемы.
Перед консультацией также рекомендуется пройти повторное ЭЭГ, особенно в тех случаях, если вы проходили электроэнцефалографию несколько лет назад и ситуация изменилась.
Что касается повторного МРТ, то в большинстве случаев в нем нет необходимости. Повторная проверка требуется в случае образований головного мозга, например, опухоли, или других патологий, требующих контроля и наблюдения.
Все исследования проводятся амбулаторно и в короткий промежуток времени. Во время диагностики нет смысла в госпитализации.
Как лечить эпилепсию у взрослых
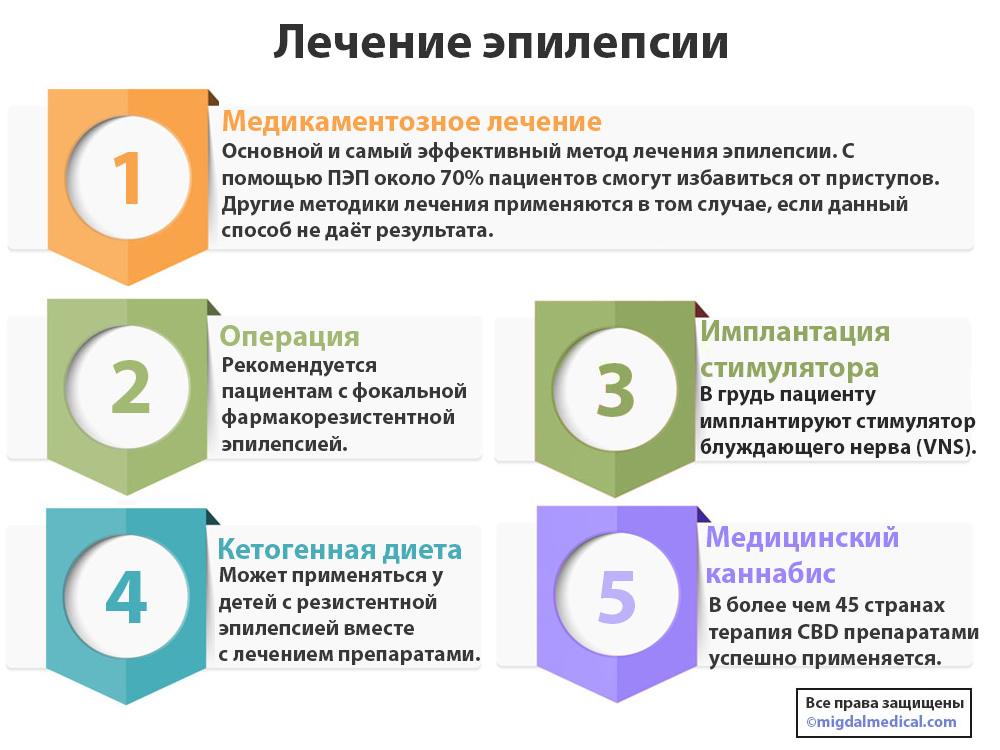
- Противоэпилептические препараты – основной метод лечения эпилепсии как у детей, так и у взрослых. Около 70% пациентов держат приступы под контролем лекарственными препаратами. Сегодня применяется около 20 противоэпилептических средств, однако подбираться они должны сугубо индивидуально.
- Операция применяется в случаях устойчивой к медикаментозной терапии эпилепсии, когда препараты не дают должного результата. Существует несколько типов операций при эпилепсии, однако их цель – это удаление очага или сети эпилептической активности, которая и приводит к возникновению эпилептических приступов.
- Имплантация стимулятора блуждающего нерва (VNS). В грудь пациенту имплантируется небольшой стимулятор, который предотвращает возникновение эпилептических приступов.
- Медицинский каннабис. В некоторых странах терапия обогащенными CBD препаратами уже разрешена и успешно используется при лечении эпилепсии. Медицинские исследования показывают, что препараты на основе CBD помогают снизить количество приступов, а также уменьшить их интенсивность. К сожалению, на данный момент в России, Украине, Казахстане и других странах бывшего СССР данная методика находится на стадии обсуждения.
Нас часто спрашивают: Какое лечение является самым эффективным при эпилепсии? Нет единого препарата, который мог бы помочь всем пациентам. Каждый случай индивидуален и ответ в каждом случае будет разным.
Помогают ли народные средства при лечении эпилепсии?
В Интернете можно найти удивительные истории про то, как люди избавились от эпилепсии при помощи народных средств или знахарей. Однако, все они являются не более чем выдумкой, ведь ни иглоукалывания, ни лечение пиявками, ни дельфинотерапия не имеют научного обоснования и не оказывают никакого влияния на эпилептические приступы.
Попытки лечения эпилепсии подобными методами дают заболеванию возможность прогрессировать и ухудшают качество вашей жизни.
Побочные эффекты противоэпилептических препаратов
Побочные эффекты есть даже у самых безобидных препаратов, используемых в медицине и противоэпилептические лекарственные средства не являются исключением. У некоторых пациентов на фоне их приема могут наблюдаться побочные эффекты в виде сонливости, раздражительности, тошноты, постоянном чувстве усталости и многие другие проблемы.
Важно подчеркнуть, что данные побочные эффекты проявляются не у всех пациентов и являются больше исключением. Однако, если вы заметили какие либо отклонения в своём самочувствии или настроении после приёма ПЭП – обязательно сообщите об этом своему лечащему врачу.
Если врач установит, что данный симптом действительно является побочным эффектом, то предложит пути его решения: изменение дозировки препарата или же его замену.
Можно ли водить автомобиль больным эпилепсией?
Существует ряд стран, в которых введены те или иные ограничения на вождение автомобиля людям, больным эпилепсией.
Для водителей категории D во многих странах существуют крайне строгие запреты на вождение автотранспорта. Однако, водителям категории А, В и С, в большинстве развитых стран, разрешат получить права, если эпилепсия под контролем.
Вам нужно проверить законодательство вашей страны, чтобы понять, при каких условиях вам разрешат сесть за руль. Однако, при наличии приступов вождение автомобиля запрещено, так как несёт в себе опасность как для вас, так и для окружающих.
Хотите знать, что действительно помогает при эпилепсии и как жить максимально полноценной жизнью, несмотря на заболевание?
Раз в неделю мы выпускаем видео или статью о лечении эпилепсии. Это БЕСПЛАТНАЯ и ЕДИНСТВЕННАЯ в своем роде электронная рассылка в мире и мы уверены, что в этих выпусках вы найдёте для себя много полезных рекомендаций.
Первый выпуск, который вы получите – “9 Главных вопросов и ответов об эпилепсии”.

- Можно ли вылечить эпилепсию у взрослых?
- Переходит ли эпилепсия по наследству?
- Помогают ли альтернативные методы лечения контролировать приступы?
- Что нельзя делать при эпилепсии?
- Сколько должен спать пациент с эпилепсией?
- Чем опасны приступы эпилепсии во сне?
- Как помочь пациенту во время приступа?
- Можно ли заниматься спортом?
- Может ли эпилепсия привести к проблемам с памятью, интеллектом и поведением?
Введите адрес вашей электронной почты и проверьте почту через 5 минут
***Мы ценим вас и ваше доверие. Наша цель – предоставить вам достоверную информацию о лечении эпилепсии, а также постараться помочь вам или вашим детям жить с этим тяжелым заболеванием. Ни при каких обстоятельствах ваши данные не будут переданы и проданы третьим лицам. Как и вы, мы не любим получать бесполезную почту или рекламу, и постараемся оправдать ваше доверие.
Доктор Илан Блат
Доктор Блат – всемирно известный эпилептолог, один из лучших специалистов в Израиле по лечению эпилепсии у взрослых.
Источник https://infovet.ru/lib/nevrology/epilepsiya/
Источник https://clinica-paramita.ru/info/artroz-stop/
Источник https://migdalmedical.com/blog/epilepsiya-u-vzroslykh/