Плоскоклеточный рак шейки матки
Плоскоклеточный рак шейки матки – злокачественная неоплазия, формирующаяся из клеток плоского эпителия, приобретающих различную степень атипии. Плоскоклеточный рак шейки матки может носить «немое» течение. В клинически выраженных случаях проявляется кровянистыми выделениями, белями разного характера, при запущенном онкопроцессе – болями в области таза, нарушением функции мочевого пузыря и прямой кишки. Патология диагностируется по данным вагинального осмотра, ПАП-теста, кольпоскопии, биопсии, определения уровня онкомаркера SCС в крови. Методы лечения плоскоклеточного РШМ — хирургические вмешательства (конизация шейки матки, трахелэктомия, гистерэктомия), химиолучевая терапия.
Общие сведения
Плоскоклеточный рак шейки матки – гистологическая разновидность цервикального рака, происходящего из многослойного плоского эпителия, выстилающего влагалищную часть шейки матки. В структуре инвазивного РШМ данный гистологический тип диагностируется в 70-80% случаев, в 10-20% встречается аденокарцинома шейки матки, в 10% — низкодифференцированный рак, прочие злокачественные опухоли шейки матки составляют менее 1%. Максимальная заболеваемость плоскоклеточным раком шейки матки приходится на женщин в возрасте 40-60 лет. Длительный период «немого» течения приводит к тому, что свыше 35% случаев плоскоклеточного рака шейки матки диагностируется уже в запущенной стадии, что оказывает негативное влияние на прогноз и исход заболевания. Разработка стратегии профилактики и проведение массового скрининга женского населения на РШМ являются приоритетными задачами практической гинекологии и онкологии.

Причины плоскоклеточного рака шейки матки
Однозначные причины возникновения плоскоклеточного рака шейки матки не определены, однако на современном этапе достаточно хорошо изучены факторы, запускающие процесс малигнизации многослойного плоского эпителия. В первую очередь, к таким факторам принадлежит вирус папилломы человека (HPV), главным образом 16 и 18 типов, реже — 31 и 33 типов. В большинстве случаев при плоскоклеточном раке шейки матки идентифицируется HPV-16. Среди других вирусных агентов, передаваемых половым путем, роль онкогенов могут играть вирус простого герпеса II типа, цитомегаловирус и др. Фоновыми процессами, при которых в дальнейшем может развиваться плоскоклеточный рак шейки матки, служат эрозия, эктропион, полип цервикального канала, лейкоплакия, цервицит и др.
Кроме этого, клеточному перерождению способствуют и другие факторы: гормональные расстройства, курение, прием иммуносупрессоров (глюкокортикостероидов, цитостатиков), иммунодефицит. Определенную негативную роль играет травматизация шейки матки при многократных родах, установке ВМС, проведении оперативных вмешательств: абортов, диагностических выскабливаний, диатермокоагуляции и диатермоконизации и пр. В группу риска по возникновению плоскоклеточного рака шейки матки входят женщины, рано начавшие сексуальную жизнь, часто меняющие половых партнеров, пренебрегающие методами барьерной контрацепции, перенесшие ЗППП.
Классификация плоскоклеточного рака шейки матки
Внутри рассматриваемого гистологического типа выделяют плоскоклеточный с ороговением и плоскоклеточный без ороговения РШМ. В микроскопическом отношении плоскоклеточный ороговевающий рак шейки матки отличается наличием признаков кератинизации клеток – «раковых жемчужин» и кератогиалиновых гранул. Эпителиальные клетки аномально крупные, плеоморфные, с неровными контурами. Митотические фигуры представлены скудно. В препаратах неороговевающего плоскоклеточного рака шейки матки отсутствуют кератиновые «перлы». Раковые клетки преимущественно крупные, полигональной или овальной формы. Отмечается их высокая митотическая активность. Степень дифференцировки РШМ может быть высокой, умеренной или низкой.
С учетом направления опухолевого роста различают экзофитную, эндофитную и смешанную формы плоскоклеточного рака шейки матки. Язвенно-инфильтративная форма характерна для запущенных стадий РШМ; обычно она формируется при распаде и некрозе эндофитно растущей опухоли.
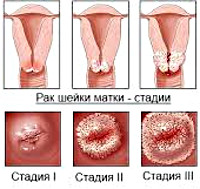
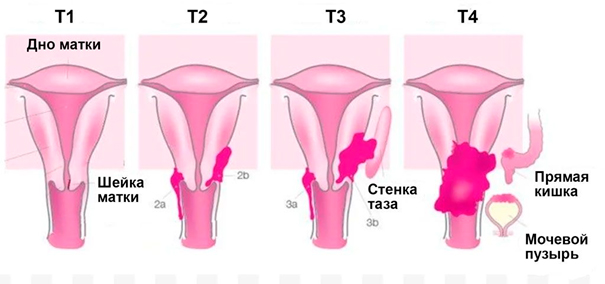
В своем развитии РШМ проходит четыре клинических стадии. Также выделяют нулевую, или начальную стадию (внутриэпителиальный рак), при которой поражаются только клетки покровного эпителия без инвазии в базальную пластинку. Первая стадия подразделяется на два периода: микроинвазивный рак с глубиной проникновения в строму до 3 мм (стадия 1А) и инвазивный рак с инвазией более 3 мм (стадия 1В). Признаком второй стадии служит распространение опухолевого процесса на тело матки. Третью стадию РШМ характеризует прорастание опухоли в малый таз; при сдавлении или обтурации мочеточника развивается гидронефроз. В течение четвертой стадии отмечается инвазия в прямую кишку и крестец, распад опухоли, появление отдаленных метастазов.
Симптомы плоскоклеточного рака шейки матки
В нулевой и 1А стадии клинические проявления РШМ, как правило, отсутствуют. В этот период диагностика плоскоклеточного рака шейки матки возможна во время планового обследования у врача-гинеколога. В дальнейшем, по мере углубления инвазии и экспансивного роста опухоли появляется характерная патологическая триада: бели, кровотечения и болевой синдром. Выделения из половых путей могут иметь различный характер: быть серозными прозрачными или с примесью крови (в виде «мясных помоев»). В случае присоединения инфекции или распада опухолевого узла бели могут приобретать мутный, гноевидный характер и зловонный запах.
Кровотечение из половых путей при плоскоклеточном раке шейки матки различаются своей интенсивностью – от мажущих выделений до ациклических или менопаузальных кровотечений. Чаще кровотечения имеют контактное происхождение и провоцируются гинекологическим осмотром, половым актом, спринцеванием, натуживанием при дефекации.
Болевой синдром при плоскоклеточном раке шейки матки также может носить различную выраженность и локализацию (в области поясницы, крестца, промежности). Как правило, он свидетельствует о запущенности онкопроцесса, прорастании параметральной клетчатки и поражении поясничных, крестцовых или копчиковых нервных сплетений. При прорастании рака в соседние органы могут отмечаться дизурические расстройства, запоры, образование мочеполовых свищей. В терминальной стадии развивается раковая интоксикация и кахексия.
Диагностика плоскоклеточного рака шейки матки
Клинически «немые» формы плоскоклеточного рака шейки матки можно обнаружить при проведении кольпоскопии или по результатам цитологического ПАП-мазка. Важную роль в диагностике играет тщательно собранный гинекологический анамнез (количество сексуальных партнеров, родов, абортов, перенесенные ЗППП), а также обнаружение высокоонкогенных штаммов ВПЧ в исследуемом соскобе методом ПЦР.
При осмотре в зеркалах плоскоклеточный рак шейки матки определяется в виде папилломатозного или полиповидного разрастания либо язвенного образования. Эдофитные опухоли деформируют шейку матки, придавая ей бочкообразную форму. При контакте новообразование кровоточит. Для определения стадии онкозаболевания и исключения метастазов в органы малого таза проводится двуручное влагалищное и влагалищно-прямокишечное исследование. Во всех случаях обнаружения патологически измененной шейки матки в обязательном порядке проводится расширенная кольпоскопия, забор мазка на онкоцитологию, прицельная биопсия и выскабливание цервикального канала. Для морфологического подтверждения диагноза биоптат и соскоб направляются на гистологическое исследование.
Определенную информативность имеет определение уровня SCC (маркера плоскоклеточного рака) в сыворотке крови. Методами уточняющей диагностики плоскоклеточного рака шейки матки, призванными оценить степень распространенности неоплазии и помочь в выборе оптимального метода лечения пациентки, служат трансвагинальное УЗИ, КТ или МРТ малого таза, экскреторная урография, рентгенография легких, цистоскопия, ректороманоскопия.
Лечение плоскоклеточного рака шейки матки
При плоскоклеточном раке шейки матки может использоваться хирургическое, лучевое, химиотерапевтическое и комбинированное лечение. Выбор того или иного метода либо их сочетаний определяется распространенностью и морфологическим типом опухоли, а также возрастом и репродуктивными планами пациентки.
При стадиях 0 – IA у пациенток детородного возраста выполняется конизация или ампутация шейки матки. На стадиях IB-II оптимальный объем вмешательства — гистерэктомия с верхней третью влагалища, иногда требуется проведение неоадъювантной химиотерапии; в постменопаузе показана пангистерэктомия — удаление матки с аднексэктомией. При III–IV стадиях плоскоклеточного рака шейки матки стандартом является химиолучевая терапия (лучевое лечение + цисплатин), однако некоторые авторы допускают потенциальную возможность оперативного лечения. При поражении мочеотводящих путей может потребоваться проведение стентирования мочеточника.
В функционально неоперабельных случаях, обусловленных сопутствующими заболеваниями, назначается внутриполостная лучевая терапия. При рецидивах РШМ показано выполнение экзентерации малого таза, проведение паллиативной химиолучевой и симптоматической терапии.
Прогноз и профилактика
По окончании лечения динамическое наблюдение за пациенткой производится ежеквартально в течение первых 2-х лет, а затем раз в полгода до 5-летнего срока. Если плоскоклеточный рак шейки матки обнаружен на нулевой стадии, то своевременно проведенное лечение дает шансы на практически 100% выздоровление. Процент безрецидивной пятилетней выживаемости при РШМ I стадии составляет 85%, II стадии – 75%, III — менее 40%. При IV стадии заболевания можно говорить лишь о продлении жизни, но не излечении. Рак культи шейки матки развивается менее чем у 5% пациенток.
Профилактика плоскоклеточного рака шейки матки заключается в проведении массового и регулярного цитологического скрининга женского населения, диспансеризации женщин, имеющих фоновые и предраковые заболевания шейки матки. Большую превентивную роль играет отказ от курения, предупреждение ЗППП и проведение профилактический вакцинации против РШМ в подростковом возрасте.
Прогноз при плоскоклеточном неороговевающем раке шейки матки
Плоскоклеточный неороговевающий рак представляет собой одну из самых распространённых злокачественных опухолей у женщин. Болезнь чаще выявляется у женщин от тридцати до пятидесяти лет, однако, не исключена патология в более молодом и зрелом возрасте. Прогноз продолжительности жизни при данной форме плоскоклеточного рака зависит от стадии, на которой был выявлен онкопроцесс, характера распространения злокачественных клеток.

Известно, что рак, в том числе шейки матки зачастую выявляется на запущенных стадиях. Прогрессированию плоскоклеточного неороговевающего рака способствует отсутствие клинической картины вплоть до последних стадий, несвоевременное обращение к специалисту и обследование.
Тем не менее внедрение современных методик исследования, в частности, инструментальных и лабораторных, позволяет выявить неороговевающий плоскоклеточный рак на ранней стадии и значительно улучшить прогноз. Плоскоклеточный неороговевающий рак шейки матки на ранней стадии может быть полностью излечимым.
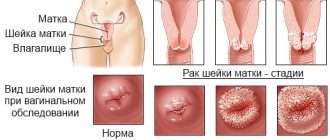
Строение
Шейка матки считается объектом пристального внимания со стороны гинекологов. Состояние шейки матки может указать на наличие многих гинекологических патологий, в том числе воспалительного, предракового и злокачественного характера.
Являясь самой нижней частью матки, шейка исполняет роль своеобразного барьера. Шейка матки имеет сложное строение. В её структуре можно выделить две части:
- надвлагалищная;
- влагалищная.
Эпителий, который покрывает поверхность шейки матки также бывает двух видов:
- однослойный цилиндрический;
- многослойный плоский.
Шейка матки напоминает мышечную трубку в несколько сантиметров, причём её значительная часть является невидимой и недоступной для осмотра гинеколога. Это так называемая надвлагалищная часть.
Влагалищную часть шейки матки гинекологи исследуют в рамках гинекологического обследования. В зеркалах можно разглядеть плоскую ровную поверхность бледно-розового окраса.
Характерный внешний вид влагалищной части шейки матки обусловлен наличием многослойных плоских клеток, образующих эпителий. Особенностью эпителия влагалищной части является наличие нескольких слоёв в его структуре.
Таким образом, влагалищная часть шейки матки представлена эпителием, образованным следующими слоями:
- базальный, содержащий округлые незрелые клеточные элементы с одним большим ядром;
- промежуточный, включающий уплощённые созревающие клетки с уменьшенным ядром;
- поверхностный, состоящий из плоских старых клеток с маленьким ядром.
Все слои находятся в тесном взаимодействии, что обуславливает распространение патологического процесса во всей толще эпителиального слоя при наличии плоскоклеточного неороговевающего рака. Базальный слой является самым глубоким. Он граничит с прилегающей стромой:
Поднимаясь выше, клеточные элементы подвергаются изменениям. Таким образом, в самом верхнем слое находятся зрелые функционирующие клетки, обновляющие эпителий при их слущивании.
Важной составляющей шейки матки является цервикальный канал, находящийся внутри шейки матки. Именно данный канал соединяет между собой влагалище и маточную полость.
Цервикальный канал выстилается однослойным цилиндрическим эпителием, который придаёт поверхности бархатистость и красноватый окрас. Более того, цервикальный канал обеспечивает механизм защиты маточной полости от проникновения инфекции из влагалища в полость матки. Данный механизм подразумевает анатомическую узость самого канала и наличие вырабатывающих секрет желез.

Железистая ткань цервикального канала может образовывать злокачественную опухоль, которая называется аденокарциномой. Эта патология встречается в 10% случаев рака шейки матки.
Нижний край цервикального канала образует наружный зев, который открыт во влагалище. В его глубине соединяется плоский и цилиндрический эпителий. Данная область называется зоной трансформации. Примечательно, что зачастую переходная зона предрасполагает к возникновению предраковых, а затем и злокачественных изменений.
Механизмы развития
Предшествуют неороговевающему плоскоклеточному раку диспластические процессы шейки матки или дисплазия. При этих предраковых процессах нарушается рост, дифференцировка, созревание и последующее отторжение клеточных элементов плоского многослойного эпителия. Дисплазия начинается в самом глубоком базальном слое, а затем распространятся на верхние слои.
Процесс дисплазии имеет несколько степеней тяжести, которые имеют разный прогноз.
- CIN I. Лёгкая степень имеет благоприятный прогноз, так как развитие неороговевающего рака шейки матки маловероятно. Зачастую иммунная система самостоятельно справляется с возникшими изменениями, которые подразумевают появление атипичных клеток в базальном слое. В противном случае при провоцирующих факторах неороговевающий плоскоклеточный рак можно диагностировать спустя 5 лет.
- CIN II. При средней тяжести течения вовлечены в предраковый процесс два эпителиальных слоя. Прогноз на данном этапе менее благоприятный, так как неороговевающий рак шейки матки может развиться через 3 года.
- CIN III. Тяжёлая степень отличается поражением всей эпителиальной толщи. Деление на слои эпителия исчезает. Согласно прогнозу, неороговевающий рак может быть диагностирован по истечении года.
Атипичные клетки характеризуются бесформенностью, наличием нескольких ядер. При накоплении количественных изменений предракового характера, развивается качественно новое прогрессирование. Со временем клетки утрачивают полярность, комплектность и приобретают высокую активность митозов.

Прогноз рака шейки матки во многом обусловлен разновидностью злокачественной опухоли.
Формы и стадии
Известно, что плоскоклеточный рак занимает лидирующее положение среди раковых новообразований шейки матки. Плоскоклеточная разновидность рака отличается наличием разных видов и форм.
Зачастую прогноз рака шейки матки зависит от степени клеточной дифференцировки.
- Умеренно дифференцированный плоскоклеточный рак встречается в превалирующем количестве случаев. Опухоль отличается средней скоростью прогрессирования и образованием метастазов на третьей-четвёртой стадии. Прогноз зависит от стадии, на которой диагностирована патология.
- Высокодифференцированный плоскоклеточный рак отличается благоприятным прогнозом вследствие неагрессивности, редких случаев метастазирования и медленного роста.
- Низкодифференцированный плоскоклеточный рак диагностируется в незначительном количестве случаев и характеризуется неблагоприятным прогнозом. Данное новообразование агрессивно, отличается быстрым развитием и ранним возникновением метастазирования.
Выявление степени клеточной дифференцировки для определения прогноза возможно при помощи проведения гистологического исследования.
Гинекологи также классифицируют плоскоклеточный рак в зависимости от степени инвазии злокачественных клеток.
- Преинвазивный или так называемый внутриэпителиальный вид инвазии характерен для нулевой стадии. Примечательно, что в классификации данная патология совпадает с дисплазией третьей стадии. Прогноз при своевременном выявлении и лечении преинвазивного плоскоклеточного рака хороший в связи с отсутствием инвазии в строму и риска метастазирования.
- Микроинвазивный плоскоклеточный рак отличается наличием признаков прорастания злокачественных элементов в строму на глубину, не превышающую 0.3 см. Это неагрессивная форма онкологии, для которой характерен благоприятный прогноз. На данном этапе риск метастазирования практически отсутствует, тканевые иммунные реакции и противоопухолевая активность лимфоузлов сохранены. Переход до инвазивного рака занимает от двух лет.
- Инвазивный плоскоклеточный рак возникает в результате прогрессирования опухоли, инвазия которой составляет от 3 мм. Таким образом, фибробластическая пролиферация, лимфоидная и плазмоцитарная защита исчезают. Инвазивная форма отличается возрастанием риска появления метастазирования и распространения новообразования за границы шейки матки.
Развитие злокачественного новообразования может происходить как с ороговением, так и без него. Данное явление свидетельствует о степени клеточной зрелости. На основе вышеупомянутого фактора гинекологи различают следующие виды плоскоклеточного рака.
- Ороговевающая форма встречается в 25% случаев. Это зрелая разновидность с дифференцированным составом клеток. Клеточные элементы формируют комплексы. Их структура напоминает эпителий плоскоклеточного характера. По периферии находятся округлые клеточные элементы, отличающиеся меньшей зрелостью, гиперхромным ядром, цитоплазматическим узким ободком. По центру накапливается кератин в большом количестве, образуя, так называемые раковые жемчужины. Ороговевающие опухоли растут медленно.
- Неороговевающая форма диагностируется более чем в 60% случаев. В процесс гистологического исследования можно определить полиморфные клеточные элементы, отличающиеся ядрами со средней степенью их зрелости, значительным количеством митозов. Неороговевающие плоскоклеточные новообразования прогрессирует быстро, а их прогноз менее благоприятен.

Кроме того, выделяют образования с эндофитным, экзофитным или смешанным направлением роста.
В классификации указано четыре стадии онкопроцесса.
- Отмечается поражение шейки матки. А1 – инвазия до 3 мм. А2 – прорастание до 5 мм. В1 – распространение злокачественных клеток до 4 см. В2 – вовлечение эпителия свыше 4 см.
- Диагностируется охват онкологическим процессом маточного тела. А – признаков вовлечения параметрия не наблюдается. В – поражение серозной маточной оболочки.
- Определяется вовлечение соседних с маткой тканей. А – прорастание опухоли в нижнюю треть влагалища. В – распространение рака на стенку таза.
- Прорастание плоскоклеточного рака в органы малого таза и появление отдалённых метастазов. А – поражение мочевого пузыря, кишечника. В – возникновение метастазирования отдалённого характера.

Прогноз в значительной степени зависит от наличия метастазирования. Метастазы представляют собой результат роста опухоли. По мере прогрессирования онкопроцесса некоторая часть раковых элементов лишается необходимого питания. Таким образом, клетки отрываются от новообразования и гематогенным, лимфогенным или имплантационным способом разносятся по организму.
Первые метастазы возникают в региональных лимфоузлах в связи с выполняемой ими функции «фильтра». Когда количество злокачественных клеток увеличивается, они оседают и прорастают, формируя новые опухоли. Постепенно наблюдается распространение онкопроцесса на другие лимфоузлы.
Если метастазы единичные, прогноз более благоприятный. Это связано с возможностью удаления отдельных метастазов хирургическим путём.
Причины, предрасполагающие факторы
Точные причины появления неороговевающего плоскоклеточного рака не определены. Существует определённая взаимосвязь между онкологией и некоторыми провоцирующими факторами, в частности:
- фоновыми патологиями шейки матки, например, псевдоэрозией и эктропионом;
- ранней половой жизнью;
- беспорядочным характером интимных отношений;
- травматизацией шеечного эпителия;
- воздействием смегмы канцерогенного характера;
- неблагоприятной наследственностью;
- курением;
- половыми инфекциями, особенно в их сочетании.
Однако данные факторы рассматриваются лишь как дополнительный риск развития неороговевающего плоскоклеточного рака шейки матки. Единственной доказанной причиной появления онкологии является заражение ВПЧ.
После проникновения половым путём вируса папилломы в клетку, некоторые штаммы могут вызывать её мутацию. Как правило, данный риск наблюдается при заражении типами ВПЧ высокой степенью онкогенности. Например, неороговевающий плоскоклеточный рак шейки матки могут вызывать 16 и 18 тип вируса.
Гинекологи подчёркивают, что неороговевающий плоскоклеточный рак развивается в исключительных случаях, когда у женщины отмечается иммунные нарушения. Здоровый иммунитет удаляет вирус из организма через несколько месяцев. Длительное нахождение ВПЧ в организме говорит о различных патологиях, в частности, иммунного характера. Такие женщины находятся в группе риска.
Клинические проявления
На прогноз неороговевающего плоскоклеточного рака влияет своевременность диагностики и лечения. Как правило, своевременное выявление и терапия затруднена, если женщина не проходит регулярное обследование. Это связано с отсутствием ранних проявлений заболевания.
Признаки плоскоклеточного неороговевающего рака шейки матки обычно появляются на третьей-четвёртой стадии, когда патология имеет запущенный характер и неблагоприятный прогноз.

Гинекологи называют следующие симптомы неороговевающего плоскоклеточного рака шейки матки.
- Выделения, имеющие различный характер. Женщины отмечают возникновение мажущих, ациклических и контактных выделений, а также кровотечений. При присоединении инфекции выделения могут иметь гнойную консистенцию. Обильные бели свидетельствуют о поражении лимфатических капилляров, а выделения по типу мясных помоев – о распаде опухоли.
- Болевой синдром. Боли могут иметь ноющий характер и быть различной интенсивности. Женщины ощущают боль в нижних отделах живота, пояснице и прямой кишке. Болезненность может сопровождать половые акты.
- Признаки компрессий внутренних органов. В непосредственной близости от матки располагаются мочевой пузырь и кишечник. Поэтому обычно при раке шейки и тела матки возникают нарушения со стороны функционирования этих органов, например, запоры, учащённое мочеиспускание, кровь в моче и кале. Нередко возникают боли при дефекации и мочеиспускании.
- Отёчность. Данный признак свидетельствует о появлении метастазов в лимфатических узлах. Отёки могут наблюдаться как с одной, так и двух сторон конечностей.
- Общие нарушения. При запущенной форме плоскоклеточного неороговевающего рака шейки матки появляются общие признаки онкологии, в частности, упадок сил, потеря веса и аппетита, повышение температуры и постоянная слабость.
Появление симптомов рака характерно для запущенных стадий. Однако многие признаки онкологии схожи с симптомами разных болезней. Для определения патологии необходимо пройти обследование.
Методы диагностических исследований
Тщательная диагностика позволяет определить особенности онкопроцесса и назначить адекватное тяжести онкопроцесса лечение. При диагностике могут быть использованы различные методы диагностики. При неороговевающем плоскоклеточном раке шейки матки основными методами исследования являются следующие виды диагностики.
- Мазок на онкоцитологию. Исследование является скрининговым методом, который позволяет выявить атипичные изменения и воспалительный процесс. Забор материала выполняется посредством цитощётки из разных зон шейки. Исследуемы материал специалист наносит на стекло, которое в лаборатории окрашивается и изучается под микроскопом.
- Гинекологический осмотр. Визуальный осмотр шейки матки посредством гинекологического зеркала может помочь выявить злокачественные изменения на поздней стадии.
- Кольпоскопия. Метод дополняет гинекологический осмотр и проводится при использовании кольпоскопа. Прибор оснащён осветительной и увеличительной системой. Если врач в процесс простой диагностики определяет изменения эпителия, проводится расширенное исследование. На область шейки наносят раствор уксусной кислоты. Появление белых пятен указывает на заражение ВПЧ. Затем эпителий обрабатывается Люголем. Отсутствие окрашивания в коричневый цвет некоторых участков говорит об атипии.
- Биопсия. Исследование необходимо при выявлении признаков атипии во время проведения кольпоскопии. Производится забор незначительного образца ткани, который исследуется под микроскопом в лаборатории в рамках гистологической диагностики.
- Выскабливание цервикального канала. РДВ рекомендуется в случае подозрений на рак цервикального канала или аденокарциному.
- УЗИ. Исследование проводится посредством вагинального датчика. Данным способом можно определить утолщение и новообразования в шейке матки. При помощи УЗИ оценивают состояние органов малого таза и распространённость злокачественного процесса.
Для диагностики онкологии также применяются следующие методы:
- консультации врачей смежных специальностей;
- урография;
- ректоскопия;
- МРТ;
- рентген лёгких;
- КТ;
- цистоскопия;
- сцинтиграфия костей;
- лимфография.
Лечебные тактики
Выбор тактик лечения определяется, главным образом стадией онкопроцесса. Зачастую специалисты используют комбинацию нескольких методик, чтобы улучшить прогноз лечения.
Хирургическое вмешательство
Методика эффективная на ранних стадиях плоскоклеточного неороговевающего рака шейки матки. Иногда вмешательство дополняется лучевой терапией. Однако молодым женщинам желательно выполнять операцию без облучения, чтобы не нарушать функционирование яичников.
При неинвазивной и микроинвазивной форме рака показана конизация шейки матки методом иссечения скальпелем, радиоволнами, лазером или электричеством. Иссечение выполняется в виде конуса с целью удаления поражённых тканей. Также возможен вариант проведения трахелэктомии. В данном случае шейка, прилегающие ткани влагалища и региональные лимфоузлы ампутируется. Однако данное вмешательство не лишает женщину репродуктивной функции.
Во всех остальных случаях показаны вмешательства с удалением матки, шейки, лимфоузлов, труб, яичников и окружающих тканей. Объём хирургического лечения зависит от степени распространения злокачественного процесса.
После вмешательства могут возникнуть рецидивы неороговевающего плоскоклеточного рака шейки матки. Для их предупреждения и улучшения прогноза продолжительности жизни применяется облучение и химиотерапия.
Лучевая терапия
Облучение или радиотерапия является одним из основных методов лечения при плоскоклеточном неороговевающем раке шейки матки. Лучевая терапия позволяет уничтожать раковые клетки, тем самым уменьшать размер опухоли. В результате использования облучения онкопроцесс приостанавливается, а его прогрессирование замедляется. Прогноз излечения при использовании лучевой терапии более благоприятный.
Лучевая терапия проводится:
- внутриполостным способом;
- дистанционно.
Зачастую используется комбинация этих тактик для улучшения прогноза. При внутриполостном способе воздействие происходит благодаря установленной в шейке матки трубке, через которую осуществляется излучение. Такой способ практически не оказывает влияния на здоровые ткани. При дистанционной методике воздействие имеет расширенный характер. Незначительная часть здоровых клеток может повреждаться.

К тому же радиотерапия может использоваться:
- до операции;
- после проведения вмешательства.
Если использовать облучение перед операцией, можно добиться уменьшения величины новообразования. Использованная после вмешательства, радиотерапия уничтожает оставшиеся клетки опухоли.
После облучения возможны последствия в виде атрофии слизистой влагалища и преждевременное наступление менопаузы вследствие повреждения яичников.
Химиотерапия
Использование медикаментозных средств, оказывающих влияние на опухоль, носит скорее вспомогательный, нежели основной характер. Химиотерапия может быть применена как до, так и после вмешательства с целью уменьшения новообразования и ликвидации раковых элементов.
Проведение химиотерапии требует определённой подготовки, так как при приёме лекарств возникают побочные эффекты. Обычно врачи назначают фитосборы для предупреждения нежелательных эффектов и повышения эффективности лечения.
Химиотерапия может проводиться:
- одним или несколькими препаратами;
- курсами с интервалом в несколько недель или месяцев;
- в амбулаторных и стационарных условиях;
- с разной продолжительностью лечения.
Химиотерапия позволяет уменьшить проявления плоскоклеточного неороговевающего рака шейки матки и улучшить прогноз продолжительности жизни. При четвёртой стадии химиотерапия используется как экспериментальный метод терапии и носит паллиативный характер. Прогноз, как правило, неблагоприятный.
В целом благоприятность прогноза определяется стадией и степенью клеточной дифференцировки. Обычно при нулевой и первой стадии неороговевающего плоскоклеточного рака шейки матки прогноз излечения хороший. Прогноз при второй стадии подразумевает пятилетнюю выживаемость в 50% случаев. Третья стадия отличается менее благоприятным прогнозом. Пятилетняя выживаемость наблюдается в 30% случаев плоскоклеточного неороговевающего рака шейки матки.
Плоскоклеточный рак шейки матки
Среди разновидностей рака шейки матки плоскоклеточный встречается чаще всего, на его долю приходится 70-80% от всех случаев злокачественных образований шейки матки. Опухоль происходит из клеток плоского эпителия, который выстилает влагалищную часть шейки.
За последнее десятилетие заболеваемость увеличилась на 4,47%. Чаще всего заболевание диагностируется у женщин 30-49 лет, хотя появление пациенток более молодого возраста с таким диагнозом в последние годы становится все чаще.
Несмотря на то, что у большей части пациенток плоскоклеточному раку шейки матки предшествует дисплазия — предраковое состояние, которое можно выявить во время профилактического обследования, большинство женщин обращается к врачу, когда появились первые симптомы болезни, что ограничивает выбор метода лечения среди существующих сегодня методик. В редких случаях заболевание развивается de novo, когда предшествующие признаки отсутствуют.
Плоскоклеточный рак шейки матки
Причины
Основной причиной, способной запустить процесс озлокачествления многослойного плоского эпителия, выстилающего шейку матки, является определенный тип вируса папилломы человека. Большей частью речь идет о 16 и 18 штаммах, которые считаются высокоонкогенными. Попадая в организм половым путем, инфекция приводит к развитию воспалительного процесса, что способствует нарушению структуры клеток, также происходит угнетение иммунитета.
На развитие болезни также влияет множество факторов, при сочетании которых риск малигнизации увеличивается. Например, это могут быть:
- имеющиеся гормональные нарушения;
- иммунодефицитные состояния или прием иммуносупрессоров;
- травмы шейки матки (при абортах, родах и других травмирующих процедурах);
- наследственность;
- длительный бесконтрольный прием контрацептивов;
- наличие фоновых заболеваний: эктопии, лейкоплакии, эритроплакии, полипов, кондилом, а также фистулы, эктропион и др.
В группу риска входят пациентки, ведущие образ жизни с частой сменой половых партнеров, рано начавшие половые отношения, пренебрегающие средствами барьерной контрацепции. Существует версия, что на вероятность развития болезни влияют ранние (до 20 лет) или поздние (после 40 лет) роды.
Классификация плоскоклеточного рака шейки матки
Существуют разные подходы к классификации. В зависимости от морфологии внутри плоскоклеточного вида выделяется ороговевающий рак, при котором присутствуют признаки кератинизации клеток, и неороговевающий — без признаков кератинизации. По степени развития клеток рак, помимо умеренно- и высокодифференцированного, может быть низкодифференцированным, что важно при составлении прогноза плоскоклеточного рака шейки матки; при незрелых формах выживаемость ниже. Также опухоли можно разделить в зависимости от направления их роста: экзофитные, эндофитные и смешанные.
В основе классификации могут быть использованы особенности распространения опухоли. В соответствии с классификацией Международного противоракового союза и федерации акушеров и гинекологов, различают несколько стадий рака.
| Стадия рака | Особенности процесса |
|---|---|
| 0 — начальная (in situ) | внутриэпителиальный рак с поражением клеток покровного эпителия, но без инвазии в базальную пластинку; |
| I | процесс ограничен шейкой матки |
| II | процесс распространяется за пределы матки, но без перехода на стенки таза и поражения нижней 1/3 влагалища |
| III | распространение процесса на стенки таза и/или нижнюю треть влагалища и/или является причиной гидронефроза или нефункционирующей почки и/или поражение тазовых и/или парааортальных лимфатических узлов |
| IV | Опухоль, распространившаяся за пределы таза или прорастающая слизистую мочевого пузыря и/или прямой кишки и/или наличие отдаленных метастазов |
Симптомы
Для первой стадии или при микроскопическом плоскоклеточном раке шейки матки симптомы отсутствуют. Однако с увеличением инвазии появляются характерные признаки, среди которых основными являются:
- выделения — в виде прозрачных серозных или с примесью крови поначалу, на более поздних стадиях бели становятся мутными, гноевидными, со зловонным запахом;
- кровотечение — может быть в виде мажущих выделений или интенсивных, возможны ациклические или постменопаузальные кровотечения, а также контактные, возникающие при осмотре, спринцевании, половом акте и даже при натуживании;
- боли — разной интенсивности, они могут быть локализованы в зоне промежности, в поясничной области, в крестце, вызваны прорастанием опухоли в параметрий и поражением нервных сплетений.
На более поздних этапах присоединяются симптомы, связанные с поражением других органов. При прорастании органов мочевыведения появляются нарушения мочеиспускания, при поражении прямой кишки — запоры, возможно появление мочеполовых свищей.
Слабость, апатия, тошнота, повышение температуры, отсутствие аппетита, необъяснимая потеря веса — признаки интоксикации организма, появляющиеся на поздних этапах. Характерным симптомом терминальной стадии является кахексия — истощение.
Диагностика
При бессимптомном течении на ранней стадии плоскоклеточного рака шейки матки диагностика возможна при осмотре с использованием кольпоскопии — осмотр под микроскопом. Также используется цитологический метод диагностики – основной скрининговый метод ранней диагностики злокачественных образований шейки матки. Опухоль, видимую глазом, как правило, можно определить не ранее 1В стадии. В зависимости от степени распространения визуально рак может выглядеть в виде уплотнения, как полиповидное или папилломатозное разрастание, язвенный дефект.
Во всех случаях (при обнаружении очага изменений при кольпоскопии, цитологическом исследовании соскоба с шейки матки или визуальном осмотре) проводится биопсия для гистологической верификации. Лечение и прогноз при плоскоклеточном раке шейки матки основываются на результатах гистологии. При этом также учитывается степень распространенности процесса, для этого назначается ряд уточняющих обследований: УЗИ, томография, цистоскопия, ректороманоскопия, урография, остеосцинтиграфия и др. В нашей клинике пациентам доступны все современные методы диагностики, в том числе молекулярно-биологические и иммуноцитохимические методики.
Лечение
Выбор тактики лечения я подбираю, учитывая результаты диагностики. При внутриэпителиальном раке проводится конусовидная электроэксцизия шейки матки. При этом удаляется вся патологически измененная ткань в пределах здоровой ткани. Затем проводится выскабливание слизистой оставшейся части эндоцервикса. Выскабливание полости матки проводится по показаниям. Весь удаленный материал отправляется на гистологическое исследование. Операция считается радикальной, если в краях резекции и в соскобе, взятом из оставшейся части цервикального канала, при гистолоическом исследовании не будут обнаружены клетки опухоли.
При имеющихся у женщины сопутствующих заболеваниях органов репродуктивной системы и отсутствии репродуктивных планов рекомендовано проведение экстрафасциальной экстирпация матки I типа, при которой шейка матки удаляется по краю влагалища, шеечная фасция не отделяется от шейки и удаляется вместе с ней.
При глубине инвазии 3-5 мм рекомендована расширенная экстирпация матки II типа, при которой удаляются медиальные половины кардинальных и крестцово-маточных связок. Но при желании сохранить функцию репродукции редко, но возможно проведение широкой конизации с тазовой лимфаденэктомией. Также возможно проведение расширенной трахелэктомии — в этом случае удалению подлежит шейка матки, верхняя треть влагалища, тазовые лимфоузлы, а между маткой и влагалищем накладывается анастомоз.
При глубине инвазии опухоли более 5 мм (стадия 1В), если размеры опухоли не превышают 4 см (IIA-стадия плоскоклеточного рака шейки матки) проводится операция Вертгейма-Мейгса — экстрафасциальная экстирпация III типа, в ходе которой удалению подлежит матка с придатками, верхняя часть влагалища, тазовые лимфоузлы и кардинальные и крестцово-маточные связки от стенок таза. При метастазировании в тазовые лимфоузлы рекомендована поясничная лимфаденэктомия.
На более поздних стадиях плоскоклеточного рака шейки матки возможно проведение операции по удалению тазовых или поясничных узлов на первом этапе с последующим проведением химиолучевой терапии. В ряде случаев альтернативой химиолучевой терапии является экзентерация малого таза. Подобный подход также рекомендован при наличии свищей, при вовлечении в процесс рядом расположенных органов, но при отсутствии поражения метастазами стенок таза, брюшины, отдаленных органов.
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Мой подход к лечению
В зависимости от стадии плоскоклеточного рака шейки матки лечение может быть как хирургическим, так и с использованием химиотерапии в сочетании с лучевой терапией. Если существуют показания к оперативному лечению, то я всегда отдаю предпочтение операции, позволяющей радикально удалить первичную опухоль. У пациенток, заинтересованных в сохранении функции репродукции, я стараюсь использовать органосохраняющие методики, если это возможно. При необходимости проведения лучевой терапии женщинам репродуктивного возраста может быть проведена транспозиция яичников.
При выполнении оперативного вмешательства я использую, как правило, лапароскопический доступ. Использование лапароскопии имеет целый ряд преимуществ:
- короткий период госпитализации;
- активизация больной возможна уже в первый день после операции;
- восстановление занимает около 2-4 недель.
Лапароскопическая операция, выполняемая с помощью эндоскопического оборудования последнего поколения, безопасна. Все манипуляции выполняются под контролем зрения, к тому же изображение зоны вмешательства, выводимое на монитор, проводится с увеличением в несколько раз, что повышает безопасность. Поэтому риск повреждения важнейших для организма структур или развития кровотечения в ходе оперативного вмешательства практически исключен.
Для максимального и бережного удаления окружающей органы клетчатки с лимфоузлами и сосудами я использую аппарат Thunderbeat (Olympus, Япония), сочетающий ультразвуковую и биполярную энергии, поэтому манипуляции проводятся при сухом операционном поле. Весь биологический материал удаляется из зоны вмешательства, предварительно помещенный в специальный контейнер, что исключает распространение опухолевых клеток на здоровые ткани. Существует множество приемов, используемых мной при проведении хирургического вмешательства, благодаря которым операция выполняется быстро и безопасно.
При необходимости проведения комбинированного лечения в нашей клинике также используется химиотерапия. В зависимости от целей она может быть неоадъювантной – назначаемой до операции для уменьшения размера опухоли, — или адъювантной – служащей для уничтожения оставшихся после операции опухолевых клеток и предотвращения рецидива заболевания. Химиотерапия в сочетании с лучевой терапией также может быть назначена в качестве самостоятельного метода лечения.
На какой прогноз можно рассчитывать?
Существующие сегодня методы лечения позволяют добиться полного излечения, если обратиться к врачу на ранней стадии заболевания. Учитывая бессимптомность на ранних стадиях, своевременно обнаружить плоскоклеточный рак шейки матки можно во время профилактического осмотра, который следует проходить ежегодно.
- В случае обнаружения заболевания на первой стадии и немедленным началом лечения 95% пациенток имеют все шансы для полного выздоровления.
- Если к лечению приступить на второй стадии, то выживаемость составляет 55-65%.
- У пациенток, начавших лечение при диагностике 3 стадии, прогноз не столь оптимистичен — не более 35%.
- На 4 стадии лечение только паллиативное, направленное на уменьшение симптомов заболевания и облегчение состояния женщины, шанс прожить пять лет имеют не более 15% пациенток.
К лечению каждой пациентки я подхожу строго индивидуально, тактика подбирается после полноценного обследования, при этом учитываются различные нюансы, в том числе пожелания женщины, касающиеся метода лечения, и планы в дальнейшем иметь детей у пациенток репродуктивного возраста. При выборе тактики лечения к обсуждению также привлекаются химиотерапевт и радиолог.
Среди моих специализаций, кроме хирургии, также гинекология и онкология. Лечением пациенток с онкологическими заболеваниями половой сферы я занимаюсь на протяжении более чем 30 лет. Мной лично проведено более 400 операций по поводу рака шейки матки. Всем прооперированным мной женщинам удалось не только вернуться к привычному образу жизни, часть из них смогла в дальнейшем родить здорового ребенка.
Если вам поставили онкологический диагно, и вам нужно второе мнение специалиста, или если у вас появились признаки неблагополучия, обращайтесь ко мне, и мы вместе обсудим дальнейший план действий. Ведь рак сегодня — вполне излечимое заболевание, если лечение будет начато своевременно.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/cervical-squamous-cell-carcinoma
Источник https://clinic-a-plus.ru/articles/ginekologiya/16131-prognoz-pri-ploskokletochnom-neorogovevayuschem-rake-shejki-matki.html
Источник https://www.puchkovk.ru/ginekologiya/rak-sheyki-matki/ploskokletochnyy-rak-sheyki-matki/