Ложные суставы. Клинические рекомендации.
Остеосинтез — хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений.
Остеосинтез чрескостный – остеосинтез, с помощью жестко соединенных между собой металлических спиц или гвоздей, проведенных через отломки костей перпендикулярно к их оси и фиксированных с помощью специальных аппаратов или приспособлений (дуг).
Монолокальный компрессионный остеосинтез – создание с помощью аппарата внешней фиксации управляемой компрессии или дистракции в проблемной зоне (зоне интереса).
Билокальный компрессионно-дистракционный остеосинтез (БДКО) – остеотомия отломка и транспорт кости (дозированное, управляемое перемещение сформированного фрагмента).
1. Краткая информация
1.1 Определение
Ложный сустав (ЛС) – патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах.
Проблема восстановительного лечения больных с дефектами длинных трубчатых костей различного генеза до настоящего времени остается актуальной, так как трудности реабилитации связаны с наличием сопутствующих анатомо-функциональных нарушений конечности в виде недостаточности регионарного кровообращения, обширных рубцов мягких тканей, стойких контрактур суставов, деформаций и выраженного анатомического укорочения костного сегмента [1, 2].
В силу данных обстоятельств, неудачи при лечении дефектов с применением традиционной костной пластики раздельно или в комбинации составляют от 2,6 % до 53 %, а при врожденных дефектах – до 60%, что в 11,6%-92% случаев приводит к инвалидности [3, 4, 5, 6, 7, 8].
Метод чрескостного остеосинтеза, основываясь на открытых Илизаровым общебиологических закономерностях репаративной регенерации кости (эффект Илизарова) позволяет управлять репаративными процессами тканей [9, 10, 11, 12]. На этой основе были предложены высокоэффективные приемы малоинвазивной реконструкции длинных трубчатых костей в процессе замещения дефектов различного генеза.
1.2 Этиология и патогенез
Посттравматические (приобретенные) ЛС развиваются после 2-3% переломов, чаще всего образуются на большеберцовой, лучевой и локтевой кости, реже – на плечевой и бедренной.
1.3 Эпидемиология
В Российской Федерации в структуре причин первичной инвалидности последствия травм опорно-двигательной системы, такие как ЛС и неправильно сросшиеся переломы костей, занимают третье место. По статистике, псевдоартроз возникает в качестве осложнения в 5–15% случаев переломов длинных трубчатых костей.
1.4 Кодирование по МКБ
M 84.1 — Несрастание перелома [псевдоартроз]
M 84.2 — Замедленное сращение перелома
1.5. Классификация
фиброзные ложные суставы без потери костного вещества;
ложные суставы с костным дефектом (потерей костного вещества).
По типу формирования:
2. Диагностика
2.1 Жалобы и анамнез
Симптомы ложного сустава. Приобретенный ЛС возникает на месте перелома, сопровождается более или менее выраженной подвижностью кости в необычном месте. Если ЛС образуется на одной из двух костей сегмента конечности (например, на лучевой кости при сохранении целостности локтевой), симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка (например, опора на ЛС нижней конечности) обычно сопровождается болью.
2.2 Физикальное обследование
Клинический метод диагностики
Рекомендовано на этапе постановки диагноза оценить жалобы пациента, изучить общий ортопедический статус для выявления сопутствующих нарушений, измерить длину, окружность пораженной и контралатеральной конечностей, амплитуду активных и пассивных движений в суставах, определить величину деформации в градусах, состояние мягких тканей сегмента, наличие рубцов [13].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Комментарии: Ортопедический осмотр включает:
Осмотр пораженного сегмента – при осмотре возможно выявить гиперемию, отёк, мышечную атрофию, наличие ран, свищей, трофических язв, деформацию, укорочение сегмента.
Пальпация сегмента — при пальпации можно выявить очаги флюктуации, размягчения и уплотнения мягких тканей, их болезненность, патологическую подвижность.
Измерение сегмента – выявляются отёк, мышечная атрофия, укорочение или удлинение сегмент.
Измерение объема движений в смежных суставах – выявляется наличие патологии суставов.
Визуальный осмотр позволяет предварительно определить вид повреждения кости и прилежащих мягких тканей, локализацию гнойных затеков, наличие трофических язв, степень их распространения. А так же определить наличие сосудистой патологии, укорочения, деформации, контрактуры, псевдоартроза.
После сбора анамнеза и визуального осмотра составляется план детального обследования больного.
2.3 Лабораторная диагностика
Лабораторные методы исследования: клинические, биохимические и коагуологические анализы крови, анализы мочи, исследование иммунного статуса, ЭКГ – дают оценку функции жизненно важных органов и систем, определяют фазу воспалительного процесса, степень интоксикации.
Рекомендовано на этапе постановки диагноза провести общий анализ крови с исследованием лейкоцитарной формулы, общий анализ мочи, биохимический анализ крови: общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), исследование электролитов крови (натрий, калий, хлор), общий анализ мочи [14].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b)
2.4 Инструментальная диагностика
Рекомендовано рентгенография в стандартных проекциях (прямая и боковая). При необходимости для выявления истинного угла деформации сегмента рентгенологическое исследование дополнительно выполняется в косых проекциях (угол ротации в пределах 30°-40°). На этапе постановки диагноза рекомендовано проведение рентгенологического исследования пораженного сегмента минимум в двух проекциях для выявления очагов склероза, полостей, деструктивных изменений в кости, деформаций, анкилозов, наличия инородных тел, дефектов костной ткани и патологических костных образований, свободных костных секвестров [15].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Для уточнения локализации и распространенности патологического процесса, а также для изучения структуры кости и окружающих её мягких тканей используются компьютерная томография и МРТ.
Рекомендована компьютерная томография (КТ) пораженного сегмента для уточнения локализации и размеров костных полостей, секвестров, наличие или отсутствие сращения костных отломков [16; 17].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Рекомендуется проведение магнитно-резонансная томография (МРТ) пораженного сегмента в нативном режиме для оценки состояния мягких тканей окружающих зону псевдоартроза [18].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Рекомендовано УЗИ конечностей. УЗИ конечностей позволяет оценить состояние сосудистого русла. [19].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
2.5 Иная диагностика
Рекомендовано обследование на этапе контроля эффективности лечения:
— выполнение ортопедического осмотра [13];
— выполнение общего анализа крови с подсчетом лейкоцитарной формулы, биохимического анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ), коагулограммы, общего анализа мочи [14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
При подозрении на рецидив заболевания рекомендовано повторить комплекс диагностических мероприятий [13;14].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
3. Лечение
3.1 Консервативное лечение
Консервативное лечение неэффективно.
3.2 Хирургическое лечение
Рекомендовано при лечении больных с дефектами длинных трубчатых костей с анатомическим укорочением поврежденного сегмента или без него [11].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Остеосинтез осуществляется в плановом порядке.
Противопоказания к использованию остеосинтеза:
Острые инфекционные заболевания;
Хронические компенсированные заболевания в фазе обострения.
Хронические декомпенсированные заболевания внутренних органов.
Дерматологические заболевания с изменением кожных покровов на поврежденном сегменте (мокнущие дерматиты, нейродермиты, экзема и так далее).
Степень потенциального риска применения остеосинтеза:
класс 3 – высокая степень риска (прямое (хирургическое) воздействие на органы и ткани организма).
Описание
Предоперационная подготовка. Предоперационная подготовка включает в себя комплекс мероприятий, принятых в ортопедической практике, и состоит из клинических, лабораторных и рентгенологических исследований.
Техническое исполнение. Жесткость фиксации в модуле «аппарат-кость», а, следовательно, и возможность управления положением отломков в процессе замещения дефектов кости зависит от диаметра кольца аппарата, от расстояния от кости до кольца, степени натяжения, диаметра спиц, их количества и взаимного расположения. Поэтому при подборе аппарата следует особое внимание уделить диаметру колец и дуг аппарата. Оптимальным диметр кольца считается, когда расстояние от поверхности кожи до внутренней окружности опоры колеблется от 2 до 2,5 см. При этом необходимо учитывать появление гофрирования мягких тканей в процессе компрессии отломков в месте их контакта.
В зависимости от анатомо-функциональных нарушений для лечения дефектов и несращений костей используют два метода чрескостного остеосинтеза по Илизарову:
Монолокальный компрессионный остеосинтез пораженного сегмента (МКО). Данный метод показан при дефектах и несращениях кости без анатомического укорочения сегмента.
Билокальный компрессионно-дистракционный остеосинтез пораженного сегмента (БДКО). Данный метод показан при дефектах и несращениях кости с анатомическим укорочением сегмента более 3 см.
Монолокальный компрессионный остеосинтез сегмента
После подбора аппарата его детали размещают в металлической кассете и стерилизуют в сухожаровом шкафу в течение 90 минут при температуре 180 °С.
В операционной после выполнения анестезии пациента укладывают на ортопедическом столе на спину. Операционное поле обрабатывают раствором антисептика и обкладывают стерильными простынями. Остеосинтез осуществляют следующим образом. Через проксимальный и дистальный метафизы кости перекрестно проводят по 2-3 спицы в плоскости поперечного сечения отломков (рис. 1). При операциях на голени или предплечье проводят по одной спице через обе кости, фиксируя их в дистальной и проксимальной опорах. Вблизи ложного сустава или несращения выше и ниже проводят по две спицы с упорной площадкой с противоположных сторон. Спицы фиксируют в четырех кольцевых опорах, установленных с учетом деформации. На уровне ложного сустава между спицами, выполняют остеотомию парной кости. Имеющуюся деформацию исправляют одномоментно на операционном столе (угол не более 20 ° ) или дозировано (угол более 20 ° ), начиная с 2 дня после операции за счет дистракции по шарнирным узлам между средними опорами, темпом 0,25 мм 3-4 раза в сутки до нормокоррекции оси сегмента. После восстановления оси сегмента выполняют поддерживающую компрессию по резьбовым стержням на стыке концов отломков по 1 мм 1 раз 7-10 дней до демонтажа аппарата.
При низком уровне дефекта и деформации для повышения стабильности опоры и «управляемости» аппарата во время коррекции оси дополнительно устанавливают опору на нижележащем сегменте. Для этого проводят две спицы с углом перекреста по наружной и внутренней поверхности в 70-80 ° и одну спицу ниже перекреста (на 1,5-2 см), фиксируют в натянутом состоянии в кольце и соединяют с основным аппаратом шарнирными устройствами или резьбовыми стержнями.
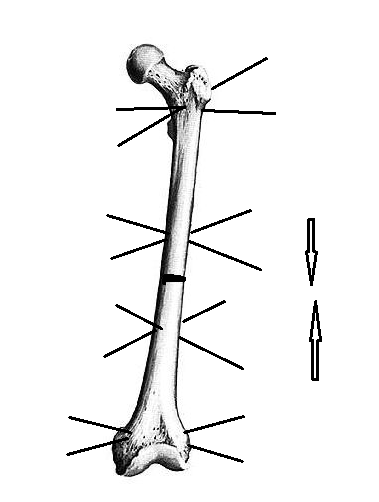
Рис. 1. Схема выполнения МКО
Билокальный компрессионно-дистракционный остеосинтез пораженного сегмента
В операционной после выполнения анестезии пациента укладывают на ортопедическом столе на спину. Операционное поле обрабатывают раствором антисептика и обкладывают стерильными простынями. Остеосинтез осуществляют следующим образом. Через проксимальный и дистальный метафизы кости перекрестно проводят по 2-3 спицы в плоскости поперечного сечения отломков (рис. 2). При операциях на голени или предплечье проводят по одной спице через обе кости, фиксируя их в дистальной и проксимальной опорах. Вблизи ложного сустава или несращения выше и ниже проводят по две спицы с упорной площадкой с противоположных сторон. Спицы фиксируют в четырех кольцевых опорах, установленных с учетом деформации. Удлинение осуществляют, как правило, за счет наиболее длинного отломка. Для этого производят остеотомию отломка в метадиафизарной области. При наличии целой парной кости так же выполняют ее остеотомию на данном уровне.
Дистракцию для удлинения в области остеотомии начинают на 5-6 сутки после операции по 0,25 мм ? 4 раза в день. Поддерживающую компрессию по резьбовым стержням в зоне псевдоартроза или несращения выполняют по 1 мм 1раз 7-10 дней до демонтажа аппарата.
Аппарат демонтируют основываясь на клинико-рентгенологических данных (отсутствие боли в оперированной конечности, патологической подвижности при нагрузке и «расконтрогаенном» аппарате Илизарова, наличии непрерывной корковой пластинки в зоне удлинения, псевдоартроза или несращения). После демонтажа аппарата повторно выполняют рентгенологическое исследование. Рекомендуют постепенно возрастающую нагрузку, ЛФК смежных суставов в щадящем режиме.
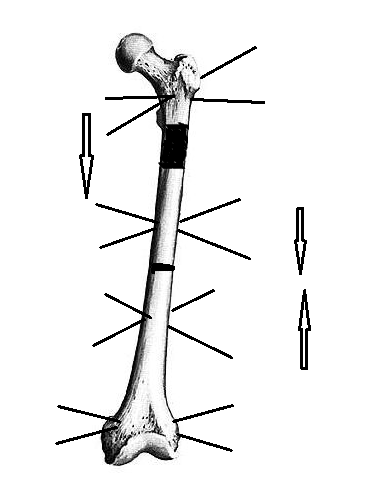
Рис. 2. Схема выполнения БКДО
Возможные осложнения и способы их устранения
По характеру возникновения осложнения можно разделить на четыре группы:
Технические (связанные с нарушением техники выполнения метода и последующего ведения больного).
Лечебные (инфекционные, нейрососудистые).
Организационные (связанные с неподготовленностью мед персонала).
Ошибки, связанные с несоблюдением техники выполнения метода (технические) могут привести к нейропатии нервов (при несоблюдении темпа дистракции). В таких случаях дистракция временно прекращается, проводят курс консервативной восстановительной терапии (витамины группы В, прозерин, электростимуляция). При повреждении магистральных сосудов во время остеотомии необходимо проконсультироваться с ангиохирургом.
Профилактикой указанных осложнений является точное соблюдение приемов выполнения остеотомии и создание условий для предупреждения возможного повреждения сосудов и нервов, находящихся в непосредственной близости от зоны остеотомии или проведения спиц.
Наиболее грозным лечебным осложнением является возникновение спицевого остеомиелита в процессе остеосинтеза, в случаях несоблюдения скоростного режима проведения спиц через склерозированные участки кости, без применения специальной копьевидной заточки наконечника спицы.
Воспаление мягких тканей вокруг спиц возникает при несоблюдении принципов асептики и антисептики и нарушении технологии проведения спиц. Лечение воспаления мягких тканей заключается в ежедневных перевязках с использованием Гидроксиметилхиноксалиндиоксида, мази на основе Диоксометилтетрагидропиримидина + Хлорамфеникола, антибиотиков широкого спектра действия. Спицы удаляются через три дня при отсутствии эффекта от проводимой терапии. Своевременное удаление спицы на фоне антибактериальной терапии предупреждает развитие спицевого остеомиелита.
Предложенные методики и тактические приемы лечения данного заболевания позволяют повысить эффективность оказания специализированной медицинской помощи больным с дефектами и несращениями кости, особенно при тяжелых, рецидивирующих формах заболевания и рубцовых изменениях окружающих мягких тканей. Применение методик позволяет устранить имеющиеся деформации, восстановить целостность кости и анатомическую длину, в более короткие сроки достигнуть консолидации, костной регенерации за один этап оперативного лечения.
3.3. Иное лечение
В период фиксации в аппарате рекомендовано санаторно-курортное лечение. При наличии показаний – психологическая помощь [19].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
4. Реабилитация
Рекомендовано реабилитацию начинать непосредственно в стационаре в раннем послеоперационном периоде. На 3-5 сутки после операции (при стихании послеоперационного болевого синдрома) пациентам целесообразно посещать групповые и индивидуальные занятия лечебной физической культурой с методистами с целью предотвращения развития контрактур суставов пораженного сегмента, ранней активизации [11; 19].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Основными принципами восстановительного лечения являются преемственность и комплексность. В этом комплексе важную роль играет санаторно-курортное лечение. Санаторное лечение заключается в том, что дети вначале получают по 6-7 водных ванн по 10-15 минут, затем грязевые аппликации с температурой до 38-40 °С. в течение 10-15 мин. Грязелечение в сочетании с лечебной физкультурой особенно эффективны при таких последствиях остеомиелита, как контрактура суставов и мышц. Эти процедуры усиливают регенеративные процессы в костной и параоссальных тканях, предупреждают мышечную атрофию и способствуют восстановлению функции пораженного органа.
Для больных, перенесших стационарное лечение, особое значение приобретают методы физической, психологической и социальной реабилитации, имеющих своей целью возвращение больного к привычному образу жизни и профессиональной деятельности.
5. Профилактика и диспансерное наблюдение
- Рекомендована своевременная диагностика и лечение пациентов с псевдоартрозами. Профилактика несращений и ложных суставов костей заключается в устранении факторов, приводящих к их развитию. Профилактика ЛС во многом зависит от рационального лечения травматических повреждений костей [20; 21].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Признавая важность всех перечисленных лечебных мероприятий, необходимо подчеркнуть, что важнейшим моментом в профилактике развития ЛС остаются максимально ранняя диагностика и рано начатое лечение переломов костей.
Росту количества случаев несращения и развития ЛС способствуют:
• расширение показаний к оперативным вмешательствам в лечении больных с переломами с использованием различного рода металлоконструкций;
• выполнение операций пациентам со сниженной резистентностью;
• увеличение объёма и длительности операций;
• снижение сроков стационарного лечения.
6. Дополнительная информация, влияющая на течение и исход заболевания
При любых способах лечения ЛС костей чаще всего встречаются следующие осложнения: нагноение послеоперационной раны, развитие хронического остеомиелита, рецидив ЛС, повреждение сосудов и нервов [11; 19]. Причины этих осложнений:
1. Нестабильность фиксации костных отломков.
2. Несоблюдение правил асептики и антисептики во время операции и после нее.
3. Большая травматизация кости и окружающих мягких тканей во время выполнения оперативного вмешательства.
- Для профилактики указанных осложнений рекомендовано топографо-анатомические особенности пораженного сегмента его морбидные изменения, корректно подбирать размер фиксатора, придерживаться рекомендованных способов проведения чрескостных элементов. Соблюдение правил асептики и антисептики должно быть обязательным и неуклонным на всех этапах операции и после неё [20; 21].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2a)
Комментарии: Наиболее часто встречающимся осложнением при лечении больных методом чрескостного остеосинтеза является прорезывание спицами мягких тканей, особенно в случаях использования методик билокального остеосинтеза и при устранении значительных по объему дефектов. Причиной данного осложнения, наряду с погрешностями в технике проведения спиц, служит наличие рубцово-измененных тканей, как следствие предшествующей тяжелой травмы и многократных оперативных вмешательств.
Традиционным осложнением является воспаление мягких тканей вокруг спиц. Причинами его являются технические ошибки проведения спиц, а также не соблюдение правил асептики и антисептики. В этих условиях, наряду с точным соблюдением методики проведения фиксирующих спиц, их натяжения и жесткого крепления на внешних опорах аппарата, наиболее эффективными мерами по предупреждению и купированию данного осложнения является строгое соблюдение санитарно-эпидемиологического режима, правил личной гигиены пациентов.
Причиной нагноения послеоперационной раны так же служит осуществление (нередко вынужденное) оперативного доступа через плохо кровоснабжаемые рубцово-измененные мягкие ткани. Процесс заживления таких тканей характеризуется длительностью и вялым течением регенерации на фоне предрасположенности к инфицированию. Для предупреждения данного осложнения необходимо атравматичное выполнение оперативного доступа и последующего ушивания раны с максимально щадящим отношением к повреждаемым тканям, тщательный гемостаз, рациональное дренирование.
Специфическими, при использовании методик управляемого чрескостного остеосинтеза, являются такие осложнения как: смещение костных отломков, сдавливание мягких тканей опорами аппарата, замедленная регенерация кости. Как правило, они обусловлены ошибками при выполнении конкретных технических приемов остеосинтеза: фиксации отломков, монтаж аппарата, нарушение темпа и ритма дистракции. При их возникновении следует осуществить перемонтаж аппарата с перепроведением спиц, нормализовать темп тракционных усилий, приведя его в соответствии с регенераторными возможностями организма конкретного больного.
В целом, можно констатировать, что встречающиеся в процессе лечения больных с несращениями и ЛС костей методом управляемого чрескостного остеосинтеза осложнения лечебного процесса, являются типичными для данного метода и устранимы непосредственно в ходе его выполнения. Точное соблюдение техники остеосинтеза создает оптимальное условие для их предупреждения и, тем самым, положительно сказывается на анатомо-функциональных результатах лечения. При этом выполнение комплекса клинико-лабораторных исследований позволяет контролировать ход лечебного процесса, своевременно осуществлять его необходимую коррекцию, добиваясь полного решения лечебной задачи.
Ложный сустав или псевдоартроз: симптомы, причины, лечение?
Травматологи настаивают: лечение переломов и травм должно проходить постепенно. Если гипс снять слишком рано, несросшиеся концы кости могут образовывать ложный сустав . Он доставляет массу неприятностей, вызывает боль, неправильное распределение нагрузки на опорно-двигательный аппарат и портит эстетику.
Может ли срастись ложный сустав? Обычно с таким вопросом обращаются пациенты в Ладистен , которые столкнулись с проблемой псевдоартроза.
Что такое ложный сустав?

Ложный сустав или псевдоартроз – это патология врожденного и приобретенного характера, при которой нарушается непрерывность трубчатой кости, возникает подвижность в несвойственных ей отделах.
Патология может локализоваться в разных местах. Ложный сустав голеностопа , как правило, носит врожденную природу. Остальные «дополнительные суставы» формируются после травмы.
Ложный сустав (МКБ-10) обозначается кодом:
- М84.0 (Плохое сращивание перелома);
- М84.1 (псевдоартроз);
- М84.2 (Замедленное сращение перелома).
Патология образуется не сразу. Чтобы кости срослись неправильно, должен пройти определенный срок. Food and Drug Administration (FDA) описывает диагноз «несрастание», если после перелома прошло не менее 9 месяцев и на рентгене за последние 3 месяца не видно динамики образования костной мозоли¹.
Причины возникновения патологии ложного сустава
Врожденный ложный сустав формируется по таким причинам:
- интоксикация;
- рахит;
- опухоли;
- эндокринные нарушения.
Среди всех случаев псевдоартроза врожденные патологии занимают до 4%. Остальные 96% выпадают на долю приобретенных. Их основные причины:
- ошибки при операции на костях – неправильная фиксация, резекция обломков;
- неправильная краткосрочная реабилитация – раннее снятие аппарата фиксации, чрезмерная нагрузка в период восстановления;
- нагноение и инфекция.
В центре современной медицины и травмотологии Ладистен проводят тщательную диагностику и исправляют последствия хирургических ошибок.
Симптомы
— Болит ли ложный сустав? – часто интересуются пациенты, которые перенесли операцию после перелома и не чувствуют облегчения. Ответ очевиден: болит.
Но кроме боли, добавляются другие симптомы. Основные признаки неправильного сращивания трубчатых костей:
- конечность деформируется, ложное образование выпирает наружу. Оно похоже на шишку в месте перелома;
- деформированная область начинает двигаться, кость будто бы сгибается пополам;
- в результате псевдоартроза ног нарушается опорная способность. Человеку трудно «удержаться на ногах», ходить;
- снижается мышечная сила. Мышцы постепенно атрофируются и движение в нормальных суставах ограничивается;
- в конечности нарушается кровообращение, она может неметь.
Если вы заподозрили неладное после лечения травмы или перелома, обратитесь к врачу для своевременной диагностики. При раннем выявлении формирования ложного сустава, прогноз благоприятен.
Диагностика ложного сустава
Чтобы определить точно диагноз ложный сустав, клинические рекомендации называют рентген главным методом. Снимки нужно делать в прямой и боковой проекциях.
Основной признак: на рентгене отсутствует костная мозоль. Концы костных фрагментов сглажены и закруглены, полость на уровне костномозгового канала закрыта.
При диагностике используют классификацию 1976 года по Weber-Cech.
Классификация ложных суставов²:
- гипертрофический. Концы фрагментов кости утолщены;
- атрофический. Концы фрагментов имеют коническую форму;
- истинный. Конец отломков разной формы. Один выпуклый, другой – вогнутый.
Лечение ложного сустава
Когда возник ложный сустав, лечение без операции невозможно. Хирургическим путем порожденное место фиксирую заново для образования костной мозоли, окостенения³.
С этой целью проводят остеосинтез по Илизарову. Для операции используется аппарат внешней фиксации, который пациент носит около 6 месяцев.
Медицинский центр Ладистен проводит хирургические вмешательства малоинвазивным путем. Способ доказал свою эффективность 30-летней практикой. Новая применяемая конструкция – аппарат Веклича имеет патент.
Аппарат доктора Веклича – надежный прибор для сращивания кости, аппарат достаточно лёгкий и имеет улучшенную эргономику. Он не предусматривает использование травмоопасных спиц, тем самым снижая риск инфицирования и сроки реабилитации.

Профилактика: как предотвратить образование ложного сустава
Ранняя диагностика и лечение переломов – первый шаг профилактики.
К основным мерам профилактики относятся:
- проведение операций травмированных конечностей вместо гипса, если пациент имеет низкую резистентность;
- увеличение времени операции для нормальной фиксации фрагментов;
- избежание раннего снятия аппарата фиксации, гипса, спиц;
- избежание нагрузки на поврежденную конечность в течение полугода после операции.
При соблюдении рекомендаций врача, риск развития патологии снижается.
Источники
¹Velle D.L. Delayed union and nonunion of fractures / David La Velle // Campbelle’s Operative Orthopaedics. – 1999. – Vol. 3. – P. 2579-2583
²СКЕЛЕТНО-М’ЯЗОВА РАДІОЛОГІЯ Шармазанова Е.П., Моселиани Х. Харьковская медицинская академия последипломного образования, г. Харьков. РЕНТГЕНОДИАГНОСТИКА ЛОЖНОГО СУСТАВА ПРИ ПЕРЕЛОМАХ БОЛЬШЕБЕРЦОВОЙ КОСТИ. УДК 616.073.75-+616.718.55/.65
³МИНИСТЕРСТВО ОХРАНЫ ЗДОРОВЬЯ УКРАИНЫ. ХАРЬКОВСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ. БЕЛОСТОЦКИЙ АНТОН ИГОРЕВИЧ. КЛИНИКО-БИОМЕХАНИЧЕСКОЕ ОБОСНОВАНИЕ ВЫБОРА ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С НАРУШЕНИЯМИ КОНСОЛИДАЦИИ ПЕРЕЛОМОВ ДИСТАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ. 14.01.21 – травматология и ортопедия. Диссертация на соискание ученой степени кандидата медицинских наук.
Псевдоартроз
Псевдоартроз — дефект длинной трубчатой кости с нарушением ее целостности и патологической подвижности, в результате перенесенной травмы [1].
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Класс I — польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс III — имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
В – результаты одного рандомизировнного клинического исследования или крупных нерандомизированных исследований
С – Общее мнение экспертов и /или результаты небольших исследований, ретроспективных исследований, регистров.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
— биохимический анализ крови (печеночные пробы, мочевина, креатинин, белок и его фракции, остаточный азот, ПТИ, фибриноген, время и длительность кровотечения)
— компьютерная томография пораженного участка кости или сустава (показания: наличия сложных смещений отломков, внутрисуставные ложные суставы).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Анамнез: наличие травмы, несрастание в положенные сроки для конкретного сегмента, безуспешные консервативные и оперативные методы лечения.
— рентгенография в двух проекциях: нарушения целостности кости, смещение отломков по длине, ширине и под углом;
Лечение
Цель лечения: восстановление целостности кости, устранение болевого синдрома, восстановление объема движении в смежных суставах и опороспособности.
Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Медикаментозное лечение (таблица1)
Антибактериальная терапия
При воспалении послеоперационной раны и для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты. С этой целью применяются цефазолин или гентамицин при аллергии на b-лактамы или ванкомицин при выявлении/высоком риске наличия метициллин — резистентного золотистого стафилококка. Согласно рекомендациям Scottish Intercollegiate Guidelines и др. антибиотикопрофилактика при данном виде операций настоятельно рекомендована [3,4,5,6]. Изменение перечня антибиотиков для периоперационной профилактики должно проводиться с учетом микробиологического мониторинга в стационаре.
НПВС в целях послеоперационного обезболивания следует начинать за 30-60 мин до предполагаемого окончания операции внутривенно. Не показано внутримышечное введение НПВС для послеоперационного обезболивания из-за изменчивости концентраций препаратов в сыворотке крови и боли, вызванной инъекцией [6], исключением является кеторолак (возможно внутримышечное введение).
НПВС противопоказаны пациентам с язвенными поражениями и кровотечениями из желудочно-кишечного тракта в анамнезе. В данной ситуации препаратом выбора будет парацетамол, не оказывающий влияния на слизистую желудочно-кишечного тракта.
Таблица 1. Лекарственные средства, применяемые при повреждениях голеностопного сустава (за исключением анестезиологического сопровождения)
Источник https://medi.ru/klinicheskie-rekomendatsii/lozhnye-sustavy_14056/
Источник https://ladisten.com/blog/false-joint/
Источник https://diseases.medelement.com/disease/%D0%BF%D1%81%D0%B5%D0%B2%D0%B4%D0%BE%D0%B0%D1%80%D1%82%D1%80%D0%BE%D0%B7/14005