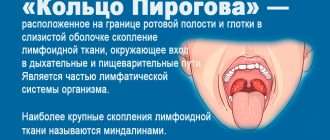
Острый тонзиллит

Редактор и медицинский эксперт – Арутюнян Мариам Арутюновна.
Когда болит горло, обычные действия, такие как прием пищи, разговор, становятся затруднительными, нарушается привычный ритм жизни, неприятные ощущения в области глотки «выбивают из колеи». Боль в горле — вторая по частоте, после ОРЗ, причина визита к врачу. Частой причиной болей в горле является острый тонзиллит. Что же это такое? Рассмотрим подробнее в этой статье.

Острый тонзиллит (или ангина) – преимущественно инфекционное воспаление небных миндалин с внезапным началом. Чаще всего этот недуг поражает молодых людей до 35 лет и детей. Диагноз острый тонзиллит весьма распространен, так как является симптомом многих заболеваний. Частые вспышки ангины фиксируются в весенний и осенний периоды. Путь заражения воздушно-капельный (при разговоре, чихании) или алиментарный (через грязные руки, зараженную пищу). Заразиться ангиной можно в условиях высокой влажности, при переохлаждении, при контакте с больным и в местах массового скопления людей (различные массовые мероприятия, торговые центры, концерты и др.). Так же на заболеваемость влияет состояние окружающей среды. Загрязнение атмосферного воздуха диоксидом азота, фенолом, аэрозолями, отрицательно влияет на течение болезни и заболеваемость в целом 2 . Небные миндалины важный элемент нашей иммунной системы, одни из первых встают на пути респираторных инфекций, обеспечивая местную и общую устойчивость организма.
Какие бывают формы острого тонзиллита? Разберем классификацию подробнее.
Виды ангин:
- банальные (вульгарные, типичные) ангины: бывают катаральные, фолликулярные, лакунарная, смешанная.
- атипичные ангины: герпетическая, ангина Симановскоего-Плаута- Венсана, флегмонозная, грибковая и смешанная формы.
- ангины при инфекционных заболеваниях (при скарлатине, дифтерии, у ВИЧ-инфицированных лиц и тд.)
- ангины при заболеваниях крови: моноцитарная, агранулоцитарная, ангина при лейкозах 1 .
Причины
Для эффективного лечения крайне важно поставить верный диагноз. Чтобы определить этиологический фактор, обратитесь к лечащему врачу. Каковы же причины острого тонзиллита? Самые распространенные виды микробов, вызывающие ангину — это стрептококки группы А и стафилококки. В классификации болезней МКБ 10 острое воспаление миндалин обозначается кодом J03.0- стрептококковый тонзиллит, J03.8 – острый тонзиллит, вызванный другими уточненными возбудителями, J03.9 – острый неуточненный тонзиллит 3 .
Среди прочих причин возникновения острого тонзиллита встречаются: другие бактерии, грибки, вирусы, простейшие, а в тяжелых случаях их ассоциации: грибково-бактериальные, вирусно-бактериальные. Прочие возбудители встречаются реже: например, анаэробные микроорганизмы, хламидии, микоплазмы, а также представители нормальной микрофлоры полости рта, которые при ослаблении иммунитета, могут вызвать острый бактериальный тонзиллит.
В патогенезе (путь развития болезни) острого тонзиллита так же играет роль состояние организма, его устойчивость к внешним факторам, наличие очагов хронической инфекции полости рта, затруднение носового дыхания (особенно часто у детей). «Запустить» процесс воспаления может так же недостаток витамина С, витаминов группы В, стресс, резкая смена климата.
Симптомы острого тонзиллита
Симптомы варьируются в зависимости от видов ангины. Рассмотрим клинические проявления самых частых видов тонзиллита:
- Катаральная ангина: Первый характерный ее симптом — это болезненные ощущения в горле. Так же в большинстве случаев возникает чувство инородного тела, боль при глотании, осиплость, в горле «першит», «саднит». Общее состояние остается удовлетворительным, однако отмечается головная боль, общее недомогание. При фарингоскопии (осмотр глотки) врач видит покраснение миндалин, они отечны, сосуды их инъецированы. Температурная реакция пациента не выражена (до 38 градусов) или остается нормальной. В общем анализе крови изменения не значительны (небольшой лейкоцитоз, СОЭ 15-20 мм/ч). Катаральный тонзиллит при должном лечении протекает легко и разрешается через 3–5 дней без осложнений.
- При фолликулярной ангине состояние больного средней тяжести, на слизистой оболочке миндалин можно увидеть светло-желтые пятнышки — небольшие гнойнички, отмечается характерный запах изо рта. Лихорадка при остром фолликулярном тонзиллите достигает фебрильных цифр (более 38 градусов). В крови значительные изменения (лейкоцитоз со сдвигом влево, выраженное увеличение СОЭ, повышаются показатели острофазных белков). Интоксикация организма нарастает (интенсивная головная боль, миалгии, артралгии). Становится сильнее боль в горле, может «отдавать» в ухо, шею. Местные лимфатические узлы болезненны, происходит их увеличение. У детей на фоне высокой температуры может появиться рвота, судороги. Это состояние опасно и требует скорейшей госпитализации.
- Лакунарная ангина – следующая стадия процесса. Симптомы похожи на таковые при фолликулярной ангине, но более выражены. При осмотре глотки в криптах (углублениях) миндалин виден налет желто-серого цвета, который не выходит за пределы небных дужек. Видны очаги некроза (отмерших тканей).
Полезно знать: У детей из-за анатомических особенностей организма, а именно: богатая кровеносными сосудами рыхлая клетчатка, воронкообразная форма гортани, симптомы тонзиллита может быстро развиться опасное осложнение. На фоне боли в горле, затруднении при глотании, нарастает отек и значительно сужается просвет гортани. Это неотложное состояние называется круп и требует немедленного медицинского вмешательства (трахеостомии).
Диагностика острого тонзиллита
Для уточнения диагноза и назначения лечения обратитесь к специалисту. Диагноз тонзиллита может поставить врач на основе анамнеза, жалоб, данных осмотра, клинической картины.

Из лабораторных исследований применяют бактериологические (обнаружение в биоматериалах из ротоглотки роста патогенной флоры, например, β-гемолитического стрептококка группы А) и серологические (определение в исследуемой сыворотке крови или в других средах антител к антигенам стрептококка) исследования.
В крови пациента так же будут изменения (лейкоцитоз, увеличение СОЭ, в более тяжелых случаях анемия, тромбоцитопения), в моче при поражении почек может выявляться белок, эритроциты.
Если есть налеты на миндалинах, следует исключить дифтерию, особенно у не привитых лиц. Налет при дифтерии характерный: он плотный, грязно-белый или желтый, появляется ко второму дню болезни. Пленка не растирается шпателем, для ее удаления требуются усилия, если опустить пленку в сосуд с жидкостью, она утонет.
Температура тела при дифтерии чаще субфебрильная (не больше 38 градусов), что не соответствует тяжести состояния, которое прогрессивно ухудшается. Появляется боль в мышцах, общая слабость, затруднение дыхания.
Диагноз так же подтверждается бактериологическим исследованием образцов, взятых с миндалин. Исследуемый материал помещают на питательную среду. Этим методом дифтерийные палочки можно выявить в 80% случаях.
Дифференциальную диагностику острого тонзиллита проводят с целью проведения этиотропной терапии (воздействие на причину болезни). При скарлатине и кори тонзиллит будет сопровождаться появлением сыпи, так же характерен эпидемиологический анамнез, в основном болеют дети. При инфекционном мононуклеозе отличительной особенностью будут изменения в анализе крови: а именно наличие атипичных мононуклеаров, при агранулоцитарной ангине — снижение лейкоцитов и гранулоцитов в крови, а при лейкозе – наличие бластных клеток.
Лечение острого тонзиллита
Зависит от тяжести состояния пациента и стадии развития заболевания. Госпитализация необходима в случаях нарушения работы других органов и систем (боли в пояснице, изменения в моче, аритмия, сердечная недостаточность, подозрение на наличие порока сердца), при среднетяжелом и тяжелом течении заболевания, если болеет ребенок, а так же социальные показания (закрытые коллективы, интернаты).
Клинические рекомендации по лечению острого тонзиллита у взрослых включают в себя методы немедикаментозного лечения: постельный режим, по возможности изоляция больного, щадящая диета, исключающая холодную, горячую, твердую пищу. Предпочтительна диета из растительных и молочных продуктов (каши, тушеные овощи). Необходимо обильное питье. Благоприятно влияет частое проветривание и увлажнение воздуха в помещении, где находится больной. На время лечения пациенту выделяется отдельная посуда и гигиенические принадлежности.
Местная терапия острого тонзиллита занимает особое место. В совокупности с другими препаратами она ускоряет выздоровление, облегчает неприятные ощущения в горле, применима при противопоказаниях к системной терапии 7 . Действенными могут быть методы орошения глотки различными растворами, например Гексорал ® спрей. Его действие основано на подавлении окислительного метаболизма микробов (антагонист тиамина). Препарат может бороться с многими бактериями и грибами, в частности с патогенного рода грибами Candida, так же Гексорал ® тормозит рост протея и синегнойной палочки. Кроме того, действующее вещество Гексэтидин оказывает обезболивающее действие на слизистую оболочку 4 . Важный метод местной терапии — полоскание миндалин антисептическими растворами (Гексорал ® , Хлоргексидин, настой ромашки и другие). Так же проверенными являются леденцы Гексорал ® табс экстра 5 , Гексорал ® табс классик 6 , в состав которых входят антимикробные компоненты, антисептики. Активные компоненты Гексорал ® табс разрушают стенки бактерий, борются с инфекцией, тем самым способствуют уменьшению боли в горле. Их следует держать во рту до полного растворения. Важно помнить о том, что после проведения местного лечения лучше не есть и не пить хотя бы 1 час.
Для уменьшения воспаления, боли, в целях снижения высокой температуры назначаются анальгетики, противовоспалительные и жаропонижающие препараты (ибупрофен, парацетамол и другие).
В тяжелых случаях медикаментозное лечение включает в себя системное применение антибиотиков. Помните, что самостоятельное назначение антибиотиков может быть опасным для здоровья.
Лечение ангины у ребенка в обязательном порядке должно проводиться под наблюдением врача! В особенности опасна для детей дифтерия.
Больные дифтерией должны быть госпитализированы в инфекционное отделение.
Осложнения острого тонзиллита
Заниматься самолечением не следует, так как при неадекватной терапии, при неправильном подборе дозы или без лечения нередко возникают осложнения. Например, переход острого процесса в хронический тонзиллит, развитие таких опасных состояний, как тонзиллогенные абсцессы (ограниченное скопление гноя в тканях) различных локализаций (паратонзиллярные, заглоточные), флегмоны и медиастинит — гнойное расплавление клетчатки загрудинного пространства. Это опасное состояние может сопровождаться развитием сепсиса, симптомами полиорганной недостаточности и требует лечения в отделении реанимации. Так же могут наблюдаться отсроченные осложнения в виде поражения органов и их систем. Излюбленная локализация В-гемолитического стрептококка группы А — это ткани сердца. Скопления бактерий оседают на клапанах, разрушая их. Это может привести к формированию порока сердца, что в свою очередь опасно развитием сердечной недостаточности. При частых ангинах поражаются почки, суставы. Кроме того, инфекция сама по себе может послужить пусковым фактором для развития аутоиммунных заболеваний. К счастью, при своевременном лечении и правильном применении лекарственных средств, осложнения достаточно редки.
Профилактика
Профилактировать заболевание сложно, так как встречаются стертые формы инфекции, ее носительство. В закрытых коллективах (детские сады, школы интернаты) вводится карантин. Рекомендуется избегать переохлаждений и контакта с больными ОРЗ, нахождения в условиях скученности людей. В период эпидемий (осенне-зимний) воздержаться от посещения массовых мероприятий, если это возможно 7 .
Так же проводится вакцинация против гриппа и пневмонии, общеукрепляющие мероприятия, методы закаливания. Лечение кариозных зубов, частое мытье рук так же важны как мера профилактики инфекционного тонзиллита.
В качестве профилактических мер против обострений фарингита и тонзиллита эффективны препараты, созданные из бактерий, в частности, из антигенов (лизаты), наиболее частых возбудителей инфекций носа, полости рта и глотки. Так же следует уделить внимание рациональной диете. Питание должно быть сбалансированным и полноценным.

Берегите свое здоровье и соблюдайте рекомендации Вашего доктора по лечению.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Агранулоцитарная ангина
Агранулоцитарная ангина – атипичная форма тонзиллита, обусловленная нарушением гранулоцитопоэза. Основные клинические проявления представлены пиретической лихорадкой, болью при глотании, язвенно-некротическими изменениями слизистой оболочки ротовой полости, повышенным слюноотделением, региональной лимфаденопатией. Диагностика включает в себя сбор анамнестических данных, визуальный осмотр, лабораторные исследования крови и пункцию костного мозга. Специфическое лечение требует переливания лейкоцитарной массы, проведения системной антибактериальной терапии, промывания ротовой полости растворами антисептиков.
МКБ-10
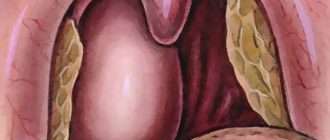
Общие сведения
Эпидемиологическая характеристика агранулоцитарной ангины тесно связана с основной причиной ее развития – агранулоцитозом. Поражение небных миндалин, спровоцированное врожденным дефицитом гранулоцитов, встречается редко, что обусловлено низкой распространенностью этой формы нарушения гранулоцитопоэза – 1:200000.
Только 10% от всех случаев агранулоцитарной ангины наблюдаются у детей и молодых людей. Ангина на фоне приобретенного агранулоцитоза чаще возникает у лиц старше 40 лет. Женщины болеют в 1,5-2 раза чаще мужчин. Большая часть случаев заболевания связана с неправильным использованием антибактериальных и цитостатических препаратов.

Причины
Данный вариант поражения небных миндалин не является самостоятельным заболеванием. Он представляет собой одно из проявлений клинико-гематологического синдрома, обусловленного угнетением кроветворной функции костного мозга. Приобретенный дефицит зернистых лейкоцитов вызывают две основные группы патогенных факторов:
- Миелотоксические. Оказывать прямое токсическое воздействие на миелоциты (клетки-предшественники гранулоцитов) костного мозга могут ионизирующее излучение, в том числе при лучевой терапии, определенные фармакологические средства (цитостатики, β-лактамые антибиотики) и химические вещества (бензол, мышьяк, ртуть, инсектициды).
- Аутоимунные. Сюда относятся инфекционные (малярия, инфекционный мононуклеоз, брюшной тиф, вирусный гепатит, ЦМВ-инфекция), аутоиммунные (аутоиммунный тиреоидит, системная красная волчанка, ревматоидный артрит) заболевания и медикаменты, которые действуют как гаптены (противомикробные препараты из группы сульфаниламидов, НПВС из группы пиразолона). В таких ситуациях угнетение гранулоцитопоэза обусловлено выработкой аутоантител.
Патогенез
Гранулоциты отвечают за иммунную реакцию в ответ на проникновение инфекционных агентов в организм человека. Агранулоцитоз проявляется снижением уровня зернистых лейкоцитов в периферической крови ниже 0,5×10 9 /л. На фоне иммунодефицита патогенная и условно-патогенная микрофлора, проникая в паренхиму небных миндалин, получает возможность бесконтрольного размножения и распространения в окружающие ткани. Патологоанатомически агранулоцитарная ангина проявляется эритематозно-эрозивными изменениями ротовой полости, которые быстро приобретают характер язвенно-некротических. При этом отсутствуют признаки лейкоцитарной инфильтрации и нагноения.
Симптомы агранулоцитарной ангины
Продромальный период составляет 1-2 дня. Ангина дебютирует резким ухудшением общего состояния, ознобом, повышением температуры тела до 40° С и выше. Следом возникает боль в горле, усиливающаяся при глотании. Небные миндалины становятся резко гиперемироваными и увеличиваются в размерах. На слизистой оболочке полости рта формируются множественные язвы и участки некроза. Их наибольшее количество локализируется в области небных миндалин, несколько меньше – на деснах и задней стенке глотки.
Некротизированные ткани быстро отторгаются, оставляя глубокие дефекты. Также повышается слюноотделение и появляется гнилостный запах изо рта. С дальнейшим развитием агранулоцитарной ангины состояние пациента остается стабильно тяжелым или ухудшается. Увеличиваются нижнечелюстные, подбородочные, переднешейные и заднешейные группы лимфатических узлов. Возникает умеренная гепатоспленомегалия. Температура тела может превышать 41° С.
Присоединяется боль в суставах различной локализации. Также возникает желтушность склер и десен, которая быстро распространяется на кожные покровы. У некоторых пациентов высокая температура и выраженная интоксикация вызывают спутанность сознания или бред. При отсутствии своевременного лечения быстро развиваются осложнения, которые приводят к летальному исходу.
Осложнения
Развитие осложнений при агранулоцитарной ангине обусловлено общим иммунодефицитом и генерализацией инфекции. Наиболее часто наблюдается распространение некротических процессов вглубь мягких тканей, на верхнюю и нижнюю челюсть, перфорация неба. Высока вероятность сепсиса с последующими инфекционно-токсическим шоком, перитонитом, медиастинитом и деструктивными изменениями в кишечнике, мочевом пузыре, печени, легких. При поражении всех трех ростков костного мозга (лейкоцитарного, эритроцитарного и тромбоцитарного) нарушение иммунитета сопровождается анемическим и геморрагическим синдромами.
Диагностика
Время на диагностику при агранулоцитарной ангине ограничено. Это связано с прогрессирующим ухудшением состояния больного и быстрым развитием опасных осложнений. Наибольшей диагностической ценностью для гематолога и ЛОР-врача при этом заболевании обладают:
- Анамнез. Правильно собранные анамнестические данные позволяют установить вероятную этиологию ангины (прием медикаментов, сопутствующие инфекционные заболевания, прохождение лучевой терапии и т. д.), поставить предварительный диагноз.
- Фарингоскопия. Непосредственный осмотр глотки и зева на начальных стадиях дает возможность обнаружить выраженную гиперемию слизистых оболочек и увеличение небных миндалин. Спустя некоторое время при повторном осмотре выявляется большое количество язв и участков некроза с распространением на заднюю стенку глотки, гортань и десны.
- Общий анализ крови. При агранулоцитарной ангине в крови определяются характерные патологические изменения: суммарное количество лейкоцитов меньше 1,0×109/л, нейтропения ниже 0,5×109/л, относительные лимфоцитоз и моноцитоз. При различных типах поражения костного мозга концентрация эритроцитов и тромбоцитов может варьировать.
- Исследование пунктата костного мозга. При агранулоцитозе наблюдается угнетение лейкоцитарного ростка костного мозга, что проявляется резким снижением или полным отсутствием миелоцитов. При аутоиммунном варианте агранулоцитоза определяются антинейтрофильные антитела. Активность тромбоцитарного и эритроцитарного ростков зависят от этиологических факторов.
Дифференциальная диагностика агранулоцитарной ангины проводится с ангиной Симановского-Плаута-Венсана, алейкемической формой острого лейкоза, дифтерией. При язвенно-пленочной ангине общее состояние больного остается удовлетворительным, температурная реакция часто отсутствует, а язвенно-некротические изменения возникают только на одной из небных миндалин.
Для дифтерии характерен выраженный отек шеи, отсутствие лимфаденопатии, наличие серой или бледно-белой пленки на миндалинах, которая плотно спаяна с подлежащими тканями. При микробиологическом исследовании мазка выявляется палочка Леффера. В общем анализе крови при двух вышеупомянутых патологиях определяется лейкоцитоз. Отличительной чертой алейкемической формы острого лейкоза является наличие большого количество бластных клеток в пунктате костного мозга.
Лечение агранулоцитарной ангины
Выявление патологии требует интенсивных терапевтических мер с целью нормализации лейкопоэза, устранения вторичной инфекции и влияния этиологических факторов. Терапия осуществляется специалистами в сфере гематологии и отоларингологии. Местное лечение заключается в регулярном полоскании ротовой полости антисептическими растворами и хирургическом удалении некротизированных участков слизистой оболочки под местной анестезией. Для системного воздействия прибегают к внутривенной инфузии следующих групп фармакологических средств:
- Стимуляторы лейкопоэза. Основный препарат, который используется в таких случаях – нуклеиновокислый натрий. Он стимулирует пролиферацию миелоцитов, увеличивая уровень нейтрофильных лейкоцитов в крови. При неэффективности подобной терапии показана трансплантация костного мозга.
- Препараты крови. Они позволяют восполнить дефицит форменных элементов крови. В большинстве случаев проводится инфузия лейкоцитарной массы. Дополнительно используют эритроцитарную и тромбоцитарную массу или свежезамороженную плазму.
- Антибиотики и противогрибковые препараты. Используются для борьбы с бактериальной и грибковой инфекцией, профилактики развития септических осложнений. Предпочтение отдается антибиотикам широкого спектра действия, не влияющим на гранулоцитопоэз.
- Донорские иммуноглобулины и антистафилококковая плазма. Эти препараты обеспечивают необходимый иммунный ответ при проникновении инфекционных возбудителей. Применяются при распространении инфекции и развитии сепсиса.
- Глюкокортикостероиды. Используются при аутоиммунном происхождении агранулоцитоза, так как способны угнетать выработку аутоантител. При выявлении большого количества циркулирующих иммунных комплексов показан плазмаферез.
Прогноз и профилактика
Прогноз при агранулоцитарной ангине тяжелый и напрямую зависит от современности и полноценности терапевтических мероприятий. Показатель смертности в зависимости от формы агранулоцитоза составляет от 5 до 25%. Большая часть летальных исходов связана с генерализацией инфекции и развитием тяжелых септических осложнений.
Специфических профилактических мер не существует. Неспецифическая профилактика заключается в предотвращении развития агранулоцитоза. Сюда относятся контроль доз и кратности приема назначенных медикаментов, ограничение контакта с токсическими веществами, своевременное лечение инфекционных заболеваний. При уже развившемся агранулоцитозе с целью предотвращения ангины показано регулярные полоскание ротовой полости антисептиками.
Ангина — симптомы и лечение
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Ангина (от латинского «angile» — давить, сжимать) — острое инфекционное заболевание, вызываемое только бета-гемолитическим стрептококком группы А, который поражает лимфоидный аппарат глотки. Клинически характеризуется синдромом общей инфекционной интоксикации, острым тонзиллитом и углочелюстным лимфаденитом.
Краткое содаржение статьи — в видео:
Этиология (причина ангины)
Таксономия возбудителя:
- Царство — бактерии
- Род — стрептококки
Впервые стрептококк был обнаружен Т. Бильротом в 1874 году.
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Летом ангина возникает реже, чем зимой, но протекает обычно тяжелее, так как люди не подозревают, что могут заболеть ангиной в такое тёплое время года, и реже обращаются к врачу сразу при появлении симптомов.
Факторы риска
Чаще всего ангиной заболевают:
- дети от 5 до 15 лет;
- родители ребёнка школьного возраста;
- взрослые, часто контактирующие с детьми.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
Повышение температуры, озноб и общая утомляемость
Первые признаки ангины — повышение температуры тела до 38-40°C, озноб, слабость и потливость. Лихорадка постоянного типа. ЧСС соответствует температуре тела. Кожа лица гиперемирована, глаза блестят.
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
Увеличение и покраснение миндалин. Миндалины отёчные, красного цвета («сочные»), что соответствует катаральному тонзиллиту. Обычно эту стадию заболевания не распознают (не успевают) и яркая визуализация наступает на вторые сутки заболевания, когда в ткани миндалин образуются фолликулы белого цвета, размерами 2-3 мм, возвышающиеся над поверхностью ткани миндалин — развивается фолликулярный тонзиллит.
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
Как выглядит горло при ангине:
![Фолликулярный тонзиллит [7]](https://probolezny.ru/media/bolezny/angina/follikulyarnyy-tonzillit-7_s.jpeg)
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
«Вирусные ангины» не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин «ангина» применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
- при подъёме температуры свыше 37,5 °C;
- сильной и мучительной боли в горле;
- выраженной интоксикации;
- болезненности углочелюстных лимфатических узлов.
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная — возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная — результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины.
По характеру воспаления миндалин:
- катаральная ангина — покраснение и отёк миндалин;
- фолликулярная ангина — фолликулы белого цвета в ткани миндалин;
- лакунарная ангина — гнойное отделяемое из лакун миндалин;
- некротическая ангина — некроз ткани миндалин;
- гнойно-некротическая ангина — некроз и гнойное расплавление ткани миндалин.
По локализации:
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы); (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
- ревматическая лихорадка (боли в суставах, поражение сердца, почек);
- инфекционно-токсический миокардит (чаще при первичной форме — перебои в работе сердца, боли, одышка);
- полиартрит (боли в различных группах суставов);
- гломерулонефрит (возникает на 8-9 дни болезни — боли в области поясницы, новая волна лихорадки, изменения в анализах мочи);
- холецистохолангит (выраженные боли в области правого подреберья, потемнение мочи, пожелтение кожи, тошнота, рвота). [1][2]
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
- зева (подострое начало заболевания, ломота и боли в мышцах отсутствуют или незначительны, при выраженности визуального воспалительного процесса миндалин незначительная боль в горле, синюшный характер гиперемии, налёт с миндалин снимается с трудом, тонет в воде);
- ангина Симановского — Плаута — Венсана — слабо выраженный синдром общей инфекционной интоксикации, поражения только одной миндалины в виде язвы блюдцеобразной формы, покрытой легко снимающимся жёлто-белым налётом, после удаления которого образуется дефект ткани без кровоточивости, нет углочелюстного лимфаденита;
- скарлатина — резко выраженный синдром общей инфекционной интоксикации, точечная сыпь, отсутствие ангины в анамнезе, вид «пылающего зева», бледный и чистый от сыпи носогубный треугольник; — постепенное начало заболевания, генерализованная лимфаденопатия, увеличение печени и селезёнки;
- ангинозная форма туляремии — выраженный синдром общей инфекционной интоксикации, бубоны, серовато-белый односторонний налёт, снимающийся с трудом;
- острый лейкоз и агранулоцитоз — некротический тонзиллит с выходом некроза за пределы миндалины, септическая лихорадка, увеличение печени и селезёнки;
- герпангина — папулы бело-серого цвета на слизистой оболочке ротоглотки до 4 мм, затем эрозии, часто в совокупности с другими проявлениями энтеровирусной инфекции;
- обострениехронического тонзиллита — хронический тонзиллит не является инфекционным процессом в прямом понимании, он обусловлен образованием спаек между лакунами и/или нёбными дужками, в результате чего образуются полости, где скапливаются микробы (УПФ, слущенный эпителий, остатки пищи и др.), из-за разложения которых возникает вялотекущий воспалительный процесс. При снижении защитных сил организма происходит активизация процесса и обострение, проявляющееся в повышенной чувствительности углочелюстных лимфатических узлов, увеличении миндалин в размере до различных величин, что не имеет явного значения в плане проявлений, при надавливании на миндалины происходит выделение казеозных масс. Начало при таких процессах постепенное, отсутствует явный синдром общей интоксикации. [2][3][5][6]
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
При применении антибактериальной терапии лихорадка и болевой синдром уменьшаются в течение 48-72 часов от момента начала приёма лекарств.
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- антисептические растворы — орошение ротоглотки и миндалин;
- полоскания горла;
- антигистаминные препараты;
- общеукрепляющие средства для повышения иммунитета;
- дезинтоксикационная парентеральная инфузионная терапия — при выраженном синдроме общей инфекционной интоксикации.
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Об успешном случае лечения острой гнойной ангины можно прочитать в клиническом случае.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин «стрептококковое носительство» — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
- не дышать и не кашлять на него;
- чаще мыть руки;
- пользоваться защитной маской, не забывать постоянно менять её;
- регулярно проветривать помещение.
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Источник https://www.hexoral.ru/enciklopediya-gorla/tonzillit/ostriy-neutochnenniy
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_lor/agranulocytic-angina
Источник https://probolezny.ru/angina/