Рахит
Рахит – заболевание быстрорастущего организма, характеризующееся нарушением минерального обмена и костеобразования. Рахит проявляется множественными изменениями со стороны опорно-двигательного аппарата (размягчением плоских костей черепа, уплощением затылка, деформацией грудной клетки, искривлением трубчатых костей и позвоночника, мышечной гипотонией и др.), нервной системы, внутренних органов. Диагноз устанавливается на основании выявления лабораторных и рентгенологических маркеров рахита. Специфическая терапия рахита предполагает назначение витамина D в комплексе с лечебными ваннами, массажем, гимнастикой, УФО.
Общие сведения
Рахит – полиэтиологическое заболевание обмена веществ, в основе которого лежит дисбаланс между потребностью детского организма в минеральных веществах (фосфоре, кальции и др.) и их транспортировкой и метаболизмом. Поскольку рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, в педиатрии его часто называют «болезнью растущего организма». У детей старшего возраста и взрослых для обозначения подобного состояния используют термины остеомаляция и остеопороз.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% — среди недоношенных. У большинства детей в 3-4-месяца имеются 2-3 нерезко выраженных признака рахита, в связи с чем некоторые педиатры предлагают рассматривать данное состояние как парафизиологическое, пограничное (аналогично диатезу — аномалиям конституции), которое самостоятельно ликвидируется по мере взросления организма.

Патогенез рахита
Определяющая роль в развитии рахита принадлежит экзо- или эндогенному дефициту витамина D: недостаточному образованию холекальциферола в коже, недостаточному поступлению витамина D с пищей и нарушению его метаболизма, что приводит к расстройству фосфорно-кальциевого обмена в печени, почках, кишечнике. Кроме этого, развитию рахита способствуют и другие метаболические нарушения – расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), активизация перекисного окисления липидов, поливитаминная недостаточность (дефицит витаминов А, В1, В5, В6, С, Е) и пр.
Основными физиологическими функциями витамина D (точнее – его активных метаболитов 25-гидроксихолекальциферола и 1,25-дигидроксихолекальциферола) в организме служат: усиление всасывания солей кальция (Ca) и фосфора (P) в кишечнике; препятствие выведению Ca и P с мочой за счет усиления их реабсорбции в канальцах почек; минерализация костной ткани; стимуляция образования эритроцитов и др. При гиповитаминозе D и рахите замедляются все вышеперечисленные процессы, что приводит к гипофосфатемии и гипокальциемии (пониженному содержанию P и Ca в крови).
Вследствие гипокальциемии по принципу обратной связи развивается вторичный гиперпаратиреоз. Увеличение продукции паратиреоидного гормона обусловливает выход Ca из костей и поддержание его достаточно высокого уровня в крови.
Изменение кислотно-щелочного равновесия в сторону ацидоза препятствует отложению соединений P и Сa в костях, что сопровождается нарушением обызвествления растущих костей, их размягчением и склонностью к деформации. Взамен полноценной костной ткани в зонах роста образуется остеоидная необызвествленная ткань, которая разрастается в виде утолщений, бугров и т. д.
Кроме минерального обмена, при рахите нарушаются и другие виды обмена (углеводный, белковый, жировой), развиваются расстройства функции нервной системы и внутренних органов.
Причины рахита
Развитие рахита в большей степени связано не с экзогенным дефицитом витамина D, а с его недостаточным эндогенным синтезом. Известно, что более 90% витамина D образуется в коже вследствие инсоляции (УФО) и лишь 10% поступает извне с пищей. Всего 10-минутное локальное облучение лица или кистей рук способно обеспечить синтез необходимого организму уровня витамина D. Поэтому рахит чаще встречается у детей, рожденных осенью и зимой, когда солнечная активность крайне низка. Кроме этого, рахит наиболее распространен среди детей, проживающих в регионах с холодным климатом, недостаточным уровнем естественной инсоляции, частыми туманами и облачностью, неблагополучной экологической обстановкой (смогом).
Между тем, гиповитаминоз D является ведущей, но не единственной причиной рахита. Дефицит солей кальция, фосфатов и других остеотропных микро- и макроэлементов, витаминов у детей раннего возраста может быть вызван множественными рахитогенными факторами. Поскольку наиболее усиленное поступление Ca и P к плоду отмечается на последних месяцах беременности, то к развитию рахита более склонны недоношенные дети.
К возникновению рахита предрасполагает повышенная физиологическая потребность в минеральных веществах в условиях интенсивного роста. Дефицит витаминов и минералов в организме ребенка может быть следствием неправильного рациона беременной или кормящей женщины, либо самого грудничка. Нарушению всасывания и транспортировки Ca и P способствует незрелость ферментных систем либо патология ЖКТ, печени, почек, щитовидной и паращитовидных желез (гастрит, дисбактериоз, синдром мальабсорбции, кишечные инфекции, гепатит, атрезия желчных путей, ХПН и др.).
К группе риска по развитию рахита относятся дети с неблагополучным перинатальным анамнезом. Неблагоприятными факторами со стороны матери служат гестозы беременных; гиподинамия в период беременности; оперативные, стимулированные или стремительные роды; возраст матери моложе 18 и старше 36 лет; экстрагенитальная патология.
Со стороны ребенка определенную роль в развитии рахита могут играть большая масса (более 4 кг) при рождении, чрезмерная прибавка в весе или гипотрофия; ранний перевод на искусственное либо смешанное вскармливание; ограничение двигательного режима ребенка (слишком тугое пеленание, отсутствие детского массажа и гимнастики, необходимость длительной иммобилизации при дисплазии тазобедренных суставов), прием некоторых лекарств (фенобарбитала, глюкокортикоидов, гепарина и др.). Доказана роль гендерных и наследственных факторов: так, к развитию рахита более предрасположены мальчики, дети со смуглой кожей, II (А) группой крови; реже рахит встречается среди детей с I (0) группой крови.
Классификация рахита
Этиологическая классификация предполагает выделение следующих форм рахита и рахитоподобных заболеваний:
- Витамин-D-дефицитногорахита (кальцийпенического, фосфоропенического варианта)
- Витамин-D-зависимого (псевдодефицитного) рахита при генетическом дефекте синтеза в почках 1,25-дигидроксихолекальциферола (тип 1) и при генетической резистентности рецепторов органов-мишеней к 1,25-дигидроксихолекальциферолу (тип 2).
- Витамин D-резистентного рахита (врожденного гипофосфатемического рахита, болезни Дебре-де-Тони-Фанкони, гипофосфатазии, ренального тубулярного ацидоза).
- Вторичного рахита при заболеваниях ЖКТ, почек, обмена веществ или индуцированного лекарственными препаратами.
Клиническое течение рахита может быть острым, подострым и рецидивирующим; степень тяжести – легкой (I), среднетяжелой (II) и тяжелой (III). В развитии заболевания выделяют периоды: начальный, разгара болезни, реконвалесценции, остаточных явлений.
Симптомы рахита
Начальный период рахита приходится на 2-3-й месяц жизни, а у недоношенных на середину – конец 1-го месяца жизни. Ранними признаками рахита служат изменения со стороны нервной системы: плаксивость, пугливость, беспокойство, гипервозбудимость, поверхностный, тревожный сон, частые вздрагивания во сне. У ребенка усиливается потливость, особенно в области волосистой части головы и затылка. Клейкий, с кисловатым запахом пот раздражает кожу, вызывая появление стойких опрелостей. Трение головой о подушку приводит к образованию на затылке очагов облысения. Со стороны костно-мышечной системы характерно появление мышечной гипотонии (вместо физиологического гипертонуса мышц), податливости черепных швов и краев родничка, утолщений на ребрах («рахитических четок»). Продолжительность течения начального периода рахита составляет 1–3 месяца.
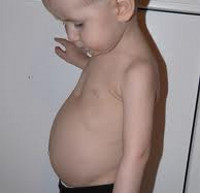
В период разгара рахита, который обычно приходится на 5-6-ой месяц жизни, отмечается прогрессирование процесса остеомаляции. Следствием острого течения рахита может служить размягчение черепных костей (краниотабес) и одностороннее уплощение затылка; деформация грудной клетки с вдавлением («грудь сапожника») или выбуханием грудины (килевидная грудь); формирование кифоза («рахитический горб»), возможно — лордоза, сколиоза; О-образное искривление трубчатых костей, плоскостопие; формирование плоскорахитического узкого таза. Кроме костных деформаций, рахит сопровождается увеличением печени и селезенки, выраженной анемией, мышечной гипотонией («лягушачьим» животом), разболтанностью суставов.
При подостром течении рахита возникает гипертрофия лобных и теменных бугров, утолщение межфаланговых суставов пальцев рук («нити жемчуга») и запястий («браслетки»), реберно-хрящевых сочленений («рахитические четки»).
Изменения со стороны внутренних органов при рахите обусловлены ацидозом, гипофосфатемией, расстройствами микроциркуляции и могут включать одышку, тахикардию, снижение аппетита, неустойчивый стул (диарею и запоры), псевдоасцит.
В период реконвалесценции нормализуется сон, уменьшается потливость, улучшаются статические функции, лабораторные и рентгенологические данные. Период остаточных явлений рахита (2-3 года) характеризуется остаточной деформацией скелета, мышечной гипотонией.
У многих детей рахит протекает в легкой форме и не диагностируется в детском возрасте. Дети, страдающие рахитом, часто болеют ОРВИ, пневмонией, бронхитом, инфекциями мочевыводящих путей, атопическим дерматитом. Отмечается тесная связь рахита и спазмофилии (детской тетании). В дальнейшем у детей, перенесших рахит, часто отмечается нарушение сроков и последовательности прорезывания зубов, нарушение прикуса, гипоплазия эмали.
Диагностика рахита
Диагноз рахита устанавливается на основании клинических признаков, подтвержденных лабораторными и рентгенологическими данными. Для уточнения степени нарушения минерального обмена проводится биохимическое исследование крови и мочи. Важнейшими лабораторными признаками, позволяющими думать о рахите, служат гипокальциемия и гипофосфатемия; увеличение активности щелочной фосфатазы; снижение уровня лимонной кислоты, кальцидиола и кальцитриола. При исследовании КОС крови выявляется ацидоз. Изменения в анализах мочи характеризуются гипераминоацидурией, гиперфосфатурией, гипокальциурией. Проба Сулковича при рахите отрицательная.
При рентгенографии трубчатых костей выявляются характерные для рахита изменения: бокаловидное расширение метафизов, нечеткость границ между метафизом и эпифизом, истончение коркового слоя диафизов, неотчетливая визуализация ядер окостенения, остеопороз. Для оценки состояния костной ткани может использоваться денситометрия и КТ трубчатых костей. Проведение рентгенографии позвоночника, ребер, черепа, нецелесообразно ввиду выраженности и специфичности в них клинических изменений.
Дифференциальная диагностика при рахите проводится с рахитоподобными заболеваниями (D-резистентным рахитом, витамин-D-зависимый рахитом, болезнью де Тони-Дебре-Фанкони и почечным тубулярным ацидозом и др.), гидроцефалией, ДЦП, врожденным вывихом бедра, хондродистрофией, несовершенным остеогенезом.
Лечение рахита
Комплексная медицинская помощь ребенку с рахитом складывается из организации правильного режима дня, рационального питания, медикаментозной и немедикаментозной терапии. Детям, страдающим рахитом, необходимы ежедневное пребывание на свежем воздухе в течение 2-3 часов, достаточная инсоляция, более раннее введение прикорма, закаливающие процедуры (воздушные ванны, обтирания). Важное значение имеет правильное питание кормящей мамы с приемом витаминно-минеральных комплексов.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания: при I ст. – в суточной дозе 1000-1500 МЕ (курс 30 дней), при II — 2000-2500 МЕ (курс 30 дней); при III — 3000-4000 МЕ (курс – 45 дней). После окончания основного курса витамин D назначается в профилактической дозе (100-200 МЕ/сут.). Лечение рахита следует проводить под контролем пробы Сулковича и биохимических маркеров для исключения развития гипервитаминоза D. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов кальция, фосфора.
Прогноз и профилактика
Начальные стадии рахита хорошо поддаются лечению; после адекватной терапии отдаленные последствия не развиваются. Тяжелые формы рахита могут вызывать выраженные деформации скелета, замедление физического и нервно-психического развития ребенка. Наблюдение за детьми, перенесшими рахит, проводится ежеквартально, не менее 3 лет. Рахит не является противопоказанием для профилактической вакцинации детей: проведение прививок возможно уже через 2-3 недели после начала специфической терапии.
Профилактика рахита делится на антенатальную и постнатальную. Дородовая профилактика включает прием беременной специальных микронутриентных комплексов, достаточное пребывание на свежем воздухе, полноценное питание. После родов необходимо продолжать прием витаминов и минералов, осуществлять грудное вскармливание, придерживаться четкого распорядка дня, проводить ребенку профилактический массаж. Во время ежедневных прогулок личико ребенка следует оставлять открытым для доступа к коже солнечных лучей. Специфическая профилактика рахита новорожденным, находящимся на естественном вскармливании, осуществляется в осенне-зимне-весенний период с помощью витамина D и УФО.
Рахит — симптомы и лечение
Что такое рахит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Федотовой Натальи Николаевны, педиатра со стажем в 12 лет.
Над статьей доктора Федотовой Натальи Николаевны работали литературный редактор Вера Васина , научный редактор Наталья Бычкова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Рахит (Rickets) — это заболевание, которое возникает при нарушениях обмена фосфора и кальция, из-за чего растущая костная ткань не минерализируется [6] . Болезнью страдают только дети, преимущественно грудного и раннего возраста.
К рахиту приводит дефицит витамина D, а именно его активных метаболитов — кальцитриола и кальцидиола. При заболевании повышается нервная возбудимость, деформируются кости и снижается мышечный тонус [13] [14] [15] [16] [17] .
![Рахит [18]](https://probolezny.ru/media/bolezny/rahit/rahit-18_s.jpeg)
Несколько столетий подряд рахит называли «английской болезнью», так как первым его подробно описал британский врач и анатом Фрэнсис Глиссон в 1650 году.
Распространённость рахита
Рахит встречается во всём мире, но чаще всего его выявляют у народов Крайнего Севера. В этих районах не хватает солнечного света, а 90 % образующегося в организме витамина D вырабатывается в коже под влиянием ультрафиолета. По последним данным, частота рахита в России колеблется от 54 до 66 %, но преобладают лёгкие и стёртые формы [13] .
Причины и факторы риска рахита
Выделяют первичный и вторичный рахит. Разница между ними — в причинах заболевания, которые, в свою очередь, связаны с возрастом ребёнка.
Причины первичного витамин D-дефицитного рахита:
- Ребёнок мало времени проводит на свежем воздухе, ему не хватает солнечного света. Постоянное пребывание в помещении — это важный фактор развития рахита.
- Пищевые факторы:
- питание неадаптированными молочными смесями, в которые в том числе не добавлен витамин D;
- длительное исключительно молочное вскармливание (женским или коровьим молоком), введение прикорма позднее 6-месячного возраста;
- применение только вегетарианского прикорма: овощей, фруктов, злаков, бобовых [1] .
К предрасполагающим причинам относятся факторы, связанные с беременностью и родами:
- возраст матери младше 17 и старше 35 лет [13] ; ;
- плацентарная недостаточность;
- несбалансированное питание беременной, недостаток двигательной активности и свежего воздуха;
- недоношенность (преждевременные роды);
- большая масса плода при рождении (более 4 кг);
- низкая масса тела при рождении (менее 1,5 кг).
Причины вторичного витамин D-дефицитного и минералдефицитного рахита:
- Синдром мальабсорбции — нарушенное всасывание питательных веществ в тонком кишечнике; синдром мальдигестии — недостаточность пищеварения (глютеновая энтеропатия, муковисцидоз и другие заболевания) [15] .
- Повышенная проницаемость кишечной стенки и хронические неспецифические воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит).
- Лактазная недостаточность — в организме отсутствует, недостаточно вырабатывается или слабо активен фермент лактаза, расщепляющий молочный сахар (лактозу).
- Тяжёлые и длительно текущие энтериты с выраженным дисбактериозом и диареей.
- Гипофосфатемия как генетическая патология, наследуемая по Х-сцепленному доминантному типу.
- Хронические болезни печени и почек: хронический гепатит, в том числе аутоиммунный; первичный склерозирующий холангит; наследственное заболевание печени, обусловленное недостаточностью a-1-антитрипсина; нефрогенные остеопатии — аномалии развития почек (поликистоз, гипоплазия почек), интерстициальный нефрит, тубулопатии.
- Медикаментозные факторы:
- приём противосудорожных средств (Фенобарбитала и Дифенина) от полугода;
- длительное применение диуретиков (зависит от частоты приёма и дозы; но обычно с ними назначаются витамин D и микроэлементы);
- внутривенное питание более пяти дней.
- Экологические факторы:
- повышенное содержание в почве, воде и пище тяжёлых металлов: стронция, свинца, цинка;
- избыток фосфора в продуктах питания;
- недостаток кальция в почве и воде и, соответственно, в овощах.
Также к развитию рахита предрасполагают:
- недостаточная двигательная активность ребёнка (тугое пеленание, отсутствие гимнастики);
- нарушения обмена веществ;
- полигиповитаминозы (дефицит многих витаминов);
- хронические инфекции.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рахита
Клинические проявления рахита зависят от периода его развития. Выделяют начальный период, период разгара, выздоровления и остаточных явлений.
Начальный период
Симптомы заболевания отчётливо видны в 3–4-месячном возрасте, но первые признаки проявляются уже в 1–1,5 месяца. К таким проявлениям относятся:
- повышенная нервная возбудимость: ребёнок становится беспокойным, пугливым, раздражительным, излишне чувствительным к внешним факторам; у него нарушается сон, он часто вздрагивает, особенно при засыпании, громком звуке или внезапной вспышке света;
- снижение аппетита;
- сильная потливость, особенно во сне и при кормлении; пот приобретает кислый запах, становится липким;
- облысение затылка (из-за повышенной потливости головки, беспокойства и трения о постель или шапочку);
- резкий запах мочи;
- сниженный тонус мышц; .
Начальный период рахита длится от 1,5 недель до месяца.
Период разгара
Далее наступает период разгара, во время которого возникают изменения со стороны скелета:
- размягчение плоских костей черепа — при надавливании на них кажется, что кость сминается, как шарик для пинг-понга;
- уплощение затылка;
- небольшая асимметрия головы;
- выраженность лобных и теменных бугров, «угловатость» черепа;
- превышение возрастной нормы окружности головы;
- утолщения на границе костной и хрящевой части рёбер (рахитические «чётки»);
- деформация грудной клетки с боков, выпячивание её вперёд вместе с грудиной («килевидная», «куриная» грудная клетка);
- костные утолщения в районе запястий, особенно заметные в области предплечий («рахитические браслеты»);
- утолщения на пальцах кистей («нити жемчуга»);
- искривление ног, чаще О-образное, реже Х-образное;
- закрытие большого родничка к 1,5–2 годам и позже (в норме — к году);
- позднее прорезывание зубов, дефекты эмали и кариес;
- склонность к переломам рук и ног с одной стороны кости (по типу «зелёной веточки») из-за высокой эластичности костной ткани и толстой надкостницы; такие переломы ещё называют поднадкостничными [4] .
Период выздоровления
Исчезают признаки активного рахита, такие как потливость, повышенная нервная возбудимость, сниженный мышечный тонус, размягчение костей и др. Обычно этот период наступает после лечения, но может возникать и спонтанно.
Период остаточных явлений
Остаточные явления, как правило, выявляют у детей 2–3 лет. В этот период уже нет признаков активного рахита и отклонений в показателях минерального обмена и биохимическом анализе крови, но ярко выражены признаки перенесённого рахита II–III степени: деформированы ноги, череп, грудная клетка, видны рёберные «чётки». Иногда такие проявления остаются на всю жизнь.
Патогенез рахита
Витамин D поступает в организм с едой и пищевыми добавками, а также образуется в коже под воздействием солнечного света. Чтобы поступивший из пищи витамин D стал активным, ему предстоит пройти две последовательные реакции окисления:
- первая реакция протекает в печени, в результате образуется кальцидиол;
- вторая реакция проходит в почках и завершается выработкой активной формы — кальцитриола.
Кальцитриол контролирует обмен кальция в организме. При низкой концентрации ионов кальция он способствует его мобилизации из костной ткани. Также кальцитриол повышает содержание кальция и фосфора во внеклеточной жидкости, что укрепляет растущие кости.
В метаболизме витамина D важная роль принадлежит паратгормону — гормону паращитовидной железы. При дефиците витамина D развивается гипокальциемия, из-за чего избыточно вырабатывается паратгормон, что ведёт к потере фосфора и снижает отложение кальция в костях.
На начальной стадии рахита снижается концентрация кальция в сыворотке крови. При этом активируется паратгормон, что возвращает уровень кальция в норму, но содержание фосфора остаётся низким. Щелочная фосфатаза просачивается во внеклеточную жидкость, её концентрация повышается от умеренной до очень высокой [2] . Щелочная фосфатаза вырабатывается остеобластами — сверхактивными клетками костной ткани, играющими важную роль в её формировании и обновлении. Чем выше их активность, тем больше концентрация щелочной фосфатазы в крови, поэтому её уровень высок после переломов.
Классификация и стадии развития рахита
В клинической педиатрии многие годы используется классификация рахита, принятая на VI Всесоюзном съезде детских врачей в 1947 году по предложению педиатра С. О. Дулицкого. В ней предусмотрено уточнение периода болезни, её течения и степени тяжести [15] .
По периоду заболевания различают начальный период, период разгара, выздоровления и остаточных явлений.
По характеру течения выделяют:
- Острое течение — размягчаются кости черепа и возникают неврологические симптомы: беспокойство, нарушение сна.
- Подострое течение — сильно разрастается костная ткань, из-за чего увеличиваются лобные, теменные и затылочные бугры. Череп при этом приобретает как бы квадратную форму. Развивается остеоидная гиперплазия — утолщаются кости в местах перехода костной части в хрящевую на рёбрах («чётки»), в области запястья («браслеты»), в межфаланговых суставах пальцев («нити жемчуга»). Кости черепа деформируются обычно в первые три месяца жизни, грудная клетка — к 5–6 месяцам, ноги — во втором полугодии жизни.
- Рецидивирующее течение (волнообразное) — ребёнок перенёс активный рахит в прошлом, что было подтверждено рентгенологическими данными, но клинические, лабораторные и рентгенологические признаки болезни появились снова.
По тяжести течения рахита выделяют:
- I степень (лёгкая) — изменения, характерные для начального периода рахита.
- II степень (средняя) — умеренные патологии костной системы и внутренних органов (размягчение костей черепа, учащённое сердцебиение, слабость мышц передней брюшной стенки — «лягушачий живот»).
- III степень (тяжёлая) — выраженные деформации костей (искривление ног, «чётки» на рёбрах, «браслеты» на запястьях), увеличении печени и селезёнки, низкий уровень гемоглобина (до 110 г/л), отставание в физическом и нервно-психическом развитии.
Осложнения рахита
У детей, страдающих рахитом, может возникнуть спазмофилия — состояние, при котором появляются судороги и другие признаки повышенной нервно-мышечной возбудимости.
Для спазмофилии характерны:
- лицевой феномен Хвостека — мышцы лица сокращаются в ответ на удар молоточком в области перед ухом, где проходит лицевой нерв ;
- симптом Эрба — мышцы сокращаются при воздействии электрического тока силой менее 5 мА.
Смазмофилия возникает из-за снижения уровня ионов кальция в крови менее 1,0 ммоль/л (общего кальция ниже 1,8 ммоль/л) на фоне увеличения pH крови и других тканей организма.
Спазмофилию могут провоцировать острые респираторные вирусные инфекции, гипервентиляция лёгких, нервно-психическое возбуждение, рвота, терапия витамином D одновременно с ультрафиолетовым облучением (УФО) [13] .
Диагностика рахита
Для диагностики рахита врач собирает анамнез (историю болезни), осматривает ребёнка и назначает лабораторно-инструментальные исследования.
Лабораторная диагностика:
- анализ крови на содержание кальция — на начальной стадии рахита его уровень снижен (2,0 ммоль/л), но на момент постановки диагноза часто повышается до нормы (2,2 – 2,7 ммоль/л), что связано с активной секрецией гормонов паращитовидной железы;
- определение уровня фосфора в сыворотке крови — обычно его уровень ниже возрастной нормы (1,5 – 1,8 ммоль/л);
- исследование концентрации в крови щелочной фосфатазы — обычно её содержится примерно в два раза больше, чем в норме (более 400 ЕД/л);
- исследование содержания в крови паратгормона — обычно также повышено;
- определение уровня метаболита витамина D (кальцитриола) в крови — может быть нормальным или повышенным из-за активной работы паращитовидной железы.
Наиболее характерные изменения выявляются при рентгенографии концевых участков длинных костей. Снижается плотность костной тканей и деформируется метафиз (участок кости, прилегающий к её концевому отделу – эпифизу) в виде «бокалов», видна размытость и нечёткость зон предварительного обызвествления.
![Снимок коленного сустава при рахите [19]](https://probolezny.ru/media/bolezny/rahit/snimok-kolennogo-sustava-pri-rahite-19_s.jpeg)
Перечисленные исследования позволяют как уточнить диагноз, так и контролировать эффективность лечения [16] .
Дифференциальная диагностика
Рахит следует отличать от следующих заболеваний:
- Гипофосфатазия — редкое генетическое врождённое заболевание, при котором нарушается минерализация костей скелета и зубов, возникают системные осложнения: проблемы с дыханием, судороги, слабость мышц, боль в костях и кальциноз почек.
- Синдром Янсена — редкая аутосомно-доминантная форма нарушения развития костей, для которой характерно поражение метафизов и непропорционально низкий рост.
- Гипофосфатемический рахит, устойчивый к витамину D, — наследственная группа заболеваний, при которых из организма избыточно выводится фосфор. Болезнь может развиться из-за поломок в различных генах, которые регулируют обмен фосфора. В результате нарушается минерализация костной ткани и не хватает энергии мышцам, так как молекула АТФ (аккумулятор энергии в организме) включает фосфор. Когда ребёнок начинает ходить, под тяжестью собственного тела у него появляются рахитические деформации ног.
- Дефицит кальция — признаки нехватки кальция и витамина D одинаковы. Отличить состояния можно, сдав анализ крови.
- Дефицит фосфора — может развиться у недоношенных детей, находящихся на грудном вскармливании и не получающих минеральных добавок. Симптомы также схожи с дефицитом витамина D, поэтому такое состояние можно ошибочно принять за рахит.
Лечение рахита
Для лечения и профилактики назначают витамин D: минимум 1000 МЕ в сутки для детей грудного возраста, 1500 – 2000 МЕ — детям от года до трёх лет. Используются капли — Аквадетрим, Вигантол, ДеТриФерол. Аквадетрим также есть в таблетках. Препараты применяют ежедневно в течение нескольких месяцев, пока концентрация щелочной фосфатазы не приблизится к норме.
Также рекомендуется регулярно гулять на свежем воздухе, проводить общий массаж и заниматься лечебной гимнастикой. В первый год жизни ребёнка следует кормить грудью или адаптированной смесью и своевременно вводить прикормы [5] . Остаточные явления рахита устраняются с помощью лечебной физкультуры и массажа.
Ребёнку, страдающему рахитом, обязательно проводится санация очагов инфекции (например, носоглотки, кишечника, мочевыводящей системы). Детям с перинатальным поражением центральной нервной системы, т .е. возникшим во время беременности и родов, нужно своевременно проходить неврологическое лечение и реабилитацию.
Повышенная чувствительность и передозировка витамином D может привести к повышенному уровню кальция в крови и моче. При этих состояниях нарушается сердечный ритм, появляется тошнота, рвота, головная боль, слабость, раздражительность, снижается вес, усиливается жажда, учащается мочеиспускание, образуются почечные камни, повышается уровень кальция в почках и мягких тканях, возникает почечная недостаточность, анорексия, гипертония, запор или жидкий стул.
При хронической передозировке витамином D возникает деминерализация костей, кальций откладывается в почках, сосудах, сердце, лёгких, кишечнике и нарушается работа органов [6] . Развивается полиурия и полидипсия — обильное выделение мочи и очень сильная жажда. Повышенная концентрация кальция в крови и моче способствует нефрокалькулёзу и нефрокальцинозу. Всё это может привести к смерти пациента, поэтому принимать витамин D нужно под контролем врача и с наблюдением за лабораторными показателями [17] .
Прогноз. Профилактика
Дети с витамин D-дефицитным рахитом, как правило, хорошо реагируют на адекватное лечение препаратами витамина D. Однако как во время выздоровления, так и в период остаточных явлений, у них могут сохраняться, а иногда даже усиливаться кариес, деформация грудной клетки и костей таза, нарушение осанки и искривление ног.
У женщин, перенёсших в детстве рахит, может развиться поясничный лордоз — искривление поясничного отдела позвоночника, при котором этот отдел как бы уходит вперёд, к животу. Из-за этого могут быть сужены размеры входа и выхода из малого таза, что осложняет вынашивание плода и роды, часто требуется операция кесарева сечения [15] .
Профилактика рахита
Профилактику рахита нужно начинать ещё до рождения ребёнка. Пища беременной женщины должна содержать достаточно калорий, белков, жиров, углеводов, минеральных солей и витаминов. Обязательны прогулки на свежем воздухе и здоровый образ жизни. Специфическая профилактика в этом периоде заключается в приёме витамина D. Учитывая, что в России часто встречается его дефицит, всем женщинам, готовящимся к зачатию, желательно получать витамин D в профилактических дозах (не менее 600–800 МЕ витамина D в сутки). При наступлении беременности дозу увеличивают до 800–1200 МЕ в сутки.
Постнатальная профилактика рахита начинается сразу после рождения ребёнка. Предпочтительнее естественное вскармливание, но важно своевременно ввести прикорм. Также нужно заниматься гимнастикой, принимать воздушные ванны, проводить массаж, водные процедуры, гулять на свежем воздухе и поддерживать положительный эмоциональный тонус ребёнка.
Специфическая профилактика рахита заключается в приёме витамина D [15] . Искусственные заменители грудного молока, хотя и обогащены им (в среднем 40–45 МЕ на 100 мл), суточную потребность не покрывают. Шестимесячный ребёнок, находящийся на искусственном вскармливании, получает не более 15–20 % необходимого витамина D. Относительно низкая его усвояемость приводит к тому, что это количество оказывается ниже ещё в два раза. Даже самые лучшие смеси не способны обеспечить ребёнка достаточным количеством этого витамина.
Согласно международным рекомендациям, чтобы предотвратить рахит, нужен ультрафиолетовый свет или 10 мкг (400 МЕ) препарата витамина D ежедневно и нормальное поступление кальция и фосфора [11] [12] . В день достаточно 20 минут ультрафиолетового облучения, попадающего на лицо светлокожего ребёнка, и на несколько минут больше для детей с повышенной пигментацией.
В руководстве по клинической практике Эндокринного общества США сказано, что детям первого года жизни в сутки требуется принимать 400–1000 МЕ витамина D, а детям от года — 600–1000 МЕ [9] . Европейское общество детской гастроэнтерологии, гепатологии и питания также рекомендует приём витамина D по 400 МЕ/сутки детям первого года жизни [10] .
Отечественные рекомендации отличаются из-за климатических особенностей. Профилактические дозы витамина D составляют:
- детям 1–12 месяцев — 1000 МЕ/сутки без перерыва на летние месяцы (не требует пересчёта у детей на смешанном и искусственном вскармливании);
- детям 1–3 лет — 1500 МЕ/сутки без перерыва на летние месяцы;
- детям 3–18 лет —1000 МЕ/сутки без перерыва на летние месяцы.
- беременным женщинам — 2000 МЕ на весь период беременности [14] .
Для Европейского севера России рекомендованы следующие дозы в зависимости от возраста ребёнка:
- 1–6 месяцев (вне зависимости от вида вскармливания) – 1000 МЕ/сутки;
- 6–12 месяцев – 1500 МЕ/сутки;
- 1–3 года – 1500 МЕ/сутки;
- дети старше 3 лет – 1500 МЕ/сутки.
Согласно инструкции к препарату, витамин D назначают с 28-го дня жизни [7] [13] [14] [15] .
Рахит у детей

У маленьких детей, у которых наблюдается быстрый рост, нередко могут возникать различные недуги, связанные с обменом веществ и недостатком витаминов в организме. Одной из таких проблем является рахит. Важно своевременно распознать у детей первые симптомы этого заболевание и срочно начинать лечение, пока оно не спровоцировало появление серьезных костных деформаций. Эта болезнь поражает преимущественно малышей, живущих в крупных городах с плохой экологией и в северных регионах. По официальным данным, в России от недуга страдает около 55 % детей до 3-х лет.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы рахита у детей (признаки)
Первые признаки заболевания могут возникнуть у ребенка на 3-4 месяце жизни. Родителям важно знать симптомы рахита, чтобы быстро его распознать. Если лечение болезни начать на ранней стадии развития, то справиться с ней можно быстро и без риска появления осложнений. Указывать на проблему будет:
- постоянное беспокойство ребенка;
- вздрагивание во сне;
- повышенная потливость малыша;
- облысение затылка.
Признаком заболевания могут быть постоянные запоры, беспокоящие грудничка. Задержка каловых масс связана с ослабленной перистальтикой кишечника, которая возникает из-за гипотонии мышц, характерной для болезни. Со временем симптомы рахита у детей будут изменяться и становиться более выраженными.
В дальнейшем заболевание вызывает появление серьезных костных деформаций, которые могут остаться до конца жизни. Изменения затрагивают все части скелета. Специфическим симптомом считается:
- О- или Х-образная деформация ног;
- увеличение высоты лба;
- уплощение затылка.
На последних этапах развития недуга у ребенка присутствуют различные патологии работы внутренних органов. Страдают при этом, как правило, кишечник, селезенка, желудок и печень. Указывать на такие проблемы будут следующие симптомы:.
- чередование поносов и запоров;
- неоднократная рвота;
- боли в животе.

Причины
Для правильной закладки костной ткани организму необходимо достаточное количество кальция, фосфора и витамина Д. Последний элемент особенно важен, ведь благодаря ему происходит усваивание остальных веществ в кишечнике. Малыш получает их:
- с молоком матери;
- через кожу под воздействием лучей солнца;
- при употреблении рыбы и овощей.
Ребенок рождается с небольшим запасом этим веществ, поэтому в первые месяцы жизни развитие его костной ткани проходит хорошо. Однако в дальнейшем может возникать их дефицит, что ведет к развитию рахита. Недостаток «строительного» материала для костей появляется из-за:
- замены материнского молока несбалансированными смесями;
- позднего введения прикорма;
- недостаточного нахождения ребенка на свежем воздухе;
- проблем с усвоением веществ в кишечнике.
Родителям, у которых родился малыш раньше положенного срока, важно знать признаки рахита у детей, так как с большой вероятностью их ребенок столкнется с этой проблемой. Также в группу риска входят новорожденные:
- со смуглым цветом кожи;
- с большим весом;
- с врожденными патологиями ЖКТ.
Многоплодная беременность — еще одна причина появления рахита. Такие дети часто испытывают недостаток кальция и фосфора еще на этапе внутриутробного развития. К тому же, малыши нередко рождаются недоношенными.
К какому врачу обратиться?
Самостоятельно справиться с заболеванием крайне сложно. Родители не должны оставлять проблему без внимания, и срочно обращаться за медицинской помощью. Быстро определить симптомы и назначить квалифицированное лечение рахита у детей помогают врачи следующей специальности:
Наши специалисты







Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
| Прием врача-педиатра лечебно-диагностический амбулаторный первичный | 1 870 руб. |
На первом приеме специалист проведет осмотр пациента. Квалифицированному специалисту достаточно выслушать жалобы родителей, чтобы заподозрить рахит. Осмотрев ребенка, доктор попросит маму с папой уточнить:

- Как часто они гуляют с ребенком на улице?
- Есть ли у него проблемы с желудочно-кишечным трактом?
- Беспокоят ли запоры или поносы?
- Кормит ли мама ребенка грудью?
- Ввели ли родители прикорм?
Опрос поможет врачу найти истинные причины заболевания. Кроме этого, информация позволяет ему определить, как лечить рахит у ребенка. После маленькому пациенту придется пройти обследование, результаты которого также подскажут, как быстро устранить проблему.
Лечение
Программу терапии для ребенка разработает врач в индивидуальном порядке. При составлении схемы лечения доктор обязательно будет учитывать возраст малыша, его общее состояние здоровья, распространенность заболевания и характер течения. Терапия при рахите делится на применение специфических и неспецифических методов. Какие из них необходимы малышу, определяет врач. Самолечение при этом заболевании недопустимо. Если недуг находится на раннем этапе развития, то ребенку назначают неспецифические методы лечения, которые включают в себя:
- соблюдение правильного режима дня;
- полноценное питание;
- прохождение общеукрепляющих процедур.
Малышу с таким диагнозом рекомендован специальный массаж. Ему также назначают лечебную гимнастику, хвойные и травяные ванночки. Если это лечение рахита у детей не приносит улучшения, то маленькому пациенту прописывают специфические методы терапии. Они подразумевают:
- прием витаминных комплексов;
- искусственное облучение ультрафиолетом;
- прием кальция и фосфора.
Медикаментозное лечение используется в крайних случаях, так как детям противопоказан прием любых препаратов. Однако, если польза от их приема превышает опасность для организма, то врач идет на такой шаг. Доктор тщательно рассчитывает дозировку лекарства, превышать или уменьшать которую строго запрещено.
Что делать при первых признаках рахита у детей?
Родителям, которые заподозрили у малыша такое заболевание, не стоит паниковать. Просто сразу обратитесь за квалифицированной помощью. Врач, обнаружив первые признаки рахита у детей, назначает коррекцию питания и соблюдения правильного режима дня. Строго соблюдая все предписания доктора, можно быстро избавиться от проблемы.
Правильное питание является важнейшим фактором эффективного лечения рахита. Оно должно обеспечивать организм маленького человека всеми необходимыми для развития веществами. Молодым мамам важно помнить, что для детей до года идеальным питанием является грудное молоко. Оно помогает организму получать в полной мере витамин Д, фосфор и кальций. Применять для кормления козье или коровье молоко абсолютно противопоказано.
К тому же, очень важно вовремя начинать вводить в рацион ребенка новые продукты. Первый прикорм врачи рекомендуют начинать в возрасте 4-х месяцев. Идеальным выбором будет овощное пюре. Со временем малышу можно будет давать яичный желток, фруктовые соки, мясо и рыбу. Соблюдая эти простые правила, родители заметят, что симптомы рахита у детей быстро исчезают.
Витамин D в лечении и профилактике болезни
Не допустить появления заболевания можно. Специалисты отмечают, что профилактика рахита включает в себя целый комплекс мер. Начинать ее необходимо еще на этапе внутриутробного развития плода. Будущей матери важно:
- правильно и полноценно питаться;
- часто гулять на свежем воздухе;
- соблюдать режим труда и отдыха;
- принимать поливитамины.
Это позволит организму малыша накопить достаточное количество микроэлементов для правильного развития костной ткани. Очень легко не допустить появления дефицита витамина Д. Для этого будущей маме просто необходимо регулярно принимать элемент в виде таблеток. В последнем триместре беременности женщине требуется около 400 МЕ витамина Д в сутки. Получать с питанием такое количество вещества она не может. Поэтому ей важно принимать специальные препараты.
Лечение рахита у детей также включает назначение витамина. Недоношенным малышам доктор может рекомендовать прием больших доз средства, но под наблюдением врача. Детям, которые входят в группу риска развития рахита, начиная с 3-4 недельного возраста начинают давать витамин Д в водном растворе через день. Это помогает не допустить появления дефицита вещества и предупредить заболевание.
Диагностика
Точно определить, что у ребенка есть недостаток микроэлементов и витаминов в организме, можно только во время обследования. Поэтому, если родители заметили первые проявления заболевания, то им нужно срочно показать ребенка специалисту. Врач назначит малышу исследование мочи по Сулковичу. Это тест, который помогает точно определить детский рахит. Исследование позволяет выявить в моче кальций, что указывает на то, что элемент не усваивается и вымывается из организма. Иногда ребенку также могут назначить:
- Анализ крови на электролиты. Это исследование в столичных клиниках стоит около 500 рублей. Точность метода составляет 90 %.
- УЗИ костей предплечья. Абсолютно безопасное для ребенка исследование пройти можно за 1000 рублей. Точность его результатов равняется 95 %.
- Рентгенография. Метод применяется крайне редко и только при появлении серьезных деформаций костей. Стоимость его составляет около 900-1100 рублей, а точность результатов равняется 85 %.
Вышеперечисленные дополнительные методы диагностики применяются, когда заболевание перешло в тяжелую стадию. При этом, врачам важно определить степень нарушения фосфорно-кальциевого обмена, а также глубину и обширность поражения костей.
Осложнения
Заболевание хорошо поддается лечению, если оно было начато на раннем этапе его развития. В остальных случаях недуг способен оставить после себя серьезные проблемы, которые будут беспокоить ребенка всю жизнь. Последствием отказа от лечения будет:
- искривление позвоночника;
- анемия;
- изменение тазовых костей;
- плоскостопие;
- близорукость.
У ребенка с рахитом наблюдается серьезное отставание в росте. Его родничок зарастает намного позже, нежели у здоровых детей. Молочные зубы прорезываются достаточно поздно. К тому же, из-за недостатка микроэлементов, у детей часто возникает кариес и размягчение эмали. Проблемы с зубами у таких ребят часто возникают и во взрослом возрасте. Поэтому очень важно знать, как проявляется рахит у детей, чтобы быстро его распознать.
Заболевание в острой форме вызывает размягчение костей черепа. Из-за этого у ребенка может западать переносица, возникать односторонние утолщения затылка. При этом, кажется, что голова малыша слишком большая по отношению к телу.
Одним из тревожных осложнений рахита является пневмония. Это серьезное заболевание у детей, больных рахитом, наблюдается в тяжелой форме. Нередко рахит сопровождается развитием спазмофилии. При этом осложнении у ребенка возникают общие клонические судороги при недугах, сопровождающихся лихорадкой, а также при расстройствах кишечника.
Контроль эффективности лечения
Маленький пациент, который страдает от рахита, должен регулярно проходить обследование. Оно помогает следить за эффективностью назначенного лечения, при необходимости изменять тактику терапии. Для определения состояния ребенка назначают также пробу Сулковича.
Этот скрининг-тест дает максимально точные результаты, поэтому применяется чаще всего. Лабораторное исследование мочи малыша помогает определить уровень потери кальция. Родителям важно правильно подготовить ребенка к сбору мочи. Для этого необходимо:
- промыть гениталии ребенка теплой водой;
- собрать мочу перед первым утренним кормлением;
- за день до анализа исключить из рациона малыша сладости и минеральную воду.
Этот метод помогает врачам определить, нет ли у ребенка передозировки витамина Д. Поэтому он регулярно назначается пациентам, которым назначен прием вещества. Передозировка витамина очень опасна для ребенка, так как способна привести к отравлению. Поэтому при назначении ребенку такого вещества врачи рекомендуют ему 1 раз в 3 недели проходить пробу Сулковича.
Источник https://www.krasotaimedicina.ru/diseases/children/rachitis
Источник https://probolezny.ru/rahit/
Источник https://openclinics.ru/bolezni/rakhit/rakhit-u-detey/