Современные европейские рекомендации по артериальной гипертонии: обновленные позиции и нерешенные вопросы
Несмотря на усилия врачей, направленные на контроль артериального давления (АД) и снижение сердечно-сосудистого риска, распространенность артериальной гипертонии (АГ) в мире продолжает расти, и по прогнозам к 2025 году число больных АГ достигнет 1,5 млрд. Это обусловливает необходимость разработки новых, более эффективных подходов к диагностике и лечению АГ. Целью данного обзора является детальный сравнительный анализ рекомендаций по ведению пациентов с АГ Европейского общества кардиологов и Европейского общества по АГ 2018 и 2013 гг. В статье представлен подробный разбор глав и разделов рекомендаций, которые касаются диагностики АГ, оценки сердечно-сосудистого риска, целевых диапазонов АД, выбора тактики лечения пациентов в зависимости от возраста и сопутствующих заболеваний.
Анонсирование новой версии рекомендаций Европейского общества кардиологов (ЕОК) и Европейского общества по артериальной гипертонии (ЕОАГ) стало главным событием 28-го конгресса по артериальной гипертонии (АГ) и сердечно-сосудистой профилактике в июне 2018 г. Официальное представление рекомендаций, публикация полного текста документа и его детальное обсуждение состоялись на Европейском конгрессе кардиологов в Мюнхене в августе 2018 г. Целью пересмотра и обновления существующего документа стала разработка практических рекомендаций, направленных на улучшению диагностики и лечения АГ, а также повышение частоты контроля артериального давления (АД) с использованием простых и эффективных стратегий лечения. Основанием для обновленных рекомендаций послужили опубликованные в 2013-2018 гг. ре зуль таты серий крупных исследований и сетевых мета-анализов [1–22]. Детальная проработка полученных данных позволила экспертам дать ответы на существовавшие вопросы относительно диагностики и лечения АГ.
В рекомендациях 2018 г., как и в предыдущей версии, были использованы те же классы и уровни доказанности (рис. 1) [23]. Почти две трети (64,4%) рекомендаций относятся к классу I. По сравнению с вариантом 2013 г. увеличилось количество рекомендаций класса IA (с 27 до 50). К III классу отнесены 9,7% рекомендаций. В целом однозначная стратегия лечения определена по абсолютному большинству позиций (74,1%), хотя около четверти рекомендаций отнесены к классу II и, соответственно, требуют дальнейших исследований.
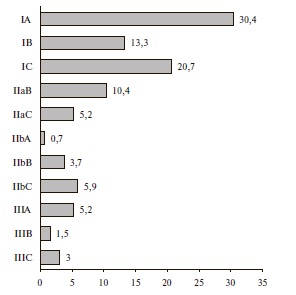
Рис. 1. Процентное соотношение рекомендаций по уровню и классу доказанности в рекомендациях по АГ 2018 г.
Основные отличия рекомендаций 2018 г. от предыдущей версии
Рекомендации 2018 г. заметно отличаются по многим позициям от предыдущей версии (табл. 1).
| Примечание: АГ – артериальная гипертония; АД – артериальное давление; АК – антагонисты кальция; БРА – блокаторы рецепторов ангиотензина II; СКАД – самоконтроль АД; АПФ – ангиотензинпревращающий фермент |
| • Измерение АД |
| — Более широкое использование СМАД и/или СКАД для измерения АД вне офиса, особенно СКАД, для диагностики АГ, выявления гипертонии “белого халата” и маскированной гипертонии, а также с целью контроля АД |
| • Менее консервативное лечение АД у пациентов пожилого и старческого возраста |
| — Низкие пороговые значения АД и целевые показатели АД для пожилых пациентов с акцентом на биологический, а не паспортный возраст (важность “хрупкости”, потребности в уходе и переносимости лечения) |
| — Отказ от лечения или его отмена не должны базироваться на возрасте при условии хорошей переносимости лечения |
| • Стратегия лечения фиксированной комбинацией нескольких антигипертензивных агентов в 1 таблетке для улучшения контроля АД |
| — Предпочтительное использование двухкомпонентной комбинированной терапии для первичного лечения большинства пациентов с АГ |
| — При назначении лечения отдавать предпочтение фиксированной комбинации нескольких антигипертензивных агентов в одной таблетке для лечения АГ у большинства пациентов |
| — Упрощенные алгоритмы лечения с предпочтительным применением ингибиторов АПФ или БРА в сочетании с АК и/или тиазидным или тиазидоподобным диуретиком в качестве основной стратегии лечения для большинства пациентов (β-адреноблокаторы при наличии конкретных показаний). |
| • Новые целевые диапазоны АД у пациентов, получающих лечение |
| — Целевые диапазоны АД для пациентов, получающих лечение, для лучшего определения рекомендуемой мишени АД в зависимости от возраста пациента и конкретных сопутствующих заболеваний |
| — Нижние границы безопасности при лечении АД |
| • Выявление низкой приверженности к медикаментозному лечению |
| — Акцент на важности оценки приверженности к лечению как одной из основных причин плохого контроля АД. |
| • Ключевая роль медсестер и фармацевтов в долгосрочном лечении АГ |
| — Подчеркивается важная роль медсестер и фармацевтов в обучении, поддержке и последующем лечении пациентов с АГ как часть общей стратегии улучшения контроля АД. |
Артериальная гипертония, как и прежде, диагностируется при уровне САД ≥140 мм рт. ст. и/или ДАД ≥90 мм рт. ст. при офисных измерениях, ≥130 и/или ≥80 мм рт. ст. за сутки, ≥135 и/или ≥85 мм рт. ст. за день, ≥120 и/или ≥70 мм рт. ст. за ночь при суточном мониторировании АД (СМАД) и ≥135 и/или ≥85 мм рт. ст. при самоконтроле АД (СКАД).
Диагностика АГ может основываться не только на измерениях офисного АД, но и на результатах амбулаторных методов диагностики – СМАД или СКАД при их экономической и логистической целесообразности (IC). В новых рекомендациях детально отражены преимущества и недостатки обоих методов диагностики. Более широкое использование амбулаторных методов оценки АД позволяет выявить гипертонию “белого халата” и маскированную гипертонию, а также оценить эффективность назначенной антигипертензивной терапии и причины нежелательных лекарственных явлений (медикаментозной гипотонии) (IA).
Важность регулярной оценки уровня АД отражена в новом разделе, посвященном скринингу АГ. Все лица старше 18 лет должны знать уровень своего АД, а результаты измерений АД должны быть зарегистрированы в амбулаторной медицинской карте (IB). Частота повторного скрининга определяется значениями АД: у здоровых людей с оптимальным офисным АД его следует измерять не реже одного раза в 5 лет (IC), у людей с нормальным АД – 1 раз в 3 года (IC), с высоким нормальным АД – ежегодно (IC). У пациентов старше 50 лет эксперты рекомендуют проводить скрининговое обследование чаще в зависимости от выявленного уровня АД из-за постепенного повышения САД с возрастом (IIaC).
Изменения терминологии
В обновленных рекомендациях на смену привычного термина “поражение органов-мишеней” пришло словосочетание “поражение органов, обусловленное гипертонией” (ПООГ), которое по мнению экспертов точнее отражает структурные и/или функциональные изменения в органах (сердце, головном мозге, сетчатке глаз, почках и сосудах), вызванные наличием АГ. Впервые в рекомендациях 2018 г. выделены стадии гипертонической болезни (ГБ) с учетом степени повышения АД, сердечно-сосудистых факторов риска, ПООГ, ассоциированных клинических состояний (АКС) и коморбидной патологии, которые соответствуют существующей в России классификации ГБ.
Стратификация сердечно-сосудистого риск
Изменения в новых рекомендациях 2018 года коснулись спектра факторов риска, ПООГ и АКC (табл. 2). В число факторов риска, влияющих на прогноз, с 2018 г. добавлены мочевая кислота, семейный анамнез раннего возникновения АГ, ранняя менопауза, малоподвижный образ жизни, психосоциальные и социально-экономические факторы, а также частота сердечных сокращений более 80 в минуту в покое.
| Рекомендации 2013 г. | Рекомендации 2018 г. |
|---|---|
| Примечание: ГЛЖ – гипертрофия левого желудочка; ИБС – ишемическая болезнь сердца; ЛЖ – левый желудочек; ЛП – левое предсердие; ММЛЖ – масса миокарда левого желудочка; ОТС – относительная толщина стенок; рСКФ – расчетная скорость клубочковой фильтрации; ТИМ – толщина интима-медиа; ХБП – хроническая болезнь почек; ФП – фибрилляция предсердий | |
| Факторы риска | |
| Мужской пол | |
| Возраст | |
| Курение | Курение в настоящее время и в прошлом |
| Общий холестерин | |
| Общий холестерин сыворотки >4,9 ммоль/л и/или | ХС ЛВП |
| ХС ЛВП | |
| ХС ЛНП >3,0 ммоль/л и/или | |
| Триглицериды >1,7 ммоль/л | |
| – | + Мочевая кислота |
| Глюкоза плазмы натощак 5,6-6,9 ммоль/л (102-125 мг/дл) | — |
| Нарушение толерантности к глюкозе | — |
| + Сахарный диабет | |
| Ожирение | Избыточная масса тела или ожирение |
| Абдоминальное ожирение (окружность талии ≥102 см у мужчин и ≥88 см у женщин) | — |
| Семейный анамнез ранних сердечно-сосудистых заболеваний ( | |
| — | + Семейный анамнез ранней АГ |
| + Ранняя менопауза | |
| + Малоподвижный образ жизни | |
| + Психосоциальные и социально-экономические факторы | |
| + ЧСС (>80 в минуту в покое) | |
| Поражение органов, обусловленное АГ | |
| Артериальная жесткость: пульсовое АД (у лиц пожилого и старческого возраста) ≥60 мм рт. ст.; скорость каротидно-феморальной пульсовой волны >10 м/с | |
| ЭКГ-признаки ГЛЖ (индекс Соколова-Лайона >35 мм, RaVL ≥11 мм; индекс Корнелла >2440 мм × м) | |
| Эхокардиографические признаки ГЛЖ (индекс ММЛЖ >115 г/м2 у мужчин, >95 г/м2 у женщин) | Эхокардиографические признаки ГЛЖ (2013 г.) у лиц с нормальной массой тела |
| + ММЛЖ/рост2,7 (>50 г/м2,7 у мужчин, >47 г/м2,7 у женщин) при ожирении | |
| Эхокардиографическое определение концентрической геометрии | |
| ОТС >0,42 | ОТС >0,43 |
| — | Конечный диастолический диаметр ЛЖ/рост >3,4 см/м у мужчин, >3,3 см/м у женщин |
| — | Объем ЛП/рост2 >18,5 мл/м2 у мужчин, >16,5 мл/м2 у женщин |
| Лодыжечно-плечевой индекс | |
| Альбуминурия (30-300 мг/сут) или повышение соотношения альбумин/креатинин (&rt;30-300 мг/г; 3,4-34 мг/ммоль) в утренней моче | |
| Умеренная ХБП с рСКФ 30-59 мл/мин/1,73 м 2 | Умеренная ХБП с рСКФ 30-59 мл/мин/1,73 м2 или тяжелая ХБП с рСКФ |
| Утолщение стенки сонных артерий (ТИМ | Утолщение стенки сонных артерий ТИМ |
| — | + Значимая ретинопатия: кровоизлияния или экссудаты, отек соска зрительного нерва |
| Ассоциированные клинические состояния | |
| ИБС: инфаркт миокарда, стенокардия, реваскуляризация миокарда | |
| Сердечная недостаточность, включая сердечную недостаточность с сохраненной фракцией выброса левого желудочка | |
| Заболевания периферических артерий | |
| ХБП с рСКФ | → ПООГ |
| Тяжелая ретинопатия: кровоизлияния или экссудаты, отек соска зрительного нерва | → ПООГ |
| + Наличие атеросклеротической бляшки при визуализации артерий + ФП | |
| + ФП | |
Спектр бессимптомного ПООГ также претерпел изменения. К параметрам, оцениваемым по данным эхокардиографии, добавлены формула расчета массы миокарда левого желудочка у пациентов с ожирением и оценка размера левого предсердия. К ПООГ с 2018 г. отнесены не только умеренная хроническая болезнь почек (ХБП) с расчетной скоростью клубочковой фильтрации (СКФ)
Перечень ассоциированных сердечно-сосудистых заболеваний дополнен наличием атеросклеротических бляшек по результатам визуализирующих методов и фибрилляцией предсердий.
В 2018 г. сохранен подход к оценке 10-летнего сердечно-сосудистого риска по шкале SCORE, которую эксперты рекомендуют использовать у пациентов с АГ из категории низкого или умеренного риска – без сердечно-сосудистых заболеваний, патологии почек или сахарного диабета (СД), а также одного выраженного фактора риска (например, уровня холестерина) или гипертрофии левого желудочка (ГЛЖ) (IB). Такое пристальное внимание к оценке сердечно-сосудистого риска у пациентов с АГ обусловлено влиянием установленной категории риска на выбор дальнейшей тактики ведения и временные рамки инициации лекарственной терапии. Сердечно-сосудистый риск, оцениваемый по шкале SCORE, значительно повышается при наличии дополнительных факторов риска, таких как социальная депривация, ожирение (увеличение индекса массы тела) и центральное ожирение (увеличение окружности талии), отсутствие физической активности, психологический стресс, семейный анамнез раннего развития сердечно-сосудистых заболеваний, аутоиммунные и другие воспалительные заболевания, значимые психические расстройства, лечение инфекций при наличии вируса иммунодефицита человека, фибрилляция предсердий, ГЛЖ, ХБП, синдром обструктивного апноэ сна. Наличие модифицирующих факторов у пациентов из категории низкого или умеренного риска по шкале SCORE позволяет установить более высокий сердечнососудистый риск, что влечет за собой выбор более агрессивной тактики лечения и коррекции факторов риска.
Неизменной осталась позиция относительно выявления у всех пациентов с АГ бессимптомного ПООГ, наличие которого может приводить к увеличению категории сердечно-сосудистого риска, особенно у людей молодого и среднего возраста.
Целевые диапазоны и границы безопасного снижения АД
В Европейских рекомендациях 2013 г. для большинства пациентов с АГ выделяли единый целевой уровень САД – менее 140 мм рт. ст. [23]. Исключение составляли пациенты пожилого и старческого возраста, для которых целевой диапазон САД составлял 140-150 мм рт. ст. (IA). В качестве целевого ДАД был рекомендован уровень менее 90 мм рт. ст., а у пациентов с СД – менее 85 мм рт. ст. [23]. В новых рекомендациях 2018 г. появились два целевых порога АД: менее 140/90 мм рт. ст. у всех пациентов и, при условии хорошей переносимости, последующее снижение АД до 130/80 мм рт. ст. и ниже у большинства пациентов (IA).
Обращает на себя внимание тот факт, что целевой уровень АД не может быть одинаковым у всех пациентов с АГ. Целевые значения АД отличаются в зависимости от возраста и сопутствующих заболеваний. Для пациентов моложе 65 лет с АГ, сочетающейся с СД, ИБС и/или инсультом/транзиторной ишемической атакой предложены более низкие целевые уровни САД – 130 мм рт. ст. или ниже при условии хорошей переносимости, но не ниже 120 мм рт. ст. Пациентам в возрасте 65 лет и старше или больным с ХБП рекомендуется достижение целевого уровня САД в диапазоне 130-139 мм рт. ст.
Еще одним важным нововведением в рекомендациях 2018 г. стало выделение нижней границы безопасного целевого значения АД, которая для САД составляет 120 мм рт. ст., а для ДАД – 70 мм рт. ст. Такое решение обусловлено увеличением риска нежелательных явлений, который превышал положительные эффекты антигипертензивной терапии у пациентов, включенных в рандомизированные клинические исследования, на фоне низких значений АД [27].
Тактика лечения пациентов с АГ
Модификация образа жизни и коррекция имеющихся факторов риска рекомендованы всем пациентам с АГ или высоким нормальным АД. В 2018 г. эксперты рекомендовали более жесткое ограничение употребления соли пациентам с АГ – менее 5 г/сут против 5-6 г/сут в 2013 г. Рекомендовано также избегать обильного систематического употребления алкоголя (IIIC) – не более 14 единиц в неделю у мужчин и не более 8 единиц в неделю у женщин (1 единица соответствует 125 мл вина или 250 мл пива).
Сроки инициации антигипертензивной терапии (одновременно с немедикаментозными методами или через несколько месяцев) определяются уровнем АД, величиной сердечно-сосудистого риска, наличием ПООГ или сердечно-сосудистых заболеваний. Как и прежде, немедленное назначение медикаментозной антигипертензивной терапии рекомендуется всем пациентам с АГ 2 и 3 степени независимо от уровня сердечно-сосудистого риска (IA). При этом целевой уровень АД должен быть достигнут в течение 3 месяцев.
В рекомендациях 2013 г. нерешенными оставались вопросы, связанные с лечением пациентов с АГ 1 степени, относящихся к группам низкого или среднего риска, пациентов с гипертонией “белого халата”, маскированной гипертонией, пациентов с высоким нормальным АД и пожилых пациентов с уровнем АД 140-160 мм рт. ст. В новой версии рекомендаций эксперты дали ответы на эти вопросы. Для пациентов с низким и средним риском и 1 степенью АГ без сердечно-сосудистых заболеваний, заболеваний почек и ПООГ рекомендовано назначить медикаментозное лечение, если через 3-6 месяцев после изменения образа жизни не достигнуты целевые значения АД (IA против IIaB в предыдущей версии рекомендаций). У пациентов с АГ 1 степени и высоким или очень высоким сердечно-сосудистым риском, с сердечно-сосудистыми заболеваниями, заболеваниями почек или признаками ПООГ назначение медикаментозной антигипертензивной терапии рекомендуется одновременно с коррекцией образа жизни (IA против IB в предыдущей версии рекомендаций).
Изменились взгляды и на ведение пациентов с высоким нормальным АД (130-139/85-89 мм рт. ст.). В рекомендациях 2013 г. назначение медикаментозной антигипертензивной терапии пациентам с высоким нормальным АД не было показано (IIIA) [23]. Однако мета-анализ 24 рандомизированных клинических исследований показал, что назначение антигипертензивной терапии снижает риск сердечно-сосудистых заболеваний у пациентов с высоким нормальным и нормальным АД и очень высоким сердечно-сосудистым риском [28]. Поэтому в рекомендациях 2018 г. указано, что медикаментозное лечение возможно у пациентов с высоким нормальным АД и сердечно-сосудистыми заболеваниями, особенно с ИБС (IIbА).
Существенным изменением европейских рекомендаций 2018 г. стали достаточно лояльные подходы к контролю АД у пожилых людей. Это стало возможным благодаря результатам исследований SPRINT, HOPE-3 и анализа подгруппы пожилых пациентов из исследования HYVET [29–31]. Предложены более низкие исходные уровни АД для начала антигипертензивной терапии у пожилых пациентов. Сделан акцент на важности оценки именно биологического, а не паспортного возраста больного, с учетом его способности к самообслуживанию, переносимости терапии и наличия старческой астении. Достижение пациентом определенного возраста (80 лет и более) не является основанием для отмены лечения или отказа от назначения антигипертензивной терапии при условии ее хорошей переносимости (IIIА). Медикаментозная антигипертензивная терапия и модификация образа жизни у “активных” пожилых пациентов (fit older; даже в возрасте старше 80 лет) рекомендуются при уровне САД ≥160 мм рт. ст. (IA). При условии хорошей переносимости медикаментозное лечение возможно и у хрупких пожилых пациентов (IIbB).
Подходы к медикаментозному лечению АГ
Несмотря на прилагаемые усилия, более 50% пациентов с АГ не достигают целевых значений АД менее 140/90 мм рт. ст. на фоне назначенной антигипертензивной терапии [32,33]. В связи с этим, в отличие от предыдущей версии документа [23], в которой выбор медикаментозной стратегии (монотерапия или комбинация антигипертензивных препаратов) был основан на степени повышения АД и категории сердечно-сосудистого риска, в 2018 г. рекомендовано начинать медикаментозное лечение АГ у большинства пациентов с комбинации двух препаратов (IA) [34]. Исключение составляют пациенты с низким сердечно-сосудистым риском и АГ 1 степени (в частности, при САД >150 мм рт. ст.), пациенты с высоким нормальным АД и очень высоким сердечно-сосудистым риском и хрупкие пожилые больные, которым рекомендована монотерапия [34].
Исходное назначение комбинированной терапии антигипертензивными препаратами даже в низких дозах эффективнее снижает АД, чем терапия одним препаратом в максимальной дозе [35]. Стартовое назначение комбинации из двух антигипертензивных препаратов безопасно и хорошо переносится даже пациентами с АГ 1 степени, а небольшое увеличение риска развития эпизодов артериальной гипотензии не приводит к частому прекращению лечения [22,35,36].
Рис. 4. Медикаментозная терапия у пациентов с АГ и СН со сниженной ФВ ЛЖ Адаптировано по материалам рекомендаций ЕОК/ЕОАГ 2018 г. [34] Рис. 5. Медикаментозная терапия для пациентов с АГ и ФП Адаптировано по материалам рекомендаций ЕОК/ЕОАГ 2018 г. [34] Рис. 6. Медикаментозная терапия для пациентов с АГ и ХБП Адаптировано по материалам рекомендаций ЕОК/ЕОАГ 2018 г. [34]
Как и раньше, основными классами препаратов для лечения АГ остаются ингибиторы АПФ, блокаторы рецепторов ангиотензина II (БРА), антагонисты кальция (АК), диуретики (тиазидные и тиазидоподобные) и β-адреноблокаторы (ББ) (IA). В рекомендациях 2018 г. предложены четкие схемы лечения пациентов с неосложненной АГ (рис. 2) и сопутствующей патологией, в том числе ИБС (рис. 3), сердечной недостаточностью (рис. 4), фибрилляцией предсердий (рис. 5) и ХБП (рис. 6) [34]. Алгоритм назначения базовой терапии при неосложненной АГ также подходит для пациентов с ПООГ, цереброваскулярной болезнью, СД или заболеванием периферических артерий (рис. 2).
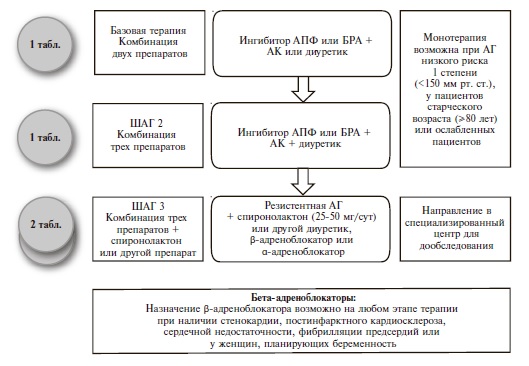
Рис. 2. Базовая терапия для пациентов с неосложненной АГ. Адаптировано по материалам рекомендаций ЕОК/ЕОАГ 2018 г. [34].
По мнению экспертов, максимальное упрощение режима приема препаратов будет способствовать повышению приверженности пациентов к лечению, поэтому необходимо отдавать предпочтение фиксированным комбинациям двух или более антигипертензивных агентов в 1 таблетке (IB). Предпочтительными комбинациями являются сочетание блокатора ренин-ангиотензиновой системы (ингибитора АПФ или БРА) с АК или диуретиком (IA). ББ могут быть использованы для снижения АД при наличии особых клинических ситуаций – стенокардии, перенесенного инфаркта миокарда, сердечной недостаточности, аритмии (IA).
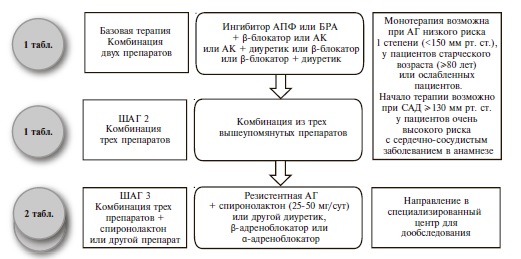
Рис. 3. Медикаментозная терапия для пациентов с АГ и ИБС Адаптировано по материалам рекомендаций ЕОК/ЕОАГ 2018 г. [34]
В случае недостаточного контроля АД на фоне комбинированной терапии двумя препаратами рекомендовано добавление третьего препарата (комбинация блокатора ренин-ангиотензиновой системы с АК и тиазидным/тиазидоподобным диуретиком, предпочтительно в одной таблетке) (IA). Эксперты не рекомендуют исходно назначать комбинацию трех антигипертензивных препаратов.
При неэффективности комбинированной терапии тремя препаратами рекомендовано добавить к лечению спиронолактон в низкой дозе, а при его непереносимости – эплеренон, амилорид, более высокие дозы тиазидных/тиазидоподобных диуретиков или петлевой диуретик, ББ или α-адреноблокатор (IВ).
В отличие от предыдущей версии рекомендаций [23], в текущем варианте применение технических устройств для лечения АГ не рекомендовано в рутинной клинической практике (IIIB). Исключением может стать использование устройств в рамках клинических исследований, пока не будут получены доказательства их безопасности и эффективности [34].
| Примечание: ХОБЛ – хроническая обструктивная болезнь легких; SCORE – Systematic COronary Risk Evaluation |
| • Когда подозревать и как выявлять причины вторичной гипертонии |
| • Лечение гипертонических кризов |
| • Обновленные рекомендации по коррекции АД при остром инсульте |
| • Обновленные рекомендации по лечению гипертонии у женщин во время беременности |
| • АГ в разных этнических группах |
| • АГ и ХОБЛ |
| • АГ, фибрилляция предсердий и другие аритмии |
| • Применение перорального антикоагулянта при АГ |
| • АГ и сексуальная дисфункция |
| • Лечение АГ и противоопухолевая терапия |
| • Периоперационное лечение АГ |
| • Препараты для снижения уровня глюкозы и АД |
| • Обновленные рекомендации по оценке и коррекции риска: (1) использование системы SCORE для оценки риска у пациентов без сердечно-сосудистых заболеваний; (2) важность оценки ПООГ в изменении сердечно-сосудистого риска; и (3) использование статинов и аспирина для профилактики сердечно-сосудистых заболеваний. |
По сравнению с предыдущей версией рекомендаций в 2018 г. значительно изменен и дополнен раздел по неотложным состояниям, обусловленным АГ. Под робно перечислены неотложные состояния, требующие немедленного снижения АД с помощью внутривенного введения антигипертензивных препаратов, необходимые исследования, а также перечень лекарственных препаратов, дозировки и особенности их введения при неотложных ситуациях. Подчеркивается, что пациенты с тяжелой АГ (3-й степени) без признаков острого ПООГ не нуждаются в госпитализации. Снижение АД и коррекцию терапии у таких больных следует проводить амбулаторно согласно алгоритму, представленному на рис. 2. Более детально эта информация отражена в консенсусе 2018 г. по ведению пациентов с неотложными состояниями, обусловленными АГ [38].
В документе 2018 г. обновлен и расширен раздел по ведению АГ у беременных женщин. Изменились позиции в отношении величины АД для назначения антигипертензивной терапии. В версии 2013 г. медикаментозная терапия рекомендовалась при тяжелой АГ у беременных (САД >160 мм рт. ст. или ДАД >110 мм рт. ст.; IC) и считалась целесообразной у беременных со стойким повышением АД ≥150/95 мм рт. ст., а также у пациенток с АД ≥140/90 мм рт. ст. при наличии гестационной АГ, субклинического ПООГ или клинических симптомов (IIbC). В новом документе рекомендовано начинать антигипертензивное лечение у пациенток с гестационной АГ, хронической АГ или АГ с субклиническим ПООГ или клиническими симптомами при уровне САД ≥140 мм рт. ст. или ДАД ≥90 мм рт. ст. (IC), во всех других случаях – при уровне САД ≥150 мм рт. ст. или ДАД ≥95 мм рт. ст. (IC). Значения САД ≥170 мм рт. ст. или ДАД ≥110 мм рт. ст. у беременной женщины рассматриваются как неотложное состояние, требующее госпитализации (IC). Неизменными остаются препараты выбора для контроля АД у беременных женщин – метилдопа (IB), лабеталол (IC) и АК (IC). Ингибиторы АПФ, БРА или прямой ингибитор ренина не рекомендованы во время беременности (IIIC). Определены сроки родоразрешения для пациенток с гестационной гипертонией или легкой преэклампсией – 37-я неделя гестации (IB).
Принципиально новый раздел, появившийся в рекомендациях 2018 г., касается ведения АГ в разных этнических группах. В качестве начальной терапии для большинства чернокожих пациентов рекомендуется комбинация из двух медикаментов в одной таблетке (IC), а препаратами выбора должны быть диуретик или АК, либо в комбинации, либо с блокатором ренинангиотензиновой системы (IB). В качестве последнего предпочтительнее назначение сартанов из-за частого развития ангионевротического отека на фоне приема ингибиторов АПФ в этой когорте пациентов [39,40]. Стартовая монотерапия возможна у больных с АГ 1 степени и “хрупких” пожилых пациентов. В других этнических группах снижение АД может основываться на базовом алгоритме лечения АГ, представленном на рис. 2 (IIbC).
АГ является самой частой сопутствующей патологией у пациентов с ХОБЛ [41]. Учитывая этот факт, общие факторы риска двух заболеваний, а также возможное негативное влияние препаратов для лечения ХОБЛ на сердечно-сосудистую систему, в рекомендациях 2018 г. появился отдельный раздел, посвященный вопросам выбора оптимальной антигипертензивной терапии у пациентов с АГ и ХОБЛ [41,42]. Сделан акцент на важности коррекции факторов риска и модификации образа жизни у пациентов с АГ и ХОБЛ. Эксперты рекомендуют начинать антигипертензивную терапию с АК, БРА или ингибитора АПФ или комбинации АК с блокатором ренин-ангиотензиновой системы. В случае недостаточного ответа или в зависимости от наличия сопутствующей патологии возможно назначение селективных β1-адреноблокаторов и тиазидных или тиазидоподобных диуретиков, однако их рутинное применение у пациентов с ХОБЛ не рекомендовано с учетом возможных побочных эффектов [41,43].
Фибрилляция предсердий является не только фактором риска развития инсульта и сердечной недостаточности, но и проявлением гипертонической кардиопатии [44]. Поэтому в рекомендациях 2018 г. подчеркивается важность обследования всех больных с фибрилляцией предсердий для исключения АГ (IC). В качестве антигипертензивного лечения следует использовать блокатор ренин-ангиотензинвой системы, который можно сочетать с ББ или недигидропиридиновым АК в случае необходимости контроля частоты желудочковых сокращений (рис. 6) (IIaB). В новой версии документа раздел, посвященный АГ и фибрилляции предсердий, дополнен информацией о применении пероральных антикоагулянтов у пациентов с АГ. Профилактику инсульта больным АГ и фибрилляцией предсердий эксперты рекомендуют проводить с помощью пероральных антикоагулянтов, если число баллов по шкале CHA2DS2-VASc составляет ≥2 у мужчин и ≥3 у женщин (IA) [45,46]. Назначение пероральных антикоагулянтов больным с фибрилляцией предсердий целесообразно даже в тех случаях, когда АГ является единственным дополнительным фактором риска, а число баллов по шкале CHA2DS2-VASc составляет 1 (IIаВ) [45,46]. У пациентов с неконтролируемой АГ (САД ≥180 мм рт. ст. и/или ДАД ≥100 мм рт. ст.) следует с осторожностью подходить к назначению антикоагулянтов из-за высокого риска церебральных кровоизлияний [45]. При назначении антикоагулянтов необходимо предпринять меры для снижения уровня САД
Известно, что сексуальная дисфункция, которая часто встречается у пациентов с АГ, приводит не только к ухудшению качества жизни, но и к снижению приверженности к лечению или полному отказу от приема антигипертензивных препаратов [47]. В рекомендациях 2018 г. подчеркивается важность сбора анамнеза о сексуальных нарушениях у всех больных АГ не только в начале лечения, но и в ходе наблюдения. Особое внимание следует обращать на их возможную связь с нежеланием принимать назначенную терапию или с низкой приверженностью к лечению. При наличии сексуальной дисфункции у мужчин рекомендуется избегать препаратов, назначение которых может быть ассоциировано с этим нежелательным эффектом (например, ББ без вазодилатирующих свойств и тиазидных или тиазидоподобных диуретиков), если только их использование не является необходимым по другим показаниям. У женщин среднего и старшего возраста не было выявлено ассоциации уровней АД или приема антигипертензивных препаратов с сексуальной дисфункцией [48]. У пациентов с высоким сердечно-сосудистым риском и тяжелой неконтролируемой АГ представляется разумным отсрочить сексуальную активность до стабилизации состояния, после чего может быть начато лечение по поводу эректильной дисфункции [49]. Препаратами выбора для лечения сексуальной дисфункции остаются ингибиторы фосфодиэстеразы-5.
Еще один новый раздел в рекомендациях 2018 г. посвящен АГ и противоопухолевой терапии. Необхо ди мость его включения в рекомендации обусловлена несколькими факторами: распространенностью повышенного АД среди пациентов с онкологическими заболеваниями (до трети пациентов) и прессорным эффектом некоторых противоопухолевых препаратов, в частности ингибиторов фактора роста эндотелия сосудов (бевацизумаб, сорафениб, сунитиниб и пазопаниб) и ингибиторов протеасом (карфизомиб) [50,51]. Реко мендуется контролировать офисное АД еженедельно в течение первого цикла терапии и каждые 2-3 недели в дальнейшем, так как повышение АД обычно наблюдается у ≤30% пациентов в течение первого месяца после начала лечения [52]. В дальнейшем после завершения первого цикла противоопухолевого лечения следует измерять АД во время посещения врача или с помощью СКАД в случае стабильных цифр АД. При развитии АГ (≥140/90 мм рт. ст.) или повышении ДАД на ≥20 мм рт. ст. по сравнению с исходным уровнем необходимо назначить или оптимизировать антигипертензивную терапию с помощью блокаторов ренин-ангиотензиновой системы и/или АК.
В рекомендациях 2018 г. существенно расширен раздел по ведению пациентов с АГ в периоперационном периоде. В отличие от предыдущей версии, в новом документе при впервые выявленной АГ перед плановым хирургическим вмешательством рекомендуется провести обследование не только с целью оценки сердечно-сосудистого риска, но и для выявления ПООГ (IC). У пациентов с АГ 1 и 2 степени можно не откладывать проведение некардиохирургической операции (IIbC). Однако при уровне САД ≥180 мм рт. ст. и/или ДАД ≥110 мм рт. ст. желательно отложить вмешательство, если оно не является экстренным, до достижения контроля АД. Целесообразно отменить блокаторы ренин-ангиотензиновой системы перед хирургическим вмешательством (IIаС) в отличие от ББ и препаратов центрального действия (клонидин). Внезапная отмена последних потенциально опасна и не рекомендуется (IIIВ). Следует избегать выраженных колебаний АД в периоперационном периоде (IC).
Учитывая опубликованные данные о влиянии сахароснижающих препаратов на уровень АД, в рекомендациях 2018 г. появился новый раздел, посвященный этому вопросу. Ингибиторы натрий-глюкозного ко транс портера 2-го типа эмпаглифлозин и канаглифлозин способствуют снижению АД вне зависимости от влияния массы тела на этот показатель, снижают риск развития сердечной недостаточности и смерти от любых и сердечно-сосудистых причин, а также оказывают нефропротективное действие [53,54]. Применение ингибиторов дипептидилпептидазы-4 и агонистов глюкагоноподобного пептида-1 также приводило к некоторому снижению АД [55, 56].
Важным отличием новой версии рекомендаций является изменение позиций аспирина, назначение которого для первичной профилактики пациентам без сердечно-сосудистых заболеваний не рекомендовано (IIIB). Низкие дозы аспирина, как и прежде, рекомендованы с целью вторичной профилактики у пациентов с АГ (IA).
Нерешенные вопросы
Эксперты сформулировали новый перечень нерешенных вопросов (табл. 4). Возможно, ответы на них будут получены и представлены уже в следующей версии рекомендаций.
| Примечание: ХОБЛ – хроническая обструктивная болезнь легких; SCORE – Systematic COronary Risk Evaluation |
| Измерение АД |
| • Оптимальная программа скрининга населения для выявления АГ |
| • Оптимальный метод измерения АД у пациентов с ФП |
| • Польза для прогнозирования сердечно-сосудистого риска при дополнении офисного измерения АД данными СМАД и/или СКАД |
| • Дополнительное значение центрального АД по сравнению с периферическим АД при оценке риска и его уменьшении на фоне лечения |
| Клиническая оценка пациентов с АГ |
| • Дополнительная польза оценки ПООГ при АГ в реклассификации сердечно-сосудистого риска у пациентов с АГ? |
| Границы и целевой уровень АД |
| • Оптимальные целевые значения САД/ДАД у более молодых пациентов с АГ |
| • Оптимальные целевые значения САД/ДАД при определенных условиях (например, у пациентов с диабетом, ХБП, после инсульта) |
| • Оптимальные целевые значения САД/ДАД по данным СКАД и СМАД |
| • Оптимальные целевые значения САД/ДАД для пациентов с различными исходными уровнями сердечно-сосудистого риска |
| Необходимость в результатах дополнительных исследований |
| • Оценка преимуществ лечения АД у пожилых людей |
| • Сравнение стационарного и амбулаторного ведения |
| • Сравнение лечения для контроля АД и уменьшения ПООГ, особенно у молодых людей |
| • У лиц с высоким нормальным АД |
| • У пациентов с резистентной гипертонией |
| Стратегии лечения гипертонии |
| • Воздействие стратегии лечения одной таблеткой против нескольких на клинические исходы, приверженность к лечению и контроль АД |
| • Сравнение исходов между стратегиями лечения на основе первоначальной монотерапии против начальной комбинированной терапии |
| • Сравнение исходов лечения АД с классическими и вазодилатирующими β-адреноблокаторами |
| • Сравнение исходов лечения на основе тиазидных и тиазидоподобных диуретиков? |
| • Оптимальное лечение гипертонии в разных этнических группах? |
| • Защитный эффект антигипертензивной терапии у пациентов с когнитивной дисфункцией или слабоумием |
| • Роль антигипертензивной терапии в лечении гипертонии белого халата и маскированной гипертонии |
Заключение
Процесс непрерывного обновления наших знаний, поступление новых доказательств и обобщение ранее полученных данных в гипертензиологии позволили в новых рекомендациях 2018 г. расставить акценты, добавить детали к “портрету артериальной гипертонии” и задать новые актуальные вопросы.
Артериальная гипертензия
Категории МКБ: Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек (I13), Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек (I12), Гипертензивная болезнь сердца [гипертоническая болезнь сердца с преимущественным поражением сердца] (I11), Эссенциальная [первичная] гипертензия (I10)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «3» октября 2019 года
Протокол №74
Артериальная гипертензия –повышение офисного САД≥140 мм рт. ст., и/или ДАД ≥90 мм.рт.ст.
Гипертония белого халата – при повторных посещениях лечебного учреждения АД оказывается повышенным, а вне его, при СМАД или ДМАД, нормальным. Но сердечно-сосудистый риск низкий в сравнении с пациентами со стойкой АГ (отсутствие диабета, поражения органов мишеней, сердечно-сосудистых болезней или ХБП).
Маскированная гипертония – АД может быть нормальным в офисе и патологически повышенным вне лечебного учреждения, но сердечно-сосудистый риск находится в диапазоне, соответствующем стойкой АГ.
Термины Гипертония «белого халата» и «маскированная гипертония» рекомендуется использовать для пациентов, не получающих лечение.
Резистентная АГ — лечение с использованием оптимальных (или максимально переносимых) доз лекарственных препаратов, включающих комбинацию трех классов препаратов первой линии, в том числе диуретика (иАПФ или АРА II в сочетании с БКК и тиазидным/тиазидоподобным диуретиком), не приводит к снижению САД и ДАД до значений
Экстренная гипертензия [8] (гипертонический криз) — тяжелая гипертензия (чаще 3 степени) с признаками острого повреждения органов-мишеней требующая чаще всего немедленного, но осторожного снижения АД обычно внутривенной терапией:
- Гипертензивная энцефалопатия
- Острая сердечная недостаточность
- Острый коронарный синдром
- Острое нарушение мозгового кровотока
- Острая диссекция аорты
- Гипертензивная ретинопатия (геморрагии и/или отек диска зрительного нерва)
- Острая почечная недостаточность
- Преэклампсия и эклампсия
| МКБ-10 | |
| Код | Название |
| I 10 | Эссенциальная (первичная) гипертензия |
| I 11 | Гипертензивная болезнь сердца (гипертоническая болезнь с преимущественным поражением сердца) |
| I 12 | Гипертензивная (гипертоническая) болезнь с преимущественным поражением почек |
| I 13 | Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца и почек. |
Дата разработки/пересмотра протокола: 2015 год (пересмотр 2018 г)
Сокращения, используемые в протоколе:
| АГ | – | артериальная гипертензия |
| АГП | – | антигипертензивные препараты |
| АД | – | артериальное давление |
| АК | – | антагонисты кальция |
| АКС | – | ассоциированные клинические состояния |
| АМР | – | антагонисты минералокортикоидных рецепторов |
| АЛТ | – | аланинаминотрансфераза |
| АПФ | – | ангиотензин-превращающий фермент |
| АРА II | – | антагонисты рецепторов ангиотензина II |
| АСК | – | ацетилсалициловая кислота |
| АСТ | – | аспартатаминотрансфераза |
| α-АБ | – | альфа-адреноблокаторы |
| β-АБ | – | β-адреноблокаторы |
| БКК | – | блокаторы кальциевых каналов |
| ВГН | – | верхняя граница нормы |
| ВОЗ | – | Всемирная Организация Здравоохранения |
| ГК | – | гипертонический криз |
| ГЛЖ | – | гипертрофия левого желудочка |
| ГЗТ | – | гормональная заместительная терапия |
| ГПП-1 | – | глюкагоноподобный пептид-1 |
| ДАД | – | диастолическое артериальное давление |
| ДГП | – | дигидропиридины |
| ДИАД | – | домашнее измерение АД |
| ДЛП | – | дислипидемия |
| ДМАД | – | домашнее мониторирование АД |
| ЕОК | – | Европейское Общество Кардиологов |
| ЗССС | – | заболевания сердечно-сосудистой системы |
| ИАПФ | – | ингибиторы ангиотензин-превращающего фермента |
| ИБС | – | ишемическая болезнь сердца |
| ИМ | – | инфаркт миокарда |
| ИММЛЖ | – | индекс массы миокарда левого желудочка |
| ИМТ | – | индекс массы тела |
| ИСАГ | – | изолированная систолическая артериальная гипертензия |
| КТ | – | компьютерная томография |
| ЛЖ | – | левый желудочек |
| ЛПВП | – | липопротеины высокой плотности |
| ЛПИ | – | лодыжечно-плечевой индекс |
| ЛПНП | – | липопротеины низкой плотности |
| МАУ | – | микроальбуминурия |
| МКБ-10 | – | международная классификация болезней МКБ-10 |
| МРА | – | магнитно-резонансная ангиография |
| МРТ | – | магнитно-резонансная томография |
| МС | – | метаболический синдром |
| МТ | – | медикаментозная терапия |
| НТГ | – | нарушение толерантности к глюкозе |
| ОЖ | – | ожирение |
| ОК | – | оральные контрацептивы |
| ОНМК | – | острые нарушения мозгового кровообращения |
| ОПП | – | острое повреждение почек |
| ОПСС | – | общее периферическое сопротивление сосудов |
| ОРА | – | отношение ренина-альдостерона |
| ОТ | – | объем талии |
| ОХС | – | общий холестерин |
| ОКС | – | острый коронарный синдром |
| ПГТТ | – | пероральный глюкозотолерантный тест |
| ПИКС | – | постинфарктный кардиосклероз |
| ПОМ | – | поражение органов-мишеней |
| ПООГ | – | поражение органов-мишеней, опосредованное гипертензией |
| ПМСП | – | первичная медико-санитарная помощь |
| ППТ | – | площадь поверхности тела |
| РАС | – | ренин-ангиотензиновая система |
| РКИ | – | рандомизированные контролируемые исследования |
| рСКФ | – | расчетная скорость клубочковой фильтрации |
| САД | – | систолическое артериальное давление |
| СД | – | сахарный диабет |
| СКФ | – | скорость клубочковой фильтрации |
| СМАД | – | суточное мониторирование артериального давления |
| СМР | – | средний медицинский работник |
| СН | – | сердечная недостаточность |
| СНсФВ | – | сердечная недостаточность с сохраненной фракцией выброса |
| СНснФВ | – | сердечная недостаточность с низкой фракцией выброса |
| СПВ | – | скорость пульсовой волны |
| СС | – | сердечно-сосудистый |
| ССЗ | – | сердечно-сосудистые заболевания |
| ССО | – | сердечно-сосудистые осложнения |
| ССР | – | сердечно-сосудистый риск |
| ССС | – | сердечно-сосудистое событие |
| ТГ | – | триглицериды |
| ТИА | – | транзиторная ишемическая атака |
| ТИМ | – | толщина интима/медиа |
| ТМА | – | тромботическая микроангиопатия |
| У3И | – | ультразвуковое исследование |
| ФВ | – | фракция выброса |
| ФП | – | фибрилляция предсердий |
| ФР | – | фактор риска |
| ХБП | – | хроническая болезнь почек |
| ХОБЛ | – | хроническая обструктивная болезнь легких |
| ХС | – | холестерин |
| ХЛНП | – | холестерин липопротеидов низкой плотности |
| ХСН | – | хроническая сердечная недостаточность |
| ЦВБ | – | цереброваскулярные болезни |
| ЦНС | – | центральная нервная система |
| ЧКВ | – | чрескожное коронарное вмешательство |
| ЧСС | – | частота сердечных сокращений |
| ЭКГ | – | электрокардиография |
| ЭхоКГ | – | эхокардиография |
| EASD | – | Европейская ассоциация по изучению диабета |
| ESC | – | Европейское общество кардиологов |
| ESH | – | Европейское общество по гипертонии |
| FDA | – | Управление по продуктам питания и лекарственным средствам США |
| HbA1c | – | гликированный гемоглобин |
| MDRD | – | Modification of Diet in Renal Disease |
| SCORE | – | Systematic Coronary Risk Evaluation (систематическая оценка коронарного риска) |
| SGLT2 | – | натрий-глюкозный ко-транспортер-2 типа |
| CHA2DS2-VASc | – | Сongestive heart failure – хроническая сердечная недостаточность, Hypertension – гипертоническая болезнь, Age – возраст старше 75 лет, Diabetes mellitus – сахарный диабет, Stroke –инсульт/ТИА/системный эмболизм в анамнезе, Vascular disease – поражение сосудов (инфаркт миокарда в анамнезе, атеросклероз периферических артерий, атеросклероз аорты), Age– возраст 65–74 лет, Sex category – пол (женский). |
Пользователи протокола: врачи общей практики, терапевты, кардиологи, эндокринологи, нефрологи, офтальмологи, невропатологи, врачи и фельдшера скорой помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| Классы рекомендаций | Определение | Предлагаемая формулировка |
| Класс I | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство полезны, эффективны, имеют преимущества. | Рекомендуется/ показан |
| Класс II | Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры. | |
| Класс IIa | Большинство данных/мнений говорит о пользе/ эффективности. | Целесообразно применять |
| Класс IIb | Данные/мнения не столь убедительно говорят о пользе/эффективности. | Можно применять |
| Класс III | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство не являются полезной или эффективной, а в некоторых случаях могут приносить вред. | Не рекомендуется |
| Уровень доказанности А | Данные многочисленных рандомизированных клинических исследований или мета-анализов. |
| Уровень доказанности B | Данные одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| Уровень доказанности C | Согласованное мнение экспертов и/или небольшие исследования, ретроспективные исследования, регистры |

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1]
Классификация АГ по степени (таблица 1) и стадии общего сердечно-сосудистого риска (таблица 2):
Таблица 1. — Классификация офисных показателей АД и определение степени АГ (мм.рт.ст.) [1]
| Категории АД | САД | ДАД | |
| Оптимальное | < 120 | И | < 80 |
| Нормальное | 120 — 129 | и/или | 80 — 84 |
| Высокое нормальное | 130-139 | и/или | 85 — 89 |
| АГ 1 степени | 140 — 159 | и/или | 90 — 99 |
| АГ 2 степени | 160 — 179 | и/или | 100 — 109 |
| АГ 3 степени | ≥ 180 | и/или | ≥ 110 |
| Изолированная систолическая АГ | ≥ 140 | и/или | < 90 |
Примечание: категорию АД определяют по результатам измерения АД в положении пациента сидя и по самому высокому значению САД или ДАД; изолированная систолическая гипертензия (ИСАГ) классифицируется на степени 1, 2 или 3 в зависимости от значения САД. Классификация уровней АД применима для лиц старше 16 лет.
Таблица 2. Классификация стадий АГ в зависимости от уровней АД, наличия факторов ССР, ПООГ и наличия сопутствующих заболеваний [1]
| Другие факторы риска, ПООГ или заболевания | АД, мм.рт.ст. | |||
| Высокое нормальное САД 130-139 ДАД 85-89 | АГ 1 степени САД 140-159 ДАД 90-99 | АГ 2 степени САД 160-179 ДАД 100-109 | АГ 3 степени САД ≥ 180 ДАД ≥ 110 | |
| Нет других ФР | Низкий риск | Низкий риск | Умеренный риск | Высокий риск |
| 1-2 ФР | Низкий риск | Умеренный риск | Умеренный/ высокий риск | Высокий риск |
| ≥3 ФР | Низкий/ умеренный риск | Умеренный/ высокий риск | Высокий риск | Высокий риск |
| ПООГ, ХБП стадия 3 или СД без поражения органов | Умеренный/ высокий риск | Высокий риск | Высокий риск | Высокий/ очень высокий риск |
| Установленное ССЗ, ХБП стадия ≥4 или СД с поражением органов | Очень высокий риск | Очень высокий риск | Очень высокий риск | Очень высокий риск |
Примечание: ССР проиллюстрирован для мужчин среднего возраста. ССР не всегда соответствует реальному риску в различных возрастных группах.
Использование шкалы SCORE рекомендуется для формальной оценки ССР для принятия решения о терапии.
Сокращения: АД — артериальное давление, ДАД — диастолическое артериальное давление, ПООГ — поражение органов, опосредованное гипертензией, САД — систолическое артериальное давление, СД — сахарный диабет, ССЗ — сердечно-сосудистое заболевание, ССР — сердечно-сосудистый риск, ФР — фактор риска, ХБП — хроническая болезнь почек, SCORE — шкала Systematic Coronary Risk Evaluation (систематизированной оценки коронарного риска)
Факторы, оказывающие влияние на параметры ССР у пациентов с АГ, приведены в таблице 3
Таблица 3. Факторы, определяющие ССР у больных АГ [1]
- масса ЛЖ/ рост 2,7 : для мужчин >50 г/м 2,7 , для женщин >47 г/м 2,7 (рост в метрах);
- индексация на площадь поверхности тела может быть использована у пациентов с нормальной массой тела: масса ЛЖ/ППТ (г/м 2 ) >115 (мужчины) и >95 (женщины)
Примечание: ª — факторы риска, учтенные в шкале SCORE, ᵇ — протеинурия и снижение СКФ являются независимыми факторами риска. См. таблицу 6: факторы, модифицирующие ССР.
Сокращения: АГ — артериальная гипертензия, ГЛЖ — гипертрофия левого желудочка, ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда, ЛЖ — левый желудочек, ЛПНП — липопротеины низкой плотности, ППТ — площадь поверхности тела, СКФ — скорость клубочковой фильтрации, ССР — сердечно-сосудистый риск, СПВ — скорость распространения пульсовой волны, СН-сФВ — сердечная недостаточность с сохранной фракцией выброса, CCЗ — сердечно-сосудистые заболевания, ТИА — транзиторная ишемическая атака, ХБП — хроническая болезнь почек, ЭКГ — электрокардиограмма.
Пациентам с АГ, которые не соответствуют категориям высокого или очень высокого риска вследствие имеющихся у них ССЗ, ХБП или СД, существенно повышенного одного ФР или ГЛЖ, обусловленной АГ, рекомендуется проводить оценку ССР с помощью модели систематической оценки коронарного риска (SCORE) (таблица 4).
Таблица 4. Уровень 10-летнего ССР (Systematic Coronary Risk Evaluation system) [1]
- Клинические признаки ССЗ: инфаркт миокарда, острый коронарный синдром, коронарная реваскуляризация или артериальная реваскуляризация любой другой локализации, инсульт, ТИА, аневризма аорты, заболевания периферических артерий;
- Бесспорно документированное ССЗ по результатам визуализации: значимая бляшка (стеноз ≥50%) по данным ангиографии или ультразвукового исследования; не включает увеличение толщины комплекса интима-медиа;
- Сахарный диабет с поражением органов-мишеней: например, протеинурия или сочетание с основными факторами риска, такими как АГ 3-й степени или гиперхолестеринемия;
- Тяжелая ХБП (СКФ
- 10-летний риск по шкале SCORE ≥10%.
- Существенно выраженный один фактор риска, особенно повышение уровня холестерина >8 ммоль/л (310 мг/дл), например, при семейной гиперхолестеринемии или АГ 3-й степени (АД ≥180/110 мм рт.ст.);
- Большинство пациентов с сахарным диабетом, не относящихся к категории очень высокого риска (за исключением некоторых молодых больных диабетом 1 типа при отсутствии основных факторов риска, которые могут быть отнесены к категории умеренного риска);
- Умеренная ХБП (СКФ 30-59 мл/мин/1,73м2);
- 10-летний риск по шкале SCORE 5-10%.
- 10-летний показатель SCORE от ≥1 до
- АГ 2-степени
- Большинство пациентов среднего возраста относятся к этой категории.
- Рассчитанный 10-летний показатель SCORE
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1]
Диагностические критерии:
- повышение АД, при котором САД ≥140 мм рт. ст., и (или) ДАД ≥90 мм.рт.ст.;
- исключение возможных причин вторичной АГ;
- наличие факторов риска АГ,
- поражение органов, обусловленных АГ;
- наличие ССЗ, цереброваскулярных и почечных заболеваний.
Анамнез
При сборе анамнеза важно:
- Длительность АГ, предшествующие обследования, госпитализации и т.д.
- Все имеющиеся записи об уровнях АД в настоящем и прошлом.
- Все сведения о приеме антигипертензивных препаратов.
- Сведения о приеме любых других лекарственных препаратов.
- Семейный анамнез, касающийся АГ, ССЗ, инсультов или заболеваний почек.
- Оценка ОЖ, включая степень физических нагрузок, динамику массы тела, диетические привычки, статус курения, употребление алкоголя, наркотических препаратов, состояние сна (ночное апноэ сна)
- Указание в анамнезе на наличие любых факторов ССР (семейный и личный анамнез АГ и сердечно-сосудистых заболеваний, семейный и личный анамнез дислипидемии, семейный и личный анамнез сахарного диабета (препараты, показатели гликемии, полиурия), курение, особенности питания, динамика массы тела, ожирение, уровень физической активности, храп, апноэ во сне, низкая масса тела при рождении).
- Описание и признаки всех сопутствующих заболеваний, имевших место в прошлом и настоящем.
- Специфические признаки, свидетельствующие о возможном вторичном генезе АГ — семейный анамнез ХБП (поликистоз почек), наличие в анамнезе болезней почек, инфекций мочевых путей, гематурии, злоупотребления обезболивающими (паренхиматозные заболевания почек), прием лекарств, таких как пероральные контрацептивы, солодка, карбеноксолоны, сосудосуживающие капли в нос, кокаин, амфетамины, глюко- и минералокортикоиды, нестероидные противовоспалительные средства, эритропоэтин, циклоспорин, повторные эпизоды внезапной потливости, головной боли, тревоги, сердцебиения (феохромоцитома), периодическая мышечная слабость и судороги (гиперальдостеронизм); симптомы, позволяющие предполагать заболевания щитовидной железы), особенности течения беременностей, менопаузы, приема оральных контрацептивов.
- Лечение АГ – текущая антигипертензивная терапия, предшествующая антигипертензивная терапия, приверженность или недостаточная приверженность к лечению, эффективность и побочные эффекты препаратов.
Физикальное обследование:
- Всем взрослым (лицам старше 18 лет) следует измерять офисное АД и регистрировать его в медицинской карте, а также знать свои показатели АД (УД –I B). Показаны измерения АД, не реже чем каждые 5 лет, если АД остается оптимальным (УД – I C). Показано дальнейшее измерения АД, не реже чем каждые 3 года, если АД остается нормальным (УД – I C). Если показатели АД соответствуют высоко нормальным значениям, рекомендуется контролировать АД как минимум ежегодно (УД – I C). Для пациентов старшего возраста (> 50лет) рекомендуется проводить скрининговое обследование чаще (УД – IIa C). Рекомендуется измерять офисное АД на обеих руках хотя бы при первом посещении врача, поскольку разница показателей САД >15 мм рт. ст. предполагает наличие атеросклеротического поражения сосудов и ассоциируется с повышенным ССР (УД – I A). При наличии разницы АД на руках рекомендуется в дальнейшем определять АД на руке с наиболее высокими значениями (УД – I C). Во время каждого визита следует выполнить три измерения АД с интервалами 1-2 мин, дополнительные измерения следует проводить, если первые два измерения отличаются на >10 мм рт.ст. За уровень АД пациента следует принимать среднее значение из двух последних измерений. (УД – I C).
- Рекомендуется определения внеофисных значений АД по результатам СМАД и/или ДМАД, в том случае, если использование этих методов оправдано экономически и удобно для выполнения (таблица 5) (УД – I C).
- Определение внеофисного АД (СМАД или ДМАД) особенно рекомендуется в ряде клинических ситуаций, например, для выявления гипертензии “белого халата” и маскированной гипертензии, оценки результатов проводимого лечения, а также выявления возможных причин нежелательных явлений (например, симптомной гипотензии) (таблица 6). (УД – I А).
- Оценка пульса в покое всем пациентам с АГ для оценки сердечного ритма и выявления аритмий (УД –I C).
- Определение веса и роста с помощью калиброванных приборов, с определением ИМТ.
- Определение окружности талии.
- Осмотр кожных покровов: признаки нейрофиброматоза (феохромоцитома).
- Пальпация и аускультация сердца и сонных артерий.
- Аускультация сердца и почечных артерий для выявления шумов, являющихся признаком коарктации аорты или реноваскулярной гипертензии.
- Сравнение пульсации на радиальных и бедренных артериях для выявления задержки пульсовой волны при коарктации аорты.
- Пальпация щитовидной железы (признаки заболеваний щитовидной железы).
- Пальпация почек для исключения их увеличения при поликистозе.
Таблица 5. Определение АГ по офисным и внеофисным значениям АД [1]
| Категория | САД (мм рт.ст.) | ДАД (мм рт.ст.) | |
| Офисное АД а | ≥140 | и/или | ≥90 |
| СМАД | |||
| Дневное (или в период бодрствования), среднее | ≥135 | и/или | ≥85 |
| Ночное (или во время сна), среднее | ≥120 | и/или | ≥70 |
| 24-часовое среднее | ≥130 | и/или | ≥80 |
| Домашнее среднее АД | ≥135 | и/или | ≥85 |
Примечание: а — при обычном измерении АД в кабинете врача, не относится к измерению АД без присутствия медицинского персонала. Сокращения: АД — артериальное давление, ДАД — диастолическое артериальное давление, САД — систолическое артериальное давление
Таблица 6. Клинические показания для домашнего и амбулаторного мониторирования АД [1]
| Подозрение на «гипертонию белого халата»: • АГ I степени при измерении АД в офисе; • Выраженное повышение офисного АД без признаков поражения органов, обусловленного АГ; |
| Подозрение на «маскированную гипертонию»: • Высокое нормальное офисное АД; • Нормальное офисное АД у пациентов с ПООАГ, и высоким общим ССР; |
| Постуральная и постпрандиальная гипотензия у больных, получающих или не получающих лечение; |
| Обследование по поводу резистентной АГ; |
| Оценка контроля АД, особенно при лечении больных высокого риска; |
| При наличии значимой вариабельности офисного АД; |
| Чрезмерное повышение АД при физической нагрузке; |
| Оценка наличия эпизодов гипотонии во время лечения; |
| Специфические показания к СМАД, а не к ДМАД: оценка ночного АД и суточного профиля АД (например, при подозрении на ночную гипертензию, в том числе, при синдроме ночного апноэ, при ХБП, гипертензии эндокринной этиологии или автономную дисфункцию). |
Сокращения: АГ — артериальная гипертензия, АД — артериальное давление, СМАД — суточное амбулаторное мониторирование артериального давления, ДМАД — домашнее мониторирование артериального давления, ХБП — хроническая болезнь почек.
Рутинные лабораторные исследования [1]:
- Гемоглобин и/или гематокрит (повышение гемоглобина и гематокрита — возможна эритремия, анемия и др.)
- Биохимический анализ:
— Уровень глюкозы натощак (если глюкоза венозной плазмы > 6,1 ммоль/л, или капиллярной крови >5,6 ммоль/л — проведение ПГТТ) и гликированный гемоглобин (если глюкоза венозной плазмы натощак >6,1 ммоль/л, или капиллярной крови > 5,6 ммоль/л, или ранее был выставлен диагноз СД) [3,7]
— Уровень липидов крови: общий холестерин (для определения общего риска развития ССЗ по шкале SCORE), ЛПНП (основная цель в терапии в зависимости от степени риска ССО), ЛПВП (1,7 ммоль/л — гипертриглицеридемия как дополнительный фактор, усугубляющий степень ССР) [4]
— Уровень калия и натрия крови (спонтанная гипокалиемия — первичный гиперальдостеронизм, контроль при лечении ИАПФ, АРА II, АМР)
— Уровень мочевой кислоты крови (у пациентов высокого риска ССО ≥ 360 ммоль/л, у пациентов очень высокого риска ССО ≥300 ммоль/л; нефросклероз, возможно на фоне АГ) [10]
— Уровень креатинина крови с обязательным определением СКФ (выявление почечной дисфункции на фоне первичной АГ, возможен ренальный генез АГ, контроль при лечении ИАПФ, АРА II, АМР) (I В)
— Показатели функции печени – АЛТ (контроль показателей до начала лечения статинами, при приеме статинов показатели не должны превышать >3 ВГН; при повышении АЛТ >3 ВГН исключить такие нарушения функции печени, как употребление алкоголя или неалкогольный жировой гепатоз) [4]
— микроскопия осадка (протеинурия, микрогематурия – ренальный генез АГ, лейкоцитурия — инфекция мочевых путей),
— количественное определение белка в моче или соотношение альбумин/креатинин (нефропатия, возможно на фоне АГ) (I В)
Инструментальные исследования [1]:
обязательные:
- ЭКГ в 12 отведениях – для выявления ГЛЖ и других возможных аномалий, а также для документирования сердечного ритма и выявления нарушений ритма и проводимости (УД – I В);
- СМАД и/или ДМАД для всех пациентов (УД – IC), а также для выявления гипертензии «белого халата» и «маскированной гипертензии», оценки результатов проводимого лечения, а также выявления возможных причин нежелательных явлений (УД – I А);
- Эхокардиография – при выявлении изменений на ЭКГ или при наличии симптомов и признаков дисфункции ЛЖ (УД – I B);
- Ультразвуковое исследование сонных артерий — для выявления атеросклероза и бляшек в сонных артериях (при наличии шума в проекции сонных артерий, транзиторной ишемической атаки (ТИА) или цереброваскулярной болезни (ЦВБ) в анамнезе, а также в качестве обследования пациента с признаками поражения сосудов) (УД – I B).
- Фундоскопия – для выявления гипертонической ретинопатии у больных АГ 2-й или 3-й степеней и всем пациентам с СД (УД – I С);
Показания для консультации специалистов:
- консультация невропатолога – при наличии симптомов ОНМК, ТИА, энцефалопатии;
- консультация офтальмолога – для выявления гипертонической ретинопатии у больных АГ 2-й или 3-й степеней и всем пациентам с СД, при наличии симптомов нарушения зрения, отслойке сетчатки, прогрессирующей потере зрения;
- консультация нефролога – исключение симптоматических нефрогенных гипертензий, ХБП 4-5 ст.;
- консультация эндокринолога – при признаках симптоматических эндокринных гипертензий, при тяжелом неуправляемом течении сахарного диабета;
- консультация сосудистого хирурга – при признаках аневризмы, диссекции аорты и др.

Диагностический алгоритм: (схема)
Рис.1 Алгоритм скрининга и диагностики АГ
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
Дифференциальный диагноз АГ заключается в обследовании на вторичные формы АГ, который включает сбор клинического анамнеза, физикальное обследование и рутинные лабораторные анализы (таблица 7) с последующим проведением при необходимости специфического исследования.
- пациенты молодого возраста (
- внезапное ухудшение течения АГ у пациентов с документированной стабильной нормотензией в прошлом;
- резистентная АГ;
- тяжелая АГ (3 степени) или неотложные состояния, обусловленные АГ;
- наличие выраженного поражения органов-мишеней;
- клинические или биохимические признаки, свидетельствующие о наличии эндокринной причины АГ или ХБП;
- признаки синдрома обструктивного ночного апноэ;
- признаки феохромоцитомы или семейный анамнез феохромоцитомы.
- СМ ЭКГ – при наличии признаков нарушений ритма и проводимости
- Фундоскопия – может быть целесообразна больных АГ 1 степени (УД – IIb C);
- УЗИ почек – при нарушении функции почек, альбуминурии или при подозрении на вторичную АГ (УД – IIa C);
- УЗИ брюшной аорты – при наличии признаков поражения сосудов (УД – IIa C);
- УЗИ надпочечников – при наличии признаков аденомы или феохромоцитомы (УД – IIa C);
- КТ или МРТ – при наличии признаков аденомы или феохромоцитомы (УД – IIa C);
- Определение СПВ – для оценки сосудистой жесткости (УД – IIb B);
- Определение ЛПИ – для выявления атеросклероза сосудов нижних конечностей (IIb B).
- Допплеровское исследование почечных артерий – при наличии симптомов реноваскулярных заболеваний, особенно при выявлении асимметрии размеров почек (УД – IIa C);
- КТ, МРТ – для оценки наличия ишемического или геморрагического повреждения головного мозга, у пациентов с ЦВБ в анамнезе или признаками ухудшения когнитивных функций (УД – IIa В).
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения альтернативного диагноза |
| Обструктивное ночное апноэ | Избыточная масса тела, стойкая, резистентная артериальная гипертензия | Шкала Эпфорта и полисомнография | Храп; ожирение (но может встречаться при отсутствии ожирения); сонливость днем |
| Поражение паренхимы почек | Образования/уплотнения в брюшной полости (поликистоз почек) | Креатинин и электролиты плазмы, СКФ; анализ мочи на кровь и белок, отношение альбумин:креатинин мочи; ультразвуковое исследование почек Реноваскулярные заболевания | Бессимптомное течение; сахарный диабет; гематурия, протеинурия, никтурия; анемия, образование почек при поликистозе у взрослых, анамнез инфекции мочевыводящих путей, злоупотребление обезболивающими, |
| Атеросклероз почечных артерий | Шум при аускультации почечных артерий | Дуплексное сканирование почечных артерий или КТ-ангиография или МР-ангиография | Пожилые; диффузный атеросклероз (особенно периферических артерий); диабет; курение; рецидивирующий отек легких; шум в проекции почечных артерий. |
| Фибромускулярная дисплазия | Шум при аускультации почечных артерий | Дуплексное сканирование почечных артерий или КТ-ангиография или МР-ангиография | Молодые; чаще у женщин; шум в проекции почечных артерия Эндокринные причины |
| Первичный альдостеронизм | Гипокалиемия (спонтанная или вызванная диуретиками), случайная находка опухоли надпочечников | Альдостерон и ренин плазмы, отношение альдостерон/ренин; гипокалиемия (редко); важно: гипокалиемия может снижать отношение альдостерон/ренин | Бессимптомно, мышечная слабость, гипертензия в раннем возрасте в семейном анамнезе или СС осложнения до 40 лет |
| Феохромоцитома | Кожные проявления нейрофиброма-тоза (пятна “кофе с молоком”, нейрофибромы) | Метанефрины в плазме или суточной моче, КТ или МРТ брюшной полости и малого таза; сцинтиграфия мета-123 I-бензил-гуанидином; | Периодические симптомы: эпизоды повышения АД, головная боль, потливость, сердцебиения и бледность; лабильное АД; подъемы АД могут быть спровоцированы приемом препаратов (бета-блокаторов, метоклопрамида, симпатомиметиков, опиоидов, трициклических антидепрессантов) |
| Синдром Кушинга | Быстрый набор веса, полиурия, полидипсия, психологические расстройства | Суточная экскреция кортизола с мочой, дексаметазоновая проба | Лунообразное лицо, центральное ожирение, атрофия кожи, стрии, диабет, длительный прием стероидов |
| Заболевания щитовидной железы (гипер- или гипотиреоз) | Учащенное сердцебиение, повышенная потливость, постоянная нервозность, раздражительность, тревожность, потеря веса | Оценка функции щитовидной железы | Признаки и симптомы гипер- или гипотиреоза |
| Гиперапаратиреоз | Боли в костях, патологические переломы, деформация скелета, артралгии, миопатии, судороги, депресии, язвенные поражения ЖКТ, запоры, аритмии | Паратгормон, уровень кальция | Гиперкальциемия, гипофосфатемия |
| Коарктация аорты | Разница АД (≥20/10 мм рт.ст.) между верхними и нижними конечностями | Эхокардиография | Обычно выявляется у детей или подростков; разница АД (≥20/10 мм рт.ст.) между верхними и нижними конечностями и/или между правой и левой рукой и задержка радиально-феморальной пульсации; низкий ЛПИ; шум выброса в межлопаточном пространства; узурация ребер при рентгенографии |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1]
Цели лечения:
· максимальное снижение риска развития ССО и смерти;
· коррекция всех модифицируемых ФР (курение, дислипедемия, гипергликемия, ожирение, гиперурикемия);
· предупреждение, замедление темпа прогрессирования и/или уменьшение ПООГ;
Дифференциальный диагноз и обоснование дополнительных исследований:
Дифференциальный диагноз АГ заключается в обследовании на вторичные формы АГ, который включает сбор клинического анамнеза, физикальное обследование и рутинные лабораторные анализы (таблица 7) с последующим проведением при необходимости специфического исследования.
Клинические признаки, свидетельствующие о возможном наличии вторичной АГ:
· пациенты молодого возраста ( · внезапное ухудшение течения АГ у пациентов с документированной стабильной нормотензией в прошлом;
· резистентная АГ;
· тяжелая АГ (3 степени) или неотложные состояния, обусловленные АГ;
· наличие выраженного поражения органов-мишеней;
· клинические или биохимические признаки, свидетельствующие о наличии эндокринной причины АГ или ХБП;
· признаки синдрома обструктивного ночного апноэ;
· признаки феохромоцитомы или семейный анамнез феохромоцитомы.
Дополнительные методы обследования, в том числе при вторичных формах АГ [1,3]:
· СМ ЭКГ – при наличии признаков нарушений ритма и проводимости
· Фундоскопия – может быть целесообразна больных АГ 1 степени (УД – IIb C);
· УЗИ почек – при нарушении функции почек, альбуминурии или при подозрении на вторичную АГ (УД – IIa C);
· УЗИ брюшной аорты – при наличии признаков поражения сосудов (УД – IIa C);
· УЗИ надпочечников – при наличии признаков аденомы или феохромоцитомы (УД – IIa C);
· КТ или МРТ – при наличии признаков аденомы или феохромоцитомы (УД – IIa C);
· Определение СПВ – для оценки сосудистой жесткости (УД – IIb B);
· Определение ЛПИ – для выявления атеросклероза сосудов нижних конечностей (IIb B).
· Допплеровское исследование почечных артерий – при наличии симптомов реноваскулярных заболеваний, особенно при выявлении асимметрии размеров почек (УД – IIa C);
· КТ, МРТ – для оценки наличия ишемического или геморрагического повреждения головного мозга, у пациентов с ЦВБ в анамнезе или признаками ухудшения когнитивных функций (УД – IIa В).
Таблица 7. Дифференциально-диагностические показатели вторичной гипертензии [1]:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения альтернативного диагноза |
| Обструктивное ночное апноэ | Избыточная масса тела, стойкая, резистентная артериальная гипертензия | Шкала Эпфорта и полисомнография | Храп; ожирение (но может встречаться при отсутствии ожирения); сонливость днем |
| Поражение паренхимы почек | Образования/уплотнения в брюшной полости (поликистоз почек) | Креатинин и электролиты плазмы, СКФ; анализ мочи на кровь и белок, отношение альбумин:креатинин мочи; ультразвуковое исследование почек Реноваскулярные заболевания | Бессимптомное течение; сахарный диабет; гематурия, протеинурия, никтурия; анемия, образование почек при поликистозе у взрослых, анамнез инфекции мочевыводящих путей, злоупотребление обезболивающими, |
| Атеросклероз почечных артерий | Шум при аускультации почечных артерий | Дуплексное сканирование почечных артерий или КТ-ангиография или МР-ангиография | Пожилые; диффузный атеросклероз (особенно периферических артерий); диабет; курение; рецидивирующий отек легких; шум в проекции почечных артерий. |
| Фибромускулярная дисплазия | Шум при аускультации почечных артерий | Дуплексное сканирование почечных артерий или КТ-ангиография или МР-ангиография | Молодые; чаще у женщин; шум в проекции почечных артерия Эндокринные причины |
| Первичный альдостеронизм | Гипокалиемия (спонтанная или вызванная диуретиками), случайная находка опухоли надпочечников | Альдостерон и ренин плазмы, отношение альдостерон/ренин; гипокалиемия (редко); важно: гипокалиемия может снижать отношение альдостерон/ренин | Бессимптомно, мышечная слабость, гипертензия в раннем возрасте в семейном анамнезе или СС осложнения до 40 лет |
| Феохромоцитома | Кожные проявления нейрофиброма-тоза (пятна “кофе с молоком”, нейрофибромы) | Метанефрины в плазме или суточной моче, КТ или МРТ брюшной полости и малого таза; сцинтиграфия мета-123 I-бензил-гуанидином; | Периодические симптомы: эпизоды повышения АД, головная боль, потливость, сердцебиения и бледность; лабильное АД; подъемы АД могут быть спровоцированы приемом препаратов (бета-блокаторов, метоклопрамида, симпатомиметиков, опиоидов, трициклических антидепрессантов) |
| Синдром Кушинга | Быстрый набор веса, полиурия, полидипсия, психологические расстройства | Суточная экскреция кортизола с мочой, дексаметазоновая проба | Лунообразное лицо, центральное ожирение, атрофия кожи, стрии, диабет, длительный прием стероидов |
| Заболевания щитовидной железы (гипер- или гипотиреоз) | Учащенное сердцебиение, повышенная потливость, постоянная нервозность, раздражительность, тревожность, потеря веса | Оценка функции щитовидной железы | Признаки и симптомы гипер- или гипотиреоза |
| Гиперапаратиреоз | Боли в костях, патологические переломы, деформация скелета, артралгии, миопатии, судороги, депресии, язвенные поражения ЖКТ, запоры, аритмии | Паратгормон, уровень кальция | Гиперкальциемия, гипофосфатемия |
| Коарктация аорты | Разница АД (≥20/10 мм рт.ст.) между верхними и нижними конечностями | Эхокардиография | Обычно выявляется у детей или подростков; разница АД (≥20/10 мм рт.ст.) между верхними и нижними конечностями и/или между правой и левой рукой и задержка радиально-феморальной пульсации; низкий ЛПИ; шум выброса в межлопаточном пространства; узурация ребер при рентгенографии |
· лечение клинически манифестных и сопутствующих заболеваний — ИБС, ХСН, СД и т.д.;
· достижение целевых уровней АД
Немедикаментозное лечение [1]:
· Ограничение употребления соли до · Ограничение употребления алкоголя:
– менее 14 ед*/нед для мужчин (УД – IA);
– менее 8 ед*/нед для женщин (УД – IA);
*-1 алкогольная единица = 125 мл вина или 250 мл пива
· Рекомендуется избегать запоев (УД – IIIC);
· Увеличить употребление овощей, свежих фруктов, рыбы, орехов и ненасыщенных жирных кислот (оливковое масло), уменьшить употребление мяса; употребление молочных продуктов низкой жирности (УД – IA);
· Рекомендуется контролировать массу тела для предупреждения развития ожирения (ИМТ >30 кг/м 2 или окружность талии >102 см у мужчин и >88 см у женщин), стремление к идеальному ИМТ (около 20-25 кг/м 2 ) и окружности талии · Рекомендуются регулярные аэробные физические упражнения (не менее 30 мин динамических упражнений умеренной интенсивности 5-7 дней/нед) (УД – I A);
· Рекомендуются прекращение курения, психологическая поддержка и выполнение программ по прекращению курения (УД – I B).
Медикаментозное лечение [1-4]:
1) Медикаментозная коррекция факторов риска, ассоциированных с АГ и сопутствующих заболеваний.
· Рекомендовано осуществлять оценку ССР по шкале SCORE пациентам с АГ, не относящимся к категориям высокого или очень высокого риска вследствие наличия у них СС, почечных заболеваний или СД (УД – I B).
· Пациентам очень высокого риска ССО рекомендуется терапия статинами с целью снижения уровня ЛПНП · Пациентам высокого риска ССО рекомендуется терапия статинами с целью снижения уровня ЛПНП · Пациентам с низким/умеренном риском ССО целесообразно назначить терапию статинами с целью снижения уровня ЛПНП · Терапия дезагрегантами, особенно ацетилсалициловой кислотой в низких дозах, рекомендована больным АГ только с целью вторичной профилактики (при наличии ИБС, перенесенного ИМ в анамнезе, ишемического инсульта или ТИА) (УД – I A). Для минимизации риска развития геморрагического инсульта лечение аспирином может быть начато только при контролируемой АГ (минимальный риск кровотечений наблюдается при АД · Коррекция гиперурикемии у пациентов АГ высокого и очень высокого риска при неэффективности немедикаментозной коррекции препаратом аллопуринол, с титрованием дозы 100-300 мг/сутки, при необходимости дозировку увеличить до 800-900 мг/сут (с учетом возможных побочных эффектов). Контроль уровня мочевой кислоты проводить через 2 недели, последующий через 6 мес. [5,10].
· Ацетилсалициловая кислота не рекомендована больным АГ для первичной профилактики при отсутствии ССЗ (УД – III A).
· Всем пациентам с АГ, имеющим СД, на фоне антидиабетической терапии рекомендуется поддерживать индивидуальный целевой уровень гликированного гемоглобина с учетом возраста, ожидаемой продолжительности жизни, наличия тяжелых макрососудистых осложнений, риска развития тяжелых гипогликемий (УД – I В).
При выборе гипогликемической терапии у пациентов СД и АГ следует учитывать кардиоваскулярную безопасность/нейтральность гипогликемических препаратов, с доказанным снижением общей и сердечно-сосудистой смертности. Рекомендуется применение ингибиторов SGLT2 рецепторов (особенно при наличии СН), и агониста рецепторов ГПП-1 [3,7].

Рис.2 Антигипертензивная терапия. На рисунке 2 и таблице 8 представлен алгоритм начала антигипертензивной терапии у пациентов с АГ в зависимости от риска и возраста
Таблица 8. Начало антигипертензивной терапии (модификация ОЖ и лекарственные препараты) при различных значениях офисного АД [1].
| Возраст | Пороговое значение САД (мм.рт.ст.) | Пороговое значение ДАД (мм.рт.ст.) | ||||
| АГ | +Диабет | +ХБП | +ИБС | +Инсульт/ТИА | ||
| 18-65 лет | ≥140 | ≥140 | ≥140 | ≥140ª | ≥140ª | ≥90 |
| 65-79 лет | ≥140 | ≥140 | ≥140 | ≥140ª | ≥140ª | ≥90 |
| 80 лет | ≥160 | ≥160 | ≥160 | ≥160 | ≥160 | ≥90 |
| Пороговое значение офисного ДАД (мм.рт.ст.) | ≥90 | ≥90 | ≥90 | ≥90 | ≥90 | ≥90 |
Примечание: ª – лечение может быть рекомендовано больным высокого риска с высоким-нормальным САД 130-140 мм.рт.ст.)
Основные классы антигипертензивных препаратов и противопоказания представлены в таблицах 9-11. Согласно рекомендациям ACC/AHA, ЕОК выделяют препараты первого и второго ряда.
Таблица 9. Классы антигипертензивных препаратов:
Перечень основных лекарственных средств (имеющих 100% вероятности применения):
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| ИАПФ | Каптоприл Эналаприл Фозиноприл Лизиноприл Периндоприл Рамиприл Трандолаприл Моэксиприл Зофеноприл Хинаприл | 12,5-50 мг 5-40 мг 10-40 мг 10-40 мг 2,5-10 мг (2-8 мг)* 2,5-10 мг 1-4 мг 7,5 и15 мг 7,5 и 30 мг 10-40 мг 1 или 2 р/сут перорально | I А |
| АРА II | Азилсартан Кандесартан Эпросартан Лозартан Телмисартан Валсартан Ирбисартан Олмесартан медоксомил | 40-80 мг 8-32 мг 600-800 мг 50-100 мг 20-80 мг 80-320 мг 150-300 мг 20 мг 1 или 2 р/сут перорально | I А |
| Тиазидные и тиазидоподобные диуретики | Хлорталидон Гидрохлортиазид Индапамид | 12,5-25 мг 25-50 мг 1,25-2,5 мг 1р/сут перорально | I А |
| БКК — дигидропириди- нового ряда | Амлодипин Никардипин SR Нифедипин LA Лерканидипин |
* – дозы дженерических препаратов
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Петлевые диуретики | Фуросемид Торасемид | 20-80 мг 2 р/сут 5-10 мг 1 р/сут Перорально | |
| Антагонисты альдостерона | Эплеренон Спиронолактон | 50-100мг 25-100мг 1р/сут перорально | I В |
| β-АБ кардиоселективные | Бисопролол Метопролола тартрат Метопролола сукцинат Атенолол Бетаксолол | 2,5-10мг 100-400мг |
| Фармакотерапевтическая группа | Международное непатентованное название ЛС | Способ применения | Уровень доказательности |
| ИАПФ + диуретик |
* – дозы дженерических препаратов
Таблица 11. Абсолютные и относительные противопоказания к применению антигипертензивных препаратов [1-3].
| Препараты | Противопоказания | |
| Абсолютные | Относительные | |
| ИАПФ | Беременность Ангионевротический отек в анамнезе Гиперкалиемия (уровень калия >5,5 ммоль/л) Двусторонний стеноз почечных артерий | Женщины детородного возраста, не получающие адекватную контрацепцию |
| АРА II | Беременность Гиперкалиемия (уровень калия >5,5 ммоль/л) Двусторонний стеноз почечных артерий | Женщины детородного возраста, не получающие адекватную контрацепцию |
| Диуретики (тиазидные/тиазидопободные, например, Хлорталидон и индапамид | Подагра | Метаболический синдром Нарушение толерантности к глюкозе Беременность Гиперкальциемия Гипокалиемия |
| Кальциевые антагонисты (дигидропиридины) | Тахиаритмии Сердечная недостаточность (СН-нФВ, класс ХСН III- IV) Предшествующий тяжелый отек нижних конечностей | |
| Кальциевые антагонисты (верапамил, дилтиазем) | Синоатриальная или атриовентрикулярная блокада высовой степени Выраженная дисфункция ЛЖ (ФВ ЛЖ <40%) Брадикардия (ЧСС | запоры |
| β-АБ | Бронхиальная астма Синоатриальная или атриовентрикулярная блокада высокой степени Брадикардия (ЧСС | Метаболический синдром Нарушение толерантности к глюкозе Спортсмены и физические активные лица |
Монотерапия может эффективно снизить АД лишь у ограниченного числа больных АГ (низкий и умеренный сердечно-сосудистый риск), тогда как большинству пациентов для достижения контроля АД требуется комбинация как минимум из двух препаратов. Основная стратегия лекарственной терапии больных неосложненной АГ представлена в таблице 12.
Таблица 12. Алгоритм выбора терапии при неосложненной АГ согласно рекомендациям, ESC/ESH 2018[1].
| Классы препаратов | Примечания | |
| 1 ступень (начальная терапия) — двойная комбинация | ИАПФ или АРА II + БКК или диуретик | Монотерапию можно рассмотреть при АГ 1степени низкого риска, у очень пожилых (≥80 лет), хрупких больных |
| 2 ступень — тройная комбинация | ИАПФ или АРА II + БКК + диуретик | |
| 3 ступень — тройная комбинация + спиронолактон или другие препараты | Резистентная АГ: Добавить спиронолактон 25-50 мг/сут. или другие диуретики, α-АБ или β-АБ | При необходимости возможно направление в специализированный центр для дальнейшего обследования |
| β-АБ могут быть целесообразны на любом этапе лечения при наличии специфических показаний к их назначению, например, СН, стенокардия, перенесенный ИМ, ФП, или молодые женщины, планирующие беременность или беременные | ||
- У большинства больных лечение следует начинать с назначения фиксированных комбинаций двух препаратов для улучшения скорости, эффективности и предсказуемости снижения АД.
- Предпочтительными двойными комбинациями являются сочетание блокаторов РАС с БКК или диуретиком. Комбинация β-АБ с диуретиком или любым другим препаратом из основных классов антигипертензивных средств представляет собой альтернативу при наличии специальных показаний к назначению β-АБ, например, стенокардия, перенесенный ИМ, СН или необходимость контроля частоты сердечного ритма.
- Монотерапия может использоваться у пациентов низкого риска с АГ 1-й степени, у которых САД
- Если АД не контролируется на фоне приема фиксированной комбинации двух препаратов, следует использовать комбинацию трех препаратов (блокатора РАС, БКК и диуретика) в одной таблетке.
- Добавить спиронолактон для лечения резистентной гипертензии при отсутствии противопоказаний.
- Использовать другие классы антигипертензивных средств в редких клинических ситуациях, когда не удается достичь контроля АД с помощью вышеперечисленных методов терапии.
| Классы препаратов | Примечания | |
| 1 ступень (начальная терапия) — двойная комбинация | ИАПФ или АРАII+ β-АБ или БКК, или БКК+диуретик или β-АБ, или β-АБ +диуретик | Возможна монотерапия у пациентов низкого риска с АГ 1-й степени (САД |
| 2 ступень — тройная комбинация | Тройная комбинация вышеперечисленных препаратов | Оценить целесообразность начала лечения при САД ≥150 мм рт.ст. у этой категории пациентов очень высокого риска при наличии ИБС. |
| 3 ступень — тройная комбинация + спиронолактон или другой препарат | Резистентная АГ (добавить спиронолактон (25-50 мг/сут.) или другой диуретик, альфа-блокатор или β-АБ | Оценить целесообразность направление в специализированное учреждение для дальнейшего обследования. |
- Снижать САД до целевого уровня ≤130 мм рт.ст. при хорошей переносимости, но не
- У пожилых больных (≥65 лет) следует снижать САД до целевых значений 130-140 мм рт.ст. (УД –I A);
- Снижать ДАД до целевых значений
- Больным АГ с перенесенным ИМ рекомендуется назначение β-АБ и блокаторов РАС в качестве составной части терапии (УД – I A);
- Больным стенокардией рекомендуется назначение β-АБ и/или БКК (УД – I A).
| Классы препаратов | Примечания | |
| 1 ступень (начальная терапия) — двойная комбинация | ИАПФ или АРАII +БКК, или ИАПФ или АРАII +диуретик (или петлевой диуретикᵇ) | β-АБ (β-АБ могут быть целесообразны на любом этапе лечения при наличии специфических показаний к их назначению, например, СН, стенокардия, перенесенный ИМ,ФП, или молодые женщины, планирующие беременность или беременные). |
| 2 ступень — тройная комбинация | ИАПФ или АРАII +БКК +диуретик (или петлевой диуретикᵇ) | |
| 3 ступень — тройная комбинация + спиронолактон или другой препарат | Резистентная АГ (добавить спиронолактонᶜ (25-50 мг/сут.) или другой диуретик, альфа-блокатор или β-АБ |
У больных с ХБП а , получающих антигипертензивную терапию, особенно при назначении ИАПФ или АРАII, можно ожидать снижения СКФ и повышения уровня креатинина, однако повышение уровня креатинина на >30% требует немедленного обследования пациента для исключения реноваскулярного поражения.
- Рекомендуется начинать лечение пациентов с ХБП вне зависимости от наличия СД при уровне офисного АД ≥140/90 мм рт.ст. Им назначаются мероприятия по изменению ОЖ и лекарственная терапия (УД – I A);
- Пациентам с диабетической и недиабетической ХБП:
- Рекомендуется снижать САД до значений 130-139 мм рт.ст. (УД – I A);
- Следует назначать индивидулизированную терапию в зависимости от ее переносимости и влияния на функцию почек и уровень электролитов (УД – IIa C);
- Блокаторы РАС более эффективны для уменьшения выраженности альбуминурии, чем другие антигипертензивные препараты, они рекомендуются в качестве компонента терапевтической стратегии у пациентов с АГ при наличии у них микроальбуминурии или протеинурии (УД – I A);
- В качестве начальной терапии рекомендуется комбинация блокатора РАС с БКК или диуретиком (УД – I A);
- Комбинация двух блокаторов РАС не рекомендуется (УД – III A).
| Классы препаратов | |
| Начальная терапия | ИАПФ или АРАIIª+диуретикᵇ (или петлевой диуретик) + β-АБ |
| Шаг 2 | ИАПФ или АРАIIª+диуретикᵇ (или петлевой диуретик) + β-АБ +АМРᶜ |
Примечание: a — оценить целесообразность назначения ингибитора неприлизина вместо ИАПФ или АРА II в соответствии с рекомендациями по сердечной недостаточности, b — диуретик: тиазидный или тиазидоподобный. Оценить целесообразность назначения петлевых диуретиков у больных с отеками, c — АМР (спиронолактон или эплеренон).
- Рекомендуется начинать лечение пациентов с СН-снФВ или СН-сФВ при уровне АД ≥140/90 мм.рт.ст. (УД – IIa B);
- У пациентов с СН-снФВ рекомендуется использовать в качестве антигипертензивной терапии ИАПФ или АРАII, а также требуется назначение β-АБ и диуретиков и/или АМР (УД – I A);
- При недостаточном контроле АД возможно добавление к терапии дигидропиридиновых БКК (УД – IIb C);
- У пациентов с СН-сФВ следует руководствоваться теми же пороговыми и целевыми значениями АД, что и при СН-снФВ (УД – IIa B);
- Поскольку ни один из препаратов не продемонстрировал свое превосходство над другими, возможно использование всех основных лекарственных средств (УД – IC);
- Всем пациентам с ГЛЖ:
- Рекомендовано назначение блокаторов РАС в комбинации с БКК или диуретиком (УД –I A);
- САД следует снижать до значений 120-130 мм рт.ст. (УД – IIa B).
| Классы препаратов | |
| Начальная терапия (двойная комбинация) | ИАПФ или АРАII + β-АБ или неДГП БККª или β-АБ +БКК |
| Шаг 2 (тройная комбинация) | ИАПФ или АРАII + β-АБ +ДГП БКК или диуретик или β-АБ +ДГП БКК+диуретик |
| Добавить антикоагулянт согласно рекомендациям шкалы CHA₂DS₂—VASc | |
- Всех пациентов с ФП рекомендуется обследовать для исключения АГ (УД – I C);
- При необходимости контроля частоты следует назначать β-АБ или недигидропиридиновые БКК в качестве компонента антигипертензивной терапии (УД – IIa B);
- Рекомендуется проводить профилактику инсульта с помощью оральных антикоагулянтов больным АГ и ФП при числе баллов по шкале CHA2DS2-VASc ≥2 для мужчин и ≥3 для женщин (УД –I A)
- Следует считать целесообразным проведение профилактики инсульта с помощью оральных антикоагулянтов у больных АГ и ФП даже в случаях, когда АГ является единственным дополнительным ФР (число баллов по шкале CHA2DS2-VASc составляет 1 для мужчин и 2 для женщин) (УД – IIa B);
- Оральные антикоагулянты следует применять с осторожностью у пациентов со значительно и повышенным АД (САД ≥180 мм рт.ст. и/или ДАД ≥100 мм рт.ст.); целью является снижение САД как минимум
- Рекомендуется начинать антигипертензивную терапию пациентов с СД при значениях офисного АД≥140/90 мм рт.ст. (УД – I A);
- Для пациентов с СД, получающих антигипертензивные препараты:
- Целевой уровень САД составляет
- У пожилых пациентов (≥65 лет) целевой уровень САД составляет 130-139 мм рт.ст. (УД – I A);
- Целевой уровень ДАД составляет
- Рекомендуется начинать лечение с комбинации блокатора РАС с БКК или тиазидным/ тиазидоподобным диуретиком (УД – I A);
- Одновременное назначение двух блокаторов РАС, например, ИАПФ и АРАII, не показано (УД – III A)
- Существует доказательные данные, рекомендующие больным АГ пожилого и старческого возраста с уровнем САД ≥160 мм рт.ст. снижение САД до уровня 140–150 мм рт.ст. (УД – I А)
- У больных АГ в возрасте
- У пациентов старше 80 лет с исходным САД ≥160 мм.рт.ст рекомендуется снижение САД до диапазона 140-150 мм.рт.ст, при условии, что пациенты находятся в хорошем физическом и психическом состоянии (УД – I В).
- У ослабленных больных пожилого и старческого возраста рекомендуется оставлять решение об антигипертензивной терапии на усмотрение лечащего врача, при условии наблюдения за клинической эффективностью лечения (УД – IС).
- Когда больной АГ, получающий антигипертензивную терапию, достигает 80 лет, целесообразно продолжать эту терапию, если она хорошо переносится (УД – IIа С).
- У больных АГ пожилого и старческого возраста могут использоваться любые антигипертензивные препараты, хотя при изолированной систолической АГ предпочтительны диуретики и антагонисты кальция (УД – I А).
- Пациентам с острым геморрагическим инсультом:
- Не рекомендуется быстрое снижение АД, если САД
- При уровне САД ≥220 мм рт.ст. может быть целесообразным острожное снижение АДс помощью внутривенной терапии до показателя
- При остром ишемическом инсульте не рекомендуется рутинное снижение АД (УД – III A) за исключением следующих ситуаций:
- Пациентам с острым ишемическим инсультом, которым планируется проведение внутривенной тромболитической терапии, АД следует снизить и поддерживать на уровне
- При значительно повышенном АД у больных (САД >220 мм рт ст, ДАД >120 мм рт ст), которым не проводился фибринолиз, решение о целесообразности лекарственной терапии с целью снижения АД на 15% в течение первых суток после инсульта принимается на основании оценки клинической ситуации (УД – IIb C).
- Больным АГ, перенесшим острое цереброваскулярное событие, начинать антигипертензивную терапию рекомендуется:
- Сразу после ТИА (УД – I A);
- Через несколько дней после ишемического инсульта (УД – I A);
- Рекомендованная антигипертензивная терапия, направленная на предупреждения инсульта, включает блокатор РАС в сочетании с БКК или тиазидоподобным диуретиком (УД – I A).
- Антигипертензивная терапия рекомендована с целью уменьшения ССР (УД – I A);
- В качестве начальной терапии следует назначать комбинацию блокатора РАС, БКК или диуретика (УД – IIa B);
- Терапия β-АБ также может быть целесообразной (УД – IIb C).
- При впервые выявленной АГ перед плановым хирургическим вмешательством рекомендуется провести обследование с целью оценки ССР и выявления ПООГ (УД – I C).
- Рекомендуется избегать существенных колебаний АД в периоперационном периоде (УД – I C).
- Можно не откладывать некардиохирургическое вмешательство у пациентов с АГ 1-й или 2-й степеней (САД
- Больным, длительно получающим β-АБ, следует продолжить эту терапию в периоперационном периоде (УД – I B).
- Внезапная отмена β-АБ и препаратов центрального действия (например, клонидина) потенциально опасна и не рекомендуется (УД – III B).
- Временная отмена блокаторов РАС перед некардиохирургическим вмешательством может быть целесообразна у больных АГ (УД – IIa C).
- Рекомендуется назначение медикаментозной терапии при тяжелой АГ (САД >160 мм.рт.ст. или ДАД >110 мм.рт.ст.) (УД – IC).
- Заместительная гормональная терапия и модуляторы эстрогеновых рецепторов не рекомендуются и не должны назначаться для первичной или вторичной профилактики сердечно-сосудистых заболеваний. Если рассматривается их назначение женщине относительного молодого возраста в перименопаузе для устранения тяжелых симптомов климакса, то необходимо взвесить пользу и потенциальный риск (УД – III А).
- Медикаментозная терапия также может быть целесообразной у беременных со стойким повышением АД до ≥150/95 мм.рт.ст., а также у пациенток с АД ≥140/90 мм.рт.ст. при наличии гестационной АГ, субклинического поражения органов-мишеней, опосредованных гипертензией или симптомов (УД – IIb С).
- Женщинам с высоким риском преэклампсии целесообразно назначать малые дозы аспирина с 12 недели беременности и вплоть до родов, при условии низкого риска желудочно-кишечных кровотечений (УД – IIb В).
- У женщин, способных к деторождению, не рекомендуется и следует избегать назначения блокаторов РАС (УД – III С).
- Предпочтительными антигипертензивными препаратами при беременности являются метилдопа, лабетолол и нифедипин. В неотложных случаях (преэклампсия) целесообразно внутривенно вводить лабетолол или проводить внутривенную инфузию нитропруссида натрия (IIа C)
- Пациентам с АГ «белого халата» рекомендуется проводить мероприятия по изменению ОЖ, направленные на уменьшение ССР, а также регулярные обследования с периодическим мониторированием внеофисных показателей АД (УД – I C).
- Для больных АГ «белого халата»:
- Лекарственная антигипертензивная терапия может быть целесообразной при наличии признаков ПООГ или высокого/очень высокого ССР (УД – IIb C);
- Рутинная лекарственная терапия не рекомендована (УД – III C).
- При маскированной АГ показаны мероприятия по модификации ОЖ с целью уменьшения ССР, а также регулярное наблюдение, включающее периодическое мониторирование внеофисных показателей АД (УД – I C).
- Проведение антигипертензивной лекарственной терапии следует считать целесообразной у пациентов с маскированной АГ, учитывая прогностическое значение высоких значений внеофисного АД (УД – IIa C).
- Следует считать целесообразным усиление антигипертензивной лекарственной терапии у пациентов, получающих лечение, если не достигнут контроль амбулаторного АД (т.е. имеется неконтролируемая маскированная АГ), вследствие высокого ССР у таких пациентов (УД – IIa C).
- Когда лечение с использованием оптимальных (или максимально переносимых) доз лекарственных препаратов, включающих комбинацию трех классов препаратов первой линии, в том числе диуретика (ИАПФ или АРА II в сочетании с БКК и тиазидным/ тиазидоподобным диуретиком), не приводит к снижению САД и ДАД до значений
- Неадекватность контроля АД подтверждена с помощью СМАД или ДМАД (УД –I С);
- Исключены причины псевдорезистентности (особенно низкая приверженность к терапии) и причины вторичной АГ (УД – IС) (таблица 17).
| Характеристика пациентов с резистентной АГ | Причины вторичной резистентной АГ | Лекарственные препараты и субстанции, которые могут приводить к повышению АД |
| Демографические параметры: – Пожилой возраст (особенно >75 лет) – Ожирение – Чаще у чернокожих – Избыточное употребление соли – Высокое исходное АД и хронически неконтролируемая АГ | Наиболее частые причины: – Первичный гиперальдостеронизм – Атеросклеротическая реноваскулярная гипертензия – Синдром ночного апноэ – ХБП | Рецептурные препараты: – Оральные контрацептивы – Симпатомиметики (например, противоотечные средства при лечении простудных заболеваний) – Нестероидные противовоспалительные средства – Циклоспорин – Эритропоэтин – Стероиды (например, преднизолон и гидрокортизон) — Некоторые методы лечения рака |
| Сопутствующие состояния: – ПООГ: ГЛЖ и/или ХБП – Диабет – Атеросклеротическое поражение сосудов – Аортальная жесткость и изолированная систолическая АГ | Редкие причины: – Феохромоцитома – Фиброзно-мышечная дисплазия – Коарктация аорты – Болезнь Кушинга – Гиперпаратиреоз | Нерецептурные препараты: – Наркотические препараты (например, кокаин, амфетамины, анаболические стероиды) – Чрезмерное употребление лакрицы – Растительные препараты (например, эфедра и ма хуанг) |
- Усиление мероприятий по модификации ОЖ, особенно ограничение употребления соли (УД – I B).
- Добавление спиронолактона в низких дозах к проводимой терапии (УД – I B).
- Добавление других диуретиков при непереносимости спиронолактона, включающих эплеренон, амилорид, более высокие дозы тиазидовых/тиазидоподобных диуретиков или петлевые диуретики или добавление бисопролола или доксазозина (УД – I В).
- Устранение дислипидемии (см. таблицу 18, 19)
- Лечение гиперурикемии (см. таблицу 20)
| Фармакотерапевтическая группа | Международное непатентованное название ЛС | Способ применения | Уровень доказательности |
| Статины | Аторвастатин |
10 мг, 20 мг, 40 мг, 80 мг
5 мг, 10 мг, 20 мг, 40 мг
| Фармакотерапевтическая группа | Международное непатентованное название ЛС | Способ применения | Уровень доказательности |
| Статины +ИАПФ+БКК | Аторвастатин + периндоприл + амлодипин | 10/15/5 мг, 20/5/5 мг, 20/10/5 мг, 20/10/10 мг, 40/10/10 мг. 1 раз/сутки перорально | |
| Статины + ИАПФ+ БКК | Розувастатин + лизиноприл+ амлодипин | 10/10/5 мг, 20/10/5 мг, 10/20/20 мг, 20/20/10 мг 1 раз/сутки перорально |
| Фармакотерапевтическая группа | Международное непатентованное название ЛС | Способ применения | Уровень доказательности |
| Ингибиторы ксантиноксидазы | Аллопуринол | 100 мг — 300 мг, с титрованием дозы до 800-900 мг 1 -2 раза в сутки перорально | В |
Другие виды лечения АГ не предусмотрены: терапия АГ с использованием устройств не рекомендована для рутинной практики, за исключением клинических исследований, пока не будут получены новые данные относительно их безопасности и эффективности (УД – III В).
Хирургическое вмешательство: не предусмотрено
- осмотр СМР — 1 раз в 3 месяца — для пациентов со средним и низким риском, 1 раз в месяц — для пациентов с высоким и очень высоким риском, и для лиц с низкой приверженностью к лечению:
- осмотр врачом ПМСП — 1 раз в 6 месяцев — для пациентов со средним и низким риском, 1 раз в 3 месяца — для пациентов с высоким и очень высоким риском, и для лиц с низкой приверженностью к лечению
- осмотр кардиолога – 1 раз в год
- общий анализ мочи (количественное определение белка мочи, и/или соотношение альбумин/креатинин), определение ХЛНП, гликированный гемоглобин, ЭКГ – 1 раз в год.
- СМАД и эхокардиография – 1 раз в 2 года.
- Достижение целевых уровней АД в зависимости от возраста и ассоциированных клинических состояний (таблица 21).
- Достижение целевых уровней ЛПНП:
- Исчезновение или снижение степени альбуминурии, нормализация соотношения альбумин/креатинин.
- Устранение гиперурикемии у пациентов с АГ с высоким и очень высоким кардиоваскулярным риском до достижения целевых показателей (у пациентов высокого риска ССО < 360 ммоль/л, у пациентов очень высокого риска ССО
- Уменьшение ГЛЖ.
- Уменьшение частоты вызова скорой помощи и экстренной госпитализации.
| Возраст | Целевое значение САД (мм рт.ст.) | Целевое значение офисного ДАД (мм рт.ст.) | ||||
| АГ | +Диабет | +ХБП | +ИБС | +Инсульт ᵃ/ТИА | ||
| 18-65 лет | ≤130 или ниже при переносимости Не | ≤130 или ниже при переносимости Не | при переносимости | ≤130 или ниже при переносимости Не | ≤130 или ниже при переносимости Не | 70-79 |
| 65-79 летᵇ | 130-139 при переносимости | 130-139 при переносимости | 130-139 при переносимости | 130-139 при переносимости | 130-139 при переносимости | 70-79 |
| ≥80 летᵇ | 130-139 при переносимости | 130-139 при переносимости | 130-139 при переносимости | 130-139 при переносимости | 130-139 при переносимости | 70-79 |
| Целевое значение офисного ДАД (мм рт.ст.) | 70-79 | |||||
Примечание: а — относится к пациентам с инсультом в анамнезе, а не к показателям АД в остром периоде инсульта, b — целевые значения могут меняться у “хрупких” пожилых пациентов.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение:
- Ограничение употребления соли до
- Рекомендации по лечебному питанию в соответствии с рекомендациями средиземноморской диеты и DASH (увеличить употребление овощей, свежих фруктов, рыбы, орехов и ненасыщенных жирных кислот (оливковое масло), уменьшить употребление мяса; употребление молочных продуктов низкой жирности) (УД – IA);
- Рекомендуются прекращение курения, психологическая поддержка и выполнение программ по прекращению курения (УД – I B).
- Беседы с пациентом о контроле массы тела для предупреждения развития ожирения (ИМТ >30 кг/м2 или окружность талии >102 см у мужчин и >88 см у женщин), стремление к идеальному ИМТ (около 20-25 кг/м2) и окружности талии
- Бседы о необходимости регулярных аэробных физических упражнения (не менее 30 мин динамических упражнений умеренной интенсивности 5-7 дней/нед) (УД – I A).
Медикаментозное лечение:
Медикаментозное лечение пациентов со злокачественной неконтролируемой АГ и экстренной гипертензией зависит от поражения органа-мишени и представлено в таблице (22)
Таблица 22. Экстренные состояния при гипертензии, требующие немедленного снижения АД с помощью вв лекарственных средств [1].
| Клинические проявления | Время и целевое снижение | Препараты выбора | Альтернативные препараты |
| Злокачественная гипертензия с/ без ТМА или ОПП | Несколько часов. Снижать АДср на 20-25% | Лабеталол Никардипин | Нитропруссид Урапидил |
| Гипертензивная энцефалопатия | Немедленное снижение АДср на 20-25% | Лабеталол, никардипин | Нитропруссид |
| Ишемический инсульт и АД: САД > 220 мм рт.ст. или ДАД > 120 мм рт.ст. | 1 час, срАД на 15% | Лабеталол, никардипин | Нитропруссид |
| Ишемический инсульт с показаниями к тромболитической терапии и АД: САД > 185 мм рт.ст. или ДАД > 110 мм рт.ст. | 1 час, срАД на 15% | Лабеталол, никардипин | Нитропруссид |
| Геморрагический инсульт и САД >180 мм рт.ст. | Немедленное снижение до | Лабеталол, никардипин | Урапидил |
| Острый коронарный синдром | Немедленное снижение САД до | Нитроглицерин, лабеталол | Урапидил |
| Острый кардиогенный отек легких | Немедленное снижение САД до | Нитропруссид или нитроглицерин ( + петлевой диуретик) | Урапидил ( + петлевой диуретик) |
| Острая диссекция аорты | Немедленное снижение САД и ЧСС | Эсмолол и нитропруссид или нитроглицерин или никардипин | Лабеталол или метопролол |
| Эклампсия и тяжелая преэклампсия/HELLP-синдром | Немедленное снижение САД | Лабеталол или никардипин и сульфат магния | Принять решение о родоразрешении |
После купирования экстренной гипертензии, ведение пациента в зависимости от клинического состояния в соответствии с утверждёнными протоколами ведения (ОКС, ОНМК и др.). Принципы достижения целевых уровней АД и фармакологической терапии соответствуют изложенным в разделах 2-3 и таблицах 5-20).
Хирургическое вмешательство: нет.
Дальнейшее ведение после выписки из стационара [6]: контроль и коррекция факторов риска, достижение целевых уровней АД, ХЛНП, контроль показателей гликемического профиля, динамическая оценка состояния органов-мишеней.
Согласно «Правил оказания первичной медико-санитарной помощи и Правил прикрепления к организациям первичной медико-санитарной помощи» (приказ №281 от 28 апреля 2015 г) периодичность осмотров пациентов АГ составляет:
- осмотр СМР — 1 раз в 3 месяца — для пациентов со средним и низким риском, 1 раз в месяц — для пациентов с высоким и очень высоким риском, и для лиц с низкой приверженностью к лечению:
- осмотр врачом ПМСП — 1 раз в 6 месяцев — для пациентов со средним и низким риском, 1 раз в 3 месяца — для пациентов с высоким и очень высоким риском, и для лиц с низкой приверженностью к лечению
- осмотр кардиолога – 1 раз в год
Обязательный минимум диагностических исследований:
- общий анализ мочи (количественное определение белка мочи, и/или соотношение альбумин/креатинин), определение ХЛНП, гликированный гемоглобин, ЭКГ – 1 раз в год.
- СМАД и эхокардиография – 1 раз в 2 года.
Для повышения эффективности и приверженности к проводимой антигипертензивной терапии необходимо рекомендовать пациентам участие в Программе Управления Заболеваниями (ПУЗ) с регулярными посещениями пациентов специалистов ПМСП (ВОП и мед. сестер), ведением регистров ПУЗ, формированием плана действия пациента, анализом достижения целевых индикаторов ПУЗ, проведением ДМАД и ведение дневников самонаблюдения с указанием доз принимаемых препаратов и уровня АД. Неотъемлемой частью мероприятий при лечении пациентов с АГ должно быть повышение их образовательного уровня. Для каждого конкретного пациента АГ необходимо разработать оптимальную программу медикаментозного и немедикаментозного лечения. Врачу необходимо информировать пациента с АГ о факторах риска и заболеваниях, сопутствующих АГ, риске развития осложнений и объяснить необходимость полного выполнения предписанных врачом рекомендаций (медикаментозное и немедикаментозное лечение АГ). Все применяемые методы лечения и профилактики должны быть обсуждены и согласованы с пациентом. При выборе режима назначения препарата необходимо учитывать образ жизни пациента. Все рекомендации, даваемые пациенту, должны быть ясными, четкими и соответствовать его интеллектуальному уровню. С целью обеспечить осознанное участие пациента в лечебно-профилактическом процессе и повысить эффективность лечения рекомендовано для ряда пациентов, для которых устных рекомендаций недостаточно, продублировать их в письменном виде [3].
Индикаторы эффективности лечения (на стационарном уровне):
- Стабилизация состояния.
- Снижение цифр АД до относительно безопасных цифр в зависимости от клинического состояния (ОКС, ОНМК и др.).
- Предотвращение поражений органов мишеней
- Снижение количества осложнений и показателей госпитальной летальности.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
- Необходимость проведения диагностических инвазивных исследований для уточнения генеза симптоматической АГ в соответствии с кодом предполагаемого заболевания.
Показания для экстренной госпитализации [9]:
Согласно «Правил оказания стационарной помощи» приказа Министра здравоохранения и социального развития РК от 29 сентября 2015 года №761, с обновлениями от 16.04.2019 №ҚР ДСМ-39, показаниями к экстренной госпитализации являются:
1. гипертонический криз (экстренное гипертензивное состояние), не купирующийся на догоспитальном этапе, в том числе в приемном отделении;
2. гипертонический криз с выраженными проявлениями гипертонической энцефалопатии.
Ведение пациентов при развитии клиники осложненных гипертензивных состояний (ОНМК, ОКС, острая сердечная недостаточность, диссекция аорты, преэклампсия и эклампсия) представлено в соответствующих клинических протоколах.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1) 2018 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension-J Hypertens//, 2018. 2) The American College of Cardiology and the American Heart Association updated the guideline for the prevention, detection, evaluation and management of high blood pressure in adults in 2017. 3) Клинические рекомендации Диагностика и лечение артериальной гипертонии. Системные гипертензии. 2019; 01: 6-31. 4) Рекомендации ЕОК/ЕОА по диагностике и лечению дислипидемий, 2016. 5) Hyperuricemia and its treatment in patients with a high cardio-vascular risk — experts opinion. Arterial Hypertens. 2017, vol. 21, no.1, pages: 10–17 6) «Об утверждении Правил оказания первичной медико-санитарной помощи и Правил прикрепления к организациям первичной медико-санитарной помощи». Приказ Министра здравоохранения и социального развития Республики Казахстан от 28 апреля 2015 года №281. Зарегистрирован в Министерстве юстиции Республики Казахстан 4 июня 2015 года № 11268. Обновленный с изменениями на 04.05.2019 № ҚР ДСМ-62 https://zakon.uchet.kz/rus/docs/V1500011268 7) Консенсус по диагностике и лечению сахарного диабета. Издание пятое дополненное и переработанное. Алматы, 2019, 48 стр.
 ESC Council on hypertension position document on the management of hypertensive emergencies// European Heart Journal — Cardiovascular Pharmacotherapy, 2018 9) «Об утверждении Правил оказания стационарной помощи». Приказ Министра здравоохранения и социального развития РК от 29 сентября 2015 года №761, с обновлениями от 16.04.2019 № ҚР ДСМ-39. 10) Консенсус экспертов по междисциплинарному подходу к ведению, диагностике и лечению больных артериальной гипертонией с асимптомной и симптомной гиперурикемией. Астана, 2019
ESC Council on hypertension position document on the management of hypertensive emergencies// European Heart Journal — Cardiovascular Pharmacotherapy, 2018 9) «Об утверждении Правил оказания стационарной помощи». Приказ Министра здравоохранения и социального развития РК от 29 сентября 2015 года №761, с обновлениями от 16.04.2019 № ҚР ДСМ-39. 10) Консенсус экспертов по междисциплинарному подходу к ведению, диагностике и лечению больных артериальной гипертонией с асимптомной и симптомной гиперурикемией. Астана, 2019
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
- Жусупова Г.К. – доктор медицинских наук, заведующая кафедрой кардиологии, внутренних болезней, медико-социальной экспертизы и реабилитации НАО «Медицинский университет Астана», кардиолог высшей категории.
- Джунусбекова Г.А. – доктор медицинских наук, ассоциированный профессор, заведующая кафедрой кардиологии с курсом ревматологии АО «Казахский медицинский университет непрерывного образования», Президент ОО «Общество специалистов по АГ и кардиоваскулярной профилактике», кардиолог высшей категории.
- Загоруля Н.Л. – ассистент кафедры кардиологии, внутренних болезней, медико-социальной экспертизы и реабилитации НАО «Медицинский университет Астана», кардиолог высшей категории.
- Абсеитова С.Р. – доктор медицинских наук, ассоциированный профессор, кардиолог высшей категории, главный научный сотрудник АО «Национальный научный медицинский центр», председатель правления РОО «Казахстанского кардиологического общества» специалистов по неотложной кардиологии, член президиума Ассоциации кардиологов РК.
- Тундыбаева М.К. – доктор медицинских наук, профессор кафедры кардиологии с курсом ревматологии АО «Казахский медицинский университет непрерывного образования», Вице-Президент ОО «Общество специалистов по АГ и кардиоваскулярной профилактике», кардиолог высшей категории.
- Макалкина Л.Г. – клинический фармаколог, кандидат медицинских наук, доцент кафедры кардиологии, внутренних болезней, медико-социальной экспертизы и реабилитации НАО «Медицинский университет Астана».
- Игимбаева Г.Т. – кандидат медицинских наук, ассоциированный профессор НАО «Медицинский университет Караганды», кардиолог высшей квалификации.
Указание не отсутствие конфликта интересов: нет.
Рецензенты:
- Карабаева Р.Ж. – доктор медицинских наук, кардиолог высшей категории, заместитель директора Больницы медицинского центра Управления делами Президента Республики Казахстан по лечебно-диагностической работе.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1

АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Рисунок 1. Алгоритм стратификации экстренных клинических ситуаций при АГ в зависимости от наличия поражения органов-мишеней на догоспитальном этапе [8]
Гипертензия
В XXI веке артериальная гипертензия остаётся важной медико-социальной проблемой, так как она чревата осложнениями, которые приводят к инвалидности, нарушают качество жизни и может закончиться летально.
Заболевание успешно лечат врачи Юсуповской больницы. Если у вас повышено артериальное давление, необходимо незамедлительно обратиться к врачу. Только своевременное и грамотное лечение способствует выздоровлению.
Классификация артериальной гипертензии
Принято выделять 4 группы риска артериальной гипертензии в зависимости от вероятности поражения сердца, сосудов и других органов-мишеней, а также от наличия факторов отягощения:
- 1 – риск менее 15%, отсутствуют отягощающие факторы;
- 2 – риск находится в пределах10- 20%, не больше 3-х отягощающих факторов;
- 3 – риск от 20 до 30%, больше 3-х отягощающих факторов;
- 4 – риск выше 30%, больше трёх отягощающих факторов, поражены органы-мишени.
При артериальной гипертензии поражаются такие органы-мишени:
- головной мозг (преходящие нарушения мозгового кровообращения, инсульт);
- орган зрения (дегенеративные изменения и отслойка сетчатки, кровоизлияние, слепота);
- кровь (повышение уровня глюкозы, приводящее к поражению центральной нервной системы);
- сердце (гипертрофия левого желудочка, инфаркт миокарда);
- почки (протеинурия, почечная недостаточность).
В зависимости от степени выраженности сердечно-сосудистого риска выделяют несколько уровней артериального давления, представленных в таблице №1.
Таблица №1. Уровни артериального давления:
Систолическое А/Д (мм.рт.ст.)
Диастолическое А/Д (мм.рт.ст.)
Артериальная гипертензия 1 степени
Артериальная гипертензия 2 степени
Артериальная гипертензия 3 степени
Изолированная систолическая гипертензия
Причины гипертензии
К основным факторам риска первичной артериальной гипертензии относят:
- Пол и возраст. Наиболее предрасположены к развитию заболевания мужчины в возрасте от 35 до 50 лет. У женщин же риск артериальной гипертензии значительно возрастает после наступления менопаузы;
- Наследственная предрасположенность. Очень высокий риск заболевания у людей, родственники первой линии которых страдали этим заболеванием. Если же гипертензия была у двух и больше родственников, то риск возрастает;
- Повышенные психоэмоциональные нагрузки и стресс. При психоэмоциональной нагрузке выделяется большое количество адреналина, под влиянием которого увеличивается частота сердечных сокращений и объём перекачиваемой крови. Если человек находится в состоянии хронического стресса, то повышенная нагрузка приводит к износу артерий и возрастает риск осложнений со стороны сердца и сосудов;
- Употребление спиртных напитков. При ежедневном потреблении крепкого алкоголя показатели давления увеличиваются ежегодно на 5 мм рт. ст.;
- Курение. Табачный дым вызывает спазм периферических и коронарных сосудов. Стенка артерии повреждается никотином и другими компонентами, а в местах повреждений образуются атеросклеротические бляшки;
- Атеросклероз развивается вследствие избыточного потребления продуктов, содержащих холестерин, и курения. Атеросклеротические бляшки сужают просветы сосудов и мешают свободному кровообращению. Это приводит к артериальной гипертензии, которая стимулирует прогрессирования атеросклероза;
- Повышенное потребление поваренной соли провоцирует спазм артерий, задерживает жидкость в организме, что в совокупности приводит к развитию гипертензии;
- Избыточная масса тела приводит к снижению физической активности. Клиническими испытаниями установлено, что на каждый лишний килограмм приходится 2 мм. рт. ст. артериального давления;
- Гиподинамия увеличивает риск развития гипертензии на 20-50%.
Симптомы артериальной гипертензии
Опасность повышения артериального давления в том, что оно не сопровождается какими-либо характерными симптомами, а медленно и тихо «убивает». Заболевание в большинстве случаев не проявляется никакими признаками, прогрессирует и приводит к таким фатальным осложнениям, как инфаркт миокарда или инсульт. При бессимптомном течении артериальная гипертензия может оставаться незамеченной в течение десятилетий.
Наиболее часто у пациентов появляются такие жалобы:
- головная боль;
- мелькание мушек перед глазами;
- помутнение в глазах;
- головокружение;
- одышка;
- быстрая утомляемость;
- боль за грудиной;
- нарушение зрения;
- носовые кровотечения;
- отёки нижних конечностей.
Тем не менее, важнейшим признаком артериальной гипертензии является повышенное артериальное давление. Головные боли могут проявляться ощущением сдавливания головы «обручем», сопровождаться головокружением и тошнотой. Они возникают на фоне физического или нервного перенапряжения. Если боль сохраняется на протяжении продолжительного времени, появляется вспыльчивость, раздражительность, чувствительность к шуму.
Внутричерепная гипертензия
Часто головная боль может быть вызвана простудой, недосыпанием, переутомлением. Появляется она вследствие повышенного внутричерепного давления. Если головные боли приобретают постоянный выраженный характер – это сигнал для обращения в Юсуповскую больницу.
Доброкачественная внутричерепная гипертензия – это повышение давления внутри черепной коробки, не связанное с протеканием в организме какого-либо патологического процесса. Головные боли появляются из-за приема определенных медикаментов или вследствие ожирения.
Внутричерепная гипертензия: симптомы у взрослых и детей
Синдром внутричерепной гипертензии проявляется по-разному, в зависимости от места расположения патологии, служащей причиной повышенного внутричерепного давления, а также от стадии заболевания и скорости его развития.
Умеренная внутричерепная гипертензия проявляется в виде:
- головных болей;
- головокружения;
- приступов тошноты и рвоты;
- помутнения сознания;
- судорог.
Признаки внутричерепной гипертензии по мере развития патологии нередко выражаются нарушением зрения. При сильно повышенном внутричерепном давлении может наблюдаться потеря сознания, нарушения слуха, речи, обоняния и пр.
Внутричерепная гипертензия: диагностика
Виды диагностики патологии заключаются в:
- измерении внутричерепного давления при помощи введения иглы в жидкостные полости черепа или спинномозговой канал с присоединенным к ней манометром.
- отслеживании степени кровенаполнения и расширения вен глазного яблока. Если у пациента красные глаза, то есть глазные вены обильно наполнены кровью и хорошо просматриваются, можно говорить о повышенном внутричерепном давлении;
- ультразвуковом исследовании сосудов головного мозга;
- магнитно-резонансной и компьютерной томографии: исследуется расширение жидкостных полостей головного мозга, а также степень разрежения краев желудочка;
- проведении энцефалограммы.
Внутричерепная гипертензия: лечение, препараты
Повышенное внутричерепное давление может приводить к снижению интеллектуальных способностей больного, нарушениям в нормальной работе внутренних органов. Поэтому данная патология требует незамедлительного начала лечения, направленного на снижение внутричерепного давления.
Лечение может проводиться только при правильной диагностике причин патологии. Например, если внутричерепная гипертензия возникла по причине развития опухоли или гематомы головного мозга, то требуется прибегнуть к оперативному вмешательству. Удаление гематомы или новообразования приводит к нормализации внутричерепного давления.
Эссенциальная гипертензия
Эссенциальная артериальная гипертензия представляет собой повышение систолического давления крови в момент сокращения сердца и выброса крови до показателей 140 мм рт. ст. и выше этой отметки и/или диастолического давления крови в момент расслабления сердечной мышцы до отметки 90 мм рт. ст. и выше.
Симптомы эссенциальной гипертензии
В медицине выделяют следующие понятия:
- эссенциальная артериальная гипертензия (эссенциальная первичная гипертензия);
- гипертензивная болезнь с поражением сердца и почек;
- вторичная гипертензия: эндокринная, реноваскулярная, неуточненная и др.
Истинная гипертония (эссенциальная форма) занимает лидирующую позицию среди всех случаев гипертензии. Частота встречаемости составляет 90%.
В детском возрасте (до 10 лет) опасным считается уровень давления, превышающий 110/70 мм рт. ст., после 10 лет – 120/80 мм рт.ст. Диагноз подтверждается в случаях повторного измерения давления в течение четырех недель не менее двух раз в разные дни.
В большинстве случаев заболеванию подвержены люди в возрасте от 30-ти до 45-ти лет.
Причины возникновения заболевания
Несмотря на все современные достижения в области медицины, причины первичной гипертонии до сих пор не установлены. Выделяют лишь ряд факторов, увеличивающих риск развития подобного рода заболевания. Среди них:
- травмы спинного и головного мозга, вследствие которых нарушается тонус сосудов на периферии;
- нервные потрясения, регулярные стрессы. В данном случае в коре головного мозга наблюдается стойкий очаг возбуждения, длительный спазм вызывает повышение периферического сопротивления, сосуды теряют эластичность;
- наследственный фактор;
- избыточный вес: многие люди с лишними килограммами списывают свое ожирение на нарушения в работе эндокринных желез, записывают себя в списки «больных» и ничего не хотят менять в своем образе жизни. На самом деле никаких эндокринных нарушений может и не быть;
- малоподвижный образ жизни;
- чрезмерное потребление многими любимого кофе. При этом уровень кофеина в крови повышается, что не дает сосудам нормально расслабляться и расширяться. Всегда нужно помнить: «хорошо то, что в меру»;
- чрезмерное употребление соли. Она задерживает влагу в организме и приводит к повышению артериального давления. Известно, что японцы потребляют соли в два раза больше, нежели европейцы, и эссенциальная гипертензия среди населения Японии встречается очень часто;
- злоупотребление алкоголем и курение приводят к нарушениям нормальной регуляции тонуса сосудов.
Патологические изменения в организме при заболевании
На начальном этапе заболевания все патологические процессы, происходящие в организме, являются обратимыми. При развитии гипертонической болезни возникает необратимая органическая патология.
К такого рода изменениям причисляют:
- нарушение тонуса вен и артерий в глазном яблоке;
- гипертрофия левого желудочка;
- отложение в сосудах сердца и других артериях атеросклеротических бляшек;
- дистрофия миокарда в сочетании с расширением сердца до пределов недостаточности;
- образование микроаневризмы в тканях головного мозга, приводящее к возникновению инсульта;
- процесс затрудненной фильтрации мочи по причине сужения просветов в сосудах почек.
Степень развития патологических процессов напрямую зависит от стадии эссенциальной гипертензии.
Диагностика эссенциальной гипертензии
Виды диагностики эссенциальной гипертензии следующие:
- анализ жалоб пациента. Врач уточняет, как давно у больного появились проблемы с артериальным давлением, какие меры он предпринимал, обращался ли за лечением в больницу;
- анализ образа жизни: специалист обязательно проводит исследования касательно режима питания больного, его физической нагрузки, подверженности вредным факторам производства и пр.;
- проводится анализ наличия эссенциальной гипертензии у родственников больного;
- во время проведения осмотра врач выявляет шумы в сердце, хрипы в легких, признаки увеличения массы и размеров левого желудочка сердца, недостаточность сократительной функции левого желудочка, потерю эластичности и уплотнения стенок артерий;
- общий анализ крови. Позволяет выявить признаки развития воспаления в организме. Об этом факте свидетельствует повышенное содержание в крови уровня лейкоцитов;
- биохимический анализ крови. Его результаты позволяют провести оценку состояния липидного, белкового, углеводного, минерального обменов. По уровню содержания в крови микроэлементов можно провести оценку работы многих систем и органов;
- анализ мочи: определяется низкая плотность мочи, свидетельствующая о нарушениях в работе почек;
- ЭКГ (электрокардиография): выявляет увеличение размеров левого желудочка сердца, а также степень его «перегрузки»;
- ЭхоКГ (эхокардиография): дает возможность оценить размеры сердца, состояние клапанов, наличие нарушений сократительной функции сердца;
- СМАД (проведение суточного мониторинга артериального давления): обследование проводится с использованием специального прибора. Его закрепляют на поясе пациента и соединяют с манжетой, наложенной на плечо при помощи тонкого гибкого шланга;
- рентгенологическое исследование органов грудной клетки: выявляют патологии в легких, расширение полости левого желудочка, изменения, вызванные уплотнением стенок сосудов и ряд других осложнений;
- ультразвуковое исследование почек: дает возможность отследить патологические процессы, вызванные заболеванием;
- исследование глазного дна при помощи офтальмоскопа. Метод позволяет выявить изменения в сосудах, служащие следствием повышенного артериального давления.
В нашей клинике проводится любой вид диагностики. Опыт врачей и современное медицинское оборудование позволяют диагностировать заболевание на ранней стадии его развития и предотвратить осложнения.
Лечение эссенциальной гипертензии
Выбор тактики лечения врач проводит после оценки состояния больного и стадии развития патологии. На начальных стадиях больным назначают немедикаментозную терапию, подразумевающую:
- особую диету, направленную на ограничение потребления соли и пищи с высоким содержанием животных жиров;
- отказ от вредных привычек, в частности курения и злоупотребления алкогольных напитков;
- избавление от стрессов. В данном случае хорошо помогают занятия йогой, аутотренинг, сеансы у психотерапевта;
- больным с диагнозом эссенциальная гипертензия нельзя работать в условиях сильного шума и вибраций;
- отказ от чрезмерных физических нагрузок: интенсивные изматывающие тренировки на беговых дорожках следует заменить получасовыми пешими прогулками.
Медикаментозное лечение подразумевает прием следующих медицинских препаратов:
- ингибиторов ангиотензинпревращающего фермента. В данную группу относят огромное количество препаратов, снижающих уровень артериального давления несколькими путями одновременно;
- блокаторы рецепторов к ангиотензину 2. Препараты расширяют сосуды, тем самым понижая артериальное давление;
- бета-блокаторы: данный вид препаратов снимает боли в сердце, замедляет сердцебиение и расширяет сосуды;
- блокаторы кальциевых каналов: замедляют проникновение кальция в ткани сосудов и сердца, замедляют сердцебиение, расширяют сосуды;
- мочегонные препараты: подавляют всасывание натрия в почках, выводя его с мочой. К этой группе препаратов причисляют и те, которые сохраняют в организме калий. При этом они обладают слабым мочегонным эффектом;
- препараты центрального действия, направленные на понижение активности нервной системы. Также сюда относятся медикаменты, понижающие содержание в организме холестерина.
Осложнения эссенциальной гипертензии
Среди наиболее распространенных осложнений эссенциальной гипертензии выделяют:
- гипертонический криз – это резкое повышение артериального давления, проявляющееся сильными головными болями, шумом в ушах, пеленой перед глазами;
- развитие «гипертонического сердца»: стенки органа постепенно утолщаются, а его сократительная способность снижается. Это может привести к инфаркту миокарда, нарушениям ритма сердца, внезапной сердечной смерти, сердечной недостаточности;
- поражения центральной нервной системы: наблюдается головокружение, нарушение памяти и координации движений. При нарушении мозгового кровообращения может возникнуть инсульт;
- поражения почек: наблюдается повышенное выделение мочи либо же учащенные позывы к мочеиспусканию в ночное время;
- поражения глаз: кровоизлияния, сужение сосудов глаз, потеря зрения.
Синдром эссенциальной гипертензии у взрослых приводит к резкому повышению артериального давления и снижению функций различных органов.
Профилактика эссенциальной гипертензии
В качестве мер профилактики заболевания выступают:
- правильный образ жизни;
- отказ от вредных привычек – курения и злоупотребления спиртными напитками;
- соблюдение правильного рациона и режима питания. Следует употреблять больше продуктов, содержащих клетчатку и свести к минимуму жирную, острую и жареную пищу;
- физическая активность. В данном случае речь не идет о том, что каждый человек должен изматывать себя ежедневными физическими нагрузками в тренажерном зале. Для поддержания организма в норме достаточно ежедневно совершать прогулки на свежем воздухе в умеренном темпе в течение тридцати минут;
- регулярно проходить профилактические медицинские обследования, в ходе которых в обязательном порядке пациенту измеряют уровень артериального давления.
Качество предоставляемых услуг в больнице находится на европейском уровне. Все диагностические и лечебные процедуры выполняются на новейшем медицинском оборудовании. Палаты оборудованы с максимальным комфортом для пациентов.
Портальная гипертензия
Портальная гипертензия является осложнением при циррозе печени. Это явление повышенного кровяного давления в воротной вене, вызванное преградой на пути кровотока из вены.
Что представляет собой портальная гипертензия
В норме показатели давления в портальной зоне составляют 7 мм. рт. ст., в случаях, когда данный показатель превышает отметку 12-20 мм, в приносящих венах формируется застой и они расширяются. Тонкие стенки вен в противовес артериям растягиваются под давлением и легко рвутся.
Синдром портальной гипертензии: причины
Каждая группа гипертензии возникает по разным причинам.
Надпечёночная блокада образуется вследствие:
- давления опухоли или рубца на просвет vena cava inf.;
- синдрома Бадда-Киари;
- слипания листков сердечной сумки при воспалениях, при этом затрудняется печеночный ток и увеличивается давление.
- Печеночная форма гипертензии развивается по следующим причинам:
- развитие опухолей;
- прием цитостатиков, разрушающих гепатоциты; отравление токсическими веществами. В данном случае повышается сопротивление кровяному давлению;
- формирование спаек в печени;
- воспалительные процессы хронического характера;
- цирроз.
Хронические заболевания и систематические интоксикации организма могут послужить следствием фиброза, исключающего орган из кровотока. Такой сценарий возможен при отсутствии необходимого лечения, даже учитывая тот факт, что печень – это орган, который способен быстро регенерировать при больших участках повреждения.
Портальная гипертензия: симптомы
Первопричиной возникновения портальной гипертензии является цирроз. При такой патологии возрастает давление в воротном сосуде печени.
По мере развития заболевания появляются следующие признаки портальной гипертензии:
- изменяются показатели лабораторных анализов – нарушаются нормы содержания тромбоцитов, лейкоцитов и эритроцитов;
- увеличивается селезенка;
- ухудшается свертываемость крови;
- диагностируется скопление жидкости в области живота (асцит);
- развивается варикоз пищеварительного тракта;
- во многих случаях у пациентов наблюдаются кровотечения и анемия.
На ранних стадиях признаки портальной гипертензии при циррозе печени проявляются в виде ухудшения общего самочувствия, вздутия живота, тяжести под правым ребром. Далее у пациента появляется болевой синдром в области под правым ребром, увеличиваются в размерах печень и селезенка, нарушается нормальная работа пищеварительного тракта.
Портальная гипертензия: степени
Всего выделяют 4 степени патологии:
- 1-я степень – функциональная (начальная);
- 2-я степень – умеренная. Сопровождается умеренным расширением вен пищевода, увеличением селезенки и асцитом;
- портальная гипертензии 3 степени – выраженная форма патологии. На данном этапе наблюдается ярко выраженный геморрагический и асцитический синдромы;
- 4-я степень (осложненная). У пациента появляются кровотечения в пищеводе и желудке, возникает гастропатия и спонтанный бактериальный перитонит.
Портальная гипертензия: диагностика
Виды диагностики в Юсуповской больнице следующие:
- УЗИ: позволяет определить размеры селезеночной, портальной и верхней брыжеечной вен. При диаметре воротной вены более 15 мм и селезеночной более 7-10 мм можно точно утверждать о наличии портальной гипертензии. Также ультразвуковое исследование позволяет выявить увеличение печени и селезенки;
- ультразвуковая допплерография: позволяет исследовать структуру сосудов, а также измерить скорость течения крови по ним;
- ФГДС (фиброгастродуоденоскопия): позволяет выявить варикозное расширение вен кардиального отдела желудка и пищевода, служащих причиной кровотечений органов желудочно-кишечного тракта.
Портальная гипертензия: лечение
Лечение портальной гипертензии при циррозе печени направлено на предотвращение кровотечений. Для данной цели пациенту назначают прием соматостатина, пропранолола и терлипрессина.
Эффективность склеротерапии оставляет около 80%. Процедура подразумевает введение при помощи эндоскопа препарата соматостатина в поврежденные вены. Таким образом происходит закупорка просвета вен и «склеивание» их стенок. Этот метод лечения принято считать классическим.
Портальная гипертензия: профилактика
К мерам по предотвращению развития заболевания относятся:
- соблюдение правильного рациона и режима питания;
- занятия спортом;
- прививки против вирусного гепатита;
- отказ от злоупотребления алкогольными напитками;
- избегание воздействия вредных факторов производства в виде отравлений токсическими веществами.
Мерами профилактики при заболеваниях печени выступают:
- полное обследование с целью постановки диагноза на ранних стадиях развития заболеваний печени и начала лечения;
- строгое выполнение всех рекомендаций врача;
- комплексная терапия в условиях стационара под чутким контролем врачей.
К мерам профилактики развития кровотечений относят:
- контроль функции свертываемости крови;
- ректороманоскопию – то есть обследование сигмовидной и прямой кишки, ежегодно;
- фиброгастродуоденоскопию два раза в год.
Вторичная гипертензия
Чаще всего встречается первичная гипертензия, которую иногда называют гипертоническая гипертензия. Кроме первичной, или идиопатической формы заболевания, которую часто называют гипертонической болезнью, известна и вторичная гипертензия.
В зависимости от причины выделяют следующие виды заболевания:
- почечная гипертензия возникает вследствие поражения почечных артерий. Эту форму заболевания называют вазоренальная гипертензия;
- повышение систолического артериального давления имеет место при синдроме Иценко-Кушинга. В этом случае поражается мозговой слой надпочечников;
- феохромоцитома – заболевание, поражающее мозговой слой надпочечников. Она является причиной злокачественной формы артериальной гипертензии. Опухоль сдавливает внешний слой надпочечников, вследствие этого происходит выброс адреналина и норадреналина в кровь, что вызывает постоянное или кризовое повышение давления;
- гиперальдостеронизм, или синдромом Кона – это опухоль надпочечников, которая вызывает повышение уровня альдостерона. Вследствие этого снижается уровень калия в крови и повышается артериальное давление;
- такие заболевания щитовидной железы, как гиперпаратиреоз, гипер- и гипотиреоз являются причиной вторичной артериальной гипертензии;
- гемодинамическая или сердечно-сосудистая артериальная гипертензия возникает в результате вовлечения в патологический процесс магистральных сосудов. Она бывает при коартрации, или сужении, аорты и недостаточности аортального клапана;
- артериальная гипертензия у взрослых центрального генеза развивается при заболеваниях головного мозга со вторичным нарушением центральной регуляции (инсульте, энцефалите, травмах головы);
- лекарственная гипертензия может возникнуть при приёме оральных контрацептивов, нестероидных противовоспалительных препаратах, глюкокортикостероидов.
Симптомы первично и вторичной артериальной гипертензии похожи. В отличие от первичной формы заболевания вторичная гипертензия проявляется ещё и признаками основного заболевания. Иногда пациенты предъявляют такие жалобы:
- головная боль;
- головокружение;
- мелькание мушек перед глазами;
- чувство сдавления в висках;
- шум в ушах;
- общая слабость;
- покраснение лица;
- тошнота.
Диагностика вторичной гипертензии затруднительна, но есть несколько признаков, позволяющих её заподозрить:
- повышение артериального давления у лиц молодого возраста;
- острое внезапное начало заболевания сразу с высоких цифр давления;
- невосприимчивость к проводимой гипотензивной терапии;
- симпатоадреналовые кризы.
Вторичная, или симптоматическая гипертензия, имеет несколько форм, которые зависят от стойкости и величины давления, степени гипертрофии левого желудочка и стадии изменения сосудов глазного дна:
- транзиторная гипертензия характеризуется отсутствием стойкого повышения давления, увеличения левого желудочка и изменений глазного дна;
- для лабильной гипертензии характерно умеренное повышение давления, которое самостоятельно не снижается, незначительная гипертрофия левого желудочка, слабо выраженное сужение сосудов глазного дна;
- при стабильной гипертензии отмечается устойчивое повышение давления, увеличение миокарда левого желудочка, выраженное изменение глазных сосудов;
- злокачественная гипертензия отличается внезапным и быстрым развитием, стабильно высокими цифрами артериального давления, высокой опасностью осложнений со стороны сосудов, глазного дна, сердца, головного мозга.
При постановке диагноза важную роль играют методы исследования, которые во многом зависят от основного заболевания. В дополнение к общепринятым обследованиям пациенту назначают внутривенную урографию, магнитно-резонансную ангиографию, компьютерную томографию с контрастированием сосудов определяют уровень тиреоидных гормонов, катехоламинов в моче и крови.
Тот или иной генез заболевания можно заподозрить по степени изменения систолического и диастолического артериального давления.
Лечение вторичной гипертензии требует индивидуального подхода. Стандартная гипотензивная терапия при этой форме заболевания неэффективна.
Гемодинамической форма заболевания требует кардиохирургического лечения и медикаментозной коррекции сердечной недостаточности. Если причиной повышения давления стал приём лекарств, пациенту следует прекратить их принимать. При гипертонии центрального генеза следует компенсировать первичное заболевание, провести консервативное (при инсульте) или оперативное лечение (при новообразовании головного мозга). Аномалии в сосудах почек корригируют хирургическим путём.
Параллельно с лечением первичного заболевания пациентам назначают и антигипертензивную терапию, то есть медикаментозное снижение артериального давления:
- ингибиторы АПФ;
- антагонисты кальциевых каналов;
- β-адреноблокаторы;
- диуретики;
- гипотензивные препараты центрального действия.
Диастолическая гипертензия
Диагноз «изолированная диастолическая гипертензия» правомочен тогда, когда систолическое значение 90мм.рт.ст. Повышение диастолического давления до 90мм.рт.ст. не представляет угрозы человеку, не имеющему соматической патологии.
Людям, у которых повышены цифры диастолического давления, не имеющие сопутствующей патологии, рекомендуется контролировать артериальное давление и изменить образ жизни:
- отрегулировать качество сна;
- не употреблять красного вина;
- ограничить количество выкуренных за день сигарет;
- избегать стрессов;
- исключить из рациона соль;
- правильно питаться;
- поддерживать нормальный вес;
- заниматься физкультурой или йогой.
При наличии диастолической гипертензии возможны такие осложнения:
- субарахноидальное кровоизлияние;
- застойная сердечная недостаточность;
- аневризма брюшного отдела аорты;
- хроническая почечная недостаточность;
- деменция;
- болезнь Айцгеймера.
Когда имеет место диастолическая гипертензия, лечение в условиях стационара необходимо при наличии стабильно высокого диастолического давления. Проводится лечение основного заболевания, например, хирургическая коррекция порока аортального клапана. Врачи индивидуально назначают препараты при гипертензии. Применяются следующие таблетки от гипертензии:
- диуретики (лазикс, фуросемид);
- бета-адреноблокаторы (анаприлин, небилет);
- блокаторы кальциевых каналов (циннаризин);
- ингибиторы АПФ (каптоприл);
- блокаторы рецепторов ангиотензина II (юлоктран).
Гипертензивные кризы
Гипертензивный криз – это состояние индивидуального значительного повышения артериального давления у пациентов, страдающих первичной или вторичной артериальной гипертензией, сопровождающееся появлением или усугублением клинических симптомов и требующее быстрого контролируемого давления для ограничения или предупреждения повреждения органов-мишеней.
Криз 1 типа (адреналовый, нейровегетативный) проявляется повышением систолического артериального давления, увеличением пульсового давления, тахикардией, экстрасистолией, возбуждением. Криз 2 типа (водно-солевой, норадреналовый) имеет такие симптомы:
- преимущественное повышение диастолического давления со снижением пульсового;
- отёки лица, ног, рук;
- заметное уменьшение диуреза накануне криза.
Для лечения неосложнённого криза врачи применяют такие препараты:
- нифедипин;
- каптоприл;
- карведилол или другие бета-адреноблокаторы;
- метопролол;
- пропранолол;
- фуросемид;
- клофелин.
При осложнённом кризе проводят санацию дыхательных путей, обеспечивают пациента кислородом, делают венозный доступ. К выбору гипотензивного препарата подходят дифференцированно, вводят его внутривенно. Быстро снижают давление, а затем в течение 2-6 часов переходят на пероральные препараты, которыми снижают его до 160/100 мм рт. Пациента госпитализируют в специализированный стационар.
Гипертензивный церебральный криз – это внезапное повышение артериального давления до критических цифр, которое приводит к нарушению мозгового кровообращения. Он проявляется головной болью и другими симптомами, характерными для синдрома ликворной гипертензии.
Диагностика артериальной гипертензии
Очень важно знать методику измерения артериального давления, только тогда можно диагностировать гипертензию. Упражнение начинают с объяснения поведения человека во время процедуры, затем показывают, как правильно накладывать манжету и фиксировать показатели. Это зависит от того, каким аппаратом измеряется давление: механическим или электронным.
Обязательно проводить такие лабораторные анализы как:
- общий анализ крови и мочи;
- содержание глюкозы в крови;
- уровень креатинина, мочевой кислоты и калия;
- липидограмма;
- содержание С-реактивного белка в сыворотке крови;
- бактериальный посев мочи.
- Пациентам назначают такие инструментальные методы исследования:
- электрокардиограмму;
- эхокардиограмму;
- рентгенография органов грудной клетки;
- ультразвуковое исследование почек и надпочечников;
- УЗИ почечных и брахицефальных артерий.
Офтальмолог осмотрит глазное дно, оценит наличие и степень микропротеинурии. Всем пациентам Юсуповской больницы проводиться суточный мониторинг артериального давления.
Лечение артериальной гипертензии
Целью лечения любого пациента, страдающего артериальной гипертензией, является снижение риска развития сердечно-сосудистых осложнений и смерти от них. Подбор препаратов для лечения гипертензии определяет следующая стратегия: достижение целевого артериального давления, то есть, 140/80мм.рт.ст. и устранение факторов риска. У пациентов, страдающих заболеваниями почек и сахарным диабетом, давление необходимо снизить до 130/80мм.рт.ст. Это позволит улучшить качество жизни и ликвидировать симптомы заболевания.
Лёгочная гипертензия
Гипертензия лёгких – что это такое? Легочная гипертензия определяется как группа заболеваний, которые характеризуются прогрессивным повышением артериального давления в лёгочной артерии, что ведёт к правожелудочковой недостаточности и является причиной преждевременной смерти.
Кардиологи используют киническую классификацию легочной гипертензии. Она бывает идиопатической и наследственной. Последняя форма развивается вследствие мутации гена рецептора типа 2 к протеину костного происхождения или мутации гена активинподобной киназы-1 с и безнаследственной геморрагической телеангиэктазии. Её могут вызывать неизвестные мутации.
Виды легочной гипертензии
Врачи выделяют несколько основных видов легочной гипертензии:
- Первичную – заболевание с неизвестным происхождением, которое может быть как врожденным, так и приобретенным. Болезнь получила название «идиопатическая легочная гипертензия». Она характеризуется изменением легочной артерии и увеличением правого желудочка. Первичная легочная гипертензия является причиной инвалидизации больного, а при отсутствии лечения приводит к летальному исходу;
- Вторичную – развивается как осложнение других заболеваний: врожденных и приобретенных пороков сердца, ВИЧ-инфекции, болезней соединительной ткани, бронхиальной астмы, патологии дыхательной системы. Заболевание может развиться вследствие закупорки кровяными сгустками сосудов. В данном случае диагностируется хроническая легочная гипертензия.
Степени легочной гипертензии по давлению
Врачи Юсуповской больницы для определения степени тяжести заболевания используют эхокардиографию или катетеризацию сердца. Различают три степени тяжести легочной гипертензии:
- Увеличение давления в легочной артерии на 25 – 45 мм рт. ст. Указывает на I степень заболевания;
- Увеличение давления на 45-65 мм рт. ст. – легочная гипертензия II степени;
- Увеличение давления более чем на 65 мм рт. ст. – легочная гипертензия III степени.
- Синдром легочной гипертензии классифицируется также в зависимости от наблюдаемой клинической картины. При этом выделяется 4 класса:
- I класс: у пациентов не наблюдается снижения физической активности. Привычные нагрузки не вызывают одышку, головокружение, слабость и болезненные ощущения;
- II класс: у пациентов происходит снижение физической активности. При обычных нагрузках больной испытывает головокружение, одышку, боли за грудиной, слабость. В состоянии покоя данные симптомы исчезают;
- III класс: в значительной степени нарушается физическая активность пациентов. При незначительной нагрузке проявляются симптомы, характерные для данного заболевания;
- IV класс: значительное снижение активности. Легочная гипертензия 4 степени характеризуется выраженной симптоматикой как в состоянии покоя, так и при минимальных физических нагрузках.
Симптомы
Легочная гипертензия не имеет ярко выраженных симптомов, поэтому лечение начинается на поздних этапах заболевания. В дебюте заболевания можно обнаружить следующие симптомы:
- Появление небольшой одышки в состоянии покоя или при малой физической активности;
- Охрипший голос или сухой кашель;
- Снижение массы тела без видимых причин;
- Учащенное сердцебиение, с течением заболевания на шее у пациента отчетливо отмечается пульсация яремной вены;
- Подавленное настроение и постоянное чувство усталости и слабости;
Обмороки и головокружения, которые являются следствием гипоксии – нехватки кислорода.
На более поздних этапах легочная гипертензия проявляется следующими признаками:
- Нарушением ритма сердца – аритмией;
- Симптомами ишемии миокарда и приступами стенокардии, при которых пациента охватывает чувство страха, выступает холодный пот и появляется боль за грудиной;
- Кровохарканьем и появлением прожилок крови в мокроте.
На терминальной стадии происходит отмирание тканей, возникающее из-за формирования тромбов в артериолах. Гипертонические кризы у больных проявляются в ночное время. Острая сердечная недостаточность или перекрытие легочной артерии тромбом могут стать основными причинами смерти.
Причины возникновения заболевания
Причины возникновения легочной гипертензии разные. Почему возникает идиопатическая легочная гипертензия, учёные не установили до сих пор.
Постепенное сужение артериол и капилляров, относящихся к системе легочной артерии, предшествует развитию заболевания. На поздних стадиях поражения артерии может происходить воспалительное разрушение стенки сосуда.
Легочная гипертензия тесно связана с нарушениями со стороны сердечно-сосудистой системы и лёгких:
- Хронической обструктивной болезнью легких;
- Недостаточной вентиляцией легких;
- Остановкой дыхания в период сна (апноэ);
- Аномалиями развития дыхательной системы;
- Врожденными, а также приобретенными пороками сердца (стенозом митрального клапана, незаращением перегородки между желудочками, патологией левого желудочка);
- Ишемической болезнью сердца;
- Воспалением миокарда – миокардитом;
- Хронической сердечной недостаточностью.
К факторам риска развития легочной гипертензии относят отягощённую наследственность, приём наркотических веществах, некоторых лекарств (Фенфлурамина, Аминорекса, Дексфенфлюрамина) и химиотерапевтических препаратов.
Диагностика легочной гипертензии
В норме давление в легочной артерии в состоянии покоя составляет около 15 мм рт. ст. Если оно превышает 25 мм рт. ст., то это уже является патологией. Более 65 мм рт. ст. считается самой тяжелой степенью легочной гипертонии.
Лечение легочной гипертензии
Стандарты лечения легочной гипертензии предполагают комбинацию адекватной терапии с применением препаратов, выполнения рекомендаций по снижению симптоматики, хирургических методов. Немедикаментозные методы лечения синдрома легочной гипертензии предполагают соблюдение водно-солевого баланса, умеренные физические нагрузки и кислородотерапию. Врачи Юсуповской больницы рекомендуют пациентам с диагнозом легочная гипертензия соблюдать следующие ограничения:
- Уменьшить употребление жидкости — не более 1,5 литров в сутки. Также уменьшить потребление соли;
- Исключить подъемы на высоту (не более 1000 метров);
- Избегать обмороков, появления одышки и болей в груди, что достигается с помощью дозированной физической нагрузки.
Для лечения легочной гипертензии применяют препараты, действие которых направлено на восстановление функции дыхательной и сердечно-сосудистой систем. Специалистам при использовании медикаментозного метода удается уменьшить нагрузку на сердце, расширить сосуды и снизить давление.
В Юсуповской больнице кардиологи назначают пациентам с легочной гипертензией следующие фармакологические препараты:
- Антагонисты кальция. Изменяют частоту сердечных сокращений, расслабляют мускулатуру бронхов, снижают спазм сосудов малого круга, уменьшают агрегацию тромбоцитов, повышают устойчивость сердечной мышцы;
- Диуретики. Выводят лишнюю воду из организма, снижают давление;
- Ингибиторы АПФ. Расширяют сосуды, уменьшают нагрузку на сердце, снижают давление;
- Нитраты;
- Антиагреганты. Уменьшают способность склеивания эритроцитов и тромбоцитов. Предотвращает их прилипание к внутренней оболочке кровеносных сосудов;
- Антикоагулянты прямого действия. Эти препараты препятствуют образованию фибрина (такое вещество в крови, которое образует основу кровяного сгустка), а также предупреждают появление сгустков крови (тромбов);
- Непрямые антикоагулянты. Препараты, относящиеся к этой группе, воздействуют на свертывание крови, а также снижают свертываемость крови;
- Антагонисты рецепторов эндотелина;
- Бронходилятаторы. Эти препараты улучшают вентиляцию легких;
- Оксид азота NO в виде ингаляций – для расширения сосудов;
- Антибиотики — если имеется бронхолегочная инфекция;
- Простагландины. Мощные расширители сосудов, которые имеют целый спектр дополнительных эффектов, таких как препятствие слипанию тромбоцитов и эритроцитов, замедление образования соединительной ткани, уменьшение повреждения эндотелиальных клеток.
Тяжёлая легочная гипертензия у взрослых требует применения хирургических методов лечения:
- Тромбоэндартерэктомии – удаления из сосудов сгустков крови;
- Предсердной саптостомии – создания отверстия между предсердиями для снижения давления;
- Трансплантации комплекса легкого и сердца или только легкого – применяется на поздних стадиях развития заболевания и при наличии других заболеваний.
Чтобы остановить прогрессирование и не допустить осложнений болезни, своевременно обращайтесь к специалистам Юсуповской больницы.
Профилактика артериальной гипертензии
Для предупреждения развития артериальной гипертензии необходимо:
- организовать правильное питание;
- избегать эмоциональных нагрузок и стрессов;
- использовать рациональные физические нагрузки;
- нормализовать режим сна;
- следить за весом;
- активно отдыхать;
- отказаться от курения и злоупотребления спиртными напитками;
- регулярно посещать врача и сдавать анализы.
Артериальная гипертензия приводит к инвалидности и смерти. Заболевание успешно лечат врачи Юсуповской больницы. Лечение этого заболевания заключается в постоянном приёме лекарственных препаратов, позволяющих контролировать артериальное давление. Следует избегать гипертонических кризов и резких перепадов давления.
Если вы столкнулись с этой проблемой, позвоните по телефону, врач-координатор запишет вас на прием к кардиологу, а также ответит на все интересующие вас вопросы.
Источник https://clinpharm-journal.ru/articles/2019-2/sovremennye-evropejskie-rekomendatsii-po-arterialnoj-gipertonii-obnovlennye-pozitsii-i-nereshennye-voprosy/
Источник https://diseases.medelement.com/disease/%D0%B0%D1%80%D1%82%D0%B5%D1%80%D0%B8%D0%B0%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F-%D0%B3%D0%B8%D0%BF%D0%B5%D1%80%D1%82%D0%B5%D0%BD%D0%B7%D0%B8%D1%8F-2019/16296
Источник https://yusupovs.com/articles/terapia/gipertenziya/
- 1) 2018 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension-J Hypertens//, 2018. 2) The American College of Cardiology and the American Heart Association updated the guideline for the prevention, detection, evaluation and management of high blood pressure in adults in 2017. 3) Клинические рекомендации Диагностика и лечение артериальной гипертонии. Системные гипертензии. 2019; 01: 6-31. 4) Рекомендации ЕОК/ЕОА по диагностике и лечению дислипидемий, 2016. 5) Hyperuricemia and its treatment in patients with a high cardio-vascular risk — experts opinion. Arterial Hypertens. 2017, vol. 21, no.1, pages: 10–17 6) «Об утверждении Правил оказания первичной медико-санитарной помощи и Правил прикрепления к организациям первичной медико-санитарной помощи». Приказ Министра здравоохранения и социального развития Республики Казахстан от 28 апреля 2015 года №281. Зарегистрирован в Министерстве юстиции Республики Казахстан 4 июня 2015 года № 11268. Обновленный с изменениями на 04.05.2019 № ҚР ДСМ-62 https://zakon.uchet.kz/rus/docs/V1500011268 7) Консенсус по диагностике и лечению сахарного диабета. Издание пятое дополненное и переработанное. Алматы, 2019, 48 стр.