Случай успешного лечения хронического генерализованного пародонтита в стадии обострения

В стоматологическую поликлинику к пародонтологу обратилась 40-летняя женщина. Её беспокоило состояние полости рта: в течение последних месяцев оно значительно ухудшилось.
Жалобы
Пациентка жаловалась на постоянную кровоточивость дёсен при чистке зубов и приёме пищи, отёк и синюшность дёсен, признаки гниения, течение гноя, неприятный запах изо рта, обильный зубной камень, подвижность и смещение зубов.
Анамнез
Профессиональная чистка зубов проводилась больше 10 лет назад, после неё наступило временное улучшение. По поводу заболеваний пародонта раньше не обращалась.
В последние месяцы состояние полости рта заметно ухудшилось: зубы стали подвижными и начали смещаться.
Во время опроса пациентка рассказала о наследственной предрасположенности к болезням пародонта. Вредных привычек у неё нет, общесоматические заболевания не выявлены.
Обследование
При внешнем осмотре пациентки патологических изменений не обнаружено, кожа чистая, лицо симметричное. Поднижнечелюстные лимфоузлы слегка увеличены, подвижны, с окружающими тканями не спаяны. Рот свободно и полностью открывается.
В полости рта отмечается гиперемия (покраснение) и отёк, участки некроза и галитоз (неприятный запах изо рта). Края дёсен обильно кровоточат сами по себе, а также при зондировании и пальпации.
Под десневым краем и над ним есть значительный зубной налёт и камень, зубодесневые карманы больше 5 мм.
По результатам рентгендиагностики (ортопантомогафии) выявлено неравномерное разрушение половины костной межзубной перегородки по смешенному типу (горизонтальное и вертикальное), а также кистогранулёмы и значительное разрушение в области трёх жевательных зубов (26, 27 и 47).
Диагноз
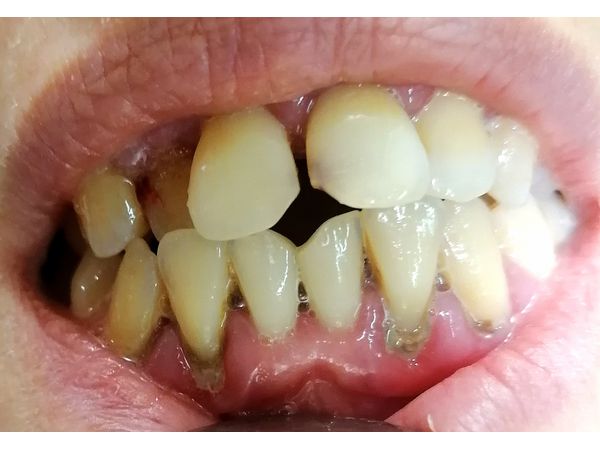
Хронический генерализованный пародонтит средней степени тяжести в стадии обострения (фото до лечения)
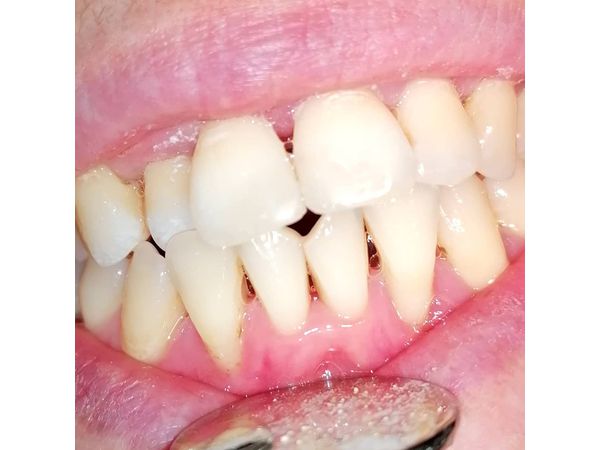
Лечение
- антибактериальную терапию в дозировке 500 мг 2 раза в день в течение 7 дней;
- полоскание полости рта антисептиками 3 раза в день в течение 14 дней.
Под прикрытием антибиотика удалили разрушающиеся зубы (26, 27 и 47-й), высвободили гной, провели кюретаж (выскабливание) альвеол, вырезали все грануляции и кистогранулёмы, остановили кровотечение, наложили швы.
- провели профессиональную гигиену полости рта комбинированным методом (ультразвуковая чистка и полировка зубов);
- выполнили кюретаж патологических зубодесневых карманов: удалили грануляции, обработали ткани антисептиком, сделали диатермокоагуляцию (прижигание);
- ввели лекарство в патологические зубодесневые карманы, наложили лечебные повязки на десневые края верхней и нижней челюсти.
После лечения пародонта и снятия острых симптомов болезни равномерно пришлифовали зубы по Дженкельсону, восстановили кариозные зубы. Повторно провели обучение гигиене. Назначили щадящую диету.
Состояние пародонта, по словам пациентки, значительно улучшилось: кровоточивость и отёк прошли, зубные отложения не появились, зубы стали менее подвижными.
Рекомендовано посетить пародонтолога через три месяца после основного лечения, а затем регулярно посещать его раз в шесть месяцев. Чтобы укрепить зубы и равномерно распределить нагрузку, желательно выполнить шинирование. В дальнейшем может потребоваться протезирование.
Результатом лечения пациентка осталась довольна, несмотря на достаточно неприятные процедуры. Отметила, что нужно было обратиться к врачу раньше.
Заключение
Успех лечения пародонтита и других заболеваний зависит от правильного понимания сложившейся ситуации, практических навыков доктора и технических возможностей. Но самое главное условие — доверие между доктором и пациентом. Только совместными усилиями можно справиться с болезнью.
Агрессивная форма пародонтита: случай успешного лечения без удаления зубов

Пациент рассказал, что его беспокоит постоянная боль разлитого характера и кровоточивость дёсен при чистке зубов и приёме пищи. У него также увеличились десневые сосочки, начали шататься зубы, а изо рта появился неприятный запах (галитоз).
Мужчине ненадолго становилось легче, когда он полоскал рот 0,25%-м Хлоргексидином или травяным раствором из ромашки и шалфея.
Смена зубных паст никак не влияла на состояние дёсен. Из-за боли пациент начал использовать более мягкую зубную щётку, но чистка рта всё равно доставляла сильный дискомфорт.
Анамнез
Ранее мужчина установил металлокерамические коронки (несъёмные ортопедические протезы), но после этого к пародонтологу не обращался. Профосмотры не проходил.
Пациент ездит в долгие командировки на север страны. Это мешает ему поддерживать постоянную связь с лечащим врачом и влияет на качество гигиены.
Обследование
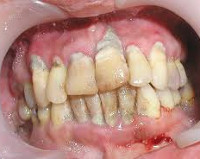
На осмотре слизистая оболочка рта была красной и отёчной, но в зоне контакта с коронками кровоснабжение было снижено (ишемия). Десневые сосочки неравномерно увеличились и отекли. На зубах и дёснах толстый слой налёта (индекс гигиены — 45 %).
При зондировании слизистая рта кровоточила, зубодесневые карманы размером до 6–8 мм были наполнены серозно-гнойным содержимым, вокруг дёсен скопился мягкий налёт и умеренное количество твёрдых зубных отложений.
Подвижность зубов II–III степени. По результатам конусно-лучевой компьютерной томографии (КЛКТ), костная ткань, окружающая зубы, уменьшилась больше чем на половину длины корней. Опорные зубы под коронками пролечены, патологии периодонта не было.
Диагноз
Лечение
Пациенту назначили 7-дневный курс антибиотиков и 10-дневный курс бактериофагов. Ему также провели весь комплекс пародонтологического лечения:
- профессиональную гигиену рта;
- закрытый кюретаж (чистку поддесневых зубных отложений);
- медикаментозное лечение зубодесневых карманов;
- точечную склерозирующую (укрепляющую) терапию;
- лечение с помощью собственной плазмы;
- стерилизацию зубодесневых карманов диодным лазером;
- два курса вектор-терапии (обработку пародонтальных карманов с помощью ультразвукового аппарата Vector).
На дом пациенту выписали антисептическое, антибактериальное, противогрибковое и кератопластическое лечение. Обучили гигиене полости рта с использованием ёршиков, скребков и флоссов (зубных нитей).
Через 10 дней после лечения мужчина отметил, что чувствует себя значительно лучше и дёсны стали меньше кровоточить. Чистка зубов уже не доставляла ему такой дискомфорт, как раньше.
Глубина пародонтальных карманов уменьшилась до трети длины корней, подвижность зубов снизилась до I степени. Наступила стойкая ремиссия.
Заключение
Этот клинический случай подтверждает сложность лечения агрессивных форм заболеваний пародонта, которые трудно вылечить, не удаляя зуб. Особенно если течение осложнено бактериальным процессом, разрушающим зубодесневое соединение (круговую связку зуба).
В этом случае удалять зуб не пришлось. Это стало возможным благодаря долгому лечению и мотивации мужчины, так как исход терапии с сохранением зубов на 50 % зависит от самого пациента.
Предыдущий клинический случай
© 2017-2023, ООО «МедРейтинг» ОГРН 1122311003760
Зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор). Свидетельство Эл № ФС77-71778 от 08.12.2017 г. Учредитель — ООО «МедРейтинг». Адрес редакции: 350015, Краснодарский край, г. Краснодар, ул. Буденного, д. 182, офис 87. Телефон: 8 (495) 374-93-56. E-mail: help@medrocket.ru. Главный редактор — C.Р. Федосов.
Запрещено любое использование материалов сайта без письменного разрешения администрации.
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Генерализованный пародонтит
Генерализованный пародонтит – распространенный деструктивно-воспалительный процесс, поражающий весь комплекс тканей пародонта. Генерализованный пародонтит протекает с кровоточивостью и отеком десен, болевыми ощущениями, неприятным запахом изо рта, наличием зубных отложений, образованием зубодесневых карманов, подвижностью и дислокацией зубов. Диагностика генерализованного пародонтита проводится врачом-пародонтологом с помощью осмотра полости рта, определения индекса гигиены и пародонтального индекса, ортопантомографии, биопсии тканей десны. Лечение генерализованного пародонтита включает местное консервативное и хирургическое лечение; общую противовоспалительную и иммуномодулирующую терапию.
Общие сведения
Генерализованный пародонтит — диффузное повреждение пародонтального комплекса, охватывающее большинство зубов или все зубы. Генерализованный пародонтит является одной из наиболее сложных и до конца еще нерешенных проблем клинической стоматологии. Пародонтит, особенно его генерализованная форма, в 5-6 раз чаще, чем кариес, приводит к частичной и полной вторичной адентии, а длительное персистирование инфекции в пародонтальных карманах является фактором риска развития ревматоидного артрита, инфекционного эндокардита, атеросклероза, инфаркта миокарда, инсульта и др.
Термином «пародонт» обозначается комплекс околозубных тканей, имеющих общую иннервацию и кровоснабжение и тесно связанных между собой в морфологическом и функциональном отношении. Пародонтальный комплекс образован десной, периодонтом, костной тканью альвеолярных отростков, цементом корней зубов и выполняет важнейшие функции – опорно-удерживающую, защитную, рефлекторную. К патологии пародонта относятся гингивит, пародонтит, пародонтоз, опухолевидные процессы (пародонтомы). При возникновении распространенных дистрофически-воспалительных изменений во всем комплексе тканей пародонта, говорят о генерализованном пародонтите.

Причины генерализованного пародонтита
Предпосылками возникновения генерализованного пародонтита выступают факторы экзогенного и эндогенного происхождения при доминирующем влиянии последних. Кроме этого, все этиологические факторы подразделяются на локальные и общие. К числу первых относится наличие зубного налета и зубного камня, неправильного прикуса, бруксизма, аномалий положения зубов, тяжей слизистой оболочки, аномалий прикрепления уздечек языка и губ и т. д. Во вторую группу входят общие заболевания – сахарный диабет, диффузный токсический зоб, ожирение, остеопороз, гиповитаминозы, патология системы крови, ревматизм, холецистит, гепатит, гастрит, энтероколит, гипоиммуноглобулинемия и др., отражающиеся на состоянии пародонта.
С помощью микробиологических исследований доказано, что ведущая этиологическая роль в развитии генерализованного пародонтита принадлежит пародонтопатогенным микроорганизмам — Prevotella intermedia, A. Actinomycetemcomitans, Porphyromonas gingivalis, Bacteroides forsythus, Peptostreptococcus и др. Главным «микробным депо» служит зубная бляшка — поддесневой налет, скапливающийся в десневой борозде, пародонтальных карманах, на корне зуба и т. д. Продукты жизнедеятельности патогенной микрофлоры активизируют секрецию цитокинов, простагландинов, гидролитических энзимов, вызывающих деструкцию тканей пародонта. Факторами риска генерализованного пародонтита, снижающими местную и общую неспецифическую защиту, служат табакокурение, лучевые повреждения, несоблюдение гигиены полости рта.
Развитию генерализованного пародонтита предшествует воспалительное поражение десневого края, приводящее к нарушению зубодесневого соединения, разрушению связочного аппарата и резорбции альвеолярной кости. Эти изменения сопровождаются патологической подвижностью зубов, перегрузкой отдельных групп зубов, возникновением травматической окклюзии. Без адекватного и своевременного лечения генерализованный пародонтит приводит к выпадению или удалению зубов, нарушению функционирования зубочелюстной системы и организма в целом.
Классификация
В зависимости от тяжести развившихся нарушений (глубины патологических карманов и выраженности деструкции костной ткани) выделяют три степени генерализованного пародонтита.
- I (легкая) степень – глубина зубодесневых карманов до 3,5 мм; резорбция кости не превышает 1/3 длины корня зуба;
- II (средняя) степень — глубина зубодесневых карманов до 5 мм; резорбция костной ткани достигает 1/2 длины корня зуба;
- III (тяжелая) степень – глубина зубодесневых карманов более 5 мм; резорбция костной ткани превышает половину длины корня зуба.
С учетом клинического течения различают генерализованный пародонтит с частыми обострениями (1-2 раза в год), редкими обострениями (1 раз в 2-3 года) и хронического течения без обострений.
Симптомы генерализованного пародонтита
В начальной стадии генерализованного пародонтита отмечается кровоточивость десен, их отечность и рыхлость; зуд, пульсация и жжение в области десен, болевые ощущения при жевании пищи, неприятный запах из полости рта. Зубодесневые карманы неглубокие, располагаются преимущественно в межзубных пространствах. Подвижность и смещение зубов отсутствует; общее состояние пациента не нарушено.
Для клиники развившегося генерализованного пародонтита, кроме перечисленных симптомов, характерны расшатывание и смещение зубов, повышенная восприимчивость (гиперестезия) зубов к температурным раздражителям, трудности с пережевыванием пищи. В тяжелых случаях генерализованный пародонтит приводит к нарушению общего самочувствия — слабости и недомоганию, повышению температуры тела, острой болезненности в области десен. Регионарные лимфоузлы увеличиваются и становятся болезненными. При стоматологическом осмотре выявляются признаки диффузного гипертрофического гингивита, обильные скопления мягкого зубного налета, над- и поддесневые зубные отложения, выраженная травматическая окклюзия, множественные пародонтальные карманы различной формы и глубины, нередко с серозно-гнойным или гнойным содержимым. В запущенных стадиях генерализованного пародонтита может отмечаться выпадение зубов, образование пародонтальных абсцессов и свищей.
При хроническом генерализованном пародонтите в стадии ремиссии десна имеет бледно-розовый цвет; зубные отложения и гноетечение из зубодесневых карманов отсутствуют; корни зубов могут быть обнажены. По данным рентгенографии признаков резорбции костной ткани не наблюдается.
Диагностика генерализованного пародонтита
В диагностике генерализованного пародонтита большое значение имеют клинические данные и давность заболевания. При наличии сопутствующей патологии пародонтолог может направить пациента на консультацию к другим специалистам – терапевту, эндокринологу, гастроэнтерологу, гематологу, иммунологу, ревматологу.
При оценке стоматологического статуса пациента с генерализованным пародонтитом обращается внимание на количество и характер зубных отложений, состояние десен, глубину преддверия рта, прикус, состояние уздечек языка и губ, подвижность зубов, наличие и глубину пародонтальных карманов. В процессе первичного обследования производится проба Шиллера-Писарева, определение индекса гигиены, пародонтальных индексов, составляется пародонтограмма.
При генерализованном пародонтите показано исследование соскоба из десневого кармана методом ПЦР, хемилюминесценции слюны, бакпосева отделяемого зубодесневых карманов. Из дополнительных обследований может быть рекомендовано исследование биохимического анализа крови на содержание глюкозы, СРБ; определение сывороточных IgA, IgM и IgG.
С целью определения стадии генерализованного пародонтита проводится ортопантомография, прицельная внутриротовая рентгенография, биопсии тканей десны. При генерализованном пародонтите требуется проведение дифференциальной диагностики с гингивитом, пародонтозом, периоститом и остеомиелитом челюсти.
Лечение генерализованного пародонтита
Учитывая многофакторность патологии, лечение хронического генерализованного пародонтита должно быть комплексным и дифференцированным, осуществляемым с участием пародонтологов, стоматологов-терапевтов, хирургов, ортопедов. Важную роль играет обучение пациента правилам гигиены, профессиональная помощь в подборе средств ухода за полостью рта.
При легкой степени генерализованного пародонтита показано удаление зубного налета и снятие зубных отложений, медикаментозная обработка зубодесневых карманов антисептиками (растворами фурацилина, хлоргексидина, мирамистина), нанесение пародонтологических аппликаций на пораженную область.
К лечению генерализованного пародонтита средней тяжести добавляется избирательное пришлифовывание окклюзионных поверхностей зубов, кюретаж пародонтальных карманов для удаления поддесневых отложений, эпителия и грануляций, наложение лечебных повязок. Одновременно решаются вопросы о необходимости удаления корней или отдельных зубов, проведения лечебного шинирования и ортопедического лечения. Местные противовоспалительные процедуры дополняются общей терапией.
В процессе лечения генерализованного пародонтита тяжелой степени, кроме перечисленных выше мероприятий, могут потребоваться хирургические меры: удаление зубов III-IV степени подвижности, проведение гингивотомии или гингивэктомии, лоскутной операции, вскрытие пародонтальных абсцессов и т. д. По показаниям выполняется пластика преддверия полости рта, остеогингивопластика, пластика уздечек языка и губ. При тяжелом течении генерализованного пародонтита обязательным является проведение системной противовоспалительной (НПВС, антибиотики), иммуномодулирующей терапии, витаминотерапии.
В комплексной терапии генерализованного пародонтита находит свое применение физиотерапия (лекарственный электрофорез, дарсонвализация, ультрафонофорез, лазеротерапия, магнитофорез), гирудотерапия, озонотерапия, апитерапия, фитотерапия.
Прогноз и профилактика
Раннее и адекватное начало лечения генерализованного пародонтита позволяет достичь стойкой клинической ремиссии и продлить ее сроки. В восстановлении тканей пародонта и сохранении функции зубочелюстной системы важную роль играет последующее соблюдение рекомендаций по выполнению профилактических мероприятий. При запущенных стадиях генерализованного пародонтита неблагоприятный прогноз может быть связан не только с потерей зубов, но и развитием тяжелых системных осложнений со стороны середечно-сосудистой системы.
Профилактика генерализованного пародонтита требует правильного гигиенического ухода за полостью рта, периодического проведения профессиональной гигиены, своевременного лечения гингивита, удаления зубных отложений и терапии сопутствующих заболеваний.
Источник https://probolezny.ru/parodontit/case-977/
Источник https://probolezny.ru/parodontit/case-1252/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_stomatology/generalized-periodontitis