Пупочная грыжа
/treatment/pediatrics/Пупочная грыжа – разновидность абдоминальной грыжи, характеризующаяся выпячиванием внутренних органов через пупочной кольцо. Проявлениями пупочной грыжи служат шаровидная выпуклость в околопупочной области, возникающая при кашле или плаче, боль в животе, тошнота. Диагностика пупочной грыжи проводится хирургом; при этом используются дополнительные инструментальные методы — рентгенография желудка, ЭГДС, герниография, УЗИ брюшной полости и грыжевого выпячивания. При пупочной грыже у детей до 5 лет проводится ЛФК, массаж брюшной стенки, общий массаж. У взрослых, а также при отсутствии положительной динамики у детей старше 5 лет, методом лечения служит хирургическое устранение пупочной грыжи.
МКБ-10

Общие сведения
Пупочная грыжа – наиболее частая хирургическая патология в педиатрии, которая диагностируется у 20% доношенных и 30% недоношенных детей. Среди взрослых пупочная грыжа чаще встречается у женщин старше 40 лет, составляя в структуре грыж передней брюшной стенки 5-12%. В оперативной гастроэнтерологии под пупочной грыжей понимают состояние, сопровождающееся выходом внутренних органов (части кишки и большого сальника) через расширенное пупочное кольцо за пределы передней брюшной стенки.

Причины пупочной грыжи
В большинстве случаев пупочная грыжа появляется еще в раннем детском возрасте. После отпадения пуповины у новорожденных пупочное кольцо в норме смыкается, отверстие облитерируется рубцово-соединительной тканью. В укреплении области пупочного отверстия важная роль принадлежит брюшным мышцам, которые дополнительно стягивают кольцо. Пока процессы облитерации пупочного кольца еще не завершены, любое увеличение внутрибрюшного давления может способствовать выходу петель кишечника, большого сальника и брюшины в околопупочное пространство. Таким образом происходит формирование пупочной грыжи.
Основной причиной возникновения пупочной грыжи служит наследственная слабость брюшинной фасции. Наличие у одного из родителей в детстве пупочной грыжи повышает риск развития аналогичного заболевания у ребенка до 70%. Образованию пупочной грыжи в детском возрасте способствует плач ребенка, упорные запоры, газообразование в кишечнике, недоношенность.
Иногда появление грыжи совпадает с началом хождения ребенка, особенно в тех случаях, когда он слишком рано принимает вертикальное положение. Склонность к образованию пупочной грыжи имеют дети с врожденным гипотиреозом, болезнью Дауна, болезнью Харлера, лактазной недостаточностью, дисбактериозом кишечника. Вопреки расхожему мнению, образование пупочной грыжи никак не связано с техникой обработки пуповины.
Во взрослом возрасте к развитию пупочной грыжи могут предрасполагать ожирение, наличие послеоперационных рубцов, асцит, надсадный кашель, тяжелый физический труд, травмы живота. У женщин формирование пупочной грыжи, как правило, происходит в период беременности в результате растяжения пупочного кольца, атрофии окружающих его тканей, снижении сопротивляемости брюшной стенки к повышению внутрибрюшного давления.
Преобладание пупочных грыж у женщин объясняется анатомо-физиологическими особенностями — более широкой белой линией живота, ослаблением области пупочного кольца в процессе беременности и родов. У взрослых пупочная грыжа часто сочетается с дряблостью живота, диастазом прямых мышц живота.
Классификация пупочных грыж
В хирургии пупочные грыжи делятся на врожденные и приобретенные. К врожденной патологии относятся эмбриональные пупочные грыжи, зародышевые пуповинные грыжи (грыжи пупочного канатика). Приобретенные дефекты включают пупочные грыжи детского возраста и пупочные грыжи взрослых.
У взрослых различают прямые и косые пупочные грыжи. Образование прямых грыж связано с истончением поперечной фасции, прилегающей к пупочному кольцу. В этом случае грыжевой мешок выходит в подкожную клетчатку непосредственно через пупочное кольцо. При косых пупочных грыжах грыжевое выпячивание образуется над или под пупочным кольцом, проходит через щель между белой линией живота и поперечной фасцией (пупочный канал), затем выходит в подкожную клетчатку через пупочное кольцо.
По критерию смещавемости пупочные грыжи бывают вправимыми и невправимыми. Вариантом невправимой грыжи является ущемленная пупочная грыжа.
Симптомы пупочной грыжи
Эмбриональные пупочные грыжи обычно встречаются при тяжелых комбинированных пороках, несовместимых с жизнью. При данном виде дефекта фактически наблюдается недоразвитие передней брюшной стенки, через которую выходит грыжевой мешок, содержащий внутренние органы (кишечник, печень). При эмбриональных пупочных грыжах часто имеет место расщепление грудины, недоразвитие лобкового сочленения, дефекты диафрагмы, эктопия сердца, эктопия мочевого пузыря. Гибель ребенка, как правило, наступает на 3-и стуки жизни от перитонита, пневмонии, сепсиса; случаи благоприятного исхода единичны.
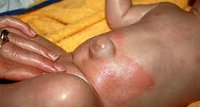
Приобретенные пупочные грыжи протекают гораздо благоприятнее. Пупочная грыжа у ребенка в большей степени является косметическим дефектом и не сопровождается развернутой симптоматикой, не склонна к ущемлению. Выпуклость обычно имеет размеры от 1 до 5 см в диаметре, становится наиболее заметной при плаче, кашле, натуживании ребенка. В покое или в положении лежа пупочная грыжа практически незаметна.
Ранним симптомом пупочной грыжи служит появление в области пупочного кольца небольшого шаровидного выпячивания. Первое время эта выпуклость совершенно безболезненна и легко вправляется нажатием на грыжевое выпячивание. По мере формирования спаек между передней брюшной стенкой и грыжевым мешком, выпячивание становится невправляемым. Выраженность симптомов пупочной грыжи зависит от ее размеров, величины грыжевых ворот, наличия спаек и т. д. При узких грыжевых воротах выпадение грыжевого мешка сопровождается дискомфортом и абдоминальными болями, тошнотой, хроническими запорами.
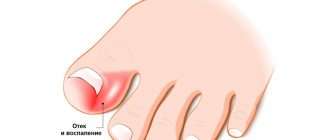
Пупочные грыжи могут осложняться ущемлением, воспалением элементов грыжевого мешка, копростазом. Ущемление пупочной грыжи сопровождается внезапной резкой болью, выраженной тошнотой, рвотой, появлением крови в кале, задержкой отхождения газов и дефекации, невправляемостью грыжи в горизонтальном положении, напряжением грыжевого выпячивания.
Диагностика пупочной грыжи
Обследование по поводу пупочной грыжи проводится педиатром или хирургом. При осмотре пациента обращает внимание наличие шаровидного выпячивания в околопупочной области. Иногда в области грыжи через истонченную кожу заметны контуры кишечных петель и перистальтика. Пальпация пупочного кольца выявляет дефект брюшной стенки, грыжевой мешок, в который, как правило, входит петля кишки и большой сальник. При плаче ребенка, напряжении живота грыжевое выпячивание увеличивается.
Проведение эндоскопического (ЭГДС) и рентгеновского исследования (герниографии, рентгенографии желудка, рентгенографии пассажа бария по тонкому кишечнику) позволяет получить представление о содержимом грыжевого мешка, оценить проходимость кишечника и выраженность спаечного процесса. Необходимые сведения уточняются при выполнении УЗИ органов брюшной полости и грыжевого выпячивания.

Дифференциальная диагностика пупочной грыжи проводится с грыжей белой линии живота, метастазами в пупок рака желудка, экстрагенитальным эндометриозом пупка.
Лечение пупочной грыжи
У детей пупочная грыжа может спонтанно регрессировать, что связано с физиологическим укреплением мышц живота. Поэтому до 5-летнего возраста показано наблюдение за пупочной грыжей. В этот период рекомендуется выкладывание детей на животик, назначается тонизирующий массаж передней брюшной стенки, общий массаж, ЛФК, наложение лечебной лейкопластырной повязки на пупок.
Взрослым и детям старше 5 лет с нерегрессировавшей пупочной грыжей показано хирургическое лечение (герниопластика). При пупочной грыже применяются два типа операций – герниопластика местными тканями и с использованием сетчатых имплантов.
При традиционной пластике производится разрез в инфраумбиликальной (подпупочной) складке, выделяется и вскрывается грыжевой мешок, его содержимое вправляется в брюшную полость, ушивается брюшина. Затем формируется дубликатура апоневроза в поперечном или вертикальном направлении. У пациентов с ожирением и избыточным кожно-жировым фартуком одновременно может быть выполнена абдоминопластика с переносом пупка. Недостатками герниопластики пупочной грыжи местными тканями является необходимость длительного (до 1 года) ограничения физических нагрузок и большая вероятность рецидива.
Герниопластика с установкой сетчатого протеза лишена недостатков первой операции. Сетчатая система в этом случае может быть установлена под кожей над апоневрозом (при больших грыжевых воротах) или под апоневроз под пупочным кольцом. Данный тип операций сокращает реабилитацию до 1 месяца, при этом количество рецидивов пупочной грыжи не превышает 1%.
Прогноз и профилактика пупочной грыжи
Детьми операция по поводу пупочной грыжи переносится легко, как правило, не осложняется рецидивами и позволяет добиться хорошего косметического эффекта. При отсутствии лечения пупочная грыжа может принимать осложненный вариант течения – становиться невправляемой, ущемляться и т. д.
Мерами профилактики пупочной грыжи служат: предупреждение ситуаций, связанных с натуживанием грудного ребенка (надсадного крика и плача, вздутия живота, запоров и пр.), рациональное кормление, профилактический массаж и гимнастика, направленные на укрепление брюшной стенки, лечение дисбактериоза кишечника, ношение беременными дородового бандажа.
Пупочная грыжа у взрослых
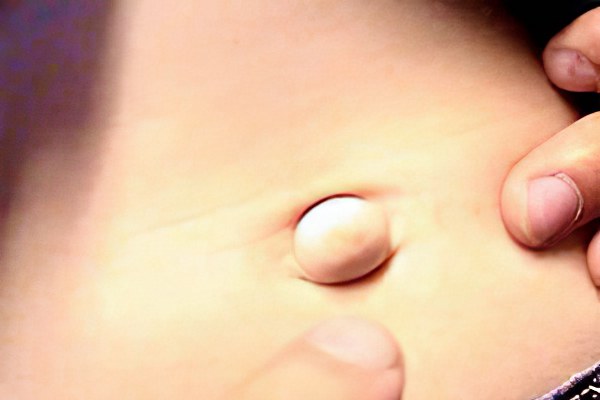
Пупочная грыжа относится к одной из наиболее распространённых патологий организма. Среди известных грыж живота это нарушение занимает третье место. Отклонение связано с нарушениями функций пупочного кольца. Это самое слабое и уязвимое место на передней стенке брюшной полости. В области пупочной впадины нет жира, оно не защищено мышечной тканью, поэтому для локализации и развития грыжи, это место является идеальным.
Состояние характеризуется выпиранием внутренних органов через кольцо пупка. Выпадающие органы оказываются в грыжевом мешке, представляющем собой тонкую плёнку из соединительных тканей. Сначала грыжевое выпячивание может быть незначительным, человеку достаточно слегка надавить на него и вправить на место. Это не больно и не опасно, но подобные действия помогают временно. Лучше не увлекаться самоустранением проблемы и сразу приступить к более радикальному лечению с участием врача. При переходе заболевания в запущенную стадию пупочное кольцо разрастается, что приводит к увеличению размеров самой грыжи. Она расширяется, выпячивается и доставляет дискомфорт.
Пупочная грыжа у взрослых — это сложное заболевание в эмоциональном плане. Патология всегда заметна и бросается в глаза своей непривлекательностью. Она меняет естественные контуры и формы живота. Прятаться под одеждами можно, но в бане, на пляже или бассейне дефект уже не скроешь. Патологические выпячивания во взрослом возрасте это не только эстетический дефект. У взрослых пупочная грыжа протекает гораздо сложнее, чем в детском возрасте. Прогрессирование заболевания влечёт тяжёлые осложнения. Попробуем разобраться в чём суть заболевания и какова степень его серьёзности.
Симптомы пупочной грыжи
Самым главным и заметным симптомом, характеризующем пупочные грыжи, является расширение пупочного кольца и образование выпячивания. Опухолевидная грыжа состоит из кожи, жировой клетчатки и части органа. Чаще всего в грыжевом мешке оказывается толстая (тонкая) кишка и сальник. Выпячивание может быть разных форм и размеров. Иногда его не видно и можно только прощупать. При большой грыже, осложнённой спайками, дефект всегда заметен. Нередки случаи, когда пупочная грыжа разрастается до гигантских размеров.
Грыжа может появиться незаметно. Отмечены случаи, когда патологическое образование может развиться внезапно. Обычно это связано с воздействием самых разных факторов, к примеру, поднятием тяжести.
Поначалу заболевание не доставляет больному проблем и беспокойства. Многие живут с грыжами, привыкают к их существованию и даже забывают о наличии болезни. Отсутствие выраженных симптомов пупочной грыжи не даёт возможности определить наличие серьёзной патологии. Многие из пациентов полагают, что выпячивание в области пупка является индивидуальной анатомической особенностью их организма. Между тем, врачи предупреждают о том, что безопасных грыж не существует. Даже при отсутствии симптомов со временем размеры пупочной грыжи начинают увеличиваться. Особенно рост заметен после тяжёлой физической работы, чихании, продолжительного кашля, длительного пребывания человека в вертикальном положении или после переедания.
Кожа под выпячиванием бывает настолько тонкой, что через неё можно увидеть петли кишечника. Даже в таком состоянии особого дискомфорта больной не испытывает. Лишь изредка у человека с подобным диагнозом появляются диспепсические расстройства: тошнота, отрыжка, частые запоры. (Читайте также: причины, симптомы и лечение запоров у взрослых)
При ущемлении грыжи клиническая картина меняется. Это очень опасное состояние, при котором требуется незамедлительное оказание медицинской помощи. Ущемлённое грыжевое выпячивание становится болезненным. Боли очень сильные, у некоторых пациентов они способны вызывать шок. Грыжа напрягается, стремительно увеличивается в размерах и становится горячей. Появляются покраснения и припухлости в области пупочной впадины. Такую грыжу уже невозможно вправить самостоятельно. Живот сначала мягкий, но постепенно, с присоединением явлений непроходимости кишок, появляется сильное вздутие и напряжённость мышц. Иногда это сопровождается икотой, рвотой и полной задержкой испражнений. За несколько часов состояние больного может измениться кардинально. Оно резко ухудшается: учащается пульс, давление понижается, температура сначала растёт, а со временем падает. Это связано с тем, что в организме начинается необратимый процесс отравления кишечными токсинами. При отсутствии лечения ущемлённой пупочной грыжи возможен летальный исход.
Причины пупочной грыжи

Чаще всего пупочную грыжу обнаруживают у беременных и уже родивших женщин, людей, страдающих ожирением и тех, кто выполняет тяжёлую работу и занимается спортом, не зная о слабости брюшной стенки.
В списке факторов риска: серьёзные хронические заболевания органов дыхания, сопровождающиеся продолжительным кашлем, частые запоры, проблемы с мочеиспусканием. Спровоцировать появление грыжи в области пупка могут различные травмы и анатомические отклонения в строении пупочного кольца.
Все причины пупочных грыж у взрослых известны и хорошо изучены:
Врождённые отклонения пупочного кольца . После рождения человека пупочное кольцо рубцуется и закрывается. Это норма, но бывают и отклонения. Если полноценного рубцевания не произошло, остаётся маленькое отверстие. Со временем это может привести к расширению кольца и последующему развитию пупочной грыжи.
Беременность и роды . По мере роста живота беременной женщины растёт нагрузка на внутренние органы. Это может привести к ослаблению мышечных тканей живота. Грыжевое выпячивание у женщин в положении – явление частое. Это не повод для паники, но врач должен быть в курсе проблемы. Появившееся выпячивание на растущем животе наблюдается у каждой третьей беременной женщины. Оно может быть заметно и после родов. До того момента, пока брюшная полость не обретёт былой тонус, пупочная грыжа никуда не денется. Внутрибрюшное давление повышается постепенно на протяжении всей беременности. Самыми опасными считаются 2 и 3 триместры, когда малыш активно растёт и матка увеличивается. Запоры, сопровождающие беременность, становятся причиной повышения давления внутри брюшной полости. Формированию пупочной грыжи может способствовать многоводие, крупный плод и тяжёлые роды. В группе риска и женщины, вынашивающие двойню или тройню.
Внутрибрюшное давление. Передняя брюшная стенка представляет собой сложное анатомическое образование, которое состоит из соединительных и мышечных тканей. Надёжно удерживая внутренние органы, она защищает их и обеспечивает нахождение в естественном положении. Если брюшной пресс ослаблен, сопротивляемость брюшной стенки нарушается, она уже не способна удерживать равновесие и противодействовать давлению внутри живота. Мышцы теряют упругость и эластичность, они растягиваются и уже неспособны полноценно выполнять свои природные функции. В результате связки удлиняются, ткани истончаются, а некоторые органы становятся подвижными. Они сдавливаются, опускаются, могут перекручиваться и менять место локализации. Некоторые из них попадают в грыжевой мешок и становятся содержимым пупочной грыжи.
Малоподвижный образ жизни . Всё объяснимо, низкая физическая активность вызывает слабость брюшного пресса. И наоборот, резкое увеличение нагрузки (поднятие тяжестей) приводит к скачку давления внутри живота и развитию грыжи.
Болезни, которые сопровождает постоянное повышение внутрибрюшного давлени я. Сюда относятся заболевания дыхательной и пищеварительные системы, при развитии которых проявляются такие симптомы, как хронический кашель и частые запоры.
Ожирение . Избыточный вес — это всегда дополнительная нагрузка на внутренние органы, которая приводит к растягиванию и расширению брюшных стенок. У полных людей, которые как правило, мало двигаются, пресс и мышцы слабые. Это идеальные условия для образования пупочных грыж (Читайте также: ожирение — степени ожирения и его причины).
Резкое похудение . Если человек неаккуратен с диетами и переходит на ограниченный режим питания, резкая потеря веса неизбежна. Это наблюдается и при тяжёлых болезнях. Быстрое похудение всегда является стрессом для организма, он не успевает перестроиться и адаптироваться к новым для него условиям. Всё это негативно сказывается на состоянии мышечных тканей. При быстрой потере веса пупочное кольцо ослабевает, что становится причиной формирования грыжевых выпячиваний в пупочной зоне.
Наследственная предрасположенность. При нарушении синтеза коллагена в организме возникают заболевания, которые могут быть вызваны слабостью соединительных тканей. К их числу относится и пупочная грыжа, она может развиваться на генетическом уровне. В 70% случаев заболевание передаётся по наследству.
Травмы живота и последствия операций. Грыжи часто локализуются на месте швов от операций и полученных травм в области пупка грыжи.
Опасность и последствия пупочной грыжи
Состояние больного обычно ухудшается при увеличении размеров грыжи:
Выпячивание становится плотным, а при прикосновении к нему человек испытывает боли.
Органы, разместившиеся в грыже, уже невозможно вправить на место.
Воспаление органа, расположенного в грыжевом мешке. Это сопровождается отёчностью, болью, покраснениями в области пупка.
Повышается температура и ухудшается общее состояние больного. Все эти опасные симптомы характеризуют ущемлённое состояние пупочной грыжи, самой тяжёлой формы заболевания.
Возникают сильные боли, рвота, тошнота и запоры.
Кровь к ущемлённому, сдавленному органу прекращает поступать, что приводит к его отмиранию. Это состояние опасно для жизни.
Без врачебного вмешательства может развиться перитонит. При серьёзном воспалении брюшной полости возможны летальные исходы.
Похожим по симптомам осложнением считается кишечная непроходимость. Часть кишки, оказавшаяся в грыже, забивается калом. При отсутствии лечения прогнозы неблагоприятные, это осложнение также способно значительно укоротить человеческую жизнь.
Любое подозрительное уплотнение и выпячивание в области пупка должно настораживать. Иногда эти признаки характеризуют наличие метастаз раковой опухоли желудка. Это редкое явление, но ради сохранения здоровья и жизни, любые факторы риска лучше исключить.
Диагностика пупочной грыжи

Пупочная грыжа у взрослых относится к числу заболеваний, диагностика которых не вызывает проблем. Патология всегда визуально заметна, человек может самостоятельно её увидеть и прощупать. При обнаружении отклонения требуется, как минимум, консультация врача. Визит к специалисту лучше не откладывать, от этого будет зависеть продолжительность и эффективность лечения.
Диагностирование заболевания начинается с осмотра. Врач ощупывает живот больного и оценивает состояние пупочной зоны. Пациента могут попросить натужиться и покашлять. Беседа и выяснение характера симптомов обязательны. Врач может поинтересоваться, когда было обнаружено выпячивание, как оно себя проявляет и есть ли близкие родственники, у которых наблюдалась подобная патология. Изучив полученные сведения, врач делает предварительный диагноз.
Для его подтверждения могут понадобиться дополнительные исследования:
УЗИ позволяет выявить грыжевое образование, определить его состояние, контуры и размеры. Исследование помогает увидеть органы, которые оказался в грыжевом мешке, отсутствие или наличие либо спаек.
Герниография назначается при сомнениях в диагнозе. В живот больного вводится рентгеноконтрастное вещество. Оказавшись в грыжевом мешке, оно прокрашивает его. В итоге, все отклонения хорошо просматриваются на рентгеновских снимках.
Рентгенография с контрастом, гастродуоденоскопия желудка и двенадцатиперстной кишки. Благодаря этим диагностическим методам, у врача есть возможность обнаружить воспалительные и опухолевые процессы, сопутствующие пупочной грыже и вызывающие болезненные ощущения.
Ответы на часто задаваемые вопросы
Нужно ли удалять пупочную грыжу? Формирование грыжевого выпячивания в области пупка в большинстве случаев связано с предрасположенностью организма. Многие из тех, кто активно занимается спортом и является обладателем натренированного пресса, исключают у себя развитие такого заболевания. Это ошибочное суждение. Развитая мускулатура и мышцы не всегда спасают от появления и прогрессирования болезни. Более того, упругие накаченные мышцы могут усугубить состояние. Грыжа станет почти незаметной, но она никуда не денется и в любой момент может спровоцировать ущемление. К сожалению, лекарств от пупочной грыжи не существует.
Как определить пупочную грыжу у грудного ребёнка? Даже неопытному родителю сложно не заметить пупочную грыжу у грудничка. После того, как отпадает пуповина, незначительное выпячивание пупка считается нормальным явлением. Это анатомическая предрасположенность и пугаться её не стоит. Выпячивание увеличивается, когда ребёнок плачет или тужится. Пупок можно вправить на место, малыш при этом не будет испытывать неприятных ощущений. Поводом для визита к педиатру должны стать такие симптомы, как невправляемость грыжи, рвота, тошнота, изменение цвета образования и припухлость в области пупка.
Как удаляют пупочную грыжу у взрослых? Используются два варианта доступа в область грыжевого мешка: через разрез либо лапаросопически, то есть методом прокола. Последний способ считается наиболее оптимальным. Врач ушивает грыжевые ворота, отсекает спайки и укрепляет брюшные стенки. Большие разрезы делают при объёмных грыжевых образованиях. Иногда пупочное кольцо необходимо удалять, о чём врач обязательно сообщает пациенту заранее. Чтобы избежать рецидивов, во время операции ставится специальная сетка.
Возможно ли лечение пупочной грыжи без операции? Это маловероятно . Шансы есть у тех, кто обратился за медицинской помощью при первых признаках болезни. Такие случаи — большая редкость , в основном к врачам приходят тогда, когда начинают беспокоить боли и выпячивание достигает больших размеров.
Операция по удалению пупочной грыжи
Устраниться самопроизвольно пупочная грыжа может только у детей до 4-5 лет. У взрослых это дефект удаляют, так как пупочное кольцо не способно возвращаться к прежним формам. Не спасёт даже длительное ношение бандажа. Подобные патологии не лечат таблетками, компрессами и диетами. Восстановить нормальные формы живота и устранить пупочное грыжевое образование у взрослых возможно только хирургическим путём. Лучшее время для оперативного вмешательства — стадии, когда грыжевое выпячивание ещё вправляется.
Операции по устранению пупочных грыж называют герниопластикой. Выбор вида операции зависит от размеров и анатомических особенностей грыжевого образования, состояния передней стенки брюшной полости, общего состояния больного и наличия сопутствующих заболеваний. Перед любой операцией пациент проходит тщательное обследование.
В современной герниологии накоплен огромный опыт избавления больных от пупочных грыж, независимо от их размера. Гигантские, рецидивные, сложные грыжи благополучно удаляются с помощью самых разных методик пластики дефектов. Это направление медицины активно развивается и считается очень перспективным. Уровень лечения заметно улучшается, что позволяет делать оптимистические прогнозы по поводу эффективности радикального лечения.
Суть операции
Во всех случаях при назначении операции выбор способа удаления патологии определяют индивидуально. Цель врача — удалить грыжевое образование и исключить рецидивы при наименьшем вмешательстве в организм.
Если ущемление отсутствует, операцию проводят в плановом порядке. Она не требует специальной подготовки пациента и достаточно легко переносится. Врач осматривает больного, назначает обследование и дату госпитализации.
Натяжная герниопластика. При натяжной операции для укрепления кольца пупка используются собственные ткани. Их натягивают, это делается для закрытия обнаруженного дефекта. Для доступа к грыжевому мешку специалист делает разрез. Если мешок маленького размера, его устраняют погружением в живот. Если грыжа большая, её удаляют. После этого пупочное кольцо укрепляют соседними тканями и прошивают. Одним из недостатков данного хирургического метода является высокая вероятность рецидивов, у 10% пациентов появляется повторная грыжа.
Ненатяжная герниопластика. В случаях, когда проводят ненатяжную герниопластику, область пупочного кольца укрепляется специальными синтетическими сетками. В процессе операции также обязателен разрез. Реабилитационный период длится не более месяца, рецидивы редки.
Лапароскопия. Известны и широко применяются лапароскопические операции. Это самый безопасный способ устранения патологии, который хирурги используют уже более 20 лет. Среди главных достоинств данного вида герниопластики является отсутствие рубцов после операции, минимальный травматизм, низкая вероятность развития послеоперационных спаечных процессов. Для проведения операций требуется специальное медицинское оборудование и опытные обученные врачи. Герниопластику проводят через прокол в животе, без разрезов. Для укрепления пупочного кольца хирург использует сетчатый имплантат. Реабилитация после операции сокращается по времени, больной восстанавливается быстрее.
При ущемлении грыжи возникает угроза жизни. В грыжевой мешок, куда попадают органы, кровь почти не попадает. Органы отмирают, начинается гноение и как результат, отравление организма токсичными веществами. Эти процессы происходят очень быстро, счёт идёт на часы, поэтому в критических случаях операция проводится в срочном порядке. Во время оперативного вмешательства грыжевой мешок вскрывается. Врач осматривает находящийся внутри орган. Если изменения не обнаружены, его погружают в брюшную полость. Когда выявлено омертвение части органа, её просто отсекают. Операция ущемлённой грыжи достаточно сложная, благоприятный исход без последствий и осложнений возможен только при своевременном обращение к квалифицированным специалистам.
Нужна ли операция на пупочную грыжу?
Безоперационное лечение грыжи предполагает массаж, лечебные упражнения и ношение бандажа. Оказывая местное действие и фиксируя стенку брюшной полости бандаж предупреждает выпячивание и выход пупочной грыжи за пределы полости. Больным рекомендуется носить его постоянно, особенно это актуально для людей с избыточным весом, у которых живот свисает. Массаж и специальная гимнастика позволяют привести мышцы в тонус, но пупочное кольцо при этом не зарастает. К сожалению, восстановительные способности взрослого организма неспособны самостоятельно справиться с заболеванием, все консервативные методы могут предотвратить ущемление, но риск всегда остаётся.
К безоперационным способам лечения прибегают только при наличии противопоказаний к операции. К этой группе относятся пожилые люди, больные с диагнозами «сахарный диабет», «цирроз печени» и «почечная недостаточность». Не делают операции при наличии злокачественных опухолей, хронических заболеваний, тяжёлых сердечных патологиях, беременности на поздних сроках. В остальных случаях хирургическое вмешательство необходимо, успешное проведение операции считается единственным способом избавить человека от грыжи и обезопасить от тяжёлых последствий.
Показаниями к операции на пупочную грыжу являются:
Ущемление пупочной грыжи;
Разрыв грыжевого мешка.
В плановом порядке операция назначается пациентам с неосложнённой пупочной грыжей. После полноценного обследования и подготовки, врач выбирает оптимальный вариант хирургического вмешательства.
Что можно есть после операции по удалению пупочной грыжи?

Реабилитация организма после операции проходит под контролем врача в медицинском учреждении. Если осложнений не возникает, больного могут выписать через 2-3 дня. Независимо от того, где пациент находится, ему прописывают постельный режим и ношение бандажа.
Обязательным пунктом реабилитационных мероприятий является коррекция питания. Даже после несложной операции необходимо помнить о перенесённом вмешательстве в организм и нарушении целостности кожных покровов. Организму необходимо восстановиться, ему нужно помочь справиться со стрессовым состоянием. Это предполагает спокойный режим, исключение любых физических нагрузок и лёгкое, сбалансированное питание.
В первые дни разрешается употреблять только жидкую пищу. Новые продукты и блюда должны вводиться в меню постепенно, так как желудок должен привыкать к нормальной пище. В период реабилитации недопустимы запоры и любые другие проблемы с кишечником. Предпочтение нужно отдавать продуктам, способствующим размягчению и беспроблемному выходу каловых масс.
Из рациона полностью исключаются все острые, солёные, жирные и копчёные продукты. Пища должна быть здоровой и натуральной. Чтобы облегчить работу и состояние организма, желательно питаться маленькими порциями и не реже пяти раз в день. Лучше всего употреблять в пищу лёгкие супы и каши. Со временем разрешается дополнять рацион морепродуктами, фруктами, нежирными молочными продуктами, пищу, богатую белками (мясо, грибы, яйца, рыба). Из напитков предпочтительней кисели и овощные соки.
Послеоперационное восстановление предполагает не только следование диете, но и изменение образа жизни. Пациентам рекомендуется отказаться от вредных привычек. Это касается не только сигарет и спиртного. Желательно исключить из рациона фастфуд, кофе и газированные напитки. К физической активности можно буде вернуться примерно через месяц. Сколько понадобиться времени на восстановление, зависит от соблюдения врачебных рекомендаций и ответственности самого больного.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Пупочная грыжа у взрослых — симптомы и лечение
Что такое пупочная грыжа у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Михаила Андреевича, хирурга со стажем в 18 лет.
Над статьей доктора Агапова Михаила Андреевича работали литературный редактор Юлия Липовская , научный редактор Вячеслав Михайличенко и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Пупочная грыжа (Umbilical hernia) — выпячивание на месте пупка или рядом с ним, содержащее в себе внутренние органы брюшной полости, чаще всего большой сальник, петли тонкой или толстой кишки [1] . Такое выпячивание может появляться только при нагрузке или кашле или присутствовать постоянно. Грыжа, которая присутствует постоянно, увеличивается при нагрузке и может не вправляться.
Грыжа включает в себя грыжевой мешок, грыжевой дефект (грыжевые ворота) и содержимое мешка.
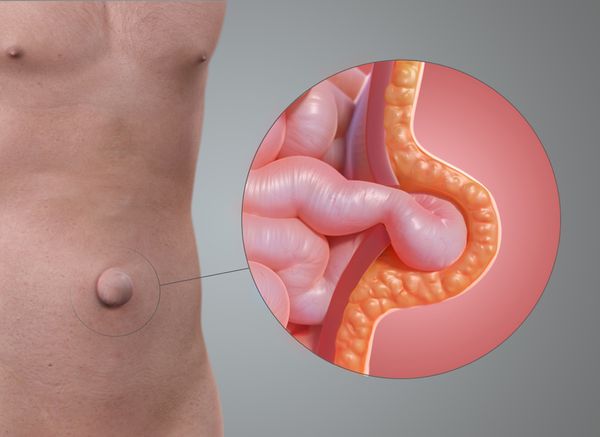
Слово «грыжа» давно перешло из медицинской литературы в разговорный язык. Часто этим термином называют выпячивание внутренней камеры мяча или колеса велосипеда.
В толковом словаре Даля встречается другое название болезни — кила [2] , но сейчас этот синоним не используют. Некоторые пожилые пациенты с пупочной грыжей говорят, что у них «развязался пупок».
Пару веков назад грыжей считалась любая долго беспокоящая боль в животе [2] . Такую боль, согласно словарю Даля, называли «грызть». Возможно, именно от этого слова произошёл термин «грыжа».
Распространённость пупочной грыжи
В мире ежегодно проводится до 20 млн операций по поводу пупочных грыж [3] . Это состояние встречается у 1 из 6 новорождённых, но более чем в 90 % случаев пупочная грыжа проходит самостоятельно к двум годам [1] [4] . Такие грыжи называют врождёнными. Если грыжа сохраняется у ребёнка к 4–5 годам, её необходимо удалить. Пол ребёнка не влияет на вероятность возникновения выпячивания [4] .
Наличие грыжи при рождении и её последующее заращение не повышает риски появления грыжи во взрослом возрасте. У 90 % взрослых с этой патологией не было выпячивания в детстве [6] . Это приобретённые грыжи.
У взрослых пупочная грыжа является второй по распространённости после паховой. От 6 до 14 % всех грыж передней брюшной стенки составляют именно пупочные грыжи. У женщин 31–50 лет пупочные грыжи встречаются в 2–3 раза чаще, чем у мужчин, что связано с беременностями и родами. В возрасте 51–70 лет чаще страдают мужчины. В другие периоды жизни пупочная грыжа одинаково часто встречается у мужчин и женщин [5] [6] .
Распространённость грыж у беременных точно неизвестна. По некоторым данным, у 0,08 % беременных выявляется пупочная грыжа, а у 0,12 % — бедренная (крайне редко паховая) [14] .
Причины развития пупочной грыжи
Указать какую-либо определённую причину развития пупочной грыжи невозможно. Однако выделяют две группы факторов риска: предрасполагающие и производящие.
Предрасполагающие факторы повышают риск возникновения грыжи. К ним относятся:
- Врождённые нарушения в структуре соединительной ткани, при которых повышается «растяжимость» соединительных тканей, связок и сухожилий. Такое нарушение устанавливают в ходе сложных лабораторных методов диагностики, которые не применяются в клинической практике и имеют только научный интерес. Слабость соединительной ткани обнаруживается при некоторых наследственных заболеваниях, например при синдромах Марфана и Элерса — Данлоса. У пациентов с этими патологиями вероятность развития грыж намного выше, чем в общей популяции. На генетическую предрасположенность может указывать наличие грыж у ближайших родственников.
- Физическое истощение с ослаблением мышечного каркаса брюшной стенки. Причиной может быть длительный постельный режим (в течение месяца и более), долгое голодание, особенно если масса тела снижается на 10 % быстрее, чем за два месяца. Также истощение возможно при недостаточной физической активности в зрелом и пожилом возрасте.
Производящие (провоцирующие) факторы непосредственно вызывают появление грыжи. Если у человека нет предрасполагающих факторов, грыжа может и не появиться. Чаще к производящим относят факторы, приводящие к стойкому либо резкому повышению внутрибрюшного давления:
- , в особенности на фоне курения;
- тяжёлые физические нагрузки с натуживанием, особенно у нетренированных или неподготовленных людей;
- хронические запоры;
- затруднённое мочеиспускание, требующее усиленного натуживания, часто встречается у мужчин с аденомой простаты;
- беременность; .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пупочной грыжи у взрослых
При пупочной грыже на брюшной стенке в области пупка появляется выпячивание: от 1 см на ранних этапах и до 15–20 см и больше в запущенных случаях, если грыже несколько лет. Иногда грыжа появляется и увеличивается безболезненно, даже большая грыжа может не вызывать боли. В некоторых случаях появление выпячивания сопровождается неприятными ощущениями вокруг пупка или в животе. Также грыжа может возникнуть внезапно при кашле или другой нагрузке, в таких случаях человек чувствует резкую боль в области пупка или в средних отделах живота [5] [7] .

Если грыжа появляется постепенно и не вызывает боли, пациент всё равно может обнаружить её самостоятельно даже на ранних стадиях. Часто изменяется размер или форма пупка, появляется шаровидное выпячивание ниже или выше пупочного кольца. Небольшое выпячивание может появляться только в положении стоя, при натуживании или покашливании, а в расслабленном состоянии оно может «исчезать», особенно когда пациент ложится.
При пальпации (ощупывании) грыжи можно почувствовать, как она «проваливается» в щель в стенке живота. В таком случае можно почувствовать под пальцем плотный край грыжевых ворот [8] . Так как грыжа обычно содержит петли толстого или тонкого кишечника, ощупывание большого выпячивания может сопровождаться урчанием, тошнотой и даже рвотой.
Если грыжа появилась давно, но внезапно в её области возникла резкая боль или грыжа перестала вправляться, необходимо сразу обратиться к врачу. Эти симптомы могут указывать на ущемление грыжи.
Патогенез пупочной грыжи у взрослых
Передняя стенка живота состоит из переплетённых мышц, сухожилий и сухожильных растяжений (апоневрозов). На уровне срединной линии туловища, которая « разделяет » человека на правую и левую половины, на передней брюшной стенке находится белая линия живота. В этой области пять слоёв: кожа, собственная фасция (тонкая пластинка из соединительной ткани, покрывающая все группы мышц), трёхслойный апоневроз (сухожилия косых и поперечной мышцы живота), поперечная фасция (соединительная ткань, покрывающая живот изнутри) и брюшина. Благодаря такому строению белая линия живота достаточно прочная, хотя здесь нет мышечных волокон [9] .
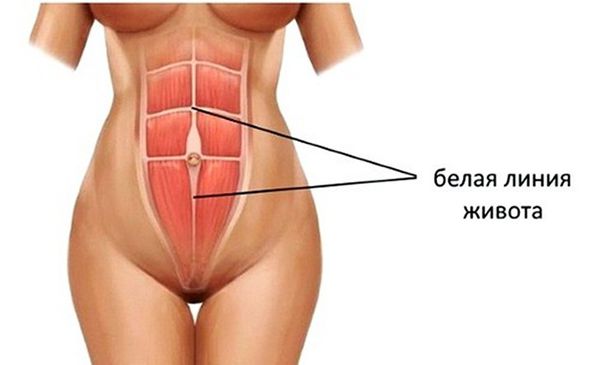
Пупок — это рубец, который образуется после перерезания пуповины. Особенность строения передней стенки живота в области пупка в том, что здесь нет такой прочной структуры, как в белой линии. В области пупка всего три слоя: кожа, рубец на месте выхода пуповины и брюшина. Это самое слабое место брюшной стенки, поэтому здесь может образоваться пупочная грыжа.
Когда повышается внутрибрюшное давление (при ожирении, беременности или подъёме тяжестей), рубцовые ткани в области пупка разрываются, и структуры брюшной полости начинают выходить под кожу через появившееся отверстие.
Грыжевые ворота под давлением внутренних органов постепенно расширяются. Если сначала в появившийся дефект может выходить только жировая ткань, лежащая позади мышечного каркаса (предбрюшинная клетчатка), то при увеличении грыжевых ворот выходят пряди большого сальника, петли тонкой и толстой кишки и даже стенка желудка. Стенка желудка может выпячиваться при сочетании двух факторов: больших грыжевых ворот (более 10 см) и больших размеров желудка (например, при ожирении).
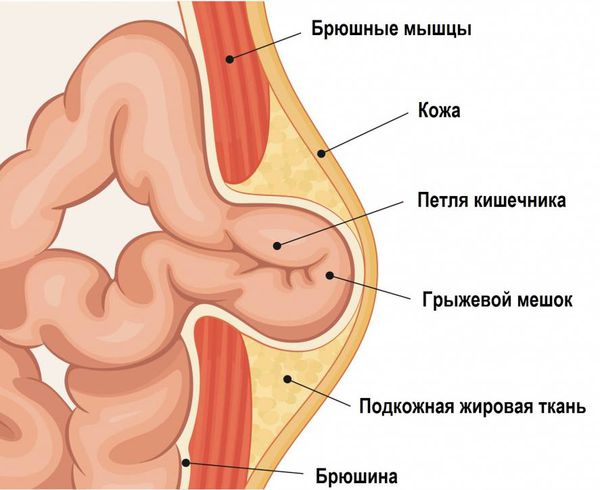
При длительном наличии грыжевого дефекта содержимое грыжи может периодически воспаляться. При этом между стенкой грыжи и её содержимым возникают сращения (спайки). Из-за них содержимое грыжи не возвращается в брюшную полость даже при полном расслаблении или при попытке врача вправить выпячивание [1] [8] .
Классификация и стадии развития пупочной грыжи у взрослых
Классификация срединных грыж брюшной стенки Европейского герниологического общества (EHS):
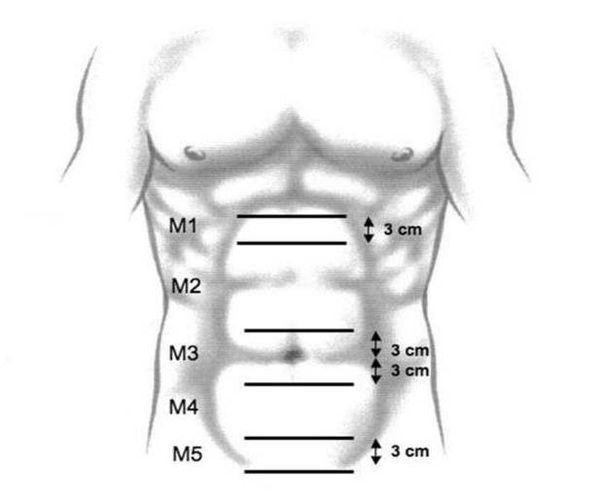
- M1 — подмечевидные грыжи — находятся ниже места соединения рёберных дуг.
- M2 — эпигастральные — расположены между М1 и М3.
- M3 — пупочные — находятся на 3 см выше или ниже пупка.
- M4 — подпупочные — расположены между М3 и М5.
- M5 — лобковые — находятся выше лобка.
Как видно из классификации, пупочные грыжи относятся к третьему типу.
В зависимости от происхождения пупочные грыжи могут быть врождёнными и приобретёнными. У взрослых впервые выявленная пупочная грыжа чаще всего является приобретённой.
По возможности вправить грыжу:
- Вправимые — грыжа вправляется в живот самостоятельно или под давлением пальцев.
- Невправимые — содержимое грыжевого мешка не возвращается в брюшную полость даже при полном расслаблении и давлении пальцев. Если грыжа не вправляется, значит раньше происходили малые ущемления, из-за этого в грыжевом мешке развивалось воспаление и появлялись спайки [8] .
В зависимости от наличия осложнений:
- Неосложнённые.
- Осложнённые. Чаще всего возникает ущемление вышедших органов и образований (например, сальника или петли кишки) [1][8] .
Пупочная грыжа не имеет стадий заболевания, но если размеры грыжевых ворот более 10 см, можно рассматривать грыжу как гигантскую.
Осложнения пупочной грыжи у взрослых
Течение пупочных грыж может сопровождаться опасными для жизни осложнениями, среди которых:
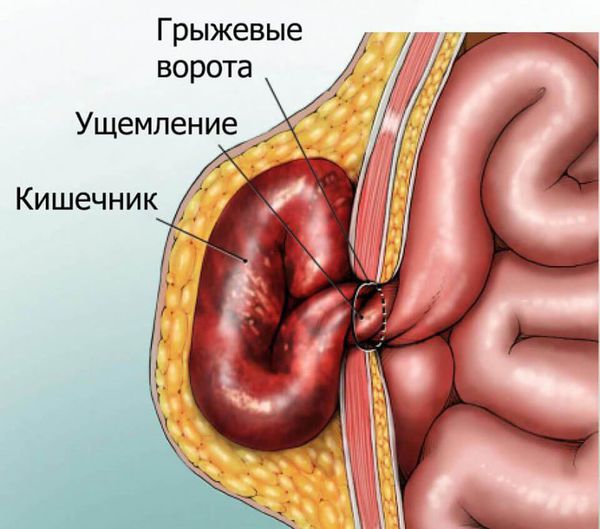
- Ущемление. Грыжа считается ущемлённой, когда выпавшие внутренние органы сдавливаются на уровне грыжевых ворот. В ущемлённых органах нарушается кровоснабжение, из-за этого развивается кишечная непроходимость и содержимое грыжи отмирает (развивается некроз). Это самое тяжёлое осложнение грыжи. Его частота может составлять до 17 % [11] . Выделяют также пристеночное (частичное) ущемление, когда в узкие грыжевые ворота выходит и сдавливается не целая петля кишечника, а только часть стенки. Пациент может сам заподозрить ущемление, если в области грыжевого выпячивания впервые появились резкие боли или грыжа перестала вправляться. При этих симптомах нужно срочно вызвать скорую помощь для госпитализации в хирургический стационар.
- Копростаз. При этом осложнении в петлях кишечника, находящихся в грыжевом мешке, накапливается большое количество плотных каловых масс. Копростаз может проявляться дискомфортом и болезненностью в области грыжи. Чаще всего это осложнение развивается у ослабленных больных старше 65 лет со склонностью к запорам. Как и при ущемлении, вправить грыжу обычно не удаётся, но в отличие от ущемления при копростазе в стенке кишки не нарушается кровоснабжение. Кроме того, копростаз сам может провоцировать ущемление грыжевого мешка. При подозрении на это осложнение нужно срочно обратиться к врачу [8] .
- Воспаление грыжевого мешка с развитием флегмоны (нагноения). Часто развивается из-за ущемления. Проявляется резкими пульсирующими болями в области выпячивания, отёком и покраснением кожи в области грыжи, повышением температуры тела до 38 °C и выше [1][8] . При этом осложнении также необходимо сразу обратиться к врачу.
- Нарушение пищеварения. Развивается, если петли кишки попадают в грыжевой мешок и срастаются со стенкой грыжи. Пациент почувствует боли в животе, вздутие и тошноту после приёма пищи.
- Психологические проблемы. Из-за длительно существующего грыжевого выпячивания у пациентов развиваются комплексы, связанные с внешним видом, снижается качество жизни: например, пациенты не могут заниматься спортом, стесняются раздеваться на пляже или в общественном бассейне, должны соблюдать осторожность, чтобы не произошло ущемления грыжи.
Иногда развивается ложное ущемление. Это состояние, когда в грыжевой мешок попадает воспалительная жидкость, образовавшаяся при воспалении какого-либо другого органа в животе, например желчного пузыря, аппендикса или поджелудочной железы. Полость грыжи обычно свободно сообщается с брюшной полостью, потому любая жидкость из живота может свободно «затекать» в грыжевой мешок. При этом появляется болезненность не только в области воспалённого органа, но и в области грыжевого выпячивания. Грыжа в этом случае может свободно вправляться. Это состояние также требует немедленной госпитализации в хирургическое отделение для лечения основного заболевания [12] .
Диагностика пупочной грыжи у взрослых
Обычно для диагностики пупочной грыжи врачу достаточно уточнить жалобы больного, собрать анамнез (историю болезни), а также тщательно осмотреть пациента.
Сбор жалоб и анамнеза
При опросе врач уточняет, когда появилось грыжевое выпячивание, увеличилось ли оно за последнее время, есть ли болевые ощущения в области грыжи. Уточняет наличие в анамнезе операций, особенно лапароскопических, потому что разрез для эндоскопа (камеры) делают именно в области пупка.
Если пациент жалуется, что впервые не смог вправить грыжу или у него внезапно появились боли в области выпячивания, врач должен обязательно узнать точное время появления жалоб. Необратимые изменения в стенке кишки после ущемления начинаются уже в первые три часа после нарушения кровоснабжения.
После опроса врач осматривает пациента «с головы до ног», а не только зону грыжевого выпячивания. Как правило, грыжу осматривают в последнюю очередь.
При осмотре грыжи хирург обращает внимание на такие параметры:
- размер и расположение грыжевого выпячивания на брюшной стенке;
- цвет кожи над грыжей;
- консистенцию содержимого грыжи: грыжа может быть мягко-эластичной или плотной в зависимости от содержимого мешка или сроков ущемления, если оно произошло;
- болезненность грыжевого мешка при его ощупывании;
- возможность вправить содержимое мешка в брюшную полость;
- размер и локализацию грыжевых ворот.
Врач обязательно осматривает другие возможные места выхода грыж — паховые области, белую линию и боковые отделы живота. В клинической практике иногда встречаются случаи, когда у одного пациента одновременно обнаруживаются пупочные и паховые грыжи, в том числе двусторонние, однако точных данных о распространённости такого состояния нет.
Попытки врача вправить содержимое грыжи должны быть аккуратными, без сильного давления. Если установлено ущемление, то вправлять грыжу не рекомендуется, это может привести к травме ущемлённого органа. В этом случае необходимо экстренно провести операцию.
Инструментальная диагностика
Инструментальные методы исследования относятся к вспомогательным. При плановом лечении пупочных грыж без ущемления они, как правило, не требуются.
Ультразвуковое исследование (УЗИ). Может применяться, чтобы уточнить содержимое грыжевого мешка или оценить кровоснабжение в случае ущемления. Также с помощью УЗИ можно определить точный размер грыжевых ворот. При ложном ущемлении УЗИ необходимо, чтобы установить точный диагноз и определить тактику лечения.
Мультиспиральная компьютерная томография (МСКТ). Используется в сложных случаях, например при развитии ложного ущемления, а также при грыжах большого размера (более 10 см). Данные МСКТ позволяют хирургу установить точный диагноз при наличии ложного ущемления и наметить план хирургического вмешательства. МСКТ — наиболее информативный метод при диагностике острого панкреатита и дивертикулита. Если на фоне ущемления грыжи развивается кишечная непроходимость, МСКТ позволяет уточнить область и объём ущемления [1] [6] [13] .
Магнитно-резонансная томография (МРТ). Обладает наибольшей чувствительностью и специфичностью при диагностике пупочных грыж, однако МРТ не всегда даёт дополнительную информацию в сравнении с УЗИ или МСКТ брюшной полости [13] . Кроме того, у МРТ есть недостатки: высокая стоимость, длительность процедуры (до 30 минут) и большой список противопоказаний: наличие кардиостимулятора, некоторых типов металлических имплантов, инсулиновых помп, а также клаустрофобия.
Колоноскопия и гастроскопия. Обязательно проводятся при обследовании пациентов старше 50 лет, чтобы исключить наиболее частые злокачественные образования ЖКТ: рак толстой кишки и желудка. Наличие рака никак не связано с развитием грыжи, но он может повлиять на тактику лечения.
Дифференциальная диагностика
Пупочную грыжу нужно отличать от других заболеваний:
- Липомы в области пупка. Липома — это мягкотканная опухоль из жировой ткани. Если она развивается в области пупка, то в этой зоне появляется подкожное плотное или эластичное образование. Оно смещается при прощупывании и не вправляется в брюшную полость. Диагноз ставит хирург с помощью УЗИ. Если опухоль подтверждается, её нужно планово удалить в хирургическом стационаре общего профиля.
- Других опухолей подкожной жировой клетчатки или мышц (саркомы, липосаркомы, ангиосаркомы). Они также проявляются наличием в области пупка подкожного, чаще плотного, образования. При пальпации образование смещается или остаётся неподвижным, вправить его в брюшную полость не удаётся. Диагноз устанавливает хирург после проведения УЗИ, иногда проводится биопсия, чтобы определить тип опухоли. Такие образования требуют планового хирургического лечения в специализированном онкологическом учреждении.
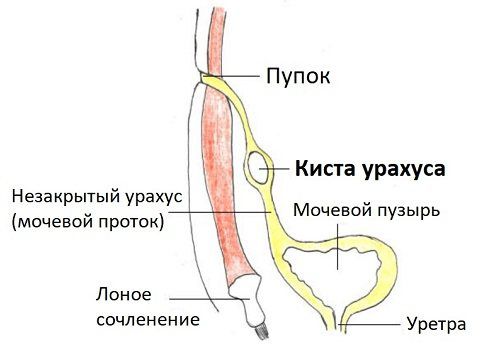
- Кисты урахуса (незаращённого мочевого протока). Урахус — это проток, который соединяет мочевой пузырь плода с околоплодными водами матери через пуповину. К рождению он зарастает. Если этого не происходит, в средней части протока образуется кистозная полость. Киста проявляется болезненным уплотнением в области пупка, а также выделением слизи или гноя из этой области. Диагноз устанавливает врач-уролог на основании осмотра и данных УЗИ. Лечение хирургическое.
- Ложного ущемления. Оно требует тщательного обследования и лечения не только грыжи, но и первичного заболевания. Могут быть полезными МСКТ брюшной полости и диагностическая лапароскопия. яичника, рака желудка и других злокачественных опухолей в области пупка.
Лечение пупочной грыжи у взрослых
Лечение пупочной грыжи у взрослых только хирургическое. Даже неосложнённая грыжа является показанием к операции [9] . Вылечить грыжу с помощью бандажей невозможно, как правило, их используют после операции в рамках реабилитации.
Цели хирургического лечения:
- Вернуть содержимое грыжевого мешка в брюшную полость или удалить его, если участки ущемлённых органов уже нежизнеспособны.
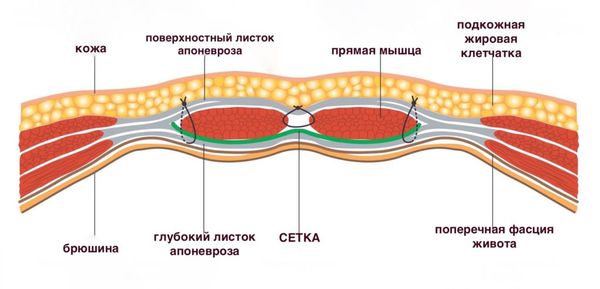
- Восстановить целостность брюшной стенки в области грыжевого дефекта, в том числе с использованием сетчатых протезов. Такие протезы помогают дополнительно укрепить брюшную стенку в области рубца. Клетки соединительной ткани прорастают в ячейки сетки и за счёт этого в области рубца образуется плотный рубцовый «панцирь», что предотвращает рецидив грыжи.
Операцию можно провести как открытым способом, так и лапароскопическим. Обе методики одинаково эффективны, но после лапароскопии болевой синдром менее выражен и реабилитация пациента проходит быстрее [1] [9] .
При небольших размерах грыжевого выпячивания (до 1 – 2 см) открытая операция часто проводится с местным обезболиванием. Хирург делает разрез в проекции пупочного кольца, помещает органы и ткани из грыжевого мешка в брюшную полость и ушивает ткани, чтобы восстановить целостность брюшной стенки. Дополнительно слабый участок укрепляется сетчатым эндопротезом. Сетчатый имплант может располагаться предбрюшинно (над брюшиной), ретромускулярно ( позади прямых мышц живота) , н адапоневротически (между апоневрозом и подкожной жировой клетчаткой) или иначе. Место установки зависит от методики. При открытой операции с местным обезболиванием период реабилитации составляет 1–2 недели.
Лапароскопическая операция считается малоинвазивным хирургическим вмешательством. Она выполняется с помощью видеокамеры и специальных инструментов. Хирург видит на мониторе операционное поле и контролирует все свои действия в процессе операции. При лапароскопии период пребывания в стационаре сокращается до 2–3 суток.
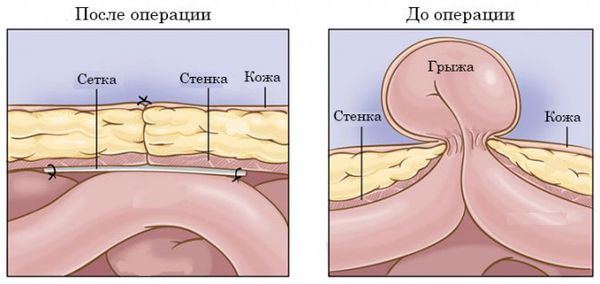
При грыже больших размеров чаще всего возможна только открытая операция под эндотрахеальным (общим) наркозом. Хирург делает протяжённый разрез живота, выделяет грыжевой мешок, помещает органы и ткани из грыжевого мешка в брюшную полость, удаляет избыточные стенки грыжевого мешка и после этого ушивает ткани. Если грыжевые ворота более 2 см, всегда устанавливается сетчатый протез. После такой операции пациент находится в отделении от 1 – 2 суток до недели.
При операции на ущемлённой грыже хирург сначала тщательно осматривает содержимое грыжевого мешка и определяет его жизнеспособность. Если содержимое ущемлённой грыжи вправилось в брюшную полость до того, как врач сделал разрез, то необходимо осмотреть содержимое живота, найти ущемлённые органы и оценить их состояние. При омертвении стенки кишки или её перфорации (разрыве) поражённая часть органа удаляется. После этого хирург ушивает грыжевые ворота. Сетчатый имплант не ставится из-за высокого риска нагноения раны и отторжения сетки. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
При нагноении содержимого грыжи (флегмоне грыжевого мешка) разрез на животе обычно выполняется не над грыжей, а немного дальше. После этого содержимое мешка изолируется: ущемлённая кишка иссекается, область грыжевых ворот ушивается со стороны брюшной стенки. На следующем этапе хирург удаляет грыжевой мешок с содержимым или вскрывает грыжу и отмывает полость от гноя и отмерших тканей. Сетчатый имплант при таком осложнении не устанавливается. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
Если ущемлённая грыжа самостоятельно вправилась до того, как пациента доставили в операционную, необходимо наблюдать за больным в течение суток, чтобы убедиться, что нет омертвения ущемлённых органов и перитонита. Если пациент чувствует себя хорошо и нет признаков перитонита, рекомендуется провести плановую операцию по удалению грыжи.
Реабилитация после удаления грыжи
Чтобы пациент восстановился после операции как можно быстрее, ему рекомендуется:
- не поднимать тяжести более 5 кг в первые 5 – 6 недель после операции;
- постепенно увеличивать физические нагрузки: через 14 дней после операции разрешены плавание, лёгкий бег, прогулки, скандинавская ходьба, кардиотренировки без натуживания;
- лечить сопутствующие заболевания, особенно сахарный диабет и хроническую обструктивную болезнь лёгких;
- носить послеоперационный бандаж в течение двух месяцев;
- контролировать вес.
Возможные осложнения операций
Осложнения могут возникнуть при любой операции на органах брюшной полости, это связано с техникой выполнения [1] [9] . К таким осложнениям относят:
- Ранение стенки кишки во время операции. Если возникло такое осложнение, необходимо сразу ушить дефект кишки.
- Кровотечение в послеоперационном периоде с развитием гематомы операционной раны или внутри живота. Может быть связано не только с нарушением техники операции, но и с нарушением системы свёртывания у пациента, например при гемофилии. Это осложнение не всегда требует повторной операции: если нет признаков продолжающегося кровотечения (увеличения гематомы, нарастания бледности и общей слабости, выделения крови из раны), можно эвакуировать гематому или сделать пункцию брюшной полости. Если кровотечение продолжается, кровеносный сосуд прошивают или прижигают.
- Серома послеоперационной раны. Это скопление серозной жидкости на месте удалённого грыжевого мешка. Проявляется отёком и уплотнением в области раны. При развитии серомы хирург эвакуирует жидкость в перевязочном кабинете, повторная операция не требуется.
- Нагноение послеоперационной раны. Проявляется покраснением в области раны, пульсирующими болями в ране, а также повышением температуры тела. При нагноении необходимо удалить гной из раны и назначить антибактериальную терапию. Часто требуется удалить сетчатый имплант.
- Хронический болевой синдром. Проявляется тем, что пациента долгое время (больше двух месяцев) беспокоит боль в области послеоперационной раны. Причина осложнения — повреждение нервных структур во время операции. При хроническом болевом синдроме требуется комплексный подход. Иногда необходимо провести повторную операцию, чтобы освободить нерв от сдавливающих тканей или удалить сетчатый имплант [6] .
- Смещение сетчатого импланта. Эндопротез может сместиться, если отрывается фиксирующий материал сетки (шовный материал или клипы различной модификации). В таком случае имплант смещается в нижний угол раны и складывается, что часто приводит к рецидиву грыжи и необходимости повторной операции.
- Рецидив грыжи. Возникает по разным причинам: из-за особенностей соединительной ткани пациента, нагноения импланта, заживления раны вторичным натяжением или нарушения техники выполнения операции. При рецидиве грыжу удаляют по другой методике, т. е. если рецидив произошёл после хирургического лечения открытым способом, то повторную операцию рекомендуется выполнять лапароскопическим методом и наоборот.
Лечение пупочной грыжи у беременных
Общепринятых клинических рекомендаций по лечению грыж у беременных не существует, но можно выделить три ключевых положения:
- ущемлённые грыжи у беременных требуют экстренного оперативного лечения;
- бессимптомные грыжи до 3 см рекомендуется оперировать после родов либо во втором триместре беременности;
- предпочтение отдаётся лапароскопическому методу, однако решение об объёме вмешательства должно приниматься при участии опытного акушера-гинеколога [14] .
Прогноз. Профилактика
При отказе от лечения у 17 % пациентов может развиться ущемление грыжи с высокой вероятностью летального исхода [11] .
При своевременном хирургическом лечении грыжи с использованием сетчатого импланта вероятность повторного возникновения грыжи составляет менее 0,5 % [1] , однако при нарушении рекомендаций врача, а также развитии местных осложнений (инфицировании раны) вероятность рецидива увеличивается до 20 – 30 % [9] .
Профилактика пупочной грыжи
Чтобы избежать образования пупочной грыжи, следует придерживаться некоторых правил:
- поддерживать в форме мышцы живота с помощью упражнений;
- избегать повышения внутрибрюшного давления: не поднимать тяжести, контролировать вес, отказаться от курения, чтобы предотвратить хронический кашель.
Чтобы не допустить рецидива пупочной грыжи после операции, необходимо строго соблюдать рекомендации врача по реабилитации [1] [8] .
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/umbilical-hernia
Источник https://www.ayzdorov.ru/lechenie_grisha_pypochnaya_vzroslie.php
Источник https://probolezny.ru/pupochnaya-gryzha-u-vzroslyh/