Национальные клинические рекомендации по лечению острого аппендицита
Уточнение направлений совершенствования хирургической помощи при остром аппендиците (ОА).
МАТЕРИАЛ И МЕТОДЫ
Кафедрой факультетской хирургии № 1 РНИМУ им. Н.И. Пирогова проведено анкетирование хирургов РФ при помощи электронной рассылки. Сформулировано 15 вопросов по диагностике и лечению ОА (использование прогностических и оценочных шкал, частота и технические аспекты лапароскопической аппендэктомии (ЛАЭ), антибиотикопрофилактика, послеоперационное ведение, осведомленность и следование международным (МР) и национальным клиническим (НКР) рекомендациям. Получено и проанализировано 690 анкет (3,67% хирургов всех специальностей РФ).
РЕЗУЛЬТАТЫ
Прогностические шкалы для диагностики ОА используют 18% опрошенных; 79% респондентов выполняют ЛАЭ, 92% хирургов используют антибиотикопрофилактику, 44% — располагают троакары по принципу триангуляции, 35% — лигируют брыжейку у отростка, 60% — производят мезоаппендиксэктомию в большинстве случаев при помощи монополярного и биполярного электорокоагуляторов, не погружая культю (45%). Значительная часть респондентов выполняют дренирование брюшной полости и обрабатывают культю червеобразного отростка рутинно. Методы снижения болевого синдрома применяют только 3,5% хирургов. В условиях мини-пневмоперитонеума оперируют 22% пациентов. Отмечено отсутствие стандартизации методики операции и периоперационных подходов, в том числе указанным в НКР и МР. Отмечена недостаточная информированность врачей о НКР и МР.
ВЫВОД
Исследование может быть полезным инструментом для стандартизации лечебных подходов, выбора актуальной практики, популяризации и совершенствования существующих НКР.
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
- SPIN РИНЦ: 7064-6369
- Scopus AuthorID: 6701753208
- ORCID: 0000-0001-6188-6093
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
- SPIN РИНЦ: 5749-8470
- Scopus AuthorID: 57203221629
- ORCID: 0000-0003-0769-5282
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
- SPIN РИНЦ: 3504-9473
- Scopus AuthorID: 57714641900
- ORCID: 0000-0003-0558-4079
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
- Scopus AuthorID: 57204164958
- ORCID: 0000-0003-1678-413X
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Дата принятия в печать:
- Ревишвили А.Ш., Сажин В.П., Федоров А.В. и др. Хирургическая помощь в Российской Федерации. 11-й формат. М. 2018.
- de Wijkerslooth E, van den Boom A, Wijnhoven B. Variation in Classification and Postoperative Management of Complex Appendicitis: A European Survey. World J Surg. 2018;43(2):439-446. https://doi.org/10.1007/s00268-018-4806-4
- Köckerling F, Bittner R, Kuthe A, et al. Laparo-endoscopic versus open recurrent inguinal hernia repair: should we follow the guidelines? Surg Endosc. 2016;31(8):3168-3185. https://doi.org/10.1007/s00464-016-5342-7
- Agresta F, Campanile F, Podda M, et al. Current status of laparoscopy for acute abdomen in Italy: a critical appraisal of 2012 clinical guidelines from two consecutive nationwide surveys with analysis of 271,323 cases over 5 years. Surg Endosc. 2016;31(4):1785-1795. https://doi.org/10.1007/s00464-016-5175-4
- Bhatt N, Dunne E, Faraz M, et al. Trends in the Use of Laparoscopic Versus Open Paediatric Appendicectomy: A Regional 12-Year Study and a National Survey. World J Surg. 2018;42(11):3792-3802. https://doi.org/10.1007/s00268-018-4688-5
- Dingemann J, Metzelder M, Szavay P. Current Status of Laparoscopic Appendectomy in Children: A Nation Wide Survey in Germany. European Journal of Pediatric Surgery. 2013;23(03):226-233. https://doi.org/10.1055/s-0032-1333121
- Jaffe T, Hasday S, Knol M, et al. Safety considerations in learning new procedures: a survey of surgeons. Journal of Surgical Research. 2017;218:361-366. https://doi.org/10.1016/j.jss.2017.06.058
- Spachmann PJ, May M, Vetterlein MW, et al. Awareness and perception of multidrug-resistant organisms and antimicrobial therapy among internists vs. surgeons of different specialties: Results from the German MR2 Survey. Casp J Intern Med. 2019;10:132-141. https://doi.org/10.22088/cjim.10.2.132
- Unsal S, Yildirim T, Armangil M. Comparison of surgical trends in zone 2 flexor tendon repair between Turkish and International surgeons. Acta Orthop Traumatol Turc. 2019. https://doi.org/10.1016/j.aott.2019.07.003
- Yeh D, Sakran J, Rattan R, et al. A survey of the practice and attitudes of surgeons regarding the treatment of appendicitis. The American Journal of Surgery. 2019;218(1):106-112. https://doi.org/10.1016/j.amjsurg.2018.08.019
- Hall N, Rahman A, Morini F, et al. European Paediatric Surgeons’ Association Survey on the Management of Pediatric Appendicitis. European Journal of Pediatric Surgery. 2018;29(01):053-061. https://doi.org/10.1055/s-0038-1668139
- Bhatt N, Morris M, O’Neil A, Gillis A, Ridgway P. When should surgeons retire? British Journal of Surgery. 2015;103(1):35-42. https://doi.org/10.1002/bjs.9925
- Eysenbach G. Improving the Quality of Web Surveys: The Checklist for Reporting Results of Internet E-Surveys (CHERRIES). J Med Internet Res. 2004;6(3):e34. https://doi.org/10.2196/jmir.6.3.e34
- Wang H, Naghavi M, Allen C, et al. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980—2015: a systematic analysis for the Global Burden of Disease Study 2015. The Lancet. 2016;388(10053):1459-1544. https://doi.org/10.1016/s0140-6736(16)31012-1
- Shih T, Fan X. Comparing response rates in e-mail and paper surveys: A meta-analysis. Educational Research Review. 2009;4(1):26-40. https://doi.org/10.1016/j.edurev.2008.01.003
- Gorter R, Eker H, Gorter-Stam M, et al. Diagnosis and management of acute appendicitis. EAES consensus development conference 2015. Surg Endosc. 2016;30(11):4668-4690. https://doi.org/10.1007/s00464-016-5245-7
- Tekeli M, Ilhan E, Ureyen O, et al. How much Reliable Is Alvarado Scoring System in Reducing Negative Appendectomy? Indian Journal of Surgery. 2016;79(2):106-110. https://doi.org/10.1007/s12262-015-1433-2
- do Nascimento R, Souza J, Alexandre V, Kock K, Kestering D. Associação entre o escore de Alvarado, achados cirúrgicos e aspecto histopatológico da apendicite aguda. Revista do Colégio Brasileiro de Cirurgiões. 2018;45(5). https://doi.org/10.1590/0100-6991e-20181901
- Di Saverio S, Birindelli A, Kelly M, et al. WSES Jerusalem guidelines for diagnosis and treatment of acute appendicitis. World Journal of Emergency Surgery. 2016;11(1). https://doi.org/10.1186/s13017-016-0090-5
- Сажин А.В., Затевахин И.И., Федоров А.В., Луцевич О.Э., Шулутко А.М., Ермолов А.С., Гуляев А.А., Прудков М.И., Лядов К.В. Национальные клинические рекомендации по диагностике и лечению острого аппендицита. 2015.
- Tan E, Severijnen R, Rosman C, van der Wilt G, van Goor H. Diagnosis and Treatment of Acute Appendicitis in Children: A Survey Among Dutch Surgeons and Comparison with Evidence-based Practice. World J Surg. 2006;30(4):512-518. https://doi.org/10.1007/s00268-005-0350-0
- Yousef Y, Youssef F, Homsy M, et al. Standardization of care for pediatric perforated appendicitis improves outcomes. J Pediatr Surg. 2017;52(12):1916-1920. https://doi.org/10.1016/j.jpedsurg.2017.08.054
- Willis Z, Duggan E, Bucher B, et al. Effect of a Clinical Practice Guideline for Pediatric Complicated Appendicitis. JAMA Surg. 2016;151(5):e160194. https://doi.org/10.1001/jamasurg.2016.0194
- Fingerhut A, Leppäniemi A, Coimbra R, et al. American Association for the Surgery of Trauma., European Society for Trauma and Emergency Surgery. (2016) Emergency surgery course (ESC) manual : the official ESTES/AAST guide. Springer International Publishing. https://doi.org/10.1007/978-3-319-21338-5
- Korndorffer J, Fellinger E, Reed W. SAGES guideline for laparoscopic appendectomy. Surg Endosc. 2009;24(4):757-761. https://doi.org/10.1007/s00464-009-0632-y
- IPEG Guidelines for Appendectomy. Journal of Laparoendoscopic & Advanced Surgical Techniques. 2009;19(1):vii-ix. https://doi.org/10.1089/lap.2009.9999
- Pogorelić Z, Katić J, Mrklić I, et al. Lateral thermal damage of mesoappendix and appendiceal base during laparoscopic appendectomy in children: comparison of the harmonic scalpel (Ultracision), bipolar coagulation (LigaSure), and thermal fusion technology (MiSeal). Journal of Surgical Research. 2017;212:101-107. https://doi.org/10.1016/j.jss.2017.01.014
- Subramanian A, Liang M. A 60-year literature review of stump appendicitis: the need for a critical view. The American Journal of Surgery. 2012;203(4):503-507. https://doi.org/10.1016/j.amjsurg.2011.04.009
- Danwang C, Mazou T, Tochie J, Nzalie R, Bigna J. Global prevalence and incidence of surgical site infections after appendectomy: a systematic review and meta-analysis protocol. BMJ Open. 2018;8(8): e020101. https://doi.org/10.1136/bmjopen-2017-020101
- Rushing A, Bugaev N, Jones C, et al. Management of acute appendicitis in adults. Journal of Trauma and Acute Care Surgery. 2019;87(1): 214-224. https://doi.org/10.1097/ta.0000000000002270
- Сажин А.В., Нечай Т.В., Титкова С.М. и соавт. Сравнительная оценка методов стандартной и ускоренной реабилитации больных с острым аппендицитом. Промежуточные результаты многоцентрового проспективного рандомизированного исследования. Хирургия. Журнал им. Н.И. Пирогова. 2018;9:15-23. https://doi.org/10.17116/hirurgia2018090115
- Gorter R, Eker H, Gorter-Stam M, et al. Diagnosis and management of acute appendicitis. EAES consensus development conference 2015. Surg Endosc. 2016;30(11):4668-4690. https://doi.org/10.1007/s00464-016-5245-7
- Scott M, Baldini G, Fearon K, et al. Enhanced Recovery After Surgery (ERAS) for gastrointestinal surgery, part 1: pathophysiological considerations. Acta Anaesthesiol Scand. 2015;59(10):1212-1231. https://doi.org/10.1111/aas.12601
- Cabana M, Rand C, Powe N, et al. Why Don’t Physicians Follow Clinical Practice Guidelines? JAMA. 1999;282(15):1458. https://doi.org/10.1001/jama.282.15.1458
- Simos D, Hutton B, Graham I, Arnaout A, Caudrelier J, Clemons M. Imaging for metastatic disease in patients with newly diagnosed breast cancer: are doctor’s perceptions in keeping with the guidelines? J Eval Clin Pract. 2014;21(1):67-73. https://doi.org/10.1111/jep.12240
- Ruhl D, Siegal G. Medical Malpractice Implications of Clinical Practice Guidelines. Otolaryngology — Head and Neck Surgery. 2017;157(2):175-177. https://doi.org/10.1177/0194599817707943
Введение
Для определения направлений совершенствования хирургической помощи требуется оценка реальных исходных показателей. В настоящее время статистические данные по хирургической помощи в РФ формируют по отчетам главных специалистов в отличие от западных стран, где анализ проводят на основании национальных баз данных. Российских хирургических регистров нет, как нет и всеобъемлющей официальной статистики работы хирургических стационаров [1]. Следует признать, что даже качественные регистры не позволяют детально отразить этапы хирургической помощи, притом что различия в лечебных подходах существенно влияют на результаты лечения [2, 3]. Большинство вопросов абдоминальной хирургии стандартизовано в национальных клинических рекомендациях (НКР), в частности, по острому аппендициту (ОА) [4], и международных рекомендациях (МР) различных хирургических сообществ — Всемирного сообщества по неотложной хирургии (WSES) [5], Европейской ассоциации эндоскопических хирургов (EAES) [6] и Американского общества хирургии травмы и Европейского общества по травме и неотложной хирургии (Emergency Surgery Course — ESC) по неотложной хирургии (ESC manual [7]). Однако мы не располагаем информацией о соответствии лечебных подходов учреждений РФ этим клиническим рекомендациям. Нет также данных по преимуществам лечебных методик, используемых разными российскими хирургическими школами. Кроме того, ряд вопросов хирургической практики не детализирован в рекомендациях. В качестве одного из инструментов оценки реальной лечебной практики в мире используют опросы врачебной аудитории [2, 4—11].
Представляем результаты опроса хирургов РФ по лечебной тактике при ОА. Акцент опроса сделан на анализе применения лапароскопической аппендэктомии (ЛАЭ) — методике, имеющей доказанные преимущества для пациента перед открытой операцией.
Цель исследования — провести анкетирование хирургов Российской Федерации по актуальной практике лечения ОА для уточнения направлений совершенствования хирургической помощи.
Материал и методы
На кафедре факультетской хирургии № 1 РНИМУ им. Н.И. Пирогова в период с 25.12.18 по 24.02.19 проведено электронное анкетирование по электронной базе Российского общества хирургов (РОХ). Участники опроса получили письмо с информацией о целях и задачах исследования (Приложение 1) и ссылкой для заполнения анкеты в режиме онлайн. Анкета содержала 22 вопроса (Приложение 2). Ссылка могла быть актуализирована только один раз с одного IP компьютера адресата.
Процесс сбора данных был закрытым. Программные механизмы защиты множественного ввода не предусматривались. Опросники были обезличены для исключения репутационных ограничений при их заполнении. Данные в автоматическом режиме аккумулировали в базу, хранящуюся в защищенном хранилище сервера РОХ, и дублировали в облачном хранилище руководителя исследования. Перед рассылкой систему автоматического сбора данных протестировали. После завершения заполнения всех вопросов и отправки анкеты внести изменения в нее было невозможно.
Анкеты принимали в течение 2 мес. За этот период сделано 2 дополнительных информационных рассылки. Ссылку для заполнения анкеты деактивировали спустя 1 мес после последней рассылки.
Результаты анкетирования проанализированы, подвергнуты статистической обработке и сопоставлены с указанными российскими и международными рекомендациями и руководствами. На рассмотрение аудитории также представили несколько вопросов, не освещенных в рекомендациях. Предпринята попытка решения их с помощью консенсуса. Тактику считали предпочтительной при ее выборе не менее 70% респондентов [12] при условии отсутствия доказательств более высокого уровня в НКР.
Участие в исследовании было добровольным, фактом информированного согласия для проведения исследования являлась активация ссылки на страницу анкеты. Вознаграждение за заполнение анкеты не предполагалось.
Одобрения этического комитета не требовалось, так как исследование не включало идентифицируемых пациентов.
Все части настоящей работы проверены и представлены в соответствии с требованиями представления результатов интернет-опросов (Check-list of Reporting Results of Internet E-Surveys — CHERRIES). Стандарты представления информации приведены в соответствие с рекомендациями EQUATOR (Enhancing the QUAlity and Transparency Of health Research — повышение качества и открытости исследований в медицине) [13].
Статистическая обработка
Статистическая обработка выполнена с использованием коммерческого пакета программного обеспечения Statistica 13.3 для Windows (StatSoft Inc., США). Данные представлены в виде средних значений и стандартных отклонений для непрерывных нормально распределенных переменных, в виде медианы и межквартильного диапазона для непрерывных данных, не распределенных нормально, а также в виде абсолютных значений и процентов для категориальных данных. Анализ нормальности проведен с помощью тестов Колмогорова—Смирнова и Шапиро—Уилка.
Результаты
В 2018 г. в РФ было 18 778 физических лиц — хирургов [1]. За время проведения исследования собрано и проанализировано 690 анкет хирургов — 3,67% всех хирургов РФ. Профессиональные показатели респондентов отражены в таблице.
Профессиональные показатели респондентов
Общий хирургический стаж, годы
17,6±10,1 (1—48), 17 (10; 25)
Стаж в лапароскопии, годы
9,5±6,9 (0—33), 8 (4; 15)
областной или краевой центр
сотрудник кафедры вуза
Примечание. Здесь и в тексте данные представлены в виде Mean±SD (min—max), Median (Lower Quartile, Upper Quartile).
Диагностика — использование прогностических шкал
Прогностические шкалы для диагностики ОА используют в своей практике 18% респондентов. В большинстве случаев применяют шкалу Альварадо (16%), AIR используют менее 1% хирургов. Еще 1% опрошенных используют другие шкалы. Интересно, что в районных больницах шкалу Альварадо используют 17% хирургов, почти так же часто, как сотрудники кафедр хирургии (18%), и чаще, чем в областных и краевых центрах (14%).
Предоперационная антибиотикопрофилактика
Принявшие участие в опросе хирурги применяют антибиотикопрофилактику рутинно у всех (74%) или части (18%) пациентов без значимых различий между группами, 8% опрошенных не вводят антибиотики до операции.
Лапароскопическая аппендэктомия
Расчетный показатель общего количества ЛАЭ, выполняемых 690 опрошенными хирургами (3,67% всех хирургов РФ) в год, составил 13 800, т. е. 38% всех ЛАЭ, выполняемых в стране в год. Доля ЛАЭ, выполняемая одним респондентом, составила 60,7±37,7%, медиана 79 (23; 95), доля ЛАЭ в ЦРБ — 47%, в областных и краевых центрах — 68%. Сотрудники кафедр выполняли ЛАЭ в 75% случаях. Среднее количество ЛАЭ в год, выполняемых одним хирургом, составило 28,6±40,4 (0—400), медиана 20 (7; 35).
Технические аспекты операции
Респонденты использовали 2 основные методики расстановки троакаров для ЛАЭ: по принципу триангуляции — 44% и секторизации — 32%. Каждый четвертый хирург (24%) описал другие точки для установки троакаров. Большинство из описанных методик представляет собой различные варианты расположения рабочих троакаров в подвздошных областях (рис. 1, а), но также широко представлены собственные варианты расположения портов (рис. 1, б—е).

Рис. 1. Примеры расстановки троакаров (схема). Примеры расстановки троакаров.
а —в подвздошных областях, б—е — собственные варианты.
Для обработки брыжейки червеобразного отростка чаще (51%) использовали монополярный, реже — биполярный диссектор (25%) и биполярные инструменты с обратной связью (12%). Ультразвуковые ножницы (5%) и сшивающие аппараты (2%) распространены меньше. Тридцать один (5%) хирург предложил свой ответ — комбинации различных методов энергетического воздействия. Шесть хирургов (0,9%) для обработки брыжейки не используют хирургическую энергию (рис. 2).

Рис. 2. Варианты инструментальной обработки брыжейки червеобразного отростка.
При выполнении ЛАЭ 60% хирургов удаляют отросток вместе с брыжейкой, тогда как 35% в большинстве случаев оставляют брыжейку в брюшной полости. Еще 34 (5%) респондента выполняют мезоаппендиксэктомию в следующих предложенных к ответу ситуациях: 9 (1,3%) при периаппендикулярном абсцессе, 7 (1%) при гангренозном аппендиците, 3 (0,4%) при перфоративном аппендиците, 2 (0,3%) при разлитом аппендикулярном перитоните. Оставшиеся 13 человек предложили свои показания к удалению брыжейки, которые сводятся к инфильтративным и некротическим изменениям брыжейки или подозрении на карциноид отростка.
При отсечении отростка 93% опрошенных оставляют культю аппендикса менее 5 мм, 2—3% — длинную (более 5 мм) культю, 5% не считают этот вопрос важным.
После отсечения отростка 84—91% хирургов (в зависимости от места работы) выполняют обработку культи электрокоагуляцией (53—58%) или спиртовым раствором йода (21—32%). Среди отдельно описанных способов обработки культи описаны комбинации антисептиков и электрокоагуляция. Не обрабатывают культю 9—16% хирургов — чаще сотрудники хирургических кафедр.
Культю аппендикса после каждой АЭ погружают от 14 до 20% респондентов (в среднем 16%). Показания к погружению культи: подозрение на прорезывание лигатур (27%), перфорация в области основания (5%), тифлит (3%). Кроме того 1,3% хирургов указали в качестве показания к погружению культи сам факт открытой аппендэктомии. Никогда не погружают культю 45% хирургов.
Дренирование брюшной полости выполняют при разлитом перитоните 44% респондентов, при гангренозно-перфоративном аппендиците с перитонитом 9%, при местном гнойном перитоните 7%, при местном серозном перитоните 4%, при гангренозно-перфоративном аппендиците без перитонита 1%. Еще треть (35%) хирургов оставляют дренаж в брюшной полости в любом из перечисленных случаев.
Мангеймский индекс для оценки тяжести перитонита применяют 31% хирургов. Наименьшие показатели в районных больницах — 24%, наибольшие среди кафедральных сотрудников — 45%.
Для санации брюшной полости четверть хирургов применяют в большинстве случаев только аспирацию, 75% используют ирригацию и аспирацию.
Методы снижения послеоперационного болевого синдрома в виде дополнительного обезболивания операционного поля или зоны доступа применяют только 24 (3,5%) хирурга. Из них 18 хирургов применяют инфильтрационную анестезию брюшной стенки в области установки троакаров. В 4 случаях для послеоперационного обезболивания применяют продленную эпидуральную анестезию, по 1 случаю — блокаду поперечного пространства живота и орошение брюшины правой подвздошной ямки анестетиком пролонгированного действия. Один хирург указал, что методы дополнительного обезболивания применяют «в рамках реализации фаст-трек протокола».
В условиях мини-пневмоперитонеума оперируют в среднем каждого пятого пациента в райцентрах 22% хирургов, в университетских клиниках 18%.
Послеоперационный инфильтрат области вмешательства
Послеоперационные инфильтраты диагностируют в своей практике 53% хирургов: 52% с частотой менее 5% и 2% с частотой более 5%.
Национальные и международные рекомендации
В вопросе осведомленности и применения на практике НКР по ОА 41% опрошенных выбрали вариант ответа «Знаком и применяю рекомендации в своей практике», 46% — вариант «Знаком, частично применяю рекомендации НКР в своей практике», почти 13% хирургов не знакомы с НКР. С МР по ОА WSES не знакомы 61% опрошенных, 29% знакомы и применяют отдельные положения в практике, и только 10% полностью ему следуют.
Обсуждение
В мире от ОА ежегодно умирают более 50 тыс. человек [14], в РФ — немногим более 200 [1], что в 5 раз ниже расчетных показателей по численности населения. Изучение реальной практики лечения конкретного заболевания чрезвычайно важно. Анкетирование специалистов практического здравоохранения — один из реальных путей ее решения. Unsal [9] и Wijkerslooth [2], проведя анкетирование хирургов по вопросу стандартных операций, выявили существенные различия в выборе тактики операции, используемом материале, антибактериальной терапии не только среди специалистов из разных стран, но и среди врачей из разных больниц одного города.
Средний уровень ответа на электронные опросники составляет 33±22% [15]. Несмотря на то что процент ответа в нашем исследовании был сравнительно низким, следует учитывать тот факт, что оценочная доля ЛАЭ, выполняемых хирургами-респондентами ежегодно, составила 38% всех ЛАЭ, выполняемых в стране, а количество хирургов, принявших участие в исследовании (690), превышает показатели исследований Bhatt (Ирландия; 137 респондентов получили анкеты, 47 (34,3%) ответили), Wijkerslooth (137 анкет) и Zani (169 анкет) [2, 5, 11].
Результаты нашего анкетирования позволяют сделать некоторые предварительные выводы по практике диагностики и лечения ОА в России.
Объект исследования
Данные о стаже работы (около 17 лет) и опыт лапароскопической хирургии (в среднем 10 лет) в соотношении с количеством операций (около 30), выполняемых каждым хирургом ежегодно, позволяют сделать вывод, что аудиторию опроса составили опытные хирурги, освоившие технологию ЛАЭ и находящиеся на плато кривой обучения. По каким-то причинам опрос мало заинтересовал молодых специалистов. Смещение распределения в пользу опытных хирургов, возможно, связано с целевой аудиторией РОХ: каждый третий респондент — кандидат или доктор наук, каждый седьмой — профессор или доцент, каждый четвертый — сотрудник кафедры. При этом необязательно, что анализ мнения опытных хирургов позволяет составить более реальную картину положения дел в лечении ОА.
Диагностика ОА
В диагностике ОА НКР рекомендуют использовать прогностические шкалы Альварадо, AIR, RIPASA, AAS. Наиболее изучена шкала Альварадо с высокой отрицательной прогностической ценностью [16]. Положительная прогностическая ценность указанных шкал повышается при дополнении их результатов данными лучевых методов исследования. В РФ только 18% хирургов используют прогностические шкалы в своей практике. Низкая доступность высокотехнологичных методов исследования остается проблемой большинства лечебных учреждений нашей страны. Более широкое использование прогностических шкал в диагностике ОА, особенно в сочетании с компьютерной томографией, целесообразно как для улучшению диагностики ОА, так и для снижения частоты напрасных инвазивных вмешательств [17, 18].
Лапароскопический доступ
Согласно НКР и WSES, лапароскопический доступ имеет достоверные преимущества для пациентов с ОА. По данным опроса, расчетная доля ЛАЭ оказалась значительно выше (60,6%) данных официальной статистики (21,1%). С одной стороны, трехкратное отличие показателей вызывает вопросы к репрезентативности показателей, с другой — данные основаны на ответах наиболее активной части хирургического сообщества (членство в профессиональной организации само по себе характеризует активность специалиста) в лечебных учреждениях, где частота ЛАЭ, возможно, выше средних показателей. Кроме того, следует отметить возможное влияние регионального фактора как на членство в РОХ, так и на частоту ЛАЭ. В частности, высокая частота ЛАЭ регистрируется в отдельных городах (Москва, Санкт-Петербург).
Следует отметить, что потенциал для дальнейшего увеличения доли ЛАЭ в РФ значительный. Вероятно, широкое распространение ЛАЭ сдерживается не только отсутствием оборудования (большинство используют многоразовые инструменты и малозатратные технологии, такие как монополярная коагуляция), но и низкой мотивацией для внедрения лапароскопических технологий.
Антибиотики
Необходимость антибиотикопрофилактики для всех пациентов вне зависимости от типа ОА однозначно указана и в НКР и рекомендациях WSES [19, 20]. Согласно опросу, примерно у 26% пациентов антибиотикопрофилактику проводят нерационально, что не является исключительно проблемой РФ. Несмотря на панъевропейские рекомендации, подходы к актибиотикопрофилактике, показания к антибиотикотерапии и ее продолжительность различаются не только в странах Европы, но и в больницах одного города [6, 11, 21]. Возможными причинами таких различий в подходах к антибиотикотерапии служат отсутствие в руководствах четких критериев продолжительности введения антибиотиков и объективные трудности ее определения. В работе Wijkerslooth указано не только на широкую вариабельность в продолжительности антибактериальной терапии у пациентов с осложненным ОА, но и на само определение осложненного аппендицита в зависимости от госпиталя [2]. Это соответствует российской практике, где 17% респондентов считают осложненным аппендицитом флегмонозный, 54% — флегмонозный с местным перитонитом, а 36% опрошенных в качестве такового принимают нарушение целостности отростка при манипуляциях. Современные руководства не рассматривают флегмонозный аппендицит c местным перитонитом как осложненный и не требуют назначения антибиотиков после операции. Несмотря на это, в Европе 58% хирургов назначат антибиотики при этой форме ОА [2]. Известно, что стандартизация тактики ведения пациентов в целом и в назначении антибиотиков, в частности, не только сопровождается улучшением непосредственных результатов лечения [22], но и отвечает глобальным вызовам времени, способствуя профилактике антибиотикорезистентности [23].
Расстановка троакаров для ЛАЭ
В НКР и руководстве WSES по ОА не регламентирована топография портов для выполнения ЛАЭ. В руководстве по экстренной хирургии [24] и онлайн-портале WebSurg указано, что для выполнения операции возможны несколько вариантов расстановки портов, но предпочтительной является триангуляция с манипуляционным углом, располагающимся в зоне интереса — правой подвздошной ямке. В руководстве Американской ассоциации гастроинтестинальных и эндоскопических хирургов (SAGES) это один из немногих описанных технических вопросов операции. Указано, что базовым принципом является триангуляция, но возможны различные варианты расстановки троакаров (см. рис. 1, а, б, д) [25]. Международная группа педиатрической эндохирургии (International Pediatric Endosurgery Group — IPEG) в своем гайдлайне рекомендует секторизацию [26]. Аналогично руководство EAES предлагает триангуляцию в качестве предпочтительной методики, но оставляет этот вопрос на усмотрение хирурга, так как 75% экспертов, участвовавших в обсуждении, согласились полностью и еще 10% частично согласились с утверждением «в отношении вида и расположения троакаров не могут быть даны рекомендации, этот вопрос должен оставаться на усмотрении хирурга» [16]. Принципу триангуляции следуют почти половина опрошенных хирургов. Еще треть выполняют операцию, используя принцип секторизации, который также допустим, хотя и считается менее эргономичным, а адекватная санация верхнего этажа брюшной полости при распространенном перитоните из так называемого левостороннего доступа (секторизация) без установки 1—2 дополнительных троакаров очень трудна ввиду недостаточной длины стандартных рабочих инструментов. Наконец, почти четверть хирургов устанавливают троакары в соответствии с собственными предпочтениями (см. рис. 1).
Инфекционные осложнения
Инфекции области хирургического доступа после аппендэктомии развиваются в 2,9—7,2% случаев. Они сопровождаются удлинением сроков стационарного лечения и увеличением его стоимости, частоты повторных госпитализаций [29]. Сведения в отношении эпидемиологии инфекционных внутрибрюшных осложнений после аппендэктомии в разных странах недостоверны ввиду различий в трактовках и определениях, а также локальных особенностях сбора статистики хирургических осложнений. Критериями внутрибрюшной инфекции — послеоперационного инфильтрата и абсцесса (в англоязычной литературе глубокая орган- или пространство-специфичная инфекция области хирургического доступа) являются:
1) развитие инфекции в течение 30 дней после операции;
2) поражение любой части тела, анатомически прилежащей к зоне операции и расположенной глубже мышц или фасции;
3) одно из: а) гнойное отделяемое по дренажу из органа или пространства, б) рост микроорганизмов в материале, полученном из области инфекции, в) абсцедирование или другие признаки инфекции, выявленные гистологически, анатомически или при помощи лучевых методов.
Инфильтраты области операции, по данным анкетирования, являются распространенным осложнением. С ними сталкиваются больше половины хирургов в РФ. Работы по изучению механизмов развития внутрибрюшных инфекционных осложнений пока не привели к обнаружению ведущего звена патогенеза. К факторам риска инфекционных осложнений в различных исследованиях относят выбор лапароскопического доступа, осложненный ОА, термотравму от монополярной коагуляции, активную ирригацию брюшной полости и др. [16, 19, 29—32]. Вероятно, процесс носит мультифакторный характер. При планировании и проведении исследований в этой области необходима разработка четких определений для конкретных видов осложнений и критериев их диагностики.
В нашей работе выявлено, что реже всего с этим внутрибрюшным инфекционным осложнением сталкиваются хирурги районных больниц, а чаще всего — хирурги городских стационаров и сотрудники кафедр.
Обработка брыжейки
В НКР и руководстве EAES способ выделения брыжейки отростка при ЛАЭ не регламентирован. WSES, сравнивая способы выделения брыжейки с применением различных видов хирургической энергии, называет их равную эффективность и безопасность и указывает монополярную коагуляцию как наиболее экономически выгодную [19]. В то же время отмечается, что применение монополярной коагуляции требует дополнительных навыков и обучения для предотвращения потенциальных осложнений. В Германии 55% ЛАЭ выполняют при помощи биполярной коагуляции, 24% — с использованием монополярной, в 6% случаев применяют ультразвуковой нож и в 11% — степлер [6]. Наши респонденты используют монополярную коагуляцию в 2 раза чаще биполярной, что объясняется как экономической целесообразностью, так и, возможно, традициями — для большинства хирургов монополярная коагуляция привычная, удобная и простая опция.
Удаление брыжейки
Нам не удалось найти рекомендаций относительно показаний для удаления брыжейки ни в НКР, ни в зарубежных гайдлайнах. Этот вопрос рассмотрен EAES во время согласительной конференции по подготовке гайдлайна по диагностике и лечению ОА, но исключен из финальной версии [16]. Вопрос обоснован соотношением преимуществ и рисков: с одной стороны, теоретической возможностью более радикальной санации очага инфекции и уменьшения послеоперационных инфекционных осложнений, с другой — некоторым увеличением продолжительности и травматизма вмешательства. Учебные видеоматериалы по аппендэктомии, опубликованные в авторитетном онлайн-справочнике по мини-инвазивной хирургии WebSurg, предлагают удаление аппендикса как с брыжейкой, так и без нее, не конкретизируя показания. В первом случае линия диссекции направлена перпендикулярно аппендиксу у его основания, во втором — параллельно отростку. Согласно ESC, также возможны оба способа аппендэктомии [24]. Предпочтения хирургов в ходе опроса не установлены — мнения респондентов разделились практически поровну. В качестве показаний к мезоаппендиксэктомии респонденты указали воспаление, инфильтрацию или наличие технической возможности. В настоящее время преимущества способа обработки брыжейки не имеют научных доказательств, единого мнения по этой проблеме в нашем исследовании не выработано.
Обработка культи аппендикса
С позиции доказательной медицины сложно обосновать рутинное погружение культи (кроме отработки мануальных навыков открытого или интракорпорального шва). В то же время, несмотря на то что ни одно современное руководство по хирургии этого не рекомендует, в большинстве клиник у взрослых культю аппендикса погружают при открытой аппендэктомии. Напротив, в педиатрических клиниках этого практически никогда не происходит. В рекомендациях WSES имеется четкая позиция: «нет преимуществ у погружения культи по сравнению с простым лигированием как в открытой, так и в лапароскопической хирургии» [19]. В НКР вопрос погружения культи не рассмотрен. EAES рекомендует обработку культи при помощи степлера или прошивания вместо использования эндопетель или клипс при воспалении, некрозе или перфорации в области основания отростка [16].
Ни одно из доступных руководств не содержит рекомендаций относительно необходимости обработки слизистой оболочки культи после отсечения отростка. В монографиях и статьях тем не менее перечислено несколько вариантов и в качестве наиболее безопасного из них приводится обработка биполярной электрокоагуляцией. Следует принять во внимание значимый нагрев культи при использовании электрокоагуляции, что может сопровождаться более высокой частотой несостоятельности ее шва [27]. С учетом отсутствия доказанных преимуществ вряд ли применение электрокоагуляции оправдано. За обработкой культи аппендикса при ЛАЭ, по-видимому, закрепилась практика аппендэктомии, перешедшая в разряд догм. Иначе сложно объяснить, что 16% хирургов погружают культю во всех случаях, а 89% (!) применяют тот или иной способ ее обработки. Консенсус по обработке культи не достигнут.
Касательно длины культи только EAES предлагает четкий регламент — не более 5 мм [16]. В других монографиях и руководствах информация приводится в обтекаемых формулировках: «Аппендикс необходимо отсекать близко к куполу слепой кишки во избежание развития аппендицита культи». Реальная частота данного осложнения, по-видимому, значительно выше, чем в отчетах отделений неотложной помощи [28]. Следует отметить, что 93% респондентов ответили, что оставляют длину культи менее 5 мм. Таким образом, в нашем опросе достигнуто строгое соглашение по проблеме, не регламентированной рекомендациями, что позволяет представить данный подход для включения в НКР до получения более строгих доказательств.
Ирригация
Наше исследование продемонстрировало, что значительная часть хирургов прибегает к ирригации рутинно. Данные литературы схожи — всегда выполняют ирригацию 29% респондентов, только при наличии гноя — 58% и лишь 13% опрошенных не прибегают к рутинной ирригации [11]. Учитывая положения в НКР и WSES касательно повышения риска формирования внутрибрюшных абсцессов при ирригации, важно более четко определить ситуации, в которых санация должна быть дополнена локальным или диффузным орошением брюшной полости. Однако и рекомендация в целом, и исследования, лежащие в ее основе, в частности, не имеют высокого уровня доказательности. Помимо этого, вопрос о связи ирригации и частоты формирования внутрибрюшных абсцессов не может решаться изолированно и должен рассматриваться в комплексе с другими факторами.
Дренаж
WSES, основываясь на монументальной работе Petrowsky, регламентирует показания к дренированию после аппендэктомии следующим образом: «У взрослых пациентов дренаж после аппендэктомии по поводу перфоративного аппендицита и абсцесса/перитонита должен устанавливаться с разумной осторожностью ввиду отсутствия достоверных доказательств его необходимости. Дренаж не имеет никакой эффективности в предотвращении внутрибрюшных абсцессов и, похоже, приводит к удлинению сроков госпитализации (EL1, GoR A)» [19]. Дренаж после аппендэктомии при неосложненном аппендиците (флегмонозный с перитонитом и гангренозный неперфоративный аппендицит относятся к неосложненным) не обсуждается. Российские НКР более консервативны: «При выявлении светлого прозрачного выпота в брюшной полости при неосложненных формах ОА дренирование не требуется. Во всех остальных случаях дренаж рекомендован». Руководство по неотложной хирургии ESC занимает промежуточную позицию: «В дренаже нет необходимости при флегмонозном или гангренозном аппендиците. В случае абсцесса или перитонита дренирование является противоречивой тактикой, могут быть использованы оба варианта (с дренажом и без него)» [24].
Проведенный анализ практики хирургов в Европе показывает высокую степень следования руководящим рекомендациям и руководству ESC. Zani в своем опросе показал, что при наличии гноя в брюшной полости дренаж «наверняка» оставят только 5% хирургов, «в отдельных случаях» — 52%, 43% хирургов «ни при каких обстоятельствах не оставят дренаж» [11].
В российской практике значительная часть хирургов прибегают к дренированию даже при неосложненном аппендиците. По всей видимости, при этом показания к дренированию завышаются, но в целом не противоречат НКР. Консенсус по дренированию брюшной полости не достигнут.
Оценка степени тяжести перитонита
НКР и зарубежные гайдлайны рекомендуют использование Мангеймского индекса перитонита в практике лечения ОА, осложненного перитонитом. Бальная оценка перитонита позволяет стандартизовать лечебные подходы, тактику и этапность хирургического лечения. От четверти до почти половины респондентов (24% хирургов районных больниц и 45% сотрудников университетских клиник) следуют рекомендациям.
Реабилитация
В настоящее время существует значительное количество отдельных работ и метаанализов относительно преимуществ мини-пневмоперитонеума и дополнительного обезболивания в плановой хирургии [33] и лишь несколько сообщений об их применении в экстренной хирургии ОА [31]. Внедрение методов ускоренной реабилитации в ургентную хирургию, с одной стороны, сопряжено с объективными трудностями экономического, мотивационного, административного и логистического плана. С другой стороны, из всех руководящих документов относительно аппендэктомии только в руководстве EAES приводятся рекомендации относительно методов улучшенной реабилитации в виде раннего питания и пролонгированной местной анестезии [16]. На этом фоне данные о том, что 3,5% хирургов применяют дополнительное обезболивание при аппендэктомии, а мини-пневмоперитонеум используется во время каждой пятой операции, указывают на нацеленность меньшей части аудитории на улучшение качества реабилитации и сокращение длительности стационарного лечения. Возможно, в РФ ранняя реабилитация пока не актуальна.
Следование рекомендациям
В большинстве когортных исследований авторы отмечают недостаточную степень согласованности в тактических и практических вопросах с руководящими документами [21]. В исследовании Американской ассоциации педиатрических хирургов только 17% членов этой организации придерживались ее рекомендаций в своей практике, еще 24% следовали им частично и 59% руководствовались собственными взглядами и предпочтениями [6]. Разработанные практические руководства и рекомендаций позволяют стандартизовать подходы к лечению, повысить качество, уменьшить количество осложнений, сократить период реабилитации, продолжительность операции и стоимость лечения [22, 23, 28]. Köckerling показал, что при лапароскопической герниопластике рекомендациям Европейского общества герниологов следуют только 38,5% хирургов. У пациентов, оперированных этими специалистами, отмечены достоверно более низкие уровень интра- и послеоперационных осложнений и частота рецидива по сравнению с теми, кого оперировали хирурги, не придерживающиеся рекомендаций [3].
Несмотря на четкую позицию европейских и российских руководящих и регулирующих документов в виде гайдлайнов и НКР, отечественные хирурги, как и их зарубежные коллеги демонстрируют недостаточно высокую согласованность с перечисленными в них утверждениями и практическими рекомендациями. Подчас врачи руководствуются не принципами доказательной медицины, а традициями той или иной «хирургической школы». Это происходит как на фоне недостаточно широкой осведомленности с рекомендациями в целом, так и, по-видимому, по причине инертности и догматичности мышления. Cabana и соавт. проанализировали 76 обзоров 120 различных исследований причин несоблюдения врачами клинических рекомендаций. Оказалось, что большинство врачей не знали о существовании этих рекомендаций. Реже назывались препятствия к их реализации и отсутствие достаточной мотивации к их преодолению, а также несогласие специалистов с содержанием рекомендаций и уверенность в собственных знаниях [34]. Simos в своем исследовании отметил, что для повышения степени комплаентности недостаточно простой печати рекомендаций в специализированной литературе без учета руководящих документов местных органов управления здравоохранением, идущих вразрез с рекомендациями профессиональных хирургических обществ, практики штрафных санкций страховых компаний, пользующихся в оценке качества лечения устаревшими рекомендациями, и традиции «утяжеления» диагноза для соответствия более дорогим медико-экономическим стандартам [35]. Ruhl установил низкую роль рекомендаций в судебном делопроизводстве при рассмотрении исков к врачам [36]. Заключения судмедэкспертов, порою весьма сомнительного качества, являются для суда несомненно определяющим судьбу подсудимого документом, в то время как клинические рекомендации не принимаются во внимание. Следует отметить различную форму подачи материала в российских и иностранных руководствах. Первые изложены реферативно, с большим количеством подробностей. Вторые предлагаются в более актуальной форме — в виде четких ответов на конкретные вопросы.
Наибольшее разнообразие практических подходов при ОА выявлено в либо вовсе не отраженных в НКР вопросах, либо в вопросах, решение которых четко не обозначено.
Отдельные рекомендации [25, 26] утверждают, что они содержат предпочтительные, но не единственно возможные варианты лечения. Они учитывают широкую вариабельность условий и особенностей практического здравоохранения и предлагают хирургу выбирать тактику, «наиболее подходящую для конкретного пациента в переменных (условиях), существующих на момент принятия решения». Однако индивидуальный подход, уместный в отдельных отраслях медицины, в хирургии не должен превалировать над стандартизацией оперативных методик и тактических подходов.
Одной из задач данного опроса авторы считали вовлечение в дискуссию неактивной части хирургов. Участие в опросе, анализ личного опыта и публикация его результатов, по мнению авторов статьи, являются действиями, мотивирующими на обучение: знакомство с рекомендациями, обучение новым технологиям, совершенствование хирургических навыков и т. д.
Ограничение исследования
Ограничение целевой аудитории. При анализе сравнительно низкого уровня ответа на рассылку по отношению к ее потенциальной аудитории охвата необходимо учитывать, что существует неопределенный процент хирургов — членов РОХ, не получающих рассылку в принципе. Мы также не могли оценить долю хирургов, выполняющих аппендэктомии, которые приняли участие в исследовании, так как рассылку получили хирурги всех специальностей. Часть электронных адресов к моменту проведения исследования были недействительны.
Следует отметить, что среди респондентов высока (относительно средних показателей по стране) доля научных работников и сотрудников хирургических кафедр. Эта неоднородность также могла несколько изменить реальную картину по стране. Часть хирургов (10 человек) не выполняют лапароскопические операции по причине отсутствия технической возможности на момент исследования, что создает разрыв между реальной частотой выполнения лапароскопических операций и потенциальной, однако эти различия несущественны.
Заполнению части анкет также могли быть присущи:
— репутационная необъективность — тенденция к увеличению реального количества лапароскопических операций или к уменьшению количества осложнений;
— соглашательская тенденциозность — тенденция не дискутировать, а смириться с представленными утверждениями;
— крайняя необъективность — тенденция выбирать полярные точки зрения/крайние варианты ответов;
— догматическая необъективность — тенденция выбирать ответы, наиболее «подходящие» к вопросам, искажающие реальное положение вещей.
Так как цели исследования были открыты и очевидны, мы не можем исключить влияния на результаты ни Хоторнского эффекта (условия, в которых новизна, интерес к эксперименту или повышенное внимание к нововведению приводят к искаженному, зачастую благоприятному результату), ни методики «экзамен с открытой книгой» (уточнение в гайдлайнах и рекомендациях правильного ответа).
Несмотря на присущие подобным исследованиям ограничения, представляется, что полученная информация проливает свет на актуальную практику аппендэктомий в России и может быть полезной не только для формировании будущего вектора обучения хирургов, но и для планирования тем перспективных клинических исследований. В совокупности с внесением дополнений и изменений в НКР это поможет устранить как теоретические, так и практические пробелы в лечении этого распространенного хирургического заболевания.
Таким образом, подходы врачей к периоперационному ведению пациентов с ОА в РФ недостаточно стандартизованы, что может существенным образом влиять на результаты лечения. Хирургическая тактика характеризуется значительной гетерогенностью, часто не соответствует НКР и МР из-за недостаточной осведомленности или наличия собственных подходов и взглядов, а также из-за недостаточной актуальности существующих НКР.
Авторы благодарят всех хирургов, которые нашли время в своем напряженном графике для заполнения анкеты, и Российское общество хирургов за помощь в организации исследования.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Приложение 1
Текст электронной рассылки
Глубокоуважаемые коллеги! С целью совершенствования Национальных клинических рекомендаций по лечению острого аппендицита Российским обществом хирургов проводится анкетирование хирургов для формирования актуальной картины хирургической помощи этой категории пациентов в нашей стране.
Мы просим вас заполнить небольшую анонимную анкету. Полученные данные будут детально проанализированы и использованы при составлении обновленных клинических рекомендаций. Мы убедительно просим Вас отвечать на вопросы анкеты в соответствии с применяемыми Вами действительными подходами и реальной тактикой в лечении острого аппендицита.
Благодарим Вас за сотрудничество!
Общества эндоскопических хирургов России
Приложение 2
Вопросы анкеты
1. Укажите Ваш стаж работы хирургом, стаж выполнения лапароскопических операций, ученую степень, ученое звание.
2. Больница, где Вы работаете, находится в областном/краевом центре?
3. Больница, где Вы работаете, находится в районном центре?
4. Вы являетесь сотрудником кафедры хирургии?
5. Какой диагностической шкалой вероятности острого аппендицита Вы пользуетесь?
А. Не пользуюсь шкалами
6. Сколько лапароскопических аппендэктомий в год Вы выполняете?
7. Оцените приблизительное соотношение (открытых/лапароскопических).
8. Каким образом Вы выполняете ларароскопическую аппендэктомию:
А. Я в большинстве ситуаций удаляю аппендикс с брыжейкой
Б. Я в большинстве ситуаций удаляю аппендикс без брыжейки
В. Я удаляю брыжейку при:
— разлитом аппендикулярном перитоните;
9. При помощи какого инструмента Вы выполняете лапароскопическую аппендэктомию?
А. В большинстве случаев монополярный диссектор.
Б. В большинстве случаев биполярный диссектор.
В. В большинстве случаев инструмент сплавления тканей с обратной связью (LigaSure, EnSeal).
Г. В большинстве случаев ультразвуковые ножницы.
Д. В большинстве случаев сшивающий аппарат.
10. В каких случаях Вы погружаете культю аппендикса?
В. При перфорации в области основания.
Д. При подозрении на прорезывание лигатур.
11. Вы обрабатываете слизистую культи отростка:
В. Не обрабатываю.
12. Какую длину культи отростка Вы стараетесь оставить?
Г. Я не считаю это важным/не обращаю внимания.
13. При установке троакаров Вы используете:
А. Принцип триангуляции: 10 мм над пупком, 10 мм над лоном, 5 мм в правом подреберье.
Б. Принцип секторизации: 10 мм над пупком, 10 мм в левой подвздошной области, 5 мм над лоном.
14. В каких случаях Вы устанавливаете дренаж в брюшную полость?
Б. При местном перитоните с серозным характером выпота.
В. При местном перитоните с гнойным характером выпота.
Г. При гангренозно-перфоративном аппендиците без перитонита.
Д. При гангренозно-перфоративном аппендиците с перитонитом.
Е. При разлитом перитоните.
15. Используете ли Вы Мангеймский индекс перитонита для оценки его тяжести?
16. Применяете ли Вы методы дополнительного обезболивания?
Б. Если «Да», то какие.
17. Какое давление в брюшной полости Вы используете?
18. Каким образом Вы санируете брюшную полость?
А. Только аспирация.
Б. Аспирация и ирригация.
19. Как часто Вы сталкиваетесь с формированием послеоперационных осложнений в виде внутрибрюшных инфильтратов после аппендэктомии?
А. Не сталкивался с таким осложнением.
Б. Это осложнение возникает с частотой до 5%.
В. Это осложнение возникает с частотой более 5%.
20. Применяете ли Вы антибиотикопрофилактику перед операцией?
Б. Да, у части пациентов.
21. Знакомы ли Вы с НКР по острому аппендициту?
А. Знаком, применяю рекомендации в своей практике.
Б. Знаком, частично применяю рекомендации в своей практике.
22. Знакомы ли Вы с гайдлайном Всемирного общества специалистов по экстренной хирургии (WSES) по острому аппендициту?
Острый аппендицит у взрослых
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Осложненный ОА – признаки распространения инфекции в брюшной полости с развитием аппендикулярного инфильтрата, абсцесса (-ов), распространенного перитонита, забрюшинной флегмоны, пилефлебита.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Острый аппендицит
— катаральный (простой, поверхностный);
— эмпиема червеобразного отростка;
Осложнения:
— перфорация червеобразного отростка;
— аппендикулярный инфильтрат (дооперационное выявление);
— аппендикулярный инфильтрат (интраоперационное выявление);
— периаппендикулярный абсцесс (дооперационное выявление);
— периаппендикулярный абсцесс (интраоперационное выявление);
Кодирование по МКБ 10
Острый аппендицит (K35):
K35.0 — Острый аппендицит с генерализованным перитонитом (с прободением, разрывом, разлитым перитонитом).
K35.1 — Острый аппендицит с перитонеальным абсцессом.
K35.9 — Острый аппендицит неуточненный (без прободения, разрыва, перитонеального абсцесса и перитонита).
Этиология и патогенез
Основной причиной развития острого аппендицита является нарушение пассажа содержимого из просвета червеобразного отростка (ЧО). Оно может быть обусловлено копролитами, глистной инвазией, пищевыми массами, лимфоидной гипертрофией, новообразованиями. Секреция слизи в условиях обструкции приводит к повышению давления внутри просвета аппендикса. Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого аппендицита. Наиболее часто выделяемая микрофлора – это аэробные микроорганизмы: Esherichia Coli, Viridansstreptococci, PseudomonasAerugenosa, StreptococcusD ; анаэробы BacteroidesFragilis, Bacteroides Thetaiotaomicron, Peptostreptococcus Micros Bilophilawadsworthia, Lactobacillusspp и их ассоциации. У пациентов пожилого и старческого возраста возможен первичный гангренозный аппендицит, связанный с тромбозом аппендикулярной артерии, которая не имеет анастомозов.
Эпидемиология
Частота встречаемости в популяции США и странах Европы составляет от 7 до 12%. Ежегодно в США проводят около 250 000 оперативных вмешательств по поводу данной патологии, в Великобритании — до 40 000. В России в 2014 г. на стационарном лечении находились 225 636 больных острым аппендицитом, 224 412 из них были оперированы, летальность составила 0,13%.
Острый аппендицит может возникнуть в любом возрасте. Чаще его диагностируют у пациентов в возрасте от 10 до 19 лет. Вместе с тем за последнее время в этой группе заболеваемость снизилась на 4,6%, в то время как в группе пациентов 30–69 лет увеличилась на 6,3%. Соотношение мужчин и женщин составляет соответственно 1,3–1,6:1. Тем не менее оперативных вмешательств больше у женщин, что связано с гинекологическими заболеваниями, протекающими под маской острого аппендицита.
Диагностика
Диагностика
Классическая клиническая картина (анемнез, типичные физикальные симптомы, лабораторные признаки) отсутствует в 20-33% случаев. При этом в других случаях ОА может «маскироваться» под другие заболевания, в связи с чем диагностика ОА может быть существенно затруднена, особенно у пожилых пациентов, беременных и женщин детородного возраста. Заболевания, с которыми в обязательном порядке необходимо проводить дифференциальную диагностику ОА, представлены в Приложении Г1.
• Рекомендовано выполнить осмотр врачом-хирургом не позднее 1 часа от момента поступления пациента в стационар.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендовано проводить оценку вероятности ОА на основании шкал, представленных в Приложение Г2.
Уровень убедительности В (уровень достоверности доказательств 2)
Комментарии: В настоящее время разработана и валидизированы шкала Альворадо (Alvarado), шкала AIRS (Appendicitis Inflammatory Response Score), шкала RIPASA (Raja Isteri Pengiran Anak Saleha Appendicitis) и шкала AAS (Adult Appendicitis Score). Сопаставление данных шкал представлено в Приложение Г2. Чувствительность и специфичность всех указанных шкал обратно пропорциональны — они достаточно чуствительны для исключения заболевания (например, при результате по шкале Альварадо менее 5), но недостаточно специфичны для абсолютного подверждения ОА.
Шкала Альворадо — наиболее изученная на данный момент шкала оценки вероятности ОА. В проведенном недавно мета-анализе [11] (5960 пациентов в 29 исследованиях) доказано, что «правильность» оценки вероятности ОА по шкале Альворадо зависит от порогового значения: результат оценки менее 5 «исключает» аппендицит с чувствительностью 99 % (ДИ 97 – 99 %) и специфичностью 43 % (36 – 51 %), в то время чувствительность результата оценки 5-7 баллов — 82 % (76 – 86 %), специфичностью — 81 % (76-85 %).
Жалобы и анамнез
• Рекомендовано любое появление боли в правом нижнем квадранте живота рассматривать как подозрение на ОА.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Локализация боли зависит от анатомических особенностей расположения аппендикса (восходящее, медиальное, тазовое, ретроцекальное или ретроперитонеальное, левостороннее).
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, чаще по сравнению с типичными формами сопровождается рвотой за счет раздражения двенадцатиперстной кишки. Расположение отростка вблизи внепеченочных желчных ходов может вызвать транзиторную желтуху.
При медиальном расположении отросток смещен к срединной линии и располагался близко к корню или на корне брыжейки тонкой кишки, что обусловливало особенности клинической картины медиального аппендицита. Появление болевого синдрома с самого начала сопровождается многократной рвотой, что связано с рефлекторным раздражением корня брыжейки. Боль локализовалась близко к пупку.
При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли.
При ретроцекальном или ретроперитонеальном положении симптоматика нарастает медленнее, что часто приводит к поздней госпитализации. Чаще возникает иррадиация в правое бедро и даже в правый тазобедренный сустав. Левостороннее расположение червеобразного отростка наблюдается крайне редко (0,1% наблюдений). Чаше всего эта форма встречается при обратном расположении внутренних органов, реже при избыточной подвижности правой половины толстой кишки, когда отросток или свободно, или фиксированно оказывается в левой половине брюшной полости. Клинические проявления заболевания отличаются только локализацией процесса, гак как все местные признаки его обнаруживаются в левой подвздошной области.
Также особенность локализации боли может быть связана с беременностью, особенно во второй половине, когда увеличивающаяся матка смещает вверх и латерально илеоцекальный угол, соответственно боли будут локализоваться в правой боковой области или в правом подреберье.
• Рекомендовано выяснить у пациента, имеются ли жалобы на анорексию, потерю аппетита, тошноту, рвоту.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Обычно пациенты предъявляют жалобы на боль в животе без четкой локализации (обычно в околопупочной или эпигастральной областях), с анорексией, тошнотой, рвотой или без. В течение нескольких часов боль смещается в правый нижний квадрант живота, когда в воспалительный процесс вовлекается париетальная брюшина. Общие симптомы аппендицита включают боль в животе приблизительно у 100%, анорексия — 100%, тошнота — 90%, и миграция боли в правый нижний квадрант- 50%. Рвота наблюдается обычно в первые часы заболевания и, как правило, бывает однократной.
Физикальное обследование
• Рекомендовано провести оценку общего состояния пациента.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: При остром аппендиците общее состояние страдает незначительно, но может ухудшаться при распространении воспалительных явлений на брюшину.
• При осмотре рекомендовано обратить внимание на положение пациента.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Пациенты обычно находятся в позе эмбриона (на правом боку с согнутыми и подтянутыми к животу нижними конечностями) . При осмотре форма живота обычно не изменена. В начале заболевания передняя брюшная стенка участвует в акте дыхания, по мере распространения воспалительного процесса становится заметным отставание в дыхании ее правой половины.
• При пальпации рекомендовано провести оценку симптома Мак-Берне [66].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1с)
Комментарии: Симптом Мак-Берни — признак острого аппендицита: болезненная при пальпации точка, находящаяся посередине между пупком и передней верхней остью подвздошной кости справа.
• При пальпации рекомендовано провести оценку перитонеальных симптомов:
— Симптом Щеткина-Блюмберга;
— Симптом Воскресенского;
— Симптом Ровзинга;
— Псоас-синдром;
— Ослабление перистальтических шумов в правой половине живота по сравнению с левой [66].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1с)
Комментарии: Симптом Щеткина-Блюмберга: врач плавно надавливает всей ладонной поверхностью 2-4 пальцев руки на живот, задерживает в этом положении в течение нескольких секунд, затем без дополнительного надавливания оттдергивает руку. Положительный симптом – появление или усиление боли после оттергивания руки. Симптом Воскресенского: на животе пациента врач левой рукой натягивает рубашку больного за нижний край. Больной делает вдох, а в это время врач кончиками пальцев делает скользящее движение сверху вниз по направлению к правой подвздошной области. При окончании скользящего движения резко усиливается болезненность. Симптом Ровзинга (Rovsing): при надавливании в левой половине живота появляется боль в правом нижнем квадранте. Псоас-синдром: при поднятии разогнутой правой нижней конечности на левом боку вызывает боль в правом нижнем квадранте. Классическая клиническая картина может отсутствовать при атипичном течении ОА.
• Рекомендовано проведение ректального пальцевого исследования при подозрении на острый аппендицит.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: в случаях тазового расположения червеобразного отростка или наличия инфильтрата, это исследование позволяет выявить болезненность передней стенки прямой кишки.
Лабораторная диагностика
• Рекомендовано выполнить общий анализ крови — лейкоцитоз, увеличение числа полиморфноядерных нейтрофилов (>75%), увеличение СОЭ имеют диагностическое значение при соотвествии с клинической картиной [66].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1а)
• Рекомендовано выполнить общий анализ мочи для исключения патологии со стороны мочевыделительной системы.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендовано выполнить бактериологическое исследование экссудата из брюшной полости с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• После хирургического вмешательства рекомендовано выполнить гистологическое исследование препарата червеобразного отростка для подтверждения и детализации интраоперационного диагноза [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2b)
Инструментальная диагностика
• Рекомендовано решение о необходимости проведения визуализации брюшной полости принимать на основе предварительной оценки вероятности ОА, проведенной по шкалам, представленным в Приложение Г2 [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
• Однозначно рекомендована визуализация брюшной полости только у пациентов с низкой вероятности ОА при отсутсвии клинических улучшений после госпитализации в стационар, в случае средней или высокой вероятности ОА рекомендовано решение о проведение визуализации брюшной полости принимать индивидуально, с учетом особенностей клинического случая [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
• При выборе метода визуализации брюшной полости рекомендовано соблюдать баланс соотношения «риск-польза» — учитывать возраст пациента и потенциальное облучение.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: главный недостаток КТ — облучение пациента, поэтому необходимо соблюдать баланс соотношения «риск-польза», особенно у пациентов молодого возраста и женщин детородного возраста. При этом доказано, что рутинное использование компьютерной томографии уменьшает число ненужных аппендоктомий [35], и увеличивает выявляемость заболеваний органов брюшной полости.
• В качестве метода визуализации брюшной полости рекомендована компьютерная томография [67].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1с)
• Беременным пациенткам проведение КТ брюшной полости не рекомендовано, рекомендовано проведение ульразвукового исследования брюшной полости, в случае недостаточной информавности УЗИ — МРТ брюшной полости [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
Комментарии: В рамках верификации ОА применение МРТ (как и УЗИ) вместо КТ возможно. Тем не менее, оба метода неправильно классифицируют до половины случаев перфоративного аппендицита как простой аппендицит [62].
• При неясной клинической картине и подозрении на ретроперитониальное, ретроцекальное и атипичное расположение воспаленного червеобразного отростка, а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза рекомендовано выполнение диагностической видеолапароскопии.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Определение показаний к аппендэктомии во время лапароскопии. При выявлении ЧО вопросы могут возникнуть при дифференцировки деструктивных и не деструктивных форм ОА, а соответственно, и показаний к удалению ЧО. Макроскопическими признаками деструктивных форм ОА является: утолщение диаметра ЧО и его ригидность, гипремия или багровый цвет отростка, наложения фибрина, перфорация ЧО. Если отмечается только лишь инъекция сосудов серозы ЧО при отсутствии других признаков деструктивного воспаления, то ключевым методом определения ригидности ЧО отростка является его пальпация браншами инструмента и вывешивание на инструменте. Если ЧО не свисает на инструменте «симптом карандаша +», то необходимо расценивать это как флегмонозный аппендицит и выполнять аппендэктомию, если же имеется свободное свисание на инструменте «симптом карандаша- », то необходимо отказаться от аппендэктомии и выполнить дальнейшую ревизию органов брюшной полости, малого таза, лимфоузлов брыжейки тонкой кишки.
При выявлении деструктивного аппендицита предпочтительнее трансформировать диагностическую лапароскопию в лапароскопическую аппендэктомию.
Противопоказания:
1.Перитонит с выраженным парезом ЖКТ (наличие компартмент-синдрома с повышением внутрибрюшного давления более 12 мм рт. ст.).
2.Противопоказания к карбоксиперитонеуму.
Иная диагностика
• Рекомендована консультация врача-акушер-гинеколога в целях дифференциальной диагностики при подозрении на нарушенную внематочную беременность, апоплексию яичника, альгодисменоррею.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендована консультация врача-уролога в целях дифференциальной диагностики при подозрении на обструкцию или инфекции мочевыводящих путей.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Лечение
Цели лечения:
• устранение источника воспаления (червеобразного отростка)
• профилактика и лечение осложнений.
Показания для экстренной госпитализации:
• установленный диагноз;
• обоснованное предположение о наличии ОА.
Показания для плановой госпитализации:
• состояние после успешной консервативной терапии аппендикулярного инфильтрата (через 6 недель после рассасывания инфильтрата)
Консервативное лечение
• Рекомендовано при диагностировании аппендикулярного инфильтрата (без признаков абседирования) до операции, выполнить консервативное лечение антибиотками.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4 )
• Рекомендовано при диагностировании аппендикулярного инфильтрата (без признаков абседирования) начинать антибактериальную терапию с внутривенного введения лекарственных препаратов с последующим переводом на пероральное [67].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2с)
Хирургическое лечение
• При инфекционном шоке рекомендовано выполнение предоперационной коррекции в отделении реанимации.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендована проведение предоперационной антибиотикопрофилактики всем пациентам вне зависимости от типа ОА для снижения риска возникновения гнойно-инфекционных осложнений [2].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1а)
Комментарии: За 30 мин до разреза вводится цефазолин в дозе 1,0 в/в болюсно. Если длительность операции составляет свыше 3 часов препарат вводится повторно.
• Рекомендована проведение предоперационной профилактики тромбообразования пациентам с высоким риском тромботических осложнений: возраст старше 50 лет, избыточная масса тела, сопутствующая онкопатология, кардиоваскулярные заболевания, в том числе инфаркт миокарда, варикозное расширение вен, послеродовый период, травматические повреждения; прием гормональных контрацептивов, эритремия, системная красная волчанка, генетические патологии (дефицит антитромбина III, протеинов С и S и т.д.).
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
- Аппендикулярный инфильтрат, выявленный до операции (показано консервативное лечение).
- Плотный неразделимый инфильтрат, выявленный интраоперационно (показано консервативное лечение).
- Периаппендикулярный абсцесс, выявленный до операции без признаков прорыва в брюшную полость (показано перкутанное дренирование полости абсцесса, при отсутствии технической возможности – вскрытие абсцесса внебрюшинным доступом).
- Периаппендикулярный абсцесс, выявленный интраоперпационно при наличии плотного неразделимого аппендикулярного инфильтрата.
- Инфекционный шок.
• В качестве метода первого выбора АЭ рекомендована лапараскопическая аппендэктомия (ЛАЭ), т.к. ЛАЭ в сравнении с открытой АЭ дает лучшие косметические результаты, уменьшает срок госпитализации пациента, уменьшает количество осложнений, включая внутрибрюшные абсцессы и кишечную непроходимость [67].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1а)
Комментарии: Лапароскопия более безопасна по сравнению с открытой АЭ, особенно при лечении пациентов с ожирением, пожилых пациентов и пациентов с сопутствующими заболеваниями.
• ЛАЭ не рекомендована как метод первого выбора при хирургическом лечении беременных пациенток [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2а)
• При выявлении катарального аппендицита рекомендовано выполнить ревизию органов брюшной полости (80— 100 см подвздошной кишки, корень брыжейки) и органов малого таза для выявления исключения другого первичного воспалительного процесса.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Следует помнить, что удаление ЧО, имеющего лишь вторичные незначительные изменения на серозной оболочке, и даже неизмененного отростка может повлечь за собой возникновение дополнительных осложнений. Кроме того, послеоперационные расстройства или осложнения, обусловленные «попутной» аппендэктомией, способны серьезно затруднить поиски реальной причины болевого синдрома, приведшего пациента на операционный стол. В случаях, когда операционная находка («катаральный» аппендицит) не соответствует клинической картине и данным интраоперационной ревизии, поиски реальной причины ургентного приступа должны быть продолжены в раннем послеоперационном периоде.
• При выявлении периаппендикулярного абсцесса на дооперационном этапе без признаков перитонита рекомендовано выполнить перкутанное вмешательство (пункцию или дренирование) под ультразвуковым или КТ-наведением.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Если размер абсцесса не превышает 5,0 смили если при нельзя определить безопасную трассу, т.е на пути прохождения пункционной иглы находится стенка кишки, то целесообразнее выполнять пункционную санацию гнойной полости. При размерах полости абсцесса превышающих 5,0 см в диаметре целесообразно дренирование абсцесса либо одномоментно на стилет-катетере либо по Сельдингеру. При размерах полости 10,0 см и более, либо при наличии затеков необходимо установка второго либо дренажа для содания дренажно-промывной системыдля обеспечения полноценной санации. В послеоперационном периоде необходимы регулярныые санации (2-3 раза в сутки), УЗИ-контроль дренированной зоны.
При отсутствии ультразвуковой и КТ-навигации для перкутанного дренирования нобходимо вскрывать и дренировать периаппендикулярный абсцесс внебрюшинно (доступом по Пирогову). В случаях неполного удаления ЧО, флегмоны купола слепой кишки и высоком риске несостоятельности швов купола слепой кишки целесообразна дополнительная экстраперитонизация купола слепой кишки, для отграничения зоны возможной несостоятельности швов от свободной брюшной полости.
• Рекомендовано при перфорации ЧО дополнить аппендэктомию дренированием брюшной полости и антибиотикотерапией в послеоперационном периоде [67].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2b)
Комментарии: Как правило, выявляется при гангренозном аппендиците. Может выявляться во всех отделах ЧО (верхушка, тело, основание). Перфорации ЧО сопровождается попаданием высококонтаминированного содержимого просвета ЧО и ЖКТ в брюшную полость и вызвать развитие перитонита.
• Рекомендовано при выявлении светлого прозрачного выпота в брюшной полости при неосложненных формах ОА выполнить эвакуацию и посев. Дренирование и назначение антибиотикотерапии в данном случае не требуется [68].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2b)
• При местном гнойном перитоните (до двух анатомических областей) рекомендуется выполнить эвакуацию экссудата и дренирование брюшной полости (посев выпота) [68].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2b)
• Рутинное промывание брюшной полости физиологическим раствором или антисептиками не рекомендуется из-за повышения риска развития внутрибрюшных абсцессов [68].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2с)
• Не рекомендуется конверсия во время ЛАЭ при выявление гнойного выпота, занимающего более двух анатомических областей [68].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2с)
• При распространенном и диффузном перитоните, осложненном выраженным парезом ЖКТ, компартмент-синтромом, тяжелым сепсисом или септическим шоком, рекомендуется выполнение широкого лапаротомного доступа и соответствующей программы послеоперационного ведения в отделении реанимации и интенсивной терапии [68].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2b)
• При неосложненном ОА проведение послеоперационной антибактериальной терапии не рекомендовано [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2b)
• Всем пациентам с осложненном ОА рекомендовано проведение послеоперационной антибактериальной терапии [67].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2b)
Реабилитация
• Рекомендовано в течении месяца после завершения лечения повышенное потребление овощей и фруктов и исключение из потребления стимуляторов повышенной секреции желудка и поджелудочной железы (экстрактивные вещества, продукты, богатые эфирными маслами), тугоплавких жиров, жареных блюд, продуктов, богатых холестерином, пуринами.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендовано ограничение физической активности в течении 3 недель после завершения хирургического лечения.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Профилактика
• Рекомендовано всем пациентам после разрешения аппендикулярного инфильтрата с целью онкологической настороженности выполнить колоноскопию.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендован осмотр врачом-хирургом через 6 месяцев после разрешения аппендикулярного инфильтрата.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
• Рекомендовано выполнить интервальную аппендэктомию при рецидиве ОА, либо при наличии у пациента жалоб, свидетельсвующих о снижении качества жизни.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: интервальная аппендэктомия может выполняться лапароскопическим способом.
Дополнительная информация, влияющая на течение и исход заболевания
Особенности тактики при остром аппендиците у беременных
• Рекомендовано при клинической картине катарального и флегмонозного аппендицита в родах скорейшее родоразрешение с дальнейшей аппендэктомией [1].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1с)
• При клинической картине гангренозного и перфоративного аппендицита в родах рекомендовано угнетение родовой деятельности, срочная аппендэктомия и дальнейшая стимуляция родов [1]
Уровень убедительности рекомендации А (уровень достоверности доказательств 1с)
• При клинической картине острого аппендицита у пациентки с планирующимся оперативным родоразрешением рекомендовано одномоментное выполнение аппендэктомии и кесарева сечения [1]
Уровень убедительности рекомендации А (уровень достоверности доказательств 1с)
Критерии оценки качества медицинской помощи
| № п/п | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1. | Выполнен осмотр врачом-хирургом не позднее 1 часа от момента поступления в стационар | 4 | D |
| 2. | Выполнен общий (клинический) анализ крови развернутый не позднее 1 часа от момента поступления в стационар | 4 | D |
| 3. | Проведена профилактика инфекционных осложнений антибактериальными лекарственными препаратами действия за 30 мин до хирургического вмешательства (при отсутствии медицинских противопоказаний) | 4 | D |
| 4. | Выполнено хирургическое вмешательство не позднее 2 часов от момента установления диагноза | 1 | А |
| 5. | Выполнено морфологическое (гистологическое) исследование препарата червеобразного отростка | 4 | D |
| 6. | Выполнено бактериологическое исследование экссудата из брюшной полости с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам | 4 | D |
| 7. | Отсутствие повторных хирургических вмешательств | 4 | D |
| 8. | Отсутствие гнойно-септических осложнений | 4 | D |
| 9. | Отсутствие тромбоэмболических осложнений | 4 | D |
Информация
Источники и литература
- Клинические рекомендации Российского общества хирургов
- 1. Клиническая хирургия: национальное руководство: в 3 т. / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-Медиа, 2009. – Т.II – С. 103 – 141 2. Pearl J., Price R., Richardson W., Fanelli R. (2011) Society of American Gastrointestinal Endoscopic Surgeons (SAGES) Guidelines for diagnosis, treatment, and use of laparoscopy for surgical problems during pregnancy. Surg Endosc 25: 3479–3492 3. Eyvazzadeh A. D., Levine D. (2006) Imaging of pelvic pain in the first trimester of pregnancy. Radiologic clinics of North America 44: 863-877 4. Kennedy A. (2000) Assessment of acute abdominal pain in the pregnant patient. Seminars in ultrasound, CT, and MR 21: 64-77 5. Toppenberg K. S., Hill D. A., Miller D. P. (1999) Safety of radiographic imaging during pregnancy. Am Fam Physician 59: 1813-1820 6. Moore C., Promes S. B. (2004) Ultrasound in pregnancy. Emergency medicine clinics of North America 22: 697-722 7. Lim H. K., Bae S. H., Seo G. S. (1992) Diagnosis of acute appendicitis in pregnant women: value of sonography. Ajr 159: 539-542 8. Timins J. K. (2001) Radiation during pregnancy. N J Med 98: 29-33 9. Karam P. A. (2000) Determining and reporting fetal radiation exposure from diagnostic radiation. Health physics 79: 85-90 10. Doll R., Wakeford R. (1997) Risk of childhood cancer from fetal irradiation. The British journal of radiology 70: 130-139 11. Osei E. K., Faulkner K. (1999) Fetal doses from radiological examinations. The British journal of radiology 72: 773-780 12. Lowe S. A. (2004) Diagnostic radiography in pregnancy: risks and reality. The Australian & New Zealand journal of obstetrics & gynaecology 44: 191-196 13. Menias C. O., Elsayes K. M., Peterson C. M., Huete A., Gratz B. I., Bhalla S. (2007) CT of pregnancy-related complications. Emerg Radiol 14. Hurwitz L. M., Yoshizumi T., Reiman R. E., Goodman P. C., Paulson E. K., Frush D. P., Toncheva G., Nguyen G., Barnes L. (2006) Radiation dose to the fetus from body MDCT during early gestation. AJR Am J Roentgenol 186: 871-876 15. Forsted D. H., Kalbhen C. L. (2002) CT of pregnant women for urinary tract calculi, pulmonary thromboembolism, and acute appendicitis. AJR 178: 1285 16. De Wilde J. P., Rivers A. W., Price D. L. (2005) A review of the current use of magnetic resonance imaging in pregnancy and safety implications for the fetus. Progress in biophysics and molecular biology 87: 335-353 17. Nagayama M., Watanabe Y., Okumura A., Amoh Y., Nakashita S., Dodo Y. (2002) Fast MR imaging in obstetrics. Radiographics 22: 563-580 18. Leyendecker J. R., Gorengaut V., Brown J. J. (2004) MR imaging of maternal diseases of the abdomen and pelvis during pregnancy and the immediate postpartum period. Radiographics 24: 1301-1316 19. Visser B. C., Glasgow R. E., Mulvihill K. K., Mulvihill S. J. (2001) Safety and timing of nonobstetric abdominal surgery in pregnancy. Dig Surg 18: 409-417 20. McGory M. L., Zingmond D. S., Tillou A., Hiatt J. R., Ko C. Y., Cryer H. M. (2007) Negative appendectomy in pregnant women is associated with a substantial risk of fetal loss. J Am Coll Surg 205: 534¬40 21. Yilmaz H. G., Akgun Y., Bac B. (2007) Acute appendicitis in pregnancy – risk factors associated with principal outcomes: a case control study. Int J Surg 5:192¬7 22. Sharp H. T. (2002) The acute abdomen during pregnancy. Clin Obstet Gynecol 45: 405-413 23. Curet M. J., Allen D., Josloff R. K., Pitcher D. E., Curet L. B., Miscall B. G., Zucker K. A. (1996) Laparoscopy during pregnancy. Arch Surg 131: 546-550 24. Reedy M. B., Kallen B., Kuehl T. J. (1997) Laparoscopy during pregnancy. A survey of laparoendoscopic surgeons. J Reprod Med 42: 33-38 25. Andreoli M., Servakov M., Meyers P., Mann W. J., Jr. (1999) Laparoscopic surgery during pregnancy. The Journal of the American Association of Gynecologic Laparoscopists 6: 229-233 26. Shay D. C., Bhavani-Shankar K., Datta S. (2001) Laparoscopic surgery during pregnancy. Anesthesiology clinics of North America 19: 57-67 27. Oelsner G., Stockheim D., Soriano D., Goldenberg M., Seidman D. S., Cohen S. B., Admon D., Novikov I., Maschiach S., Carp H. J., Anderman S., Ben-Ami M., Ben-Arie A., Hagay Z., Bustan M., Shalev E., Carp H., Gemer O., Golan A., Holzinger M., Beyth Y., Horowitz A., Hamani Y., Keis M., Lavie O., Luxman D., Oelsner G., Stockheim D., Rojansky N., Taichner G., Yafe C., Zohar S., Bilanca B. (2003) Pregnancy outcome after laparoscopy or laparotomy in pregnancy. The Journal of the American Association of Gynecologic Laparoscopists 10: 200-204 28. Cox T. C., Huntington C. R., Blair L. J., Prasad T., Lincourt A. E., Augenstein V. A., Heniford B. T. (2015) Laparoscopic appendectomy and cholecystectomy versus open: a study in 1999 pregnant patients. Surg Endosc. 30: 593-602 29. Reedy M. B., Källén B., Kuehl T. J. (1997) Laparoscopy during pregnancy: a study of five fetal outcome parameters with use of the Swedish Health Registry Am J Obstet Gynecol. 177 (3): 673-9 30. Geisler J. P., Rose S. L., Mernitz C. S., Warner J. L., Hiett A. K. (1998) Non-gynecologic laparoscopy in second and third trimester pregnancy: obstetric implications. Jsls 2: 235-238 31. Affleck D. G., Handrahan D. L., Egger M. J., Price R. R. (1999) The laparoscopic management of appendicitis and cholelithiasis during pregnancy. Am J Surg 178: 523-529 32. Stepp K., Falcone T. (2004) Laparoscopy in the second trimester of pregnancy. Obstetrics and gynecology clinics of North America 31: 485-496 33. Schreiber J. H. (1990) Laparoscopic appendectomy in pregnancy. Surg Endosc 4: 100-102 34. Schwartzberg B. S., Conyers J. A., Moore J. A. (1997) First trimester of pregnancy laparoscopic procedures. Surg Endosc 11: 1216-1217 35. Thomas S.J., Brisson P. (1998) Laparoscopic appendectomy and cholecystectomy during pregnancy: six case reports. Jsls 2: 41-46 36. De Perrot M., Jenny A., Morales M., Kohlik M., Morel P. (2000) Laparoscopic appendectomy during pregnancy. Surg Laparosc Endosc Percutan Tech 10: 368-371 37. Lemieux P., Rheaume P., Levesque I., Bujold E., Brochu G. (2009) Laparoscopic appendectomy in pregnant patients: a review of 45 cases. Surg Endosc 23: 1701-1705 38. Sadot E., Telem D. A., Arora M., Butala P., Nguyen S. Q., Divino C. M. (2010) Laparoscopy: a safe approach to appendicitis during pregnancy. Surg Endosc 24: 383-389 39. Barnes S. L., Shane M. D., Schoemann M. B., Bernard A. C., Boulanger B. R. (2004) Laparoscopic appendectomy after 30 weeks pregnancy: report of two cases and description of technique. Am Surg 70: 733-736 40. Cheng H.T., Wang Y.C., Lo H.C., Su L.T., Soh K.S., Tzeng C.W., Wu S.C., Sung F.C., Hsieh C.H. (2015) Laparoscopic appendectomy versus open appendectomy in pregnancy: a population-based analysis of maternal outcome Surg Endosc. 29 (6): 1394-9 41. Laustsen J.F., Bjerring O.S., Johannessen Ø., Qvist N. (2016) Laparoscopic appendectomy during pregnancy is safe for both the mother and the fetus. Dan Med J. 63(8) http://www.danmedj.dk/portal/pls/portal/!PORTAL.wwpob_page.show?_docname=11223421.PDF 42. Yoo K. C., Park J. H., Pak K. H., Kim K. Y., Lee B. H., Kim B. C., Kim J. W. (2016) Could laparoscopic appendectomy in pregnant women affect obstetric outcomes? A multicenter study. Int J Colorectal Dis 31: 1475-81 43. Neudecker J., Sauerland S., Neugebauer E., Bergamaschi R., Bonjer H.J., Cuschieri A., Fuchs K.-H., Jacobi Ch., Jansen F.W., Koivusalo A.-M., Lacy A., McMahon M.J., Millat B., Achwenk W. (2001) The European Association for Endoscopic Surgery (EAES) clinilal practice guidline on the pneumoperitoneum for laparoscopic surgery. Surg Endosc 16: 1121-1143 44. Walsh C.A., Tang T., Walsh S.R. (2008) Laparoscopic versus open appendicectomy in pregnancy: a systematic review Int J Surg. 6(4): 339-44 45. Wilasrusmee C., Sukrat B., McEvoy M., Attia J., Thakkinstian A. (2012) Systematic review and meta-analysis of safety of laparoscopic versus open appendicectomy for suspected appendicitis in pregnancy. Br. J. Surg. 99: 1470–8 46. Walker H .G., Samaraee A., Mills S. J., Kalbassi M. R. (2014) Laparoscopic appendicectomy in pregnancy: a systematic review of the published evidence. Int J Surg 12: 1235 47. Winter N. N., Guest G., Bozin M., Thomson B. N., Mann G. B., Tan S. B., Clark D. A., Daruwalla J., Muralidharan V., Najan N., Pitcher M. E., Vilhelm K., Cox M. R., Lane S. E., Watters D. A. (2016) Laparoscopic or open appendicectomy for suspected appendicitis in pregnancy and evaluation of foetal outcome in Australia. ANZ J Surg http://onlinelibrary.wiley.com/doi/10.1111/ans.13750/abstract;jsessionid 48. Elkayam U. G. N. (1982) Cardiovascular physiology of pregnancy, New York 49. Clark S. L., Cotton D. B., Pivarnik J.M., Lee W., Hankins G. D., Benedetti T. J., Phelan J. P. (1991) Position change and central hemodynamic profile during normal third-trimester pregnancy and post partum. Am J Obstet Gynecol 164: 883-887 50. Gordon M. C. (2002) Maternal Physiology in Pregnancy. In: Gabbe SG, J.R. Niebyl, J.L. Simpson (ed) Obstetrics: Normal and Problem Pregnancies, Churchill Livingstone, Philadelphia, pp 63-91 51. Rollins M. D., Chan K. J., Price R. R. (2003) Laparoscopy for appendicitis and cholelithiasis during pregnancy: a new standard of care. Surg Endosc 52. Lemaire B. M., van Erp W. F. (1997) Laparoscopic surgery during pregnancy. Surg Endosc 11: 15-18 53. Soriano D., Yefet Y., Seidman D. S., Goldenberg M., Mashiach S., Oelsner G. (1999) Laparoscopy versus laparotomy in the management of adnexal masses during pregnancy. Fertil Steril 71: 955-960 54. Wang C. J., Yen C. F., Lee C. L., Soong Y. K. (2002) Minilaparoscopic cystectomy and appendectomy in late second trimester. Jsls 6: 373-375 55. Hume R. F., Killiam A. P. (1990) Maternal Physiology. In: Scott JR, J. KiSaia, D.B. Hammon (ed) Obstetrics and Gynecology, JB Lippincott, Philadelphia, pp 93-100 56. Malangoni M. A. (2003) Gastrointestinal surgery and pregnancy. Gastroenterol Clin North Am 32: 181-200 57. Fatum M., Rojansky N. (2001) Laparoscopic surgery during pregnancy. Obstet Gynecol Surg 56: 50-59 58. Soper N. J., Hunter J. G., Petrie R. H. (1992) Laparoscopic cholecystectomy during pregnancy. Surg Endosc 6: 115-117 59. Comitalo J. B., Lynch D. (1994) Laparoscopic cholecystectomy in the pregnant patient. Surg Laparosc Endosc 4: 268-271 60. Katz V. L., Farmer R. M. (1999) Controversies in tocolytic therapy. Clinical obstetrics and gynecology 42: 802-819 61. Romero R., Sibai B. M., Sanchez-Ramos L., Valenzuela G. J., Veille J. C., Tabor B. , Perry K. G., Varner M., Goodwin T. M., Lane R., Smith J., Shangold G., Creasy G. W. (2000) An oxytocin receptor antagonist (atosiban) in the treatment of preterm labor: a randomized, double-blind, placebo-controlled trial with tocolytic rescue. American journal of obstetrics and gynecology 182: 1173-1183 62. Berkman N. D., Thorp J. M., Lohr K. N., Carey T. S., Hartmann K. E., Gavin N. I., Hasselblad V., Idicula A. E. (2003) Tocolytic treatment for the management of preterm labor: a review of the evidence. American journal of obstetrics and gynecology 188: 1648-1659 63. Tan T. C., Devendra K., Tan L. K., Tan H. K. (2006) Tocolytic treatment for the management of preterm labour: a systematic review. Singapore medical journal 47: 361-366 64. Кириенко А.И., Сон Д.А., Лебедев И.С., Оленева М.А., Шуляк Г.Д., Селиверстов Е.И., Балашов А.В. (2016) Лапароскопическое лечение распространенного аппендикулярного перитонита у беременной. Анналы хирургии 21(4): 265-268. 65. Group O.L.o.E.W. «The Oxford 2011 Levels of Evidence» // Oxford Centre for Evidence-Based Medicine. 2011. 66. Evidence based clinical practice guidelines on the diagnosis and treatment of acute appendicitis.- Philippine College of Surgeons Committee on Surgical Infections.- 2002.-53 p. 67. Salomone Di Saverio and other. WSES Jerusalem guidelines for diagnosis and treatment of acute appendicitis. 2016 URL:https://wjes.biomedcentral.com/articles/10.1186/s13017-016-0090-5 68. Itskowitz MS, Jones SM. Appendicitis. Emerg Med. 2004;36:10-15
Информация
Ключевые слова
• Острый аппендицит
• Аппендэктомия
• Лапароскопическая аппендэктомия.Список сокращений
ЖКТ – желудочно-кишечный тракт
КТ – компьютерная томография
ЛАЭ – лапароскопическая аппендэктомия
МРТ – магниторезонансная томография
РОХ — российское общество хирургов
ОА – острый аппендицит
ОАЭ – открытая аппендэктомия
УЗИ – ультразвуковое исследование
ЧО – червеобразный отросток- Гуляев А.А. – д.м.н., профессор, член РОХ
- Ермолов А.С. – д.м.н., профессор, член-корр. РАН, член РОХ
- Затевахин И.И. – д.м.н., профессор, академик РАН, член РОХ
- Ивахов Г.Б. – к.м.н., доцент, член РОХ
- Кириенко А.И. – д.м.н., профессор, академик РАН, член РОХ
- Луцевич О.Э. – д.м.н., профессор, член РОХ
- Лядов К.В. – д.м.н., профессор, член-корр. РАН, член РОХ
- Мосин С.В. – к.м.н., доцент, член РОХ
- Прудков М.И. – д.м.н., профессор, член РОХ
- Сажин А.В. – д.м.н., профессор РАН, член РОХ
- Совцов С.А. — д.м.н., профессор, член РОХ
- Сон Д.А. – к.м.н., доцент, член РОХ
- Тягунов А.Е. – д.м.н., профессор, член РОХ
- Федоров А.В. – д.м.н., профессор, член РОХ
- Шулутко А.М. – д.м.н., профессор, член РОХ
Приложение А2. Методология разработки клинических рекомендаций
- Врачи-хирурги;
- Врачи-анестезиологи-реаниматологи;
- Врачи-акушеры-гинекологи.
Таблица П1 — Уровни достоверности доказательств
Уровень Исследование методов лечения Исследование методов диагностики 1а Систематический обзор гомогенных рандомизированных клинических исследований (РКИ) Систематический обзор гомогенных диагностических исследований 1 уровня 1b Отдельное РКИ (с узким доверительным индексом) Валидизирующее когортное исследование с качественным «золотым» стандартом 1с Исследование «Все или ничего» Специфичность или чувствительность столь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз 2а Систематический обзор (гомогенных) когортных исследований Систематический обзор гомогенных диагностических исследований >2 уровня 2b Отдельное когортное исследование (включая РКИ низкого качества; т.е. с Разведочное когортное исследование с качественным «золотым» стандартом 2с Исследование «исходов»; экологические исследования нет 3а Систематический обзор гомогенных исследований «случай-контроль» Систематический обзор гомогенных исследований уровня 3B и выше 3b Отдельное исследование «случай-контроль» Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых 4 Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) Исследование случай-контроль или исследование с некачественным или зависимым «золотым» стандартом 5 Мнение экспертов без тщательной критической оценки, лабораторные
исследования на животных или разработка «первых принципов»Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторные исследования на животных или разработка «первых принципов» Примечание: РКИ – рандомизированные клинические исследования
Таблица П2 — Уровень убедительности рекомендации
A Подтверждены систематическим обзором и (или) как минимум двумя РКИ высокого качества. Уровень доказательства 1a, 1b. B Подтверждены групповыми исследованиями или исследованиями типа случай-контроль хорошего качества Уровень доказательства 2a, 2b. C Подтверждены исследованиями серий случаев, групповыми исследованиями низкого качества и (или) изучением «исходов». Уровень доказательства 2c, 3. D Мнение эксперта, согласованное решение комитета Уровень доказательства 4. Приложение А3. Связанные документы
• Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «хирургия».
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Острый аппендицит — это острое заболевание, при котором несвоевременное оказание медицинской помощи может привести к развитию тяжелых осложнений и даже летальному исходу.
Пациент должен знать, что при появлении острой боли в животе нельзя заниматься самолечением, а необходимо срочно обратиться за медицинской помощью в медицинскую организацию или вызвать скорую помощь.Приложение Г.
Приложение Г1. Дифференциальная диагностика ОА
Нозологии Характерные синдромы/симптомы Дифференцирующий тест Острый аппендицит Боль обычно начинается в эпигастрии или параумбиликальной области с последующим перемещением в правую подвздошную область. КТ – увеличенный червеобразный отросток с утолщенной, уплотненной и слоистой стенкой Прободная язва желудка или ДПК «Кинжальная» боль в эпигастрии, которая возникает внезапно. Выраженное напряжение мышц передней брюшной стенки. Обзорная рентгенография брюшной полости – свободный газ под диафрагмой. Эндоскопическое исследование –ЭФГДС – язва «без дна» Острый панкреатит Боль в эпигастрии или параумбиликальной области с радиацией в спину. Экхимозы в периумбиликальной области или боковых областях свидетельствуют о тяжелом панкреатите Утроенное или больше повышение амилазы. КТ – признаки воспаления поджелудочной железы Дивертикул Меккеля Обычно асимптомное течение. Только 20% имеют клинику дивертикулита, из них 50% в возрасте младше 10 лет. Клинические проявления дивертикулита такие же как при аппендиците. Специфические тесты отсутствуют Нарушенная внематочная беременность Женщина в детородном возрасте, задержка менструального периода, боль в нижних отделах живота, кровянистые выделения из влагалища. Болезненность при движениях за шейку матки при вагинальном осмотре. Положительный тест на беременность. УЗИ – образование в маточной трубе. Пункция заднего свода – наличие крови в брюшной полости Апоплексия яичника Возникает в середине менструального цикла. Болезненность имеет диффузный, а не локализованный характер. Специфические тесты отсутствуют Воспаление органов малого таза Женщины в возрасте от 20 до 40 лет, двухсторонняя болезненность в нижних квадрантах живота, обычно в течение 5 дней после последнего менструального периода. Гнойные выделение из внутреннего зева. Мазок из цервикального канала — признаки гнойного воспаления, хламидиоза. Перекрут кисты яичника Женщина с болью в правом нижнем квадранте, иногда в сочетании с пальпируемым образованием в этой же области. УЗИ – киста яичника с признаками снижения кровообращения. Почечная колика Боли с иррадиацией в поясницу, в медиальную поверхность бедра, половые органы, сопровождается гематурией. Лихорадка не характерна. Гематурия в общем анализе мочи. Лейкоцитоз не характерен. Рентгенография или КТ — кальциевые конкременты. Пиелография или КТ подтверждают диагноз. УЗИ почек – расширение чашечно- лоханочной системы Мочевые инфекции Боли внизу живота сопровождаются дизурией, часто повышение температуры. Лейкоцитурия и (или) бактериурия в общем анализе мочи Острый мезаденит Обычно у детей с респираторными инфекциями в анамнезе. Боли в животе без четкой локализации, болезненность не локализована в правом нижнем квадранте. Мышечная защита умеренная, регидности нет. Может сопровождаться генерализованной лимфаденопатией. Специфических тестов нет. Кишечные инфекции Профузная водянистая диарея, тошнота, рвота. Боль без четкой локализации предшествует диарее. Специфические тесты отсутствуют, за исключением случаев обнаружения сальмонеллеза в исследовании кала или крови. Приложение Г2. Сопоставление шкал оценки вероятности ОА
Аппендицит — симптомы и лечение
Что такое аппендицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Свечкарь И. Ю., хирурга со стажем в 16 лет.
Над статьей доктора Свечкарь И. Ю. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Острый аппендицит (Appendicitis) — это быстро развивающееся воспаление червеобразного отростка слепой кишки (аппендикса).
В хирургии нет более известного заболевания, чем острый аппендицит, но эта «известность» не делает его простым в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелёгкая, вариативная и основана прежде всего на опыте и интуиции врача.
С какой стороны находится аппендикс
Червеобразный отросток, или аппендикс (лат. appendix), представляет собой трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см, которая отходит от стенки слепой кишки и слепо заканчивается. Аппендикс расположен внизу живота, в правой части.
Стенка аппендикса состоит из тех же четырёх слоёв, что и другие отделы кишечника, и толщина её примерно такая же. Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует [1] .
Роль аппендикса в организме
Менее столетия назад в научных кругах аппендикс считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой, так как воспаление аппендикса может произойти с любым человеком в любой момент. Развитие болезни возможно даже на фоне полного здоровья, что может разрушить все планы человека.
Возникает логичный и оправданный вопрос: если этот отросток не нужен, не лучше ли его удалять всем заранее в определённом возрасте, например в детстве. Нет, не лучше. Опыт профилактической плановой аппендэктомии (удаления аппендикса) военнослужащим нацистской Германии в 30-х годах XX века показал, что после этой операции люди чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом.
Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей [2] . С учётом его расположения на границе тонкого и толстого кишечника, вероятнее всего, он является органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение.
Эпидемиология
Заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, но в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в два раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет [1] .
Причины аппендицита
Одной явной и безусловной причины развития острого аппендицита нет. Определённую роль может играть алиментарный фактор, то есть характер питания. Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше [9] . Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации.
Существует мнение, что частое употребление жареных подсолнечных семечек может вызвать аппендицит, однако нет данных, которые могут это подтвердить.
В редких случаях причиной аппендицита могут стать инородные тела в аппендиксе, например случайно проглоченная зубная пломба, семена фруктов и овощей или непереваренные остатки растительной пищи. 95% веществ, которые не перевариваются желудочно-кишечным трактом, без проблем проходят через пищеварительную систему. Однако более тяжёлые вещества из нижней части слепой кишки могут легко попасть в просвет аппендикса. Перистальтическая активность аппендикса не может вывести содержимое обратно в слепую кишку, поэтому накопление инородных тел может привести к закупорке просвета и, следовательно, к воспалению [10] .
В детском возрасте причиной заболевания может стать наличие гельминтов в толстой кишке с проникновением их в аппендикс и нарушением эвакуации из последнего. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аппендицита
Характерные признаки аппендицита:
1. Боль. Самый главный, частый и важный симптом острого аппендицита. Чаще всего возникает в ночное время или ранним утром. В первые часы заболевания локализуется в эпигастральной области, то есть в верхней центральной части живота, под грудиной. Также могут быть нечётко выраженные боли по всему животу.
Сначала болезненные ощущения редко бывают интенсивными, могут носить спастический характер, на некоторое время стихать. Через 2-3 часа развивается так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области (правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком).
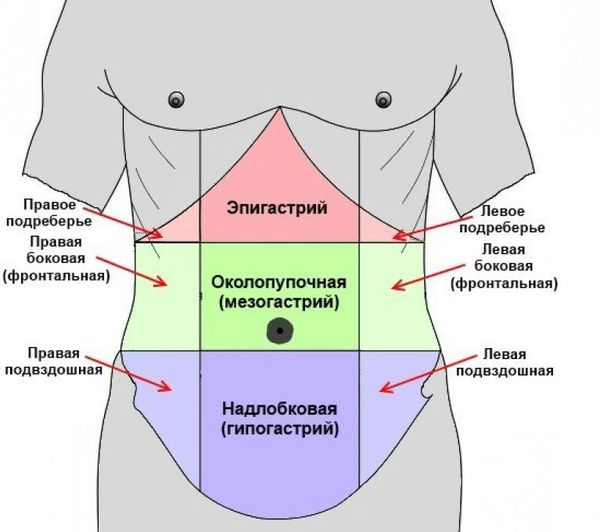
Вышеописанный характер боли возникает при типичном анатомическом расположении аппендикса.
Атипичные формы и симптомы
Возможны и другие варианты расположения аппендикса: под печенью, в малом тазу, позади слепой кишки, забрюшинно, а также в редких случаях — в левой нижней части брюшной полости при situs viscerum inversus (зеркальном расположении внутренних органов). В этих случаях боль может отмечаться соответственно в правом подреберье, правой поясничной области, над лобком, в правом бедре, в области заднего прохода или в левой половине живота. Атипичные формы составляют 5-8 % от всех случаев острого аппендицита.
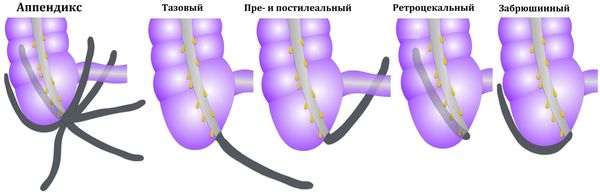
Существует ряд симптомов, которые связаны с болью при аппендиците и названы в честь открывших их врачей:
- симптом Ровзинга — появление или усиление болей в правой подвздошной области, когда врач совершает толчковые движения в зоне нисходящей кишки в левой подвздошной области;
- симптом Ситковского — появление или усиление болей в правой нижней части живота, если пациент лежит на левом боку;
- симптом Воскресенского (симптом «рубашки» или «скольжения») — врач через рубашку кончиками пальцев делает быстрое и лёгкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения;
- симптом Образцова — появление боли в правой подвздошной области, когда пациент поднимает выпрямленную правую ногу;
- симптом Коупа — появление боли в глубине таза справа и над лоном, когда больной в положении лежа на спине сгибает правую ногу в коленном суставе и поворачивает кнаружи.
Когда пациент попадает в больницу, дежурный хирург приёмного покоя обязательно выполняет некоторые из этих манипуляций, чтобы проверить наличие характерных для аппендицита болевых симптомов.
2.Тошнота и рвота. Возникают не всегда, примерно в 2/3 случаев. Обычно вскоре после появления первоначальных болей появляется тошнота, а затем и однократная или двухкратная рвота, которая редко бывает обильной. Рвота носит рефлекторный характер, она является результатом раздражения нервных окончаний брюшины в области развивающегося воспаления. Если не обратиться за помощью, через двое суток от момента начала заболевания рвота может возобновиться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
3. Повышение температуры тела. В первые 12 часов при начальной стадии воспалительного процесса температура тела обычно составляет 37,2-37,5 °C . В 3-7 % случаев в первые часы температура может достигать 38 °C и больше. В дальнейшем после 12 часов и до двух суток температура обычно достигает фебрильных цифр — 38 °C и выше, появляется чувство жара или озноба.
4. Нарушение стула. Нечасто, но может наблюдаться жидкий стул, 1-3 раза. Происходит при тазовом расположении аппендикса и прилежании его к прямой кишке или раздражении нервных окончаний тазовой брюшины.
5. Частое мочеиспускание. Этот симптом аппендицита чаще наблюдается у женщин, что связано или с вышеописанным раздражением тазовой брюшины, или с воздействием воспалённого аппендикса на мочевой пузырь или правый мочеточник при их близком расположении.
6. Общая слабость и недомогание. Связаны с развивающейся интоксикацией организма [2] .
Почему может болеть с другой стороны
При остром аппендиците боль часто возникает и в других частях живота, что связано с распространением воспаления по брюшине. В начальных фазах развития острого аппендицита боль может «отдавать» в область над лобком и в промежность, иногда — в правое бедро. При атипичном забрюшинном расположении аппендикса боль может локализоваться в правой поясничной области. При развитии острого воспалительного процесса боль будет распространяться по всё большему числу областей.
Признаки аппендицита у женщин
Аппендицит у мужчин и женщин протекает практически одинаково.
Острый аппендицит у беременных
При беременности изменяется расположение органов брюшной полости — они оттесняются увеличивающейся маткой в стороны и кверху. Слепая кишка с аппендиксом также оттесняются кверху. Частота острого аппендицита у беременных и небеременных женщин одного возраста одинакова.
Но в случае возникновения острого аппендицита при беременности клиническая картина может быть нехарактерной — боль локализуется тем выше, чем больше срок беременности. Кроме того, многие беременные часто сталкиваются с тянущими неприятными ощущениями внизу живота, в поясничной области, с тошнотой и рвотой. Всё это может привести к тому, что острый аппендицит у них будет выявлен в более поздней фазе заболевания.
Оперативное лечение в первом и втором триместрах при неосложнённых формах — лапароскопическое. В третьем триместре чаще применяются открытые вмешательства, так как большая матка препятствует безопасному проведению лапароскопии. Очень важно не допустить развития перитонита, так как в этом случае повышается вероятность неблагоприятных последствий для матери и плода.
Острый аппендицит у ребёнка
Острый аппендицит чаще встречается у детей в возрасте 6-12 лет. Возможно, это связано с особенностями быстрого роста и физиологической перестройкой детского организма в данный период. Анатомической особенностью детей является то, что большой сальник у них менее развит и выполняет свою защитную функцию хуже, чем у взрослых. Поэтому распространение воспалительного процесса по брюшной полости происходит быстрее.
У детей симптомы острого аппендицита, как правило, ярко выражены и диагноз устанавливается при первом обращении к специалисту.
Патогенез аппендицита
Как развивается аппендицит
Воспаление в аппендиксе почти всегда начинается изнутри — со слизистой. В последующем оно распространяется на наружные слои. Порядок может быть нарушен в случае закупорки (тромбоза) аппендикулярного питающего кровеносного сосуда, в этом случае наступает гангрена (омертвление) всех слоёв органа.
Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определёнными видами бактерий со стороны просвета слепой кишки. В 90 % случаев источником острого воспаления служит анаэробная флора, для развития которой не требуется кислород, в остальных — аэробные микроорганизмы, которые нуждаются в кислороде, в том числе широко известная всем кишечная палочка.
Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) путей инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий низкая, такое возможно только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отёчных явлениях при воспалительных заболеваниях кишечника.
Классификация и стадии развития аппендицита
В нашей стране принята классификация профессора В. С. Савельева. Она отражает стадии течения острого аппендицита, которые следуют одна за другой по ходу прогрессирования воспалительного процесса [3] .
Формы острого типичного аппендицита:
- катаральный аппендицит (простой, поверхностный) — затрагивает только слизистую оболочку аппендикса;
- флегмонозный аппендицит — затрагивает все слои, на серозной оболочке появляется белок фибрин;
- гангренозный аппендицит — омертвение всех слоёв аппендикса;
- перфоративный аппендицит — прорыв стенки аппендикса;
- эмпиема червеобразного отростка — р азновидность флегмонозного воспаления, при котором в результате рубцового процесса или закупорки каловым камнем в просвете отростка образуется замкнутая полость, заполненная гноем.
К атипичным формам острого аппендицита относят варианты его расположения:
- ретроцекальный аппендикс — расположен вдоль задней поверхности стенки кишечника ;
- подпечёночный — расположен под печенью ;
- тазовый — расположен в малом тазу ;
- левосторонний — расположен слева.
Осложнения аппендицита
При несвоевременном обращении за медицинской помощью или неправильном её оказании через 2-3 суток после начала заболевания могут развиваться жизнеугрожающие осложнения [2] [4] :
- Перитонит — острое воспаление брюшины. Местный перитонит в зоне первичного воспалительного очага (аппендикса) начинает развиваться с флегмонозной формы. В дальнейшем, если не происходит отграничения процесса, он прогрессирует, распространяется на остальные отделы брюшной полости и через 3-4 суток приобретает гнойный характер. При отсутствии лечения наступает летальный исход.
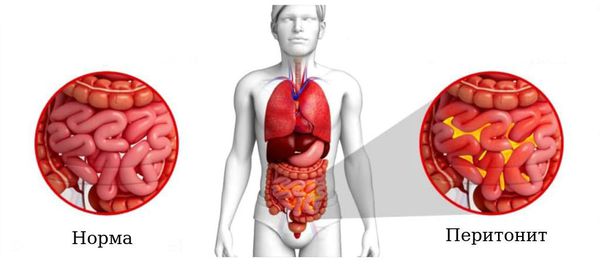
- Периаппендикулярный инфильтрат. Биологическим смыслом образования инфильтрата является отграничение острого воспалительного очага от остальных органов брюшной полости и попытка организма уберечься от перитонита. Инфильтрат представляет собой спаянные вокруг аппендикса петли тонкого кишечника и толстую кишку с их брыжейками, жировую ткань брюшной полости и прилежащую брюшную стенку.
- Аппендикулярный абсцесс — внутрибрюшной отграниченный гнойник, возникающий вследствие разрыва аппендикса. Часто является следующей фазой процесса после образования инфильтрата.
- Абсцессы брюшной полости — отграниченные внутрибрюшные гнойники на фоне перитонита.
- Флегмона брюшной стенки — разлитое гнойное воспаление тканей, которое р азвивается в случае близкого расположения аппендикса или абсцесса к брюшной стенке. Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
- Пилефлебит. Редкое, но крайне тяжёлое осложнение, которое представляет собой септический тромбофлебит крупных висцеральных вен брюшной полости — верхнебрыжеечной и воротной вен. Путь распространения гнойного воспаления — сосудистый, от аппендикулярных сосудов [4] .
- Сепсис — заражение крови инфекционными агентами и их токсинами.
Диагностика аппендицита
Попытка самодиагностики и дальнейшего самолечения при остром аппендиците может быть опасной. При сохраняющихся более 1,5-2 часов болях в животе и наличии прочих перечисленных симптомов аппендицита лучшим решением будет обращение в приёмный покой клиники, имеющей лицензию на оказание соответствующей помощи. Как правило, это крупные государственные муниципальные клиники, в составе которых есть хирургические отделения (центральные районные, городские и краевые больницы). Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Диагностика при остром аппендиците основана на результатах проведения осмотра, общего анализа крови, УЗИ органов брюшной полости и КТ брюшной полости.
Осмотр и сбор анамнеза
Осмотр дежурного врача, сбор анамнеза у пациента подразумевают выяснение характерных особенностей и симптомов аппендицита, проведение термометрии, пальпации живота с выявлением зоны болезненности, выявление симптомов раздражения брюшины, проверку так называемых «аппендикулярных симптомов». Имеются клинические шкалы, которые по совокупности симптомов показывают вероятность наличия острого аппендицита. Например, в западных странах распространена шкала Alvarado.

- 0-4 балла — низкая вероятность аппендицита;
- 5-6 баллов — неопределённая вероятность аппендицита;
- 7-8 баллов — средняя вероятность аппендицита;
- 9-10 баллов — высокая вероятность аппендицита.
Что может спросить врач:
- где болит;
- как болит;
- как давно болит и с какого места началась боль;
- обстоятельства появления боли (связь с приёмом пищи, физической нагрузкой, стрессом);
- не было ли тошноты, рвоты, повышения температуры;
- не нарушен ли стул и мочеиспускание;
- проводились ли ранее хирургические операции (в том числе аппендэктомия);
- у женщин — фаза менструального цикла и вероятность беременности;
- наличие сопутствующих заболеваний.
Лабораторные анализы при апендиците
Общий анализ крови может выявить: повышение уровня лейкоцитов (в первые сутки до 11-15 тысмкл, в дальнейшем уровень может быть ещё выше); сдвиг лейкоцитарной формулы влево — феномен появления незрелых форм лейкоцитов; также может наблюдаться эозинофилия ( повышение числа эозинофилов ).
Инструментальная диагностика
УЗИ органов брюшной полости. Не обладает 100 % чувствительностью и специфичностью в диагностике острого аппендицита, но должно выполняться всегда при абдоминальном болевом синдроме неясного происхождения, чтобы отличить аппендицит от других заболеваний. Если УЗИ выполняет опытный специалист на аппаратуре высокого разрешения, информативность ультразвуковой диагностики острого аппендицита может достигать 90 %.
КТ брюшной полости. Применяется в сложных для диагностики случаях, в том числе при атипичных формах заболевания. Информативность достигает 95 %.
Можно ли сразу точно поставить диагноз
Даже при проведении всех обследований сомнения в правильном диагнозе могут остаться и у опытного врача. В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.
Как отличить аппендицит от других заболеваний
Ряд заболеваний имеет сходную с острым аппендицитом картину, например почечная колика, острый пиелонефрит, острый холецистит, острый панкреатит, язвенная болезнь, болезнь Крона, острый гастроэнтерит, апоплексия яичника, сальпингит и прочие. Чтобы отличить аппендицит от других заболеваний, проводят дифференциальную диагностику, в ходе которой сопоставляют характерные признаки. Для этого могут потребоваться дополнительные обследования: биохимический анализ крови, ЭГДС, УЗИ органов малого таза и почек, обзорная и экскреторная урография, осмотр гинеколога и уролога и др. [4] [5]
Лечение аппендицита
Первая помощь при развитии аппендицита
Специфическая первая помощь при аппендиците не требуется. При подозрении на аппендицит следует обратиться к врачу.
К какому врачу обращаться
Лечением аппендицита занимается хирург.
Показания для операции
Острый аппендицит без лечения чреват тяжелейшими последствиями, поэтому диагностированное воспаление аппендикса — достаточное показание для операции.
При установке диагноза «острый аппендицит» показано экстренное хирургическое вмешательство: удаление аппендикса, или аппендэктомия. Первые 24-48 часов от начала заболевания протекают, как правило, без развития осложнений, поэтому операция ограничивается только объёмом удаления аппендикса. Операция может быть выполнена путём разреза брюшной стенки в правой подвздошной области длиной 5-7 см (доступ по МакБурнею — Волковичу — Дьяконову).
Лапароскопия при аппендиците
Более современна и предпочтительна лапароскопическая операция. Лапароскопия — более универсальная методика, которая позволяет провести вначале диагностический этап — осмотр органов брюшной полости, червеобразного отростка. При подтверждении диагноза острого аппендицита возможно выполнение аппендэктомии лапароскопическим путём. Если диагноз не подтверждается, лапароскопия позволяет избежать ненужного разреза брюшной стенки. В любом случае этот метод более щадящий и косметически выгодный, чем разрез [5] .
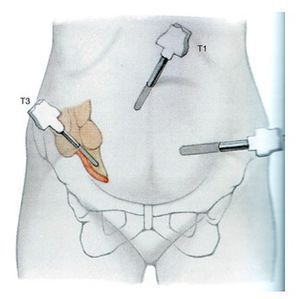
В случае выявления распространённого гнойного перитонита, который развивается с 3-4 суток заболевания, операция производится уже в объёме большого разреза брюшной стенки — срединной лапаротомии. Это необходимо не только для удаления аппендикса, но и для полноценной санации брюшной полости.
При катаральной форме аппендицита назначение антибиотиков не обязательно. При флегмонозной и гангренозной форме и перитоните — обязательно назначение антибактериальных препаратов, начиная с момента проведения операции. Также из зоны вмешательства производится бактериологический посев для возможной дальнейшей коррекции терапии.
При выявлении аппендикулярного инфильтрата немедленная аппендэктомия не показана, так как она связана с повышенной травматичностью из-за риска повреждения вовлечённых в инфильтрат органов. Как правило, назначается антибактериальная терапия до уменьшения воспалительных явлений.
При выявлении аппендикулярного абсцесса производится малоинвазивное дренирование гнойника — установка трубки в просвет гнойника с целью его опорожнения и устранения очага воспаления. Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев.
При аппендикулярном абсцессе, как и при аппендикулярном инфильтрате, показана отсроченная операция (через 1-3 месяца после первичного лечения) в объёме аппендэктомии. Это время требуется для уменьшения воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Диагноз «хронический аппендицит» вызывает сомнения своей правомочностью у многих исследователей. Обычно это состояние после ранее перенесённого острого аппендицита, пролеченного не оперативным путём, а посредством антибактериальной терапии. Хронический аппендицит требует оперативного лечения в плановом порядке.
Противопоказания к операции при остром аппендиците
- аппендикулярный инфильтрат (выявляется при пальпации живота, а также по данным УЗИ и КТ брюшной полости) — при такой форме острого аппендицита процесс отграничен и требует применения антибактериальных препаратов;
- тяжёлые сопутствующие заболевания, которые значительно увеличивают риск послеоперационных осложнений и летальности — в таких случаях также допустимо начинать лечение с приёма антибиотиков.
Восстановление после удаления аппендицита
Первые 5-7 дней после операции следует придерживаться щадящей диеты. Физическую активность как после лапароскопии, так и после «разреза» рекомендуется ограничить на один месяц. Тяжёлые физические нагрузки и спортивные тренировки следует отменить на 2-3 месяца.
Никаких особенных пунктов реабилитации (к примеру, лечения минеральными водами Кисловодска или грязевыми ваннами) не требуется. При восстановлении после обширной полостной операции при перитоните необходим строго индивидуальный подход.
Можно ли вылечить аппендицит народными средствами
При аппендиците показана экстренная операция, лечение народными средствами может привести к смерти пациента.
Прогноз. Профилактика
При неосложнённом течении острого аппендицита и выполнении операции в течение первых суток прогноз благоприятный, пациент обычно проводит в клинике 2-3 суток. При проведении операции в течение двух суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счёт проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложнённых формах острого аппендицита успех и продолжительность лечения будут зависеть от многих факторов: объёма операции, наличия и степени распространённости перитонита, возраста пациента и наличия сопутствующих заболеваний. Поэтому при появлении симптомов необходимо сразу обратиться к врачу.
Проверенного способа предотвратить аппендицит не существует. В качестве первичной профилактики можно рекомендовать питание с высоким содержанием клетчатки: фрукты, овощи, бобовые, овсянка, коричневый рис, цельная пшеница и другие цельнозерновые продукты. О днако нет достоверных данных, что такое питание предупреждает развитие воспаления аппендикса.
Согласно исследованиям, в редких случаях причиной аппендицита может стать накопление инородных тел в аппендиксе. В связи с этим рекомендуется, не употреблять семена фруктов и овощей, а также тщательно пережёвывать растительную пищу [10] .
Источник https://www.mediasphera.ru/issues/khirurgiya-zhurnal-im-n-i-pirogova/2020/8/1002312072020081005
Источник https://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%B0%D0%BF%D0%BF%D0%B5%D0%BD%D0%B4%D0%B8%D1%86%D0%B8%D1%82-%D1%83-%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D1%85-%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8-%D1%80%D1%84/15749
Источник https://probolezny.ru/appendicit/