Уреаплазмоз: что нужно знать при планировании беременности

Уреаплазмоз относят к половым инфекциям, вирус паразитирует, разрушая клетки репродуктивных органов. Сегодня вирусологи определяют два типа уреаплазмоза, которые вызывают заболевания в организме: уреалитикум и парвум. При заражении поражается мочеполовая система человека. Наличие уреаплазмы в организме значительно снижает возможность зачатия. Для мужчин это выражается в том, что микроорганизм подавляет выработку активного сперматозоида. Для женского организма вред микроорганизма более существенный: в три раза снижается вероятность зачатия, если зачатие наступило, в несколько раз увеличивается риск выкидыша.
Симптоматика и поведение уреаплазмы в человечестом организме на сегодняшний день недостаточно изучено. Треть ученых относит уреаплазму к условно-патогенным микроорганизмам, которые проявляют паразитарные свойства только при снижении общего иммунитета. Большинство ученых считают уреаплазму опасным патологическим микроорганизмом, способным провоцировать многие хронические заболевания.
Сложность диагностики заключается в бессимптомном течении заболевания. Уреаплазмоз у женщин сходен с симптомами других заболеваний, у мужчин чаще всего протекает бессимптомно.
Способы передачи и симптомы
Уреаплазмоз передается при половом контакте, при прикосновении к пораженным гениталиям, зафиксированы случаи передачи инфекции от матери к ребенку во время родов. В 30% случаев вирус не распространяется в организме, сдерживаемый высоким иммунитетом. Резкое снижение иммунитета может резко повысить активность вируса, этому также способствуют: мочеполовые инфекции, заболевания половой системы, вирус гриппа и пр.
Для выявления инфекции в женском организме нельзя руководствоваться общими симптомами: нехарактерные влагалищные выделения, жжение, зуд, болезненный половой акт. Это общие признаки, которые характерны для многих заболеваний половой системы.
После заражения может пройти достаточно долгое время, прежде чем человек почувствует недомогание. Инкубационный период уреаплазмоза определен от 2-х до 4-х недель. При этом у 50% пациентов не проявляется никаких симптомов заболевания. Если заболевание перешло в острую фазу, женщины могут испытывать:
- Зуд, жжение во время мочеиспускания. Это обусловлено тем, что вирус в первую очередь поражает мочевую систему, проникает в мочевыводящие пути.
- Режущие боли.
- Обильные выделения.
- Нарушения цикла менструации.
Симптоматика поражения мужского организма уреаплазмой проявляется когда заболевание переходит в острую форму.
- Появление выделений из уретры мутного цвета.
- Болезненные ощущения во время мочеиспускания, сходны с симптомами простатита.
- Режущие боли в паху.
Заболевание опасно своими осложнениями. Это в первую очередь, мужское и женское бесплодие. Распространяясь по организму, инфекция поражает внутренние органы и суставы.
Для точной диагностики наличия уреаплазмоза в организме используют:
- Бактериальный посев (из уретры у мужчин и цервикального канала у женщин).
- Метод цепной полимеразной реакции ПЦР.
- Исследуют косвенные показатели наличия инфекции: маркеры уреаплазмы, исследование следов ДНК микроорганизма в крови и пр.
Смотрите видео об уреаплазмозе
Опасность уреаплазмоза во время беременности
Согласно клиническим исследованиям и практике, возможность зачатия при уреаплазмозе остается высокой. В 70% женщина может забеременеть. Но при этом возможность выносить ребенка все 9 месяцев уменьшается в три раза. Уреаплазмоз в период беременности у 80% пациенток переходит в острую форму. Женщина начинает испытывать постоянные болевые симптомы: рези, жжение внизу живота, неприятные выделения и пр. Это вызывает продолжительный стресс, который так же может привести к выкидышу.
Главная опасность уреаплазмоза для беременных то, что вирус значительно ослабляет иммунитет женщины, ее организм становится более уязвимым, может произойти инфицирование плода с развитием дальнейших патологий. Лечение медикаментами в период беременности также не применяется, использование антибиотиков в первом, втором триместре может нарушить его развитие.
Женский организм в период беременности тратит силы на защиту плода, поэтому его заражение в первом триместре практически не фиксируется, но при уреаплазмозе происходит изменение в структуре маточной стенки, ткань становится более рыхлой, это может привести к выкидышу. Для предотвращения выкидыша используется технология наложения швов для поднятия тонуса маточной стенки.
Лечение
Медикаментозное лечение уреаплазмоза назначается с 22 недели беременности. В это время плод уже имеет собственный иммунитет, сформированы все внутренние органы и системы. При терапии используются антибиотики и иммуномодуляторы. Назначение препаратов, поддерживающих и регулирующих иммунную систему матери позволяет защитить организм женщины и плод от возможных смежных инфекций.
Лучшим вариантом обеспечить хорошее протекание беременности, считается пройти курс лечения уреаплазмоза во время планирования беременности. Перед зачатием, родителям нужно пройти обследование на наличие в их организме опасного вируса. Если анализы показывают наличие уреаплазмы, курс лечения занимает до 14-ти дней с последующей сдачей повторных анализов. Это значительно увеличит и возможность зачатия и хорошее протекание беременности.
Осложнения уреаплазмоза у женщины
Несмотря на то, что микроорганизм, который является возбудителем уреаплазмоза продолжает изучаться учеными, его опасность для человеческого организма высока. Вирус значительно ослабляет работу иммунной системы, находясь в клетках внутренних органов, уреаплазма нарушает их работу, уменьшается способность клетки восстанавливаться, появляется сложность с зачатием, бесплодие и угроза выкидыша.
Планируя беременность, семейным парам следует обезопасить будущее зачатие и роды от такой серьезной инфекции, даже если один из родителей, пока только носитель уреаплазмы, чувствует себя абсолютно здоровым и не видит симптомов заболевания.
Осложнения у ребенка
Большая часть малышей, рождающихся от зараженной женщины, подвержены следующим осложнениям:
- недостаточная масса тела при рождении;
- врожденная или неонатальная пневмония;
- пиелонефрит;
- сепсис.
Чаще всего причиной заражения ребенка является низкий иммунитет, не способный справиться с воздействием вируса.
Профилактика уреаплазмоза

Главное правило при профилактике уреаплазмоза это интимная близость с постоянным партнером (в 95% заражение происходит при половом контакте с носителем вируса). Заражение возможно и при оральном сексе и просто через прикосновение. Главный очаг вируса это половые органы.
Женщинам рекомендуется два раза в год сдавать анализы на наличие уреаплазмы, планово посещая гинеколога, мужчины могут обследоваться на вирус при посещении уролога или терапевта.
Есть небольшой процент (до 2-х) инфицирования в бассейнах, если присесть на грязный стул. Чтобы обезопасить себя, садиться следует только на свое полотенце. Вирус не живет вне тела человека более 2-х часов. На стадии заражения организм человека может сам справиться с вирусом, если иммунитет находится на уровне, организм не отягощен хроническими или инфекционными заболеваниями.
Стоит ли лечить уреаплазму при беременности

Нужно сказать, что в западной и отечественной медицине существует несколько разный подход к вопросу лечения уреаплазмы во время беременности. Многие зарубежные гинекологи считают, что лечение данной инфекции у беременных принесет больше вреда, чем пользы, и оставляют уреаплазму без лечения.
Однако в нашей стране большинство врачей придерживаются мнения, что лечение уреоплазмы беременных нужно проводить, потому что:
- Она повышает количество выкидышей, замерших беременностей и преждевременных родов. Кроме того, известны случаи мертворождений у женщин, инфицированных уреаплазмой;
- Плод в матке, как правило, не подвергается заражению уреаплазмой, поскольку его надежно защищают плодные оболочки. Но во время прохождения ребенка по родовому каналу инфицированной матери риск заражения ребенка достаточно высок. А у новорожденного ребенка уреаплазма может привести к развитию таких опасных для жизни и здоровья последствий, как уреаплазменная пневмония и менингит. Есть также данные об отставании в развитии детей, зараженных во время родов уреаплазмой.
Решение о том, лечить или не лечить уреаплазму при беременности должно приниматься женщиной совместно с наблюдающим ее акушером-гинекологом. Однозначно должны проходить лечение этой инфекции женщины, имевшие в анамнезе выкидыши, замершие беременности, преждевременные роды и мертворождения.
Когда лучше проводить лечение
Самый оптимальный случай – это когда женщина проходит лечение уреаплазмы еще на этапе планирования беременности. Проходить обследование на инфекции, передающиеся половым путем, рекомендуется всем женщинам, планирующим беременность.
Однако в случаях, когда зачатие оказывается незапланированным, женщина часто узнает об имеющейся у нее уреаплазменной инфекции уже при постановке на учет у акушера-гинеколога.
В таком случае лечение лучше проводить после 22-й недели беременности, когда все основные органы и системы ребенка уже сформированы, и влияние антибиотика на плод будет минимальным.
Чем лечить
Уреаплазму при беременности лучше лечить после определения чувствительности возбудителя к антибиотикам, чтобы избежать назначения препарата, который окажется неэффективным. Беременным целесообразно назначать только один антибиотик. Как правило, это средство из группы макролидов.
Для повышения иммунитета врач обычно назначает свечи с интерфероном, которые разрешены к применению со второго триместра беременности.
Поскольку печень женщины во время беременности и так испытывает повышенную нагрузку, целесообразно назначение гепатопротекторов. Для предупреждения проблем с кишечником назначаются лекарства для нормализации кишечной микрофлоры.
Что делать, если лечение оказалось неэффективным
Если лечение уреаплазмы при беременности оказалось неэффективным, решение о том, стоит ли проводить повторный курс антибиотикотерапии, принимается врачом акушером-гинекологом индивидуально в каждом конкретном случае.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники «Частная Практика»
Уреаплазмы: найти и обезвредить!

Известно, что в состав микрофлоры влагалища входит более 30 видов микроорганизмов. Основную долю – 90-95% всех микроорганизмов — составляют лактобациллы. Другие же микроорганизмы, в том числе и условно-патогенные, составляют 5-10%. При нормальном функционировании организма условно-патогенная микрофлора не может вызывать заболевания. Только в определенных условиях, таких, как стрессовые ситуации, снижение иммуннитета, воспалительные заболевания, условно-патогенные микробы вызывают развитие заболевания. К таким условно-патогенным микроорганизмам относятся и уреаплазмы. То есть в норме небольшое количество уреаплазм может присутствовать в организме.
Устойчивость половых органов к воздействию различных инфекционных агентов обеспечивают физиологические барьеры. Основными факторами защиты против воздействия болезнетворных микроорганизмов является нормальная микрофлора.
Когда нарушается соотношение различных микроорганизмов, возникают инфекционные заболевания.
Возбудители уреаплазмоза заселяет влагалище здоровой женщины в 60% случаев.
На этот показатель влияет сексуальная активность женщин.
Пути заражения
Уреаплазмами можно заразиться только при половом акте с больным или носителем возбудителей уреаплазмоза. Особенно хочется подчеркнуть, что в бане, бассейне, на пляже уреаплазмозом можно заразиться только в том случае, если у вас в этих местах был половой акт с носителем уреаплазм.
Ребенок может заразиться от матери во время родов при прохождении по родовым путям. В крайне редких случаях ребенок заражается уреаплазмами внутриутробно, то есть во время беременности, но все же чаще плацента надежно защищает его от этих опасных возбудителей. Внутриутробное инфицирование малыша наиболее вероятно при первичном инфицировании уреаплазмами во время беременности.
Оказавшись в половых путях или в мочеиспускательном канале, уреаплазма может вести себя тихо, а может развить бурную болезнетворную деятельность. Все зависит от исходного состояния здоровья заразившегося человека. В худшем случае уреаплазма начинает быстро размножаться и повреждать все, что попадается на пути. Возникает уреаплазмоз. У мужчин уреаплазма в первую очередь поражает мочеиспускательный канал и предстательную железу, у женщин — влагалище. В среднем с момента заражения до появления первых признаков болезни проходит один месяц. Но уреаплазмы могут быть также причинами воспаления матки, придатков, приводить к бесплодию. Наличие уреаплазм является предрасполагающим фактором для развития послеродовых воспалительных осложнений, в частности эндометрита – воспаления матки.
Симптомы заболевания
Через 4 недели после попадания уреаплазм в организм развиваются симптомы уретрита – воспаления мочеиспускательного канала: возникают жжение и боль в мочеиспускательном канале при мочеиспускании и появляются слизистые выделения, чаще по утрам. Если заражение произошло при оральном сексе, развивается ангина со всеми обычными для нее симптомами. Особенно хочется подчеркнуть, что вышеописанные проявления уреаплазмоза более характерны для мужчин — у женщин заболевание может вообще никак себя не проявлять или выражаться более сильными, чем обычно, слизистыми выделениями. Но слабо проявляющиеся симптомы заболевания вовсе не исключают его серьезность.
Если заразившийся человек не начинает лечиться, через несколько дней симптомы уретрита проходят сами собой, что зачастую служит поводом для успокоения. Но, к сожалению, уреаплазмоз на этом не заканчивается. Инфекция, как правило, оседает в стенке мочеиспускательного канала, в предстательной железе у мужчин и во влагалище и в матке у женщин. Начиная с этого момента болезнь лишь будет ждать своего часа, то есть снижения местного иммунитета, чтобы проявить себя в полную силу. Поводом для этого может стать переохлаждение, значительная физическая нагрузка, затянувшийся стресс, любое простудное или воспалительное заболевание и т.п. Особенно хочется отметить, что во время беременности защитные силы организма (иммунитет) снижаются. В результате таких событий у женщин развивается кольпит (воспаление влагалища), эндометрит (воспаление стенки матки), несколько реже — цистит (воспаление мочевого пузыря) и пиелонефрит (воспаление ткани почки). На этой стадии заболевание поддается лечению значительно труднее, поскольку уреаплазмы уже надежно «обосновались» в организме.
Кольпит проявляется белесоватыми или слизистыми выделениями в большем, чем обычно, количестве. Именно так уреаплазмоз может проявляться во время беременности. На фоне увеличенного количества выделений в норме, а также частого во время вынашивания малыша вагинального кандидоза (молочницы) эти явления могут остаться незамеченными.
Эндометрит проявляется такими же белесоватыми или обильными слизистыми выделениями, болями внизу живота. При наличии уреаплазм в организме беременной эти микроорганизмы могут послужить фактором риска развития послеродового эндометрита.
Цистит вызывает боли при мочеиспускании, частые позывы на мочеиспускание. Пиелонефрит проявляется болями в поясничной области, повышением температуры. Цистит и пиелонефрит могут проявиться как во время беременности, так и после родов .
Уреаплазмы могут стать причиной бесплодия.
Нередко встречаются случаи, когда, из-за невысокой болезнетворности возбудителей с одной стороны и из-за хорошего состояния иммунной системы организма — с другой, микоплазмы длительное время (вплоть до нескольких лет) никак не проявляют себя. Эта ситуация называется носительством инфекции, и она представляет собой значительную опасность. Человек может даже не подозревать о том, что у него в организме притаилась уреаплазма и что он способен заразить своего партнера. Кроме того, даже никак не давая о себе знать, уреаплазма создает подходящий фон для развития других заболеваний, и человек — носитель уреаплазмы становится значительно более восприимчив к любым другим инфекциям, особенно инфекциям, передающимся половым путем.
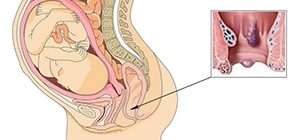
Влияние уреаплазмоза на беременность
Уреаплазмоз может стать причиной самопроизвольного прерывания беременности на ранней стадии. Плацента предохраняет ребенка от заражения, если женщина заразилась еще до беременности, но в 50% случаев ребенок заражается во время родов, проходя по инфицированным родовым путям матери. У женщины при этом заболевание переходит в значительно более тяжелую и распространенную форму.
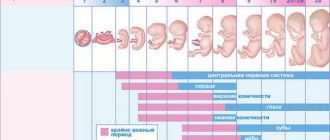
Уреаплазмоз, впервые возникший во время беременности, когда плацента еще не сформирована, может привести в первом триместре к выкидышу вследствие формирования серьезных пороков развития плода (нервной, сердечно-сосудистой и других систем).
Во втором и третьем триместре беременности впервые возникшее заболевание, а также имевшийся еще до беременности уреаплазмоз может стать причиной угрозы прерывания беременности, фетоплацентарной недостаточности – состояния, при котором малышу не хватает кислорода и питательных веществ.
В любом случае обнаружение уреаплазмоза во время беременности не является причиной для ее прерывания. Правильное и своевременное лечение поможет женщине выносить и родить здорового малыша.
Диагностика уреаплазмоза
Пройти обследование необходимо во всех случаях подозрения на заболевание.
Для достоверной лабораторной диагностики уреаплазмоза сегодня применяют комбинацию из нескольких методов, подбираемых врачом:
- ПЦР (полимеразная цепная реакция, позволяющая выявить ДНК возбудителя). ПЦР дает возможность за 5 часов узнать, имеется ли в материале уреаплазма, но не позволяет определить количественные характеристики возбудителя. Он не годится для быстрой проверки эффективности лечения, так как следы возбудителя, на которые ПЦР тоже дает положительный результат, остаются в организме еще 2-3 недели. Этим методом исследуют отделяемое из влагалища, шейки матки, мочеиспускательного канала.
- Серологический метод (выявление антител). Выявление антител к антигенам (характерным структурам) уреаплазм применяется при определении причин бесплодия , выкидыша, воспалительных заболеваний в послеродовом периоде . Для этого исследования берется кровь из вены.
- Бактериологический (культуральный) метод. Бактериологический метод диагностики уреаплазмоза заключается в выращивании уреаплазм на искусственной питательной среде. Для исследования берут пробы со слизистой уретры, сводов влагалища, из канала шейки матки, исследуется также утренняя моча. Ответ получают в течение 48 часов. Только этим методом можно определить количество уреаплазм, которое должно оказаться достаточным для возможности развития болезни. Бактериологический метод позволяет выявить устойчивость и чувствительность возбудителя к антибиотикам перед их назначением. Кроме того, бактериологическим методом проверяется и эффективность самого лечения.
Лечение уреаплазмоза
Обязательным условием при обнаружении уреаплазмоза является лечение обоих половых партнеров. Половые контакты во время лечения необходимо ограничить.
При обнаружении уреаплазм во время беременности лечение проводится в любом случае, срок его начала зависит от особенностей течения беременности. Если возникают те или иные осложнения (угроза прерывания беременности, гестоз , обострение хронических заболеваний и т.п.), лечение начинают при возникновении осложнения.
Если беременность протекает благополучно, лечение назначают после 30-й недели, чтобы гарантировать отсутствие возбудителя в родовых путях к моменту рождения малыша.
Длительное время основными средствами лечения уреаплазмоза являлись препараты тетрациклинового ряда. Однако они требуют довольно длительного приема, что повышает риск побочных эффектов. Согласно многолетнему опыту, ЭРИТРОМИЦИН является доступным, достаточно эффективным и безопасным для малыша препаратом.
Перспективным препаратом группы макролидов, сравнительно недавно появившимся на отечественном рынке, является ВИЛЬПРАФЕН.
ВИЛЬПРАФЕН вызывает гораздо меньше побочных эффектов со стороны пищеварительного тракта, чем ЭРИТРОМИЦИН. Он не обладает повреждающим действием на плод, не вызывает пороков развития плода.
По окончании курса антибиотикотерапии проводят курс восстановления микрофлоры влагалища специальными препаратами.
У женщин контроль излеченности проводят путем бактериологического исследования мазков из половых путей через 7-8 дней после окончания лечения или через 14-21 день методом ПЦР. Если речь идет о лечении вне беременности, то в дальнейшем исследования проводят в течение 3 менструальных циклов, лучше перед менструацией или через 1-2 дня после ее окончания.
Мужчины считаются излеченными, если в течение 1-го месяца после окончания лечения различными методами (микробиологический, ПЦР) не удается выявить уреаплазму.
Перенесенная инфекция не вызывает стойкого иммунитета, поэтому, если лечится только один партнер, возможны случаи повторного заражения.
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Источник https://krmed.ru/articles/ureaplazmoz_chto_nuzhno_znat_pri_planirovanii_beremennosti.html
Источник https://www.academy-health.ru/stati/stoit-li-lechit-ureaplazmu-pri-beremennosti/
Источник https://www.art-med.ru/articles/list/art176