Миеломная болезнь: причины и факторы, провоцирующие развитие болезни
Миеломная болезнь: причины и факторы, провоцирующие развитие болезни
Миеломная болезнь считается одной из разновидностей миелобластного лейкоза с хроническим течением. Основные характеристики: низкий пролиферативный потенциал опухолевидных клеток, усиленная выработка моноклональных иммуноглобулинов, иммунодефицит, инфильтрация костного мозга, мутация B-лимфоцитов в атипичные клетки. В ходе дифференциальной диагностики у пациентов выявляется ряд признаков – нефропатия, геморрагический диатез, амилоидоз.
С учетом локализации плазмоцитов миелома протекает в острой, хронической форме. Быстро прогрессирует во втором случае. Причины развития до конца не изучены. Врачи выделяют лишь группу риска, в которую входят наиболее подверженные пациенты к развитию болезни Рустицкого-Калера.
Факторы риска
Если учитывать все известные гемобластозы, то на долю миеломной болезни приходится до 10% случаев. В основном страдают мужчины после 45 лет. Основные факторы, провоцирующие формирование атипичных клеток:
- наследственная предрасположенность;
- расовая принадлежность;
- подверженность радиации;
- пол – заболевание чаще встречается у мужчин на фоне снижения уровня гормонов;
- длительное воздействие токсической продукции (мышьяк, бензоат, асбест).
Миеломная болезнь с учетом локализации опухолевого очага (костный мозг, селезенка, лимфатическая система) и количества пораженных костей бывает следующих видов:
- солитарная: плазмоциты в одном из узлов лимфосистемы либо кости, заполненных костным мозгом;
- диффузная: содержит плазмоцитарные клетки, склонные к размножению, быстрому проникновению в костный мозг;
- множественная: формирование опухолей сразу в 2-3 местах, совместное поражением узлов: лимфосистема, селезенка;
- множественно-очаговая: разновидность миеломы с видоизменением структуры костных соединений;
- диффузно-очаговая: сочетает свойства 2-ух разновидностей – множественная, диффузная;
- плазмобластная: быстро растущая, прогрессирующая форма миеломы с преобладанием плазмобластов, склонных к размножению, выделению парапротеинов;
- мелкоклеточная (полиморфноклеточная): содержит плазмоциты, выделяет парапротеины в очаге на начальном этапе развития.
Деление миеломных клеток при хронической форме болезни медленное. Развивается опухоль исключительно в соединительных тканях и костях. Симптомы практически отсутствуют. Острая форма протекает стремительней. Атипичные клетки быстро видоизменяются, провоцируют активное деление плазмоцитов.
Победить болезнь можно на начальном этапе развития, в случае осложнений хронического течения прогноз может стать неутешительным.
Причины возникновения
Врачи не обозначают точных причин развития болезни, однако спровоцировать мутацию b- лимфоцитов в миеломные клетки может:
- радиация;
- лучевая терапия;
- длительное воздействие на организм никотина, мышьяка;
- ожирение, нарушение обмена веществ с созданием благоприятных условий для мутации клеток;
- возраст 45-70 лет на фоне ослабленного иммунитета, не приспособленного к уничтожению раковых клеток;
- наследственная предрасположенность, когда у родственников была выявлена мутация гена, отвечающего за созревание b-лейкозных клеток.
Признаки
Симптомы миеломной болезни начинают проявляться по мере выработки парапротеинов. Пока злокачественные клетки отсутствуют, заболевание никак не проявляется.
Лишь по мере накопления плазмоцитов поражению подвергаются:
- кости (надкостница), приводя к ноющей боли;
- сердце, нарушая функциональность;
- мышечные сухожилия на фоне отложений белков.
Основные проявления миеломы:
- хрупкость, ломкость костей;
- спонтанность переломов;
- развития остеопороза из-за образования пустот в костях;
- гиперкальциемия, вымывание кальция из организма, попадание его в кровь в большом количестве, сопровождается появлением тошноты, заторможенности, слабости, расстройства психики, запоров, колик в животе;
- анемия на фоне повреждения костного мозга, снижения выработки эритроцитов;
- повышение вязкости крови, нарушение свертываемости вследствие спонтанного склеивания эритроцитов, развития тромбоцитопении, появление синяков и кровоподтеков под кожей.
- побледнение лица;
- головная боль;
- одышка;
- учащение сердцебиения;
- нарушение оттока мочи;
- излишняя слабость;
- боли в костях;
- частые травмы;
- компрессия спинного мозга;
- почечная недостаточность по мере увеличения концентрации протеинового белка в крови, отложений в суставах, почках, печени, сухожилиях, костях.
Диагностика
Основные методы исследования:
- анализ мочи для определения типа и уровня моноклонального белка в костях;
- анализ крови на процентное содержание белка в крови, степени склеивания красных кровяных клеток.
Обследованию подвергается костный мозг. Проводится биопсия, рентгенография для выявления изменений костей на снимке, как одного из признаков развития болезни.
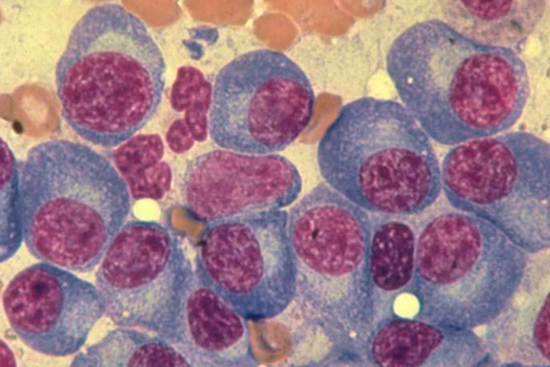
Пораженные плазмоциты отличаются по структуре в отличие от здоровых, из-за превращения в атипические клетки.
Диагностика миеломной болезни – дифференциальная при подозрении на экстрамедуллярную миелому с поражением носоглотки, околоносовых синусов, миндалин, лимфоузлов. В крови наблюдается значительное снижение иммуноглобулина в сывороточной массе.
Точным методом диагностики считается иммунофиксация для идентификации моноклональных белков, на основании которой врачи ставят диагноз.
С целью выявления миеломы применимы аппаратные методы: МРТ, спирально-компьютерная томография, рентгенография для обследования грудной клетки и костей скелета.
Лечение
Основные методы лечения:
- лучевая терапия, ионизирующее облучение при единичных плазмоцитах; с применением сильных химиопрепаратов;
- хирургическое вмешательство для удаления пораженных участков кости при единичном плазмоцитозе;
- трансплантация стволовых клеток костного мозга.
Основа лечения миеломной болезни – химиотерапия. Вводят химиотерапевтические препараты, встраивая активные углеродные соединения в молекулы ДНК, что приводит к нарушению процесса их деления, в итоге – остановке размножения и гибели. Препараты: Мелфалан, Циклофосфамид, Леналидомид.
Состояние пациентов на период проведения лечебного курса находится под постоянным контролем врачей. Больные периодически сдают кровь, что позволяет определить динамику лечения и выявить атипичные клетки для корректировки терапии.
- противоопухолевые средства (Дексаметазон, Винкристин) с курсом до полугода для остановки деления клеток, угнетения синтеза нуклеиновых кислот;
- кортикостероиды (Преднизолон) для устранения побочных реакций;
- нестероиды (Индометацин, Спазган, Седалгин, Ибупрофен);
- опиоиды (Трамадол, Дигидрокодеин, Кодеин, Проседал,Морфин) для блокировки болевых импульсов.
Миеломная болезнь костей характеризуется нарушением обмена кальция, развитием гиперкальциемии, остеопороза. Дополнительно пациентам показано пить больше жидкости, не менее 3 л в сутки, чтобы кальций не вымывался полностью с мочой из организма. Для поддержки уровня ионов калия и магния в норме могут быть назначены препараты: Кальцитонин, Ибандронат натрия, Преднизолон, витамин Д.
Если при течении болезни поражению подвержены почки, нарушена функциональность и повреждено большое количество нефронов, с целью выведения отложений парапротеина назначаются анаболитики: натрия цитрат, Ретаболил, Хофитол. Возможно проведение гемодиализа для очистки крови.
Диуретики не назначается при лечении заболевания. Основная цель – нормализовать внутриклубочковое кровообращение, поспособствовать быстрому выведению кальция, нормализации работы почек.
Пациентам рекомендуется придерживаться безбелковой диеты. Допустимая суточная норма белка – 60 г. Важно ограничить прием рыбы, мяса, яиц.
Если стадия миеломы – тлеющая, лечение медикаментами не проводится. Врачи выжидают, когда аномальные клетки начнут рост и прогрессирование. Незначительный стресс, перенапряжение способны стать провоцирующим фактором перехода болезни в активную фазу.
Лечение миеломной болезни с учетом стадии:
- 1-я стадия – вялотекущая: терапия не проводится, пациенты находятся под наблюдением врачей;
- 2-я стадия с первичными признаками миеломы – гиперкальциемия, перелом костей, компрессия позвоночника, боль в костях, геморрагический синдром, увеличение протеина в крови: проводят кифопластику, ламинэктомию в случае спинномозговой компрессии;
- 3-стадия – паллиативная, при локальном расположении очагов миеломы, выраженной боли в костях: назначается полихимиотерапия, препараты (Мелфалан, Циклофосфамид).
Если скорость размножения клеток незначительная, для достижения ремиссии может назначаться Интерферон долгим курсом. При почечной недостаточности, повышенном уровне парапротеина применяются традиционные методики лечения: плазмаферез, гемосорбция, гидратация кортикостероидными лекарствами (бисфосфонаты) для внутривенного введения. При анемии выписывают препараты с эритропоэтином. В случае образования остеокластов назначается бисфосфонаты с нефротическим эффектом.
Прогноз
При миеломной болезни прогноз неутешительный. Не стоит ожидать полного восстановления. Даже при единичной опухоли не избежать пересадки костного мозга, удаления поврежденной кости, химиотерапии.
Смертность при миеломной болезни составляет 5-10%. Достичь ремиссии на несколько лет, ослабить симптомы можно, если соблюдать все предписания врачей. Спасением для пациентов могут стать цитостатики при их нормальной переносимости.
Проведение комплексного лечения гарантирует пациентам ремиссию на 4 года. Продолжительность жизни пожилых пациентов – не выше 2 лет.
Опасность миеломной болезни крови – это рецидивы, способные проявляться на протяжении 1 года после проведенного лечения. Каждая ремиссия может стать для пациента последней.
Помогает поддерживающая терапия с введением А-интерферона внутривенно. Если миеломная болезнь примет прогрессирующее течение с присоединением почечной недостаточности, сепсиса, инсульта или инфаркта, то летальный исход неизбежен.
Профилактика заболевания
В целях профилактики пациентам стоит порекомендовать соблюдение питьевого режима, низкобелковой диеты с ограничением приема бобовых, яиц мясных и рыбных блюд.
Лечение миеломы – индивидуальное. Течение болезни должно находиться под жестким контролем лечащего врача. Это важно, ведь общими усилиями можно значительно увеличить продолжительность жизни.
На ранней стадии миеломной болезни симптомы отсутствуют и это – основное коварство. Только своевременное проведение диагностики и терапии позволит пациентам рассчитывать на более благоприятный прогноз.
Миелома: признаки, симптомы, лечение и прогнозы

Миелома или миеломная болезнь – это избыток в организме неправильных, измененных плазмоцитов – клеток, которые производят антитела – белки, защищающие организм от бактерий и вирусов. Они вытесняют нормальные клетки крови, накапливаются в костном мозге Костный мозг – это мягкая внутренняя часть некоторых костей, в которой вырастают все клетки крови. и формируют опухоль, повреждающую кости и почки, а также нарушающую работу иммунной системы.
Как развивается миелома?
Заболевание начинается с появления в организме измененных клеток иммунной системы. В норме в ней присутствует несколько их типов, в том числе:
- Т-лимфоциты, одна часть которых уничтожает микробы и неправильные клетки, а вторая помогает повысить или замедлить активность работы иммунитета.
- В-лимфоциты, которые реагируют на инфекцию и превращаются в плазматические клетки, вырабатывающие антитела, или иммуноглобулины – белки, защищающие организм от бактерий и вирусов. Большая их часть находится в костном мозге – мягких внутренних тканях костей, в котором образуются все виды клеток крови:
- Эритроциты, переносящие кислород от легких к другим тканям.
- Лейкоциты, которые борются с инфекциями.
- Тромбоциты, образующие сгустки и прекращающие кровотечение.
В результате влияния различных факторов, в том числе ожирения, наследственных особенностей, генетических заболеваний или случайных сбоев плазматические клетки мутируют – изменяются. После чего начинают бесконтрольно расти, размножаться и нарушать нормальное кроветворение – создание эритроцитов, лейкоцитов и тромбоцитов. Кроме того, они вырабатывают антитела – особый белок М-протеин, или парапротеин, который не способен участвовать в работе иммунной системы и защищать организм. Со временем их становится больше, они превращаются в опухоль – плазмоцитому, или во множественную миелому – несколько подобных новообразований в различных частях тела.
Неправильные клетки скапливаются в органах, включая почки и печень, из-за чего снижается выделение разжижающих кровь соединений, а обмен веществ в тканях нарушается. Разрушают они и кости, из которых выходит кальций, что приводит к тяжелым последствиям – от переломов и болей до развития комы – бессознательного состояния.
Причина развития миеломы
Врачи и ученые не знают точных причин ее возникновения – им известны только факторы, повышающие вероятность этого события:
- Чем старше человек, тем выше его риски – в большинстве случаев заболевание выявляется у людей не моложе 65 лет. Она может развиться и у молодых, но это происходит довольно редко – менее чем в 1% всех случаев оно обнаруживается до 35 лет. Средний возраст пациентов составляет 66-70 лет.
- Генетика. Наличие кровных родственников с миеломой – родителей, детей, братьев или сестер увеличивает шансы возникновения подобных опухолей у членов их семьи.
- К подобным факторам относят и пол – шансы возникновения данного типа онкологии у мужчин немного выше, чем у женщин. На сегодняшний день причины такой разницы врачам не известны.
- Ожирение. Люди с лишним весом подвергаются повышенному риску развития некоторых типов опасных опухолей, включая миелому, рак поджелудочной и предстательной желез, почек, желчного пузыря, кишечника, эндометрия, пищевода, яичников, шейки матки и молочной железы. Чем выше у человека индекс массы тела Индекс массы тела равен весу в килограммах, разделенному на квадрат роста в метрах. ИМТ = кг/м 2 . , тем с большей вероятностью у него разовьется опасное новообразование. Ожирение приводит к усилению воспалительных процессов в организме, вынуждает кровеносные сосуды расти, а также изменяет уровень различных гормонов, которые могут способствовать размножению измененных клеток.
- Раса: у чернокожих людей миелома встречается в 2 раза чаще, чем у представителей других рас.
- В довольно редких случаях вероятность развития онкологии повышается из-за воздействия рентгеновских лучей или других видов излучения.
Наличие других заболеваний плазматических клеток также повышает риски. К ним относятся:
- Моноклональная гаммапатия неясного генеза – присутствие в костном мозге неправильных плазматических клеток, производящих ненормальный белок. Он нарушает работу различных тканей и систем, например, почек. Часто никаких симптомов у обладателей такого состояния нет, но в некоторых случаях оно способно превращаться в миелому.
- Солитарная плазмоцитома – состоящая из измененных плазмоцитов опухоль, расположенная либо в кости, либо в других органах – например, в пищеварительной системе или дыхательных путях. Примерно 65-84% ее случаев перерождаются в онкологию в течение 10 лет.
Симптомы и признаки миеломы
Как правило, на ранних этапах заболевание выявляют редко, поскольку оно обычно не беспокоит своего обладателя до того момента, пока поражения не станут довольно серьезными. Симптомы миеломы могут выглядеть следующим образом:
Проблемы с костями:
- Боль в любой области тела, но чаще всего – в спине, бедрах и черепе.
- Остеопороз – снижение плотности костной ткани и нарушение ее строения из-за вымывания из нее кальция – во всем организме или только в том месте, где располагается опухоль.
- Переломы, возникающие при незначительных травмах или небольшой нагрузке.
Низкие показатели крови:
- Анемия: пониженное количество переносящих кислород клеток, что приводит к слабости, неспособности переносить нормальную и привычную нагрузку, головокружениям и одышке – ощущению нехватки воздуха.
- Тромбоцитопения: недостаток образующих сгустки крови тромбоцитов может вызвать развитие серьезных кровотечений даже при незначительных ссадинах, порезах или синяках.
- Лейкопения: нехватка защищающих нас лейкоцитов снижает устойчивость к различным инфекциям.
Гиперкальциемия – высокий уровень кальция в крови из-за его выхода из костей:
- Сильная жажда.
- Учащенное мочеиспускание.
- Обезвоживание.
- Проблемы с почками, вплоть до недостаточности – отказа органов.
- Сильные запоры.
- Боли в животе.
- Потеря аппетита.
- Слабость.
- Сонливость.
- Спутанность сознания.
- Если уровень кальция критически повышается, человек может даже впасть в кому – бессознательное состояние.
Повреждение нервной системы. Ослабленные кости позвоночника могут стать хрупкими, разрушиться и давить на нервы, вызывая:
- внезапную сильную боль в спине;
- онемение, чаще в ногах;
- слабость мышц, обычно в нижних конечностях.
Некоторые белки, вырабатываемые клетками миеломы, токсичны – ядовиты для нервов. Их поражение также способно привести к слабости, онемению и ощущению покалывания.
У некоторых пациентов избыток этих веществ приводит к «загустению» крови – повышению ее вязкости. Такое состояние замедляет приток этой жизненно важной жидкости к мозгу и может вызвать головокружения, нарушения сознания и развитие симптомов инсульта Инсульт – это острое нарушение кровообращения в головном мозге – слабость мышц на одной стороне тела и невнятная речь.
Кроме того, измененные белки повреждают почки. На ранних этапах заболевания никаких симптомов это не вызывает, но признаки их поражения можно увидеть по анализам крови или мочи. Когда эти органы начинают отказывать, они перестают выводить лишние соль и жидкость, а также продукты жизнедеятельности тела, что приводит к слабости, зуду, затрудненному дыханию и отечности ног.
Больные миеломой нередко страдают от различных инфекций, чаще всего от пневмонии – воспаления легких, обычно плохо реагируют на лечение и долго восстанавливаются.

Диагностика миеломы
Обследование – очень важный процесс для любого пациента, поскольку в его ходе врачи не просто выявляют заболевание. Они выясняют, насколько серьезно успел пострадать организм и представляют примерные прогнозы пациента, что позволяет им подбирать самую подходящую в каждом конкретном случае терапию.
Полную диагностику миеломы можно пройти в онкологическом центре «Лапино-2».
У нас есть самое современное оборудование, собственная лаборатория и все необходимые специалисты – кандидаты и доктора медицинских наук с огромным опытом работы.
В нашем центре нет очередей, все процедуры проводятся вовремя, а выполненные у нас исследования не приходится переделывать – их результатам доверяют все лечебные учреждения.
Обследование начинается с анализов крови и мочи и измерения в них количества:
- Эритроцитов, лейкоцитов и тромбоцитов, уровень которых может падать при скоплении слишком большого количества измененных клеток. Чаще всего у пациентов обнаруживается анемия – нехватка эритроцитов.
- Креатинина – вещества, образующегося в ходе белкового обмена. При повреждении почек в организме его становится больше, а перспективы выздоровления ухудшаются.
- Альбумина – белка, поддерживающего давление, доставляющего в ткани различные химические соединения и участвующего в обмене веществ. Его количество у пациентов с миеломой нередко понижается.
- Кальция, количество которого растет при разрушении костей.
- Антител, или иммуноглобулинов – белков, защищающих организм от бактерий и вирусов: IgA, IgD, IgE, IgG и IgM. Уровень одних типов таких веществ может быть очень высоким, а других – крайне низким.
- Анализ на определение типа измененных антител – М-протеина или парапротеина.
- b2-микроглобулина – белка, присутствующего на поверхности практически всех клеток организма. Его содержание в крови при воспалительных процессах, миеломе, лимфоме и некоторых других заболеваниях повышается.
- Белка Бенс-Джонса, выделяемого опухолевыми клетками.
- Суточный анализ мочи, показывающий количество миеломного белка и качество работы почек.
Для выявления измененных плазматических клеток в костном мозге врачи проводят биопсию – забирают небольшое его количество с помощью иглы и передают образец на исследование в лабораторию.
Рентген – помогает обнаруживать разрушение костей. С той же целью проводится компьютерная томография, КТ – в ходе сканирования специальный аппарат создает четкое изображение и позволяет подробно изучать повреждения частей скелета.
Магнитно-резонансная томография, МРТ – подробно показывает состояние мягких тканей, головного, костного и спинного мозга. МРТ обнаруживает даже те плазмоцитомы Плазмоцитома – это опухоль, состоящая из измененных плазмоцитов – клеток, производящих антитела – белки, защищающие организм от бактерий и вирусов. , которые нельзя увидеть на обычном рентгеновском снимке.
Позитронно-эмиссионная томография, ПЭТ. Исследование проводится после приема пациентом небольшой дозы радиоактивного сахара, способного накапливаться в опасных клетках. Метод не дает четкой «картинки» внутренних органов, но позволяет обнаруживать любые очаги заболевания во всех областях тела.
Стадии миеломы
Сразу после выявления заболевания врачи определяют его стадию – выясняют, насколько серьезно успел пострадать организм. Данная информация необходима им для представления примерных прогнозов пациента и подбора самого подходящего для него лечения.
Стадирование миеломы проводится на основе 4 факторов:
- Количества в крови альбумина – белка, который поддерживает давление, доставляет в ткани различные химические соединения и участвует в обмене веществ.
- Количества в крови b2-микроглобулина – белка, присутствующего на поверхности практически всех клеток организма. Его содержание в крови при воспалительных процессах, миеломе, лимфоме и некоторых других заболеваниях повышается.
- Количества в крови ЛДГ, лактатдегидрогеназы – содержащегося почти во всех клетках тела белка, участвующего в выработке энергии из глюкозы.
- Цитогенетические аномалии в измененных клетках: неправильное количество или нарушение строения хромосом, каждая из которых представляет из себя одну молекулу ДНК, хранящую генетический материал. Такие изменения могут означать ухудшение прогноза. Например, потеря части 17-й хромосомы, а также обмен материалом между 4 и 14, либо между 14 и 16 считаются высокорисковыми, поскольку они значительно ухудшают перспективы пациента. Все остальные аномалии относят к стандартному риску.
Всего врачи выделяют 3 стадии миеломы:
I: Уровень альбумина 3,5 грамм/децилитр 1 децилитр = 100 кубических сантиметров, или 1/10 литра или выше, b2-микроглобулина менее 3,5 мг/л, ЛДГ в норме, цитогенетические изменения стандартного риска.
II: Ко второму этапу заболевания причисляют все состояния, показатели которых нельзя отнести к I или III стадии.
III: Уровень b2-микроглобулина составляет 5,5 мг/л или более, цитогенетические аномалии высокого риска, и/или высокий ЛДГ.

Лечение миеломы
Борьба с миеломой – сложная задача, требующая участия множества докторов различных специальностей: онколога, химиотерапевта, невролога, уролога и других. Чем больше информации о состоянии организма и течении заболевания они получают друг от друга, тем больше факторов им удается учесть.
В онкологическом центре «Лапино-2» проводится полная диагностика и любое лечение миеломы.
Каждый случай мы рассматриваем индивидуально – все наши пациенты получают терапию, назначенную по решению консилиума врачей, кандидатов и докторов медицинских наук с большим опытом работы. Такой подход позволяет нам подбирать наилучшие варианты воздействия на измененные клетки и наносить минимум вреда здоровым тканям.
Мы используем только самое современное оборудование и оригинальные препараты, дающие предсказуемый результат.
С нами вам не придется терять время – обследование и лечение у нас проводятся без очереди и задержек, точно в срок.
Для лечения миеломы врачи применяют несколько методов:
Медикаментозная терапия
Химиотерапия – разрушение или предотвращение роста измененных клеток с помощью специальных препаратов. К ним относят: Циклофосфамид, Этопозид, Доксорубицин, Мелфалан и Бендамустин. Они попадают в кровоток и достигают почти всех участков дела, воздействуя на любые очаги заболевания.
Кортикостероиды – мощные противовоспалительные средства, такие как Дексаметазон и Преднизолон, являются важной частью терапии. Их можно использовать как отдельно, так и в сочетании с другими лекарствами.
Иммуномодуляторы – вещества, которые воздействуют на собственную иммунную систему человека и помогают ей бороться с заболеванием: Леналидомид и Помалидомид.
Ингибиторы протеасом – не позволяют расщепляться белкам, необходимым для деления клеток: Бортезомиб, Карфилзомиб и Иксазомиб.
Ингибиторы гистондеацетилазы, такие как Панобиностат – влияют на активность определенных генов в клетках.
Моноклональные антитела: вещества, искусственно разработанные для атаки на конкретную цель – например, белки на поверхности миеломных клеток. К ним относят Даратумумаб и Элотузумаб.
Бисфосфонаты – лекарства, которые замедляют процесс ослабления костей и уменьшают возникающие в них боли: Памидронат. золедроновая кислота и Деносумаб.
Трансплантация стволовых клеток – пересадка костного мозга, клетки которого могут становиться красными кровяными тельцами, переносящими кислород по телу, лейкоцитами, помогающими бороться с инфекциями, и тромбоцитами, останавливающими кровотечения. Сначала пациенту назначают высокодозную химиотерапию, уничтожающую поврежденный костный мозг, после чего вводят новые, здоровые кроветворные клетки.
Трансплантация бывает аутологичной – с использованием заранее собранного собственного материала, или аллогенной – с применением клеток другого человека – донора.
Лучевая терапия: уничтожение очагов заболевания с помощью радиации – один из самых подходящих вариантов для борьбы с одиночными плазмоцитомами Плазмоцитома – это опухоль, состоящая из измененных плазмоцитов – клеток, производящих антитела – белки, защищающие организм от бактерий и вирусов. . Ее применяют для лечения поврежденных миеломой участков костей, которые не ответили на химиотерапию или другие препараты, болят или могут сломаться.
Поддерживающая терапия
ВВИГ – внутривенное введение нормальных антител – белков иммуноглобулинов, необходимых для борьбы с инфекцией.
Эритропоэтин – препарат, повышающий количество эритроцитов, переносящих кислород от легких к другим тканям.
Плазмаферез – процедура, позволяющая удалять миеломные белки и снижать вязкость крови.

7 курс химиотерапии при редком заболевании- миелома.
Прогноз и выживаемость при миеломе
Прогнозы каждого человека индивидуальны и зависят от большого количества факторов, таких как общее состояние здоровья, возраст, тип и этап заболевания, а также ответ на терапию.
Врачи представляют примерные перспективы, ориентируясь на специальный показатель – «пятилетнюю выживаемость». Он представляет из себя статистические данные о проценте оставшихся в живых пациентов спустя 5 или более лет с даты постановки диагноза. Никаких данных о шансах конкретного больного он не дает и не учитывает ничего, кроме стадии.
Для данного типа онкологии цифры выглядят следующим образом:
- на локализованном этапе, пока в организме присутствует одиночная плазмоцитома Плазмоцитома – это опухоль, состоящая из измененных плазмоцитов – клеток, производящих антитела – белки, защищающие организм от бактерий и вирусов. , то есть одна опухоль в кости или вне ее – около 75%;
- при множественной миеломе – примерно 53%.
Важно отметить, что «пятилетняя выживаемость» никак не принимает в расчет критичные моменты – возраст, качество работы почек и общее состояние здоровья, степень изменения опухолевых клеток, а также уровни белков и других веществ в крови.
Кроме того, эти числа получены по данным за прошлые годы и не учитывают новые возможности, которые дают недавно появившиеся препараты и методы лечения. Наука не стоит на месте, а значит сегодняшние пациенты могут иметь гораздо лучшие шансы, чем те, для кого была составлена данная статистика.
Миеломная болезнь
При миеломной болезни в костном мозге и в костях накапливаются измененные плазматические клетки и нарушается образование нормальных клеток крови и структура костной ткани.
Что такое миеломная болезнь?
Это опухолевое заболевание, возникающее из плазматических клеток крови (подтип лейкоцитов, т.е. белых кровяных телец). У здорового человека эти клетки участвуют в процессах иммунной защиты, вырабатывая антитела. Миеломную болезнь еще называют миеломой. Иногда можно услышать о миеломе костей, миеломной болезни позвоночника, почек или крови, но это не совсем верные названия. Миеломная болезнь уже подразумевает поражение кроветворной системы и костей.
Классификация миеломной болезни
Болезнь неоднородна, можно выделить следующие варианты:
Моноклональная гаммапатия неясного генеза — это группа заболеваний, при которых избыточное количество В-лимфоцитов (это клетки крови, которые участвуют в иммунных реакциях) одного вида (клона) вырабатывают аномальные иммуноглобулины разных классов, которые накапливаются в разных органах и нарушают их работу (очень часто страдают почки).
Лимфоплазмацитарная лимфома (или неходжкинская лимфома), при которой очень большое количество синтезирующихся иммуноглобулинов класса М повреждает печень, селезенку, лимфоузлы.
Плазмацитома бывает двух видов: изолированная (поражает только костный мозг и кости) и экстрамедуллярная (накопление плазматических клеток происходит в мягких тканях, например, в миндалинах или носовых пазухах). Изолированная плазмацитома костей в некоторых случаях переходит во множественную миелому, но не всегда.
Множественная миелома составляет до 90% всех случаев заболевания и обычно затрагивает несколько органов.
асимптоматическую (тлеющую, бессимптомную миелому)
миелому с анемией, поражением почек или костей, т.е. с симптомами.
Код миеломы по МКБ-10: С90.
Стадии миеломной болезни
Стадии определяют в зависимости от количества в сыворотке крови бета-2 микроглобулина и альбумина.
1 стадия миеломы: уровень бета-2 микроглобулина менее 3,5 мг/л, а уровень альбумина равен 3,5 г/дл или более.
2 стадия миеломы: бета-2 микроглобулин колеблется между 3,5 мг/л и 5, 5 мг/л или же уровень альбумина ниже 3,5, тогда как бета-2 микроглобулин ниже 3,5.
3 стадия миеломы: уровень бета-2 микроглобулина в сыворотке составляет более 5,5 мг/л.
Причины и патогенез миеломной болезни
Причины миеломы неизвестны. Есть ряд факторов, повышающих риск заболеть:
Возраст. До 40 лет миеломной болезнью почти не болеют, после 70 лет риск развития заболевания значительно повышен
Мужчины болеют чаще женщин
У людей с черным цветом кожи риск миеломы в два раза выше, чем у европейцев или азиатов
Имеющаяся моноклональная гаммапатия. У 1 из 100 человек гаммапатия трансформируется в множественную миелому
Семейная история заболевания миеломой или гаммапатией
Патология иммунитета (ВИЧ или применение лекарств, подавляющих иммунитет)
Воздействие радиации, пестицидов, удобрений
Костный мозг в обычных условиях вырабатывает строго определенное количество В-лимфоцитов и плазматических клеток. При миеломной болезни их выработка выходит из-под контроля, костный мозг заполняется аномальными плазматическими клетками, а образование нормальных лейкоцитов и эритроцитов снижается. При этом вместо антител, полезных в борьбе с инфекциями, такие клетки производят белки, способные повреждать почки.
Симптомы и признаки миеломной болезни
Признаки, которые помогут заподозрить миелому:
Боль в костях, особенно в ребрах и позвоночнике
Патологические переломы костей
Частые, повторяющиеся случаи инфекционных заболеваний
Выраженная общая слабость, постоянная усталость
Кровотечения из десен или носовые, у женщин — обильные менструации
Головная боль, головокружение
Тошнота и рвота
Диагностика миеломной болезни
Поставить диагноз бывает сложно, так как при миеломной болезни нет какой-то явной опухоли, которую можно заметить, а иногда заболевание вообще протекает без каких-либо симптомов.
Диагностикой миеломной болезни обычно занимается врач-гематолог. Во время расспроса врач выявляет основные симптомы заболевания у данного пациента, выясняет, нет ли кровотечений, боли в костях, частых простуд. Затем проводят дополнительные исследования, необходимые для точной постановки диагноза и определения стадии болезни.
Клинический анализ крови при миеломе часто указывает на увеличение вязкости крови и повышение скорости оседания эритроцитов (СОЭ). Нередко снижено количество тромбоцитов и эритроцитов, гемоглобина.
В результатах анализа крови на электролиты часто повышен уровень кальция; по данным биохимического анализа увеличено количество общего белка, определяются маркеры нарушения функции почек — высокие цифры мочевины, креатинина.
Анализ крови на парапротеин проводят для оценки типа и количества аномальных антител (парапротеинов).
В моче часто определяют патологический белок (белок Бенс-Джонса), который представляет собой моноклональные легкие цепи иммуноглобулинов.
На рентгенограмме костей (черепа, позвоночника, бедренных и тазовых костей) видны характерные для миеломы повреждения.
Пункция костного мозга — самый точный способ диагностики. Тонкой иглой берут кусочек костного мозга, обычно прокол делают в области грудины или кости таза. Затем полученный материал изучают под микроскопом в лаборатории на предмет перерожденных плазматических клеток и проводят цитогенетическое исследование для выявления изменений в хромосомах.
Компьютерная томография, магнитно-резонансная томография, ПЭТ-сканирование позволяют выявить участки повреждения в костях.
Способы лечения миеломной болезни
В настоящее время используют разные методы лечения, прежде всего лекарственную терапию, при которой препараты применяют в разных комбинациях.
Таргетная терапия с использованием лекарств (бортезомиб, карфилзомиб (не зарегистрирован в России), которые за счет влияния на синтез белков вызывают гибель плазматических клеток.
Терапия биологическими препаратами, такими как талидомид, леналидомид, помалидомид, стимулирует собственную иммунную систему бороться с опухолевыми клетками.
Химиотерапия циклофосфаном и мелфаланом, которые тормозят рост и приводят к гибели быстрорастущих клеток опухоли.
Кортикостероидная терапия (дополнительное лечение, которое усиливает эффект основных препаратов).
Бисфосфонаты (памидронат, золендроновая кислота) назначают для повышения плотности костной ткани.
Обезболивающие, в том числе наркотические анальгетики, применяют при сильных болях (очень частая жалоба при миеломной болезни), для облегчения состояния пациента применяют хирургические методы и лучевую терапию.
Хирургическое лечение требуется, например, для фиксации позвонков с помощью пластин или других приспособлений, так как происходит разрушение костной ткани, в том числе позвоночника.
После проведения химиотерапии часто проводят пересадку костного мозга, при этом наиболее эффективной и безопасной является аутологичная трансплантация стволовых клеток костного мозга. Для осуществления этой процедуры проводят забор стволовых клеток красного костного мозга. Затем назначают химиотерапию (как правило, высокими дозами противоопухолевых препаратов), которая уничтожает раковые клетки. После окончания полного курса лечения делают операцию по пересадке забранных ранее образцов, и в результате начинают расти нормальные клетки красного костного мозга.
Некоторые формы заболевания (прежде всего “тлеющая” миелома) не требуют срочного и активного лечения. Химиотерапия вызывает тяжелые побочные эффекты и в некоторых случаях — осложнения, а эффекты на течение болезни и прогноз при бессимптомной “тлеющей” миеломной болезни сомнителен. В таких случаях проводят регулярное обследование и при первых признаках обострения процесса начинают лечение. План контрольных исследований и регулярность их проведения врач устанавливает индивидуально для каждого пациента, и очень важно соблюдать эти сроки и все рекомендации врача.
Осложнения миеломной болезни
Сильные боли в костях, требующие назначения эффективных обезболивающих средств
Почечная недостаточность с необходимостью гемодиализа
Частые инфекционные заболевания, в т.ч. воспаление легких (пневмонии)
Истончение костей с переломами (патологические переломы)
Анемия, требующая переливания крови
Прогноз при миеломной болезни
При “тлеющей” миеломе заболевание может не прогрессировать десятки лет, но необходимо регулярное наблюдение у врача, чтобы вовремя заметить признаки активизации процесса, при этом появление очагов разрушения костей или увеличение в костном мозге количества плазматических клеток выше 60% говорит об обострении заболевания (и ухудшении прогноза).
Выживаемость при миеломе зависит от возраста и общего состояния здоровья. В настоящее время в целом прогноз стал оптимистичнее, чем еще 10 лет назад: 77 из 100 больных миеломой человек будут жить как минимум год, 47 из 100 — как минимум 5 лет, 33 из 100 — как минимум 10 лет.
Причины смерти при миеломной болезни
Чаще всего к смерти приводят инфекционные осложнения (например, пневмония), а также фатальные кровотечения (связанные с низким количеством тромбоцитов в крови и нарушениями свертываемости), переломы костей, тяжелая почечная недостаточность, тромбоэмболия легочной артерии.
Питание при миеломной болезни
Рацион при миеломе должен быть разнообразным, содержать достаточное количество овощей и фруктов. Рекомендуют уменьшить потребление сладостей, консервов и готовых полуфабрикатов. Специальной диеты можно не придерживаться, но так как миеломе часто сопутствует анемия, то желательно регулярно есть продукты, богатые железом (постное красное мясо, сладкий перец, изюм, брюссельская капуста, брокколи, манго, папайя, гуава).
В одном из исследований было продемонстрировано, что употребление куркумы предупреждает резистентность к химиотерапии. Исследования на мышах показали, что куркумин может замедлять рост раковых клеток. Также добавление в пищу куркумы во время химиотерапии может несколько облегчить тошноту и рвоту.
Все изменения в диете нужно согласовывать с лечащим врачом, особенно во время химиотерапии.
Источник https://mosonco.ru/mielomnaya_bolezn/
Источник https://lapino2.ru/napravleniya/onkogematologiya/mieloma/
Источник https://medportal.ru/enc/oncology/leicosis/mielomnaya-bolezn/