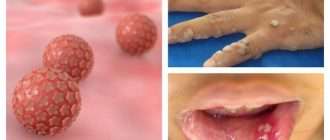
Опоясывающий герпес (опоясывающий лишай) — симптомы и лечение
Что такое опоясывающий герпес (опоясывающий лишай)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 15 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Опоясывающий герпес (опоясывающий лишай) — это инфекционное заболевание, которое возникает у людей, переболевших ветряной оспой. Его вызывает вирус Varicella zoster (вирус ветряной оспы), который активизируется из латентного состояния и поражает задние корешки спинного мозга, межпозвоночные нервные узлы (ганглии) и кожу.
Клинически характеризуется умеренно выраженным синдромом общей инфекционной интоксикации, везикулёзной сыпью по ходу чувствительных нервов, вовлечённых в процесс, и выраженными болями.
Этиология
Семейство — Herpesviridae (от греч. herpes — ползучий)
Вид — вирус герпеса 3 типа — Varicella zoster (VZV, HHV-3).
Varicella zoster — ДНК-содержащий клеточно-ассоциированный вирус овальной формы. В диаметре он достигает 120-179 нм. Покрыт липидной оболочкой с гликопротеиновыми шипиками. Имеет антигены как снаружи, так и внутри (сердцевинные антигены). Их количество и качество непостоянно. Других вариантов патогена не найдено.
После того, как человек перенёс ветряную оспу, вирус ретроградным обратным путём перемещается по отросткам нервных клеток (аксонам) к ганглиям. Там он пожизненно сохраняется в латентном состоянии. Антигены вируса на поверхности инфицированных нейронов отсутствуют. Это не позволяет иммунной системе распознать данные клетки.
Для животных непатогенен. Очень неустойчив во внешней среде, изменяется при нагревании. Солнечная радиация, свежий воздух при проветривании, стандартные дезинфицирующие средства и жирорастворители убивают вирус почти мгновенно [1] [2] [5] [7] [9] [10] .
Эпидемиология
Заболеванию подвержены люди, которые перенесли ветряную оспу (как правило, давно) при снижении иммунореактивности организма. К ним относятся пожилые, беременные, ВИЧ-инфицированные, люди после стресса или трансплантации органов — получающие иммуносупрессивную терапию (подавление нежелательных реакций иммунной системы) и другие иммунодепрессированные контингенты.
Так как заболевание развивается из-за реактивации вируса, уже находящегося в организме, опоясывающий герпес называют эндогенной болезнью.
Заболевание не носит массовый характер. У него нет чёткой сезонности. Чуть чаще болеют женщины и представители белой расы.
Люди с опоясывающим герпесом являются источником распространения вируса и могут быть опасны в плане заражения ветряной оспой у ранее не болевших людей, особенно детей.
В среднем заболеваемость находится на уровне 10-12 случаев на 1000 человек старше 60 лет. В последнее десятилетие наблюдается рост заболеваемости в более младших возрастных группах.
У ВИЧ-инфицированных опоясывающий герпес — достаточно частое проявление при снижении уровня СД4 (белых кровяных телец) ниже 0,5 на 10 9 /л. При отсутствии прогрессирующей иммуносупрессии повторные рецидивы наблюдаются редко (не более 5 % случаев) [1] [3] [5] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы опоясывающего герпеса
Инкубационный период в привычном понимании отсутствует, так как опоясывающий герпес — это не первичная инфекция. Может пройти вся жизнь, а манифестация так и наступит, хотя вирус в организме присутствует.
Предугадать развитие болезни сложно. Её начало и проявления широко различаются и зависят от степени тяжести. Заболеванию может предшествовать стресс, травма или ОРЗ.
Выделяют симптоматику отдельных форм опоясывающего лишая.
Ганглиокожная форма
Эта форма начинается с продромы — лёгкое недомогание, нарушения чувствительности, умеренные болевые ощущения в местах будущих высыпаний. Этот период длится до семи дней. Затем боли становятся выраженными, появляется лихорадка, умеренно выраженный синдром общей инфекционной интоксикации. Иногда боли усиливаются даже при дуновении ветра (т.н. аллодинические боли — от неболевых раздражителей).
Через 3-10 дней в этих местах на фоне покраснения появляется везикулёзная сыпь. При этом интенсивность боли обычно снижается. Сыпь возникает с одной стороны, ограниченная областью иннервации одного сенсорного ганглия. Везикулы имеют тенденцию к группировке.
В дальнейшем содержимое везикул мутнеет, иногда вскрывается. Через 4-5 дней от появления сыпи появляются корочки. Они исчезают на 2-4 неделе болезни.
Разрешаются в ысыпания бесследно, но только при отсутствии расчёсов и глубоких воспалительных повреждений. А вот болевые феномены могут сохраняться длительно, иногда до года. Это требует своевременной противовирусной терапии и купирования боли.
В целом боли при опоясывающем герпесе достаточно выраженные, усиливаются при движении, прикосновении (даже незначительном). Их можно расценить как острые (с продромы и до одного месяца), подострые (1-4 месяца) и хронические (более 4 месяцев – постгерпетическая невралгия – типичная нейропатическая боль). Характер болей может быть различным – постоянным и спонтанным, чаще жгучим, давящим. Иногда боли сравнивают с ударом тока. Они могут причинять значительные физические страдания больным, нарушать сон, изматывать пациента.
Локализация болей и сыпи соответствует проекции поражённых нервов.
Глазная форма
Высыпания появляются на лице, носе и глазах. Это связано с поражением тройничного нерва и гассерова узла. Сыпь распространяется от уровня глаза до теменной области, резко прерывается по срединной линии лба. Иногда процесс затрагивает глаз.
Ушная форма
Поражается коленчатый узел. При этом захватывается ушная раковина, наружный слуховой проход. Может возникнуть паралич лицевого нерва и лицевой мускулатуры — т.н. синдром Ханта. Теряется вкусовая чувствительность.
![Высыпания в ухе при опоясывающем герпесе [12]](https://probolezny.ru/media/bolezny/opoyasyvayushiy-gerpes/vysypaniya-v-uhe-pri-opoyasyvayushem-gerpese-12_s_T9896xS.jpeg)
Гангренозная (некротическая) форма
Возникает глубокое поражение кожи. Формируются грубые рубцы, иногда с геморрагическим пропитыванием содержимого — геморрагическая форма. Чаще всего развивается у пожилых людей с отягощённым соматическим анамнезом — сахарным диабетом, язвенной болезнью и т. д.
![Гангренозный опоясывающий герпес до и после лечения [13]](https://probolezny.ru/media/bolezny/opoyasyvayushiy-gerpes/gangrenoznyy-opoyasyvayushiy-gerpes-do-i-posle-lecheniya-13_s_cTuCEeT.jpeg)
Менингоэнцефалитическая форма
Чаще наблюдается при расположении сыпи на голове. Повышается температура, возникают головные боли, тошнота и рвота, не приносящая облегчения, менингеальный синдром, нарушения сознания, кома. Летальность при этом состоянии — свыше 60 %.
Диссеминированная форма
Возникает при СПИДе. Высыпания распространяются по всему кожному покрову. Часто при этом поражаются внутренние органы — лёгкие, мозг, печень, почки. Прогноз неблагоприятный.
Ганглионевралгическая форма
Характерные высыпания отсутствуют, но есть явный болевой синдром. Диагностика крайне затруднительна. Из-за очень позднего диагноза лечение сводиться лишь к купированию боли. Применение противовирусных препаратов в отсроченный период явно не влияет на процесс.
Опоясывающий герпес при беременности
У беременных опоясывающий герпес (при отсутствии ВИЧ) обычно не имеет каких-либо отличий. Он не влияет на течение беременности и не вызывает поражения плода/ребёнка [2] [3] [6] [8] [10] .
Патогенез опоясывающего герпеса
Даже спустя много лет после перенесённой ветряной оспы вирус сохраняется в межпозвоночных нервных узлах и задних корешках спинного мозга. Под воздействием провоцирующего фактора (ВИЧ, стресса, приёма иммунодепрессантов, онкологии, радиации, пересадки органов и других) он активизируется и выходит из нервных клеток. Продвигаясь по аксонам чувствительных нервных стволов (чаще межрёберных, тройничного нерва) до кожного покрова, вызывает характерное поражение кожи — болезненную везикулёзную сыпь.
Такой процесс происходит у людей с наличием специфических антител класса G в низких концентрациях и сниженным уровнем клеточного иммунитета.
Патоморфологические изменения кожи напоминают изменения при простом герпесе:
- возникает внутриклеточный и межклеточный отёк эпидермиса;
- в верхних отделах росткового слоя образуются пузырьки;
- происходит баллонирующая дегенерация и дистрофия цитоплазмы — клетки шиповатого слоя округляются, увеличиваются и отделяются друг от друга и разрушаются;
- появляются гигантские клетки, которые содержат несколько ядер, в том числе с эозинофильными включениями.
В патогенезе болезни ведущими являются не эпителиотропные свойства вируса, а нейротропные. Из-за часто повторяющихся болевых стимулов, частичного повреждения миелиновой оболочки, покрывающей аксоны и нейроны, и участков чувствительных нервов вирус повышает чувствительность ноцицепторов центральной нервной системы [1] [2] [5] [7] [10] .
Классификация и стадии развития опоясывающего герпеса
МКБ-10 (Международная классификация болезней) выделяет семь вариантов опоясывающего герпеса (B02):
- B02.0 — опоясывающий лишай с энцефалитом;
- B02.1 — опоясывающий лишай с менингитом;
- B02.2 — опоясывающий лишай с другими осложнениями со стороны нервной системы: постгерпетический ганглионит узла коленца лицевого нерва, полиневропатия, невралгия тройничного нерва;
- B02.3 — опоясывающий лишай с глазными осложнениями: блефарит, конъюнктивит, иридоциклит, ирит, кератит, кератоконъюнктивит, склерит;
- B02.7 — диссеминированный опоясывающий лишай;
- B02.8 — опоясывающий лишай с другими осложнениями;
- В02.9 — опоясывающий лишай без осложнений.
По клинической картине выделяют две основные формы заболевания:
- Типичная (без осложнений и с осложнениями):
- эритематозная — покраснения;
- везикулёзная — покраснение с образованием везикул (пузырьков);
- пустулёзная — покраснение, везикулы, нагноение пузырьков;
- буллёзная — тяжело протекающая форма с появлением на коже пузырей, наполненных экссудатом, впоследствии нередко нагнаивающихся.
- Атипичная (без осложнений, с осложнениями):
- абортивная — наблюдается лишь гиперемия, иногда возникают папулы, но без везикул, т. е. без пузырьков;
- геморрагическая — содержимое везикул пропитывается кровью;
- гангренозная — с некрозом тканей;
- генерализованная — обширные высыпания, поражающие несколько участков кожи;
- диссеминированная (в т. ч. у ВИЧ-инфицированных) — обширные высыпания с поражениями внутренних органов; крайне неблагоприятный прогноз;
- опоясывающий герпес с поражением органа зрения (офтальмогерпес с развитием кератита, эписклерита, иридоциклита) и неврита зрительного нерва;
- опоясывающий герпес с поражением слизистой полости рта, глотки, гортани, ушной раковины и слухового прохода.
По степени тяжести заболевание может быть:
- лёгким;
- среднетяжёлым;
- тяжёлым (с осложнениями) [1][2][10]
Осложнения опоясывающего герпеса
- Поперечный миелит — острое воспаление серого и белого вещества одного или нескольких прилегающих сегментов спинного мозга. Возникают головные, шейные и спинные боли. Затем добавляется чувство слабости, опоясывающей скованности груди и живота — двигательные параличи, задержка мочи и кала. Для диагностики проводится МРТ и анализы ликвора.
- Менингоэнцефалит — резкое повышение температуры, сильная головная боль, тошнота, рвота, менингеальный симптомы, нарушение сознания. Диагностируется с помощью МРТ и анализов ликвора. Прогноз неблагоприятный.
- Офтальмогерпес — покраснение, нарушение зрения, боль в глазу. В итоге приводит к глаукоме и слепоте.
- Отит — боли в ухе, повышение температуры тела, выделения из уха, нарушения слуха. Может привести к глухоте.
- Ганглионеврит — воспаление нервного ганглия с относящимися к нему нервными стволами. Сопровождается выраженными стреляющими, жгучими болезненными ощущениями, которые возникают из-за малейших воздействий на поражённый очаг. Возникает в основном у пожилых больных при отсутствии своевременного лечения.
- Бактериальная суперинфекция — нагноение участков высыпаний.
![Бактериальная суперинфекция [14]](https://probolezny.ru/media/bolezny/opoyasyvayushiy-gerpes/bakterialnaya-superinfekciya-14_s.jpeg)
- Диссеминация у больных СПИДом — распространение вируса. Приводит к бронхиту, эзофагиту, гастриту, колиту, циститу, миозиту, перикардиту, плевриту, перитониту, пневмонии, гепатиту, миокардиту и артриту[1][4][9][10] .
Диагностика опоясывающего герпеса
Лабораторная диагностика:
- Клинический анализ крови: нормоцитоз (нормальные размеры эритроцитов) или лейкопения (сниженное количество лимфоцитов). При присоединении вторичной флоры возможен нейтрофильный лейкоцитоз — чрезмерно повышенный уровень нейтрофилов. СОЭ в норме или повышена.
- Биохимический анализ крови: как правило, без существенных отклонений, зависит от распространённости процесса и наличия сопутствующих заболеваний.
- ИФА-диагностика крови: выявление повышенного титра IgG антител как маркера инфицирования вирусом, нарастание титра в 4 раза, иногда появление IgM к вирусу ветряной оспы.
- ПЦР биологического материала (отделяемого высыпаний, ликвора, крови): выявление ДНК вируса.
- Экспресс-методы — изучение под микроскопом мазков-отпечатков из высыпаний: обнаруживаются гигантские многоядерные клетки — симпласты — с внутриядерными включениями и специфические антигены с моноклональными антителами. Проводится в основном в научных целях.
- Общий анализ мочи неинформативен [1][2][5][7][9][10] .
Дифференциальная диагностика:
- везикулёзный осповидный риккетсиоз — пребывание на очаговой территории, факт укусу клеща, первичный аффект, панваскулит (воспаление стенок сосуда), генерализованная лимфаденопатия;
- инфекция простого герпеса — одиночные пузырьки, чаще в области губ и половых органов, отсутствие явных болей; — контакт с больным ветряной оспой или опоясывающим герпесом, отсутствие ветряной оспы в прошлом, единичные несливающиеся везикулы по всему телу, отсутствие болей в местах высыпаний;
- энтеровирусная инфекция — теплое время года, преимущественное поражение кистей и стоп, в основном папулёзные элементы сыпи, часто в совокупности с синдромом поражение ЖКТ;
- укусы блох и клопов — яркая зудящая сыпь — папулы, гиперемия в местах укусов — первичные аффекты, наличие элементов в основном на открытых участках кожи;
- болевая форма терапевтических заболеваний до характерных высыпаний — стенокардия, инфаркт, печёночная и почечная колики — заключение делается на основании характерных изменений биохимии, УЗИ и ЭКГ;
- рожистое воспаление — отсутствие везикул, характерный вид пламени [1][3][4][10] .
Лечение опоясывающего герпеса
Пациентов с тяжёлыми формами опоясывающего герпеса необходимо госпитализировать в инфекционный стационар. Остальные больные при отсутствии серьёзных сопутствующих состояний могут лечиться на дому.
В первую очередь показан приём препаратов прямого противогерпетического действия (на основе ацикловира) в высоких дозировках. Он снижает выраженность и длительность инфекционного и постинфекционного (болевой синдром) процесса.
Начать такое лечение нужно как можно раньше — не позднее семи дней от начала болезни и трёх дней от появления сыпи.
При применении препаратов в более поздние сроки их эффективность резко снижается, так как вирус уже достиг пика своего развития и вызвал каскад иммунонейропатологических реакций.
Использование местных средств против герпеса — мазей и кремов — оказывает слабый терапевтический эффект.
Для подсушивающего, местного антисептического действия используют любой местный антисептик подобного рода — цинковые болтушки, растворы бриллиантового зелёного.
При обширных поражениях, сопровождающихся выраженной воспалительной реакцией, используются противовоспалительные средства, глюкокортикостероиды и противоаллергические препараты.
При выраженных болях (ганглионевритах) стандартные противоболевые средства (НПВС) малоэффективны, поэтому предпочтение следует отдавать антиконвульсантам центрального действия и антидепрессантам. Физиотерапия ослабляет болевые ощущения. Приём витаминов, БАДов и т. п. явного значения не имеет [1] [2] [3] [8] [10] .
Прогноз. Профилактика
При неосложнённых и локализованных формах болезни прогноз благоприятный. При развитии ганглионевритических болей может существенно снизиться качество жизни на достаточно длительный срок (до года), а при менингоэнцефалитической и диссеминированной формах — на ещё более серьёзный срок, нередки летальные исходы.
Профилактика болезни в очаге заражения не проводится. Если опоясывающим герпесом болел ВИЧ-инфицированный пациент, то достаточно проветрить помещение.
В целях неспецифической профилактики опоясывающего герпеса нужно постараться вести здоровый образ жизни, сбалансировано и полноценно питаться, избегать стрессовых ситуаций.
В качестве специфической профилактики используются вакцины против ветряной оспы — «Варилрикс» и «Окавакс». Их можно делать как до болезни ветряной оспы (детям и неболевшим взрослым), так и после (пожилым людям с риском реактивации вируса).
В США для вакцинации взрослых используют вакцину Zostavax (в России не зарегистрирована). Она позволяет снизить риск развития опоясывающего герпеса на 51 %, а риск постгерпетической невралгии — на 67 % [1] [7] [10] .
Лишай у человека — как распознать, каковы симптомы и как лечить
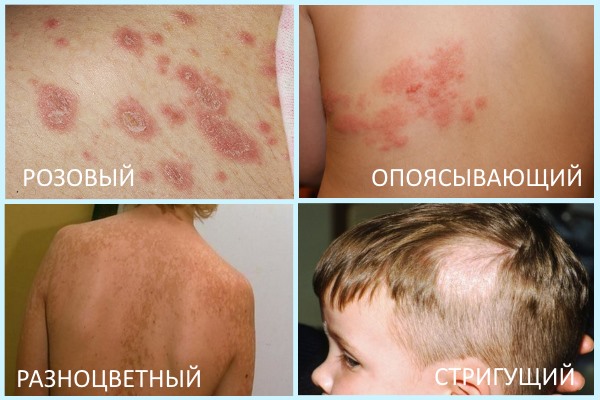
Лишай распространен повсеместно. Чаще всего болеют дети, но и взрослое население уязвимо не зависимо от социального статуса. Причиной развития может служить инфекция, а также психическое перенапряжение, сопутствующая патология, сбой иммунитета.
Ниже даны описания основных видов лишая у человека с подробным фото признаками, методами их диагностики, и лечения.
Стригущий лишай
Представляет собой воспалительное заболевание кожных покровов и его придатков грибковой природы.
Этиология
Стригущий лишай у человека вызывают грибы–дерматофиты, способные поражать не только гладкую кожу, но и ее производные элементы – волосы, ногти. Из дерматофитов наиболее распространены Trichophyton violaceum и Microsporum canis — возбудители трихофитий, микроспорий соответственно.
По источнику инфекции трихофитии и микроспории делятся на зоофильные и антропофильные. Зоофильные – заражение человека происходит во время прямого контакта с больным животным или предметами, зараженными их шерстью. Антропофильные — инфекция передается непосредственно от больного человека, а также при использовании обсемененных грибом вещей (расчески, головные уборы, различные аксессуары для волос).
Клиническая картина
Микроспория волосистой части головы.
На начальной стадии заболевания под волосами появляется пятно красного цвета. Спустя несколько дней очаг поражения покрывается массой мелких серых чешуек («асбестовые чешуйки»). Волосы становятся блеклыми, ломкими, луковица их плотно заполняется спорами гриба. При расчесывании волосы легко обламываются, оставляя «пеньки» высотой 5-6 мм. Такие проплешины в волосах в виде щетины дали название лишаю «стригущий».
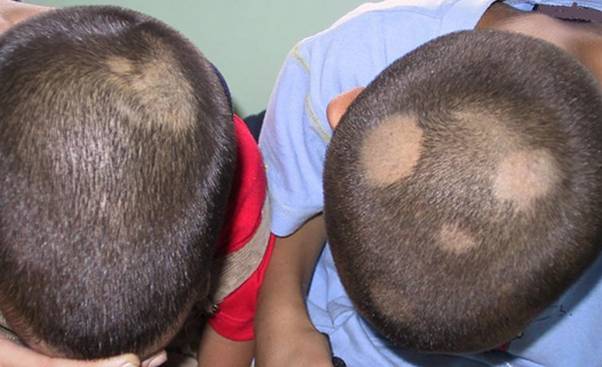
В 90% клинических случаев микроспорию волосистой части головы вызывает Microsporum canis.
Трихофития волосистой части головы.
Для данного микоза характерны высыпания в виде множества небольших (до 1,5 – 2,5 см) изолированных друг от друга очагов с расплывчатыми контурами. Поверхность их покрыта чешуйками серого цвета. Волосы легко ломаются у самого корня, отчего по внешнему виду дерматологи именуют трихофитию «черноточечной».
В 60% трихофитию вызывает Trichophyton violaceum.
Микроспория и трихофития гладкой кожи.
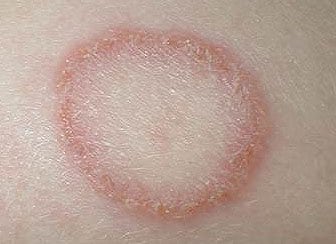
Классическая клиническая картина очага инфекции выглядит как поражение кожи кольцевидной формы с воспалительным гребнем по кайме. Высыпания имеют четкие границы, склонны к периферийному росту, характерен регресс воспалительных изменений в центре очага. Поверхность шелушится, иногда содержит пузырьки, пустулы.
Фавус (парша)
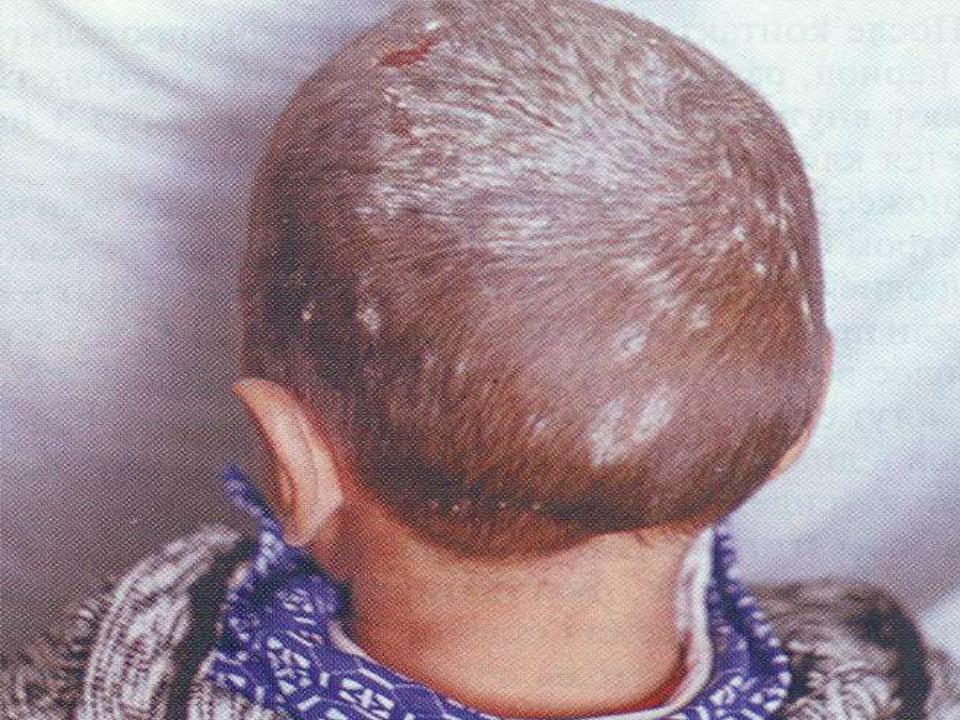
Патогномоничный признак фавуса — наличие скутул. Скутула (от лат. scutulo – щиток) – это корка из гриба, чешуек эпидермиса, погибших лейкоцитов. Поверхность имеет грязно-желтый или серый цвет. Скутулы могут сливаться, покрывая голову сплошной коркой. Волосы при этом не обламываются, а растут через нее, имеют вид пакли. Внешне это напоминает картину пчелиных сот (от лат. favus – сотовая ячейка). Если снять корку, открывается блестящая ярко-красная поверхность без чешуек, волосы на ней уже не вырастут.
Инфильтративно-нагноительная форма микроспорий и трихофитий
Характерно выраженное воспаление кожи головы с формированием пустул и керионов – плотных крупных болезненных инфильтратов. При надавливании из расширенных устьев фолликул волос просачивается гной желтого цвета. Больного беспокоит синдром интоксикации (высокая температура тела, головная боль, общее недомогание). Процесс охватывает регионарные лимфоузлы (заднешейные, затылочные), развивается лимфаденит.
Диагностика
- Внешний осмотр больного, характерная картина поражения.
- Микроскопия патологического материала (пораженные грибом волосы, чешуйки кожи, частицы ногтевых пластин). Диагноз подтверждают выявленные в препарате нити мицелия, споры грибов.
- Люминесцентная диагностика лампой Вуда используется в качестве экспресс-диагностики микроспорий методом фотолюминесценции – под лучами лампы элементы гриба светятся характерным для дерматофитий светло-зеленым цветом.
- Определение вида гриба путем ПЦР-диагностики (по выявленному в соскобе генетическому материалу паразита).
Лечение
- Системное лечение лишая назначают при микозах волосистой части головы, обширных поражениях гладкой кожи. При лечении микроспорий назначают препарат гризеофульвин, против трихофитии эффективен итраконазол.
- Местное лечение включает различные компрессы на область высыпаний, повязки с антисептиками для очищения очагов от корок. Широко используются противогрибковые шампуни для волос, мази (микроспор, ламизил, клотримазол).
Народные методы лечения
Ниже на изображении представлены рецепты народной терапии (сделано это для того чтобы вы могли сохранить ее у себя)

Меры профилактики: обязательное мытье рук после прогулок с улицы, использование индивидуальных предметов личной гигиены (щетки для волос, полотенца, аксессуары для волос). После посещения бассейнов, общественных бань, саун необходимо принимать душ с мылом. Если дома есть питомцы, следует регулярно осматривать внешний вид шерсти животного. Желательно вовремя обнаружить характерные следы поражения стригущим лишаем, чтобы провести дезинфекцию помещения и лечение больного питомца.
Красный плоский лишай
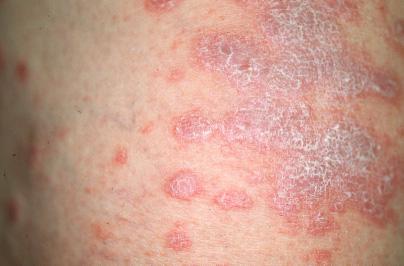
Красный плоский лишай у человека – хронический дерматоз, поражающий кожу в виде мелких, зудящих и чаще шелушащихся узелков.
Этиология
Конкретный вид возбудителя не выявлен. Относится к многофакторным заболеваниям. Вызывать патологию могут различные провоцирующие обстоятельства: психические потрясения, прием некоторых медикаментов (например, тетрациклина), различные раздражающие химические препараты, заболевания желудочно-кишечного тракта.
Клиническая картина
Элементы высыпаний представлены в виде зудящих узелков диаметром 1-3 мм, в центре поверхности — пупкообразное вдавление. В остальном поверхность папулы блестящая. Цвет образований от малинового до синюшно-красного с перламутровым оттенком. Узелки покрыты так называемой сеткой Уикхема – мелким сетчатым рисунком, характерным только для красного плоского лишая. Излюбленными местами поражений являются: сгибательные поверхности конечностей, симметрично по бокам туловища, поясница, область половых органов. Значительно реже высыпания могут появится на голове, ладонях, ступнях. При длительном течении выявляют симптом Кебнера – новые папулы появляются на местах микротравм кожных покровов.
Диагностика
При типичной картине заболевания учитывают характерные клинические внешние признаки и локализацию очагов поражения.
Лечение
Устанавливают связь заболевания со стрессом или перенесенными инфекциями. Проводят диагностику и лечение сопутствующих патологий.
- Местное лечение лишая : на очаги наносят крема, мази с глюкокортикостериодами, внутрь принимают антигистаминные препараты, витамины группы В.
- Методы фототерапии в виде:
- ПУВА–терапия (местное применение фотосенсибилизатора на очаги высыпаний с последующим облучением длинноволновыми УФ-лучами).
- Селективная световая терапия (комбинация длинноволнового, средневолнового УФ излучений).
Народные методы

Разноцветный (отрубевидный) лишай
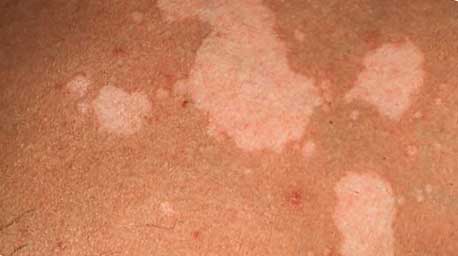
Разноцветный лишай – грибковое не воспалительное заболевание кожных покровов, поражающее роговой слой эпидермиса (волосы и ногти не страдают).
Этиология
Вызывают разноцветный лишай грибы рода Malassezia Furfur, которые являются условно-патогенными микроорганизмами, то есть присутствуют на теле человека в норме, вызывая поражение эпидермиса при определенных условиях. К таким условиям относят: ослабленный иммунитет, нарушения гормонального обмена, повышенную потливость, ряд сопутствующих патологий (сахарный диабет, онкология, ВИЧ-инфекция, хронические болезни почек, туберкулез, системные заболевания). Грибом поражаются кожные покровы, богатые сальными железами: волосистая часть головы, лицо, поверхность верхней трети туловища, паховая область. Высыпания не вызывают зуда.
Клиническая картина
Очаги пораженного эпидермиса имеют вид пятен с четкими краями, которые часто сливаются, образуя фестончатые фигуры. Цвет высыпаний от желто-розового до коричневого. В процессе жизнедеятельности гриба пораженные участки кожи теряют способность вырабатывать под действием ультрафиолета меланин — красящий пигмент. Поэтому у светлокожих поверхность пятен темного цвета, у смуглых или загорелых – светлого (нет пигмента). Очаги шелушатся, отшелушенные чешуйки напоминают отруби (отсюда второе название лишая).
Диагностика
- Характерная клиническая картина поражения эпидермиса грибом Malassezia.
- Люминесцентная диагностика лампой Вуда (грибы дают характерный для данного микоза желтый или бурый цвет свечения).
- Микроскопия соскоба очага на патологические грибы (исследуют чешуйки кожи, диагноз подтверждают при наличии в препарате нитей мицелия, спор грибка).
- Дополнительной диагностикой служит йодная проба Бальцера: на поверхность наносят 5% раствор йода, при этом пораженный грибом очаг окрашивается сильнее (из-за «вздыбленных» чешуек кожи), чем здоровое окружение.
Лечение
- Системные антимикотическая терапия назначается при генерализованных формах поражения, рецидивирующем течении заболевания. Используются такие препараты как кетоконазол, флуконазол, итраконазол.
- Местная терапия: имидазольными антимикотиками в форме шампуня, крема или аэрозоля обрабатывают поверхность очагов поражения.
Народные средства

Опоясывающий лишай
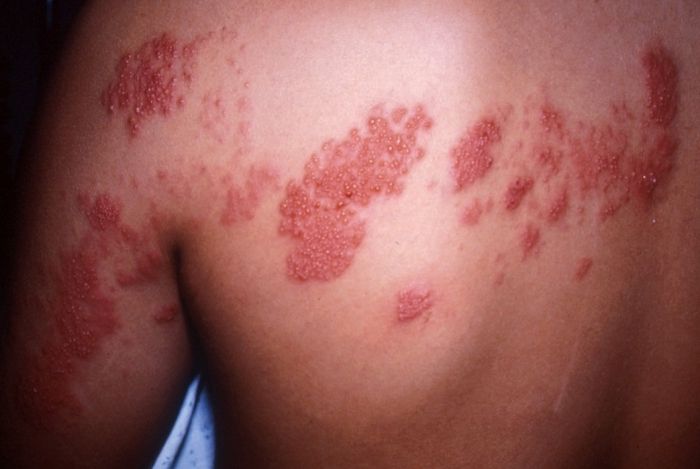
Опоясывающий герпес – острая вирусная инфекция, характеризующаяся лихорадкой, синдромом интоксикации, поражением ганглиев спинного мозга и появлением герпетиформных высыпаний по ходу чувствительных волокон пораженного нерва.
Этиология
Возбудитель опоясывающего герпеса — varicella zoster, нейродерматотропный вирус, способный вызывать повреждения нервной системы и кожи. Передается вирус воздушно-капельным и контактно-бытовым путями. Болеет взрослое население, у детей как правило вирус вызывает развитие ветряной оспы (эта инфекция имеет совершенно другую клиническую картину). Попав в организм, инфекция проникает в спинальные ганглии, где может длительное время находиться в дремлющем состоянии. Активирует инфекцию ослабление иммунитета на фоне других инфекций, онкологических заболеваний, травм, прием гормональных препаратов, цитостатиков.
Клиническая картина
Начальная стадия заболевания проявляется жгучей интенсивной болю по ходу пораженного нерва. Боль обычно усиливается в ночное время. Появляются нарушения чувствительности (повышенная, пониженная либо ее полное отсутствие). Через 5-12 дней по ходу иннервируемого метамера кожа отекает, краснеет, а через 2-3 дня на ней появляются характерные высыпания в виде пузырьков. Со временем содержимое пузырьков темнеет, на их месте образуются коричневого цвета корочки. Через 3 недели они отпадают, оставляя временную пигментацию. Болевой синдром беспокоит дольше.
Диагностика
- Наличие характерной клинической картины инфекции, этапности герпетических проявлений.
- Серологические методы исследований (ПЦР – диагностика, иммуноферментный анализ).
- Выделение вируса на клеточных культурах (инфекцию выращивают на тканях куриного эмбриона).
Лечение
- Противовирусная терапия. Используют такие препараты как зовиракс, фамцикловир, валацикловир. Если противовирусная терапия начата в течение первых 3 суток от начала высыпаний, значительно уменьшается интенсивность болей. Кроме того, сокращается длительность заболевания и лечение в целом оказывает быстрый эффект.
- Иммуностимулирующая терапия. При иммунодепрессивных состояниях показано введение иммуноглобулинов. Отменяются препараты, подавляющие иммунитет.
- Симптоматическая терапия. Антибактериальные препараты назначают в случае присоединения вторичной бактериальной инфекции. Для обезболивания применяют ненаркотические анальгетики, нестероидные противовоспалительные препараты.
Народные средства

Существует специфическая профилактика герпетической инфекции – живая вакцина Zostavax. Побочные эффекты вакцина вызывает редко, однако противопоказана больным с иммунодефицитным состоянием.
Розовый лишай
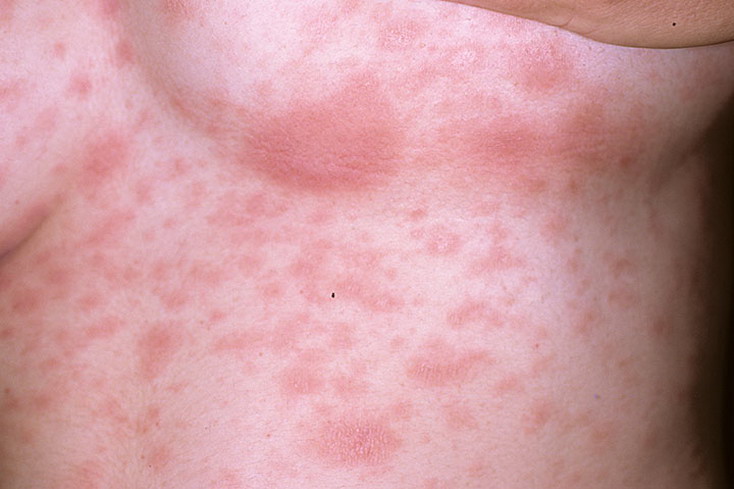
Лишай Жибера (розовый) – кожное заболевание из категории инфекционных эритем.
Этиология
Окончательно возбудитель не выявлен. Предположительно патологию вызывают энтеровирус Коксаки А, герпесвирус человека тип 7. Болезнь развивается на фоне сниженного иммунитета обычно в весенне-осенний период, после простудных инфекций.
Клиническая картина
Начальная стадия заболевания проявляется легкими симптомами интоксикации: беспокоят артромиалгии, слабость, головная боль. На коже спины или живота появляется первичный очаг поражения — зудящее крупное пятно розового цвета округлой формы – материнская бляшка. Центр бляшки вскоре желтеет, начинает шелушиться (чешуйки белого цвета). Края остаются чистыми от чешуек. Через 4-5 дней подобные высыпания меньшего диаметра поражают кожу туловища, конечностей. Больного может беспокоить зуд. Через 4-6 недель заболевание, как правило, самостоятельно излечивается.
Диагностика
Диагностика затруднена ввиду отсутствия определенного возбудителя. Учитывают характерную картину расположения высыпаний — по ходу физиологических кожных складок (линиям Лангера).
Лечение
- Специфическое лечение отсутствует.
- Местная терапия. Для снятия воспаления назначают крема с глюкокортикостероидами.
- Симптоматическая терапия. При выраженном зуде внутрь принимают антигистаминные препараты.
Народными средствами

Больной должен воздержаться от посещения бассейнов, а прием ванн заменить на быстрый душ, так как вода усугубляет течение лишая.
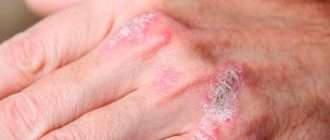
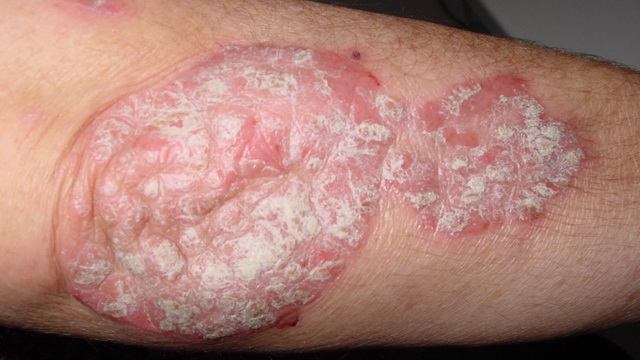
Чешуйчатый лишай (псориаз).
Псориаз (чешуйчатый лишай у человека) относится к узелково-чешуйчатым незаразным дерматозам. Причина псориаза до сих пор не выявлена. Однако развитие его вызывают сбои иммуногенетического характера. Так ученые выявили ген псориаза — PSORS1, а также особую популяцию Т-лимфоцитов, которые вызывают воспалительные поражения тканей. При псориазе имеются нарушения жирового обмена, проявляющиеся высоким уровнем липидов крови, ранним развитием атеросклероза. У 30-60% пациентов обострения псориаза вызывают психотравмирующие ситуации.
Клиническая картина
Высыпания при псориазе имеют вид плотных бляшек розово-красного цвета. Поверхность шелушится серебристыми чешуйками, сухая, что вызывает зуд. При расчесывании папулы чешуйки легко отходят (симптом стеаринового пятна), после снятия чешуек поверхность начинает блестеть (симптом терминальной пленки), если чесать дальше – выделится несколько капель крови (симптом «кровяной росы»).
Эти симптомы объединяют в «псориатическую триаду» — характерную черту псориаза. Высыпания локализуются на разгибательных поверхностях конечностей, пояснице, области крестца, волосистой части головы (псориатическая корона). Бляшки могут сливаться, в запущенных случаях образуются бородавчатые разрастания. Чешуйки на их поверхности желтеют, склеиваются, присоединяется гнойная бактериальная флора.
Диагностика
- Внешний осмотр, выявление характерной для псориаза «псориатической триады».
- Биопсийная диагностика кожи (при псориазе в гистологическом препарате наряду с воспалением выявляют нарушения процессов кератинизации).
- Анализ крови (подтверждение воспаления, диагностика гиперлипидемии).
Лечение
- Иммуносупрессивная терапия при тяжелом течении псориаза (цитостатики, глюкокортикостероиды, ретиноиды).
- Назначение препаратов, улучшающих реологические свойства крови (трентал, реополиглюкин, гемодез, гепарин и другие).
- Дезинтоксикационная терапия.
- Местная терапия в виде мазей, кремов, содержащих кератопластические препараты и/или глюкокортикостероиды.
- Методы фототерапии: ПУВА–терапия (местное применение фотосенсибилизатора на очаг поражения с последующим облучением длинноволновыми УФ-лучами).
Селективная световая терапия (комбинация длинноволнового и средневолнового УФ излучений).
- Клиническому излечению псориаза способствует диета. Больной ограничивает употребление овощей семейства пасленовых, специй. Отказывается от курения, употребления алкоголя.
Народные методы


Врач-терапевт, гастроэнтеролог, гепатолог, инфекционист. Провожу профилактические мероприятия осложнений со стороны пищеварительной системы после долгой терапии НПВП и кроворазжижающими препаратами.
Опоясывающий лишай
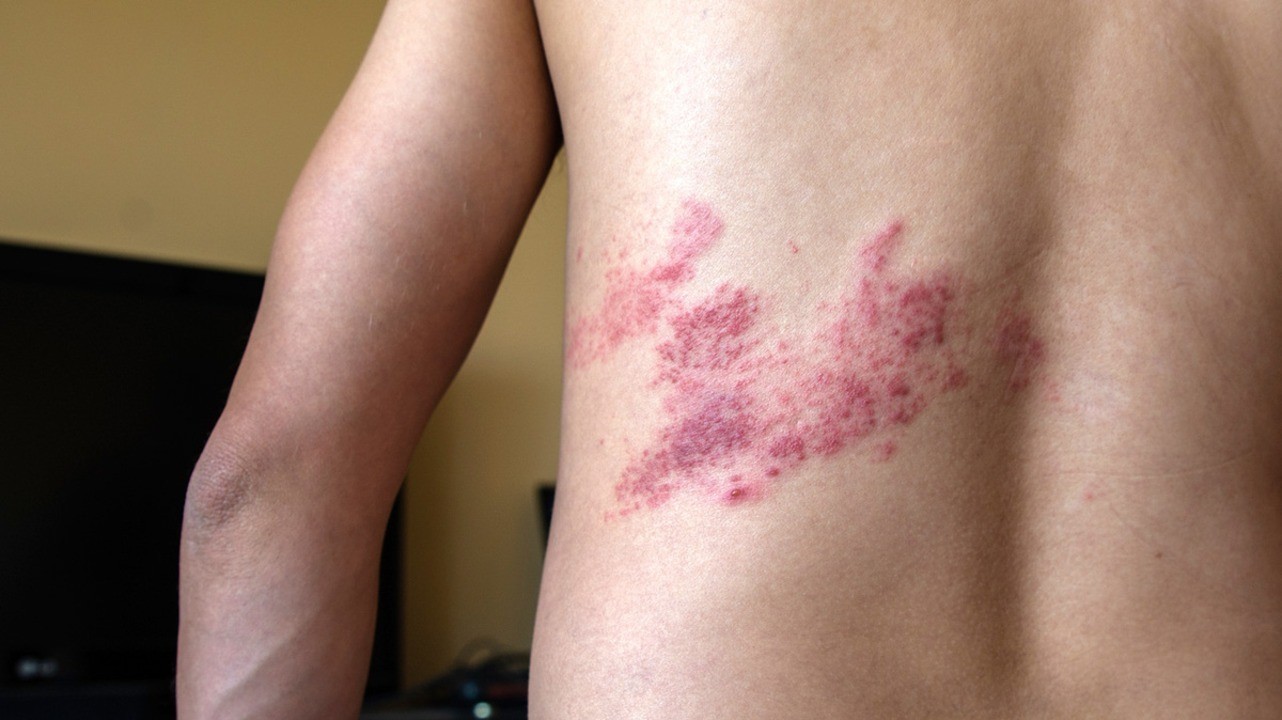
Под опоясывающим лишаем в медицине понимают опоясывающий герпес (Herpes zoster), так как именно этот вирус становится причиной болезни. Он поражает кожу, нервную ткань. Чаще всего болеют люди старшего и среднего возраста, у которых была ветряная оспа. Заболевание тяжело переносится пациентами, вызывает серьезные поражения кожи и может длиться от 4-5 дней до 1-1,5 месяцев. Возможные осложнения в форме васкулопатии, некроза сетчатки могут значительно ухудшить качество жизни больного.
Причины
По официальной статистике, ежегодно в России регистрируется более 19 тыс. случаев этой патологии. Средний показатель — 13,09 заболевших на 100 тыс. населения.
Причина заболевания — в вирусе герпеса человека 3 типа, относящегося к группе альфа-герпесвирусов. Проникая в клетки, он начинает размножаться и вызывает дегенеративные изменения в них. Прежде всего, воспаляются задние корешки спинного мозга и межпозвоночных ганглиев. В процесс вовлекаются чувствительные нервы, за счет чего для болезни характерен болевой синдром. Появляется везикулезные высыпания на груди, лице. Возможны поражения органов слуха, зрения. Заболевание имеет несколько форм, о которых мы расскажем ниже.
Патогенез
Первичное заражение происходит, в основном, еще в детстве, когда пациенты болеют ветряной оспой. В дальнейшем инфекция может длительное время сохраняться в латентной форме, находясь чаще всего в черепно-мозговых, спинальных ганглиях — нервных узлах. У большинства людей, перенесших ветряную оспу, возбудитель остается в организме пожизненно.
Факторы риска
Активизация вируса происходит под воздействием одного или нескольких факторов риска:
- различные иммунодефицитные состояния (тяжелая инфекционная болезнь, лейкемия, лимфома, химиотерапия и другие);
- сильное переохлаждение;
- возраст старше 50 лет;
- заражение ВИЧ-инфекцией.
В отличие от ветряной оспы, эпидемических вспышек опоясывающего лишая не бывает. Однако врачи и ученые заметили, что большинство заболеваний приходится на июнь-август, а снижение их частоты — на предзимний период. Ученые связывают это с более интенсивным воздействием ультрафиолетового излучения в летнее время.
Факты о заболевании
- Опоясывающим лишаем болеют люди всех возрастов, начиная с 14 лет, однако после 50 лет вероятность заболевания увеличивается в 2,5-9,5 раз.
- Самую низкую распространенность болезни ученые отмечают среди лиц в возрасте 30–39 лет.
- Дети до 17 лет составляют 10% от всех заболевших, в остальных 90% случаев диагностируют опоясывающий лишай у взрослых.
- Если средняя заболеваемость в молодом и среднем возрасте составляет от 2 до 4,6 случаев на 1000 человек в год, то в пожилом этот показатель — от 4,5 до 11,8.
- У пациентов с иммуносупрессией риск развития в 20-100 раз выше, чем у людей того же возраста с нормальным иммунитетом.
- В возрасте до 50 лет чаще болеют мужчины, после 50 лет — женщины.
- Заболевают до 25-50% пациентов отделений трансплантации органов и онкологических стационаров, летальность — 3-5%.
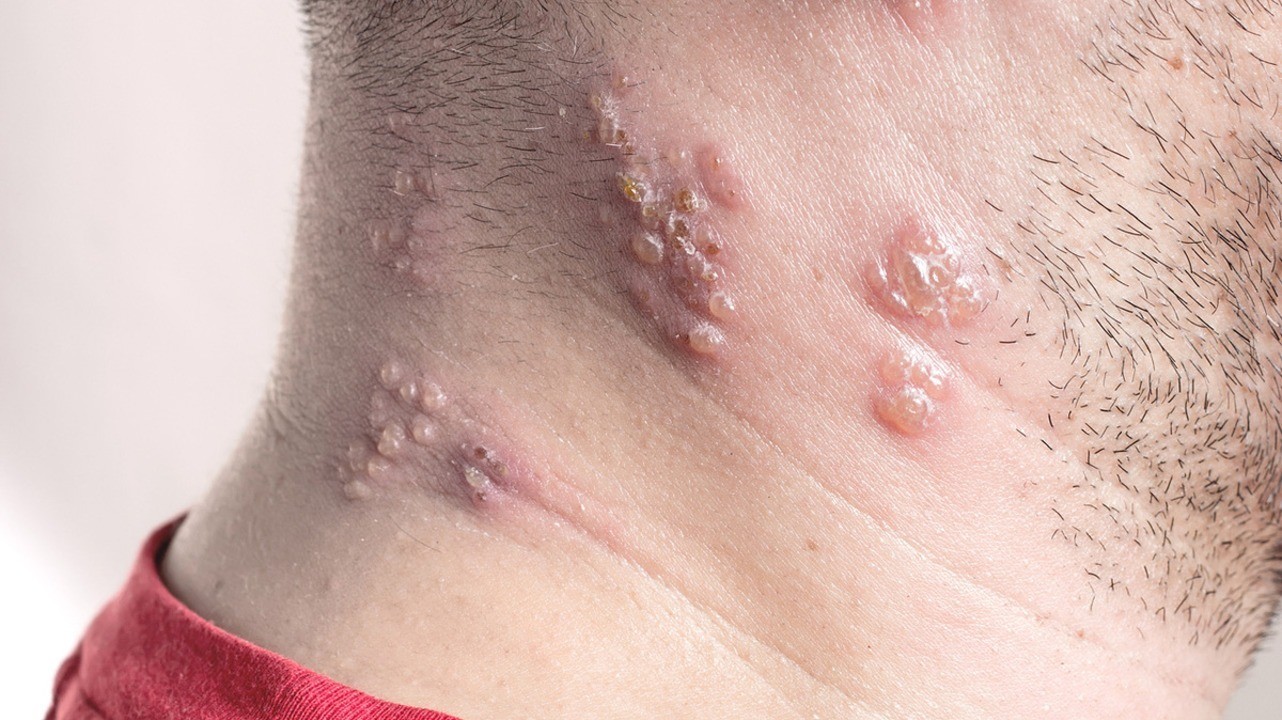
Симптомы опоясывающего лишая
Характерная сыпь — основной симптом опоясывающего лишая. Фото: librakv / Depositphotos
Начало болезни
Появлению первых признаков заболевания предшествует продромальный период (между инкубационным периодом и самой болезнью). Он характеризуется появлением в пораженном участке кожи болевых ощущений и парастезии, то есть чувства «мурашек», покалывания, жжения.
Болезненные ощущения
Могут быть постоянно или возникать периодически, сопровождаться гиперестезией кожи (повышением чувствительности). Их интенсивность может быть довольно высокой, а продолжительность — выматывающей. Некоторые пациенты сравнивают отдельные болевые ощущения с ударами током.
Боли могут быть схожи с аналогичными ощущениями при плеврите, холецистите, аппендиците, почечной и печеночной колике, язве двенадцатиперстной кишки, ранней стадии глаукомы и даже инфаркте миокарда. Это может вызвать определенные трудности при диагностировании опоясывающего лишая и отделения его признаков от симптомов перечисленных заболеваний. У пациентов в возрасте до 30 лет и с относительно сильным иммунитетом боли могут отсутствовать.

Опоясывающий лишай часто сопровождается нестерпимой болью. Фото: Freeograph / Depositphotos
Появление сыпи
Высыпания при этом заболевании довольно характерные. На фото опоясывающего лишая легко заметить, что они располагаются с одной стороны тела. Это происходит потому, что сыпь обычно концентрируется в области того или иного ганглия (нервного узла).
Особенность сыпи заключается в том, что у нее очень короткий этап первичного развития (эритематозная фаза). Практически сразу на коже появляются папулы. Это мелкие узелковые образования красноватого оттенка, возвышающиеся над поверхностью кожи. Они возникают из-за изменений в клетках эпидермиса или поверхностных слоев дермы.
В течение 1-2 суток папулы преобразуются в везикулы — водянистые пузырьки-прыщики. Новые везикулы появляются на протяжении 3-4 суток, отдельные очаги поражения на коже разрастаются и сливаются друг с другом. Если процесс образования новых пузырьков длится более 6-7 суток, это признак иммунодефицита.
Спустя неделю после первичной сыпи везикулы преобразуются в пустулы — гнойнички, полостные образования диаметром 1-2 мм, заполненное гнойными массами. Еще спустя 3-5 суток их заменяют эрозии с тонкой корочкой. В течение 2 недели они шелушатся, распадаются на отдельные чешуйки и осыпаются. На их месте еще 1-2 недели могут оставаться красноватые пятна, которые постепенно исчезают.
Где появляется сыпь
Исследования показывают, что в 57% клинических случаев высыпания появляются на груди, спине или на боку с одной из сторон тела (у 47,7% больных — слева, у 52,3% — справа). Поражение обеих сторон — крайне редкое явление. На лице, точнее в области расположения тройничного нерва, диагностируют 25% высыпаний при опоясывающем герпесе. И лишь в 5-6% болезнь поражает шею, пояснично-крестцовую область или имеют смешанный характер. Такая локализация объясняется тем, что после перенесенной ветряной оспы вирус герпеса накапливается в ганглиях именно этих участков тела.
Общеинфекционные симптомы
У большей части пациентов врачи отмечают общие признаки инфекционного поражения:
- высокая температура тела;
- увеличение лимфатических узлов;
- интоксикация;
- сонливость;
- головная боль;
- головокружение.
Интенсивность симптомов постепенно снижается. При благоприятном прогнозе заболевание проходит за 3 недели.
Видео 1. Опоясывающий лишай. Источник: YouTube-канал dermatologa. net
Классификация
Симптомы опоясывающего лишая могут отличаться в зависимости от формы заболевания.
- Ганглиокожная форма. Наиболее распространенная. Ее симптомы и этапы развития описаны выше.
- Глазная. Вирус может поражать не только тройничный нерв, но и гассеров узел. Сыпь появляется на лице, концентрируясь в области глаз, переносицы, лба с одной стороны. Распространяется от глаза до темени, прерываясь в середине лба.
- Ушная. Вирус локализуется в коленчатом узле, поражает ушную раковину, наружный слуховой проход. У пациента снижается чувствительность к вкусам. Возможен паралич мышц лица и лицевого нерва.
- Абортивная. Одна из легких форм, при которой сыпь довольно быстро проходит, не образуя везикул, а сам пациент при этом чувствует себя удовлетворительно.
- Гангренозная. Наибольший риск — у пациентов старшего возраста с сахарным диабетом, другими соматическими болезнями. Характеризуется поражением глубоких слоев кожи, формированием рубцов.
- Буллезная. У пациентов образуются везикулы более крупного размера. Они объединяются в большие пузыри, содержащие серозную жидкость. Может произойти повреждение кровеносных сосудов. Нередко присоединяется вторичная инфекция, что приводит к образованию гноя.
- Менингоэнцефалитическая. Очень опасная форма, возникающая при поражении головы. Для нее характерна высокая температура тела, сильная головная боль с тошнотой, рвотой. В тяжелых случаях пациент может терять сознание, возможно впадение в коматозное состояние.
- Диссеминированная. Нередко сопровождает СПИД. Высыпания дополняются поражением легких, почек, печени, головного мозга. Очень тяжело переносится больными.
- Ганглионевралгическая. Болезнь проявляет себя только болевыми ощущениями. Сыпь отсутствует или проявляется минимально, что затрудняет диагностирование.
Важно! Буллезная форма имеет схожие симптомы с рожистым воспалением. Однако для рожи характерно значительное отекание тканей, за счет чего кожа в пораженном участке натягивается. Основные участки тела, на которых развивается воспаление при роже, — голень и лицо. Опоясывающий герпес же локализуется чаще всего на груди.
Осложнения
Более чем в 50% клинических случаев болезнь у взрослых вызывает серьезные осложнения. Нередко обращение за медицинской помощью происходит поздно — только на 8-14 сутки. Болевые ощущения могут восприниматься как обострение патологий внутренних органов (холецистита, пиелонефрита) и позвоночника (остеохондроз). Поэтому больные начинают самостоятельное лечение этих хронических заболеваний, а появление сыпи воспринимают как аллергическую реакцию. Как показывают практические исследования, позднее обращение к врачу примерно в 25% приводит к присоединению вторичной инфекции и осложнениям со стороны кожных покровов:
- вторичная бактериальная инфекция кожи — наиболее часто встречающееся осложнение;
- постгерпетическая невралгия — выраженные острые, жгучие, резкие боли в месте поражения. Могут иметь постоянный или периодический характер;
- кератит — воспаление роговицы глаза, для болезни характерны боли, образование язвочек, покраснение глазных тканей, ухудшение зрения;
- заболевания глазных тканей — эписклерит, иридоциклит, воспаление радужной оболочки;
- энцефалит, менингит — воспаление вещества и оболочек головного мозга под воздействием вирусной инфекции;
- полиневропатия — системное поражение периферических нервов;
- поражения желудочно-кишечного тракта;
- поражения сердечно-сосудистой системы.
Как распознать опоясывающий лишай
- Сыпь, похожая на проявление ветряной оспы.
- Высыпания проявляются в виде широкой полосы.
- Локализуются на одной стороне тела.
- В месте поражения появляются зуд, жжение и боль.
- Слабость, недомогание, повышение температуры.
Диагностика
Во время продромального (начального) периода, когда явные симптомы отсутствуют, определить опоясывающий лишай затруднительно. Когда же заболевание проявляет себя характерными высыпаниями, врачи без труда диагностируют эту патологию по внешним проявлениям.
При необходимости дифференцировать вирус (например, отличить от вируса простого герпеса) проводят лабораторный анализ биопсийного материала. Антиген обнаруживают при микроскопии или иммунофлюоресцентным методом. Может проводиться также серологическая диагностика, ПЦР-тест. Пациент обязательно сдает общий анализ крови. При подозрении на поражение головного мозга проводят компьютерную или магнитно-резонансную томографию.
Диагностика позволяет дифференцировать заболевание от патологий с похожими признаками — фурункулеза, вульгарного псориаза, сифилитической розеолы, рожей, поражениями кожи при ВИЧ-инфекции, сахарном диабете, онкологических и гематологических патологиях.
Лечение опоясывающего лишая

Прием противовирусных средств важно начать в течение 72 часов после появления симптомов. Фото: makistock / freepik.com
Зачастую лечить эту патологию приходится с привлечением дерматовенеролога, офтальмолога, невролога. Терапию проводят по 5 направлениям:
- назначение противовирусных препаратов;
- снятие болевого синдрома с помощью кортикостероидов и анальгетиков;
- уменьшение признаков воспаления;
- предупреждение развития бактериальной инфекции;
- ускорение регенерации кожного покрова.
Разработаны эффективные схемы лечения для различных форм опоясывающего лишая.
Видео 2. Лечение опоясывающего лишая. Источник: YouTube-канал «Мой семейный врач».
Противовирусная терапия
Наиболее эффективно использовать противовирусные средства в первые 72 часа после появления симптомов. Назначают лекарство, которое содержит одно из следующих действующих веществ:
- ацикловир;
- фамцикловир;
- валацикловир.
«Золотым стандартом» при лечении этой болезни считаются препараты на основе ацикловира — действующего вещества, которое относится к группе ациклических нуклеозидов. Его действие заключается в угнетении процессов жизнедеятельности вируса герпеса. К недостаткам этих препаратов относят то, что они подавляют размножение вируса, но не предотвращают рецидивы заболевания.
Препараты в форме таблеток принимают перорально в течение недели. В ряде случаев назначают внутривенное введение. Например, если у пациента есть злокачественные новообразования, СПИД, он перенес пересадку внутренних органов иди проходит системное лечение кортикостероидами.
Заразен ли опоясывающий лишай?
Люди, которые не сталкивались с ветряной оспой, могут заболеть ветрянкой после контакта с больным человеком. Особенно это касается детей. У ветрянки и опоясывающего лишая один возбудитель.
Патогенетическая терапия
Назначение препаратов с действующим веществом дипиридамолом тормозит агрегацию тромбоцитов, то есть процесс их соединения друг с другом. Это предотвращает риск тромбоза. Против обезвоживания организма (гидратации) принимают препараты с фуросемидом. Чтобы активировать процесс формирования иммунитета (иммуногенез), внутримышечно вводят гомологичный иммуноглобулин.
Противовоспалительная терапия
Заключается в приеме нестероидных противовоспалительных средств. В тяжелых клинических случаях назначают глюкокортикостероиды. Если эффект от них отсутствует, невролог назначает препараты с центральным анальгетическим действием и невральные блокады.
Наружное лечение
Применяются препараты местного противовоспалительного действия. Они же предупреждают развитие вторичной бактериальной инфекции. Для этого используют спиртовые 1-2% растворы анилиновых красителей, а также препараты, содержащие в составе ацетон, борную кислоту и рацементол.
Если у пациента значительно проявлены буллезные высыпания в виде пузырей, может понадобиться их вскрытие. Делают это стерильными ножницами исключительно в условиях медицинского учреждения. После этого проводят обработку анилиновыми красителями или антисептическими растворами (например, 0,5% раствор хлоргексидина биглюконата).
Наружные противовирусные и обезболивающие средства практически не используют из-за их низкой эффективности. Возможно применение локальной УФО-терапии или кварца.
Опоясывающий лишай и беременность
Доказано, что болезнь, возникшая при беременности, не влияет на плод. Заболевание чаще всего протекает в типичной ганглиокожной форме и не имеет каких-либо отличительных симптомов в сравнении с обычными клиническими случаями.
В медицине разработаны схемы медикаментозного лечения заболевания специально для беременных женщин. Они включают донорские иммуноглобулины, препараты альфа-интерферона, мягкие иммунокорректоры. Лечение проходит под контролем иммунолога, акушера-гинеколога.
Прогноз
Если лечение начато своевременно и отсутствуют осложнения, заболевание длится 7-10 суток. В течение последующих 1-2 недели следы кожных высыпаний постепенно проходят. Следов от высыпаний не остается. В тяжелых случаях требуется диспансеризация с карантином в течение 14 суток.
Профилактика
Какие-либо эффективные профилактические меры против вируса герпеса не разработаны. Рекомендации врачей сводятся к вакцинированию (есть специальные вакцины против этого заболевания) и мероприятиям по повышению иммунитета.
Пациентам с риском развития опоясывающего лишая (в основном, перенесшим ветряную оспу) нужно:
- избегать переохлаждений, стрессов;
- ограничивать физические нагрузки;
- следить за сбалансированным питанием;
- периодически проходить обследования иммунной системы.
Заключение
В успешной терапии опоясывающего лишая важно своевременное обращение пациента за медицинской помощью. При появлении первых тревожных симптомов следует посетить врача. Проводить самостоятельное лечение и назначать себе препараты опасно для здоровья. Эта статья носит информационный характер и не является инструкцией по лечению.
Источники
1. Гомберг М. А. Опоясывающий лишай как дерматологическая проблема // Вестник дерматологии и венерологии. — 2007. — № 5. — С. 18–20.
2. Гузовская Т. С., Чистенко Г. Н., Панкратов В. Г., Гумбар С. А. Эпидемиологическая и клиническая характеристика опоясывающего лишая // Проблемы здоровья и экологии. — 2008. — №3. — С. 133-137.
3. Исаков, В. А. Герпесвирусные инфекции человека: руководство для врачей / В. А. Исаков, Е. И. Архипова, Д. В. Исаков. — СПб: Спец. лит, 2006. — 301 с.
4. Каира А. Н., Лавров В. Ф.. Опоясывающий герпес: эпидемиологические особенности заболеваемости в 2019 году // Эпидемиология и Вакцинопрофилактика. — 2020. — №19.— С. 93–97.
5. Лавров В. Ф., Казанова А. С., Кузин С. Н. Ветряная оспа и опоясывающий лишай: особенности заболеваемости и клинических проявлений // Эпидемиология и инфекционные болезни. Актуальные вопросы. — 2011. — № 3. — С. 54–61.
6. Свистунов А. А. Современные подходы к фармакотерапии опоясывающего лишая // Саратовский научно-медицинский журнал. — 2008. — №2. — С. 31-33.
7. Федеральные клинические рекомендации по ведению больных опоясывающим герпесом. — М., 2013. — 15 с.
Источник https://probolezny.ru/opoyasyvayushiy-gerpes/
Источник https://tvojajbolit.ru/dermatologiya/lishay-u-cheloveka-kak-raspoznat-kakovyi-simptomyi-i-kak-lechit-2/
Источник https://medportal.ru/enc/dermatology/lichen/5/