Рак кожи: часто встречающиеся злокачественные опухоли лица
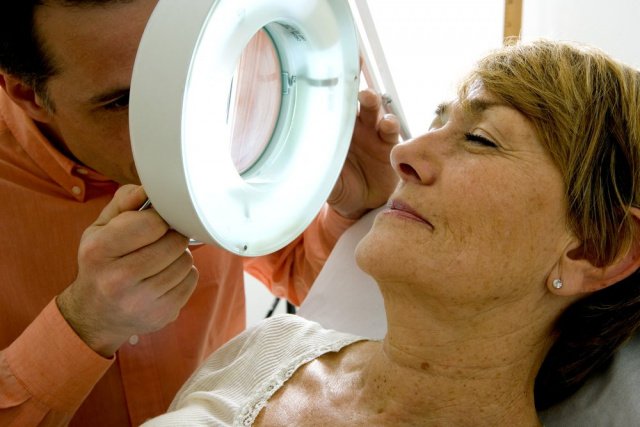
Рак кожи может развиваться на любом участке тела, но есть опухоли, которые «любят произрастать» на определенных участках тела. В этой статье речь пойдет о злокачественных опухолях, которые могут возникать на коже лица.
К таким опухолям относятся плоскоклеточный рак кожи и базалиома (базально-клеточный рак кожи).

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Плоскоклеточный рак кожи

Плоскоклеточный рак произрастает из клеток кожи — кератиноцитов, относится к эпителиальным опухолям.
Это довольно часто встречающийся вид рака. Из всех опухолей эпителиального происхождения на долю плоскоклеточного рака приходится 20%.
Особенности возникновения плоскоклеточного рака кожи:
Данный вид опухоли чаще выявляют в зрелом возрасте — после 65 лет. У детей диагностируют крайне редко.
Мужчины болеют чаще, чем женщины.
По некоторым данным цвет кожных покровов тоже имеет значение. Наблюдения показывают, что чаще этот вид опухоли встречается у светлокожих и рыжеволосых людей.
Предрасполагающие факторы
Замечено, что плоскоклеточный рак кожи редко возникает на неизмененной коже, чаще развитию опухолевого процесса предшествуют какие-то патологические процессы:
- Если проанализировать области тела, на которых он чаще всего развивается, то это будут открытые участки тела, систематически подвергающиеся солнечной инсоляции.
- Довольно часто плоскоклеточный рак возникает на участках кожи, постоянно подвергающихся механическому раздражению, а также в местах посттравматических или послеожоговых рубцов.
- Имеется связь и с некоторыми кожными заболеваниями: псориаз, остроконечные кондиломы, красный плоский лишай, пигментная ксеродерма, красная волчанка и некоторые другие считаются предраковыми состояниями, на фоне которых может развиваться рак кожи.
Локализация опухоли
Как уже говорилось выше, плоскоклеточный рак выбирает участки тела, незащищенные от солнца. В 70% случаев это лицо:
- Нос;
- Области вокруг глаз;
- Лоб;
- Виски;
- Уши.
Как выглядит плоскоклеточный рак кожи?
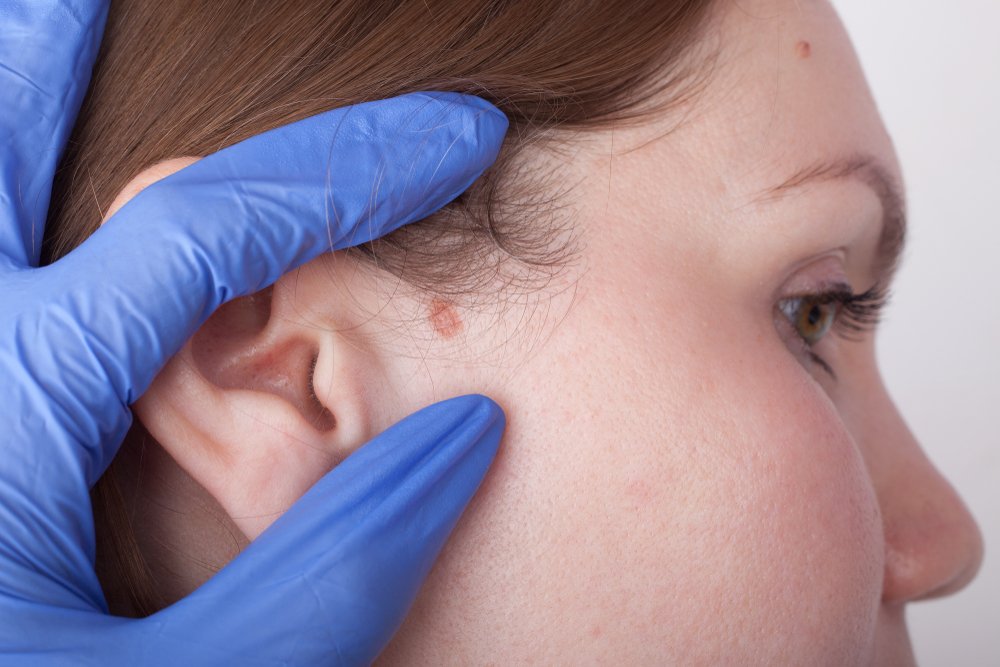
Злокачественное новообразование представляет собой узел, по цвету практически не отличимый от нормальных кожных покровов. Иногда цвет узла может быть с коричневым или красным оттенком. На его поверхности могут образовываться корочки, поверхность может кровоточить.
По клиническим проявлениям выделяют несколько форм данного вида рака кожи:
- Язвенно-инфильтративная;
Характеризуется образованием плотного узла в коже, который со временем изъязвляется. Центр узла напоминает язву. От образования может исходить неприятный запах, язва кровоточит от прикосновений.
Изначально образуется плотный узелок в коже, который быстро разрастается на множество бугорков, располагающихся выше уровня кожи. По виду образование напоминает «цветную капусту». Цвет опухоли имеет красный или коричневый оттенок за счет многочисленных мелких сосудов, пронизывающих опухоль.
- Веруккозная форма.
Опухоль выглядит в виде участка ороговения желто-коричневого цвета, покрытого корочками, бородавчатыми разрастаниями.
Жалобы при плоскоклеточном раке кожи лица
Как и другие злокачественные опухоли, на начальных стадиях своего развития рак кожи не вызывает каких-то неприятных симптомов, которые могли бы заставить пациента обратиться к врачу. Единственной жалобой на этом этапе может быть именно наличие образования на лице, которое доставляет неудобство в плане эстетики.
Чем опасен плоскоклеточный рак?
Это злокачественный процесс, при котором на данный момент смертность составляет довольно большой процент. Отличительной особенностью плоскоклеточного рака является способность метастазировать — распространяться в другие органы.
Наиболее часто метастазируют опухоли, расположенные в области ушей, носогубных складок и вокруг глаз. Метастазы способны проникать в лимфатические узлы, кости лица, головной мозг, внутренние органы.
Склонность к метастазированию определяется гистологическим типом строения плоскоклеточного рака, степенью дифференцировки, а также размером опухоли — чем больше диаметр опухоли, тем выше риск инвазивного роста и образования метастазов.
Базально-клеточный рак кожи
Еще один вид рака, который нередко локализуется на коже лица — базально-клеточный рак. Этот вид злокачественной опухоли тоже относится к эпителиальным, произрастает из клеток эпидермиса или волосяных фолликулов.
Базально-клеточный рак — самый частый среди эпителиальных опухолей. На его долю приходится до 75% случаев.
Особенности возникновения базально-клеточного рака кожи:
Чаще выявляется у представителей мужского пола.
Базалиома выбирает в основном пожилых людей. Чаще всего регистрируется у пациентов, старше 60 лет, и с увеличением возраста заболеваемость только возрастает.
Имеет значение и уровень меланина в коже — базально-клеточный рак чаще диагностируется у лиц со светлой кожей и почти не встречается у афроамериканцев.
Опухоль чаще всего развивается у лиц, которые любят загорать под солнцем или у которых работа связана с длительным нахождением под солнцем.
Предрасполагающими факторами являются наличие веснушек на коже, пигментная ксеродерма.
Локализация опухоли
Базалиома, как и плоскоклеточный рак, выбирает открытые места, и чаще всего это именно кожа лица. Излюбленные локализации на лице:
- Область носогубных складок;
- Крылья носа;
- Веки, уголки глаз;
- Верхняя губа;
- Височные области.
Как выглядит базалиома кожи?
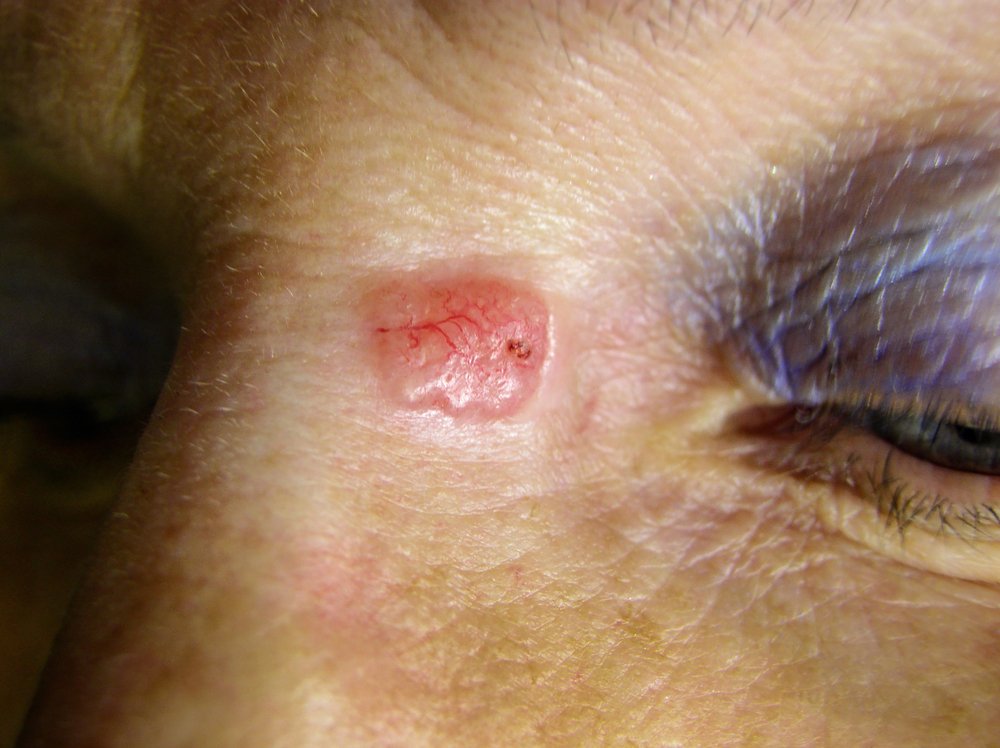
Базально-клеточный рак может выглядеть по-разному. В зависимости от клинической картины онкологи выделяют следующие формы базалиомы, которые различаются не только внешним видом, но и клеточным строением:
- Узловая (нодулярная) форма;
Новообразование представляет собой округлый узел розового цвета, при механическом воздействии на поверхность узла он легко кровоточит.
- Поверхностная форма;
Опухоль представлена в виде розового пятна с блестящей поверхностью, несколько возвышается над уровнем кожи.
Первичный узелок со временем изъязвляется, перерастая в язвенный дефект, который может достигать больших размеров.
В виде плоской бляшки телесного цвета, внешне может напоминать рубец.
- Инфильтративная форма;
Сочетание узловой и плоской форм, данный вариант имеет прогрессирующее течение и плохой прогноз.
- Пигментная форма;
Опухолевый элемент содержит в себе большое количество кожного пигмента. Внешне может напоминать меланому.
- Метатипический вариант базалиомы.
Сочетает в себе признаки плоскоклеточного рака и базалиомы одновременно. Самая злокачественная форма, которая часто метастазирует.
Чем опасен базально-клеточный рак?
От плоскоклеточного рака базально-клеточный отличается тем, что очень медленно растет, а также низкой способностью к метастазированию. Так как заболевание длительное время протекает без болевого синдрома, пациенты обращаются к врачу чаще всего на далеко зашедших стадиях (спустя годы).
Однако базально-клеточный рак способен распространяться в нижележащие ткани, разрушая при этом мышцы и костную ткань, что в итоге может приводить к смертельному исходу.
Метастазы при базалиоме возникают редко, но если они обнаружены, то это говорит о запущенных стадиях опухолевого процесса или о низкодифференцированных его формах. В таких случаях шансы на выздоровление остаются очень низкими.
Злокачественные новообразования кожи (опухоли, рак кожи) — симптомы и лечение
Что такое злокачественные новообразования кожи (опухоли, рак кожи)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лисового Вячеслава Анатольевича, онколога со стажем в 12 лет.
Над статьей доктора Лисового Вячеслава Анатольевича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Злокачественные новообразования кожи (опухоли кожи, рак кожи) — один из самых распространённых типов рака, который в большинстве случаев появляется на открытых для солнца участках кожи. Рак кожи развивается из клеток, которые в результате мутаций приобрели способность к бесконтрольному размножению и перестали подчиняться общим механизмам регуляции.
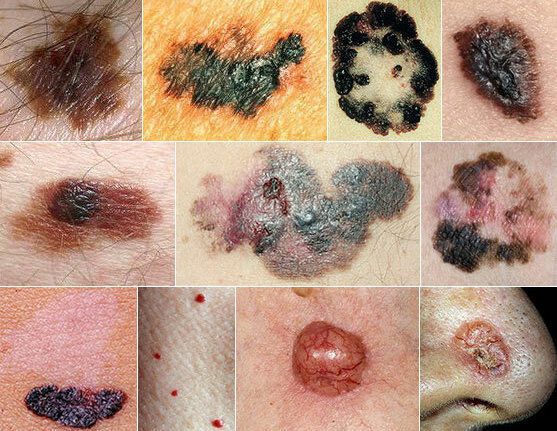
Ключевые особенности злокачественных новообразований, в отличие от доброкачественных — способность прорастать в окружающие ткани (инвазивный рост) и распространяться в различные части тела с образованием вторичных очагов — отдалённых метастазов. Злокачественные опухоли кожи могут развиваться из разных тканей:
- Базальноклеточная карцинома — наиболее распространенная разновидность. Она составляет около 80 % от всех случаев рака кожи. Опухоль развивается из клеток самого глубокого — базального — слоя эпидермиса. В норме за счёт деления базальных клеток происходит обновление кожи, но в данном случае этот процесс патологизируется.
- Плоскоклеточная карцинома составляет около 20 % от всех случаев рака кожи. Она развивается из кератиноцитов — основных клеток эпидермиса.
- Меланому часто ошибочно называют раком кожи. Строго говоря, к раку кожи в данном случае относят только злокачественные новообразования из клеток покровной ткани (эпителия). Меланома развивается из меланоцитов — клеток, продуцирующих пигмент меланин, которые могут содержаться не только в коже, но и в слизистых оболочках, сосудистых оболочках глаза, ногтевой ложе и оболочках мозга.
- Рак из клеток Меркеля — редкая агрессивная злокачественная опухоль нейроэндокринного происхождения.
- Редкие злокачественные опухоли кожи: различные виды сарком (опухолей из соединительной ткани), саркома Капоши, опухоли из железистой ткани, лимфомы [1][2][3] .
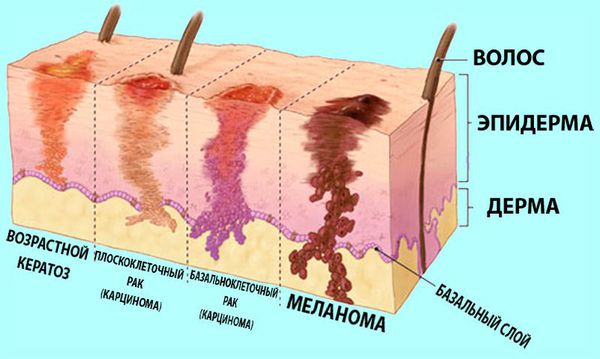
Базальноклеточные и плоскоклеточные карциномы довольно распространены в России. Они составляют 9,8 % от всех злокачественных опухолей у мужчин и 13,7 % у женщин. С каждым годом выявляется всё больше случаев: с 2005 по 2015 годы распространённость заболевания выросла примерно в 10 раз [4] .
Меланома — более редкая злокачественная опухоль. Она составляет лишь 1,4 % от всех онкологических заболеваний у мужчин и 1,9 % у женщин. Однако в отличие от базальноклеточного и плоскоклеточного рака, которые обычно растут очень медленно, меланома быстро распространяется по организму, образуя метастазы, и намного чаще приводит к гибели больных [5] .
Распространённость рака из клеток Меркеля среди людей европеоидного происхождения составляет всего 23 случая на 10 миллионов населения. Другие опухоли кожи тоже встречаются редко [3] [6] .
Наиболее значимый фактор риска — воздействие на кожу ультрафиолетового излучения. Воздействуя на клетки кожи, ультрафиолетовые лучи могут вызывать изменения в ДНК, которые приводят к злокачественному перерождению. Риски повышены у любителей пляжного отдыха и соляриев. Вероятность того, что у человека в будущем разовьётся рак кожи, повышается всякий раз, когда он получает солнечные ожоги. Особенно опасны солнечные ожоги для детей [2] [4] [5] [9] [11] [12] .
Чем светлее кожа, тем она чувствительнее к ультрафиолетовым лучам. Выделяют шесть фототипов кожи. Первый и второй наиболее уязвимы, пятый и шестой самые устойчивые [2] .
Другие факторы риска рака кожи:
- Ионизирующие излучения. Пока не были разработаны надёжные методы защиты, рак кожи часто встречался у работников кабинетов рентгенографии.
- Хронические травмы, ожоги кожи.
- Контакт с канцерогенными веществами: угольной и брикетной пылью, мышьяком, сажей и др.
- Инфекция, вызванная вирусами папилломы человека (ВПЧ) 16 и 18 типов, в ряде случаев выявляется при плоскоклеточном раке кожи в области пальцев и половых органов.
- Рыжий цвет волос часто ассоциирован с первым фототипом кожи и риском возникновения рака.

- Возраст старше 50 лет для базальноклеточного рака. При этом меланома является самым распространённым видом злокачественных опухолей в молодом возрасте.
- Нарушения работы иммунной и эндокринной систем. Например, риски повышены у людей, которые принимают препараты, подавляющие работу иммунной системы [4] .
Риск меланомы также повышен, если у человека есть 10 и более диспластических невусов — больших родинок (обычно более 5 мм) с неравномерной окраской и неровными краями, более 100 родинок, появившихся в течение жизни, либо гигантский пигментный невус, занимающий более 5 % поверхности тела [5] .
Вероятность развития рака кожи повышается при некоторых наследственных болезнях, например, синдроме Горлина (редкое аутоимунное заболевание, синдром базальноклеточного невуса).
Существует довольно длинный список предраковых состояний кожи, таких как пигментная склеродерма, актинический кератоз, старческая кератома, кожный рог и др. К меланоме из них может привести пигментная ксеродерма.
Имеет значение и наследственность — риск заболеть повышается, если злокачественные опухоли кожи уже были диагностированы у близких родственников [4] [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы злокачественных новообразований кожи
Злокачественные опухоли кожи проще обнаружить, чем новообразования во внутренних органах. Каждому человеку рекомендуется раз в месяц осматривать всю поверхность своей кожи, для изучения труднодоступных мест использовать зеркала и просить помощи у близких. Нужно внимательно проверять все родинки, пигментные пятна и веснушки. Если появилось новое и необычное новообразование или с имевшимся ранее происходят изменения, необходимо обратиться к дерматологу [7] .
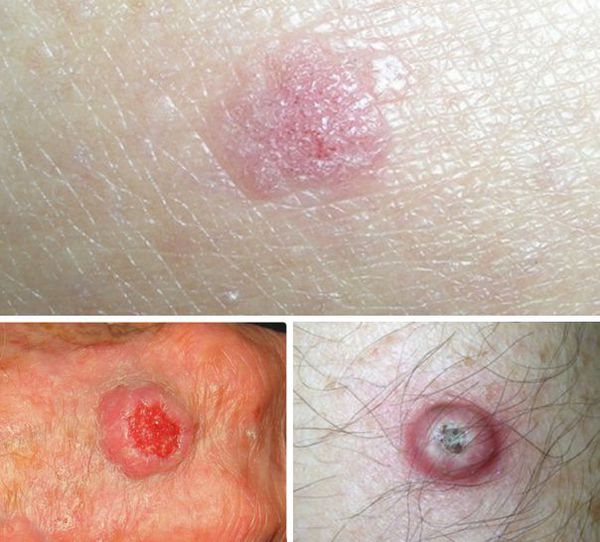
Базальноклеточные и плоскоклеточные карциномы чаще всего возникают на открытых участках тела, как правило, на коже головы и шеи, реже — на туловище, руках и ногах. Новообразования могут выглядеть по-разному. Основные формы представлены в таблице [8] [9] [10] [11] :
• Распространённая форма – узелок, на поверхности которого произошло изъязвление.
• Поверхностная форма встречается примерно у трети пациентов. На коже появляются пятна, бляшки розового или красного цвета.
• Морфеаформные образования составляют до 10 % от всех случаев базальноклеточного рака. Они напоминают рубцы с нечёткими границами телесного или красноватого цвета.
• Уплотнение, огрубение участка кожи (гиперкератоз).
• Образование, напоминающее бородавку.
• Расширенные сосуды (телеангиэктазии), которые могут кровоточить.
• Изъязвление и прорастание в глублежащие ткани.
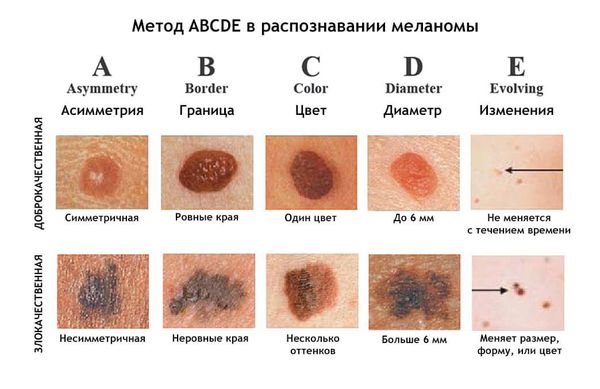
Меланома напоминает внешне пигментный невус или родинку. Заподозрить злокачественную опухоль можно по пяти признакам, которые для удобства объединены в аббревиатуру ABCDE:
- A (asymmetry) — асимметрия. Меланома имеет неправильную форму. Если мысленно сложить её пополам, контуры не совпадут.
- B (irregular border) — неровные, нечеткие края.
- C (color variations) — неравномерный цвет. В пределах одного образования он может колебаться от светло-коричневого до почти чёрного.
- D (diameter) — диаметр более 6 мм (примерно как ластик у карандаша).
- E (evolving) — изменения в динамике: изменение размера, цвета, формы, изъязвление, кровотечение, мокнутие [12] .
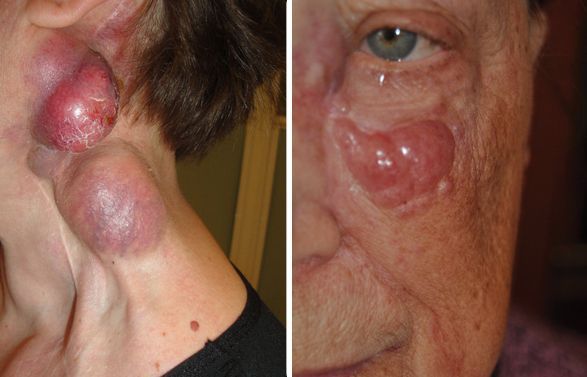
При раке из клеток Меркеля на коже появляется узелок округлой формы розового, красного или синюшного цвета. Обычно он один и не превышает 2 см, но иногда вырастает до больших размеров. В некоторых случаях под кожей видны расширенные кровеносные сосуды (телеангиэктазии), возникает изъязвление. Эта злокачественная опухоль отличается тем, что быстро распространяется с током лимфы. Первичная опухоль может долго существовать бессимптомно. В ряде случаев первым признаком, который помогает диагностировать заболевание, становится увеличение лимфатических узлов или отдалённые метастазы [6] .
Патогенез злокачественных новообразований кожи
Единой причины развития злокачественных опухолей кожи не существует. Нормальная клетка человеческого тела становится злокачественной, когда возникают изменения в определённых генах. Это может происходить в результате воздействия разных факторов, главным из которых при раке кожи является ультрафиолетовое излучение.
Кожа человека — это своего рода барьер, который обеспечивает защиту организма от болезнетворных микроорганизмов, различных химических веществ и физических факторов, поэтому она постоянно подвергается негативному воздействию. Чтобы справляться с нагрузкой, в коже работают естественные механизмы регенерации и восстановления. Когда в ДНК клетки возникают повреждения, защитные силы организма по возможности стараются «починить» эти сбои. Если это невозможно, запускается механизм запрограммированной клеточной смерти — апоптоз.
Но в некоторых случаях происходит повреждение генов, отвечающих за репарацию и уничтожение дефектных клеток — их называют генам-супрессорами опухолей. Например, нередко отправным событием для развития рака кожи становится мутация в гене p53, который отвечает за запуск механизма апоптоза. Другой ген — Fas-лиганд (FasL) в норме ответственен за то, чтобы нормальные клетки не превращались в опухоли, его же воздействие запускает уничтожение дефектных клеток. Но если кожа регулярно подвергается воздействию ультрафиолетовых лучей, активность этого гена снижается, и он хуже справляется со своими функциями. Базальноклеточный рак может стать следствием мутаций в генах молекулярного сигнального пути гена Sonic Hedgehog (SHH), нормальная работа которого необходима для правильного развития и размножения клеток [21] .
Помимо генов-супрессоров, отвечающих за профилактику опухолевых трансформаций клеток, существуют и онкогены. Мутации в этих генах приводят к повышению их активности и неконтролируемому размножению клеток. Например, в клетках меланомы часто обнаруживают мутации в онкогене BRAF.
Классификация и стадии развития злокачественных новообразований кожи
Существуют разные классификации злокачественных опухолей кожи.
Меланому в зависимости от характера роста делят на четыре разновидности:
- Поверхностно-распространяющаяся форма встречается в 70 % случаев. Обычно она около 2 см в диаметре, форма плоская, но позже может измениться. Эта опухоль имеет пёструю окраску, а на её поверхности видны характерные насечки и углубления.
- Узловая меланома встречается в 15–30 % случаев. Как правило, она имеет сине-чёрную окраску, но иногда лишена пигмента. Опухоль быстро растёт вглубь, отличается высокой агрессивностью и неблагоприятным прогнозом.
- Лентиго-меланомы встречаются в 4–10 % случаев. Появляется небольшое коричневое пятнышко, напоминающее веснушку, оно быстро растёт и приобретает размеры более 3 см.
- Акральная лентигиозная форма встречается в 2–8 % случаев у людей со светлой кожей и в 35–60 % случаев у смуглых людей (так как у них намного реже встречаются другие формы). Её типичные места локализации — кожа ладоней, подошв и область под ногтями. Выглядит эта форма, как пятна коричневого или чёрного цвета, со временем может изъязвляться [12] .
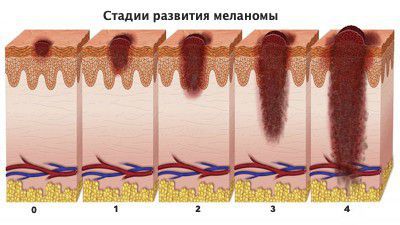
Для определения стадии меланомы важно знать, насколько глубоко опухоль проросла в кожу. С этой целью используют два показателя:
- Толщина по Бреслоу, которую определяют с помощью инструмента микрометра. Уровни градации:
- менее 1 мм;
- от 1 до 2 мм;
- от 2 до 4 мм;
- более 4 мм.
- Уровень инвазии по Кларку. Всего выделяют пять уровней:
- 1 — опухоль в пределах поверхностного слоя кожи (эпидермиса);
- 2 — распространение в верхний (папиллярный) слой дермы;
- 3 — распространение на всю толщину папиллярного слоя дермы и прорастание в более глубокий, сетчатый слой дермы;
- 4 — более сильное прорастание в сетчатый слой дермы;
- 5 — распространение в слой жировой ткани [14] .
При базальноклеточных,плоскоклеточных карциномах в области головы и шеи, а также при меланоме используют классификацию Объединённого американского комитета (AJCC). Она базируется на общепринятой международной системе TNM. Буква T обозначает диаметр, глубину прорастания и другие характеристики первичной опухоли, N — поражение регионарных лимфатических узлов, M — наличие отдалённых метастазов [13] .
Выделяют пять стадий: [5]
Базальноклеточный рак растёт очень медленно. Обычно, когда обнаруживают злокачественную опухоль, её можно полностью удалить. Поэтому определение стадии развития при данной форме не имеет такого большого значения, как при других формах рака кожи. Чаще такая потребность возникает при более агрессивном плоскоклеточном раке и меланоме.
Осложнения злокачественных новообразований кожи
Главное осложнение и закономерный конечный этап развития любой злокачественной опухоли — образование отдалённых метастазов, т. е. вторичных очагов рака в различных органах. Именно метастазы чаще всего становятся причиной гибели онкологических больных.
Базальноклеточный рак кожи метастазирует очень редко, причём в 85 % случаев вторичные очаги находятся в области головы и шеи. Обычно раковые клетки в первую очередь распространяются в регионарные лимфатические узлы, затем поражаются кости, лёгкие, околоушные слюнные железы [15] [16] .
Плоскоклеточные карциномы метастазируют примерно в 5 % случаев. Вторичные очаги чаще всего возникают в лимфатических узлах, костях, печени, головном мозге. Если опухоль находится в области головы и шеи, скорее всего, она распространится в околоушную слюнную железу [17] [18] .
Из всех злокачественных опухолей кожи чаще всего врачам-онкологам приходится иметь дело с метастазами меланомы. Как правило, вторичные очаги обнаруживаются в костях, печени, лёгких, головном мозге.
При поражении костей беспокоят боли, которые зачастую становятся мучительными, усиливаются при нагрузках и длительном пребывании в однообразной позе. Могут возникать патологические переломы от небольших нагрузок.
Опасное осложнение — гиперкальциемия — состояние, которое возникает при метастазах костной ткани из-за того, что та разрушается, и в кровь поступает большое количество кальция.
Метастазы в лёгких проявляются в виде упорного хронического кашля, в этом случае может отходить мокрота с примесью крови. Большие очаги в печени нарушают её функцию. При затруднении оттока желчи развивается механическая желтуха. Метастазы в головном мозге проявляются головными болями, судорожными припадками, различными неврологическими симптомами [19] .
Диагностика злокачественных новообразований кожи
Основной метод диагностики злокачественных опухолей кожи — биопсия. Врач должен стремиться к тому, чтобы полностью удалить образование, захватив небольшое количество окружающих тканей. Полученный образец отправляют в лабораторию для цитологического (исследования клеток) и гистологического (исследования тканей) анализа [2] [12] .
При подозрении на рак кожи проводят общий и биохимический анализы крови. Дальнейшее обследование назначают в зависимости от стадии опухоли и от того, насколько высок риск поражения регионарных лимфатических узлов и образования отдалённых метастазов. Могут быть назначены следующие методы диагностики:
- УЗИ регионарных лимфатических узлов;
- сентинель-биопсия — исследование «сторожевого» лимфатического узла, который находится первым на пути оттока лимфы от опухоли. Если в нём нет раковых клеток, значит, опухоль не успела распространиться, и остальные лимфоузлы можно не удалять;
- рентгенография грудной клетки помогает обнаружить метастазы в лёгких;
- магнитно-резонансная томография лучше всего подходит для поиска метастазов в головном и спинном мозге;
- компьютерная томография используется для обследования грудной клетки, живота и области таза;
- позитронно-эмиссионная томография — исследование, во время которого в организм вводят специальное слабое радиоактивное вещество, накапливающееся в злокачественных клетках. Затем выполняются снимки с помощью специального аппарата, и на них становятся хорошо видны метастазы [12] .
Лечение злокачественных новообразований кожи
При раке кожи (базальноклеточном и плоскоклеточном) на ранних стадиях предпочтителен хирургический метод лечения. Врачи полностью удаляют новообразование, захватив небольшой участок окружающей ткани. Иногда проводят кюретаж (выскабливание) с прижиганием, фотодинамическую терапию и криотерапию.
При локализации опухоли на лице, в области половых органов или пальцев предпочтение может быть отдано микрографической технике Моса (MOHS). Опухоль удаляют особым образом и непосредственно во время операции исследуют края раны под микроскопом на предмет наличия опухолевых клеток [2] [9] .
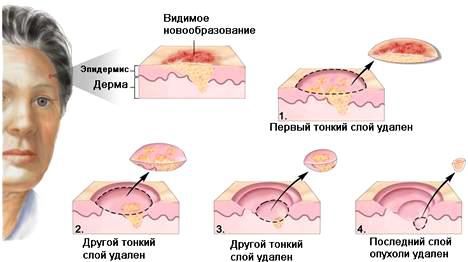
Если поражены регионарные лимфатические узлы, их также нужно удалить. В некоторых случаях показан курс послеоперационной (адъювантной) лучевой терапии на область регионарных лимфоузлов. Если имеются противопоказания к хирургическому лечению, назначают курс лучевой терапии [2] .
При метастатическом раке кожи назначают химиотерапию. Цель лечения в данном случае — не избавить пациента от злокачественной опухоли, а продлить его жизнь, купировать симптомы, затормозить прогрессирование заболевания [2] .
Похожей тактики придерживаются при лечении меланомы. Врачи всегда стремятся удалить опухоль полностью и обеспечить негативный край резекции, т. е. по результатам биопсии вблизи линии разреза не должно быть злокачественных клеток. При метастатических и неоперабельных меланомах вводят противоопухолевые препараты [12] .
В настоящее время существуют новые классы лекарственных препаратов, которые помогают дольше держать болезнь под контролем и повысить выживаемость среди пациентов:
- Таргетные препараты, который в отличие от классических химиопрепаратов работают более целенаправленно. Каждый из них имеет определённую мишень: атакует молекулу, с помощью которой опухолевые клетки бесконтрольно размножаются и поддерживают свою жизнедеятельность.
- Иммунопрепараты из группы ингибиторов контрольных точек блокируют молекулы, которые мешают иммунной системе распознавать и уничтожать опухолевые клетки. Это наиболее новый и весьма перспективный класс лекарственных средств [12] .
Прогноз. Профилактика
Даже после того как злокачественная опухоль полностью удалена, сохраняется риск рецидива. Поэтому пациент после выписки должен находиться под наблюдением, периодически посещать врача.
Для оценки прогноза в онкологии обычно используют показатель пятилетней выживаемости. Он обозначает долю пациентов, выживших в течение пяти лет после того, как у них была диагностирована злокачественная опухоль.
Пятилетняя выживаемость при разных типах злокачественных опухолей кожи представлена в таблице [12] [20] :
Прогноз зависит от многих факторов: стадии заболевания, локализации, размеров опухоли, степени её дифференцировки (насколько клетки отличаются от нормальных), общего состояния здоровья пациента [20] .
При меланоме шансы на успешное лечение снижаются из-за следующих факторов:
- большая толщина опухоли, когда она глубоко прорастает в ткани;
- обнаружение опухолевых клеток в регионарных лимфатических узлах, отдалённых метастазов;
- большое количество поражённых лимфоузлов;
- поражение кожи лица, туловища (при поражении рук, ног прогноз более благоприятный);
- мужской пол пациента;
- наличие язв на опухоли.
Основной метод профилактики злокачественных опухолей кожи — защита от ультрафиолетового излучения солнца. Не стоит находиться на улице в пик солнечной активности. Желательно носить одежду из плотной ткани с длинными рукавами, шляпу с широкими полями. Рекомендуется использовать солнцезащитные кремы, особенно людям, которые любят пляжи и путешествия в тёплые страны. Посещать солярии не рекомендуется.
Официальных рекомендаций касательно скрининга на злокачественные опухоли кожи нет, но людям, которые заботятся о своём здоровье, можно порекомендовать ежегодно посещать дерматолога и проходить дерматоскопию — исследование, во время которого кожу осматривают с помощью специального инструмента под увеличением. В настоящее время существуют компьютеризированные системы, они позволяют составлять «карту родинок», сохранить её в компьютере и во время последующих исследований отслеживать картину в динамике. Это даёт возможность как можно раньше заметить любые минимальные изменения [7] .
Рак кожи: профилактика, диагностика, лечение
Злокачественные новообразования кожи – распространенная патология во всем мире.
К злокачественным опухолям кожи относят: меланому (происходит из меланоцитов), базалиому и плоскоклеточный рак (происходят из эпителия кожи).
В России рак кожи по частоте встречаемости, по данным за 2020 год, занимает у женщин второе место – 14,5 %, после рака молочной железы – 21,7 %, у мужчин третье место – 10,6 %, после рака трахеи, бронхов и легкого – 16,5 % и рака предстательной железы – 14,9 %.
Причины рака кожи
Единственную причину возникновения рака кожи установить невозможно, но доказанным и самым распространенным фактором риска является длительное воздействие ультрафиолетового излучения.
Есть шесть фототипов кожи, различающихся восприимчивостью кожного покрова к воздействию УФ-излучения типа В (длина волны 290–320 нм) и типа А (320–400 нм).

У первого и второго фототипов – наибольшая вероятность получения солнечного ожога, а у пятого и шестого – наименьшая.
К другим факторам риска рака кожи относятся:
- иммунодефицит (врожденный и приобретенный). Это не только вирус иммунодефицита человека (ВИЧ), но и, например, потребность принимать определенные препараты, которые снижают иммунитет после трансплантации органов,
- контакт с мышьяком и ионизирующей радиацией,
- предсуществующий рубец или длительно незаживающая рана, язвы,
- предраковые состояния и условия.
Рак кожи редко возникает на «пустом месте». Предраковые состояния (предшественники рака) из-за совокупности неблагоприятных факторов могут патологически изменяться, озлокачествляться: актинический кератоз, кожный рог, трофические язвы, кератоакантома.
В отличие от предраковых состояний существуют и предраковые условия, так называемый «облигатный предрак». Он в большинстве случаев подвергается злокачественной трансформации. К нему относятся пигментная ксеродерма, болезнь Боуэна, болезнь Педжета, эритроплазия Кейра.
Признаки рака кожи
Злокачественные опухоли кожи часто появляются на месте родинки, которая раньше не беспокоила много лет.
Следует незамедлительно обраться к дерматологу или онкологу, если есть такие возможные признаки рака кожи:
- родинки без видимых причин стали расти, зудеть, терять волосяной покров, менять цвет, форму;
- родинка была травмирована и изменилась;
- на коже слизистой рта появились язвы.
Они могут привести к злокачественной опухоли в области рта или на слизистой оболочке губ.
Несмотря на наличие очевидного кожного дефекта и симптомы рака кожи, пациенты с начальной стадией заболевания из-за страха услышать диагноз «рак кожи» откладывают посещение врача. Прогноз заболевания, выживаемость и продолжительность жизни пациента зависит от того насколько своевременным будет выявление и как быстро начнется лечение рака кожи!
Рак кожи: профилактика
Главная цель профилактики рака кожи – минимизировать нахождение незащищенного участка кожи под длительным воздействием прямых солнечных лучей. Потребность защищаться от ультрафиолетового излучения зависит от текущего уровня УФ-индекса. Узнать этот показатель можно на сайтах с прогнозом погоды. Если УФ-индекс более 2, то защита от солнца необходима. Это может быть одежда, кремы с SPF.Современные средства защищают от УФ-лучей и типа А, и типа В.
Для обозначения степени защиты применяют индексы. Для ультрафиолетовых лучей типа A – PPD (Persistent Pigment Darkening), для лучей типа В – SPF (Sun Protecting Factor).
Тем, кто принадлежит к I или II фототипу, необходимо использовать кремы с SPF 30–50+ и максимальным PPD 42.
Загорать можно утром до 11–12 часов и вечером – после 15–16 часов.
Многочисленные исследования доказали вред загара в солярии, который может стимулировать возникновение рака кожи.
Для профилактики рака кожи также необходимо:
- предохранять рубцы от травмирования;
- соблюдать все меры личной гигиены при работе со смазочными материалами и канцерогенными веществами;
- лечить язвы.
Как выглядит рак кожи
Чтобы вовремя выявить рак кожи, необходимо проводить самодиагностику – осматривать кожу не реже одного раза в три–шесть месяцев с помощью панорамного и ручного зеркала.
Внимание следует обратить на любые пятна более 4 мм.
- асимметрия формы,
- неровные края,
- двухцветная окраска (различные оттенки коричневого);
- любые другие изменения, такие как родинка стали толще, увеличилась, приобрела новый рельеф.
Иногда часть пятна может стать светлее и исчезнуть.
Если при самоосмотре вы увидели пятна с вышеперечисленными признаками, то обратитесь к дерматологу или онкологу. Не всегда это означает озлокачествление, но достоверный ответ может дать только врач после проведения осмотра и необходимых исследований.
Диагностика рака кожи
Врач-дерматолог или врач-онколог проводит опрос и осмотр пациента, изучает семейный анамнез, историю развития заболевания, пальпирует лимфоузлы.
После осмотра с помощью дерматоскопа врач может заподозрить, что опухоль имеет злокачественную природу.
Но установить точный диагноз можно только после морфологической верификации.
Проводится цитологическое исследование соскоба с поверхности новообразования на наличие атипичных клеток. Безусловным диагностическим мероприятием является биопсия, которая позволяет сделать гистологическое заключение с учетом структуры ткани.
Помимо обследования самого новообразования могут быть рекомендованы дополнительные исследования для поиска метастазов.
Виды рака кожи
Меланома
Меланома – один из самых агрессивных видов раков кожи. Она развивается стремительно и без современной диагностики и должного лечения приводит к летальному исходу. Последние десятилетия заболеваемость раком кожи, в частности – меланомой, неуклонно растет, что объясняется ростом воздействия УФ-лучей и модой на загорелую кожу.
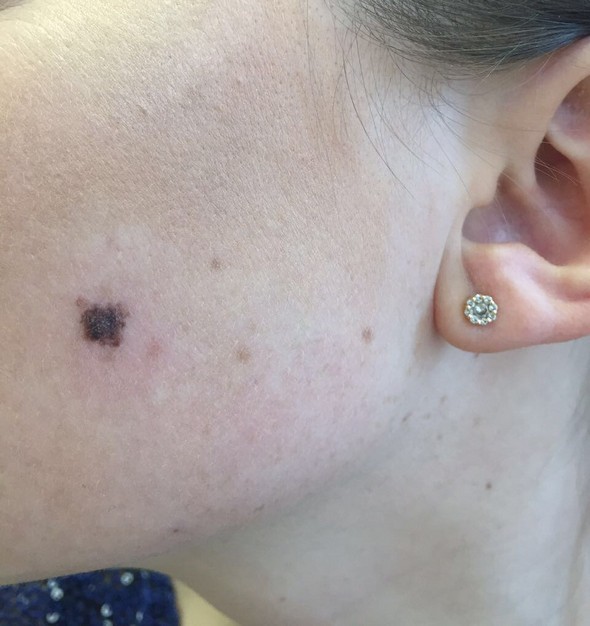
Меланома развивается из-за необратимого генетического перерождения клеток кожи, производящих пигмент меланин – меланобластов и меланоцитов. Эти клетки отвечают за цвет кожи, способность к загару и образование родинок (невусов). Меланома может развиться как новое образование на коже или возникнуть на участках тела с врожденными или приобретенными невусами – на коже, реже на слизистых оболочках и сетчатке глаза. Измененные клетки начинают бесконтрольно размножаться, формируют опухоль и метастазируют. Поскольку размеры, очертание, поверхность, пигментация, плотность опухоли при меланоме могут быть различными, то насторожить должны любые изменения родинок.
Выявить симптомы меланомы помогут регулярная самодиагностика и своевременный осмотр у врача.
Как выглядит меланома: характерные черты
- Гладкая зеркальная поверхность с исчезновением кожных борозд
- Увеличение размеров, рост по поверхности
- Неприятные ощущения в области родинки: зуд, покалывание, жжение
- Сухость, шелушение
- Изъязвление, кровотечение
- Признаки воспалительного процесса в области родинки и окружающих ее тканей
- Беспричинное исчезновение имевшегося ранее волосяного покрова
- Появление дочерних образований рядом с родинкой
- Внезапное появление подкожных уплотнений и узелков также может свидетельствовать о развивающемся заболевании
Для удобства запоминания первых признаков меланомы используют правило «АКОРД»:
- А – асимметрия
- К – край (неровный)
- О – окрас
- Д –диаметр
- A – asymmetry (асимметрия)
- B – border (край)
- C – color (цвет)
- D – diameter (диаметр)
- E – evolving (изменения с течением времени)
Диагностика меланомы
Осмотр проводится врачом с помощью дерматоскопа или сиаскопа – это аппарат для спектрофотометрического анализа, заключающегося в глубинном сканировании образования. Но диагноз ставится на основе патоморфологического исследования. В ряде случаев могут быть рекомендованы дополнительные исследования для поиска метастазов.
В НМИЦ онкологии имени Н.Н. Петрова пациентам с меланомой проводится биопсия сигнальных лимфатических узлов (БСЛУ). Это исследование проводится путем введения изотопа в зону меланомы, а далее при помощи специального радиочувствительного датчика позволяет найти ближайшие к меланоме (регионарные – сигнальные) лимфатические узлы, в которые могли попасть микрометастазы. Отсутствие или наличие микрометастазов в лимфатических узлах определяет стадию меланомы и последующую тактику лечения пациента. Показания к БСЛУ определяются лечащим врачом на основании гистологического заключения, полученном после удаления меланомы.
Лечение меланомы
Лечение состоит в своевременном выявлении и хирургическом вмешательстве. Пациент госпитализируется в хирургическое отделение.Оперативное вмешательство проводится под наркозом. В зависимости от локализации и степени распространенности процесса выполняется тот или иной объем оперативного вмешательства, а также решается вопрос о проведении БСЛУ.
Помимо злокачественных образований, существуют предмеланомные заболевания. В этом случае также может быть показан хирургический метод лечения в объеме иссечения опухоли кожи.
В 2016 году в России зарегистрированы онкоиммунологические препараты, которые совершили революцию в лечении ряда злокачественных новообразований, в том числе метастатической меланомы.
Прогноз выживаемости при меланоме
Прогноз зависит от стадии заболевания и радикальности вмешательства при лечении. После радикального воздействия на поверхностные меланомы – 5-летняя выживаемость в 95 процентах случаев. При опухоли с поражением лимфатических узлов этот показатель снижается до 40 %. Онкоиммунологические препараты улучшили прогноз жизни многих пациентов с метастатическими формами меланомы, повысив среднюю выживаемость до 6–10 лет.
Базалиома
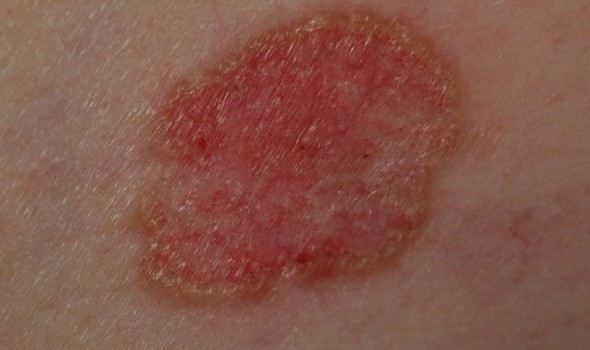
Базалиома, базальноклеточный рак, базальноклеточная карцинома — самая распространенная форма рака кожи в России. На ее долю приходится большинство всех диагностируемых новообразований кожи. Базалиома кожи наиболее часто появляется на лице и волосистой части головы.
Диагностика базалиомы:
- Участок разрастания кожи с элементами шелушения.
- Возможно изъязвление образования, подрытые края раны, наличие периферического розового валика.
- При дерматоскопии в центре базалиомы выявляется сосудистая сеть (древовидные сосуды), а также отмечается жемчужный блеск образования.
Причины возникновения базалиомы
Солнечное облучение – основной травмирующий фактор, который при наличии генетической предрасположенности (светлая кожа с большим количеством родинок) провоцирует самообновление клеток. При частом повреждении клеток организм теряет контроль над процессами восстановления, что является исходной фазой онкологического процесса.
Развитию базалиом также способствуют кожные инфекции, хронические дерматозы, иммунодефицит различного происхождения.
Как правило, возникает у пожилых пациентов – 60 лет и старше. Базалиома медленно развивается и редко метастазирует. Тем не менее базальноклеточный рак обладает местнодеструирующим ростом, то есть, поражая глубжележащие ткани, увеличивает объем и сложность оперативного вмешательства, особенно в зоне лица. Следовательно, своевременная диагностика и лечение базалиомы минимизируют риск возникновение рецидива и влияют на объем оперативного вмешательства.
Лечение базалиомы
Современная медицина владеет широким арсеналом методов лечения по борьбе с этим видом рака кожи:
- хирургическое иссечение
- близкофокусная рентгенотерапия
- фотодинамическая терапия
- лазерная терапия
- криотерапия
- медикаментозная терапия.
В отделении опухолей головы и шеи НМИЦ онкологии им. Н.Н. Петрова пациентам с базалиомой кожи лица успешно делают реконструктивно-пластические операции, а также выполняют криодеструкцию базалиом под УЗ-контролем.
При поверхностном распространении форм базальноклеточного рака предпочтительно проводить криодеструкцию опухоли кожи под УЗ-навигацией. Преимущество этой методики в том, что она проводится под местной анестезией, а после заживления в зоне деструкции остается светлый участок, что косметически предпочтительнее в отличие от хирургического иссечения, особенно у пациентов с множественными базалиомами.
Радикальность этой методики также высока. После поверхностного удаления опухоли, основного опухолевого узла производится трехкратное замораживание участка зоны опухоли вместе с захватом окружающей ткани на расстоянии около 0,5 см от края опухоли.
Ученые разрабатывают новые методы лечения рака кожи. Одним из достижений молекулярной онкологии является расшифровка мутаций генов Hedgehog-сигналинга, которые наблюдаются в большинстве случаев базальноклеточной карциномы. Это открытие позволило внедрить в клиническую практику новые таргетные препараты для системного лечения, что крайне важно при метастазировании.
Онкологическая настороженность, профилактика, своевременное обращение к врачу, качественная диагностика и грамотное лечение могут обеспечить полный контроль над базальноклеточным раком кожи. При базалиоме показатель выживаемости приближается к 100 % вне зависимости от размеров новообразования.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи (далее ПКРК) развивается из кератиноцитов. Эта злокачественная опухоль часто возникает на фоне предраковых заболеваний кожи.
В структуре заболеваемости раком кожи занимает второе место после базалиомы.
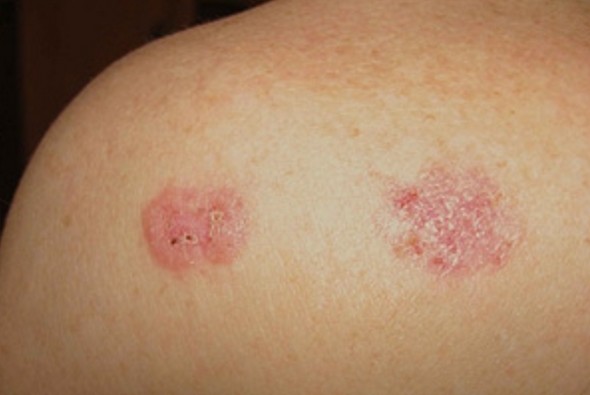
Этот вид рака кожи в основном возникает на тех участках, которые чаще подвергаются ультрафиолетовому излучению: поверхность головы и шеи поражается в 70–80 %, тыльная поверхность кистей и предплечий – в 8 % случаев.
ПКРК чаще развивается у мужчин.
Симптомы плоскоклеточного рака кожи
Опухоль может быть в форме язвы, узла или бляшки, которые увеличиваются в размерах. При инфицировании и воспалении возникают боли. Язву окружают приподнятые края в виде валика, которые придают ей вид кратера. Язва обычно периодически кровит, засыхает в виде корочек, имеет неприятный запах из-за распада опухолевого узла.
Диагностика плоскоклеточного рака кожи
Диагноз ПКРК ставится на основе исследования части пораженной ткани под микроскопом, поэтому имеет значение заключение врача-патологоанатома.
План обследования при заболевании этим видом рака кожи зависит от стадии и анатомического расположения образования.
Лечение плоскоклеточного рака кожи
При локальных стадиях плоскоклеточного рака кожи (I-II стадия) предпочтение отдается хирургическим методам лечения. В случае противопоказаний к хирургическому лечению рекомендованы:
— фотодинамическая терапия (ФДТ);
Лечение плоскоклеточного рака кожи с метастазами в регионарные лимфоузлы (III стадия) заключается в удалении регионарных (близкорасположенных) лимфоузлов с последующим решением вопроса о проведении лучевой терапией.
Прогноз выживаемости при плоскоклеточном раке кожи
При плоскоклеточном раке кожи средняя 5-летняя выживаемость составляет более 90 %. Наименее благоприятный прогноз имеют опухоли, образовавшиеся в области головы и лица, а также на половых органах, поскольку они чаще метастазируют.
Список литературы:
- Строяковский Д.Л., Абрамов М.Е., Демидов Л.В., Жукова Н.В., Новик А.В., Орлова К.В. и соавт. Практические рекомендации по лекарственному лечению меланомы кожи. Злокачественные опухоли : Практические рекомендации RUSSCO #3s2, 2021 (том 11). 16
- Федеральные клинические рекомендации «Базальноклеточный рак кожи» (утв. Минздравом России).
- Федеральные клинические рекомендации «Плоскоклеточный рак кожи» (утв. Минздравом России).
- Федеральные клинические рекомендации «Меланома кожи и слизистых оболочек» (утв. Минздравом России).
- Болотина Л.В., Владимирова Л.Ю., Деньгина Н.В., Новик А.В., Романов И.С. Практические рекомендации по лечению злокачественных опухолей головы и шеи. Злокачественные опухоли : Практические рекомендации RUSSCO #3s2, 2021 (том 11). 06
Автор:

Раджабова Мадина Абдурахмановна, врач-онколог НМИЦ онкологии им. Н.Н. Петрова
Источник https://medaboutme.ru/articles/rak_kozhi_chasto_vstrechayushchiesya_zlokachestvennye_opukholi_litsa/
Источник https://probolezny.ru/zlokachestvennye-novoobrazovaniya-kozhi/
Источник https://www.niioncologii.ru/highlights/index?id=9643