Диабетическая стопа — симптомы и лечение
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 38 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
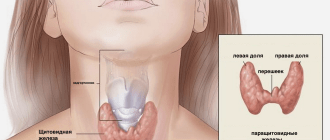
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Лечение трофической язвы на ноге при сахарном диабете
Трофические язвы – поражение кожных покровов и более глубоких структур в виде длительно незаживающих ран. Возникают такие дефекты в результате нарушения кровоснабжения определенного участка организма. Излюбленная локализация трофических язв – пальцы ног, пятки, голени. Подобная патология характерна для сахарного диабета, считается его осложнением и проявлением синдрома диабетической стопы.

Лечение трофической язвы при диабете считается достаточно длительным процессом, сочетающим несколько методик. Терапия осложнения должна происходить в интенсивном режиме, поскольку именно такие дефекты провоцируют ампутации нижних конечностей.
Принципы лечения
Для того, что лечение трофической язвы при диабете было успешным, нужно пройти следующие этапы:
- тщательная обработка пораженного места;
- разгрузка нижней конечности;
- устранение бактериальной микрофлоры;
- компенсация основного заболевания;
- купирование отечности;
- определение и лечение сопутствующих патологий, которые не позволяют процессу заживления происходить в полной мере (анемия, патология печени, хроническая почечная недостаточность).
Каждый из названных этапов должен быть проведен, поскольку такой комплекс считается «золотыми правилами» в терапии ран. Выполнение мер в полной степени позволит добиться заживления трофической невропатической язвы в 90% случаев.
Ишемические трофические дефекты, помимо этих этапов, нуждаются в проведении реваскуляризации (восстановлении кровообращения в пораженной конечности), поскольку именно закрытие просветов сосудов приводит к их развитию.

Выбор схемы терапии – прерогатива лечащего врача
Если раны осложняются значительными гнойными процессами, требуется хирургическая обработка и проведение дезинтоксикации организма пациента.
Местное лечение язв
Лечение трофических язв на ногах при сахарном диабете подразумевает проведение общих и местных мероприятий. Местная терапия основывается на следующих процедурах:
- некрэктомия (удаление омертвевших зон) с иссечением натоптышей;
- промывание ран лекарственными растворами;
- использование повязок.
Некрэктомия
Омертвевшие ткани считаются хорошей средой для бактерий. Кроме того, они препятствуют нормальному оттоку жидкости из раневой поверхности и формированию новых тканей для заживления. Поэтому необходимо удалить зоны некроза по максимуму.
Иссечение может происходить при помощи скальпеля и ножниц, механическим способом, используя специальный аппарат, подающий пульсирующие струи воды, химическим методом, применяя протеолитические ферменты. Еще один способ – врач накладывает влажные повязки, способствующие тому, что мертвые ткани отторгаются.
Удаление зон некроза скальпелем и ножницами – самый распространенный вариант, однако, он не используется, если дно раны представлено суставной поверхностью или в случае, если трофический дефект имеет ишемический характер. При хирургической обработке применяется ложка Фолькмана – инструмент в виде ложечки с маленькой поверхностью. Он позволяет аккуратно убрать омертвевшие фрагменты тканей, не разрушая сосуды.

Некрэктомия – важный этап лечения трофических дефектов
Важно! Трофическая язва на ноге должна быть осмотрена пуговчатым зондом, поскольку визуально мелкий дефект может иметь глубокий раневой канал.
Параллельно убирают и натоптыши, которые образуются по краю язвы. Это позволяет уменьшить давление на саму рану и улучшить отток ее содержимого. Существуют моменты, требующие удаление ногтевой пластины. Это случается, если язва частично располагается на ногтевом ложе или верхушке пальца.
Обработка раны
Этот этап лечения трофический язвы при сахарном диабете проводится для того, чтоб уменьшить количество болезнетворных микроорганизмов на поверхности пораженного участка. Существует ряд аппаратов, используемых для промывания, однако, доказано, что использование шприца с иглой показывает ничем не хуже результат.
Читайте также: Диабетическая невропатия нижних конечностей
Не используют для промывания трофических дефектов:
- раствор марганцовки;
- йод;
- бриллиантовый зеленый;
- риванол;
- лекарственные вещества на спиртовой основе.
3%-й раствор перекиси водорода используется в период очищения раневой поверхности от гноя и кровяных сгустков. Разрешено промывать язву физиологическим раствором натрия хлорида, Мирамистином, Хлоргексидином, Диоксидином. В домашних условиях можно применять спрей Ацербин.
Повязка
Используемый материал для перевязок должен обладать следующими свойствами:
- атравматичностью;
- способностью поддерживать влажную среду (доказано, что именно в таких условиях процесс заживления трофических язв на ногах при сахарном диабете ускоряется);
- способностью впитывать содержимое ран;
- барьерными свойствами (для профилактики попадания бактерий);
- отсутствием препятствий для нормально поступления воздуха к тканям.
Марлю для повязки использовать нежелательно, поскольку она может присыхать к раневой поверхности и нарушать целостность грануляций при снятии. Ее можно применять в случае свищей, при сухих некрозах или язвах с повышенным уровнем влажности.
Современные методы лечения используют повязки сетчатого типа, альгинаты, гидрогели, полиуретановые губки, гидрофильные волокна и т.д.
Вспомогательные средства
Представленные вещества показывают эффективность в сочетании с современными перевязочными материалами.
- Препараты антимикробного действия – Аргосульфан, Дермазан, Бетадин.
- Стимуляторы регенерации – Бекаплермин, Куриозин, Эбермин.
- Протеолитические ферменты – Ируксол, Химотрипсин.
Используются мази на водорастворимой (Левомеколь, Диоксизоль) и жировой основе (Солкосерил, Актовегин).
Разгрузка нижней конечности
Еще один важный этап, позволяющий вылечить трофический дефект. Какие бы препараты ни использовались, трофическая язва не заживет до тех пор, пока пациент наступает на больную ногу. Полная адекватная разгрузка является залогом благоприятного исхода патологии.
Врач должен помнить, что большинство пациентов не могут в полной мере выполнять указания по поводу разгрузки, поскольку они имеют безболезненные дефекты, наступление на которые не вызывают дискомфорта.
Если рана локализуется на голени или тыльной стороне стопы, дополнительных приспособлений для разгрузки не требуется. Единственный момент – необходимость отсутствия соприкосновения раны с обувью. Если язва находится на пятке или подошвенной стороне стопы, нужны специальные устройства. На данный момент используется разгрузочная повязка, изготовленная из полимерных материалов. Ее накладывают на стопу и голень. Представлена в виде сапожка, который может быть съемным или несъемным (по рекомендациям врача). Такой способ хорош тем, что позволяет ходить по улице, работать, устраняя нагрузку на пораженный участок конечности.

Разгрузочный полубашмак – один из способов устранения нагрузки на пораженную область
Разгрузка происходит благодаря нескольким механизмам:
- около 35% нагрузки переносится со ступни на голень;
- тяжесть давления распределяется равномерно;
- рана защищена от горизонтальных сил трения;
- снижается отечность пораженной конечности.
Противопоказания к использованию полимерного сапожка:
- Абсолютные – активный гнойно-некротический процесс с развитием сепсиса или гангрены.
- Относительные – критическое нарушение кровоснабжения, глубокая рана с небольшим диаметром, значительная влажность кожных покровов в месте наложения, страх перед использованием полимерного приспособления.
Средний показатель заживления трофических язв с помощью разгрузочных устройств – от 40 до 60 дней в зависимости от типа поражения.
Использование костылей, ортопедической обуви, простое ограничение ходьбы в домашних условиях, формирования «окна» для язвы в стельке – недопустимые методы в лечении трофических язв.
Борьба с инфекцией
Местное применение антисептиков для уничтожения болезнетворных микроорганизмов не доказало свою эффективность, а значит, единственным методом является использование антибактериальных препаратов. Эти средства показаны не только тогда, когда дефект уже инфицирован, но и тогда, когда существует высокий риск размножения бактерий (омертвение тканей ишемического характера, большой размер язвы, длительно существующая рана).

Антибактериальные препараты – способ борьбы с инфекцией
Частые возбудители раневой инфекции:
- стафилококки;
- стрептококки;
- протей;
- кишечная палочка;
- энтеробактерии;
- клебсиелла;
- псевдомонада.
Назначение антибиотиков происходит после бакпосева содержимого раны с определением индивидуальной чувствительности возбудителя. Наиболее эффективными признаны пенициллины, фторхинолоны, цефалоспорины, линкозамиды, карбапенемы.
Тяжелые формы патологии требуют внутривенного введения антибиотиков в стационарных условиях. Параллельно проводят хирургическое дренирование раны, дезинтоксикационную терапию, коррекцию сахарного диабета. Курс лечения – 2 недели. Более легкие стадии инфекции позволяют прием антибиотиков внутрь в виде таблеток в домашних условиях. Курс – до 30 дней.
- Признаки гангрены при сахарном диабете
- Диабетическая ангиопатия нижних конечностей
Компенсация диабета
Очередной важный этап, без проведения которого лечить трофические язвы врачи не берутся. Коррекцией терапии основной болезни занимается эндокринолог. Важно удерживать уровень сахара в крови не выше 6 ммоль/л. В домашних условиях контроль над показателями происходит при помощи глюкометра. При 1 типе болезни результаты фиксируют каждые 3-4 часа, при 2 типе – 1-2 раза в день.
Чтоб достичь компенсации, используется инсулинотерапия или сахаропонижающие препараты. Назначаются короткие инсулины – для быстрого снижения уровня сахара и пролонгированные медикаменты (вводимые 1-2 раза в сутки, поддерживающие нормальные показатели на протяжении всего дня).

Ежедневный контроль гликемии – важный этап достижения компенсации диабета
Местное использование инсулина не эффективно, поскольку вещество является белком, а он разрушается под действием бактерий. Поэтому для заживления трофического дефекта нужна не значительная концентрация инсулина в области раны, а его достаточные показатели в крови.
Восстановление кровотока
Существуют медикаментозные и хирургические методы, направленные на возобновление кровоснабжения пораженного участка. Все используемые медикаменты делят на две большие группы:
- непростаноиды;
- простаноиды.
К первой группе относят Пентоксифиллин, экстракт Гинкго билоба, препараты никотиновой кислоты, средства, разжижающие кровь, Гепарин, Реополиглюкин. Вторая группа обладает большей эффективностью. Ее представители – Вазапростан, Алпростан.
Из хирургических методов восстановления кровотока широко используется баллонная ангиопластика. Это метод «раздутия» пораженного сосуда с целью увеличения его просвета. Для того, чтоб продлить эффект оперативного вмешательства, в этот сосуд устанавливают стент – приспособление, удерживающее артерию от повторного сужения.

Установка стента – метод реваскуляризации нижних конечностей
Еще один метод – шунтирование. Ангиохирурги формируют обходные пути для крови из синтетического материала или собственных сосудов пациента. Этот способ показывает более длительный итоговый результат.
При распространенном омертвении тканей после реваскуляризации может быть проведено оперативное вмешательство на стопе:
- малая частичная ампутация;
- некрэктомия;
- ушивание раны или ее пластика.
Борьба с болью
Устранение болевого синдрома – не менее важный этап, чем вышеперечисленные. Эффективными средствами признаны следующие препараты:
- Ибупрофен;
- Кетанов;
- Кеторол;
- Солпадеин;
- Феназепам.
Длительное использование НПВС запрещено из-за высокого риска развития желудочно-кишечного кровотечения. Производные метамизола (Баралгин, Темпалгин) могут провоцировать агранулоцитоз.
Терапия диабетического осложнения народными средствами также широко используется, однако, необходимо помнить о том, что самолечение запрещено. Это может привести к усугублению проблемы. Соблюдение советов лечащих специалистов – залог благоприятного исхода патологии.
Трофические язвы ног и нижних конечностей
Трофические язвы ног – это медленно заживающий дефект кожи, возникающий вследствие нарушения кровообращения и питания тканей в области возникшего поражения.
- Причины возникновения
- Диагностика
- Лечение, препараты и мази
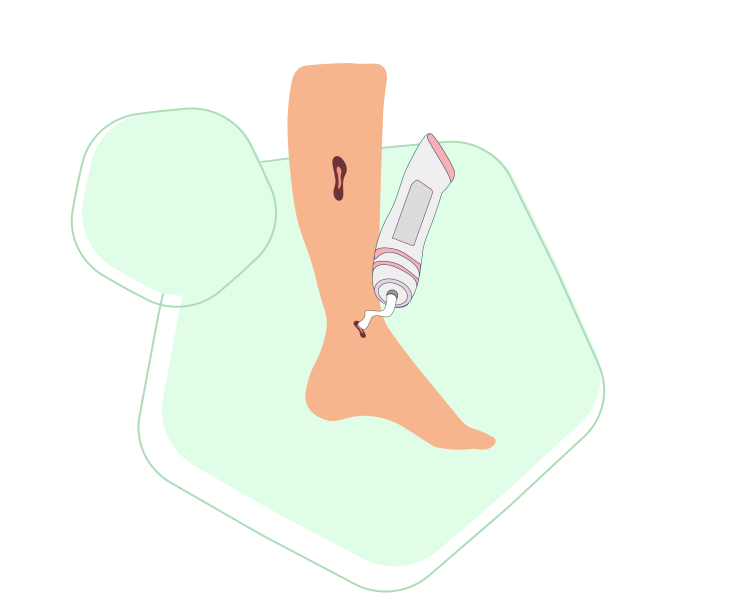
Термин «трофический» в переводе с греческого языка означает питание. А значит, данное заболевание связано с нарушением питания тканей.
Трофические язвы часто развиваются на фоне другого хронического заболевания, например, это может быть сахарный диабет, варикозная болезнь и другие.
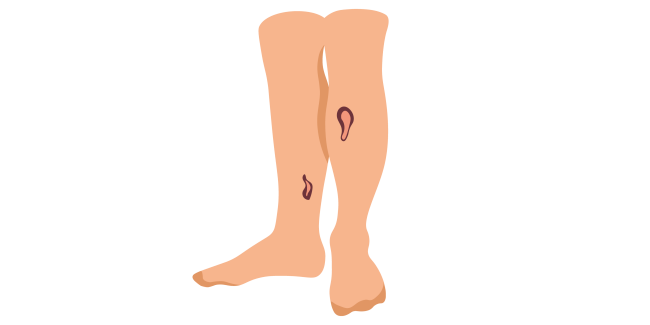
Такие дефекты нередко инфицируются патогенными микроорганизмами, что еще больше усугубляет процесс заживления. Чаще трофические язвы локализуются на нижних конечностях, но могут встречаться и в других местах.
Есть еще одна разновидность нарушений целостности кожи — пролежневая язва, которая представляет собой повреждение кожи и подлежащей ткани, возникшее в результате длительного механического давления 1 .
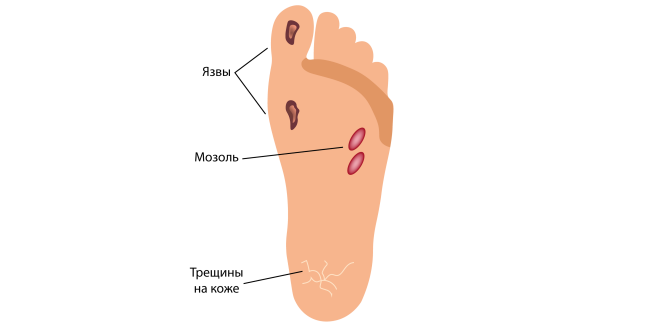
Согласно международной классификации болезней МКБ-10 врач может установить такой диагноз, используя код:
- L98.4.2 – язва кожи трофическая
- I83.2 – варикозное расширение вен нижних конечностей с язвой и воспалением
По данным эпидемиологических исследований – около 1-2% взрослого населения страдает от трофических язв 2 .
Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?

Классификация трофических язв
Трофические язвы могут быть 1,2,3 :
- поверхностные (когда поражение ткани распространяется неглубоко)
- глубокие (поражение, имеющее сильное распространение)
- локальные (как правило, имеющее отдельный небольшой участок поражения)
- циркулярные (множественные, охватывающие большую площадь конечности)
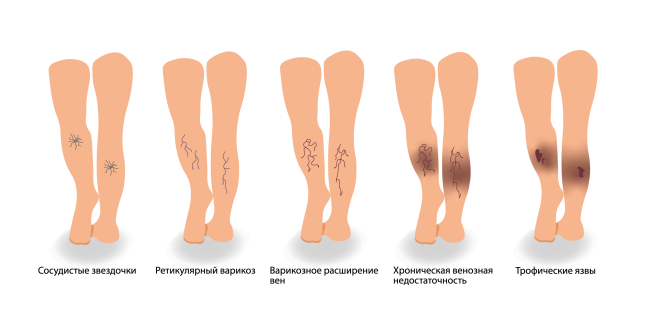
В зависимости от хронического заболевания, провоцирующего образование трофических язв, их можно разделить на:
1. Венозные язвы (сосудистое поражение вен): варикозная, посттромбофлебическая болезнь, синдром Клиппеля-Треноне (врожденные дисплазии глубоких вен)
2. Артериальные язвы (сосудистое поражение артерий):
- плохое артериальное кровоснабжение (заболевание периферических сосудов, атеросклероз)
- диабетические микроангиопатии
- синдром Паркса— Вебера—Рубашова (врожденные артериовенозные свищи и аневризмы), а также посттравматические артериовенозные свищи и аневризмы
3. Язвы, возникающие из-за хронической недостаточности кровообращения в конечностях (сосудистая ишемия): атеросклероз, диабетические ангиопатии, синдром Марторелла (гипертензионно-ишемические язвы)
4. Диабетические язвы у больных сахарным диабетом (высокий уровень сахара в крови приводит к поражению мелких сосудов и нервов)
5. Язвы, связанные с неврологическими заболеваниями:
- синдром Гийена-Барре
- сирингомиелия (полости в спинном мозге)
- паралич нижних конечностей
- диабетическая нейропатия
- алкогольная полинейропатия
- травмы, заболевания головного мозга и периферических нервов
6. Посттравматические язвы, возникающие из-за травм, приводящих к возникновению глубоких ран кожи и прилежащих тканей
7. Язвы, вызванные общим снижением иммунитета организма: нарушения и заболевания крови, инфекционные заболевания (флегмона, рожистое воспаление), при нарушении рациона питания
Симптомы трофической язвы
Важно помнить, что симптомы возникновения язвы могут отличаться в зависимости от причины их возникновения. Как правило, они имеют такие общие закономерности:
Появление синеватого пятна на фоне утолщения кожного покрова.
«Разрастание» участка поражения, увеличение площади пораженного участка.
Болезненность при прикосновении и надавливании на поврежденный участок.
Пораженный участок кожи может несколько дней или даже недель не менять внешний вид, что свидетельствует о медленном заживлении раны.
Наличие симптомов дискомфорта со стороны пораженного участка: покалывание, боль, жжение, отек, ощущение пульсации или ноющей боли, кожный зуд, ощущение «тяжелых» ног 10 .
Причины возникновения трофических язв на ногах, щиколотках, стопе и пальца
Так как причины возникновения язв могут быть очень разнообразными, следует рассмотреть наиболее распространенные из них.
Диабетические язвы
Сахарный диабет – хроническое эндокринное заболевание, которое связано с нарушением обмена сахара в организме. Такие длительные нарушения приводят к изменениям в различных тканях нашего организма. При сахарном диабете язвы часто возникают на нижних конечностях.
У людей с сахарным диабетом поражаются мелкие сосуды и нервы, возникает нарушение походки, из-за чего появляется лишнее давление на стопу. Это повышает травматизацию мягких тканей, и возникает изъязвление.
Далее длительное воспаление на поврежденном участке приводит к изменению чувствительности. При сахарном диабете у человека нарушается питание тканей, что приводит к замедлению процесса регенерации кожи, а присоединение инфекции осложняет течение раны. В этом случае происходит расширение площади поражения с вовлечением соседних участков кожи и тканей.
Также возможно ишемическое повреждение (местное нарушение кровотока), которое ухудшает заживление ран, снижая поступление кислорода и всех компонентов, необходимых для заживления.
Венозные язвы
Хронические венозные язвы возникают ввиду последствий постоянного повышенного венозного давления на кожную микроциркуляцию.
Пожилой возраст, ожирение, большая площадь язвы и несоблюдение пациентом компрессионной терапии отрицательно влияют на заживление язвы.
Нейрогенные язвы
К нейрогенным язвам нижних конечностей относятся все язвы, причины которых связаны с нарушением работы нерва (нейропатией).
Нейропатические язвы на подошвах стоп или кончиках пальцев обычно развиваются в местах, подверженных повторяющимся высоким нагрузкам во время повседневной деятельности. В точках аномальной нагрузки и трения может произойти образование мозолей. Впоследствии мозоль трескается и ломается, что приводит к изъязвлению. Таким образом, риск возникновения язвы повышается, когда на конечностях присутствуют мозоли.
О лечении трофических язв на ногах смотрите в коротком видео с врачом-хирургом Федором Яновичем Красковским
Диагностика трофических язв
При возникновении язвы следует обратиться к врачу-флебологу, который проведет комплексное обследование, как правило, включающее следующие исследования:
- общий анализ крови
- уровень сахара в крови
- протромбиновое время (время, за которое формируется кровяной сгусток)
- частичное тромбопластиновое время – тест, позволяющий выявить нарушения в процессе свертываемости крови
- почечный и печеночный анализы
- профиль липидов (для оценки риска сосудистых заболеваний)
- уровень гликированного гемоглобина (позволяет проанализировать уровень сахара в крови за определенный период времени)
- уровень преальбумина (для оценки состояния питания больного) 5
Ежегодно необходимо проводить оценку уровня чувствительности диабетической стопы 5 .
Кроме того, важна оценка артериального кровоснабжения.
Лечение трофических язв
Успех лечения трофических язв зависит от правильного определения причины возникновения заболевания, а также от местных и системных факторов, которые могут препятствовать процессу заживления.
Лечение раны начинается с ее очищения от гноя и омертвевших тканей 7 . После завершения очищения раны необходимо проведение местной антимикробной терапии для устранения бактерий в трофической язве 8 . Для этих целей используют антисептические растворы, мази, кремы и гели, которые наносятся непосредственно на пораженный участок кожи. Возможно использование различных раневых повязок, например гидрогелевых с ионами серебра.
Использование системных антибиотиков требуется только в острой инфекционной фазе, при наличии целлюлита или отсутствии заживления правильно обработанной раны. Их назначение определяет лечащий врач 8 .
При лечении тяжелых диабетических язв стопы эффективна гипербарическая оксигенация – насыщение организма пациента кислородом под высоким давлением 9 .
Применяемые местно факторы роста помогают ускорить заживление, стимулируют образование новой соединительной ткани и усиливают восстановление верхнего слоя кожи 5 .
Также для восстановления поврежденного участка необходимо обеспечить снятие нагрузки с язвы – постельный режим, костыли, гипсовую повязку, специальную обувь 10 .
При глубоких и обширных поражениях с большим количеством омертвевших тканей показаны хирургические варианты лечения – удаление краев язвы, некротических (омертвевших) тканей.
Местные препараты для лечения трофических язв
Для лечения трофических язв могут использоваться антисептические растворы, мази и прочие средства для местного применения, а именно:
Раствор повидон-йода, который оказывает бактерицидное действие на грамположительные и грамотрицательные бактерии, эффективен в отношении грибов, вирусов, простейших
- с антисептическим, противогрибковым, противомикробным действием широкого спектра — повидон-йод в форме мази
- с антибактериальным и бактерицидным действием широкого спектра
- с бактериостатическим (подавление способности микроорганизмов к размножению)
- с противовоспалительным, противомикробным действием
- протеолитические ферменты с ранозаживляющим, раноочищающим, антибактериальным действием
Кремы с противовоспалительным действием
Аэрозоли с противомикробным действием
Местное лечение кожных ран направлено на подавление инфекции и ускорение заживления. Локальные (местные) средства обладают антимикробными свойствами, поддерживают процессы ранозаживления, а также удобны в применении.
Применение повидона-йода (Бетадин®) для лечения трофических язв
Антисептическое средство повидон-йод (Бетадин ® ) часто используется для обработки раневой поверхности. Йод постепенно высвобождается из комплекса с повидоном (носитель йода в лекарстве) при контакте с кожей, что способствует гибели микроорганизмов. Средства, содержащие йод, оказывают влияние на заживление кожных ран за счет своего антимикробного действия и ускорения образования новой соединительной ткани 12,13 .
Бетадин ® имеет различные лекарственные формы. При лечении трофических язв используются:
Источник https://probolezny.ru/diabeticheskaya-stopa/
Источник https://karpov-clinic.ru/articles/endokrinologiya/9196-lechenie-troficheskoy-yazvy-na-noge-pri-sakharnom.html
Источник https://betadin.ru/encyclopedia/troficheskie-yazvy-nog/