Образ жизни при ревматоидном артрите
Ревматоидный артрит-серьезное хроническое заболевание, протекающее с периодами обострений, ремиссии. Обострение может протекать тяжело, с сильными болями и ограничением движений. Обострение ухудшает общее состояние больного и приводит к ограничению трудоспособности. Периоды ремиссии могут быть как продолжительными, так и ограниченными по времени. В этот период явления воспаления могут стихать, или присутствовать незначительно.
Социальная значимость ревматоидного артрита высока, вследствие высоких показателей нетрудоспособности и инвалидизации. А страдает данным заболеванием примерно 1-2% населения земного шара. Женщины болеют в 1,5-2 раза чаще мужчин. Болезнь может начаться в любом возрасте, но чаще после 40 лет. Поэтому проблема ревматоидного артрита крайне актуальна. Сегодня мы не будем рассматривать методы его трудного лечения в период обострения, а изучим возможности продлить ремиссию, как правильно организовать жизнь и быть активным даже с таким диагнозом.

На приеме у врача
Особенности питания при ревматоидном артрите
Питание при ревматоидном артрите имеет лечебное значение. На разной стадии заболевания диета подбирается индивидуально. Но существуют и общие рекомендации. Принципы составления диеты основаны на:
- восстановлении оптимальной массы тела,
- выведении токсинов,
- избавлении организма от излишней жидкости.
Желательно не употреблять, даже в умеренном количестве, следующие продукты:
- отдельные виды орехов, особенно арахис и миндаль,
- жирные сорта рыб,
- свинину,
- колбасу и колбасные изделия,
- коровье молоко,
- мюсли,
- цитрусовые и фрукты и овощи оранжевой окраски,
- сдобные изделия,мед,мороженое, варенье,
- кетчупы, соусы,
- маринованные продукты,
- острую пищу,
- крепкий чай и кофе,
- необходимо ограничить соль,
- пищу с повышенной кислотностью: щавель, шпинат, сельдерей,
- необходимо употреблять ограниченно:баклажаны, картофель, помидоры,
- газированные напитки и алкоголь исключаются.

Приготовление пищи предпочтительно на пару, или в отварном виде. При этом количество приемов ее 5-6 раз в день.
Что же необходимо включать в рацион: очень приветствуется рыба морская, или речная, но только нежирных сортов; из мясных продуктов лучше употреблять птицу, кролика, не мороженную телятину. Не рекомендуются мясные супы, лучше овощные. Масла лучше употреблятьрастительные:подсолнечное, оливковое, кукурузное.
Не рекомендуются консервы и консервированные соки, но свежевыжатые соки употреблять можно, так же как свежеприготовленные морсы,компоты. Рекомендованы крупы в виде каш- овсяная,гречневая, пшенная, рисовая, перловая, кукурузная. А самое главное, много овощей, свежих и приготовленных; зелень,фрукты, ягоды,семечки. В период обострения нужна низкокалорийная диета, максимальное число калорий-1800; белки ограничиваются до 80 г. в день.Потребление жиров ограничено 70 г. Употребление жидкости -1 л в день.
Диета в период ремиссии такова( стол № 10): белки -100 г, некрепкий чай и кофе ( с лимоном, сливками), продукты с повышенным содержанием витамина D, кальция, фосфора.
Лечебная физкультура
Физические упражнения разрешаются пациенту только после стихания острой фазы процесса. Начинать нужно с простейших движений в суставах: сгибания- разгибания, движения вверх- вниз и в стороны. Но делать эти упражнения необходимо 3-4 раза в день по 30-40 минут. Гимнастика допустима активная и пассивная. Движения стимулируют улучшение обмена веществ, восстановление связочного и мышечного аппарата, уменьшают отложения солей .Далее, после некоторого восстановления движений, можно и нужно заниматься йогой, плаванием. Занятия йогой приводят в равновесие внутренние энергии организма, циркуляция жидкостей выводит токсины.

Поддерживающая терапия в период ремиссии
Лечение и профилактику обострений в период ремиссии можно проводить в домашних условиях, можно получить санаторно-курортное лечение. Роль лечебной гимнастики в этот период усиливается, движения необходимо максимально восстановить. Так как в острую фазу процесса произошло уменьшение суставной жидкости и изменилось ее качество (она стала содержать элементы воспаления, раздражающие ткани), необходимо в первую очередь восстановить ее количество и состав. Если не провести этого лечения, то, при нагрузке во время гимнастики, участки костей будут травмироваться. И это может спровоцировать новое обострение.
Лечение в этом периоде проводится в виде внутрисуставной инъекции с введением в полость сустава заменителей синовиальной жидкости. Препарат вводится , как правило, однократно, в клинике, в условиях асептики и антисептики. После местного обезболивания лекарство вводится в полость сустава.
Выбор препарата для эндопротезирования
Заменители синовиальной жидкости имеют разные характеристики.
Первая группа препаратов производится на основе гиалуроновой кислоты, вторая- синтетические вещества- биополимеры.
Вещества первой группы, гиалуронаты, вырабатываются из животного сырья, поэтому сродни организму, схожи по вязкости, но есть и неприятные последствия. Органическое вещество легко разрушается ферментами организма., поэтому долго не сохраняется. Лучшие препараты этой группы сохраняются в суставе от полугода до года. Кроме того, препараты животного происхождения могут вызывать аллергические реакции. Их не стоит применять у пациентов с другими видами аллергии.
Вторая группа препаратов- синтетическая, представляет собой длинные молекулы полимеров. Они интактны, не разрушаются ферментами, не отторгаются и не вызывают аллергических реакций. Именно поэтому находятся в организме гораздо дольше ( от года до трех лет). Вязкий биополимер заполняет суставную полость и дает возможность человеку активно и безболезненно двигаться, заниматься лечебной физкультурой, разрабатывать поврежденные болезнью суставы.Такой синтетический полимер, как Нолтрекс, содержит в составе еще и активные ионы серебра, значительно уменьшающие воспалительные изменения в суставе.
Итак, несмотря на развитие медицины, ревматоидный артрит не имеет выясненной причины возникновения, нет единого метода лечения и профилактики. Однако, соблюдение описанных требований помогает улучшить состояние больного, избежать, или уменьшить число рецидивов. При этом, конечно, нужно укреплять общее состояние организма, иммунитет, избавиться от вредных привычек, контролировать массу тела, своевременно санировать инфекционные очаги организма и наблюдаться врачом. В этом случае возможна достаточно комфортная и мобильная жизнь пациента.
Симптомы и лечение псориатического артрита суставов
Диагностические методики при артрите и артрозе Причины развития псориатического артрита Медикаментозное лечение псориатического артрита Классификация псориатического артрита Как выглядит псориатический артрит?
Одной из разновидностей аутоиммунной патологии суставов является псориатический артрит, развивающийся почти у 30% больных псориазом. Заболевание суставов поражает преимущественно людей от 20 до 50 лет и почти никогда не встречается у детей и подростков. Очаги воспаления чаще всего локализуются в коленных или голеностопных суставах, а также в области фаланговых сочленений верхних и нижних конечностей. Патология имеет хронический характер, требует постоянного лечения и часто приводит к инвалидности.
Механизм развития
Развитие псориатического артрита связано с псориазом – хроническим неинфекционным заболеванием, поражающим кожные покровы. Установлено, что дерматоз является аутоиммунной патологией, при которой вырабатываемые иммунной системой Т-лимфоциты атакуют эпидермис, вызывая воспаление и аномально быстрый рост клеток. В результате на теле больного образуются выступающие над поверхностью кожи бляшки красного цвета с чрезмерно сухой чешуйчатой поверхностью.
Почти у трети пациентов воспалительный процесс распространяется на соединительную ткань, приводя к поражению суставов. В подавляющем большинстве случаев артрит развивается на фоне уже диагностированного псориаза. Однако примерно у 20% пациентов первые признаки патологии появляются за 10 и более лет до формирования характерных бляшек (псориатический артрит без кожных проявлений). Несмотря на многочисленные исследования, точная этиология псориаза и связанного с ним артрита до сих пор не установлена.
Причины болезни
Установлено, что пусковым механизмом развития псориатического поражения суставов являются следующие факторы:
- Стресс и психоэмоциональное потрясение (почти в 30% случаев);
- Наследственная предрасположенность;
- Перенесенные инфекции (ветряная оспа, корь, герпес, опоясывающий лишай, стрептококковая ангина);
- Травмы, ушибы, последствия хирургического вмешательства;
- Нарушения обмена веществ;
- Сердечно-сосудистые патологии;
- Заболевания соединительной ткани;
- Длительный прием некоторых медикаментов (гормональные и нестероидные противовоспалительные средства, препараты для нормализации артериального давления).
Классификация и формы патологии
Согласно классификации по МКБ-10 код псориатического артрита М07. В зависимости от локализации очагов поражения выделяют несколько форм заболевания:
- Ассиметричный псориатический олигоартрит. Наиболее распространенная форма патологии, встречающаяся почти у 70% пациентов, и имеющая относительно легкий характер течения по сравнению с другими разновидностями. Воспалительный процесс развивается в одном или нескольких суставах только с одной стороны тела;
- Генерализованный ревматоидоподобный псориатический полиартрит. Диагностируется примерно у 15% пациентов и характеризуется симметричным поражением суставов с обеих сторон по аналогии с ревматоидным артритом;
- Спондилит. Болезнь поражает позвоночник преимущественно в поясничном или шейном отделе. При отсутствии своевременно начатого медикаментозного лечения происходит срастание костной ткани с полной потерей подвижности, восстановить которую может только хирургическая операция;
- Дистальный артрит. Воспаление локализуется в межфаланговых суставах стоп или кистей рук, часто сопровождается поражением ногтевых пластин;
- Мутилирующий артрит. Заболевание сопровождается тяжелой деформацией костей и соединительной ткани, преимущественно в верхних конечностях. Часто сочетается со спондилитом и другими формами патологии. В большинстве случаев мутилирующая форма артрита быстро приводит к инвалидности и полной потере подвижности рук или ног.
Основные симптомы и лечение псориатического артрита зависят от его вида и степени тяжести. Хуже всего поддается медицинской коррекции злокачественная форма болезни, сочетающаяся с тяжелыми поражениями кожи и часто приводящая к летальному исходу.
Признаки заболевания
К характерным симптомам псориатического артрита относятся:
- Ноющая боль в пораженных суставах, особенно сильно ощущаемая при пальпации;
- Отечность сустава и окружающих его тканей;
- Кожа в области воспаления более горячая на ощупь, имеет синюшный или бордовый оттенок;
- Пальцы на ногах и руках значительно утолщены, их подвижность затруднена;
- Поражения ногтевых пластин (изменение цвета, появление наростов, шероховатостей и мелких ямок, отделение ногтя от поверхности кожи).
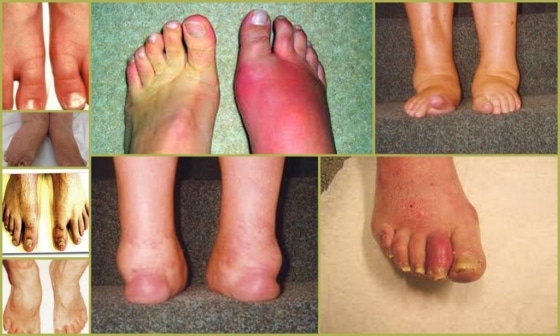
На ранней стадии многие симптомы могут не проявляться. Насторожить должно ощущение скованности в суставах конечностей, усиливающееся в утреннее время, и изменение формы пальцев: на фото псориатический артрит выглядит, как «сосископодобное» утолщение.
Злокачественный псориазный артрит развивается преимущественно мужчин и сопровождается выраженным болевым синдромом, формированием обширных бляшек на коже, лихорадкой, увеличением лимфатических узлов, ухудшением общего состояния. За счет поражения внутренних органов (сердца, почек, печени) высока вероятность летального исхода.
Важно!
Всем пациентам с псориазом следует внимательно относиться к состоянию своих суставов и проходить ежегодные обследования даже при отсутствии признаков воспаления.
Диагностика
При первичном осмотре врач обращает внимание на характерные симптомы патологии (боль, деформацию пальцев ног и рук, видимые изменения суставов), собирает информацию о наследственном анамнезе пациента и наличии сопутствующих заболеваний. Лабораторная и инструментальная диагностика псориатического артрита включает в себя:
- Общий анализ крови с показателями содержания лейкоцитов, СОЭ, ревматоидного фактора (для подтверждения острого воспалительного процесса и исключения ревматоидного артрита);
- Анализ синовиальной жидкости на содержание лейкоцитов и нейтрофилов;
- Рентгенографическое исследование пораженных участков тела.
К основным рентгенологическим признакам псориатического артрита относятся:
- Деструкция и деформация суставов, преимущественно асимметричная;
- Сужение суставного хряща;
- Наличие кальцификатов (отложения солей кальция в соединительной ткани);
- Эрозия, разрастания (остеофиты) и кистовидные просветления костной ткани;
- Утолщение и уплотнение окружающих сустав мягких тканей.
Методы лечения
Хроническое аутоиммунное заболевание невозможно вылечить, для предотвращения дальнейшей деформации и разрушения соединительной ткани требуется пожизненное лечение и постоянное наблюдение у специалиста. Однозначно ответить на вопрос, какой врач лечит псориатический артрит, нельзя. В большинстве случаев требуется многопрофильная помощь терапевта, дерматолога, ортопеда, иммунолога, ревматолога и других узких специалистов в зависимости от клинической картины и сопутствующих патологий.
Лекарственная терапия
Медикаментозное лечение псориатического артрита включает в себя прием следующих групп препаратов:
- Нестероидные противовоспалительные средства, подавляющие патологические процессы в пораженных тканях (Метиндол, Диклофенак, Бутадион);
- Кортикостероиды – гормональные противовоспалительные лекарства (Дексаметазон, Преднизолон, Диапропионат);
- Иммунодепрессанты для подавления патологической аутоиммунной реакции (Метотрексат, Циклофосфан, Азатиоприн, Лефлуномид);
- Препараты золота (Кризанол);
- Хондропротекторы, восстанавливающие поврежденную структуру костной ткани (гликозамина сульфат, гиалуроновая кислота);
- Витамины группы В и А, ускоряющие регенерацию тканей;
- Седативные препараты (настойка корня валерианы, пустырник).
Наблюдающий специалист решает, как лечить псориатический артрит, на основании общей клинической картины, наличия сопутствующих заболеваний и осложнений.
Важно!
Бесконтрольный прием лекарственных средств или нарушение схемы лечения недопустимы. Большинство применяемых медикаментов имеют множество побочных эффектов, приводящих к ухудшению общего состояния и усилению симптомов псориаза, поэтому лечение проводится под наблюдением врача.
Другие способы лечения
Немедикаментозные методы лечения псориатического артрита включают в себя:
- Физиотерапия (лечение ультразвуком, помещение в барокамеру, бальнеолечение);
- Лечебная физкультура, направленная на восстановление подвижности суставов;
- Особая диета.
Во время лечения пациентам рекомендуется употреблять малые порции пищи несколько раз в день, выпивать не менее одного литра чистой воды в сутки. Ежедневное питание должно быть калорийным и сбалансированным. В рацион следует ввести молочные и кисломолочные продукты, нежирные сорта мяса, орехи, овощи. В период обострений необходимо исключить сладости, консервы, соль и другие специи, красное мясо, цитрусовые и бобовые. Соблюдение диеты при псориатическом артрите суставов позволяет улучшить общее состояние пациента, снизить частоту обострений.
Всем группам пациентов во время лечения и ремиссии категорически запрещен алкоголь. Продукты переработки этилового спирта выводятся через печень и кожные покровы, значительно ухудшая их состояние и провоцируя дальнейшее развитие псориаза и артрита. Также алкогольные напитки несовместимы с большинством применяемых при этих заболеваниях медикаментов.
Народная медицина
Хорошо зарекомендовало себя лечение псориатического артрита народными средствами:
- Настой петрушки. Зелень вместе с корнем измельчить с помощью мясорубки, залить кипятком и настоять в течение 12 часов. Принимать трижды в день по одной трети стакана;
- Настойка сабельника. Примерно 100 г травы залить бутылкой водки и выдержать в темном прохладном месте 2 недели. Пить по одной чайной ложке в день до еды, курс лечения составляет 2 месяца;
- Отвар из листьев брусники. Две столовые ложки растительного сырья залить 200 мл горячей воды и подогреть в течение 10-15 минут. Отфильтрованную жидкость остудить, выпить в течение дня. Продолжительность лечения устанавливается индивидуально.
Перед применением средств народной медицины следует проконсультироваться со специалистом. На вопрос, чем лечить артрит при псориазе в конкретном случае, может ответить только врач.
Прогноз
К основным последствиям псориатического артрита относится разрушение суставов и сращивание костей, необратимые поражения внутренних органов. Прогноз заболевания зависит от его формы и времени начала лечения. Течение воспалительного процесса непредсказуемо, у некоторых пациентов он развивается стремительно и приводит к необратимым последствиям и инвалидности.
О неблагоприятном прогнозе для жизни можно говорить при злокачественной разновидности псориатической патологии, множественном поражении суставов, нарушениях работы сердца, почек и печени. Нередко причиной летального исхода становятся побочные эффекты, вызываемые приемом средств, используемых при лечении заболевания.
Ревматоидный артрит: симптомы, лечение, диагностика
Ревматоидный артрит — хроническое аутоиммунное заболевание. В результате нарушения работы иммунной системы клетки организма начинают воспринимать собственные ткани как чужеродные. Ревматоидный артрит может поразить любые суставы. Чаще всего патология локализуется в суставах запястья, пальцев, пяток или коленей.
Ревматоидный артрит в МКБ 10
Ревматоидный артрит является хроническим системным заболеванием соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу деструктивно–эрозивного полиартрита. Серонегативный ревматоидный артрит имеет код по МКБ № М05.8, ревматоидный артрит серонегативный – М06.0. Вероятный ревматоидный артрит в МКБ определён с кодом М05.9, М06.4, М06.9.
Кто страдает от заболевания
До настоящего времени не удалось установить точных причин развития ревматоидного артрита. Существуют теории, согласно которым среди этиологических факторов выделяют генетическую предрасположенность, экологическое воздействие и гормональные нарушения. Согласно статистическим данным женщины в 3 раза чаще страдают от ревматоидного артрита, чем мужчины. Средний возраст дебюта заболевания составля ет 40-60 лет.
Физические симптомы ревматоидного артрита
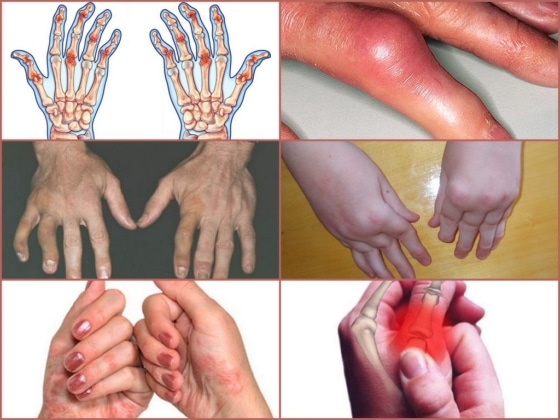
На начальных стадиях развития ревматоидного артрита могут поражаться суставы пальцев рук, стоп, коленные суставы, лодыжки. По мере прогрессирования патологического процесса увеличивается площадь поражения. Основными клиническими симптомами ревматоидного артрита являются:
- Болевой синдром. Его выраженность варьируется в зависимости от степени развития патологии.
- Скованность. Особенно выражена в утренние часы.
- Субфебрильная температура тела. Держится на протяжении всего периода обострения.
- Снижение веса. Происходит на фоне потери аппетита.
- Нарушение функциональных способностей суставов. Боль и скованность мешают выполнению привычных действий.
- Общая усталость. Не связана с выполняемой работой или сном.
Эмоциональные симптомы ревматоидного артрита
Помимо физических симптомов, пациенты с ревматоидным артритом страдают от эмоциональных переживаний. Сопутствующими признаками могут быть:
- депрессия;
- повышенная тревожность;
- нарушение сна;
- дневная сонливость;
- низкая самооценка;
- чувство собственной беспомощности.
Эмоциональное напряжение усиливается по мере прогрессирования заболевания. Данное состояния негативно сказывается как на работоспособности, так и на взаимоотношениях в семье. Важно вовремя обратиться за помощью и соблюдать врачебные рекомендации.
Причины и факторы риска РА
Среди основных предрасполагающих факторов к развитию ревматоидного артрита выделяют:
- генетическую предрасположенность;
- проживание в неблагоприятной экологической обстановке;
- курение;
- гормональный дисбаланс;
- дисбактериоз.
Генетическая предрасположенность
HLA-DR4 — специфический антиген, который выявляется у большинства больных ревматоидным артритом. Его обнаружение не гарантирует, что у человека разовьется заболевание. Тем не менее, наличие антигена повышает риск возникновения ревматоидного артрита.
Факторы окружающей среды и образа жизни
Врачи выделяют предрасполагающие факторы риска, наличие которых повышает риск развития ревматоидного артрита. К ним относятся:
- Курение. Длительное курение может приводить к динамическому повышению показателей ревматоидного фактора.
- Нерациональное и несбалансированное питание. В настоящий момент точно не выявлено, какие продукты способствуют развитию заболевания. Тем не менее пациенты, страдающие ревматоидным артритом, злоупотребляли крепким кофе, газированными напитками и алкоголем.
- Ожирение. Лишний вес приводит к гормональным перестройкам в организме, что в свою очередь провоцирует рецидив ревматоидного артрита.

Нарушение гормонального баланса
Имеется связь между гормональным фоном и периодами обострения ревматоидного артрита. Это подтверждает тот факт, что женщины чаще мужчин страдают от данного заболевания.
Инфекции и микробиом
Существует теория о связи инфекционных заболеваний с развитием ревматоидного артрита. Кроме того, прорабатывается предположение о том, что микробиом человека может провоцировать дебют ревматоидного артрита. Микробиом — совокупность всех условно-патогенных микробов, заселяющих человеческий организм. Считается, что их деятельность может негативно сказываться на многих процессах, в том числе на иммунной системе. Несмотря на подобное предположение, точных доказательств, указывающих на связь между инфекциями и ревматоидным артритом, до сих пор не выявлено
Диагностика
Диагностика ревматоидного артрита включает в себя комплексное исследование. Оно состоит из лабораторных и инструментальных методов. Обследование направлено на выяснение локализации патологического процесса и степени его распространенности. В состав диагностических мероприятий входят:
Отек суставов
Синовит — воспалительное состояние, при котором наблюдается отечность сустава, покраснение кожи в области поражения. На фоне патологического процесса повышается температура тела и возникает болевой синдром, усиливающийся при движении. На фоне ревматоидного артрита синовит поражает, как правило, несколько суставов.
Анализ крови
Определить точный перечень лабораторных исследований, который позволит диагностировать ревматоидный артрит, сложно. Врачи выделяют несколько показателей, повышение которых заставляет заподозрить развитие заболевания. Среди них:
- ревматоидный фактор (РФ);
- СОЭ;
- С-реактивный белок (СРБ);
- антитела к циклическому цитруллинированному пептиду.
Данные исследования крови не являются специфичными. Поэтому для интерпретации полученных результатов необходимо обратиться к врачу.

Визуализирующие методы исследования
Инструментальные методы исследования позволяют определить стадию заболевания, если лабораторные способы диагностики дали недостаточно информации. К основным визуализирующим методам обследования при ревматоидном артрите относятся:
- УЗИ. Используется для выявления воспалительного процесса в синовиальной оболочке. Данный симптом характерен для начальной степени развития заболевания. Поэтому УЗИ позволяет диагностировать ревматоидный артрит на ранней стадии болезни.
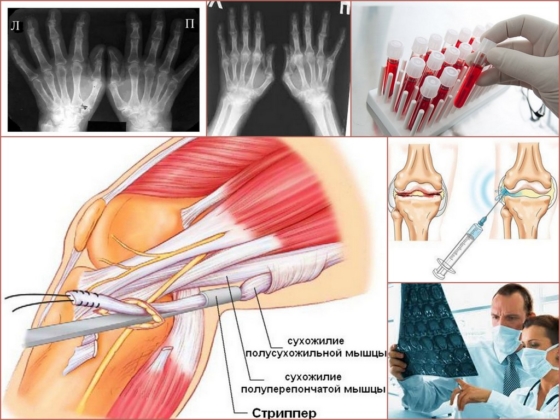
- Рентгенография. Используется для выявления нарушения целостности костной структуры в результате длительного развития ревматоидного артрита. В связи с этим на ранних стадиях болезни данный метод диагностики будет менее информативен.
- МРТ. Наиболее современный и распространенный способ исследования поражения суставов. С помощь магнитно-резонансной томографии удается установить степень распространения патологического процесса и его локализацию. Используется в тех случаях, когда 2 предыдущих метода были неинформативными.
Физический осмотр и история болезни пациента
Диагностика ревматоидного артрита не обходится без физического осмотра пациента и выяснения его истории болезни. Врач внимательно осматривает кожные покровы, изучает подвижность суставов. На консультации необходимо дать ответы на следующие вопросы:
- характер болевого синдрома (острый, ноющий, колющий, периодический, постоянный);
- наличие или отсутствие утренней скованности;
- характеристика изменения веса;
- время появления первых патологических симптомов;
- динамическое изменение характера признаков;
- какие меры применялись для купирования симптомов.
Для уточнения диагноза и определения дальнейшей тактики лечения уточняются сопутствующие заболевания, применяемая терапия. Важен момент выяснения наследственной отягощенности.
Лечение ревматоидного артрита
Для лечения ревматоидного артрита применяется комбинированная терапия. Для этого используются лекарственные средства, диетическое питание, физические упражнения и оперативное вмешательство. Основными задачами оказываемого лечения являются:
- облегчение клинических симптомов;
- профилактика дальнейшего распространения заболевания;
- общее укрепление организма.
Лечение РА лекарственными препаратами
Ревматоидный артрит относится к числу заболеваний, трудно поддающихся лечению. Хроническое течение патологии характеризуется периодическими рецидивами и ремиссиями. Основными задачами медикаментозной терапии являются купирование обострения, уменьшение скорости прогрессирования заболевания. При неэффективности лекарственных средств применяется оперативное вмешательство. Рассмотрим основные группы препаратов, назначаемых при ревматоидном артрите:
- Неспецифические противовоспалительные средства. Снижают выраженность воспалительного процесса. Препараты группы НПВС угнетают активность фермента, разрушающего суставной хрящ. Однако, стоит помнить, что бесконтрольный прием НПВС может привести к развитию серьезных осложнений.
- Медикаменты базисной терапии. Их комбинированный прием с глюкокортикостероидами снижает выраженность воспаления и уменьшает болевой синдром. К препаратам базисной терапии ревматоидного артрита относятся цитостатики, сульфаниламиды, антималярийные препараты, Д-пеницилламин и препараты золота. Средняя продолжительность курса лечения не более 6 месяцев.
- Глюкокортикостероиды. Назначаются с целью купирования болевого синдрома. В настоящий момент рассматривается терапия как малыми, так и большими дозами гормонов. Подбор препаратов производится на индивидуальной основе.
- Биологические препараты. Разработаны благодаря генной инженерии. Основной задачей лекарственных средств данной группы является уменьшение воспалительного процесса. Это достигается благодаря воздействию на определенные составляющие иммунной системы.
- Препараты нового поколения. Современные лекарственные средства по лечению ревматоидного артрита избирательно воздействуют на активность воспалительных веществ в организме.
Современные подходы к терапии ревматоидного артрита
Лекарственное средство хумира выпускается в стеклянных шприцах, в которых находится одна доза раствора для подкожного введения. Один шприц содержит 40мг основного действующего вещества адалимумаб и вспомогательные ингредиенты:
- Маннитол;
- Натрия цитрат;
- Лимонной кислоты моногидрат;
- Натрия дигидрофосфата дигидрат;
- Динатрия гидрофосфата дигидрат;
- Натрия хлорид;
- Полисорбат 80;
- Воду для инъекций;
- Натрия гидроксид.
Раствор лекарственного средства хумира слегка окрашен, опалесцирующий. Препарат оказывает иммунодепрессивное действие. Адалимумаб представляет собой рекомбинантное моноклональное антитело, пептидная последовательность которого идентична lgG1 человека. Он селективно связывается с фактором некроза опухоли, который играет важную роль в развитии патологического воспаления и разрушения суставной ткани, и нейтрализует его биологические функции.
Показания и противопоказания к применению препарата хумира
Ревматологи Юсуповской больницы назначают препарат хумира пациентам, страдающим следующими заболеваниями:
- Среднетяжелым и тяжёлым активным ревматоидным артритом;
- Активным псориатическим артритом;
- Активным анкилозирующим спондилитом.
В первых двух случаях хумира применяется в режиме монотерапии или в сочетании с метотрексатом или иными базисными противовоспалительными препаратами. Отзывы при псориазе хорошие.
Противопоказанием к применению лекарственного средства хумира является повышенная чувствительность к адалимумабу или любым вспомогательным компонентам лекарственного средства, инфекционные заболевания, в том числе туберкулёз, беременность и период грудного вскармливания. Препарат не назначают детям и подросткам до 16 лет. С осторожностью препарат при демиелинизирующих заболеваниях. Врачи рекомендуют женщинам репродуктивного возраста избегать зачатия во время лечения хумирой. Если существует необходимость в лечении препаратом хумира женщин, которые кормят грудью, на время всего курса терапии малыша переводят на искусственное вскармливание.

Побочные эффекты препарата хумира
Во время проведения клинических исследований по безопасности применения препарата хумира установлено, что во время лечения лекарственным средством у пациентов очень часто возникали инфекционные заболевания верхних дыхательных путей. Часто развивалась инфекция нижних дыхательных путей, включая бронхит и пневмонию, органов мочевыделительной системы, герпетическая инфекция (включая простой и опоясывающий герпес). При применении препарата хумира у пациентов повышается риск заболевания гриппом, поверхностной грибковой инфекцией, включая поражения кожи и ногтей.
Возможны следующие осложнения со стороны системы кроветворения:
- Анемия;
- Лимфопения;
- Лейкопения, лейкоцитоз;
- Нейтропения;
- Тромбоцитопения.
Иногда у пациентов увеличиваются лимфатические узлы. Редко возникают реакции повышенной чувствительности. При применении препарата хумира нечасто развиваются нежелательные реакции со стороны обмена веществ: гиперхолестеринемия, гиперурикемия, снижение аппетита, анорексия, гипергликемия, снижение или повышение массы тела.
У некоторых пациентов возникают реакции со стороны следующих систем организма:
- Центральной и периферической нервной системы (головная боль, головокружение, парестезии, депрессия, тревожные расстройства, бессонница, спутанность сознания, извращение вкуса, обморок, мигрень, сонливость, невралгия, невропатия, тремор);
- Органов чувств (конъюнктивит, блефарит, покраснение, боль, сухость глаза, отек века, глаукома, звон и заложенность в ушах);
- Сердечно-сосудистой системы: (артериальная гипертензия, приливы, увеличение частоты пульса, ощущение сердцебиения);
- Дыхательной системы (кашель, боль в горле, заложенность носа, одышка, покраснение зева, отёк верхних дыхательных путей);
- Пищеварительной системы (тошнота, боль в животе, диарея, понос, изъязвление слизистой оболочки полости рта, повышение активности печёночных ферментов).
У пациентов во время лечения препаратом хумира может возникнуть сыпь на коже, кожный зуд, выпадение волос. Редко возникают язвы на коже, ангионевротический отёк, шелушение кожи, реакции фотосенсибилизации. Пациентов может беспокоить боль в суставах, мышцах, плечевом поясе и спине. Редко возникают мышечные судороги, бурсит, синовит, тендинит. Со стороны мочеполовой системы возможны следующие нежелательные реакции:
- Дизурия (расстройство мочеиспускания);
- Гематурия (кровь в моче);
- Никтурия (увеличение частоты мочеиспускания ночью).
У женщин может нарушиться менструальный цикл. Иногда у пациентов повышается утомляемость, повышается температура тела. Их беспокоит чувство жара, озноб, боль в грудной клетке. Может ухудшаться заживление ран.
Физические упражнения и поддержание здорового веса
Лечение ревматоидного артрита не обходится без нормализации веса. Для этого необходимо изменить образ жизни. Пациентам с диагностированным ревматоидным артритом требуется подобрать нагрузку, которая будет положительно воздействовать на суставы, не перегружая их. Врачебные рекомендации по изменению образа жизни заключаются в следующем:
- снижение массы тела;
- выполнение умеренной физической нагрузки;
- ограничение длительного статического положения;
- плавание в бассейне.
Диета
Врачи разработали 5 основных правил питания, которых необходимо придерживаться при диагностированном ревматоидном артрите. К ним относятся:
- Исключение из рациона высокоаллергенных продуктов. Замечено, что цитрусовые, шоколад, цельное молоко, овсянка, свинина, пасленовые и рожь повышают частоту обострений ревматоидного артрита.
- Ограничение или полное исключение мясных продуктов. Доказано, что после перехода на молочно-растительную диету более 40% пациентов отмечали улучшение состояния.
- Употребление достаточного количества овощей и фруктов. Данные продукты содержат достаточное количество фитохимических веществ, которые оказывают противовоспалительное и обезболивающее действия.
- Употребление щадящих продуктов. Лечение ревматоидного артрита связано с назначением достаточного количества лекарственных средств, влияющих на желудочно-кишечный тракт. В связи с этим рекомендуется ограничить прием жирных, острых, горячих, копченых блюд. Необходимо ограничить прием крепкого чая или кофе. Продукты должны быть приготовлены методом тушения, варки или запекания.
- Включение в ежедневное меню продуктов, богатых кальцием. Глюкокортикостероиды способствуют вымыванию элемента из организма. Поэтому в питание добавляются соевые, кунжут, кисломолочные продукты, а также листовая зелень.
- Соблюдение вышеперечисленных принципов позволит минимизировать риски обострения ревматоидного артрита и нормализовать вес.
Хирургия при РА
Показанием для выполнения оперативного вмешательства при ревматоидном артрите является неэффективность медикаментозного лечения. Современная хирургия предлагает несколько видов операций, облегчающих состояние пациентов. Вмешательства различаются в зависимости от возраста больного, локализации патологического процесса, а также степени тяжести заболевания. Основными формами операций при ревматоидном артрите являются:
- эндопротезирование;
- артродез;
- синовэктомия.
Эндопротезирование
Эндопротезирование считается наиболее эффективным методом лечения пораженных суставов. Суть операции заключается в замене суставных компонентов на имплантаты. Подобным образом оперируются плечевые, тазобедренные, коленные суставы, а также суставы пальцев рук и ног.
Артродез
Артродез — операция, заключающаяся в сращивании суставов. Подобным образом удается увеличить нагрузку, которую выдерживают пораженные суставы. Кроме того, артродез позволяет уменьшить выраженность болевого синдрома.
Синовэктомия
Синовэктомия — оперативное вмешательство, чаще выполняемое на ранних стадиях развития ревматоидного артрита. Данный вид операций проводится на коленных суставах и суставах пальцев. Суть вмешательства заключается в удалении воспаленной синовиальной оболочки. Синовэктомия не способна полностью избавить от заболевания. Однако, после операции отмечается облегчение состояния.
Опытные врачи Юсуповской больницы проводят полный курс диагностики и лечения ревматоидного артрита. Для этого используются современные аппараты, отвечающие требованиям безопасности и качества. Запись на консультацию к врачу производится по телефону.
Источник https://www.noltrexsin.ru/publikacii/obraz-zhizni-pri-revmatoidnom-artrite/
Источник https://tulrb.ru/info/interesnoe/psoriaticheskij-artrit
Источник https://yusupovs.com/articles/terapia/revmatoidnyy-artrit-simptomy-lechenie-diagnostika/