Ревматоидный артрит
Ревматоидный артрит (РА) – аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным поражением внутренних органов.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Ревматоидный артрит
Код протокола:
Коды по МКБ-10:
М05 Серопозитивный ревматоидный артрит;
М06 Другие ревматоидные артриты;
М05.0 Синдром Фелти;
М05.1 Ревматоидная болезнь лёгких;
М05.2 Ревматоидный васкулит;
М05.3 Ревматоидный артрит с вовлечением других органов и систем;
М06.0 Серонегативный ревматоидный артрит;
М06.1 Болезнь Стилла у взрослых;
М06.9 Ревматоидный артрит неуточнённый.
Сокращения, используемые в протоколе:
АРР – Ассоциация ревматологов России
АЦЦП – антитела к циклическому цитруллинированному пептиду
БПВП – базисные противовоспалительные препараты
ВАШ – Визуальная Аналоговая шкала
ГИБП – генно-инженерные биологические препараты
ГК – глюкокортикоиды
ЖКТ – желудочно-кишечный тракт
ЗППП – заболевания, передающиеся половым путем
ЛС – лекарственные средства
МТ – метотрексат
МРТ – магнитно-резонансная томография
НПВП – нестероидные противовоспалительные препараты
ОСЗ – общее состояние здоровья
РА – ревматоидный артрит
РФ – ревматоидный фактор
СРБ — С-реактивный белок
УЗИ – ультразвуковое исследование
ФК – функциональный класс
ЧПС– число припухших суставов
ЦОГ – циклооксигеназа
ФГДС – фиброгастродуоденоскопия
ЭКГ – электрокардиограмма
ЭХО КГ – эхокардиограмма
Дата разработки протокола: 2013 год
Категория пациентов: больные с РА
Пользователи протокола: врачи-ревматологи, терапевты, врачи общей практики.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Рабочая классификация ревматоидного артрита (АРР, 2007)
Основной диагноз:
1. Ревматоидный артрит серопозитивный (М05.8).
2. Ревматоидный артрит серонегативный (М06.0).
Особые клинические формы ревматоидного артрита
1. Синдром Фелти (М05.0);
2. Болезнь Стилла, развившаяся у взрослых (М06.1).
3. Ревматоидный артрит вероятный (М05.9, М06.4, М06.9).
Клиническая стадия:
1. Очень ранняя стадия: длительность болезни 2. Ранняя стадия: длительность болезни 6 мес – 1 год.
3. Развернутая стадия: длительность болезни >1 года при наличии типичной симптоматики РА.
4. Поздняя стадия: длительность болезни 2 года и более + выраженная деструкция мелких (III–IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
Степень активности болезни:
1. 0 – ремиссия (DAS28 <2,6).
2. Низкая (DAS28=2,6-3,2).
3. II – средняя (DAS28=3,3-5,1).
4. III – высокая (DAS28>5,1).
Внесуставные (системные) признаки:
1. Ревматоидные узелки.
2. Кожный васкулит (язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит).
3. Нейропатия (мононеврит, полинейропатия).
4. Плеврит (сухой, выпотной), перикардит (сухой, выпотной).
5. Синдром Шегрена.
6. Поражение глаз (склерит, эписклерит, васкулит сетчатки).
Инструментальная характеристика.
Наличие или отсутствие эрозий [по данным рентгенографии, магнитно-резонансной томографии (МРТ), ультразвукового исследования (УЗИ)]:
— неэрозивный;
— эрозивный.
Рентгенологическая стадия (по Штейнброкеру):
I – околосуставной остеопороз;
II – околосуставной остеопороз + сужение суставной щели, могут быть единичные эрозии;
III – признаки предыдущей стадии + множественные эрозии+ подвывихи в суставах;
IV – признаки предыдущих стадии + костный анкилоз.
Дополнительная иммунологическая характеристика – антитела к циклическому цитруллинированному пептиду (АЦЦП):
1. Анти – ЦЦП – присутствуют (+).
2. Анти – ЦЦП – отсутствуют (-).
Функциональный класс (ФК):
I класс – полностью сохранены возможности самообслуживания, занятием непрофессиональной и профессиональной деятельностью.
II класс – сохранены возможности самообслуживания, занятием непрофессиональной, ограничены возможности занятием профессиональной деятельностью.
III класс – сохранены возможности самообслуживания, ограничены возможности занятием непрофессиональной и профессиональной деятельностью.
IV класс – ограничены возможности самообслуживания занятием непрофессиональной и профессиональной деятельностью.
Осложнения:
1. Вторичный системный амилоидоз.
2. Вторичный остеоартроз
3. Остеопороз (системный)
4. Остеонекроз
5. Туннельные синдромы (синдром карпального канала, синдромы сдавления локтевого, большеберцового нервов).
6. Подвывих в атланто-аксиальном суставе, в т.ч. с миелопатией, нестабильность шейного отдела позвоночника
7. Атеросклероз
Комментарии
К рубрике «Основной диагноз». Серопозитивность и серонегативность определяют по тесту на ревматоидный фактор (РФ), который должен быть проведён с использованием достоверного количественного или полуколичественного теста (латекс-теста, иммуноферментного, иммунонефелометрического метода),
К рубрике «Активность болезни». Оценка активности в соответствии с современными требованиями проводится с использованием индекса – DAS28, в котором оценивается болезненность и припухлость 28 суставов: DAS 28 =0,56 • √ (ЧБС) + 0,28 • √ (ЧПС)+ 0,70 •Ln (СОЭ)+0,014 ООСЗ, где ЧБС – число болезненных суставов из 28; ЧПС– число припухших суставов; Ln – натуральный логарифм; ООСЗ – общее состояние здоровья или общая оценка активности заболевания по мнению пациента по Визуальной Аналоговой шкале (ВАШ).
Значение DAS28 >5,1 соответствует высокой активности болезни; DAS
К рубрике «Инструментальная характеристика».
Модифицированные стадии РА по Штейнброкеру:
I стадия – околосуставной остеопороз, единичные мелкие кистовидные просветления костной ткани (кисты) в субхондральном отделе суставной поверхности кости;
2А стадия – околосуставной остеопороз, множественные кисты, сужение суставных щелей;
2Б стадия – разной степени выраженности симптомы стадии 2А и единичные эрозии суставных поверхностей (5 и менее эрозий);
3 стадия – разной степени выраженности симптомы стадии 2А и множественные эрозии (6 и более эрозий), подвывихи и вывихи суставов;
4 стадия – симптомы 3 стадии и анкилозы суставов.
К рубрике «Функциональный класс». Описание характеристик. Самообслуживание – одевание, принятие пищи, уход за собой и т.д. Непрофессиональная деятельность – творчество и/или отдых и профессиональная деятельность – работа, учёба, ведение домашнего хозяйства – желательны для пациента, специфичны с учётом пола и возраста.
Варианты течения:
По характеру прогрессирования деструкции суставов и внесуставных (системных) проявлений течение РА вариабельно:
— Длительная спонтанная клиническая ремиссия ( < 10%).
— Интермиттирующее течение (15-30%): периодически возникающая полная или частичная ремиссия (спонтанная или индуцированная лечением), сменяющаяся обострением с вовлечением в процесс ранее не поражённых суставов.
— Прогрессирующее течение (60-75%): нарастание деструкции суставов, поражение новых суставов, развитие внесуставных (системных) проявлений.
— Быстропрогрессирующее течение (10-20%): постоянно высокая активность заболевания, тяжёлые внесуставные (системные) проявления.
Особые клинические формы
— Синдром Фелти — симптомокомплекс, включающий тяжёлое деструктивное поражение суставов со стойкой лейкопенией с нейтропенией, тромбоцитопенией, спленомегалией; системными внесуставными проявлениями (ревматоидными узелками, полинейропатией, хроническими трофическими язвами голеней, лёгочным фиброзом, синдром Шегрена), высоким риском инфекционно-воспалительных осложнений.
— Болезнь Стилла взрослых — своеобразная форма РА, характеризующаяся тяжелым, быстро прогрессирующим суставным синдромом в сочетании с генерализованной лимфаденопатией, макулопапулёзной сыпью, высокой лабораторной активностью, значительным похуданием, длительной лихорадкой ремиттирующего, интермитирующего или септического характера, серонегативностью по РФ и АНФ.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий до плановой госпитализации
Лабораторные исследования:
1. Общий анализ крови
2. Общий анализ мочи
3. Микрореакция
4. Анализ кала на скрытую кровь
5. Активность печеночных ферментов (АЛТ, АСТ)
6. Содержания креатинина, мочевины, общего белка, глюкозы, билирубина, холестерина
7. Содержание С-реактивного белка (С-РБ), ревматоидного фактора
8. Антитела к циклическому цитруллинированному пептиду (АЦЦП)
9. При первичном установлении диагноза – ИФА на ЗППП (хламидии, гонорею, трихомонады), при положительном результате требуется предварительная санация очага инфекции до госпитализации
Инструментальное обследование:
1. Рентгенография ОГК; ФЛГ;ЭКГ
2. Рентгенография кистей рук — ежегодно
3. Рентгенография костей таза (выявление асептического некроза головки бедренной кости) и остальных суставов – по показаниям
4. ФГДС
5. УЗИ органов брюшной полости
Перечень дополнительных диагностических мероприятий (по показаниям):
1. Маркёры вируса гепатита В, С и ВИЧ
2. Суточная протеинурия;
3. ЭХО-КГ
4. Биопсия на амилоидоз
5. КТ грудного сегмента
Перечень основных диагностических мероприятий в стационаре
1. ОАК, развернутый с тромбоцитами
2. Коагулограмма
3. СРБ, РФ, АЦЦП, белковые фракции, креатинин, триглицериды, липопротеиды, АЛТ, АСТ, тимоловая проба
4. ЭхоКГ
5. УЗИ органов брюшной полости и почек
6. R-графия кистей
Перечень дополнительных диагностических мероприятий в стационаре:
1. ФГДС по показаниям
2. R-графия костей таза и других суставов – по показаниям
3. R-графия ОГК – по показаниям
4. Анализ мочи по Нечипоренко – по показаниям
5. Денситометрия по показаниям
6. Определение Са, щелочной фосфатазы
7. Кал на скрытую кровь
8. УЗИ суставов – по показаниям
9. Консультация узких специалистов – по показаниям
10. Анализ синовиальной жидкости
Диагностические критерии РА.
Для постановки диагноза РА, ревматолог должен использовать критерии Американской лиги ревматологов (1997).
Критерии Американской лиги ревматологов (1997).
Утренняя скованность — скованность по утрам в области суставов или околосуставных тканей, сохраняющаяся не менее 1 час, существующая в течение 6 недель.
Артрит 3 или более суставов — припухание периартикулярных мягких тканей или наличие жидкости в полости сустава, установленные врачом по крайней мере в 3 суставах.
Артрит суставов кистей – припухлость по крайней мере одной из следующих групп суставов: лучезапястных, плюсне-фаланговых и проксимальных межфаланговых.
Симметричный артрит – двустороннее поражение суставов (пястно-фаланговых, проксимальных межфаланговых, плюснефаланговых).
Ревматоидные узелки – подкожные узелки (установленные врачом), локализующиеся преимущественно на выступающих участках тела, разгибательных поверхностях или в околосуставных областях (на разгибательной поверхности предплечья, вблизи локтевого сустава, в области других суставов).
РФ – обнаружение повышенных титров в сыворотке крови любым стандартизованным методом.
Рентгенологические изменения, типичные для РА: эрозии или околосуставной остеопороз, декальцификация кости (кисты), локализующиеся в лучезапястных суставах, суставах кистей и наиболее выраженные в клинически поражённых суставах.
Диагноз РА ставят при наличии не менее 4 из 7 критериев, при этом критерии с первого по четвёртый должны сохраняться по крайней мере в течение 6 недель.
Для новых диагностических критериев выбраны четыре группы параметров, а каждый параметр на основании многомерного статического анализа получил балльную выраженность, при сумме баллов 6 и более устанавливается определенный диагноз РА.
Необходимо собрать сведения о сопутствующей патологии, предшествующей терапии, наличии вредных привычек.
Жалобы и анамнез
Варианты начала
Характерно разнообразие вариантов начала заболевания. В большинстве случаев заболевание начинается с полиартрита, реже проявления артрита могут быть выражены умеренно, а преобладают артралгии, утренняя скованность в суставах, ухудшение общего состояния, слабость, похудание, субфебрильная температура, лимфаденопатия, которые могут предшествовать клинически выраженному поражению суставов.
Симметричный полиартрит с постепенным (в течение нескольких месяцев) нарастанием боли и скованности, преимущественно в мелких суставах кистей (в половине случаев).
Острый полиартрит с преимущественным поражением суставов кистей и стоп, выраженной утренней скованностью (обычно сопровождается ранним появлением РФ в крови).
Моно-, олигоартрит коленных или плечевых суставов с последующим быстрым вовлечением в процесс мелких суставов кистей и стоп.
Острый моноартрит крупных суставов, напоминающий септический или микрокристаллический артрит.
Острый олиго- или полиартрит с выраженными системными явлениями (фебрильная лихорадка, лимфаденопатия, гепатоспленомегалия) чаще наблюдается у молодых пациентов (напоминает болезнь Стилла у взрослых).
«Палиндромный ревматизм»: множественные рецидивирующие атаки острого симметричного полиартрита суставов кистей, реже – коленных и локтевых суставов; длятся несколько часов или дней и заканчиваются полным выздоровлением.
Рецидивирующий бурсит и тендосиновит, особенно часто в области лучезапястных суставов.
Острый полиартрит у пожилых: множественные поражения мелких и крупных суставов, выраженные боли, диффузный отёк и ограничение подвижности. Получил название «RSPE-синдром» (Remitting Seronegative symmetric synovitis with Pitting Edema — ремиттирующий серонегативный симметричный синовит с «подушкообразным» отёком).
Генерализованная миалгия: скованность, депрессия, двусторонний синдром запястного канала, похудание (обычно развивается в пожилом возрасте и напоминает ревматическую полимиалгию); характерные клинические признаки РА развиваются позднее.
Физикальное обследование
Поражение суставов
Наиболее характерные проявления в дебюте заболевания:
— боль (при пальпации и движении) и припухлость (связана с выпотом в полость сустава) поражённых суставов;
— ослабление силы сжатия кисти;
— утренняя скованность в суставах (длительность зависит от выраженности синовита);
— ревматоидные узелки (редко).
Наиболее характерные проявления в развёрнутой и финальной стадиях заболевания:
— Кисти: ульнарная девиация пястно-фаланговых суставов, обычно развивающаяся через 1—5 лет от начала болезни; поражение пальцев кистей по типу «бутоньерки» (сгибание в проксимальных межфаланговых суставах) или «шеи лебедя» (переразгибание в проксимальных межфаланговых суставах); деформация кисти по типу «лорнетки».
— Коленные суставы: сгибательная и вальгусная деформация, киста Бейкера.
— Стопы: подвывихи головок плюснефаланговых суставов, латеральная девиация, деформация большого пальца.
— Шейный отдел позвоночника: подвывихи в области атлантоаксиального сустава, изредка осложняющиеся компрессией спинного мозга или позвоночной артерии.
— Перстневидно-черпаловидный сустав: огрубление голоса, одышка, дисфагия, рецидивирующий бронхит.
— Связочный аппарат и синовиальные сумки: тендосиновит в области лучезапястного сустава и кисти; бурсит, чаще в области локтевого сустава; синовиальная киста на задней поверхности коленного сустава (киста Бейкера).
Внесуставные проявления
Иногда могут превалировать в клинической картине:
— Конституциональные симптомы: генерализованная слабость, недомогание, похудание (вплоть до кахексии), субфебрильная лихорадка.
— Сердечно-сосудистая система: перикардит, васкулит, гранулематозное поражение клапанов сердца (очень редко), раннее развитие атеросклероза.
— Лёгкие: плеврит, интерстициальное заболевание лёгких, облитерирующий бронхиолит, ревматоидные узелки в лёгких (синдром Каплана).
— Кожа: ревматоидные узелки, утолщение и гипотрофия кожи; дигитальный артериит (редко с развитием гангрены пальцев), микроинфаркты в области ногтевого ложа, сетчатое ливедо.
— Нервная система: компрессионная нейропатия, симметричная сенсорно-моторная нейропатия, множественный мононеврит (васкулит), шейный миелит.
— Мышцы: генерализованная амиотрофия.
— Глаза: сухой кератоконъюнктивит, эписклерит, склерит, склеромаляция, периферическая язвенная кератопатия.
— Почки: амилоидоз, васкулит, нефрит (редко).
— Система крови: анемия, тромбоцитоз, нейтропения.
Кардиоваскулярные и тяжелые инфекционные осложнения являются факторами риска неблагоприятного прогноза .
Лабораторные исследования
Цели лабораторного обследования
— подтверждение диагноза;
— исключение других заболеваний;
— оценки активности заболевания;
— оценка прогноза;
— оценка эффективности терапии;
— выявление осложнений (как самого заболевания, так и побочных эффектов проводимой терапии).
Клиническое значение лабораторных тестов
Общий анализ крови:
— лейкоцитоз/тромбоцитоз/эозинофилия — тяжёлое течение РА с внесуставными (системными) проявлениями; сочетаются с высокими титрами РФ; могут быть связаны с лечением ГК.
— стойкая нейтропения — исключить синдром Фелти.
— анемия (НЬ < 130 г/л у мужчин и 120 г/л у женщин) – активность заболевания; исключить желудочное или кишечное кровотечение.
— увеличение СОЭ и СРБ – дифференциальная диагностика РА от невоспалительных заболеваний суставов; оценка активности воспаления, эффективности терапии; прогнозирование риска прогрессирования деструкции суставов.
Биохимическое исследование:
— снижение альбумина коррелирует с тяжестью заболевания.
— увеличение креатинина часто связано с нефротоксичностью НПВП и/или БПВП.
— увеличение уровня печёночных ферментов — активность заболевания; гепатотоксичность НПВП и БПВП; поражение печени, связанное с носительством вирусов гепатита В и С.
— гипергликемия — глюкокортикоидная терапия.
— дислипидемия – глюкокортикоидная терапия; активность воспаления (снижение концентраций холестерина липопротеинов высокой плотности, увеличение концентрации холестерина липопротеинов низкой плотности).
Иммунологическое исследование:
— увеличение титров РФ (70-90% больных), высокие титры коррелируют с тяжестью, прогрессированием деструкции суставов и развитием системных проявлений;
— увеличение титров анти-ЦЦП — более «специфичный» маркёр РА, чем РФ;
— увеличение титров АНФ (30—40% больных) — при тяжёлом течении РА;
— HLA-DR4 (аллель DRB1*0401) – маркёр тяжёлого течения РА и неблагоприятного прогноза.
В синовиальной жидкости при РА наблюдается снижение вязкости, рыхлый муциновый сгусток, лейкоцитоз (более 6х109/л ); нейтрофилёз (25-90%).
В плевральной жидкости определяется воспалительный тип: белок >3 г/л, глюкоза 1000 ЕД/мл, рН 7,0; титры РФ > 1:320, комплемент снижен; цитоз — клетки 5000 мм3 (лимфоциты, нейтрофилы, эозинофилы).
Инструментальные исследования
Рентгенологическое исследование суставов:
Подтверждение диагноза РА, стадии и оценки прогрессирования деструкции суставов кистей и стоп.
Характерные для РА изменения в других суставах (по крайней мере, на ранних стадиях болезни) не наблюдаются.
Рентгенография органов грудной клетки показана для выявления ревматоидного поражения органов дыхания, и сопутствующих поражений легких (туберкулез ХОБЛ и др.).
Магнитно-резонансная томография (МРТ):
— более чувствительный (чем рентгенография) метод выявления поражения суставов в дебюте РА.
— ранняя диагностика остеонекроза.
Допплеровская ультрасонография: более чувствительный, (чем рентгенография), метод выявления поражения суставов в дебюте РА.
Компьютерная томография с высоким разрешением: диагностика поражения лёгких.
Эхокардиография: диагностика ревматоидного перикардита, миокардита и связанного с ИБС поражения сердца.
Двуэнергетическая рентгеновская абсорбциометрия
Диагностика остеопороза при наличии факторов риска:
— возраст (женщины >50 лет, мужчины >60 лет).
— активность заболевания (стойкое увеличение СРБ >20 мг/л или СОЭ >20 мм/ч).
— функциональный статус (счёт Штейнброкера >3 или счёт HAQ>1,25).
— масса тела — приём ГК.
— чувствительность(3 из 5 критериев) для диагностики остеопороза при РА составляет у женщин — 76%, у мужчин — 83%, а специфичность — 54% и 50% соответственно.
Артроскопия показана для дифференциальной диагностики РА с виллезно-нодулярным синовитом, остеоартрозом, травматическим поражением сустава.
Биопсия показана при подозрении на амилоидоз.
Показания для консультации специалистов:
— Травматолога-ортопеда – для решения вопроса об оперативном вмешательстве.
— Окулиста – при поражении органов зрения.
Дифференциальный диагноз
Дифференциальный диагноз проводится часто с такими заболеваниями как остеоартрит, ревматическая лихорадка (таблица 1).
Таблица 1. Клинико-лабораторная характеристика ревматоидного артрита, ревматических артритов и остеоартрита
| Признак | Ревматоидный артрит | Ревматическая лихорадка | Остеоартрит |
| Боли в суставах в острой фазе Утренняя скованность Признаки воспаления суставов Подвижность суставов |
Связь с очаговой инфекцией
Рентгенография суставов
Выражена
Постоянно выражены
Ограничена незначительно
Миокардиодистрофия
Выражена, прогрессирует
Выражена
Остеопороз, сужение суставных щелей, узуры, анкилозы
Заметно повышена
Отсутствует
Выражены в острой фазе
Ограничена в острой фазе
Ревмокардит или порок сердца
Артрит быстро купируется
Отсутствует
Повышена в острой фазе
Только в острой фазе
Более 1:250
Отсутствует
Не выражены
В норме или ограничена
Отсутствует
Медленно прогрессирующее
Слабо выражена
Сужение суставных щелей, экзостозы
В норме
В дебюте РА поражение суставов (и некоторые другие клинические проявления) сходно с поражением суставов при других ревматических и неревматических заболеваниях.
Остеоартрит. Незначительная припухлость мягких тканей, вовлечение дистальных межфаланговых суставов, отсутствие выраженной утренней скованности, увеличение выраженности боли к концу дня.
Системная красная волчанка. Симметричное поражение мелких суставов кистей, лучезапястных и коленных суставов. Артрит недеформирующий (за исключением артрита Жакку); может быть отёк мягких тканей, но внутрисуставной выпот минимален; высокие титры АНФ (однако до 30% больных РА имеют АНФ), редко — низкие титры РФ; на рентгенограммах — отсутствие костных эрозий.
Подагра. Диагноз устанавливают на основании выявления кристаллов в синовиальной жидкости или тофусах с характерным отрицательным двойным лучепреломлением при поляризационной микроскопии. При хронической форме может быть симметричное поражение мелких суставов кистей и стоп с наличием тофусов; возможны субкортикальные эрозии на рентгенограммах.
Псориатический артрит. Моноартрит, асимметричный олигоартрит, симметричный полиартрит, мутилирующий артрит, поражения осевого скелета. Частое поражение дистальных межфаланговых суставов, веретенообразная припухлость пальцев, характерные для псориаза изменения кожи и ногтей.
Анкилозирующий спондилит. Асимметричный моно-, олигоартрит крупных суставов (тазобедренные, коленные, плечевые), позвоночного столба, крестцово-подвздошных сочленений; возможно вовлечение периферических суставов; экспрессия HLA-B27.
Реактивный артрит. Артрит олигоартикулярный и асимметричный, с преимущественным поражением нижних конечностей, экспрессия HLA-B27. Вызывается инфицированием различными микроорганизмами (Chlamydia, Escherichia coli, Salmonella, Campylobacter, Yersinia и др.); синдром Рейтера: уретрит, конъюнктивит и артрит; наличие болей в пяточных областях с развитием энтезитов, кератодермии на ладонях и подошвах и циркулярного баланита.
Бактериальный эндокардит. Поражение крупных суставов; лихорадка с лейкоцитозом; сердечные шумы; обязательно исследование на гемокультуру у всех пациентов с лихорадкой и полиартритом.
Ревматическая лихорадка. Мигрирующий олигоартрит с преимущественным поражением крупных суставов, кардит, подкожные узелки, хорея, кольцевидная эритема, лихорадка. Специфические (в отношении стрептококков) серологические реакции.
Септический артрит. Обычно моноартикулярный, но может быть и олигоартикулярный; с преимущественным поражением крупных суставов; может быть мигрирующим. Культура крови, аспирация жидкости из полости сустава с исследованием клеточного состава, окраской по Граму и культуральным исследованием; больные РА также могут иметь септический артрит.
Вирусные артриты. Характерна утренняя скованность с симметричным поражением суставов кистей и лучезапястных суставов, может выявляться РФ, вирусная экзантема. В большинстве случаев спонтанно проходит в течение 4-6 нед (за исключением артрита, связанного с парвовирусной инфекцией).
Системная склеродермия. Феномен Рейно и уплотнение кожи; редко может выявляться артрит, обычно артралгии; ограничение объёма движений, связанное с прикреплением кожи к подлежащей фасции.
Идиопатические воспалительные миопатии. Артрит с выраженным синовитом обнаруживается редко. Воспаление мышц, характеризующееся проксимальной мышечной слабостью, повышением уровня КФК и альдолазы, артралгиями и миалгиями, патологическими изменениями на электромиограмме.
Смешанное заболевание соединительной ткани. В 60-70% случаев артрит может быть деформирующим и эрозивным. Характерные особенности СКВ, системной склеродермии и миозита; характерны AT к рибонуклеопротеину.
Болезнь Лайма. На ранних стадиях – мигрирующая эритема и сердечно-сосудистая патология, на поздних — интермиттирующий моно- или олигоартрит (у 15% больных может быть хроническим и эрозивным), энцефалопатия и нейропатия; 5% здоровых людей имеют позитивные реакции на лайм-боррелиоз.
Ревматическая полимиалгия. Диффузная боль и утренняя скованность в осевых суставах и проксимальных группах мышц; припухлость суставов выявляется реже; выраженная СОЭ; редко возникает в возрасте моложе 50 лет. Выраженный ответ на глюкокортикоидную терапию; в 10—15% сочетается с гигантоклеточным артериитом.
Болезнь Бехчета. Дифференциальный диагноз со склеритом при РА.
Амилоидоз. Периартикулярное отложение амилоида; может быть выпот в полость сустава. Окрашивание Конго красным аспирированной суставной жидкости.
Гемохроматоз. Увеличение костных структур 2-го и 3-го пястно-фаланговых суставов; повышение уровня железа и ферритина в сыворотке со снижением трансферринсвязывающей способности; на рентгенограммах может выявляться хондрокальциноз. Диагностируется с помощью биопсии печени.
Саркоидоз. Хроническое гранулематозное заболевание, в 10—15% сопровождающееся хроническим симметричным полиартритом.
Гипертрофическая остеоартропатия. Олигоартрит коленных, голеностопных и лучезапястных суставов; периостальное новообразование кости; глубокая и ноющая боль. «Барабанные палочки», связь с лёгочным заболеванием, боль в конечностях при определённом положении.
Мультицентрический ретикулогистиоцитоз. Дерматоартрит, околоногтевые папулы, болезненный деструктивный полиартрит. Характерные изменения при биопсии поражённого участка кожи.
Семейная средиземноморская лихорадка. Рецидивирующие атаки острого синовита (моно- или олигоартикулярного) крупных суставов, ассоциированные с лихорадкой, плевритом и перитонитом.
Рецидивирующий полихондрит. Распространённое прогрессирующее воспаление и деструкция хрящевой и соединительной ткани; мигрирующий асимметричный и неэрозивный артрит мелких и крупных суставов; воспаление и деформация хряща ушной раковины.
Фибромиалгия. Распространённая мышечно-скелетная боль и скованность, парестезии, непродуктивный сон, усталость, множественные симметричные «триггерные» точки (для диагноза достаточно наличие 11 из 18); лабораторные исследования и исследование суставов – без патологии.
Лечение
Тактика лечения пациентов с РА
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С РЕВМАТОИДНЫМ АРТРИТОМ
По современным стандартам лечение РА должно основываться на следующих основных принципах:
Основная цель — достижение полной (или хотя бы частичной) ремиссии.
Для достижения этой цели:
1. Лечение БПВП должно начинаться как можно раньше;
2. Лечение должно быть максимально активным с изменением (при необходимости) схемы лечения в течение 2-6 мес;
3. При выборе терапии необходимо учитывать:
— факторы риска неблагоприятного прогноза, к которым относятся высокие титры РФ, увеличение СОЭ и СРБ, быстрое развитие деструкции суставов
— продолжительность периода между появлением симптомов и началом терапии БПВП:
а) если он более 6 мес, терапия должна быть более активной;
б) при наличии факторов риска средством выбора является метотрексат (начальная доза 7,5 мг/нед) с быстрым (в течение примерно 3 мес) увеличением дозы до 20-25 мг/нед;
в) эффективность терапии следует оценивать с использованием стандартизованных клинических и рентгенологических критериев.
Использование нефармакологических и фармакологических методов, привлечение специалистов других специальностей (ортопеды, физиотерапевты, кардиологи, невропатологи, психологи и др.); лечение пациентов должно проводиться ревматологами, быть максимально индивидуализированным в зависимости от клинических проявлений и активности.
Немедикаментозное лечение
1. Избегать факторов, которые потенциально могут провоцировать обострение болезни (интеркуррентные инфекции, стресс и др.).
2. Отказ от курения и приёма алкоголя:
— курение может играть роль в развитии и прогрессировании РА;
— выявлена ассоциация между количеством выкуриваемых сигарет и позитивностью по РФ, эрозивными изменениями в суставах и появлением ревматоидных узелков, а также поражением лёгких (у мужчин).
3. Поддержание идеальной массы тела.
4. Сбалансированная диета, включающая продукты с высоким содержанием полиненасыщенных жирных кислот (рыбий жир, оливковое масло и др.), фрукты, овощи:
— потенциально подавляет воспаление;
— снижает риск кардиоваскулярных осложнений.
5. Обучение пациентов (изменение стереотипа двигательной активности и др.)
6. Лечебная физкультура (1-2 раза в неделю)
7. Физиотерапия: тепловые или холодовые процедуры, ультразвук, лазеротерапия (при умеренной активности РА)
8. Ортопедическое пособие (профилактика и коррекция типичных деформаций суставов и нестабильности шейного отдела позвоночника, шины для запястья, корсет для шеи, стельки, ортопедическая обувь)
9. Санаторно-курортное лечение показано только больным в стадии ремиссии.
10. На протяжении болезни необходимы активная профилактика и лечение сопутствующих заболеваний.
Медикаментозное лечение
Основные положения
Для уменьшения болей в суставах всем пациентам назначают НПВП
— НПВП оказывают хороший симптоматический (анальгетический) эффект
— НПВП не влияют на прогрессирование деструкции суставов
Лечение РА основано на применении БПВП
— Лечение РА с использованием БПВП следует начинать как можно раньше, желательно в пределах 3 мес от момента появления симптомов болезни
— раннее начало лечения БПВП способствует улучшению функции и замедлению прогрессирования деструкции суставов
— «позднее» назначение БПВП (через 3-6 мес от начала болезни) ассоциируется со снижением эффективности монотерапии БПВП
— чем больше длительность болезни, тем ниже эффективность БПВП.
Эффективность терапии следует оценивать стандартизованными методами
Нестероидные противовоспалительные препараты (НПВП)
Основные положения:
1. НПВП более эффективны, чем парацетамол.
2. Лечение НПВП должно проводиться в сочетании с активной терапией БПВП.
3. Частота развития ремиссии на фоне монотерапии НПВП очень низка (2,3%).
В общей популяции больных РА НПВП в эквивалентных дозах достоверно не различаются по эффективности, но отличаются по частоте побочных эффектов:
— поскольку эффективность НПВП у отдельных пациентов может существенно варьировать, необходим индивидуальный подбор наиболее эффективного НПВП у каждого пациента
— подбор эффективной дозы НПВП проводится в течение 14 дней.
Не следует превышать рекомендуемую дозу НПВП и ингибиторов ЦОГ-2: обычно это приводит к увеличению токсичности, но не эффективности лечения.
Рекомендуется начинать лечение с назначения наиболее безопасных НПВП (короткий Т1/2, отсутствие кумуляции) и в минимально эффективной дозе.
Не следует принимать одновременно 2 и более различных НПВП (за исключением низких доз аспирина).
Ингибиторы (селективные) ЦОГ-2 не уступают в эффективности стандартным (неселективным) НПВП.
При выборе НПВП необходимо принимать во внимание следующие факторы:
— безопасность (наличие и характер факторов риска побочных эффектов);
— наличие сопутствующих заболеваний;
— характер взаимодействия с другими ЛС, принимаемыми пациентом;
— стоимость.
Все НПВП (а также селективные ингибиторы ЦОГ-2) чаще вызывают побочные эффекты со стороны ЖКТ, почек и сердечно-сосудистой системы, чем плацебо.
Селективные ингибиторы ЦОГ-2 реже вызывают поражение ЖКТ, чем стандартные НПВП.
При наличии в анамнезе тяжёлого поражения ЖКТ необходимо проведение противоязвенной терапии с использованием ингибиторов протонной помпы (омепразол).
Хотя увеличение риска развития тромбозов на фоне лечения ингибиторами ЦОГ-2 (за исключением рофекоксиба) не доказано, до окончательного решения вопроса об их кардиоваскулярной безопасности необходимо предпринять следующие шаги:
— детально информировать врачей и пациентов о потенциальных кардиоваскулярных побочных эффектах всех препаратов, обладающих характеристиками ингибиторов ЦОГ-2;
— назначать их с особой осторожностью у пациентов, имеющих риск кардиоваскулярных осложнений;
— проводить тщательное мониторирование кардиоваскулярных осложнений (особенно артериальной гипертензии) на протяжении всего времени приёма препаратов;
— не превышать рекомендуемые дозы.
При парентеральном и ректальном путях введения НПВП уменьшают выраженность симптоматических гастроэнтерологических побочных эффектов, но не снижают риск развития тяжёлых осложнений (перфорация, кровотечение).
У пациентов с факторами риска НПВП-гастропатии лечение следует начинать с ингибиторов ЦОГ-2 (мелоксикам, нимесулид).
К факторам риска развития НПВП-гастропатии относят следующие:
— возраст старше 65 лет;
— тяжелое поражение ЖКТ в анамнезе (язвы, кровотечение, перфорации);
— сопутствующие заболевания (сердечно-сосудистая патология и др.);
— приём высоких доз НПВП;
— сочетанный приём нескольких НПВП (включая низкие дозы аспирина);
— приём ГК и антикоагулянтов;
— инфекция Helicobacter pylori.
Не следует назначать целекоксиб пациентам с аллергией к сульфаниламидам, котримаксозолу в анамнезе.
Рекомендуемые дозы НПВП: лорноксикам 8мг. 16 мг/сут в 2 приема, диклофенак 75-150 мг/сут в 2 приема; ибупрофен 1200-2400 мг/сут в 3-4 приема; индометацин 50-200 мг/сут в 2-4 приема (макс. 200 мг); кетопрофен 100-400 мг/сут в 3-4 приема; ацеклофенак 200 мг в 2 приема; мелоксикам 7,5-15 мг/сут в 1 прием; пироксикам 20 – 20 мг/сут в 1 прием; эторикоксиб 120 – 240 мг/сут в 1-2 приема; этодолак 600 – 1200 мг/сут в 3 – 4 приема.
Таблица №2. Рекомендации по динамическому наблюдению за пациентами, получающими НПВП
| Базовое исследование | В процессе лечения |
| Общий анализ крови, креатинин, ACT, АЛТ | Общий анализ крови 1 раз в год. Печёночные пробы, креатинин (по мере необходимости) |
| При наличии факторов риска гастроэнтерологических побочных эффектов: обследование на наличие инфекции Н. pylori, гастроскопия | «Чёрный» стул, диспепсия, тошнота/рвота, боли в животе, отёки, затруднение дыхания |
Примечание. При лечении диклофенаком концентрации аспартатаминотрансферазы и аланинаминотрансферазы следует определять через 8 нед после начала лечения. При совместном приёме ингибиторов ангиотензинпревращающего фермента (АПФ) сывороточный креатинин необходимо определять каждые 3 нед.
Глюкокортикоиды (ГК)
Основные положения:
1. ГК (метилпреднизолон 4 мг) в некоторых случаях замедляют прогрессирование деструкции суставов.
2. Соотношение эффективность/стоимость ГК лучше, чем у НПВП.
3. При отсутствии особых показаний доза ГК не должна превышать 8 мг/сут в пересчёте на метилпреднизолон и 10мг в пересчёте на преднизолон.
4. ГК следует применять только в комбинации с БПВП.
Большинство побочных эффектов ГК является неизбежным следствием ГК-терапии:
— чаще развиваются при длительном приёме высоких доз ГК;
— некоторые побочные эффекты развиваются реже, чем при лечении НПВП и БПВП (например, тяжёлое поражение ЖКТ);
— возможны профилактика и лечение некоторых побочных эффектов (например, глюкокортикоидного остеопороза).
Показания для назначения низких доз ГК:
— подавление воспаления суставов до начала действия БПВП.
— подавление воспаления суставов при обострении заболевания или развития осложнений терапии БПВП.
— неэффективность НПВП и БПВП.
— противопоказания к назначению НПВП (например, у лиц пожилого возраста с «язвенным» анамнезом и/или нарушением функции почек).
— достижение ремиссии при некоторых вариантах РА (например, при серонегативном РА у лиц пожилого возраста, напоминающем ревматическую полимиалгию).
При ревматоидном артрите глюкокортикоиды должен назначать только врач-ревматолог!
Пульс-терапия ГК (Метилпреднизолон 250 мг):
тяжёлые системные проявления РА в дозе 1000 мг-3000 мг на курс.
— применяется у пациентов с тяжёлыми системными проявлениями РА;
— иногда позволяет достигнуть быстрого (в течение 24 ч), но кратковременного подавления активности воспаления суставов;
— поскольку положительное влияние пульс-терапии ГК на прогрессирование деструкции суставов и прогноз не доказано, применение (без особых показаний) не рекомендуется.
Локальная (внутрисуставная) терапия (бетаметазон):
Основные положения:
— применяется для подавления артрита в начале болезни или обострений синовита в одном или нескольких суставах, улучшения функции суставов;
— приводит только к временному улучшению;
— влияние на прогрессирование деструкции суставов не доказано.
Рекомендации:
— повторные инъекции в один и тот же сустав не чаще 3 раз в год;
— использовать стерильные материалы и инструменты;
— промывать сустав перед введением ЛС;
— исключить нагрузку на сустав в течение 24 ч после инъекции.
Таблица №3. Рекомендации по динамическому наблюдению за пациентами, получающими глюкокортикоиды
| Побочные эффекты, требующие наблюдения | Обследования до назначения терапии | Наблюдение в динамике | Лабораторное обследование |
| Артериальная гипертензия, гипергликемия | АД, денситометрия у больных с высоким риском остеопороза | АД каждый визит, полиурия, полидипсия, отёки, одышка, нарушения зрения, ожирение | Определение глюкозы в моче и липидов в сыворотке 1 раз в год |
Базисные противовоспалительные препараты (БПВП)
Основные положения
Для достижения цели необходимо раннее назначение всем больным РА, независимо от стадии и степени активности лечения, БПВП с учетом сопутствующих заболеваний и противопоказаний, длительное непрерывное, активное лечение с изменением (при необходимости) схемы в течение 2-6 мес., постоянный мониторинг переносимости терапии, информирование пациентов о характере заболевания, побочных эффектах применяемых ЛС и при появлении соответствующих симптомов необходимости немедленно прекратить приём их и обратиться к врачу. При выборе терапии необходимо учитывать факторы риска неблагоприятного прогноза (высокие титры РФ и/или АЦЦП, увеличение СОЭ и СРБ, быстрое развитие деструкции суставов).
Метотрексат (МТ):
1. Препарат выбора («золотой стандарт») при «серопозитивном» активном РА.
2. По сравнению с другими БПВП обладает наилучшим соотношением эффективность/токсичность.
3. Прерывание лечения чаще связано с токсичностью ЛС, чем с отсутствием эффекта.
4. Основной препарат при проведении комбинированной терапии БПВП.
5. Лечение метотрексатом (по сравнению с лечением другими БПВП) ассоциируется со снижением риска летальности, в том числе кардиоваскулярный
Рекомендации по применению:
1. Метотрексат назначают 1 раз в неделю (перорально или парентерально); более частый приём может привести к развитию острых и хронических токсических реакций.
2. Дробный приём с 12-часовым интервалом (в утренние и вечерние часы).
3. В случае отсутствия эффекта при пероральном приёме (или при развитии токсических реакций со стороны ЖКТ) перейти на парентеральное введение (в/м или п/к):
— отсутствие эффекта при пероральном приёме метотрексата может быть связано с низкой абсорбцией в ЖКТ;
— начальная доза метотрексата 7,5 мг/нед, а у лиц пожилого возраста и с нарушением функции почек 5 мг/нед.;
— не назначать пациентам с почечной недостаточностью;
— не назначать пациентам с тяжёлым поражением лёгких.
4. Эффективность и токсичность оценивают примерно через 4 нед; при нормальной переносимости дозу метотрексата увеличивают на 2,5-5 мг в неделю.
5. Клиническая эффективность метотрексата имеет зависимость от дозы в диапазоне от 7,5 до 25 мг/нед. Приём в дозе более 25-30 мг/нед нецелесообразен (нарастание эффекта не доказано).
6. Для уменьшения выраженности побочных эффектов при необходимости рекомендуется:
— использовать НПВП короткого действия;
— избегать назначения ацетилсалициловой кислоты (и по возможности – диклофенака);
— в день приёма метотрексата заменять НПВП на ГК в низких дозах;
— принимать метотрексат в вечернее время;
— уменьшить дозу НПВП до и/или после приёма метотрексата;
— перейти на приём другого НПВП;
— при недостаточной эффективности и переносимости (не тяжелые НР) перорального МТ, целесообразно назначение парентеральной (подкожной) формы препарата;
— назначить противорвотные средства;
— принимать фолиевую кислоту в дозе 5-10 мг/нед после приёма метотрексата (приём фолиевой кислоты снижает риск развития гастроэнтерологических и печёночных побочных эффектов и цитопении);
— исключить приём алкоголя (увеличивает токсичность метотрексата), веществ и пищевых продуктов, содержащих кофеин (снижает эффективность метотрексата);
— исключить приём ЛС с антифолатной активностью (в первую очередь котримоксазола).
— при передозировке метотрексата (или развитии острых гематологических побочных эффектов) рекомендуется приём фолиевой кислоты (15 мг каждые 6 ч), 2-8 доз в зависимости от дозы метотрексата.
Таблица №4. Рекомендации по динамическому наблюдению за пациентами, получающими метотрексат
| Обследования до назначения терапии | В динамике |
| Рентгенография грудной клетки | Повторить при развитии кашля и одышки |
| Общий анализ крови | Каждую неделю до достижения стабильной дозы, затем каждый месяц |
| Печёночные ферменты (ACT и АЛТ) | Каждую неделю до достижения стабильной дозы, затем каждые 4 нед |
| Мочевина и креатинин | Каждые 6-12 мес |
Основные побочные эффекты: инфекции, поражение ЖКТ и печени, стоматит, алопеция, гематологические (цитопения), иногда миелосупрессия, гиперчувствительный пневмонит.
Сульфасалазин 500 мг – важный компонент комбинированной терапии больных РА или при наличии противопоказании к назначению МТ.
Рекомендации по применению.
1. Обычно используемая доза у взрослых 2 г (1,5-3 г, 40 мг/кг/день) по 1 г 2 раза в день с едой:
— 1-я неделя — 500 мг
— 2-я неделя — 1000 мг
— 3-я неделя — 1500 мг
— 4-я неделя – 2000 мг.
2. При появлении болей в горле, язв во рту, лихорадки, выраженной слабости, кровоточивости, кожного зуда пациенты должны немедленно самостоятельно отменить препарат.
Таблица №5. Рекомендации по динамическому наблюдению за пациентами, получающими сульфасалазин
| Обследования до назначения терапии | В динамике |
| Общий анализ крови |
Печёночные ферменты (ACT и АЛТ)
Мочевина и креатинин
АНФ
Основные побочные эффекты: поражение желудочно-кишечного тракта (ЖКТ), головокружение, головные боли, слабость, раздражительность, нарушение функции печени, лейкопения, гемолитическая анемия, тромбоцитопения, сыпь, иногда миелосупрессия, олигоспермия.
Препарат Лефлуномид:
1. По эффективности не уступает сульфасалазину и метотрексату.
2. Превосходит метотрексат и сульфасалазин по влиянию на качество жизни пациентов.
3. Частота побочных эффектов ниже, чем у других БПВП.
Основное показание для назначения: недостаточная эффективность или плохая переносимость метотрексата.
Рекомендации по применению
1. По 100 мг/сут в течение 3 дней («насыщающая» доза), затем по 20 мг/сут.
2. При использовании «насыщающей» дозы нарастает риск прерывания лечения из-за развития побочных эффектов; требуется тщательный мониторинг побочных реакций.
3. В настоящее время большинство экспертов рекомендуют начинать лечение лефлуномидом в дозе, начиная с 20 мг/сут (или даже 10 мг/сут); медленное нарастание клинического эффекта рекомендуется компенсировать интенсификацией сопутствующей терапии (например, низкими дозами ГК).
Таблица №6. Рекомендации по динамическому наблюдению за пациентами, получающими лефлуномид
| Обследования до назначения терапии | В динамике |
| Общий анализ крови | Каждые 2 нед в течение 24 нед, затем каждые 8 нед |
| Печёночные ферменты (ACT и АЛТ) | Каждые 8 нед |
| Мочевина и креатинин | Каждые 8 нед |
| АД | Каждые 8 нед |
Основные побочные эффекты: цитопения, поражение печени и ЖКТ, дестабилизация АД, иногда миелосупрессия.
Производные 4-аминохинолина:
1. Уступают по клинической эффективности другим БПВП.
2. Не замедляют прогрессирование деструкции суставов.
3. Положительно влияют на липидный профиль.
4. Хлорохин чаще приводит к побочным эффектам, чем гидроксихлорохин.
5. Потенциальные показания для применения:
— ранняя стадия, низкая активность, отсутствие факторов риска неблагоприятного прогноза
— недифференцированный полиартрит, при невозможности исключить дебют системного заболевания соединительной ткани.
Рекомендации по применению:
1. Не превышать суточную дозу: гидроксихлорохин 400 мг (6,5 мг/кг), хлорохин 200 мг (4 мг/кг).
2. Проводить офтальмологический контроль до назначения производных аминохинолина и каждые 3 мес в процессе лечения:
— расспрос пациента о зрительных расстройствах;
— исследование глазного дна (пигментация);
— исследование полей зрения.
3. Не назначать больным с неконтролируемой артериальной гипертензий и диабетической ретинопатией.
4. Не применять одновременно с ЛС, имеющими сродство к меланину (фенотиазины, рифампицин).
5. Объяснять пациенту необходимость самоконтроля нарушений зрения.
6. Рекомендовать ношение защитных очков в солнечную погоду (вне зависимости от сезона).
Таблица №7. Рекомендации по приёму 4-аминохинолинов
| Масса тела (кг) | Дозы |
| 57-61 | 1 -й день (воскресенье) — 200 мг; в остальные дни по 400 мг в день |
| 53-56 | 2 дня (воскресенье, четверг) 200 мг, в остальные дни по 400 мг в день |
| 49-52 | 3 дня (воскресенье, среда, пятница) 200 мг, в остальные дни по 400 мг вдень |
| 44-48 | З дня (воскресенье, среда, пятница) 400 мг, в остальные дни по 200 мг в день |
| 40-43 | 2 дня (четверг, воскресенье) 400 мг, в остальные дни по 200 мг в день |
Примечание: Снизить дозу при заболеваниях печени и почек.
Основные побочные эффекты: ретинопатия, нейромиопатия, кожный зуд, диарея.
Циклоспорин:
Рекомендуется применять при неэффективности других БПВП. В то же время для циклоспорина характерны: высокая частота побочных эффектов и высокая частота нежелательных лекарственных взаимодействий. Применять внутрь по 75-500 мг 2 раза в сутки (Показания: РА тяжелые формы активного течения в случаях, когда классические БПВП неэффективны или их применение невозможно.
Таблица №8. Рекомендации по динамическому наблюдению за пациентами, получающими циклоспорин
| Обследования до назначения терапии | В динамике |
| АД | Каждые 2 нед до достижения стабильной дозы, далее 1 раз в месяц |
| Концентрация креатинина и мочевины | Каждые 2 нед до достижения стабильной дозы, далее 1 раз в месяц |
| Общий анализ крови | 1 раз в месяц до достижения стабильной дозы, далее 1 раз в 3 месяца |
| АСТ/АЛТ | 1 раз в месяц до достижения стабильной дозы, |
Основные побочные эффекты: повышение АД, нарушение функции почек, головные боли, тремор, гирсутизм, инфекции, тошнота/рвота, диарея, диспепсия, гиперплазия десен. При увеличении уровня креатинина более чем на 30%, необходимо уменьшить дозу ЛС на 0,5-1,0 мг/кг/сут в течение 1 мес. При снижении уровня креатинина на 30% продолжить лечение ЛС, а при сохранении 30% увеличения – прекратить лечение.
Азатиоприн, D-пеницилламин, циклофосфамид, хлорамбуцил.
Потенциальное показание: неэффективность других БПВП или противопоказания к их назначению.
Комбинированная терапия БПВП.
Применяют 3 основных варианта комбинированной терапии: начинать лечение с монотерапии с последующим назначением одного или нескольких БПВП (в течение 8—12 нед) при сохранении активности процесса; начинать лечение с комбинированной терапии с последующим переводом на монотерапию (через 3—12 мес) при подавлении активности процесса проведение комбинированной терапии в течение всего периода болезни. У пациентов с тяжёлым течением РА лечение следует начинать с комбинированной терапии, а у пациентов с умеренной активностью – с монотерапии с последующим переводом на комбинированную терапию при недостаточной эффективности лечения.
Комбинации БПВП без признаков плохого прогноза:
— МТ и гидроксихлорохин – при большой длительности РА и низкой активности;
— МТ и лефлуномид – при средней длительности (≥ 6 месяцев), наличии факторов плохого прогноза;
— МТ и сульфасалазин – при любой длительности РА, высокой активности, наличии признаков плохого прогноза;
— МТ + гидроксихлорохин + сульфасалазин – при наличии факторов плохого прогноза и при умеренной /высокой активности болезни независимо от длительности болезни.
Генно-инженерные биологические препараты
Для лечения РА используются ГИБП, к которым относятся ингибиторы ФНО-α (этанерцепт, инфликсимаб, голимумаб), анти- В клеточный препарат – ритуксимаб (РТМ) и блокатор рецепторов интерлейкина 6 – тоцилизумаб (ТЦЗ).
Показания:
— больные РА, недостаточно отвечающим на МТ и/или другие синтетические БПВП, при умеренной/высокой активности РА у больных с наличием признаков плохого прогноза: высокая активность болезни, РФ + /АЦЦП + , раннее появление эрозий, быстрое прогрессирование (появление более 2 эрозий за 12 мес даже при снижении активности);
— сохранение умеренной/высокой активности или плохая переносимость терапии, по крайней мере, двумя стандартными БПВП, одним из которых должен быть МТ в течение 6 месяцев и более или менее 6 месяцев в случае необходимости отмены БПВП из-за развития побочных эффектов (но обычно не менее 2 мес.);
— наличие умеренной/высокой активности РА или нарастание титров серологических тестов (РФ + /АЦЦП + ) должно быть подтверждено в процессе 2-кратного определения в течение 1 мес.
Противопоказания:
— беременность и лактация;
— тяжелые инфекции (сепсис, абсцесс, туберкулез и другие оппортунистические инфекции, септический артрит непротезированных суставов в течение предшествующих 12 месяцев, ВИЧ инфекция, гепатиты В и С и др.);
— сердечная недостаточность III-IV функционального класса (NYHA);
— демиелинизирующие заболевания нервной системы в анамнезе;
— возраст менее 18 лет (решение по каждому случаю индивидуально).
Лечение ГИБП взрослых пациентов с тяжелым активным РА в случае неэффективности или непереносимости других БПВП, можно начинать с ингибирования фактора некроза опухоли (этанерцепт, инфликсимаб).
Этанерцепт назначается взрослым при лечении активного ревматоидного артрита средней и высокой степени тяжести в комбинации с метотрексатом, когда ответ на базисные противовоспалительные препараты (БПВП), включая метотрексат, был неадекватным.
Этанерцепт может назначаться в виде монотерапии в случае неэффективности или непереносимости метотрексата. Этанерцепт показан для лечения тяжелого, активного и прогрессирующего ревматоидного артрита у взрослых, не получавших ранее терапии метотрексатом.
Лечение этанерцептом должно назначаться и контролироваться врачом, имеющим опыт в диагностике и лечении ревматоидного артрита.
Этанерцепт в виде готового раствора используется для пациентов, имеющих массу тела более 62,5 кг. У пациентов с массой тела менее 62,5 кг следует использовать лиофилизат для приготовления раствора.
Рекомендуемая доза составляет 25 мг этанерцепта дважды в неделю с интервалом 3-4 дня. Альтернативная доза — 50 мг один раз в неделю.
Терапию этанерцептом следует проводить до тех пор, пока не будет достигнута ремиссия, как правило, не более 24 недель. Введение препарата следует прекратить, если после 12 недель лечения не наблюдается положительной динамики симптомов.
При необходимости повторного назначения этанерцепта, следует соблюдать длительность лечения, указанную выше. Рекомендуется назначать дозу 25 мг дважды в неделю или 50 мг один раз в неделю.
Длительность терапии у некоторых больных может превышать 24 недели.
Пожилые пациенты (65 лет и старше)
Нет необходимости корректировать ни дозу, ни способ применения.
Противопоказания
— повышенная чувствительность к этанерцепту или любому другому компоненту лекарственной формы;
— сепсис или риск возникновения сепсиса;
— активная инфекция, включая хронические или локализованные инфекции (в т.ч. туберкулез);
— беременность и период лактации;
— пациенты с массой тела менее 62,5 кг.
С осторожностью:
— Демиелинизирующие заболевания, застойная сердечная недостаточность, состояния иммунодефицита, дискразия крови, заболевания, предрасполагающие к развитию или активации инфекций (сахарный диабет, гепатиты и др.).
Инфликсимаб назначается с соблюдением дозы и кратности введения, в комбинации с Лечение ГИБП взрослых пациентов с тяжелым активным РА в случае неэффективности или непереносимости других БПВП, можно начинать с ингибирования фактора некроза опухоли (инфликсимаб). Инфликсимаб назначается с соблюдением дозы и кратности введения, в комбинации с МТ.
Инфликсимаб из расчета 3 мг/кг веса по схеме. Применяется в комбинации с МТ при его недостаточной эффективности, реже с другими БПВП. Эффективен у пациентов с недостаточным «ответом» на МТ при раннем и позднем РА. Относительно безопасен у носителей вируса гепатита С. Побочные эффекты, требующие прерывания лечения, возникают реже, чем на фоне лечения другими БПВП.
Перед назначением инфликсимаба все пациенты должны быть обследованы на наличие микобактериальной инфекции в соответствии с текущими национальными рекомендациями
Показания:
— отсутствие эффекта («неприемлемо высокая активность болезни») на фоне лечения метотрексатом в максимально эффективной и переносимой дозе (до 20 мг/нед) в течение 3 мес или другими БПВП
— 5 и более припухших суставов
— увеличение СОЭ более 30 мм/ч или СРБ более 20 мг/л.
— активность соответствует DAS>3,2
— неэффективность других БПВП (при наличии противопоказаний для назначения метотрексата)
— нНеобходимость снижений дозы ГК.
— при наличии противопоказаний к назначению стандартных БПВП инфликсимаб можно использовать в качестве первого БПВП.
Инфликсимаб назначается с соблюдением дозы и кратности введения, в комбинации с метотрексатом. Терапия инфликсимабом продолжается только в том случае, если через 6 месяцев после начала терапии отмечается адекватный эффект. Эффект считается адекватным, если отмечается уменьшение счета активности болезни (DAS28) на 1, 2 пункта или более. Мониторинг лечения с проведением оценки DAS28 каждые 6 месяцев.
Противопоказания:
— тяжёлые инфекционные заболевания (сепсис, септический артрит, пиелонефрит, остеомиелит, туберкулёзная и грибковая инфекции, ВИЧ, гепатиты В и С и др.); -злокачественные новообразования;
— беременность и лактация.
Рекомендации по применению:
— лечение проводится под контролем врача-ревматолога, имеющего опыт диагностики и лечения РА;
— внутривенные инфузии в дозе 3 мг/кг, продолжительность инфузии — 2 ч.;
— через 2 и 6 нед после первого введения назначаются дополнительные инфузии по 3 мг/кг каждая, затем введения повторяют каждые 8 нед.;
— повторное назначение инфликсимаба через 2-4 года после предшествующей инъекции может привести к развитию реакций гиперчувствительности замедленного типа;
— больным с РА, у которых имеются признаки возможного латентного туберкулеза (туберкулез в анамнезе или изменения на рентгенограмме органов грудной клетки), до начала ГИБТ должны быть даны рекомендации по профилактической антитуберкулезной терапии, в соответствии с текущими национальными рекомендациями;
— при наличии клинических оснований пациенты с РА должны обследоваться в отношении возможных опухолей. В случае выявления злокачественной опухоли лечение анти-ФНО препаратами должно прекращаться.
Голимумаб применяется в комбинации с МТ. Голимумаб эффективен у пациентов, ранее не получавших МТ, у пациентов с недостаточным «ответом» на МТ при раннем и позднем РА, а также у пациентов, не отвечающих на другие ингибиторы ФНО-альфа. Применяется подкожно.
Перед назначением голимумаба все пациенты должны быть обследованы на наличие активных инфекционных процессов (включая туберкулез) в соответствии с текущими национальными рекомендациями.
Показания:
Голимумаб в комбинации с метотрексатом (МТ) показан для применения в
качестве:
— терапии умеренного и тяжелого активного ревматоидного артрита у взрослых, у которых отмечается неудовлетворительный ответ на терапию БПВП, включая МТ;
— терапии тяжелого, активного и прогрессирующего ревматоидного артрита у взрослых, которые ранее не получали терапию МТ.
Показано, что голимумаб в комбинации с МТ снижает частоту прогрессирования патологии суставов, что было продемонстрировано при помощи рентгенографии, и улучшает их функциональное состояние
Голимумаб назначается с соблюдением дозы и кратности введения, в комбинации с МТ. Терапия голимумабом продолжается только в том случае, если через 6 месяцев после начала терапии отмечается адекватный эффект. Эффект считается адекватным, если отмечается уменьшение счета активности болезни (DAS28) на 1,2 пункта или более. Мониторинг лечения с проведением оценки DAS28 каждые 6 месяцев.
Противопоказания:
— гиперчувствительность к активному веществу или любым вспомогательным веществам;
— туберкулез (ТБ) в активной форме или другие тяжелые инфекции, например, сепсис и оппортунистические инфекции;
— умеренная или тяжелая сердечная недостаточность (NYHA класса III/IV).
Рекомендации по применению:
— лечение проводится под контролем врача-ревматолога, имеющего опыт диагностики и лечения РА;
— Голимумаб в дозе 50 мг вводится подкожно один раз в месяц, в один и тот же день месяца;
— Голимумаб у пациентов с РА необходимо применять в комбинации с МТ;
— у пациентов с массой тела более 100 кг, у которых не было достигнуто удовлетворительного клинического ответа после введения 3-4 доз препарата, может быть рассмотрен вопрос о повышении дозы голимумаба до 100 мг 1 раз в месяц.
Больным с РА, у которых имеются признаки возможного латентного туберкулеза (туберкулез в анамнезе или изменения на рентгенограмме органов грудной клетки), до начала ГИБТ должны быть даны рекомендации по профилактической антитуберкулезной терапии, в соответствии с текущими национальными рекомендациями.
При наличии клинических оснований пациенты с РА должны обследоваться в отношении возможных опухолей. В случае выявления злокачественной опухоли лечение анти-ФНО препаратами должно прекращаться.
Ритуксимаб. Терапия рассматривается в качестве варианта лечения взрослых пациентов с тяжелым активным РА, при недостаточной эффективности, непереносимости ингибиторов ФНО-а или имеющих противопоказания к их назначению (наличие в анамнезе туберкулеза, лимфопролиферативных опухолей), а также при ревматоидном васкулите или наличии признаков неблагоприятного прогноза (высокие титры РФ, увеличение концентрации АЦЦП, увеличение СОЭ и концентрации СРБ, быстрое развитие деструкции в суставах) в течение 3-6 месяцев от начала терапии. Ритуксимаб назначается с соблюдением дозы и кратности введения (не реже, чем каждые 6 месяцев), в комбинации с метотрексатом. Терапия ритуксимабом продолжается, если после начала терапии наблюдается адекватный эффект и если этот эффект поддерживается после повторного применения ритуксимаба по крайней мере через 6 месяцев. Эффект считается адекватным, если отмечается уменьшение счета активности болезни (DAS28) на 1,2 пункта или более.
Тоцилизумаб. Применяется при длительности РА более 6 месяцев, высокой активности болезни, наличии признаков плохого прогноза (РФ+, АЦЦП+, наличие множественных эрозий, быстрое прогрессирование). Тоцилизумаб назначается с соблюдением дозы и кратности введения (1 раз в месяц) в режиме монотерапии или комбинации с БПВП у больных с ревматоидным артритом умеренной и тяжелой степени. Приводит к стойкому объективному клиническому улучшению и повышению качества жизни больных. Лечение в режиме монотерапии или в комбинации с метотрексатом следует продолжать, если через 4 месяца после начала терапии отмечается адекватный эффект. Эффект считается адекватным, если отмечается уменьшение счета активности болезни (DAS28) на 1,2 пункта или более. При внутривенном введении тоцилизумаба в сыворотке крови снижается уровень маркеров острого воспалительного процесса, таких как С-реактивный белок и амилоид-А, а также скорость оседания эритроцитов. Повышается уровень гемоглобина, так как тоцилизумаб уменьшает действие IL-6 на выработку гепцидина, что приводит к повышению доступности железа. Наибольший эффект отмечается у больных ревматоидным артритом с сопуствующей анемией. Наряду с торможением факторов острой фазы воспаления, лечению тоцилизумабом сопутствует снижение числа тромбоцитов в пределах нормальных значений.
Показания к применению:
— ревматоидный артрит средней или высокой степени активности в монотерапии или в составе комплексной терапии (метотрексат, базисные противовоспалительные препараты) в том числе для предотвращения прогрессирования рентгенологически доказанной деструкции суставов.
— системный ювенильный идиопатический артрит в монотерапии или в комбинации с метотрекстатом у детей старше 2 лет.
Способ применения и дозы: рекомендуемая доза для взрослых – 8 мг/кг массы тела один раз в 4 недели в виде внутривенной инфузии в течение 1 часа. Тоцилизумаб применяется в виде монотерапии или в комбинации с метотрексатом и/или другими препаратами базовой терапии.
Рекомендуемые дозы у детей:
— Масса тела менее 30 кг: 12 мг/кг каждые 2 недели
— Масса тела 30 кг и более: 8 мг/кг каждые 2 недели
Противопоказания:
— гиперчувствительность к тоцилизумабу или другим компонентам препарата,
— острые инфекционные заболевания и хронические инфекции в стадии обострения,
— нейтропения (абсолютное число нейтрофилов менее 0,5*109/л),
— тромбоцитопения (число тромбоцитов менее 50*109/л),
— увеличение показателей АЛТ/АСТ более, чем в 5 раз по сравнению с нормой (более 5N),
— беременность и период лактации,
— детский возраст до 2 лет.
Рекомендации по лечению анемии
Анемия вследствие хронического воспаления — интенсифицировать терапию БПВП, назначить ГК (0,5— 1 мг/кг в день).
Макроцитарная — витамин В12 и фолиевая кислота.
Железодефицитная — препараты железа.
Гемолитическая — ГК (60 мг/сут); при неэффективности в течение 2 нед — азатиоприн 50—150 мг/сут.
Гемотрансфузии рекомендуются за исключением очень тяжёлой анемии, ассоциирующейся с риском кардиоваскулярных осложнений.
Синдром Фелти:
— основные ЛС — МТ, тактика применения такая же, как и при других формах РА;
— монотерапия ГК (>30 мг/сут) приводит только к временной коррекции гранулоцитопении, которая рецидивирует после снижение дозы ГК.
У пациентов с агранулоцитозом показано применение пульс-терапии ГК по обычной схеме.
Рекомендации по лечению экстраартикулярных проявлений РА:
Перикардит или плеврит – ГК (1 мг/кг) + БПВП.
Интерстициальное заболевание лёгких – ГК (1 — 1,5 мг/кг) + циклоспорин А или циклофосфамид; избегать назначения метотрексата.
Изолированный дигитальный артериит – симптоматическая сосудистая терапия.
Системный ревматоидный васкулит – интермиттирующая пульс-терапия циклофосфамидом (5мг/кг/сут) и метилпреднизолоном (1 г/сут) каждые 2 нед. в течение 6 нед, с последующим удлинением интервала между введениями; поддерживающая терапия – азатиоприн; при наличии криоглобулинемии и тяжёлых проявлений васкулита целесообразно проведение плазмафереза.
Кожный васкулит – метотрексат или азатиоприн.
Хирургическое вмешательство
Показания к экстренной или неотложной операции:
— Сдавление нерва вследствие синовита или тендосиновита
— Угрожающий или совершившийся разрыв сухожилия
— Атлантоосевой подвывих, сопровождающийся неврологической симптоматикой
— Деформации, затрудняющие выполнение простейших повседневных действий
— Тяжёлые анкилозы или дислокации нижней челюсти
— Наличие бурситов, нарушающих работоспособность больного, а также ревматических узелков, имеющих тенденцию к изъязвлению.
Относительные показания к операции
— Резистентные к лекарственной терапии синовиты, тендосиновиты или бурситы
— Выраженный болевой синдром
— Значительное ограничение движений в суставе
— Тяжёлая деформация суставов.
Основные виды оперативного лечения:
— протезирование суставов,
— синовэктомия,
— артродез.
Рекомендации по периоперационному ведению пациентов:
1. Ацетилсалициловая кислота (риск кровотечений) – отменить за 7-10 дней до операции;
2. Неселективные НПВП (риск кровотечений) – отменить за 1-4 дня (в зависимости от Т1/2 ЛС);
3. Ингибиторы ЦОГ-2 можно не отменять (риск кровотечения отсутствует).
4. Глюкокортикоиды (риск недостаточности коры надпочечников):
— небольшая хирургическая операция: 25 мг гидрокортизона или 5 мг метилпреднизолона в/в в день операции;
— средняя хирургическая операция- 50-75 мг гидрокортизона или 10-15 мг метилпреднизолона в/в в день операции и быстрая отмена в течение 1-2 дней до обычной дозы,
— большая хирургическая операция: 20-30 мг метилпреднизолона в/в в день процедуры; быстрая отмена в течение 1-2 дней до обычной дозы;
— критическое состояние – 50 мг гидрокортизона в/в каждые 6 ч.
5. Метотрексат – отменить при наличии следующих факторов:
— пожилой возраст;
— почечная недостаточность;
— неконтролируемый сахарный диабет;
— тяжёлое поражение печени и лёгких;
— приём ГК > 10 мг/сут.
Продолжить приём в прежней дозе через 2 нед после операции.
6. Сульфасалазин и азатиоприн – отменить за 1 день до операции, возобновить приём через 3 дня после операции.
7. Гидроксихлорохин можно не отменять.
8. Инфликсимаб можно не отменять или отменить за неделю до операции и возобновить приём через 1-2 нед после операции.
Профилактические мероприятия: отказ от курения, особенно для родственников первой степени родства больных анти-ЦЦП позитивным РА.
Профилактика туберкулёзной инфекции: предварительный скрининг пациентов позволяет снизить риск развития туберкулеза на фоне лечения инфликсимабом; у всех пациентов до начала лечения инфликсимабом и уже получающих лечение следует провести рентгенологическое исследование лёгких и консультацию фтизиатра; при положительной кожной пробе (реакция >0,5 см) следует провести рентгенологическое исследование лёгких. При отсутствии рентгенологических изменений следует провести лечение изониазидом (300 мг) и витамином В6 в течение 9 мес., через 1 мес. возможно назначение инфликсимаба; при положительной кожной пробе и наличии типичных признаков туберкулёза или кальцифицированных лимфатических узлов средостения до назначения инфликсимаба необходимо провести не менее чем 3-месячную терапию изониазидом и витамином Вб. При назначении изониазида у пациентов старше 50 лет необходимо динамическое исследование печёночных ферментов.
Дальнейшее ведение
Все больные РА подлежат диспансерному наблюдению:
— своевременно распознавать начавшееся обострение заболевания и коррекция терапии;
— распознавание осложнений лекарственной терапии;
— несоблюдение рекомендаций и самостоятельное прерывание лечения – независимые факторы неблагоприятного прогноза болезни;
— тщательный мониторинг клинико-лабораторной активности РА и профилактика побочного действия лекарственной терапии;
— посещение ревматолога не реже 2 раз в 3 мес.
Каждые 3 мес: общие анализы крови и мочи, биохимический анализ крови.
Ежегодно: исследование липидного профиля (с целью профилактики атеросклероза), денситометрия (диагностика остеопороза), рентгенография костей таза (выявление асептического некроза головки бедренной кости).
Ведение пациентов с РА на фоне беременности и кормления грудью:
— Избегать приёма НПВП, особенно во II и III триместрах беременности.
— Исключить приём БПВП.
— Можно продолжить лечение ГК в минимально эффективных дозах.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: достижение клинико-лабораторной ремиссии.
В оценке терапии больных РА рекомендуется использовать критерии Европейской лиги ревматологов (таб. 9), по которым регистрируется (%) улучшения следующих параметров: ЧБС; ЧПС; Улучшение любых 3 из следующих 5 параметров: общая оценка активности заболевания пациентом; общая оценка активности заболевания врачом; оценка боли пациентом; опросник оценки состояния здоровья (HAQ); СОЭ или СРБ.
Таблица 9. Критерии Европейской лиги ревматологов ответа на терапию
| DAS28 | Улучшение DAS28 по сравнению с исходным >1.2 >0.6 и ≤1.2 ≤0.6 | ||
| ≤3.2 | хороший | ||
| >3.2 и ≤5.1 | умеренный | ||
| >5.1 | отсутствие | ||
Минимальной степенью улучшения считается эффект соответствующий 20% улучшению. По рекомендациям Американского колледжа ревматологов достижение эффекта ниже 50% улучшения (до 20%) требует коррекции терапии в виде изменения дозы БПВП или присоединения второго препарата.
При лечении БПВП возможны варианты результатов лечения:
1. Снижение активности до низкой или достижение ремиссии;
2. Снижение активности без достижения низкого ее уровня;
3. Минимальное улучшение или его отсутствие.
При 1-ом варианте лечение продолжается без изменений; при 2-ом – нужно менять БПВП, если степень улучшения параметров активности не превышает 40-50% или присоединение к БПВП при 50% улучшении другого БПВП или ГИБП; при 3-ем – отмена препарата, подбор другого БПВП.
Ревматоидный артрит: симптомы, лечение, диагностика
Ревматоидный артрит — хроническое аутоиммунное заболевание. В результате нарушения работы иммунной системы клетки организма начинают воспринимать собственные ткани как чужеродные. Ревматоидный артрит может поразить любые суставы. Чаще всего патология локализуется в суставах запястья, пальцев, пяток или коленей.
Ревматоидный артрит в МКБ 10
Ревматоидный артрит является хроническим системным заболеванием соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу деструктивно–эрозивного полиартрита. Серонегативный ревматоидный артрит имеет код по МКБ № М05.8, ревматоидный артрит серонегативный – М06.0. Вероятный ревматоидный артрит в МКБ определён с кодом М05.9, М06.4, М06.9.
Кто страдает от заболевания
До настоящего времени не удалось установить точных причин развития ревматоидного артрита. Существуют теории, согласно которым среди этиологических факторов выделяют генетическую предрасположенность, экологическое воздействие и гормональные нарушения. Согласно статистическим данным женщины в 3 раза чаще страдают от ревматоидного артрита, чем мужчины. Средний возраст дебюта заболевания составля ет 40-60 лет.
Физические симптомы ревматоидного артрита
На начальных стадиях развития ревматоидного артрита могут поражаться суставы пальцев рук, стоп, коленные суставы, лодыжки. По мере прогрессирования патологического процесса увеличивается площадь поражения. Основными клиническими симптомами ревматоидного артрита являются:
- Болевой синдром. Его выраженность варьируется в зависимости от степени развития патологии.
- Скованность. Особенно выражена в утренние часы.
- Субфебрильная температура тела. Держится на протяжении всего периода обострения.
- Снижение веса. Происходит на фоне потери аппетита.
- Нарушение функциональных способностей суставов. Боль и скованность мешают выполнению привычных действий.
- Общая усталость. Не связана с выполняемой работой или сном.
Эмоциональные симптомы ревматоидного артрита
Помимо физических симптомов, пациенты с ревматоидным артритом страдают от эмоциональных переживаний. Сопутствующими признаками могут быть:
- депрессия;
- повышенная тревожность;
- нарушение сна;
- дневная сонливость;
- низкая самооценка;
- чувство собственной беспомощности.
Эмоциональное напряжение усиливается по мере прогрессирования заболевания. Данное состояния негативно сказывается как на работоспособности, так и на взаимоотношениях в семье. Важно вовремя обратиться за помощью и соблюдать врачебные рекомендации.
Причины и факторы риска РА
Среди основных предрасполагающих факторов к развитию ревматоидного артрита выделяют:
- генетическую предрасположенность;
- проживание в неблагоприятной экологической обстановке;
- курение;
- гормональный дисбаланс;
- дисбактериоз.
Генетическая предрасположенность
HLA-DR4 — специфический антиген, который выявляется у большинства больных ревматоидным артритом. Его обнаружение не гарантирует, что у человека разовьется заболевание. Тем не менее, наличие антигена повышает риск возникновения ревматоидного артрита.
Факторы окружающей среды и образа жизни
Врачи выделяют предрасполагающие факторы риска, наличие которых повышает риск развития ревматоидного артрита. К ним относятся:
- Курение. Длительное курение может приводить к динамическому повышению показателей ревматоидного фактора.
- Нерациональное и несбалансированное питание. В настоящий момент точно не выявлено, какие продукты способствуют развитию заболевания. Тем не менее пациенты, страдающие ревматоидным артритом, злоупотребляли крепким кофе, газированными напитками и алкоголем.
- Ожирение. Лишний вес приводит к гормональным перестройкам в организме, что в свою очередь провоцирует рецидив ревматоидного артрита.

Нарушение гормонального баланса
Имеется связь между гормональным фоном и периодами обострения ревматоидного артрита. Это подтверждает тот факт, что женщины чаще мужчин страдают от данного заболевания.
Инфекции и микробиом
Существует теория о связи инфекционных заболеваний с развитием ревматоидного артрита. Кроме того, прорабатывается предположение о том, что микробиом человека может провоцировать дебют ревматоидного артрита. Микробиом — совокупность всех условно-патогенных микробов, заселяющих человеческий организм. Считается, что их деятельность может негативно сказываться на многих процессах, в том числе на иммунной системе. Несмотря на подобное предположение, точных доказательств, указывающих на связь между инфекциями и ревматоидным артритом, до сих пор не выявлено
Диагностика
Диагностика ревматоидного артрита включает в себя комплексное исследование. Оно состоит из лабораторных и инструментальных методов. Обследование направлено на выяснение локализации патологического процесса и степени его распространенности. В состав диагностических мероприятий входят:
Отек суставов
Синовит — воспалительное состояние, при котором наблюдается отечность сустава, покраснение кожи в области поражения. На фоне патологического процесса повышается температура тела и возникает болевой синдром, усиливающийся при движении. На фоне ревматоидного артрита синовит поражает, как правило, несколько суставов.
Анализ крови
Определить точный перечень лабораторных исследований, который позволит диагностировать ревматоидный артрит, сложно. Врачи выделяют несколько показателей, повышение которых заставляет заподозрить развитие заболевания. Среди них:
- ревматоидный фактор (РФ);
- СОЭ;
- С-реактивный белок (СРБ);
- антитела к циклическому цитруллинированному пептиду.
Данные исследования крови не являются специфичными. Поэтому для интерпретации полученных результатов необходимо обратиться к врачу.

Визуализирующие методы исследования
Инструментальные методы исследования позволяют определить стадию заболевания, если лабораторные способы диагностики дали недостаточно информации. К основным визуализирующим методам обследования при ревматоидном артрите относятся:
- УЗИ. Используется для выявления воспалительного процесса в синовиальной оболочке. Данный симптом характерен для начальной степени развития заболевания. Поэтому УЗИ позволяет диагностировать ревматоидный артрит на ранней стадии болезни.
- Рентгенография. Используется для выявления нарушения целостности костной структуры в результате длительного развития ревматоидного артрита. В связи с этим на ранних стадиях болезни данный метод диагностики будет менее информативен.
- МРТ. Наиболее современный и распространенный способ исследования поражения суставов. С помощь магнитно-резонансной томографии удается установить степень распространения патологического процесса и его локализацию. Используется в тех случаях, когда 2 предыдущих метода были неинформативными.
Физический осмотр и история болезни пациента
Диагностика ревматоидного артрита не обходится без физического осмотра пациента и выяснения его истории болезни. Врач внимательно осматривает кожные покровы, изучает подвижность суставов. На консультации необходимо дать ответы на следующие вопросы:
- характер болевого синдрома (острый, ноющий, колющий, периодический, постоянный);
- наличие или отсутствие утренней скованности;
- характеристика изменения веса;
- время появления первых патологических симптомов;
- динамическое изменение характера признаков;
- какие меры применялись для купирования симптомов.
Для уточнения диагноза и определения дальнейшей тактики лечения уточняются сопутствующие заболевания, применяемая терапия. Важен момент выяснения наследственной отягощенности.
Лечение ревматоидного артрита
Для лечения ревматоидного артрита применяется комбинированная терапия. Для этого используются лекарственные средства, диетическое питание, физические упражнения и оперативное вмешательство. Основными задачами оказываемого лечения являются:
- облегчение клинических симптомов;
- профилактика дальнейшего распространения заболевания;
- общее укрепление организма.
Лечение РА лекарственными препаратами
Ревматоидный артрит относится к числу заболеваний, трудно поддающихся лечению. Хроническое течение патологии характеризуется периодическими рецидивами и ремиссиями. Основными задачами медикаментозной терапии являются купирование обострения, уменьшение скорости прогрессирования заболевания. При неэффективности лекарственных средств применяется оперативное вмешательство. Рассмотрим основные группы препаратов, назначаемых при ревматоидном артрите:
- Неспецифические противовоспалительные средства. Снижают выраженность воспалительного процесса. Препараты группы НПВС угнетают активность фермента, разрушающего суставной хрящ. Однако, стоит помнить, что бесконтрольный прием НПВС может привести к развитию серьезных осложнений.
- Медикаменты базисной терапии. Их комбинированный прием с глюкокортикостероидами снижает выраженность воспаления и уменьшает болевой синдром. К препаратам базисной терапии ревматоидного артрита относятся цитостатики, сульфаниламиды, антималярийные препараты, Д-пеницилламин и препараты золота. Средняя продолжительность курса лечения не более 6 месяцев.
- Глюкокортикостероиды. Назначаются с целью купирования болевого синдрома. В настоящий момент рассматривается терапия как малыми, так и большими дозами гормонов. Подбор препаратов производится на индивидуальной основе.
- Биологические препараты. Разработаны благодаря генной инженерии. Основной задачей лекарственных средств данной группы является уменьшение воспалительного процесса. Это достигается благодаря воздействию на определенные составляющие иммунной системы.
- Препараты нового поколения. Современные лекарственные средства по лечению ревматоидного артрита избирательно воздействуют на активность воспалительных веществ в организме.
Современные подходы к терапии ревматоидного артрита
Лекарственное средство хумира выпускается в стеклянных шприцах, в которых находится одна доза раствора для подкожного введения. Один шприц содержит 40мг основного действующего вещества адалимумаб и вспомогательные ингредиенты:
- Маннитол;
- Натрия цитрат;
- Лимонной кислоты моногидрат;
- Натрия дигидрофосфата дигидрат;
- Динатрия гидрофосфата дигидрат;
- Натрия хлорид;
- Полисорбат 80;
- Воду для инъекций;
- Натрия гидроксид.
Раствор лекарственного средства хумира слегка окрашен, опалесцирующий. Препарат оказывает иммунодепрессивное действие. Адалимумаб представляет собой рекомбинантное моноклональное антитело, пептидная последовательность которого идентична lgG1 человека. Он селективно связывается с фактором некроза опухоли, который играет важную роль в развитии патологического воспаления и разрушения суставной ткани, и нейтрализует его биологические функции.
Показания и противопоказания к применению препарата хумира
Ревматологи Юсуповской больницы назначают препарат хумира пациентам, страдающим следующими заболеваниями:
- Среднетяжелым и тяжёлым активным ревматоидным артритом;
- Активным псориатическим артритом;
- Активным анкилозирующим спондилитом.
В первых двух случаях хумира применяется в режиме монотерапии или в сочетании с метотрексатом или иными базисными противовоспалительными препаратами. Отзывы при псориазе хорошие.
Противопоказанием к применению лекарственного средства хумира является повышенная чувствительность к адалимумабу или любым вспомогательным компонентам лекарственного средства, инфекционные заболевания, в том числе туберкулёз, беременность и период грудного вскармливания. Препарат не назначают детям и подросткам до 16 лет. С осторожностью препарат при демиелинизирующих заболеваниях. Врачи рекомендуют женщинам репродуктивного возраста избегать зачатия во время лечения хумирой. Если существует необходимость в лечении препаратом хумира женщин, которые кормят грудью, на время всего курса терапии малыша переводят на искусственное вскармливание.

Побочные эффекты препарата хумира
Во время проведения клинических исследований по безопасности применения препарата хумира установлено, что во время лечения лекарственным средством у пациентов очень часто возникали инфекционные заболевания верхних дыхательных путей. Часто развивалась инфекция нижних дыхательных путей, включая бронхит и пневмонию, органов мочевыделительной системы, герпетическая инфекция (включая простой и опоясывающий герпес). При применении препарата хумира у пациентов повышается риск заболевания гриппом, поверхностной грибковой инфекцией, включая поражения кожи и ногтей.
Возможны следующие осложнения со стороны системы кроветворения:
- Анемия;
- Лимфопения;
- Лейкопения, лейкоцитоз;
- Нейтропения;
- Тромбоцитопения.
Иногда у пациентов увеличиваются лимфатические узлы. Редко возникают реакции повышенной чувствительности. При применении препарата хумира нечасто развиваются нежелательные реакции со стороны обмена веществ: гиперхолестеринемия, гиперурикемия, снижение аппетита, анорексия, гипергликемия, снижение или повышение массы тела.
У некоторых пациентов возникают реакции со стороны следующих систем организма:
- Центральной и периферической нервной системы (головная боль, головокружение, парестезии, депрессия, тревожные расстройства, бессонница, спутанность сознания, извращение вкуса, обморок, мигрень, сонливость, невралгия, невропатия, тремор);
- Органов чувств (конъюнктивит, блефарит, покраснение, боль, сухость глаза, отек века, глаукома, звон и заложенность в ушах);
- Сердечно-сосудистой системы: (артериальная гипертензия, приливы, увеличение частоты пульса, ощущение сердцебиения);
- Дыхательной системы (кашель, боль в горле, заложенность носа, одышка, покраснение зева, отёк верхних дыхательных путей);
- Пищеварительной системы (тошнота, боль в животе, диарея, понос, изъязвление слизистой оболочки полости рта, повышение активности печёночных ферментов).
У пациентов во время лечения препаратом хумира может возникнуть сыпь на коже, кожный зуд, выпадение волос. Редко возникают язвы на коже, ангионевротический отёк, шелушение кожи, реакции фотосенсибилизации. Пациентов может беспокоить боль в суставах, мышцах, плечевом поясе и спине. Редко возникают мышечные судороги, бурсит, синовит, тендинит. Со стороны мочеполовой системы возможны следующие нежелательные реакции:
- Дизурия (расстройство мочеиспускания);
- Гематурия (кровь в моче);
- Никтурия (увеличение частоты мочеиспускания ночью).
У женщин может нарушиться менструальный цикл. Иногда у пациентов повышается утомляемость, повышается температура тела. Их беспокоит чувство жара, озноб, боль в грудной клетке. Может ухудшаться заживление ран.
Физические упражнения и поддержание здорового веса
Лечение ревматоидного артрита не обходится без нормализации веса. Для этого необходимо изменить образ жизни. Пациентам с диагностированным ревматоидным артритом требуется подобрать нагрузку, которая будет положительно воздействовать на суставы, не перегружая их. Врачебные рекомендации по изменению образа жизни заключаются в следующем:
- снижение массы тела;
- выполнение умеренной физической нагрузки;
- ограничение длительного статического положения;
- плавание в бассейне.
Диета
Врачи разработали 5 основных правил питания, которых необходимо придерживаться при диагностированном ревматоидном артрите. К ним относятся:
- Исключение из рациона высокоаллергенных продуктов. Замечено, что цитрусовые, шоколад, цельное молоко, овсянка, свинина, пасленовые и рожь повышают частоту обострений ревматоидного артрита.
- Ограничение или полное исключение мясных продуктов. Доказано, что после перехода на молочно-растительную диету более 40% пациентов отмечали улучшение состояния.
- Употребление достаточного количества овощей и фруктов. Данные продукты содержат достаточное количество фитохимических веществ, которые оказывают противовоспалительное и обезболивающее действия.
- Употребление щадящих продуктов. Лечение ревматоидного артрита связано с назначением достаточного количества лекарственных средств, влияющих на желудочно-кишечный тракт. В связи с этим рекомендуется ограничить прием жирных, острых, горячих, копченых блюд. Необходимо ограничить прием крепкого чая или кофе. Продукты должны быть приготовлены методом тушения, варки или запекания.
- Включение в ежедневное меню продуктов, богатых кальцием. Глюкокортикостероиды способствуют вымыванию элемента из организма. Поэтому в питание добавляются соевые, кунжут, кисломолочные продукты, а также листовая зелень.
- Соблюдение вышеперечисленных принципов позволит минимизировать риски обострения ревматоидного артрита и нормализовать вес.
Хирургия при РА
Показанием для выполнения оперативного вмешательства при ревматоидном артрите является неэффективность медикаментозного лечения. Современная хирургия предлагает несколько видов операций, облегчающих состояние пациентов. Вмешательства различаются в зависимости от возраста больного, локализации патологического процесса, а также степени тяжести заболевания. Основными формами операций при ревматоидном артрите являются:
- эндопротезирование;
- артродез;
- синовэктомия.
Эндопротезирование
Эндопротезирование считается наиболее эффективным методом лечения пораженных суставов. Суть операции заключается в замене суставных компонентов на имплантаты. Подобным образом оперируются плечевые, тазобедренные, коленные суставы, а также суставы пальцев рук и ног.
Артродез
Артродез — операция, заключающаяся в сращивании суставов. Подобным образом удается увеличить нагрузку, которую выдерживают пораженные суставы. Кроме того, артродез позволяет уменьшить выраженность болевого синдрома.
Синовэктомия
Синовэктомия — оперативное вмешательство, чаще выполняемое на ранних стадиях развития ревматоидного артрита. Данный вид операций проводится на коленных суставах и суставах пальцев. Суть вмешательства заключается в удалении воспаленной синовиальной оболочки. Синовэктомия не способна полностью избавить от заболевания. Однако, после операции отмечается облегчение состояния.
Опытные врачи Юсуповской больницы проводят полный курс диагностики и лечения ревматоидного артрита. Для этого используются современные аппараты, отвечающие требованиям безопасности и качества. Запись на консультацию к врачу производится по телефону.
Ревматоидный артрит — симптомы и лечение
Что такое ревматоидный артрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Семизаровой Ирины Вячеславовны, ревматолога со стажем в 35 лет.
Над статьей доктора Семизаровой Ирины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Ревматоидный артрит — это хроническое воспалительное заболевание соединительной ткани, которое характеризуется повреждением суставов и системным поражением внутренних органов.
Краткое содержание статьи — в видео:
Чаще всего заболевание поражает именно суставы, но может также затрагивать другие системы (лёгкие, сердце и нервную систему). Повреждение суставов происходит вследствие хронического воспаления синовиальной оболочки — внутреннего слоя, выстилающего суставную сумку.
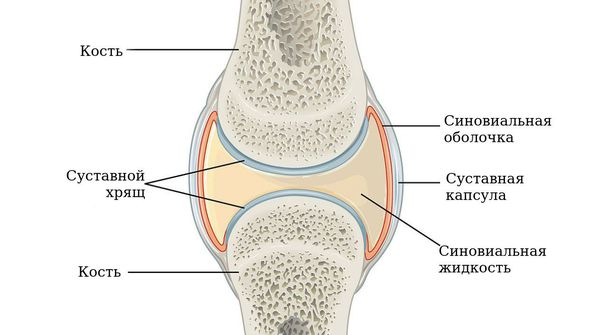
По мере прогрессирования болезни происходит эрозия кости и деформация суставов. Заболевание имеет аутоиммунный характер, это означает, что в организме образуются антитела против собственных тканей. В результате длительного воздействия этих антител происходит разрушение и воспаление тканей.
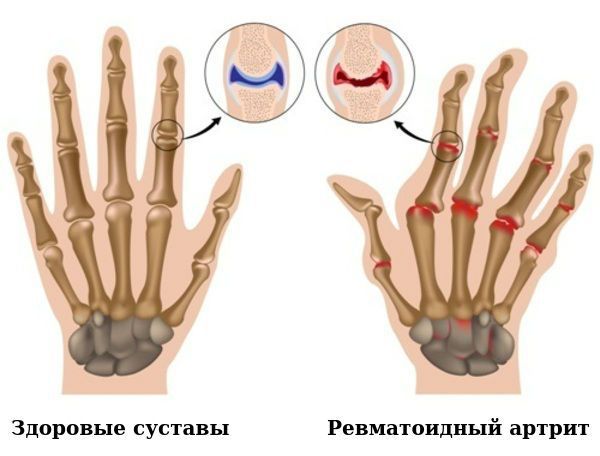
Причины развития ревматоидного артрита неизвестны.
Предрасполагающие факторы:
- Инфекции (вирус Эпштейна — Барр, парвовирус В19 и др.).
- Генетические факторы, носительство антигена гистосовместимости HLA-DR4.
- Курение, злоупотребление кофе, высокий индекс массы тела, стресс.
- Контакт с минеральными маслами (моторными или гидравлическими). В эксперименте [13] было показано, что эти масла обладают артритогенными (т. е. вызывающими воспаление суставов ) свойствами.
- Половые гормоны и факторы репродукции (беременность, роды и т. д.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ревматоидного артрита
В течении ревматоидного артрита выделяют продромальный период, который формируется за несколько недель и/или месяцев до развития типичного симптомокомплекса, присущего ревматоидному артриту. Он проявляется общей слабостью, недомоганием, болями в мышцах и суставах, снижением аппетита, субфебрильной температурой (от 37,1 до 38 °C) [1] [2] [8] .
Дебют ревматоидного артрита может клинически проявляться различными вариантами:
- неспецифическими признаками с незначительно выраженным суставным проявлением (умеренные боли в суставах);
- острым полиартритом (боль, отёчность двух или трёх суставов, ограничение объёма движений в них) с преимущественным поражением суставов кистей, стоп, выраженной утренней скованностью;
- острым полиартритом с системными проявлениями: фебрильная лихорадка (температура от 38 до 39 °C); лимфаденопатия (увеличение лимфоузлов; могут увеличиться до размера грецкого ореха); гепатоспленомегалия (увеличение печени и селезёнки) [1] .
Для ранней стадии РА характерно поражение второго и третьего проксимальных межфаланговых и пястно-фаланговых суставов, а также положительный симптом сжатия кисти или стопы (при сжатии кисти или стопы возникает резкая боль) на уровне пястно-фаланговых и плюснефаланговых суставов. Типичным симптомом РА является веретенообразная дефигурация (изменение формы сустава, например в виде лебединой шеи или пуговичной петли) проксимальных межфланговых суставов кистей.
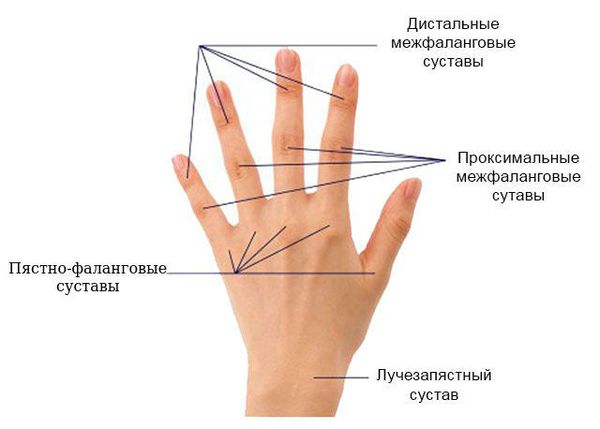
Одним из наиболее ранних и характерных симптомов является утренняя скованность (пациент не может согнуть и разогнуть суставы, как будто руки в тугих перчатках). Выраженность скованности чётко взаимосвязана с воспалительной активностью. При высокой активности воспалительного процесса она длится на протяжении многих часов, однако по утрам особенно выражена и всегда снижается после двигательной активности.
В развёрнутой и финальной стадиях заболевания появляются типичные для РА деструкции, деформации и анкилозы (заращение сустава, отсутствие движений в нём).
- ульнарная девиация пястно-фаланговых суставов (пальцы отклоняются в локтевую сторону в виде плавников моржа), обычно через 1-5 лет от начала болезни;
- поражение пальцев кистей по типу «бутоньерки» (сгибание в проксимальном межфаланговом суставе) или «шеи лебедя» (переразгибание в проксимальном межфаланговом суставе);
- деформация кисти по типу «лорнетки» [1][5] .
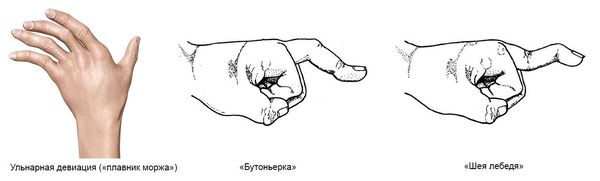
Коленные суставы: сгибательная и вальгусная (колени сводятся внутрь) деформация, киста Бейкера (подколенная или коленная киста).
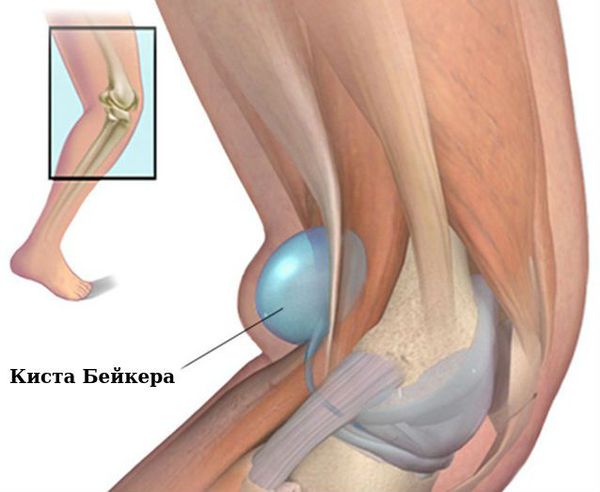
Стопы: подвывихи головок плюснефаланговых суставов, латеральная девиация (отклонение большого пальца к другим пальцам стопы), деформация большого пальца.
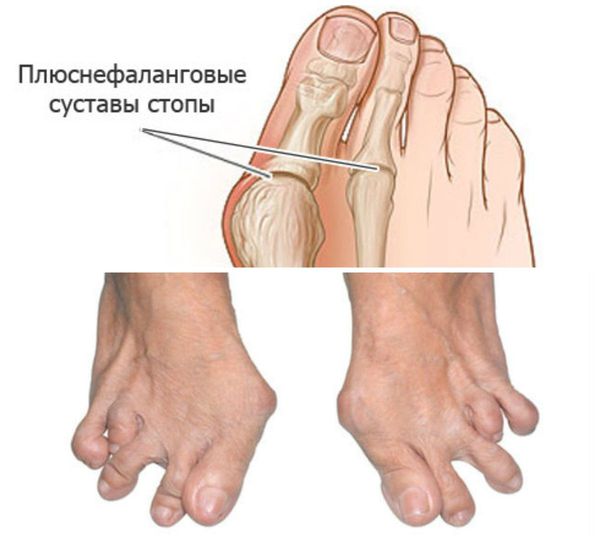
Шейный отдел позвоночника: подвывихи в области атлантоаксиального сустава, иногда осложняющиеся сдавлением спинного мозга или позвоночной артерии.
Перстневидно-черпаловидный сустав: огрубение голоса, одышка, дисфагия (пациент не может глотать), рецидивирующий бронхит.
Связочный аппарат и синовиальные сумки: теносиновит (воспаление оболочек сухожилия) в области кисти и лучезапястного сустава; бурсит (воспаление в синовиальной сумке), чаще в области локтевого сустава; синовиальная киста на задней стороне коленного сустава (киста Бейкера).
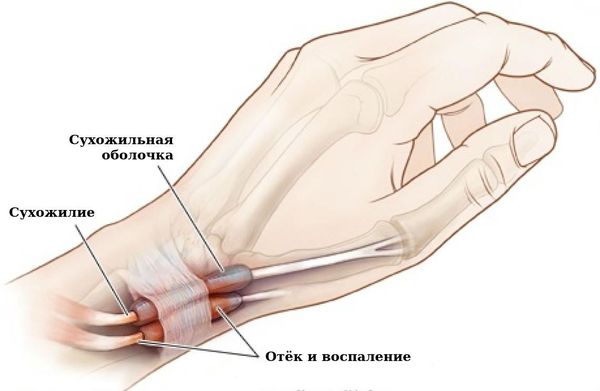
Для РА характерны разнообразные внесуставные и системные проявления.
Конституциональные симптомы: генерализованная слабость, недомогание, похудение вплоть до истощения (вес меньше 40 кг), субфебрильная лихорадка.
В полиморфной картине ревматоидного артрита поражение сердца встречается нечасто. Кардиальная симптоматика может быть обусловлена как непосредственно воспалительным процессом в сердце, так и осложнением РА — атеросклерозом. При этом заболевании возможно вовлечение в патологический процесс миокарда (самой толстой мышцы сердца), перикарда (внешней оболочки сердца), эндокарда (внутренней оболочки сердца), аорты и венечных артерий сердца. Встречаются такие заболевания, как перикардит (воспаление внешней оболочки сердца), гранулематозное поражение клапанов сердца (очень редко), раннее развитие атеросклероза, воспаление коронарных артерий [1] [6] .
При РА нередко встречается поражение лёгких. Оно проявляется:
- плевритом (воспалением плевральных листков);
- интерстициальными поражениями лёгких (воспалением и нарушением структуры альвеолярных стенок, лёгочных капилляров);
- облитерирующим (обструктивным) бронхиолитом (стойкой, прогрессирующей закупоркой мелких бронхов);
- ревматоидными узелками в лёгких (синдром Каплана).
Наиболее серьёзным проявлением поражения лёгких является фиброзирующий альвеолит, который обусловлен как самим заболеванием, так и применением некоторых базисных противовоспалительных препаратов, а именно метотрексата, препаратов золота и Д-пеницилламина [1] [6] [7] . Фиброзирующий альвеолит проявляется непродуктивным кашлем (сухим, без мокроты), одышкой экспираторного типа (затруднён выдох), серым цианозом. Он приводит к повышению давления в лёгочной артерии и развитию лёгочного сердца (увеличению правых отделов сердца). На рентгенограмме определяется усиление лёгочного рисунка, феномен «медовых сот» (деструктивное изменение лёгких, характеризуется содержанием многочисленных кистозных воздушных пространств с толстыми стенками).
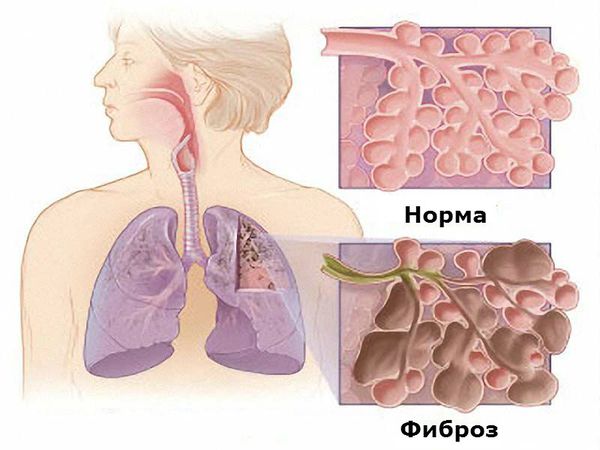
Кожный синдром имеет множество проявлений. Типичным внесуставным признаком являются ревматоидные узелки (костные образования на суставах размером с горошину или грецкий орех), которые располагаются под кожей чаще всего на разгибательной поверхности локтевых суставов, при атипичном расположении могут появляться на ахилловом сухожилии, роговице, в сухожилиях.
Кожными проявлениями ревматоидного артрита считают и развитие различных патологий:
- кожного васкулита (воспаления сосудов кожи) от язвенно-некротических изменений до утолщения и гипотрофии кожи;
- дигитального (пальцевого) артериита ( воспаления и разрушения подкожных сосудов ), редко с гангреной пальцев;
- микроинфарктов в области ногтевого ложа (нарушения кровообращения, закупорки сосуда микротромбом и появления чёрных точек на пальцах),
- сетчатого ливедо (р етикулярной асфиксии, или Livedo reticularis) — нежного рисунка синего цвета в виде кружева [8] .
Поражения периферической нервной системы объясняются сдавлением нервных стволов или их сосудистым поражением. Для ревматоидного артрита характерны компрессионные нейропатии: синдром запястного канала (длительная боль, онемение пальцев кисти), тарзального канала (боль в области голеностопного сустава, чувство ползания мурашек по руке) и т. д. Компрессия нервных стволов проявляется болями, чувством ползания мурашек, онемением, регионарной атрофией мышц. Возможно и поражение периферических нервов, которое проявляется чувствительными или чувствительно-двигательными нарушениями.
Большое значение при ревматоидном артрите имеет поражение мышц: атрофия межкостных мышц кисти, тенора (возвышения большого пальца), гипотенора (возвышения мизинца). Характерна атрофия мышц, которые расположены близко к поражённым суставам, например атрофия межкостных мышц кистей, мышц нижней трети бедра в случае выраженного артрита коленных суставов. Амиотрофия (отсутствие мышц) может быть проявлением ревматоидного васкулита, нейропатии, например при синдроме запястного или локтевого канала, длительном применении глюкокортикоидов, ограничении мышечной активности [1] [2] [8] .
Патология глаз является одним из характерных проявлений ревматоидного артрита. Часто возникает эписклерит (воспаление тканей глаза), который очень редко сопровождается тяжёлым течением или исходом в перфорирующую склеромаляцию (размягчение ткани) с образованием отверстий в роговице и энуклеацией (удалением ядра).
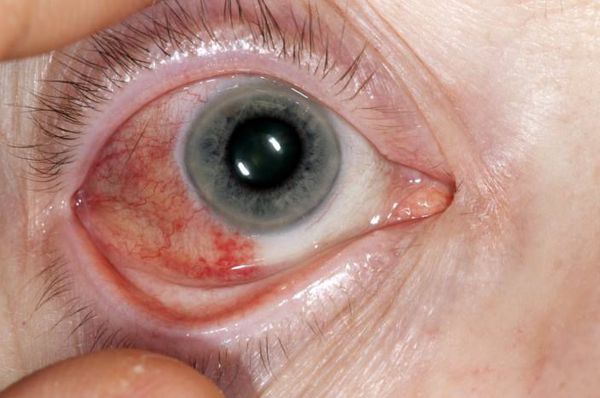
При склерите (воспалении склеры глаза) и склерокератите (воспалении склеры и роговицы глаза) появляется выраженная боль и покраснение склеры. Характерен для этого заболевания и синдром сухого глаза, который является следствием скопления лимфоцитов в слёзных железах и обычно рассматривается в рамках синдрома Шегрена.
Патология почек проявляется диффузным гломерулонефритом (поражением клубочкового аппарата почек), распространённым амилоидозом (скоплением белка амилоида) с преимущественным поражением почек или лекарственной нефропатией (повреждением ткани и клубочкового аппарата почек). Последняя обусловлена приёмом нестероидных противовоспалительных средств (НПВС), например диклофенака, или комбинированных анальгетиков с фенацетином, что приводит к развитию интерстициального нефрита (воспаления в межуточной ткани почек).
Система крови реагирует на аутоиммунный воспалительный процесс развитием анемии, тромбоцитоза (увеличения содержания в крови тромбоцитов), нейтропении (снижения количества нейтрофилов). Возможны также вторичные, лекарственно обусловленные осложнения:
- в ответ на приём цитостатиков в виде панцитопении (снижения уровня всех видов кровяных клеток);
- на фоне высоких доз глюкокортикостероидов в виде лейкемоидной реакции (увеличения общего количества лейкоцитов).
Система макрофагов часто реагирует на активный воспалительный процесс развитием лимфаденопатии (увеличения лимфатических узлов), спленомегалии (увеличения селезёнки), формированием особой формы ревматоидного артрита в виде синдрома Фелти [2] [7] .
Поражение желудочно-кишечного тракта (ЖКТ) может быть представлено вторичным амилоидозом, аутоиммунным гепатитом, но наиболее часто выявляется эрозивное поражение вследствие приёма НПВС или глюкокортикостероидов.
У пациентов с высокой активностью ревматоидного артрита может развиваться васкулит:
- дигитальный артериит;
- пальпируемая пурпура (геморрагическая сыпь),
- ретикулярная асфиксия (пурпурный сетчатый сосудистый рисунок на коже);
- периферическая полинейропатия;
- висцеральный артериит: коронариит (воспалительное поражение стенок сосудов, питающих миокард), мезентериальный тромбоз (закупорка сосудов ткани, с помощью которой кишечник крепится к брюшной стенке), инфаркт кишечника, острый пневмонит, альвеолит);
- синдром Рейно (онемение и болевой синдром пальцев рук).
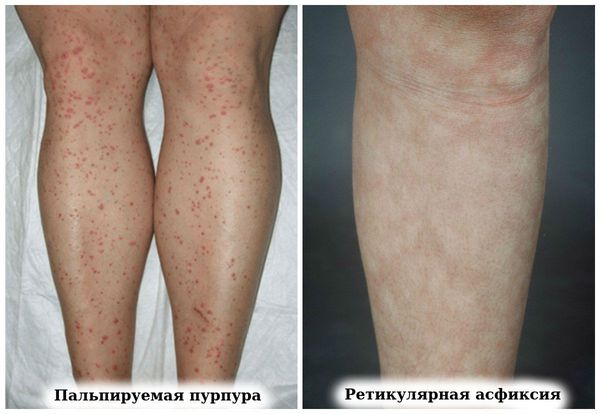
Эндокринные проявления — в связи с аутоиммунным характером заболевания одновременно могут развиваться аутоиммунный тиреоидит (хроническое заболевание щитовидной железы, при котором происходит постепенное разрушение клеток), синдром Шегрена.
Выделяют также редкие особые клинические формы течения ревматоидного артрита:
Синдром Фелти характеризуется таким симптомокомплексом: нейтропения, спленомегалия, гепатомегалия, тяжёлое поражение суставов, внесуставные проявления (васкулит, нейропатия, лёгочный фиброз, синдром Шегрена), гиперпигментация кожи нижних конечностей, высокий риск инфекционных осложнений. Этот синдром развивается у больных с длительным течением РА.
Болезнь Стилла у взрослых — рецидивирующая фебрильная лихорадка, артрит, макулопапулезная сыпь, высокая лабораторная активность. Он одинаково часто встречается у мужчин и женщин. Для этого синдрома характерна истощающая лихорадка, которая нередко достигает температуры выше 41 °C. Лихорадка носит стойкий характер и парадоксально реагирует на проводимую терапию. Поражение суставов характеризуется доброкачественным течением. При синдроме Стилла наблюдаются лейкоцитоз со сдвигом формулы влево, повышение активности печёночных ферментов, анемия, диспротеинемия (сдвиг белкового состава плазмы крови), ускоренная скорость оседания эритроцитов (СОЭ), повышение С-реактивного белка, который отражает острые воспалительные процессы в организме, гиперферритинемия (повышенный ферритин в крови) [1] [8] .
Патогенез ревматоидного артрита
В норме синовиальная оболочка имеет толщину всего несколько клеток, она вырабатывает синовиальную жидкость, которая смазывает и питает сустав. Механизм развития ревматоидного артрита можно представить следующим образом.
- Ревматоидный артрит приводит к тому, что иммунные клетки атакуют здоровую синовиальную оболочку. Развивается субсиновиальный отёк, в синовиальной оболочке скапливаются лимфоциты, полиморфно-ядерные лейкоциты, моноциты и плазматические клетки.
- При этом иммунные клетки выделяют защитные белки — цитокины, которые провоцируют разрастание кровеносных сосудов синовиальной оболочки.
- Повышенный кровоток приводит к избыточному росту ткани. Синовиальные клетки быстро размножаются, что приводит к утолщению синовиальной ткани. Такая патологически утолщённая ткань называется «паннус».
- Клетки паннуса выделяют протеолитические ферменты, которые разрушают хрящ.
- Одновременно под воздействием гиперпродукции провоспалительных цитокинов (ФНО-альфа и др.) происходит активация остеокластов (клеток костной ткани, которые уничтожают старую структуру), что ведёт к повреждению костей. В дальнейшем происходит разрушение костной ткани с образованием эрозий.
- Костные эрозивные изменения происходят ещё и в результате активации фибробластов (главных клеток рыхлой соединительной ткани), которые начинают вырабатывать ферменты, способные разрушать суставной хрящ [1][2] .
- Прогрессирование заболевания приводит к тому, что паннус превращается в зрелую фиброзную ткань, что ведёт к сращению суставных поверхностей.
Классификация и стадии развития ревматоидного артрита
Международная классификация болезней 10-го пересмотрм (МКБ-10):
- М05 — Серопозитивный ревматоидный артрит.
- М06 — Другие ревматоидные артриты.
- М05.0 — Синдром Фелти.
- М06.1 — Болезнь Стилла у взрослых.
- М06.9 — Ревматоидный артрит неуточнённый.
Рабочая классификация ревматоидного артрита (проект 2002):
Серопозитивный ревматоидный артрит (М 05).
- Полиартрит (М05).
- Ревматоидный васкулит (М 05.2) (дигитальный артериит, хронические язвы кожи, синдром Рейно и др.).
- Ревматоидные узлы (М 05.3).
- Полинейропатия (М 05.3).
- Ревматоидная болезнь лёгких (М 05.1) (альвеолит, ревматоидные лёгкие).
- Синдром Фелти (М 05.1).
Серонегативный ревматоидный артрит (М 06.0).
- Полиартрит (М 06.0).
- Синдром Стилла взрослых (М 06.1) [14] .
В течение длительного времени для установления достоверного диагноза РА использовались критерии 1987 года.
Пересмотренные диагностические критерии РА (ARA 1987):
- Утренняя скованность (не менее 1 часа).
- Артрит трёх или более суставных зон.
- Артрит суставов кистей.
- Симметричный артрит.
- Ревматоидные узелки.
- Ревматоидный фактор.
- Рентгенологические изменения.
Достоверный диагноз РА устанавливают при наличии четырёх из семи вышеперечисленных критериев, причём первые четыре должны существовать не менее шести недель.
В настоящее время доказана возможность изменения отрицательного прогноза РА в случае раннего начала патогенетической базисной терапии. Поэтому длительное время разрабатывались методы ранней диагностики РА. В 2010 году ассоциацией американских и европейских ревматологов были приняты критерии ранней диагностики РА, в которых клинические и лабораторные показатели выражены в баллах. При суммарной величине более 6 баллов может быть установлен достоверный диагноз ранней стадии РА, что предполагает возможность начала патогенетической терапии базисными препаратами [1] [2] [6] .
Наличие 6 из 10 баллов указывает на определённый РА.
В 2007 году Ассоциации ревматологов России приняла новую классификацию РА, включающую несколько разделов.
Основной диагноз:
- Ревматоидный артрит серопозитивный (М05.8).
- Ревматоидный артрит серонегативный (М06.0).
- Особые клинические формы ревматоидного артрита:
- синдром Фелти (М05.0);
- болезнь Стилла, развившаяся у взрослых (М06.1).
- Ревматоидный артрит вероятный (М05.9, М06.4, М06.9).
Клиническая стадия:
- Очень ранняя стадия: длится меньше 6 месяцев.
- Ранняя стадия: длится от 6 месяцев до года.
- Развёрнутая стадия: длится больше года при наличии типичной симптоматики ревматоидного артрита.
- Поздняя стадия: длится 2 года и более, протекает с выраженным повреждением мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
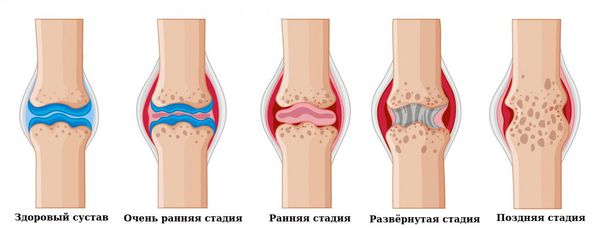
Активность болезни:
- 0 = ремиссия: DAS28 < 2,6 (DAS28 — индекс активности болезни).
- 1 = низкая: 2,6 < DAS28
- 2 = средняя: DAS28 = 3,2-5,1.
- 3 = высокая (DAS28 > 5,1).
Внесуставные (системные) проявления:
- Ревматоидные узелки.
- Кожный васкулит (язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит).
- Васкулит других органов.
- Нейропатия (мононеврит, полинейропатия).
- Плеврит (сухой, выпотной), перикардит (сухой, выпотной).
- Синдром Шегрена.
- Поражение глаз (склерит, эписклерит, васкулит сетчатки).
Инструментальная характеристика:
- Наличие эрозий (с использованием рентгенографии, возможно МРТ, УЗИ):
- неэрозивный;
- эрозивный.
- Рентгенологическая стадия (по Штейнброкеру, модификация):
- I — околосуставной остеопороз.
- II — остеопороз + сужение суставной щели, возможны единичные эрозии.
- III — признаки предыдущей стадии + множественные эрозии + подвывихи в суставах.
- IV — признаки предыдущей стадии + костный анкилоз.
Дополнительная иммунологическая характеристика — антитела к циклическому цитрулинированному пептиду (АЦЦП). Цитруллинированный пептид — это белок, который вырабатывается в результате обменных процессов в организме. В норме цитруллин полностью выводится из организма. При развитии РА концентрация ЦЦП повышается, иммунная система воспринимает его как чужеродный и начинает вырабатывать к нему антитела.
- АЦЦП — присутствуют (+);
- АЦЦП — отсутствуют (-).
Функциональный класс:
- I — пациент выполняет все три жизненно-важные функции: самообслуживание, профессиональные и непрофессиональные обязанности.
- II — пациент ограничен только в непрофессиональной деятельности (все элементы досуга, отдых, развлечения, занятия спортом).
- III — ограничена непрофессиональная и профессиональная деятельность (работа и учёба, ведение домашнего хозяйства), но сохранена возможность самообслуживания.
- V — утрачены все три жизненно-важные функции, даже возможность самообслуживания [14] .
Осложнения ревматоидного артрита
- Амилоидоз почек возможен при длительном течении ревматоидного артрита. Проявляется отёками, повышением артериального давления, большим количеством белка в анализах мочи. Т. е. за сутки теряется 3-20 г белка. Диагноз может быть подтверждён биопсией почки.
- Остеонекроз — омертвение участка кости, вызванное нарушением кровоснабжения. Появляется сильная боль в поражённом суставе, ограничение объёма движений в нём. Для подтверждения диагноза необходимо сделать рентгенографию, компьютерную томографию сустава.
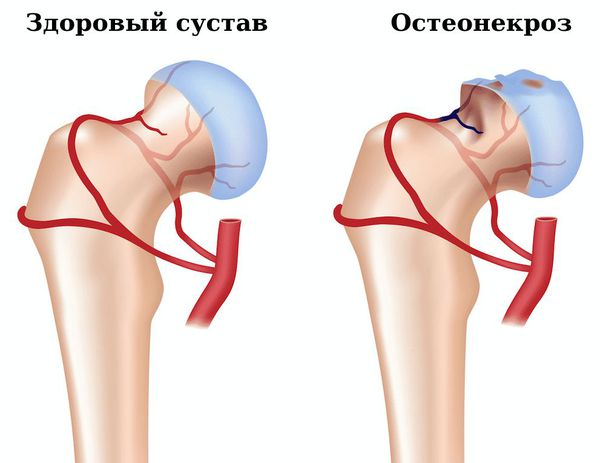
- Вторичный остеоартроз — появление болей в суставе, хруст при движении в нём, может быть отёчность. Для подтверждения диагноза надо сделать рентген сустава.
- Туннельные синдромы — неврологическое заболевание, проявляющиеся длительной болью и онемением пальцев кисти. Причиной заболевания является сдавление срединного нерва между костями, поперечной кистевой связкой и сухожилиями мышц запястья.
- Кардиоваскулярные проявления — для пациентов с ревматоидным артритом характерно раннее развитие атеросклероза. Поэтому возможно возникновения инсульта и инфаркта [12] .
- Медикаментозные ятрогении (токсические и аллергические) — это патологические состояния, вызванные медицинским вмешательством. Т. е. под влиянием медицинских воздействий могут возникнуть новые заболевания у пациента, либо осложнение, либо ухудшение уже имеющегося заболевания.
Также к осложнениям относятся рак желудочно-кишечного тракта, остеопороз, синдром Сикки, синдром Фелти, лимфома и др. [12] .
Диагностика ревматоидного артрита
Лабораторные исследования, рекомендуемые для обследования пациентов с подозрением на ревматоидный артрит [2] :
- Общий анализ крови с подсчётом количества тромбоцитов.
- Биохимический анализ крови (общий белок, альбумин, глобулиновые фракции, общий билирубин, мочевина, креатинин, электролиты, кальций, холестерин, липидный спектр крови, С-реактивный белок, ревматоидный фактор).
- Исследование уровня антител к циклическому цитруллинированному пептиду (АЦЦП).
- Общий анализ мочи, определение белка в моче.
- Исследование сывороточных иммуноглобулинов
Ранняя диагностика подразумевает исследование уровня АЦЦП:
- АЦЦП — обязательно выполняется для ранней диагностики ревматоидного артрита, т. к. является более чувствительным и специфичным серологическим маркером раннего ревматоидного артрита, чем ревматоидный фактор (РФ). (РФ — белки, которые вырабатываются иммунной системой человека и атакуют собственные клетки, ошибочно воспринимая их как чужеродные.)
- АЦЦП выявляются у 40-50 % больных ревматоидным артритом с отрицательным РФ.
- АЦЦП «+» является показанием к началу антиревматической терапии на ранней стадии (менее шести месяцев), что позволяет эффективно затормозить прогрессирующее поражение суставов.
- АЦЦП «+» значимо для дифференциальной диагностики и прогнозирования течения ревматоидного артрита.
Инструментальные методы диагностики, рекомендуемые для обследования пациентов с подозрением на ревматоидный артрит:
- рентгенография суставов;
- УЗИ суставов;
- МРТ суставов;
- артроскопия;
- диагностическая пункция сустава: иммунологическое, цитологическое исследование, бактериальный посев синовиальной жидкости.
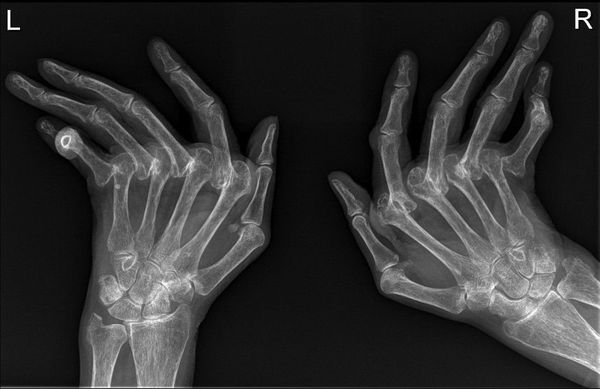
Дифференциальный диагноз следует проводить со следующими заболеваниями: остеоартроз, системная красная волчанка, подагра, псориатический артрит, анкилозирующий спондилит, реактивный артрит, бактериальный эндокардит, септический артрит, вирусные артриты, системная склеродермия, идиопатические воспалительные миопатии, смешанное заболевание соединительной ткани, болезнь Лайма, амилоидоз, саркоидоз, рецидивирующий полихондрит, фибромиалгия.
Лечение ревматоидного артрита
Цели: уменьшение или устранение симптомов артрита и внесуставных проявлений, контроль над воспалительной активностью, предотвращение прогрессирования костно-суставной деструкции, сохранение и существенное улучшение качества жизни, увеличение продолжительности жизни до среднего уровня в популяции [3] [5] [10] .
Treat to Target (T2T) — лечение до достижения цели (рекомендации EULAR)
Общие рекомендации:
- Исключение стрессов.
- Исключение чрезмерного облучения солнечной радиацией. Интенсивное солнце тоже провоцирует развитие ревматических заболеваний.
- Активное лечение сопутствующих инфекций, при необходимости вакцинация.
- Профилактика атеросклероза: употребление пищи с малым содержанием жира, холестерина и высоким содержанием полиненасыщенных жирных кислот, отказ от курения, контроль массы тела, физические упражнения, приём фолиевой кислоты.
- Профилактика остеопороза: пища с высоким содержанием кальция, приём витамина Д, возможно назначение бисфосфонатов.
Медикаментозное лечение
Базисная терапия ревматоидного артрита
БПВП — базисные противовоспалительные препараты (синонимы: базисные препараты, болезнь-модифицирующие антиревматические препараты, медленно действующие препараты) — главный компонент лечения РА, при отсутствии противопоказаний они должны быть назначены каждому пациенту с этим диагнозом. Особенно важно назначение БПВП сразу после установления диагноза на ранней стадии, когда имеется ограниченный период времени (несколько месяцев) для достижения наилучших отдалённых результатов — так называемое «терапевтическое окно» [9] [10] .
Метотрексат — один из основных препаратов терапии РА. Цитотоксический препарат из группы антиметаболитов. По структуре аналог фолиевой кислоты. Каждому пациенту с РА при отсутствии явных противопоказаний должна быть назначена терапия метотрексатом.
Метотрексат является препаратом выбора при активном ревматоидном артрите, как на ранней, так и в развёрнутой и поздней стадиях. Этот препарат обладает значительной терапевтической широтой и возможностью индивидуального подбора дозировок, эффективные дозы находятся в диапазоне 15-30 мг/нед, в среднем — 20 мг/нед.
Метотрексат достаточно безопасен, требует минимального лабораторного контроля (общий анализ крови и трансаминазы), целесообразно назначение фолиевой кислоты 3-5 мг/сут в дни без введения препарата [5] [11] . Применяют внутрь, подкожно и внутримышечно.
Основные нежелательные явления: М-эрозивный стоматит, эрозивный гастрит, диспепсия, геморрагический энтероколит, гепатоцеллюлярный синдром, нефротоксичность, обструктивная мочекислая нефропатия.
Лефлуномид («Арава») — антивоспалительное, иммуномодулирующее, антипролиферативное действие. Специально был разработан для лечения РА.
Нежелательные явления: желудочно-кишечная токсичность, печёночная токсичность, кожная сыпь, алопеция, цитопении, фиброзирующий альвеолит, снижение веса, лихорадка, почечная токсичность — при их развитии необходим приём холестирамина по 8 г три раза в день в течение 11 дней [5] [10] [11] .
Биологическая терапия РА
Введение ГИБП (генно-инженерных биологических препаратов) стало главным прорывом в лечении ревматических заболеваний. ГИПБ представляют собой искусственные антитела (белки из группы иммуноглобулинов). С появлением биологических препаратов появилась возможность достичь длительной и стойкой ремиссии у больных с ревматоидным артритом. В настоящее время ГИБП разделены на группы по их механизму действия:
- препараты, направленные на подавление продукции ФНО-альфа (фактора некроза опухоли): инфликсимаб, этанерцепт, адалимумаб, цертолизумаб пегол, голимумаб [1][5][8] .
- ингибиторы иммуноглобулинов: ИЛ-1, ИЛ-6.
- абатацепт — растворимый белок, направленный на подавление ко-стимуляции Т-клеток,
- препараты, блокирующие действие В-клеток (ритуксимаб и белимумаб), применяются при ревматоидном артрите и системной красной волчанке.
В последнее время в лечении серонегативных спондилоартритов, включая псориатический артрит, широко используются устекинумаб (блокатор ИЛ-1223) и секукинумаб (ингибитор ИЛ-17) [8] [9] .
Побочные эффекты. Биологические препараты помимо положительных свойств обладают и отрицательными:
- Снижение противоинфекционного и (потенциально) противоопухолевого иммунитета. Общими для всех антагонистов ФНО-альфа нежелательными побочными реакциями (НПР) является повышение восприимчивости к инфекциям, включая возможность обострения гистоплазмоза (грибкового заболевания) и гепатита В. Появляется риск развития демиенилизирующих заболеваний, волчаночноподобного синдрома (лекарственной волчанки, которая возникает в результате приёма медикаментозных препаратов), злокачественных новообразований, тромбоэмболии (закупорки кровеносного сосуда тромбом), реакции гиперчувствительности. Среди наиболее частых НПР фигурируют назофарингит (воспаление слизистой оболочки носоглотки), инфекции мочевых и верхних дыхательных путей, боль в животе, диарея, появление АНФ (антинуклеарного фактора, который показывает наличие или отсутствие аутоиммунного заболевания) и антител к двуспиральной ДНК. Особенно возрастает восприимчивость организма к туберкулёзу. При применении антагонистов ФНО-альфа туберкулёз может давать атипичную клиническую картину. Учитывая это, до начала терапии ГИБП все пациенты должны быть обследованы на предмет как активной так и латентной туберкулёзной инфекции: проба Манту, Диаскин-тест [3][6] .
- Риск развития аллергических реакций и иммуногенность, т. е. реакция собственной иммунной системы на ГИБП, которые содержат чужеродный мышиный белок. Вырабатываемые при этом нейтрализующие антитела к ГИБП снижают эффективность проводимой терапии и способствуют развитию инфузионныхпостинъекционных реакций. Чаще всего эти антитела образуются к инфликсимабу, содержащему больше мышиного компонента, чем гуманизированные анти-ФНО-альфа препараты. Частота их появления при РА составляет от 7 до 53 % в зависимости от дозы. Назначение инфликсимаба в комбинации с метотрексатом снижает вероятность образования антител. При лечении этанерцептом и адалимумабоб антитела выявляются реже (5-17 %). При применении адалимумаба в комбинациии с метотрексатом частота возникновения антител минимальна и составляет около 1 % [1][4][6] .
Действие антагонистов ФНО альфа вызывает небольшое, но длительно сохраняющееся увеличение содержания холестерина ЛПВП (так называемый «хороший» холестерин). Которое, в свою очередь, может оказать благоприятный эффект на сердечно-сосудистые риски у пациентов с хроническим артритом. Доказано снижение частоты сердечно-сосудистой патологии и летальности в группе больных РА, получавших лечение анти-ФНО-альфа препаратами, по сравнению с пациентами, в комплексной терапии которых данная группа препаратов не использовалась. С другой стороны, следует иметь в виду, что у больных РА с застойной сердечной недостаточностью антагонисты ФНО-альфа должны применяться с особой осторожностью. Поскольку они способны приводить к декомпенсации кровообращения и увеличению летальности. Выраженная хроническая сердечная недостаточность является противопоказанием для назначения ГИБП [4] [9] .
Класс малых молекул
Тофацитиниб («Яквинус») — препарат нового класса для терапии РА. Он может использоваться как в качестве монотерапии, так и в сочетании с метотрексатом или другими БПВП вне зависимости от приёма пищи [4] [6] .
Симптоматическая терапия
НПВП — нестероидные противовоспалительные препараты. Их особенность — быстрое наступление терапевтического эффекта, активное подавление боли и воспаления (диклофенак, «Нимесил», «Найз», «Аркоксия» и др.)
ГКС — глюкокортикостероиды. Применяются в следующих случаях:
- при максимальной активности воспалительного процесса;
- при интенсивных болях, не купирующихся НПВП;
- при генерализованном артрите с экссудативными проявлениями;
- при системных проявлениях РА;
- как компонент bridge-терапии («Метипред», преднизолон, «Полькортолон»)
Локальная терапия ГКС — внутрисуставно и периартикулярно: бетаметазона дипропионат-дипроспан; триамцинолона ацетонид («Кеналог»); гидрокортизон ацетат.
Немедикаментозное лечение
Несмотря на то, что медикаментозная терапия является главным компонентом лечения РА, немедикаментозные методы играют важную роль в достижении полноценного лечебного эффекта. Цель реабилитационных мероприятий — восстановление нарушенных или утраченных способностей пациента, его адаптация к хроническому заболеванию [3] .
Лечебная физкультура и трудотерапия (специальные упражнения, имитирующие движения в процессе самообслуживания, направленные на восстановление моторики) полезны больным РА.
Физиотерапия и бальнеотерапия полезны пациентам с низкой активностью воспаления, они могут заметно уменьшить симптоматику и улучшить подвижность [3] .
Прогноз. Профилактика
Прогноз
Показатели смертности у больных РА увеличиваются: средняя продолжительность жизни снижается на 8-15 лет. Около 40 % пациентов в течение трёх лет становятся нетрудоспособными. Примерно у 80 % в течение 20 лет развивается нетрудоспособность средней и тяжёлой степени и в 25 % случаев требуется обширное протезирование суставов.
Факторы неблагоприятного прогноза: женский пол, положительный РФ, поражение плюснефаланговых суставов в начале заболевания.
РА является дорогостоящим заболеванием. Это связано как со стоимостью медицинских расходов, так и со снижением работоспособности больного вплоть до её полной потери. Особенно высоки прямые и непрямые затраты при неэффективности лечения [5] [7] . Однако современные методы лечения, особенно комбинированная терапия активными синтетическими и биологическими противовоспалительными препаратами, могут снизить краткосрочные и долгосрочные затраты на лечение тяжёлого РА. Эти данные следует учитывать при рассмотрении плана лечения конкретного больного.
Профилактика
Этиология РА неизвестна, первичная профилактика не проводится [1] . Скрининг не проводится.
Ревматоидный артрит — тяжёлое заболевание, которое меняет жизнь человека. Многие пациенты впадают в отчаяние и думают, что так тяжело будет всегда. Но это не так. Важно лечиться, выполнять назначения врача, не бояться информации о своей болезни. Нужно уметь расслабляться, соблюдать режим, не стесняться делиться своими эмоциями, страхами, переживаниями, наблюдениями. Нужно всегда помнить, что душевное равновесие, внутреннее спокойствие и позитивный настрой — лучшие союзники в борьбе с болезнью [3] .
Важно иметь в виду, что предварительные результаты свидетельствуют о выявлении иммунологических нарушений (увеличение титров РФ, анти-ЦБ, и СРБ) за несколько месяцев или лет до появления клинических симптомов РА [1] .
Источник https://diseases.medelement.com/disease/%D1%80%D0%B5%D0%B2%D0%BC%D0%B0%D1%82%D0%BE%D0%B8%D0%B4%D0%BD%D1%8B%D0%B9-%D0%B0%D1%80%D1%82%D1%80%D0%B8%D1%82/13730
Источник https://yusupovs.com/articles/terapia/revmatoidnyy-artrit-simptomy-lechenie-diagnostika/
Источник https://probolezny.ru/artrit-revmatoidnyy/