Рак молочной железы
Всё что вы должны знать о раке груди. Каковы признаки и симптомы заболевания? Можно ли полностью вылечить рак молочной железы? Какое лечение самое эффективное? Каков прогноз в вашем конкретном случае?
Рак груди – это злокачественная опухоль железистой ткани молочной железы. Это наиболее частая форма рака среди женского населения планеты, и вторая по частоте среди всех онкологических заболеваний.
Риск развития рака молочной железы повышается у женщин, в семье у которых ранее были зафиксированы случаи злокачественных новообразований.
Злокачественные новообразования в молочной железе крайне быстро прогрессируют, а потому являются одними из самых опасных. Шансы на выздоровление всегда индивидуальны, но, независимо от вида заболевания, самую важную роль в выздоровлении играет своевременная диагностика.
Чем раньше будет поставлен диагноз, тем выше ваши шансы на успешное лечение. Именно поэтому никогда не стоит откладывать диагностику в долгий ящик в надежде на то, что опухоль не будет быстро прогрессировать. Рак молочной железы не даёт времени на раздумья – нужно сразу же действовать! Давайте рассмотрим наиболее важные аспекты, которые касаются рака молочной железы. Наша статья поможет вам узнать, как лечат злокачественные образования груди, какие процедуры и операции могут быть назначены, а также от чего зависит успех лечения.
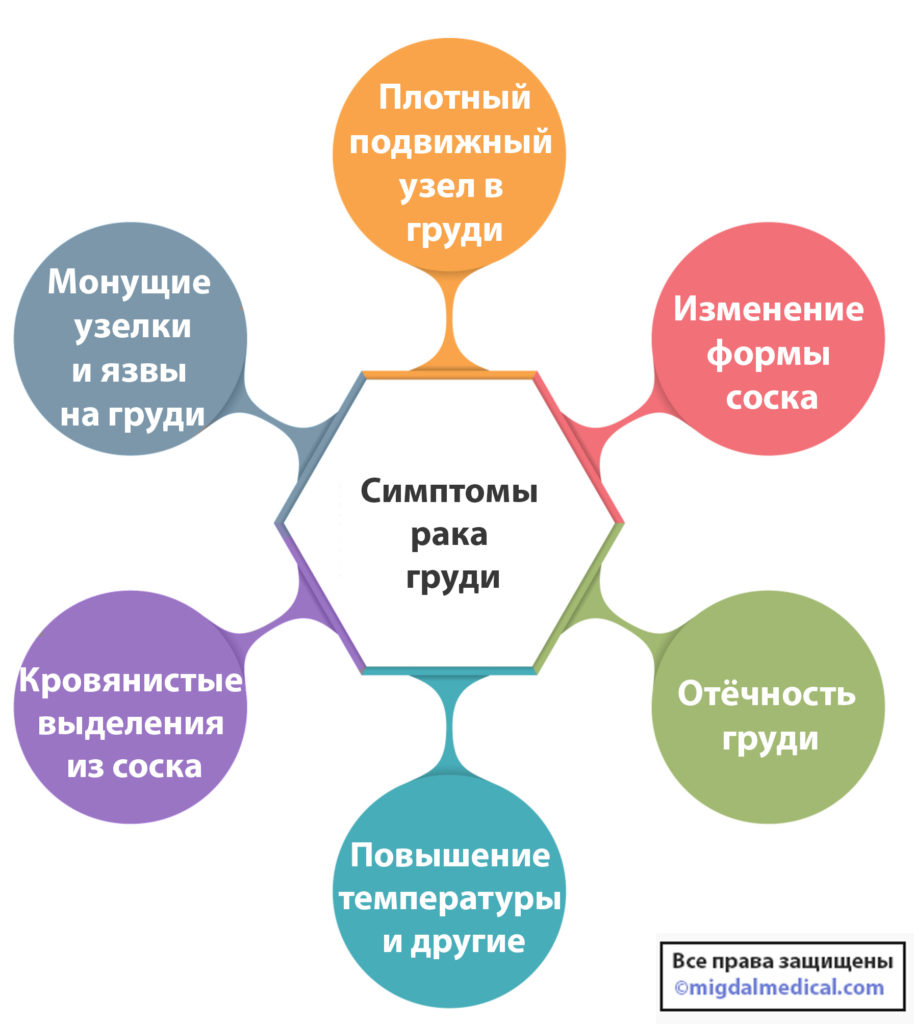
Симптомы рака груди
В молочной железе может образоваться множество разных образований, и каждая из них даёт разную симптоматику. При определённом виде рака какие-либо проявления практически отсутствуют.
Каковы симптомы и внешние признаки рака молочной железы, которые могут проявиться на начальных стадиях?
- в груди появляется плотный подвижный узел;
- над опухолью может утолщаться кожа;
- изменение формы соска, поражение ареолы;
- кровянистые выделения из соска;
- отечность и бледность кожи;
- локальное повышение температуры и покраснение;
- мокнущие узелки, шелушащиеся бляшки или язвы;
- боль;
- и другие.
Пациентки часто спрашивают, куда отдаёт боль при раке молочной железы. Далеко не в каждом случае у вас проявятся болевые ощущения или явные симптомы онкологического заболевания, что может притупить вашу бдительность.
Можно ли полностью вылечить рак молочной железы?
Да, рак молочной железы можно вылечить, но, к сожалению, не у всех пациенток.
Успех лечения зависит от типа рака, распространённости опухоли, наличия метастазирования, индивидуальных особенностей пациентки, точности диагностики и выбранных методик лечения. При этом, следует учитывать, что успех всех процедур зависит от скорости обращения и постановки диагноза. Чем раньше обнаружили образование – тем более высокие шансы на полное выздоровление.
Сегодня успех лечения рака груди достаточно высок, но важно быстро обратиться к онкологу после обнаружения первых симптомов. Современное оборудование для диагностики, облучения и препараты для химиотерапии позволяют взять ситуацию под контроль и предупредить дальнейшее развитие заболевания.

Статистика и группы риска
Показатели заболеваемости рака груди составляют 99,4 на 100 000 женщин (по данным Всемирной организации здравоохранения). Некоторые ошибочно полагают, что рак груди – заболевание старшего возраста, но это далеко не так. В нашу клинику обращаются женщины и в 20, и в 60 лет, у которых диагностируют разные стадии данного заболевания.
Для того, чтобы вовремя заметить изменения в своём организме и определить наличие болезни, важно регулярно проводить самостоятельное обследование и посещать маммолога! Особенно это важно для женщин, находящихся в группе риска.
В группе риска находятся следующие женщины:
- У которых есть родственники по первой линии родства, болевшие раком молочной железы, а также те, у кого в семье было несколько случаев рака груди или яичников.
- Несущие мутацию в гене BRCA.
- Женщины, которые лечились радиацией пролива из-за лимфомы.
- С наличием лишнего веса.
- Имеющие травмы груди.
- Имеющие вредные привычки, в частности курение и пристрастие к алкоголю.
Женщинам, которые входят в группу риска, требуется чаще остальных посещать маммолога и проводить самостоятельные обследования груди.
Стадии рака молочной железы
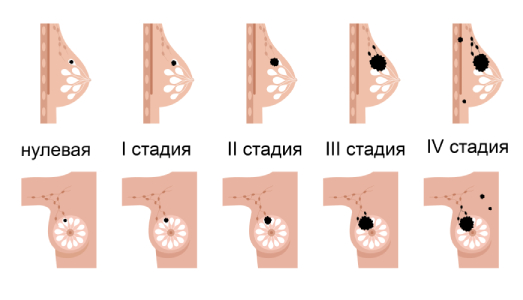
Рак груди развивается постепенно. Онкологи выделяют 5 стадий рака молочной железы:
- Нулевая стадия – представляет собой неинвазивный рак молочной железы. Выявляют его крайне редко, так как рак не представлен опухолью, а только лишь атипичными клетками в слизистой оболочке молочных протоков. Состояние пациентки, у которой обнаружены атипичные клетки, называют предраковым.
- 1 стадия – инвазивный рак, при котором раковые клетки распространяются на соседние с опухолью ткани. В большинстве случаев опухоль на первой стадии имеет размер не более 2-х сантиментов и её крайне трудно обнаружить.
- 2 стадия – новообразование имеет размер до 5-ти сантиметров. При второй стадии, злокачественные клетки проникают в соседствующие с молочной железой лимфоузлы.
- 3 стадия – имеет 2 подкатегории: IIIA и IIIB. Первая подкатегория характеризуется опухолью более 5 сантиметров, а также большим количеством патологических клеток в лимфоузлах. Рак IIIВ характеризуется новообразованием любого размера, которое разрослось на кожу груди, грудную клетку, а также поразило внутренние лимфоузлы.
- 4 стадия– опухоль в данном случае разрослась за пределы молочной железы, а также подмышечной впадины. Раковые клетки наблюдаются в лимфоузлах, располагающихся у шеи, около легких и печени.
Как быстро прогрессирует рак молочной железы
Как быстро прогрессирует рак молочной железы зависит от его типа и индивидуальных особенностей пациентки. В большинстве случаев, на третьей и четвертой стадии рака происходит метастазирование, которое является крайне опасным.
Скорость, с которой прогрессирует заболевание, всегда индивидуальна. На неё влияет возраст, гормональный фон, назначенное лечение, состояние иммунной системы, а также наличие хронических заболеваний. Рак молочной железы потому и считается «коварной болезнью», потому что у двух пациенток одного возраста с одинаковым типом рака, развиваться он может совершенно по-разному.
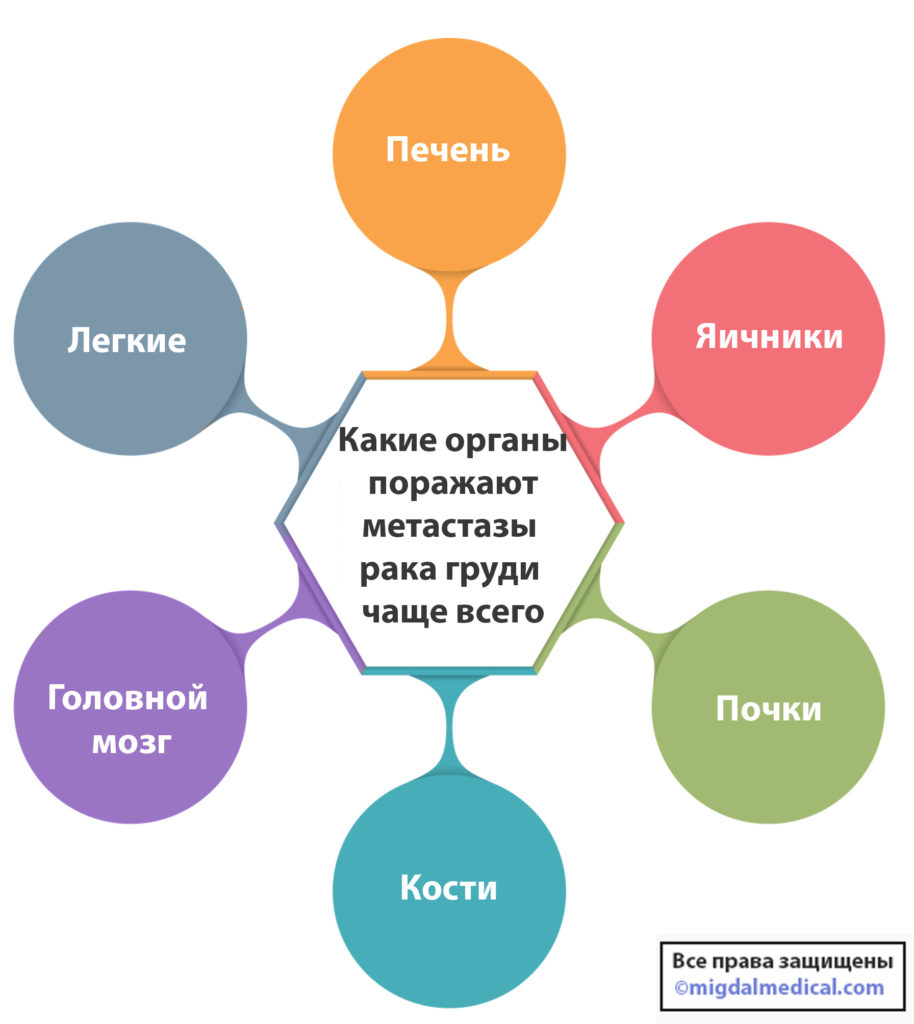
Что такое метастазы и когда они появляются?
Метастазы – это отдалённый вторичный очаг патологического процесса, который возникает при перемещении раковых клеток в другие органы и ткани. При наличии злокачественного новообразования в груди, метастазы чаще всего поражают лимфатические узлы, печень, кости и легкие.
При раннем обнаружении метастаз, они поддаются лечению при помощи химио- и гормонотерапии, а также лучевой терапии.
Онкологи выделяют 2 группы рака: с медленным и быстрым метастазированием. В первом случае, новые очаги патологического процесса появляются через 5 лет, а во втором – в течение 1-3 лет.
При этом важно отметить, что медленный тип метастазирования в любой момент может перейти в быстрый. Поэтому не стоит терять бдительности – следует заниматься лечением в любом случае и не откладывать ни одну из назначенных онкологом процедур или операций. Помните – на кону данной борьбы стоит слишком многое!
Диагностика рака молочной железы
«У меня подозревают рак молочной железы… Я прошла биопсию и ожидаю результатов. Я волнуюсь, что диагностика не проведена в полной мере . Какие исследования необходимо пройти, чтобы диагностировать рак груди?»
При первом подозрении на рак молочной железы вы обязаны пройти определенные диагностические процедуры, чтобы подтвердить или опровергнуть опасения врачей. Если же вы уже проходите диагностические мероприятия, то нужно удостовериться, что они в вашем случае проводятся должным образом – это даст возможность подобрать эффективное лечение.

Диагностика рака груди должна включать следующие исследования:
- Анализы крови, включая на онкомаркеры. Преимуществом данного анализа является возможность обнаружения рака на ранних стадиях, когда симптомы ещё не ярко выражены. Данное исследование может быть назначено не только врачом-онкологом, но и маммологом или гинекологом. . Даннные исследования назначаются при подозрении на новообразование, которое может быть доброкачественным или злокачественным. Первым, в большинстве случаев, назначают именно УЗИ, так как данная проверка является безопасной даже для беременных женщин. Маммография же помогает определить размеры, форму и иные важных характеристики обнаруженного новообразования.
- Биопсия молочной железы и её гистологическое исследование. Биопсия представляет собой забор участка ткани для определения злокачественной или доброкачественной природы клеток. Существует несколько видов биопсии, но какой подойдёт именно вам, определяет лечащий врач-онколог.
- Позитронно-эмиссионной томография (ПЭТ-КТ). Данный метод позволяет врачам определить не только наличие опухоли, но и выявить участки метастазирования, если таковые имеются в организме, а также определить, какие процессы происходят в новообразовании. Если вам не было назначено данное обследование – уточните у своего лечащего врача, почему оно не было назначено и стоит ли его провести для получения исчерпывающие информации об опухоли. Без данной проверки диагностика не будет полной, что затруднит назначение наиболее эффективного в вашем случае протокола.
- МРТ груди (при необходимости). Данное исследование может быть назначено при вовлечение соска (его изменениях).
Помните – чем точнее и полнее будет диагностика, тем больше шансы на получение эффективного в вашем случае лечения. Более подробную информацию вы можете узнать в следующей статье: Диагностика рака молочной железы. Информация для пациентов.
Виды рака груди
Существует несколько классификаций рака груди, но любой женщине важно знать 3 основных вида рака, которые разделяются по макроскопическим формам (внешним признакам, которые можно отличить невооруженным глазом).
- Узловой – в молочной железе образуются плотные по структуре участки некротизированной ткани из опухолевых клеток. При пальпации определяются как бугристые, узелковые новообразования. Встречается чаще, нежели остальные виды.
- Диффузная – характеризуется поражением не одного небольшого участка молочной железы, а всего органа в целом или большей его части. Быстро прогрессирует, а потому представляет большую опасность, нежели узелковый вид. Кожа над опухолью изменяет свою структуру и наблюдается отёчность молочной железы.
- Болезнь Педжета – в данном случае заболевание развивается из эпителия выводных протоков, из-за чего рак проявляется на ареоле соска и самом соске. Пораженная зона постепенно краснеет, превращается в мокнущую и болезненную поверхность. Иногда возникают язвы.
Данные три вида рака являются самыми распространёнными, но есть и более редкие формы, которые могут классифицировать только опытные онкологи. Проявляться болезнь также может по-разному, а потому женщинам, которые заметили какие-либо изменения на поверхности груди или же ощущают уплотнение в ней, должны незамедлительно обратиться к маммологу для проведения диагностики.

Лечение рака молочной железы
Лечение рака груди всегда подбирается индивидуально. Онкологи могут назначить один или несколько методов лечения, в зависимости от тяжести заболевания, его типа, состояния здоровья пациентки, индивидуальных особенностей организма и возраста.
Существует несколько методов лечения, которые, в большинстве случаев, применяются комплексно:
- Хирургическое лечение – удаление опухоли и пораженных лимфоузлов. Хирургическое лечение может быть выражено лампэктомией (органосохраняющей операции) или мастэктомией (полное удаление молочной железы). Сегодня, в большинстве случаев, проводится удаление опухоли с сохранением груди. Радикальное полное удаление груди проводится только в крайних случаях, когда это единственный способ сохранить жизнь пациентке и предотвратить дальнейшее развитие рака.
- Химиотерапия – может быть назначена до и после операции. Во время химиотерапии на опухоль и метастазы воздействуют медикаментозно, чтобы предотвратить её дальнейший рост и развитие, а также погубить раковые клетки.
- Радиотерапия (лучевая терапия) – облучение опухоли или места, откуда она была удалена. Облучение позволяет убить раковые клетки, что предотвращает их рост и развитие, а также помогает защитить пациентку от рецидива заболевания.
- Гормональная терапия– выполняется препаратами, которые блокируют воздействие на опухоль некоторых гормонов. Рак груди является гормонозависимым заболеванием, так как гормоны провоцируют рост и развитие опухоли, а потому гормонотерапия часто применяется при лечении рака молочной железы.
Как избежать полного удаления груди?
Для того, чтобы избежать удаления груди, что несомненно повлияет на внешний вид и самооценку, требуется не затягивать с лечением. Как только вы заметили какие-либо изменения – запишитесь на приём к маммологу. Если у вас уже диагностировали рак, то не стоит терзать себя сомнениями и опасениями – нужно ДЕЙСТВОВАТЬ!
Мы понимаем, сколько душевных страданий и физических неудобств приносит женщинам удаление груди, а потому врачи всегда стараются сохранить орган при операции.
При радикальном удалении можно восстановить грудь при помощи пластической операции, которая проводится одноэтапно с удалением образования.
Возможно ли лечение рака молочной железы без операции? Помогают ли сода, травы и народные средства?
Все пациентки без исключения хотят вылечиться без хирургического вмешательства. При раке груди лечение без операции возможно, но без хирурга полностью избавиться от рака не получится. Требуется комбинированное лечение, которое назначается индивидуально для каждой пациентки, и зависит от вида онкологического образования, стадии и результатов проведённых исследований.
Лечение рака груди содой, заговором или народными средствами приведёт к ухудшению состояния из-за потерянного времени.
Каков прогноз при раке молочной железы?
Точно сказать можно ли полностью вылечить заболевание – нельзя, так как каждая пациентка индивидуальна и любые прогнозы должны даваться только лечащими онкологами.
Вопрос о прогнозе на лечение является одним из самых частых в нашей практике. Здесь следует помнить, что ответить на него до полного обследования и назначения лечения попросту невозможно. Ни один онколог в мире при первой же встрече не сможет дать даже приблизительный прогноз.
Поэтому не нужно пытаться найти этот ответ самостоятельно в Интернете или на форумах с отзывами – Вы просто будите лишний раз терзать себя и переживать. Единственное, на чём следует сконцентрироваться, если Вам поставили диагноз «рак груди» – это на прохождении полной диагностики и лечении. Все вопросы, касающиеся заболевания, лучше всего решать с лечащим врачом. Только на консультации онколога Вы сможете получить точную информацию о своей ситуации.
Жизнь после прохождения лечения
К счастью, в большинстве случаев, рак груди успешно лечится. Терапия рака молочной железы считается успешной в том случае, если в течение последующих 5 лет не наблюдается рецидивов. Тем не менее, после лечения важно регулярно проходить осмотры и про это не следует забывать.
После того, как Вы уже победите рак, лечащий врач назначит медикаментозное лечение в качестве профилактики. Это поможет не допустить рецидивов, но, в любом случае, полностью расслабляться не стоит. Важно не забывать, что рак может вернуться и соблюдать все рекомендации лечащего онколога.
Многие пациентки отмечают, что после успешного лечения рака они словно начинают новую жизнь, полную приятных впечатлений. Пройдя сквозь множественные переживания и душевные терзания, поборов заболевание, у них буквально открывается «второе дыхание» и жизнь обретает яркие цвета.





Получите нужную вам помощь в ближайшее время в лучшей подходящей вам клинике в выбранной вами стране.
Сеть работающих с нами лучших частных клиник располагается во многих странах: России, Украине, Израиле, Германии, Турции, Великобритании, Южной Корее и других. Это позволяет нам оперативно оказать пациентам необходимую помощь, даже в самых сложных ситуациях.
Ответьте на 7 вопросов о вашем состоянии и прошедших исследованиях, получите программу лечения и стоимость.
Мастопатия — симптомы и лечение
Что такое мастопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Провоторова Максима Евгеньевича, маммолога со стажем в 11 лет.
Над статьей доктора Провоторова Максима Евгеньевича работали литературный редактор Маргарита Тихонова , научный редактор Маргарита Торосян

Определение болезни. Причины заболевания
Фиброзно-кистозная мастопатия (далее ФКМ или просто мастопатия) — это заболевание молочной железы, при котором происходит нарушение соотношения эпителиальных и соединительных компонентов ткани, сопровождающееся формированием доброкачественных новообразований.
Как показывает практика, эта болезнь довольно распространена среди фертильной (плодовитой) половины женского населения. По данным различных авторов, мастопатией могут страдать до 70% женщин. [1]
Причины мастопатии
Мастопатия молочной железы является следствием гормонального дисбаланса: основную роль в развитии данного заболевания играют гормоны эстроген, его метаболиты, а также прогестерон. Изменения уровня тиреотропного гормона, гормонов щитовидной железы, уровня пролактина и многие другие причины могут также способствовать развитию заболевания.
- раннее менархе (раннее начало менструального цикла) — в связи с обновлением гормонального фона организму трудно быстро приспособиться к изменениям; это, в свою очередь, оказывает влияние на тканевую структуру молочных желёз;
- позднее наступление менопаузы — основную роль играет длительное воздействие гормонов (особенно эстрогенов) на ткань железы;
- отсутствие беременностей в анамнезе;
- аборт, провоцирующий резкие перепады гормонального фона;
- отсутствие лактации или крайне непродолжительный период кормления грудью;
- стресс;
- расстройства, связанные с обменными процессами — ожирение, сахарный диабет, нарушения работы печени;
- расстройства эндокринной системы — гипо- или гипертиреоз, тиреотоксикоз, сахарный диабет, метаболический синдром, синдром поликистозных яичников, врождённая дисфункция коры надпочечников;
- заболевания мочеполовой системы, нарушения репродуктивной функции (женское и мужское бесплодие);
- неконтролируемое применение гормональных препаратов, в том числе контрацептивов;
- болезни печени, при которых снижается общий уровень белка в крови или нарушается соотношение между белковыми фракциями;
- генетическая предрасположенность;
- отсутствие или позднее начало половой жизни (в 30 лет и старше), пониженное либидо, дискомфорт в интимной жизни.
Мастопатия и беременность
При беременности меняется гормональный фон, что, как правило, благоприятно влияет на доброкачественные варианты диффузной мастопатии. Однако если беременность возникает при пролиферирующих формах мастопатии, то патология может прогрессировать и даже стать злокачественной.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы мастопатии
Основными симптомами мастопатии являются:
- Боль.
- Уплотнение структуры молочной железы.
- Выделения из сосков. Могут быть прозрачными или напоминать молóзиво — жидкость, которая выделяется перед родами и сразу после них. Их цвет может варьироваться от различных оттенков жёлтого до коричневого и серого. Как правило, жидкость выделяется из нескольких протоков.
![Выделения из сосков [12]](https://probolezny.ru/media/bolezny/mastopatiya/vydeleniya-iz-soskov-12_s_BJxFFpT.jpeg)
При пальпации можно обнаружить крупные и мелкие образования с гладкой или зернистой поверхностью. [4] Боли могут быть различного характера и интенсивности. Помимо болезненности молочных желёз ощущается нагрубание, отёчность и увеличение объёма груди. Боли могут быть иррадиирующими и распространяться в область подмышки, плеча и лопатки, а также исчезать в первые дни менструации. Однако некоторых женщин болезненность молочных желёз беспокоит постоянно, независимо от фазы менструального цикла. [8]
Болевой синдром может возникать как в ответ на прикосновения к железе, так и в виде постоянного дискомфорта, усиливающегося в период менструаций. С прогрессированием заболевания симптоматика становится более яркой, болезненность более ощутимой, а уплотнения тканей могут определяться уже вне зависимости от периодичности цикла.
Патогенез мастопатии
В развитии мастопатии молочной железы важную роль играют дисгормональные расстройства. Особое значение имеют:
- относительная или абсолютная гиперэстрогения (избыток эстрогенов);
- прогестерон-дефицитное состояние (нехватка прогестерона).
Относительная гиперэстрогения сопровождается изменением уровня эстрогена относительно прогестерона, но, в свою очередь, данные гормоны всё же находятся в пределах нормы. Абсолютная гиперэстрогения характеризуется повышением целевого уровня эстрогенов.
Таким образом при повышении эстрогена происходит пролиферация — разрастание протокового альвеолярного эпителия, в то время как прогестерон пытается препятствовать этому процессу благодаря своим способностям: он снижает экспрессию рецепторов эстрогенов и уменьшает локальный уровень активных эстрогенов. Эти свойства прогестерона ограничивают стимуляцию разрастания тканей молочной железы.
При гормональном дисбалансе (избытке эстрогенов и дефиците прогестерона) в тканях молочной железы возникает отёк и гипертрофия внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист.
При возникающих прогестерон-дефицитных состояниях избыточная концентрация эстрогенов приводит к разрастанию тканей молочной железы и нарушению рецепторного аппарата. Стоит отметить, что результаты исследований содержания данных гормонов в плазме крови не всегда могут подтвердить этот патогенетический процесс. Большинству учёных удалось обнаружить недостаток прогестерона при мастопатии, однако в ходе других исследований его уровень был в пределах нормы.
В развитии ФКМ не менее важную роль играет повышение уровня пролактина в крови, которое сопровождается нагрубанием, болезненностью молочных желёз и отёком. Эти симптомы в большей степени проявляются во второй фазе менструального цикла.
Медицинские исследования доказали связь между заболеваниями молочных желез и гениталий. Было выявлено, что при миоме матки и воспалительных заболеваниях гениталий в 90% случаях происходят патологические изменения в молочных железах. А при условии, что миома матки сочетается с аденомиозом, увеличивается риск возникновения узловых форм мастопатии.
Необходимо отметить, что воспалительные заболевания гениталий не выступают в качестве прямой причины развития ФКМ. [3] Однако они могут оказать непосредственное воздействие на её развитие через гормональные нарушения.
У женщин, страдающих аденомиозом и гиперплазией эндометрия, особенно велик риск возникновения заболеваний молочной железы.
Классификация и стадии развития мастопатии
В современной медицине существует несколько классификаций ФКМ.
В настоящее время самая распространённая из них — классификация Рожковой Н.И. В ней выделяют те формы мастопатии молочной железы, которые можно выявить на рентгенограммах и с помощью морфологического исследования. К ним относятся:
- диффузная мастопатия с преобладанием фиброзного компонента, или фиброзная мастопатия (характеризуется отёчностью, увеличением междольковых соединительнотканных перегородок, их давлением на окружающую ткань, сужением или полным зарощением просвета протоков);
- диффузная мастопатия с преобладанием кистозного компонента, или кистозная мастопатия (возникают одна или несколько эластичных полостей с жидким содержимым, которые чётко отграничены от окружающих тканей железы);
- диффузная мастопатия с преобладанием железистого компонента (характеризуется отёком и разрастанием железистой ткани);
- смешанная, или фиброзно-кистозная мастопатия (при данном виде увеличивается количество железистых долек и разрастаются соединительнтканные междолевые перегородки);
- склерозирующий аденоз (возникают частые тянущие боли, образуется плотное новообразование).
Также выделяют узловую мастопатию, при которой образуются чётко выраженные узлы. Но она не относится к доброкачественным мастопатиям.
Существует классификация мастопатии, которая основана на степени пролиферации. К I степени относят ФКМ без пролиферации, ко II степени — мастопатию с пролиферацией эпителия без атипии, к III степени — мастопатию с атипической пролиферацией эпителия. II и III степени являются предопухолевыми состояниями.
Осложнения мастопатии
Что будет, если не лечить мастопатию:
- эстетический дискомфорт при крупных кистах, деформирующих контур груди;
- воспаление кистозных полостей с возможным развитием мастита; при мастопатии с пролиферацией (разрастанием тканей).
Диагностика мастопатии
При обращении к врачу пациентки чаще всего жалуются на боли в груди и нагрубание одной или обеих молочных желёз, которое усиливается за несколько суток до начала менструаций. Практически у всех женщин возникают нерезкие болевые ощущения перед началом менструации. Однако если болезненность груди является следствием патологического состояния молочных желёз, то боли становятся более выраженными и асимметричными. Однако у 15% больных не возникают болевые ощущения в области груди, а причиной их обращения к врачу является уплотнение в железах. [7]
Диагностика ФКМ осуществляется поэтапно:
1. Опрос. На приёме доктор уточнит наличие:
- боли — её характер и локализацию, отдаёт ли она в другие участки тела и связана ли с менструальным циклом;
- уплотнения — когда оно появилось, менялся ли его размер;
- выделений из молочных желёз — цвет, из одного или нескольких протоков, из одной или обеих желёз, спонтанные (следы на белье) или при нажатии;
- беременностей, родов, абортов, лактации (и её длительность);
- заболеваний молочных желёз у ближайших родственниц;
- гинекологических болезней;
- других предшествующих заболеваний молочных желёз, эндокринных патологий и болезней печени.
Также доктор спросит, насколько регулярный менструальный цикл и принимает ли женщина гормональные препараты, в т. ч. контрацептивы.
2. Осмотр и пальпация молочных желёз (в положениях стоя и лёжа).
3. Маммография и УЗИ молочных желёз [10] .
4. Биопсия и морфологическое исследование. Проводится пункция узловых образований и исследование пунктатов и выделений из сосков (цитологическое исследование).
5. Лабораторные исследования крови (анализы на гормоны).
6. Гинекологический осмотр.
7. Дополнительные обследования: КТ и МРТ.
При пальпации молочных желёз важно обратить внимание на консистенцию, наличие или отсутствие тяжей, уплотнений, объёмных образований, оценить плотность тяжей, их спаянность с кожей и окружающими тканями и т. д. Обязательно производится пальпация подмышечных, подключичных и надключичных лимфатических узлов, проверяется, есть ли выделения из сосков.
Как обнаружить мастопатию самостоятельно
Cамообследование груди — полезный инструмент скрининга, особенно в сочетании с регулярным медицинским осмотром, маммографией и в некоторых случаях УЗИ молочных желёз и/или МРТ.
Алгоритм самообследования груди:
- Выпрямить плечи, положить руки на бёдра и посмотреть на своё отражение в зеркале. Должны насторожить:
- ямочки, морщинки или выпячивания на коже груди;
- изменение положения или формы сосков;
- покраснение, болезненность, сыпь или отёк.
- Поднять руки и обратить внимание на те же признаки.
- Посмотреть, не вытекает ли водянистая, молочная, жёлтая жидкость или кровь из сосков.
- Лёжа ощупать грудь круговыми движениями, используя подушечки пальцев. Правой рукой — левую грудь, и наоборот. Можно начать с соска, двигаясь всё бóльшими кругами до внешнего края груди. Также можно перемещать пальцы вертикально сверху вниз.
- Ощупать грудь сидя, а затем стоя — это удобно делать в душе.
Если при осмотре обнаружено уплотнение или изменение груди, то об этом следует сообщить врачу [12] .
Лечение мастопатии
Лечением мастопатии занимается врач-маммолог. В первую очередь, оно заключается в поиске и устранении причин мастопатии: нервных расстройств, дисфункции яичников, гинекологических заболеваний, болезней печени и др.
Основные задачи лечения мастопатии: снизить болевой синдром, уменьшить кисты и фиброзные ткани в молочной железе, провести профилактику рецидивов опухолей и онкопатологии, а также скорректировать гормональный статус (после обнаружения гормональных расстройств и консультации гинеколога-эндокринолога).
Если в организме пациентки протекают сопутствующие воспалительные заболевания женской половой сферы, эндокринные заболевания (гипотиреоз, узловой зоб, сахарный диабет и др.), то лечение требуется проводить совместно с гинекологом, эндокринологом и терапевтом.
Лечение мастопатии можно условно разделить на два основных вида — консервативное (медикаментозное) и оперативное (хирургическое) лечение. Чаще всего проводится консервативное лечение МФК. В том случае, если имеются кисты больших размеров и значительные уплотнения, не поддающиеся консервативному лечению или при безуспешности терапии, проводится хирургическое лечение.
Консервативное лечение
Обычная тактика ведения женщин, страдающих мастопатией, была разработана ещё в 60-70-е годы, поэтому на данный момент она не является достаточно эффективной. Внедрённые в практику новые лекарственные средства повысили эффективность лечения на начальной стадии. Однако эти препараты оказались малоэффективными для женщин с фиброкистозной мастопатией, в анамнезе которых были близкие родственницы (мама, бабушка, сестра, тётя), страдающие раком молочной железы.
При медикаментозном лечении применяются следующие препараты:
- обезболивающие нестероидные препараты противовоспалительного действия — снимают болевые ощущения и способствуют восстановлению сна;
- витаминные комплексы — укрепляют иммунитет;
- гомеопатические средства — укрепляют защитные силы организма;
- антидепрессанты и снотворные препараты — необходимы при депрессии, раздражительности, бессоннице (симптомах, сопутствующих фиброзно-кистозной мастопатии);
- препараты йода — особенно важно применять их на начальной стадии лечения, так как они улучшают работу щитовидной железы, способствуют нормальному функционированию половой системы и регулированию менструального цикла;
- мочегонные средства [2] — устраняют отёки тканей молочной железы, улучшают отток крови через вены и её циркуляцию в тканях молочной железы. Эти препараты также уменьшают содержание в крови калия и магния, без которых нормальная работа сердечно-сосудистой и нервной систем затрудняется. Поэтому мочегонные средства принимают обычно вместе с препаратами, содержащими калий и магний.
Гормонотерапия
Данный метод лечения назначается в сложных случаях ФКМ. Нормализация гормонального баланса направлена, в первую очередь, на устранение болей. Стабилизация состояния эндокринных желёз, желудочно-кишечного тракта помогает предотвратить появление новых образований, уменьшить размеры существующих, снизить или устранить болевые ощущения. Однако пролиферативные формы фиброаденоматоза и фиброзно-кистозные или фиброматозные мастопатии плохо поддаются данному способу лечения.
Применение гормональных препаратов назначается индивидуально и проводится под контролем лечащего врача. Лекарственные средства применяются в виде таблеток, инъекций или гелей, которые наносятся на молочную железу. Пациенткам репродуктивного возраста может быть назначен приём гормональных контрацептивов. Системная гормонотерапия должна проводиться высококвалифицированным специалистом, который сможет контролировать гормональный статус.
Гормональная терапия предполагает применение антиэстрогенов, оральных контрацептивов, гестагенов, андрогенов, ингибиторов секреции пролактина, аналогов освобождающего гормона гонадотропина (LHRH). Лечение аналогами
LHRH применимо к женщинам с мастодинией (болями в молочной железе) при отсутствии эффективного лечения другими гормонами. Действие гестагенов основано на антиэстрогенном аффекте на уровне ткани молочной железы и торможении гонадотропной функции гипофиза. Их применение в комплексной терапии мастопатии повысило терапевтический эффект до 80%.
Для лечения мастопатии у женщин до 35 лет применимы оральные монофазные комбинированные эстроген-гестагенные контрацептивы. Их контрацептивная надёжность практически близка к 100%. У большинства женщин на фоне применения данных препаратов отмечается значительное снижение болезненных ощущений и нагрубания молочных желёз, а также восстановление менструального цикла.
В настоящее время при лечении мастопатии применяется довольно эффективный препарат наружного применения. В его состав входит микронизированный прогестерон растительного происхождения, идентичный эндогенному. Препарат выпускают в виде геля. Его преимущество заключается именно в наружном применении — так основная масса прогестерона остается в тканях молочной железы, а в кровоток поступает не более 10% гормона. Благодаря такому воздействию побочные эффекты, которые возникали при приёме прогестерона внутрь, отсутствуют. В большинстве случаев рекомендовано непрерывное нанесение препарата по 2,5 г на каждую молочную железу или же его нанесение во второй фазе менструального цикла па протяжении 3-4 месяцев.
Негормональная терапия
Методами негормональной терапии являются: коррекция диеты, правильный подбор бюстгальтера, применение витаминов, мочегонных, нестероидных противовоспалительных средств, улучшающих кровообращение. Последние Нестероидные противовоспалительные препараты уже на протяжении долгого времени применяются в лечении диффузной мастопатии.
Индометацин и бруфен, применяемые во второй фазе менструального цикла в форме таблеток или в свечей, снижают боль, уменьшают отёк, способствуют рассасыванию уплотнений, улучшают результаты ультразвукового и рентгенологического исследований. Особенно показано применение этих препаратов при железистой форме мастопатии. Однако для большинства женщин может быть достаточно гомеопатии или фитотерапии.
Консервативное лечение мастопатии должно заключаться не только в длительном приёме седативных средств, но и витаминов А, В, С, Е, РР, Р, так как они благоприятно воздействуют на ткань молочной железы:
- витамин А уменьшает пролиферацию клеток;
- витамин Е усиливает действие прогестерона;
- витамин В снижает уровень пролактина;
- витамины Р и С улучшают микроциркуляцию и уменьшают локальный отёк молочной железы.
Так как мастопатия рассматривается в качестве предракового заболевания, требуется длительное применение натуральных антиоксидантов: витаминов С, Е, бета-каротина, фосфолипидов, селена, цинка.
Помимо витаминов и седативных средств пациентам показан приём адаптогенов, длительностью от четырёх месяцев и более. После четырёхмесячного курса применение препарата прекращается сроком на два месяца, а затем цикл лечения возобновляется также на четыре месяца. Всего должно проводиться не менее четырех циклов. Таким образом полный курс лечения может занять примерно два года.
Диета при мастопатии
При лечении мастопатии необходимо наладить работу пищеварительной системы. [1] Поэтому выздоровление можно ускорить при соблюдении специальной диеты. Для этого необходимо снизить калорийность питания за счёт отказа от углеводов. В первую очередь важно полностью избавиться от употребления легкоусвояемых углеводов (сахара, мёда, джема и мучных изделий) и увеличить долю потребляемых овощей, несладких ягод и фруктов.
При мастопатии, развившейся в результате проблем с щитовидной железой, необходимо ограничить употребление мясных блюд, так как белок стимулирует выделение гормонов щитовидной железы, от которых зависит уровень женского полового гормона — эстрогена.
Если мастопатия появилась на фоне гипертонической болезни, то необходимо ограничить употребление жиров, особенно сливочного масла и сала для снижения гормональной стимуляции груди.
Чтобы обеспечить организм необходимым количеством кальция, который регулирует функции гормональных желёз и оказывает противовоспалительное и противоотёчное действие, следует употреблять кефир, йогурт и творог. Помимо прочего, желательно включить в рацион морепродукты, которые содержат йод — рыбу, кальмары, креветки и морскую капусту. Этот микроэлемент в большом количестве также присутствует в грецких орехах и грибах.
Лечение народными средствами
Помимо общего курса лечения также можно принимать травяные отвары, которые способствуют улучшению сна и обезболиванию, обладающие мочегонным действием и содержащие полезные элементы.
Хирургическое лечение
Хирургическое удаление поражённых тканей назначается в следующих случаях:
- быстрый рост новообразования;
- злокачественное перерождение мастопатии, обнаруженное с помощью биопсии.
Во время операции осуществляется удаление отдельного сектора молочной железы, в котором обнаружены кисты и уплотнения (секторальная резекция). Операция длится 40 минут под общим наркозом.
После оперативного вмешательства назначается приём антибиотиков и витаминов. При необходимости проводится обезболивание, приём успокоительных препаратов. Может быть применена гормонотерапия для предотвращения рецидивов. При этом пациенткам необходимо заняться лечением основного заболевания, вызвавшего дисбаланс гормонов.
При кистах больших размеров возможно проведение лазерной коагуляции данных образований. Такая методика является довольно молодой и малораспространённой ввиду дорогостоящего оборудования. Для данной процедуры используется современный лазерный аппарат BioLitec, который позволяет без разрезов и наркоза выполнить коагуляцию кистозного образования. Также при данной процедуре отсутствует риск возникновения инфекции, нахождение в условиях стационарного отделения не требуется.
Тепловые процедуры, в том числе и физиотерапия, при лечении ФКМ не рекомендуются, так как они могут усилить воспалительные процессы.
Противопоказания к лечению
Гормональное лечение противопоказано при подозрении на злокачественную опухоль, при аллергии и индивидуальной непереносимости препаратов. Кроме того, каждое лекарство имеет свои противопоказания — например, гормональные контрацептивы противопоказаны при нарушении свёртываемости крови, заболеваниях печени и варикозном расширении вен. Поэтому если есть хронические заболевания, то о них важно рассказать врачу.
Операция показана при подозрении на злокачественную опухоль. В остальных случаях диффузная ФКМ лечится консервативно.
Прогноз. Профилактика
Благоприятный прогноз сводится к своевременному обращению к специалисту-маммологу, периодическому проведению УЗИ молочных желез. Всё это поможет уберечься от неприятных последствий патологии молочных желез. Не нужно бояться симптомов заболевания и его лечения, стоит опасаться последствий. Мастопатия может пройти бесследно, для этого требуется лишь внимание к собственному здоровью. [5]
Стоит помнить, что избыточный вес является предвестником многих гормональных нарушений. Если после 50 лет у женщины изменился размер одежды с 50-го на 56-ой, то это следует расценивать как предупреждение об опасности, исходящее от гормональной системы человека. Это, в свою очередь, говорит о необходимости обследования.
Рак молочной железы
По распространенности рак молочной железы (РМЖ) занимает первое место среди онкологических заболеваний. Он поражает ежегодно 1 млн. 600 тыс. женщин в мире и свыше 66 тыс. в Российской Федерации.
В ближайшие 20 лет во всех странах прогнозируется почти двукратное увеличение заболеваемости женщин раком груди, что объясняется увеличением продолжительности жизни и улучшением методов диагностики.
За последние годы, благодаря более раннему выявлению опухолей, смертность от рака груди у женщин снижается. В развитых странах, где применяется маммографический скрининг населения, этот показатель снизился на 30–50%.
Биологические подтипы РМЖ
Рак молочной железы – это не единообразное заболевание. При лечении клиницисты учитывают принадлежность опухоли к конкретному подтипу. Генетическое тестирование и иммуногистохимический метод, позволяют надежно определить биологические подтипы РМЖ. Эти подтипы сами по себе включают многие факторы риска и предсказывающие признаки, что позволяет выбрать наиболее эффективную терапию для больного.
Доказанное с помощью молекулярно-генетического анализа и иммуногистохимического исследования патогенетическое разнообразие РМЖ позволяет индивидуализировать лечение.
Увеличение выживаемости при раке молочной железы связано не только с широкомасштабным внедрением маммографического скрининга, но и адекватным использованием системных видов лечения.
Диагностика рака молочной железы
Для выявления злокачественных опухолей молочной железы существует определенный алгоритм диагностики, и его первичный элемент — маммографический скрининг. Чувствительность этого метода диагностики для опухолей от 2 мм до 5 мм составляет около 85%. Маммографическое исследование выполняют в двух проекциях.
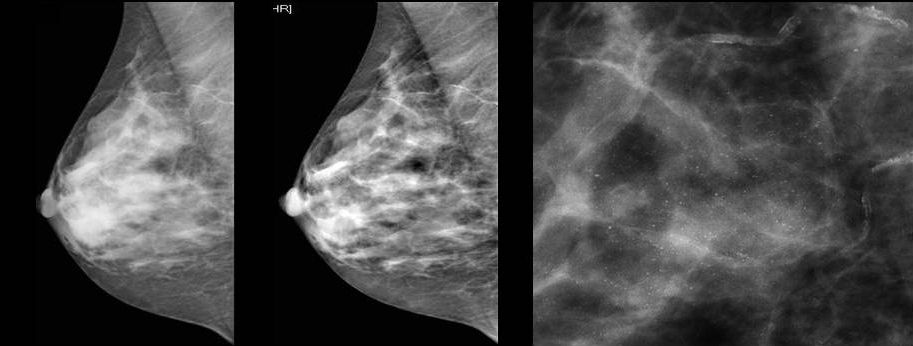
Молодым женщинам с плотным строением молочной железы необходимо включение в программу наблюдения методов УЗИ и МРТ.
Магнитно-резонансная томография
Поскольку традиционный маммографический скрининг у женщин до 40 лет малоэффективен, для скрининга может понадобиться альтернативная методика — МРТ. Современная контрастная магнитно-резонансная томография — высокочувствительный метод диагностики заболеваний молочной железы.
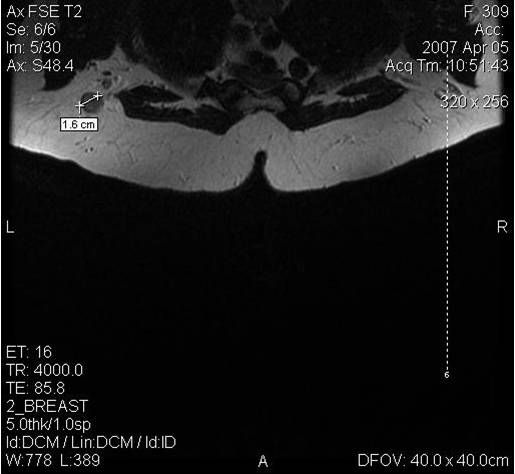
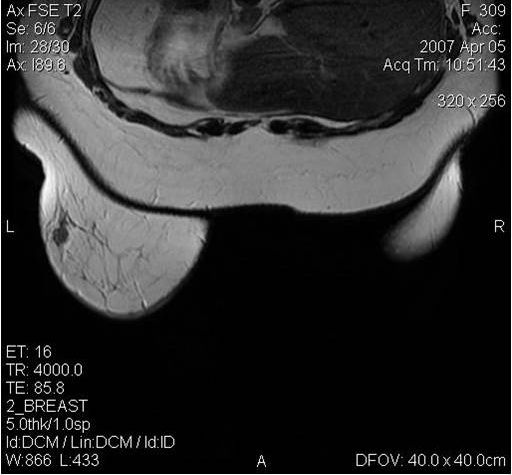
МРТ-диагностика рака молочной железы
У женщин с мутациями BRCA1 или BRCA2 при проведении МРТ возможно диагностировать рак молочной железы на самых ранних стадиях.
Пункция под контролем УЗИ
При ряде показаний женщинам назначается биопсия молочной железы под контролем УЗИ. Это исследование позволяет прицельно брать биологический материал для гистологического исследования, определения уровня экспрессии стероидных гормонов и статуса Her-2.
Факторы риска РМЖ
Известно множество факторов, повышающих риск возникновения рака молочной железы. На некоторые из них повлиять невозможно:
- семейная история по РМЖ,
- раннее менархе (начало месячных),
- позднее наступление менопаузы.
В то же время существуют и модифицируемые факторы, такие как:
- избыточный вес в постменопаузе,
- использование заместительной гормонотерапии,
- потребление алкоголя,
- курение
Стратегические шаги, направленные на снижение риска возникновения РМЖ включают контроль веса и борьбу с ожирением, регулярную физическую активность, уменьшение потребления алкоголя.
Большинство факторов риска рака молочной железы связано с действием гормонов на ткань молочной железы (раннее менархе, позднее наступление менопаузы, ожирение, применение гормональных препаратов). Считается, что именно женские половые гормоны, стимулируют процессы клеточного роста и повышают риски повреждения ДНК, что может привести к развитию злокачественного новообразования.
Наследственные факторы риска рака молочной железы
Только 5–10% случаев рака молочной железы обусловлены унаследованными мутантными генами BRCA. Но при этом, среди носителей мутаций риск возникновения заболевания может достигать 80%.
Чем младше возраст выявления первичного заболевания рака груди, тем выше вероятность заболеть контралатеральным раком, т.е. противоположной молочной железы.
Семейная история с наличием заболеваний раком молочной железы у кровных родственников, даже без ассоциации с мутациями BRCA, также повышает риск возникновения РМЖ.
Образ жизни
Ожирение
Различными исследованиями доказано существование связи между заболеваемостью первичным РМЖ в постменопаузе и ожирением. Есть подтверждение связи между избыточным весом и низкой выживаемостью при всевозможных видах РМЖ.
Алкоголь
Алкоголь — также установленный фактор риска возникновения первичного РМЖ. Достоверность его отрицательного воздействия на пациентов, перенесших рак молочной железы, убедительна, так как он влияет на увеличение количества циркулирующих эстрогенов.
Симптомы рака молочной железы
Только врач может оценить значимость различных симптомов. Однако каждой женщине необходимо знать, при каких симптомах надо обращаться к маммологу:
- «Образование», уплотнения, узел, инфильтрат, опухоль, «шарик» — что-то подобные этому вы обнаружили. Это еще не повод решить, что у вас РМЖ, но повод показаться специалисту.
- Деформация контура молочной железы, ареолы или соска (втяжение кожи или наоборот выбухание)
- Втяжение соска; особенно, если появилось недавно
- Выделение крови из соска
- Отек кожи всей молочной железы или ее локального участка
- Появление раздражения, мокнутые «ранки», язвочки, корочки на соске или ареоле
- Изъязвления (длительные, без видимой причины) на коже груди
- Дискомфорт в подмышечной области и обнаружение лимфоузлов ( «шариков» ) в подмышечной области
- Изменение цвета кожи молочной железы — покраснение, повышение температуры кожи в этой области.
Все эти симптомы могут быть проявлениями различных заболеваний (их насчитывается несколько десятков), возможно, не злокачественной природы. Однако, это может решить только специалист по заболеваниям молочной железы.
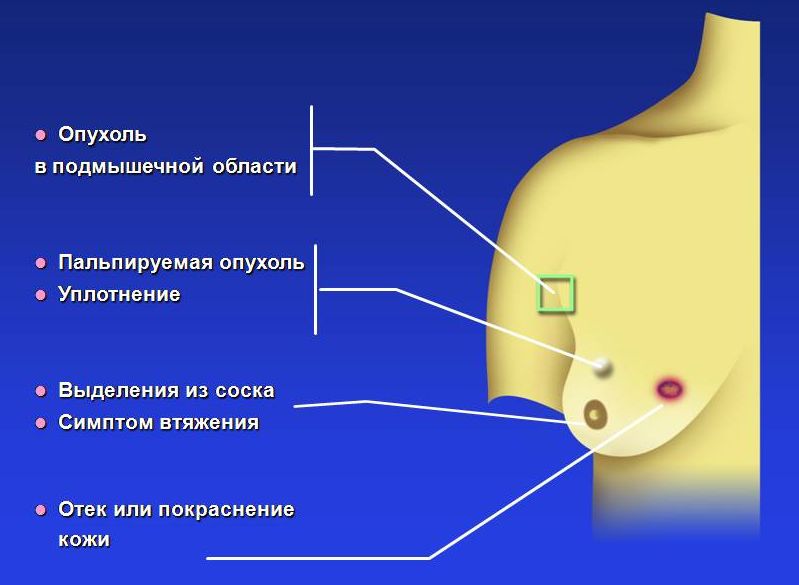
Признаки и симптомы рака молочной железы
Стадии заболевания
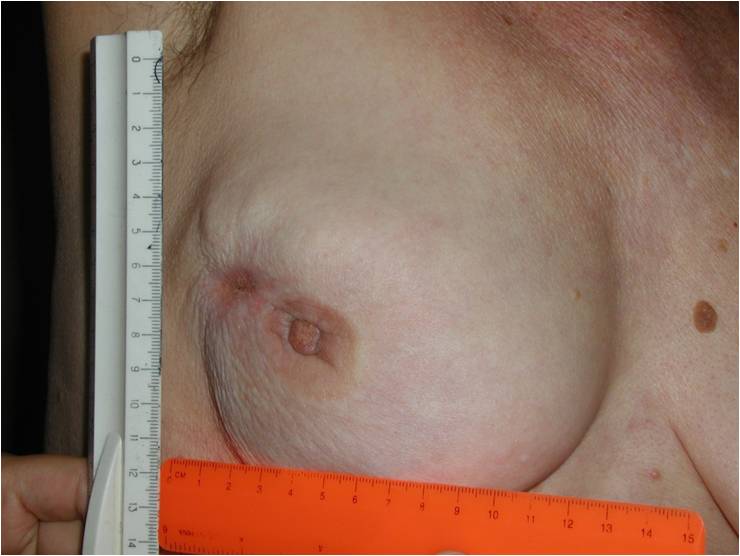
0 стадия
Это стадия, когда не выявлена первичная опухоль, или она не может быть оценена, а также в случае неинвазивного рака молочной железы (что означает опухоль не выходит за границы своего появления, так называемый рак in situ).
1 стадия
Раковые клетки в этой стадии инвазируют или прорастают в соседние ткани. Опухолевый узел не более 2 см, лимфоузлы при этой стадии не поражены.
2 стадия
В этой стадии опухолевый узел превышает 2см и может достигать до 5см. При этой стадии могут быть поражены лимфоузлы, но поражение лимфоузлов носит одиночный характер, они не спаяны друг с другом и находятся на той же стороне, что и опухоль. В случае поражения лимфоузлов размер опухоли может быть и менее 2см.
3 стадия
Инвазивный рак, более 5 см или с явным и значительным поражением лимфатических узлов. При этом лимфоузлы могут быть спаяны между собой.
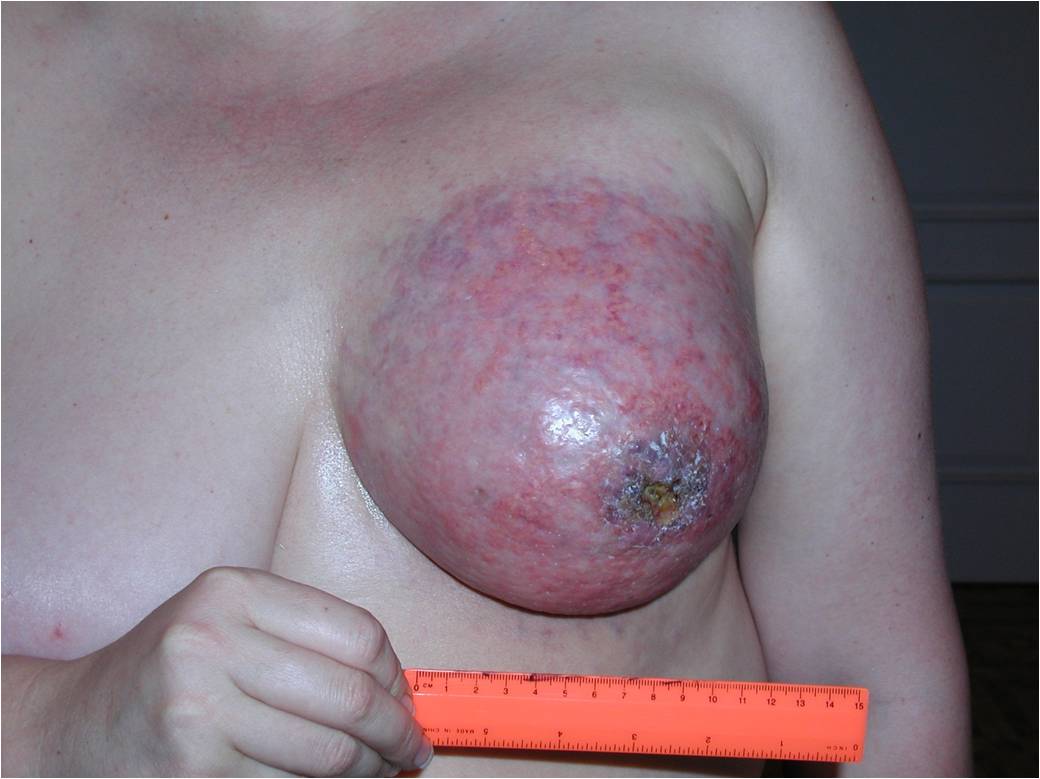
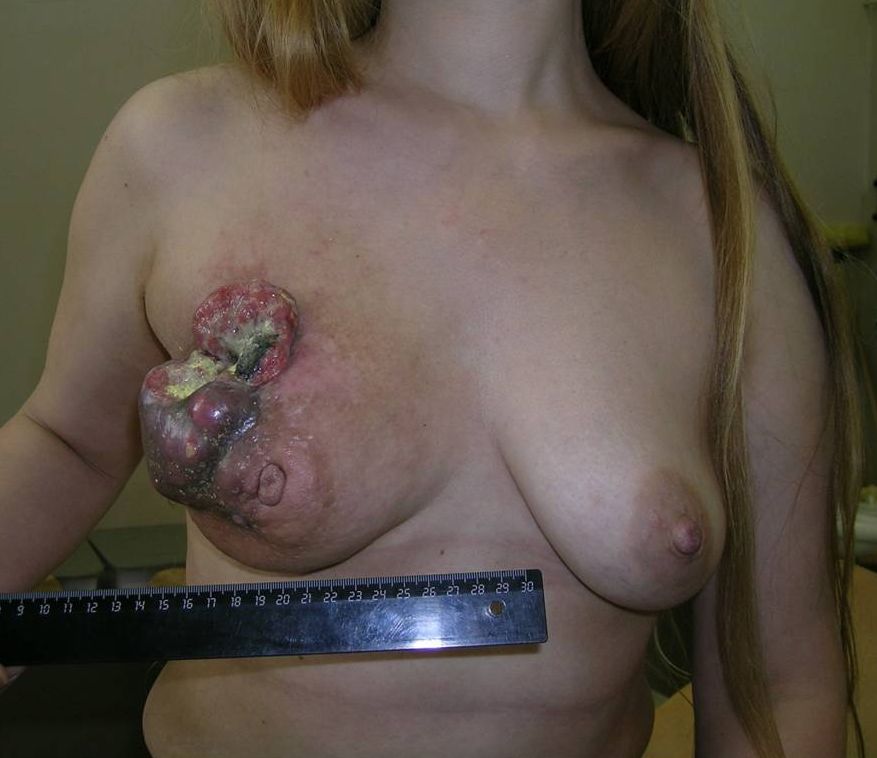
4 стадия
На этой стадии опухоль прорастает в кожу груди, грудную стенку либо во внутренние грудные лимфатические узлы. Она может быть любых размеров.
К 4 стадии рака молочной железы относится воспалительный рак, он встречается до 10 % всех случаев. Симптомы воспалительной формы рака груди это покраснение кожных покровов, железа становится теплой, отмечается увеличение и/или уплотнение части либо всей молочной железы. Кожа приобретает вид апельсиновой корки. Эту форму рака надо дифференцировать с воспалением молочной железы – маститом.
Также при 4 стадии опухоль может распространяться за пределы грудной клетки, в подмышечную область, внутренние грудные лимфатические узлы. Возможны метастазы в надключичные лимфатические узлы, а также в легкие, печень, кости или головной мозг.
Как выглядит рак груди в разных стадиях:

Методы лечения рака молочной железы
Хирургическое лечение
Хирургическая операция — основной метод лечения при опухолях груди, и от качества его проведения во многом зависит исход заболевания. По данным некоторых штатов Индии, в которых по религиозным мотивам не проводится хирургическое лечение, показатели заболеваемости практически равняются показателям смертности. Обычно смертность от РМЖ в два — четыре раза уступает заболеваемости.
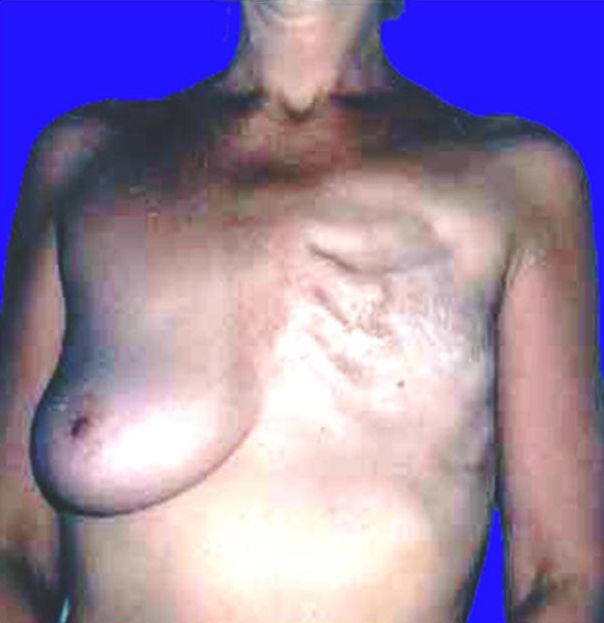

Однако, после хирургического лечения чаще всего следует лучевое. Местное лечение без послеоперационной лучевой терапии часто приводит к локально-регионарным рецидивам заболевания. Дело в том, что после завершения хирургической операции невозможно исключить существования скрытых отдаленных метастазов. Даже у больных с опухолями менее 1 см в диаметре в 10% случаев возможен рецидив заболевания.
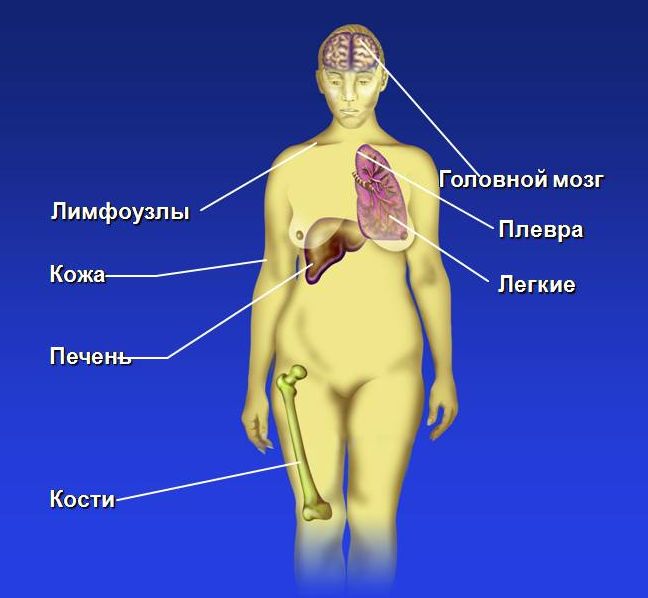
Локализация отдаленных метастазов при РМЖ
Органосохраняющие операции
Сейчас во всем мире наблюдается тенденция к сокращению объема хирургического вмешательства без потери эффективности. Хирургическое и лучевое лечение РМЖ развивается и совершенствуется в направлении органосохранения.
Благодаря внедрению маммографического скрининга, резко возросло число больных с ранней стадией заболевания, когда лимфоузлы не поражены метастазами. В этом случае «классическое» удаление всех уровней лимфоузлов было бы избыточной калечащей процедурой. На помощь хирургам пришел метод биопсии сигнальных (сторожевых) лимфатических узлов.
Поскольку, метастазы в подмышечных лимфоузлах появляются последовательно от первого ко второму, затем к третьему уровню, то достаточно определить наличие метастазов именно в первом лимфоузле. Его назвали «сигнальным»: если сигнальный лимфатический узел не содержит метастазов, то другие лимфоузлы также не метастатические.
Благодаря этому органосохраняющему методу, тысячи пациенток избежали избыточной полной хирургической диссекции, удаление раковой опухоли не привело к удалению груди.
Последние результаты клинических испытаний, в том числе и при участии НИИ онкологии им. Н.Н. Петрова, подтвердили безопасность отказа от полной подмышечной диссекции. Биопсия сигнальных (сторожевых) лимфатических узлов постепенно вытесняет подмышечную диссекцию как стандартную процедуру стадирования РМЖ.
Концепция биопсии сигнальных лимфатических узлов приобретает все большее признание и введена для многих локализаций опухолей в стандарты хирургического лечения Европейской Организацией по Изучению и Лечению Рака (EORTC).
Химиотерапия
Химиотерапия, наряду с хирургическим вмешательством, является одним из основных методов терапии рака. Послеоперационная химиотерапия улучшает результаты хирургического лечения, как и прогноз заболевания.
Ранее решение о назначении химиотерапии основывалось на двух факторах:
- стадия заболевания
- состояние регионарных лимфоузлов.
Благодаря многочисленным исследованиям ученых изменяются представления о биологии рака молочной железы, и выбор режимов химиотерапии значительно расширяется. И сегодня химиотерапевтическое лечение назначают даже при отсутствии метастазов в лимфоузлах, если небольшие по размеру опухоли обладают агрессивными биологическими характеристиками.
Люминальный А рак
При люминальном А раке избегают назначать проведение химиотерапии, особенно при негативных лимфоузлах, и применяют одну эндокринотерапию.
Люминальный В рак
Люминальные В опухоли характеризуются высокой агрессивностью. В этом случае чаще всего будет назначена химиотерапия, а выбор лечения основывается на оценке риска развития рецидива.
HER2-позитивный рак молочной железы
Лечение HER2-позитивного рака молочной железы основано на применении стандартных схем химиотерапии – трастузумаб и ХТ, основанная на антрациклинах и таксанах. Однако, только небольшой процент пациентов выигрывает от лечения, но все подвержены связанной с этим токсичностью.
Трижды негативный РМЖ
Трижды негативный рак молочной железы обычно ассоциируется с плохим прогнозом. Из-за редкой встречаемости особых типов РМЖ нет достаточных данных о роли адъювантной химиотерапии.
Химиотерапия при РМЖ у очень молодых женщин
Рак молочной железы в молодом возрасте обычно протекает агрессивно, часто встречаются гормонорезистеные и HER2-позитивные опухоли с иными свойствами, чем у более пожилых женщин. Для таких пациенток, моложе 35 лет, адъювантная полихимиотерапия почти всегда является необходимым методом лечения.
Химиотерапия пожилых пациенток
У пожилых пациенток (старше 65 лет) при решении вопроса о назначении адъювантной химиотерапии обязательно учитываются общее состояние организма и наличие сопутствующих хронических заболеваний.
В идеале пожилые пациенты должны подвергаться гериатрической оценке для определения их «пригодности» к адъювантому лечению. Потенциальный эффект лечения должен быть сбалансирован с теми рисками для организма, которые несет химиотерапия. Врач определяет наиболее эффективный и при этом наиболее безопасный специфический режим, основываясь на подтипе опухоли и индивидуальных характеристиках пациента.
Гормонотерапия
Молодые женщины с гормоноположительным раком молочной железы сохраняют риск рецидива заболевания на протяжении по крайней мере 15 лет после первичного заболевания. Онкологи должны определить, кто из пациентов нуждается в долгосрочной адъювантной терапии тамоксифеном или ингибиторами ароматазы.
Неоадъюватная (предоперационная) терапия
Неоадъюватная терапия занимает ведущую роль в лечении женщин с неоперабельным раком молочной железы, а также имеет важное значение при операбельных опухолях, когда выполняются органосохраняющие операции.
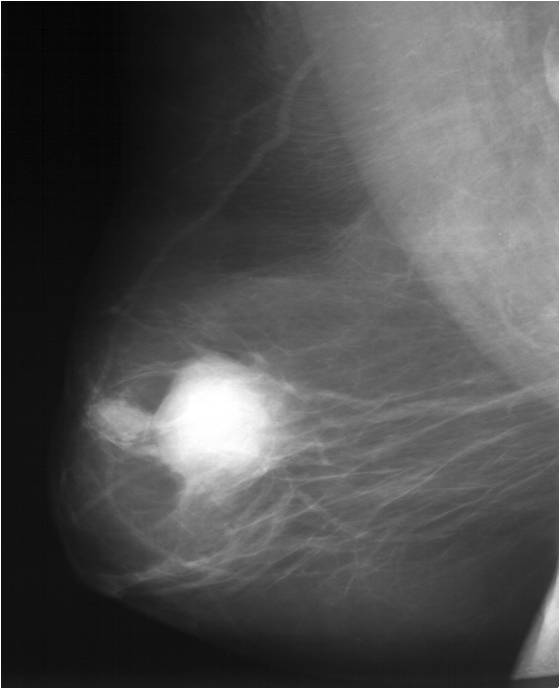
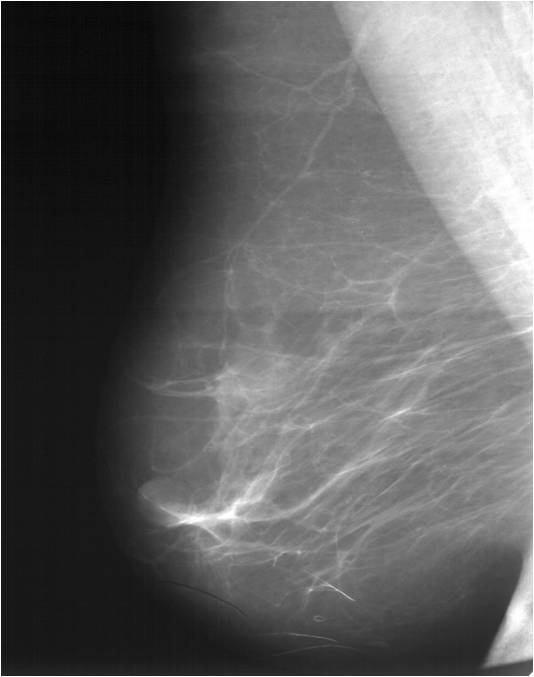
Эффект неоадъювантного лечения ДО (слева) и ПОСЛЕ (справа)
Лучевая терапия
Лучевое лечение после проведенного хирургического вмешательства играет важную роль в терапии рака молочной железы и прогнозе заболевания. В НМИЦ онкологии им. Н.Н. Петрова было проведено исследование роли лучевой терапии после органосохраняющих операций (секторальная резекция с аксиллярной лимфоаденэктомией) у пациенток с минимальным РМЖ.
Анализ десятилетней безрецидивной выживаемости доказал более высокую эффективность лечения в группе больных, где применялась послеоперационная лучевая терапия.
Стратегии профилактики РМЖ
- Химиопрофилактика
- Профилактические хирургические вмешательства
- Коррекция образа жизни
Использование лекарственных препаратов для снижения риска заболевания называется химиопрофилактикой. На сегодняшний день одобренными препаратами для профилактики рака молочной железы являются тамоксифен и ралоксифен.
Тамоксифен может использоваться как пременопаузальными, так и постменопаузальными женщинами. Прием тамоксифена приводит к снижению риска РМЖ на 38% на более чем 10 летний период. Наиболее распространенными нежелательными явлениями на фоне приема препарата являются приливы.
В настоящее время клинические исследования изучают роль другого класса препаратов – ингибиторов ароматазы для оценки эффектов снижения риска РМЖ, которые сегодня используются только для лечения РМЖ. Предварительные результаты оказываются многообещающими. Ингибиторы ароматазы действуют только у женщин с нефункционирующими яичниками.
Профилактические хирургические операции по удалению молочных желез проводятся только в одном случае – если женщина является носителем мутаций в генах BRCA1 и BRCA2, известных как «синдром Анджелины Джоли». Мировой практикой доказано, что при удалении ткани обеих молочных желез риски РМЖ снижаются более чем на 90%. Такие операции выполняются в клиниках США и Израиля. В Европе подход к этому вопросу более консервативный.
В НМИЦ онкологии им. Н.Н. Петрова при проведении хирургического лечения женщинам с мутациями BRCA1 предлагается профилактическое удаление и реконструкция молочной железы.
Активный образ жизни идет на пользу и должен поддерживаться среди женщин, перенесших рак молочной железы. К этому единому мнению пришли в своих исследованиях эксперты таких мировых сообществ , как American Cancer Society (Американское онкологическое общество) и American College of Sports Medicine (Американская коллегия спортивной медицины). В дополнение к постоянной физической активности, эксперты рекомендуют женщинам удерживать постоянный вес и ограничивать потребление алкоголя, это также позволит снизить риск развития рака молочной железы.
Источник https://migdalmedical.com/blog/rak-molochnoj-zhelezy/
Источник https://probolezny.ru/mastopatiya/
Источник https://nii-onco.ru/organy/rak-molochnoj-zhelezy/rmzh/