Загрудинный зоб
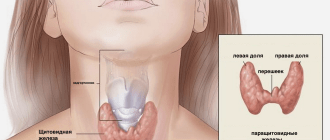
Загрудинный зоб – это увеличение щитовидной железы, при котором нижний полюс или значительная часть органа локализованы ниже яремной вырезки грудины. Причиной патологии выступают те же факторы, которые вызывают другие виды зоба: йододефицит, наследственная предрасположенность, плохая экология. Заболевание проявляется одышкой, дисфагией, кава-синдромом и признаками тиреотоксикоза. Для диагностики загрудинного зоба проводится рентгенография и МРТ средостения, радионуклидное исследование, анализы на тиреоидные гормоны. Лечение хирургическое – удаление узловых образований, которое по показаниям дополняется заместительной гормонотерапией.
МКБ-10


Общие сведения
Загрудинный зоб относится к большой группе заболеваний, которые проявляются увеличением размеров одной или обеих долей щитовидной железы (ЩЖ). По разным статистическим данным, он составляет от 1% до 10% всех случаев зоба. Болезнь чаще возникает у людей старше 60 лет, которые имеют стаж тиреоидной патологии более 15 лет. Заболевание характеризуется неблагоприятным течением и зачастую вызывает осложнения, поэтому требует рационального подбора терапии и своевременного хирургического вмешательства.

Причины
Чаще всего зоб формируется в условиях йодной недостаточности, которая обусловлена проживанием в эндемических по йододефициту районах, недостатком йода в пище, нарушениями всасывания микроэлемента в кишечнике. Дефицит йода становится причиной 90-95% случаев увеличения ЩЖ. Патология начинает развиваться в детском или молодом возрасте, к 50-60 годам зоб приобретает загрудинную локализацию.
Относительно других причин и факторов риска у врачей нет единого мнения. Появление токсических аденом связывают с наследственной предрасположенностью: мутациями гена рецептора ТТГ и субъединицы белка каскада аденилатциклазы. Некоторые ученые рассматривают загрудинный зоб у пожилых людей как вариант инволютивных изменений в органе. Среди независимых факторов риска называют курение, повышенный радиационный фон, прием некоторых лекарственных препаратов.
Патогенез
Гиперплазия тканей железы обусловлена наличием клеток с высоким ростовым потенциалом. Они формируют локально-доминантные очаги в паренхиме органа и становятся морфологическим субстратом для разрастания узлов. В механизме развития объемных новообразований большое значение имеют эндогенные факторы роста, такие как тиреотропный гормон, инсулиноподобный фактор роста-1.
Основным источником развития загрудинного зоба считается низкорасположенная щитовидная железа, которая в процессе своего увеличения постепенно опускается за грудину. Нетипичному расположению способствует мощная передняя мышца шеи, которая особенно выражена у мускулистых мужчин эндоморфного телосложения. Движение узла при глотании и его собственная тяжесть способствуют росту тканей по пути наименьшего сопротивления – в сторону средостения.
В большинстве случаев зоб располагается в переднем средостении справа. Его правосторонняя локализация — патогномоничный признак, который используется врачами для дифференциальной диагностики с другими типами опухолей. Правосторонний зоб также может развиваться из левой доли ЩЖ, поскольку крупные сосуды в левой половине средостения сдвигают орган в противоположную сторону. Расположение зоба слева и в заднем средостении встречается крайне редко.

Классификация
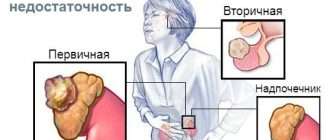
По механизму развития выделяют первичный и вторичный загрудинный зоб. Первичная форма составляет 1% случаев и возникает из ткани эктопированной ЩЖ. Остальные 99% занимает вторичная форма, возникающая при опущении нормально расположенной железы за грудину. По расположению относительно органов средостения бывает передне- и задне-средостенный зоб. В практической эндокринологии важна классификация болезни по степеням (по А.Ф. Романчишену, 1993):
- 1 степень. Новообразование располагается на шее, однако имеет тенденцию к распространению в загрудинную область.
- 2 степень. Щитовидная железа начинает опускаться за грудину, в момент глотания ее удается полностью вывести на поверхность шеи.
- 3 степень. Увеличенная ЩЖ не выводится на шею во время глотания, поэтому ее загрудинная часть недоступна для пальцевого исследования.
- 4 степень. Основная часть железы локализована за грудиной, пальпации в зоне шеи доступен только верхний полюс органа.
- 5 степень. Гиперплазированная тиреоидная ткань располагается загрудинно, возможна медиастинальная дистопия органа.
Симптомы загрудинного зоба
Клинические проявления заболевания связанные со сдавлением окружающих органов. На первое место выходят дыхательные расстройства. Приступы одышки развиваются у 60% больных как первый признак патологии. Затруднения дыхания усиливаются в положении лежа на спине без подушки, при наклонах вперед, во время физической нагрузки. Выраженность респираторных нарушений зависит от размеров увеличенной щитовидки и ее локализации.
Помимо одышки, у пациентов наблюдается свистящее шумное дыхание, периодически бывают приступы надсадного кашля. Сдавление верхних отделов пищеварительного тракта вызывает затруднения глотания, постоянное ощущение комка в горле. Некоторые больные жалуются на тошноту и рвоту, возникающие во время приема пищи. Поражение возвратного нерва и голосового аппарата вызывает хрипоту, осиплость голоса.
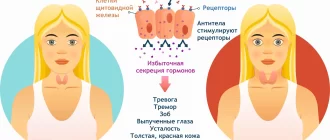
Проявления тиреотоксикоза наблюдаются всего у 15% пациентов. Они связаны с повышенной продукцией тиреоидных гормонов в гиперплазированных отделах железы. Эндокринные нарушения проявляются нервозностью, раздражительностью, ускорением мыслительных процессов и речи. Характерна неспособность сконцентрироваться на текущих задачах, бессонница, тремор пальцев рук.
Гипертиреоз проявляется ускорением метаболизма, что приводит к похудению при сохраненном аппетите. Белково-энергетическая недостаточность усиливается на фоне затруднений глотания при больших размерах загрудинного зоба. Некоторые пациенты жалуются на повышенную потливость, подъем температуры тела, плохую переносимость жары и духоты. Возможно усиление сердцебиения, повышение артериального давления, появление разнообразных форм аритмий.
Осложнения
Компрессия трахеи признана одним из самых опасных последствий загрудинного зоба. При кровоизлиянии в узлы возможно быстрое увеличение железы, которое приводит к внезапной асфиксии и смерти пациента при неоказании экстренной медицинской помощи. Вследствие сдавления нервов, идущих от симпатического шейного ганглия, развивается синдром Горнера. Он включает опущение века, сужение зрачка, снижение потоотделения.
Зоб больших размеров вызывает синдром верхней полой вены, который проявляется нарушением кровообращения в верхних отделах туловища. При кава-синдроме наблюдается отек и синюшное окрашивание кожи лица, шеи, верхних конечностей и верхней половины туловища. Усиливается одышка, кашель и дисфагия. Возникают сильные боли в груди, которая усугубляются в положении лежа. На фоне венозной гипертензии возможны легочное и пищеводное кровотечение.
Диагностика
При увеличении размеров щитовидной железы пациенты проходят обследование у врача-эндокринолога. На первичной консультации специалисту необходимо установить жалобы и анамнез заболевания, выяснить факторы риска, пропальпировать область шеи и определить степень зоба, если он доступен для физикального исследования. Второй этап диагностики включает лабораторные и инструментальные методы:
- Рентгенография грудной клетки. Исследование в двух проекциях определяет наличие и диаметр загрудинного зоба, отклонение трахеи как дополнительный признак опухоли средостения. Режим рентгеноскопии показывает движение объемного образования при глотании, что характерно для увеличенной ЩЖ.
- УЗИ щитовидной железы. Сонография информативна при шейно-загрудинной локализации новообразования, когда часть зоба доступна для сканирования. С помощью режима дуплексного сканирования изучают состояние кровотока в железе и окружающих ее крупных сосудах.
- МРТ средостения. Магнитно-резонансная томография назначается для уточнения анатомических особенностей выявленного новообразования, визуализации его взаимоотношения с другими структурами средостения.
- Сцинтиграфия щитовидной железы. Радионуклидная диагностика необходима для оценки расположения и количества функционирующей тиреоидной ткани. Исследование в обязательном порядке проводится перед операцией, чтобы принять решение о сохранении части ЩЖ.
- Дополнительные инструментальные методы. Обследование гортани необходимо при охриплости голоса и подозрении на компрессию возвратного нерва. При болях в груди и кашле может потребоваться КТ легких, бронхоскопия. Кардиологические симптомы требуют выполнения ЭКГ и УЗИ сердца.
- Гормональный профиль. Для определения тиреоидного статуса пациента проводятся исследования крови на гормоны щитовидной железы (тироксин, трийодтиронин) и гипофиза (тиреотропный гормон). Чтобы исключить аутоиммунную природу заболевания, назначают анализ на антитела к тиреоглобулину.
Дифференциальная диагностика
Поскольку загрудинная локализация зоба встречается намного реже типичного расположения, при постановке диагноза исключают другие виды новообразований средостения. Проводится дифференциальная диагностика с невриномами, тимомами, лимфомами. Исключают дермоидные кисты, тератомы и вторичные карциномы. К дифференциально-диагностическим признакам относят отсутствие связи новообразования со щитовидной железой, неподвижность при глотании.

Лечение загрудинного зоба
Хирургическое лечение
С учетом высоких рисков компрессии дыхательных путей и жизнеугрожающих осложнений консервативная тактика признана нецелесообразной. Подтвержденный диагноз загрудинного зоба – абсолютное показание к проведению оперативного вмешательства. При одностороннем поражении рекомендована гемитиреоидэктомия, которая позволяет сохранить часть ткани щитовидной железы. Двустороннее поражение требует выполнения радикальной тиреоидэктомии.
Техника проведения операции подбирается врачом индивидуально после получения результатов обследования. При эутиреоидной форме зоба больным не требуется специальная подготовка. В случае критических нарушений гормонального фона перед хирургическим вмешательством необходимо достичь состояния эутиреоза. Для улучшения долгосрочного прогноза перед удалением железы проводится коррекция сопутствующих заболеваний сердечно-сосудистой системы.
Фармакотерапия
При сохранении части ткани ЩЖ, которая способна продуцировать тиреоидные гормоны, пациентам не требуется медикаментозная терапия. Заместительное лечение препаратами тироксина показано при тотальной тиреоидэктомии, после которой у больного развивается ятрогенный гипотиреоз. В таком случае назначается пожизненный прием индивидуально подобранных доз гормона под контролем уровня ТТГ и при регулярных осмотрах у эндокринолога.
Прогноз и профилактика
Хотя загрудинное расположение зоба признано прогностически неблагоприятным, своевременно проведенная операция избавляет от риска удушья и других осложнений. В дальнейшем требуется диспансерное наблюдение у эндокринолога не реже 1 раза в год со сдачей анализов на гормоны. Профилактика заболевания заключается в ликвидации йодной недостаточности, отказе от курения, избегании профессиональных вредностей, особенно радиационного облучения.
Нетоксический многоузловой зоб (E04.2)
Нетоксический многоузловой зоб — неопухолевое заболевание щитовидной железы (ЩЖ), патогенетически связанное с хроническим дефицитом йода в организме, проявляющееся формированием нескольких узловых образований в результате очаговой пролиферации Пролиферация — увеличение числа клеток какой-либо ткани вследствие их размножения
тироцитов Тироцит — эпителиальная клетка; из тироцитов построены стенки фолликулов щитовидной железы
и накопления коллоида.
Узловой зоб — собирательное клиническое понятие, объединяющее все пальпируемые образования в ЩЖ, которые имеют различные морфологические характеристики. Термин используется клиницистами до цитологической верификации диагноза.
Узловое образование (узел) ЩЖ — образование в ЩЖ, определяемое пальпаторно и/или при помощи любого визуализирующего метода исследования и имеющее размер 1 см и более.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация зоба, рекомендованная ВОЗ (2001 г.)
По степени увеличения:
— степень 0 — зоба нет (объем каждой доли не превышает объем дистальной фаланги большого пальца руки исследуемого);
— степень 1 — зоб пальпируется, но не виден при нормальном положении шеи, сюда же относятся узловые образования, не приводящие к увеличению самой железы;
— степень 2 — зоб четко виден при нормальном положении шеи.
По количеству узловых образований:
— узловой зоб — единственное инкапсулированное образование в щитовидной железе (солитарный узел);
— многоузловой зоб — множественные инкапсулированные узловые образования в ЩЖ, не спаянные между собой;
— конгломератный узловой зоб — несколько инкапсулированных образований в ЩЖ, спаянных друг с другом и формирующим конгломерат;
— диффузно-узловой зоб (смешанный) — узлы (узел) на фоне диффузного увеличения ЩЖ.
Этиология и патогенез
Этиология
Наиболее частой причиной развития нетоксического узлового зоба является йодный дефицит.
Патогенез
В условиях йодного дефицита щитовидная железа подвержена воздействию комплекса стимулирующих факторов, которые обеспечивают продукцию адекватного количества тиреоидных гормонов в условиях дефицита основного субстрата для их синтеза. В результате происходит увеличение объема щитовидной железы — формируется диффузный эутиреоидный зоб. В зависимости от выраженности йодного дефицита, он может формироваться у 10-80% всего населения.
Тироциты исходно обладают различной пролиферативной активностью (обладают микрогетерогенностью). Одни пулы тироцитов более активно захватывают йод, другие быстро пролиферируют, третьи имеют низкую функциональную и пролиферативную активность. В условиях йодного дефицита микрогетерогенность тироцитов приобретает патологический характер: тироциты, обладающие наибольшей способностью к пролиферации, в большей степени отвечают на гиперстимуляцию. Таким образом, формируется узловой и многоузловой эутиреоидный зоб.
Основной особенностью многоузлового зоба является морфологическая и функциональная гетерогенность ткани щитовидной железы. Активная пролиферация клеток йододефицитного зоба связана с повышенным риском образования соматических мутаций. В том числе возникают и активирующие мутации, приводящие к автономной функции тироцитов. Среди этих мутаций наиболее изучены мутация рецептора ТТГ, приводящая к его стойкой активации даже при отсутствии лиганда, а также мутация белка Gs-альфа, участвующего в передаче рецепторного сигнала на аденилатциклазу.
Эпидемиология
Среди здорового населения при пальпации щитовидной железы узловой зоб регистрируют у 3-5% обследуемых, при аутопсии ткани щитовидной железы узловые образования обнаруживают в 50% случаев.
Распространенность узлового зоба выше в регионах йодного дефицита (от 10-40%), а также в регионах, подвергшихся ионизирующему облучению.
Частота заболевания увеличивается с возрастом и выше у женщин, по сравнению с мужчинами (1:10).
Частота выявления узлового зоба во многом зависит от метода исследования. При пальпации в неэндемичных по зобу областях узловые образования в щитовидной железе обнаруживаются у 4-7% взрослого населения, а при УЗИ — у 10-20%. В условиях йодного дефицита эти цифры существенно возрастают.
Факторы и группы риска
Основная группа риска развития йоддефицитных заболеваний:
— дети в возрасте до 3-х лет;
— беременные;
— кормящие грудью;
Группа особого риска по формированию наиболее угрожающих в медико-социальном плане последствий йододефицита:
— девочки в период полового созревания;
— женщины детородного (фертильного) возраста;
— беременные и кормящие;
— дети и подростки.
Клиническая картина
Cимптомы, течение
Жалобы пациентов с узловыми образованиями в щитовидной железе носят неспецифический характер. Единственной жалобой может быть чувство дискомфорта в области шеи. Чаще всего больные с узловыми образованиями небольших размеров вообще не предъявляют никаких жалоб.
Одышка, которая может усиливаться при повороте головы, дисфагия Дисфагия — общее название расстройств глотания
, чувство давления в области шеи характерны для пациентов с загрудинно расположенным узловым зобом или с узлами больших размеров.
Диагностика
Основными задачами врача-эндокринолога при обнаружении узлового образования щитовидной железы (ЩЖ) являются:
— исключение или подтверждение наличия опухоли ЩЖ и установление клинического диагноза, подтвержденного морфологически;
— определение тактики лечения/наблюдения больного с узловыми образованиями.
Эти задачи решаются на основных этапах обследования.
Анамнез
Следует учитывать наличие узлового зоба у родственников, наличие медуллярного рака в семье, предшествующее облучение головы и шеи, проживание в регионах йодного дефицита и зонах, подвергшихся ионизирующему излучению.
Важно наличие быстрого роста, быстрого появления «узла», которые может отмечать сам пациент. Изменение голоса, поперхивание при еде, питье, изменение голоса.
Физикальное обследование
При осмотре шея пациента может быть не изменена, однако узловое образование может быть видно при запрокинутой назад голове.
При пальпации можно разграничить узловой, диффузный и многоузловой зоб. Пальпаторно оценивают болезненность узла, его консистенцию, смещаемость по отношению к окружающим тканям, распространение зоба за грудину (достижимость нижнего полюса при глотании).
При узле большого размера (больше 5 см в диаметре) может возникнуть деформация шеи, набухание шейных вен (бывает редко, только при очень значительных размерах узлов).
Признаки сдавления в случае крупного загрудинного зоба появляются обычно при поднимании рук выше головы (симптом Пембертона); при этом развиваются гиперемия лица, головокружение или обморок.
Обязательно исследуют лимфатические узлы шеи.
1. УЗИ щитовидной железы — самый распространенный метод визуализации ЩЖ. Позволяет подтвердить или опровергнуть наличие у пациента узлового и/или диффузного зоба.
Отличительной и основной особенностью истинного узлового зоба при УЗИ является наличие капсулы. Капсула представляет собой границу узла, которая имеет, как правило, более высокую эхогенность, чем собственно ткань образования.
3. Тонкоигольная аспирационная биопсия (ТАБ) ЩЖ — метод прямой морфологической (цитологической) диагностики при узловом зобе, позволяет провести дифференциальную диагностику заболеваний, проявляющихся узловым зобом и исключить злокачественную патологию ЩЖ.
Показания для проведения:
— узловые образования ЩЖ, равные или превышающие в диаметре 1 см (обнаруженные при пальпации и/или УЗИ ЩЖ);
— случайно диагностированные образования меньшего размера при подозрении на злокачественную опухоль ЩЖ (по данным УЗИ), при условии технической возможности выполнить пункцию под контролем УЗИ;
— клинически значимое увеличение (более 5 см) ранее обнаруженного узлового образования ЩЖ при динамическом наблюдении.
Эффективность получения адекватного цитологического материала при ТАБ существенно повышается, если процедура проводится под контролем УЗИ. При многоузловом зобе, когда проведение пункционной биопсии каждого из узловых образований не представляется возможным, проводится прицельное исследование образований, которые по эхографическим признакам подозрительны на опухоль ЩЖ.
4. Рентгенография грудной клетки с контрастированием пищевода барием: рекомендована при наличии у пациента узлового зоба больших размеров, при частично загрудинном расположении узлового зоба.
5. МРТ и КТ. Показания к проведению: отдельные случаи загрудинного зоба и распространенные формы рака ЩЖ.
6. Консультация других специалистов: при компрессионном синдроме необходима консультация оториноларинголога.
В случае проведения ТАБ одного только «доминантного» или наиболее крупного узлового образования существует вероятность про пустить рак ЩЖ. В этом плане большее значение имеет не размер узловых образований, а их ультра звуковые особенности, включая наличие микро кальцинатов, гипоэхогенности узла солидных узлов (более темный, чем окружающая паренхима ) и внут риузловой гиперваскуляризации .
В случае выявления двух и более узлов размера ми более 1-1,5 см пунктировать следует преимущест венно узлы, которые имеют подозрительные ультразву ковые особенности.
В том случае, если ни один из узлов не имеет характерных для злокачественных образований ультра звуковых признаков, и при этом обнаруживаются конгло мератные узловые образования со сходной эхографической структурой, вероятность злокачественности низка. Ц елесообразна пункция наиболее крупного узла.
Низкий или низконормальный уровень ТТГ мо жет свидетельствовать о наличии функциональной ав тономии ЩЖ. В этом случае необходимо выполнение сцинтиграфии и проведение сравнительного анализа полученной картины с данными ультразвукового исследования для того, чтобы определить функциональные возможности всех узлов размерами более 1-1,5 см. Пунктировать необходимо только «холодные» и «теплые» узловые образования, при этом преимущественно те, которые имеют подозрительные ультразвуковые характеристики.
Лабораторная диагностика
Осуществляется оценка содержания уровня тиреоидных гормонов в крови.
При обнаружении измененного содержания ТТГ:
— в случае снижения дополнительно проводят определение концентрации св. Т4 и св. Т3;
— при повышении определяют концентрацию св. Т4.
Дифференциальный диагноз
Дифференциальную диагностику проводят со следующими заболеваниями:
— фолликулярная аденома;
— гипертрофическая форма аутоиммунного тиреоидита с формированием ложных узлов$
— солитарная киста;
— рак щитовидной железы.
Помогают дифференциации тонкоигольная аспирационная биопсия, а также результаты УЗИ и сцинтиграфии ЩЖ, гормональные исследования.
Осложнения
С течением времени возможно развитие функциональной автономии щитовидной железы (независимый от влияния ТТГ захват йода и продукция тироксина тироцитами).
Лечение
Цель лечения — стабилизация размеров узлового образования щитовидной железы (ЩЖ).
На сегодняшний день существуют несколько указанных ниже подходов в лечении.
1. Динамическое наблюдение — предпочтительная тактика у больных с непальпируемыми узловыми образованиями, обнаруженными случайно при УЗИ, имеющими диаметр до 10 мм (1 см), а также у людей пожилого возраста с многоузловым зобом и доброкачественной цитологической картиной, имеющих выраженную патологию сердечно-сосудистой системы.
Под динамическим наблюдением понимают оценку функции ЩЖ (определение содержания ТТГ) и размера узлового образования (УЗИ ЩЖ) один раз в год.
2. Супрессивная терапия левотироксином натрия, цель которой — подавление секреции ТТГ. Данный подход оправдан в ситуации сочетания солитарного узлового зоба с диффузным увеличением объема ЩЖ. При многоузловом зобе данная терапия не эффективна.
3. Оперативное лечение показано при многоузловом зобе с признаками компрессии окружающих органов и/или косметическим дефектом, обнаруженной функциональной автономии. Послеоперационная профилактика рецидива узлового зоба (в 50-80% случаев) включает назначение левотироксина натрия с супрессивной целью (ТТГ менее 0,5 МЕ/л) в дозе — 2-4 мкг/ (кг × сут.).
4. Терапия радиоактивным йодом: в последние десятилетия в мире накоплен большой опыт успешного применения данного метода лечения многоузлового зоба небольших размеров (менее 50 мл). Метод позволяет в течение нескольких месяцев достичь уменьшения объема ЩЖ на 40-50% даже после однократного введения изотопа.
Прогноз
Прогноз при нетоксическом многоузловом зобе, подтвержденном цитологически, для жизни и трудоспособности благоприятный. С течением времени возможно развитие функциональной автономии щитовидной железы, что диктует необходимость проведения радикального лечения (оперативное или терапия радиоактивным йодом).
Госпитализация
Госпитализация в большинстве случаев не показана, кроме случаев узлового зоба большого размера с компрессионным синдромом.
Профилактика
Целью профилактики является нормализация потребления йода населением. Потребность в йоде составляет:
— 90 мкг в сутки — в возрасте 0-59 месяцев;
— 120 мкг в сутки — в возрасте 6-12 лет;
— 150 мкг/сутки — для подростков и взрослых;
— 250 мкг/сутки — для беременных и кормящих.
Обеспечение нормального потребления йода в регионах йодного дефицита возможно путем внедрения методов массовой, групповой и индивидуальной профилактики.
Массовая профилактика
Всеобщее йодирование соли рекомендовано ВОЗ, Минздравом РК и РФ, в качестве универсального и высокоэффективного метода массовой йодной профилактики.
Всеобщее йодирование соли означает, что практически вся соль для употребления человеком (т.е. продающаяся в магазинах и используемая в пищевой промышленности) должна быть йодирована. Для достижения оптимального потребления йода (150мкг/сут.) ВОЗ и Международный совет по контролю за йоддефицитными заболеваниями рекомендуют добавления в среднем 20-40 мг йода на 1 кг соли. В качестве йодированной добавки рекомендовано использовать йодид калия.
В дальнейшем проведение массовой йодной профилактики приводит к значительному снижению распространенности всех форм зоба.
Групповая и индивидуальная йодная профилактика проводится в определенные периоды жизни (беременность, кормление грудью, детский и подростковый периоды), когда физиологическая потребность в йоде возрастает, и заключается в приеме фармакологических средств, содержащих физиологическую дозу калия йодида.
В группах повышенного риска допустимо использовать только фармакологические средства, содержащие точно стандартизированную дозу йода. В этих группах населения особенно высока распространенность именно эндемического зоба, и, следовательно, прием препаратов с точной дозировкой имеет не только профилактическое, но и лечебное значение.
Рекомендуемые дозы йодида калия для проведения профилактики в группах повышенного риска:
— калий йодид длительно внутрь 50-100 мкг/сут. — дети до 12 лет;
— 100-200 мкг/сут. — подростки и взрослые;
— 200 мкг/ сут. — беременные и кормящие женщины.
Причины, симптомы, степени и лечение многоузлового зоба
Итальянские художники эпохи Возрождения часто изображали на своих картинах женщин с увеличенной щитовидной железой, видимо, в то далекое время — это явление было настолько распространено, что являлось нормой.
Также и на протяжении последних десятилетий наблюдается неуклонный рост заболеваемости населения патологиями щитовидной железы.
Среди эндокринных болезней по встречаемости они приближаются к сахарному диабету. Причиной таких высоких показателей является плохая экология, низкокачественные продукты питания и недостаток йода в воде и пище.
Что такое многоузловой зоб?
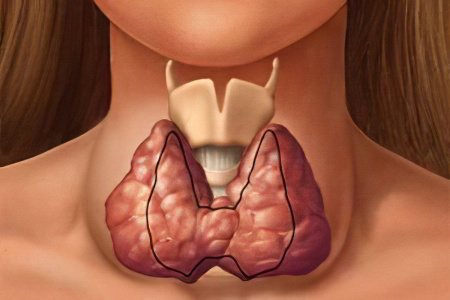
Многоузловой зоб – это заболевание, которое объединяет все образования в щитовидной железе в виде узлов, имеющие различное происхождение, строение и размер более 10 мм.
Узлы могут быть различной природы:
Коллоидные и другие.
В некоторых случаях одновременно наблюдается сочетание нескольких разновидностей узлов у одного пациента.
В зависимости от структурных изменений в строении железы, многоузловой зоб делят на 3 вида:
Узловой: диагностируют при неравномерном увеличении щитовидной железы, которое вызвано её избыточной активностью.
Диффузный: возникает при равномерном разрастании ткани железы, что указывает на снижении её секреторной функции.
Смешанный: довольно редко встречается и носит название «эндемический узловой зоб». При этом щитовидная железа неравномерно увеличена, но некоторые её участки сохраняют однородность.
При обнаружении более двух узлов, размер которых превышает 1 см в диаметре, рекомендуется пункция щитовидной железы. Подавляющее большинство выявленных узлов щитовидной железы доброкачественные. Как правило, такие новообразования не влияют на её функцию и при подобном развитии заболевания говорят о многоузловом эутироидном зобе. Только 5% обнаруженных узлов оказываются злокачественными.
Механизм развития раковых злокачественных и доброкачественных новообразований отличается. Опухолевые узлы образуются путём ненормального быстрого деления одной из клеток железы вследствие повреждения её генетического кода. Злокачественные узлы не замещают здоровые клетки железы, а проникают между ними. При доброкачественном патологическом процессе узел растёт и сдавливает окружающие его ткани.
В России заболевание встречается у 12% населения, при этом у женщин в 4 раза чаще, чем у мужчин. Вероятность проявления недуга увеличивается с возрастом, пик выявления многоузлового зоба приходится на возраст 45–60 лет.
Несмотря на то, что присутствие узлов в щитовидной железе может никак не влиять на её нормальную работу, заболевание требует обязательного лечения. В некоторых случаях игнорирование такой проблемы несёт угрозу для жизни.
Симптомы многоузлового зоба щитовидной железы

Многоузловой зоб может на протяжении долгих лет не влиять на функцию щитовидной железы, и у пациента не возникает дискомфорта и жалоб. Пока узел не достигнет размера 1–2 см в диаметре, внешне разглядеть его достаточно проблематично. При таком течении болезни узлы часто обнаруживают во время профилактических осмотров на аппарате УЗИ. Если вовремя не обратить внимания на эту проблему, со временем может развиться гипертиреоз, или гиперфункция щитовидной железы.
Клиника при многоузловом зобе напоминает токсический диффузный зоб, но при этом отсутствует офтальмопатия и миксидема. Больного может беспокоить повышенная потливость, раздражительность, ухудшение общего самочувствия при повышении температуры наружного воздуха, частое сердцебиение и артериальная гипертензия. Иногда пациент может жаловаться на покалывания в сердце и в области лопаток, а также повышенный аппетит, постоянную жажду, диарею и снижение массы тела. Кроме того, отмечается дрожание пальцев на кистях рук, языка и всего тела. По ночам таких людей преследует чувство жара, для них характерен страх и беспокойство. На фоне таких симптомов значительно снижается потенция и половое влечение.
Иногда щитовидная железа разрастается и принимает неправильные очертания, которые заметны не только врачу, но и его пациенту. Обычно к этому моменту железа настолько большая, что сдавливает близлежащие органы. В этом случае отмечается изменение голоса, трудность при глотании, дыхании, ощущение сжатия или удушения в области шеи, особенно чётко возникает это чувство в лежачем положении.
Можно самостоятельно попытаться обнаружить узел на щитовидной железе. Здоровая железа однородная и эластичная, если при прощупывании обнаруживаются плотные участки – это могут быть узлы. Обычно они не соединены с кожей и подвижны при глотании.
Многоузловой зоб, который внешне себя не проявляет, обнаруживается при обследовании на аппарате УЗИ. После этого назначают гормональное обследование и при необходимости исследование клеток узла. От результата этих анализов зависит назначение дальнейшего лечения.
[Видео] Врач-эндокринолог к.м.н. Виноградская О. И. — Симптомы и причины появления узлов в щитовидной железе:
Степени многоузлового зоба щитовидной железы
При выраженных признаках зоба щитовидной железы, заболевание разделяют на 3 степени:
1 степень многоузлового зоба. При внешнем осмотре и пальпации щитовидной железы проявление многоузлового зоба отсутствует. Для диагностики заболевания и подтверждения диагноза проводятся исследования с использованием других методов.
2 степень многоузлового зоба. Наблюдается некоторое увеличение объёма железы, которое определяется только пальпацией, при внешнем осмотре изменения её размера не определяются.
3 степень многоузлового зоба. Значительное разрастание ткани щитовидной железы, которое становится очевидным не только при пальпации, но и при внешнем осмотре пациента.
Зоб может не привести к видимому увеличению щитовидной железы либо провоцировать её значительный рост, при котором она занимает всю шею и даже опускается за грудину.
Причины многоузлового зоба
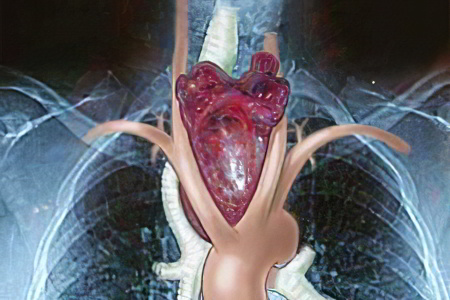
Точные причины развития заболевания до конца не изучены, но недостаточное поступление с пищей йода оказывает значительное влияние на развитие патологического процесса.
Кроме того, провоцирующими факторами могут стать следующие:
Нарушение работы центральной нервной системы;
Болезни печени и пищеварительной системы;
Перегрузки, связанные с адаптацией;
Угнетение гуморального иммунитета;
Вредные условия труда;
Частые воспалительные процессы в щитовидной железе;
Длительный приём некоторых медикаментов;
Генетическая предрасположенность к заболеванию.
Назначение правильного лечения зависит от понимания процессов, происходящих в щитовидной железе. При дефиците йода происходит снижение секреторной активности органа и железа начинает уменьшать выработку тиреоидных гормонов, которые и стимулируют её деятельность. Сигнал о дефиците гормонов поступает в головной мозг, и гипофиз начинает активную выработку гормона ТТГ, стимулирующего щитовидную железу. Под действием гормонов гипофиза клетки щитовидной железы активно делятся, в результате чего железа увеличивается в размерах. Это можно назвать компенсаторным ответом на недостаток йода. Таким образом, организм стремится самостоятельно увеличить объём щитовидной железы для того, чтобы эффективней забирать из крови необходимое количество йода и других веществ.
В случае, когда потребность организма в тиреоидных гормонах снижается, то в железе накапливается коллоид. Клинически это проявляется в виде образования объёмного зоба. Внутри он наполнен фолликулами, которые содержат коллоидное вещество. При повторной потребности организма в повышенной концентрации гормонов, ткани щитовидной железы вновь разрастаются. Такие волнообразные процессы могут наблюдаться на протяжении нескольких лет, это приводит к появлению многоузлового зоба.
Женский организм более подвержен гормональным патологиям со стороны щитовидной железы по причине гормональных колебаний во время беременности, климакса и ежемесячно при менструациях. Негативное влияние способна оказать повышенная секреция специфических гормонов трийодтиронина и тетрайодтиронина у женщин.
Ещё одним важным фактором, влияющим на возникновение зоба, являются внутренние аутоиммунные процессы. На фоне снижения гуморального иммунитета в крови появляются специфические вещества белковой природы, которые активизируют противостояние организма к собственным гормонам щитовидной железы. Подобное состояние на фоне неблагоприятной внешней среды зачастую приводит к значительному снижению активности щитовидной железы (гипотиреозу), что в итоге может стать причиной рака.
Лечение многоузлового зоба
Методы лечения многоузлового зоба определяются в зависимости от причин, вызвавших его появление. По мнению эндокринологов не все виды этого заболевания требуют обязательного лечения. В некоторых случаях врачи рекомендуют регулярно наблюдать за состоянием железы и в случае активного разрастания узлов применять методы терапии.
При грамотном подходе врача, и соблюдении пациентом всех необходимых профилактических правил, он может прожить с таким заболеванием несколько десятков лет и не нуждаться в оперативном вмешательстве. Лечение многоузлового зоба может быть, как консервативным, так и хирургическим.
Л-тироксин. Консервативная терапия назначается больным с повышенным или пониженным уровнем тиреоидных гормонов в крови. При гипотиреозе назначается лечение Л-тироксином, его дозу устанавливают по результатам анализа в зависимости от уровня ТТГ. Дозировку препарата и длительность его применения подбирают только в индивидуальном порядке. Обычно уменьшение зоба наблюдается уже через 6–8 месяцев регулярного приёма препарата. Иногда требуется более длительная терапия, которая может затянуться до двух лет. После завершения курса лечения назначают приём препаратов, содержащих йод в течение года для профилактики заболевания.
Тиреостатики. Повышенная выработка гормонов щитовидной железы предусматривает приём тиреостатиков, подавляющих её активность, и препаратов, ускоряющих метаболизм этих гормонов в организме. Кроме того, назначаются комбинированные препараты, в составе которых есть йод. Это необходимо для йодирования тирозина в щитовидной железе и замедления синтеза ТТГ, что приводит к остановке роста зоба. Подобную терапию применяют на первых стадиях заболевания и при подготовке к оперативному вмешательству.
При многоузловом эутериоидном коллоидном зобе лекарственные препараты не назначаются по причине того, что активные компоненты этих средств неспособны повлиять на эти образования. Поэтому, если вовремя не определить происхождение патологического процесса, то лечение консервативными методами будет бессмысленным и не принесёт результата.
Радиоактивный йод-131. В качестве терапии заболевания с успехом применяют введение в щитовидную железу радиоактивного йода-131. Этот изотоп вызывает гибель клеток узла. Подобная процедура позволяет воздействовать точечно на новообразование, при этом окружающие здоровые ткани остаются неповрежденными. Впоследствии железа приобретает нормальный объём, уменьшается размер узлов или наблюдается их полное исчезновение.
Общие профилактические мероприятия в случае заболеваний щитовидной железы предусматривают здоровый образ жизни, разнообразие рациона и нормированные физические нагрузки. Усиленное потребление йодсодержащих продуктов и комплексных витаминов необходимо только после консультации с врачом.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/retrosternal-goiter
Источник https://diseases.medelement.com/disease/%D0%BD%D0%B5%D1%82%D0%BE%D0%BA%D1%81%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B9-%D0%BC%D0%BD%D0%BE%D0%B3%D0%BE%D1%83%D0%B7%D0%BB%D0%BE%D0%B2%D0%BE%D0%B9-%D0%B7%D0%BE%D0%B1-e04-2/2027
Источник https://www.ayzdorov.ru/lechenie_zob_mnogoyzlovoii.php