Пародонтит
Пародонтит – это воспалительное заболевание, при котором поражаются ткани пародонта. В стоматологии существует еще одна болезнь с похожим названием – пародонтоз. Для нее характерны те же самые изменения, однако они развиваются без сопутствующего воспалительного процесса.
К тканям пародонта относят десны, кровеносные сосуды, связки и кости. Все эти структуры надежно фиксируют зубы и обеспечивают их нормальное питание. При развитии воспалительного процесса эти функции нарушаются, что приводит к появлению специфических симптомов. Основная опасность пародонтита, как и пародонтоза, заключается в развитии подвижности зубов с последующей их потерей. Поэтому оба заболевания нуждаются в ранней диагностике и эффективном лечении.
Классификация и виды пародонтита
В зависимости от особенностей течения, объема поражения и степени тяжести выделяют несколько форм заболевания.
Острый и хронический пародонтит
Для острого течения заболевания характерно внезапное возникновение выраженных симптомов, которые доставляют сильное беспокойство. Поэтому острые формы пародонтита считаются относительно благоприятными, так как пациенты чаще обращаются за медицинской помощью.
Хронический пародонтит, наоборот, склонен к длительному бессимптомному течению. Симптомы выражены слабо, и пациенты могут не обращать на них внимания. В периоды обострения клиническая картина становится более отчетливой, но не все люди записываются на консультацию к стоматологу. В то же время заболевание продолжает прогрессировать, поэтому рано или поздно медицинская помощь таким пациентам все же потребуется.
Локализованный и генерализованный пародонтит
Объем поражения тканей пародонта может быть разным. Если воспалительный процесс распространяется на одном участке челюсти, то говорят о локализованном пародонтите. Как правило, в таких случаях поражается один или несколько зубов, которые расположены рядом. Даже при длительном течении локализованный воспалительный процесс, как правило, не распространяется на соседние зубы.
При генерализованном пародонтите поражаются все ткани пародонта (или их большая часть) на верхней или нижней челюсти. Такая форма является достаточно опасной, так как без должного лечения может привести к утрате большей части зубов. Однако даже если пациент своевременно обращается за медицинской помощью, то быстро решить проблему не получится. Лечение пародонтита десен при генерализованной форме обычно длительное и комплексное.
Степени пародонтита
По тяжести течения пародонтит делят на 3 степени или стадии.
При легкой степени общее состояние организма остается без изменений. Среди местных проявлений отмечаются пародонтальные карманы глубиной до 3,5 мм, воспаление, покраснение и отек десен. Патологическая подвижность зубов не выявляется.
Пародонтит средней степени тяжести характеризуется увеличением глубины пародонтальных карманов до 5 мм, снижением высоты межзубных перегородок, появлением патологической подвижности зубов. На этой стадии у пациента могут появляться оголение шейки зуба, щели между зубами, травматическая окклюзия, смещение зубов. Также изменяется и общее состояние здоровья. Пациенты могут жаловаться на слабость, быструю утомляемость, плохой аппетит.
При пародонтите тяжелой степени проявления достигают своего максимума. Глубина пародонтальных карманов составляет 6 мм и более. Из-за значительной резорбции костной ткани развивается сильная подвижность зубов и их веерообразное расхождение. Также нередко развиваются осложнения в виде абсцессов, что влияет на общее состояние.
Степень тяжести пародонтита играет важную роль в планировании лечения, поэтому ее всегда определяют на диагностическом этапе.
Причины и факторы риска пародонтита
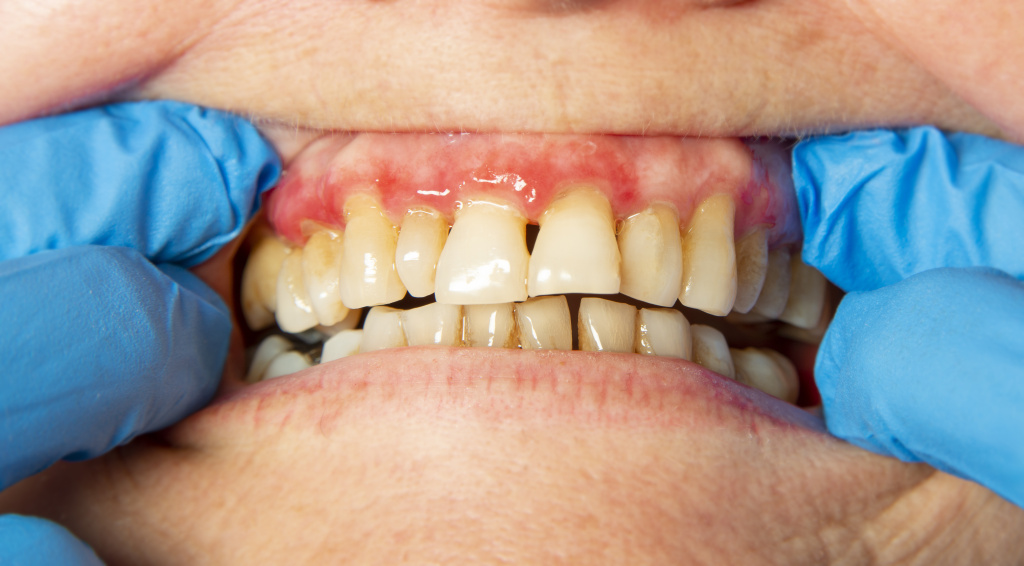
Локализованный пародонтит ограничен одним или несколькими зубами, поэтому он развивается при воздействии локальных неблагоприятных факторов. К таковым можно отнести:
механическое повреждение одного или нескольких зубов;
неправильно установленная пломба;
неправильно установленные или некачественно изготовленные зубные протезы.
Локализованный пародонтит является более распространенной формой, но при этом имеет благоприятное течение и редко приводит к развитию осложнений.
Генерализованная форма, наоборот, встречается реже, но при этом протекает тяжелее. Главной причиной развития генерализованного пародонтита является некачественная гигиена ротовой полости. Она способствует отложению налета на поверхности эмали и деснах. Этот налет является благоприятной средой для жизнедеятельности микроорганизмов, которые заселяют полость рта. В таких условиях бактерии активно размножаются и выделяют токсины и другие агрессивные вещества. Последние запускают воспалительную реакцию, которая в конечном итоге и приводит к развитию генерализованного пародонтита.
Также выделяют группу факторов риска, при наличии которых вероятность развития пародонтита увеличивается. Наиболее важными из них являются недостаток витаминов в рационе и сопутствующие эндокринные заболевания. Известно, что дефицит витамина С способствует развитию воспалительных и деструктивных изменений в пародонте, увеличивает хрупкость сосудов и замедляет процесс синтеза коллагена. Витамин А принимает участие в эпителизации десен, поэтому при его недостатке снижается сопротивляемость слизистой оболочки к различным раздражителям, что увеличивает вероятность развития осложнений.
Если говорить об эндокринных нарушениях, то пародонтит чаще развивается у пациентов с сахарным диабетом, заболеванием щитовидных и половых желез. Сами по себе эти заболевания не приводят к развитию воспаления, но при этом создают благоприятные условия для жизнедеятельности микроорганизмов и способствуют снижению питания и кровоснабжения тканей пародонта.
Риск развития пародонтита увеличивается при патологии иммунной, пищеварительной, кровеносной систем. Поэтому пациенты с такими заболеваниями входят в группу риска и нуждаются в регулярном осмотре стоматолога.
Симптомы и признаки пародонтита
Легкие степени пародонтита обычно протекают бессимптомно. Пациента может беспокоить умеренный дискомфорт, незначительная кровоточивость десен и их покраснение. Эти симптомы часто остаются незамеченными, поэтому не являются поводом для обращения за медицинской помощью.
На более поздних стадиях признаки пародонтита становятся более выраженными. Это могут быть:
выраженная кровоточивость десен;
болезненность при надавливании или во время приема пищи;
неприятный запах изо рта, от которого сложно избавиться с помощью домашних средств;
увеличение промежутков между зубами;
заметная подвижность зубов;
выделение гноя из десневых карманов;
повышенная чувствительность к горячей и холодной пище;
визуальное удлинение зубов за счет обнажения шейки.
Эти признаки могут сочетаться с общими симптомами, к которым относятся повышение температуры тела, слабость, быстрая утомляемость, плохой аппетит.
Обращаться к стоматологу нужно при появлении любых симптомов со стороны десен и зубов. Начальные стадии пародонтита хорошо поддаются лечению с помощью консервативных методов, в то время как запущенные формы требуют длительного, сложного и дорогостоящего лечения.
Диагностика пародонтита
Диагностика начинается с консультации стоматолога-терапевта или стоматолога-пародонтолога. Врач проводит осмотр ротовой полости и назначает дополнительное обследование, в которое могут входить следующие методы:
Рентгеновские снимки челюстей. Это базовое исследование позволяет получить общую информацию о состоянии зубов и костной ткани.
Реопародонтография. Данный метод применяется для определения состояния сосудов тканей пародонта.
Ультразвуковая остеометрия. Исследование показывает плотность костной ткани.
Проба Шиллера-Писарева. Подразумевает окраску слизистой специальным раствором, который выявляет очаги воспаления.
Микробиологический посев из ротовой полости. Позволяет определить состав микроорганизмов и их чувствительность к антибактериальным препаратам.
Определение пародонтального индекса и индекса кровоточивости.
Комплексное обследование позволяет определить степень пародонтита, выявить сопутствующие заболевания и осложнения, и на основании этой информации спланировать дальнейшее лечение.
Лечение пародонтита
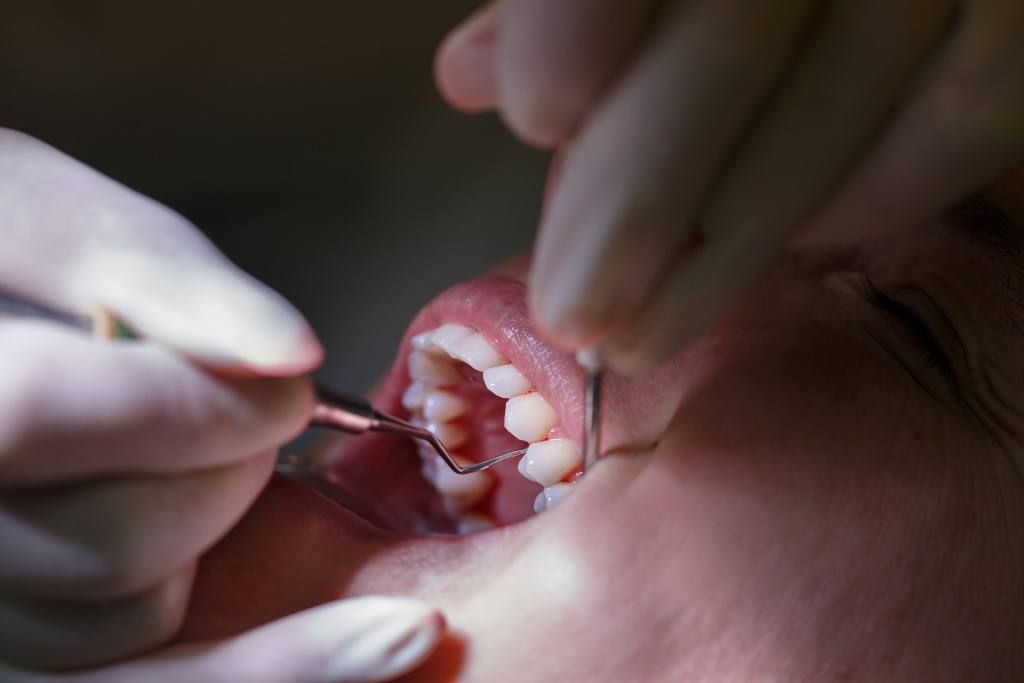
Перед тем, как лечить пародонтит, необходимо провести подготовительные мероприятия. К ним относятся удаление наддесневых и поддесневых отложений, а также санация ротовой полости. Удаление мягкого налета и зубного камня является обязательным этапом, так как в этом случае устраняется одна из главных причин пародонтита. Для очистки зубов применяют методы профессиональной гигиены — ультразвуковая чистка, чистка Air Flow, скейлинг, механическая чистка.
Санация ротовой полости подразумевает устранение всех сопутствующих стоматологических заболеваний. Как правило, у большинства пациентов с пародонтитом имеется кариес и его осложнение – пульпит. При наличии неправильно установленных пломб, деформаций и поломок протезов также проводится коррекция. Главная задача подготовительного этапа – создание максимально благоприятных условий для заживления. Это в свою очередь влияет и на эффективность лечения.
Для устранения признаков пародонтита и восстановления нормальной анатомии зубного ряда применяется противовоспалительная терапия, шинирование и хирургическое лечение.
Противовоспалительная терапия при пародонтите
Противовоспалительные препараты могут назначаться местно или системно. Местное лечение подразумевает полоскание ротовой полости и промывание пародонтальных карманов растворами антисептика, нанесение на десны специальных гелей. Эти процедуры можно выполнять как в кабинете у стоматолога, так и в домашних условиях. Общая терапия включает в себя назначение таблеток, уколов или капельниц. Основные группы назначаемых препаратов – нестероидные противовоспалительные средства и антибиотики.
Шинирование при пародонтите
Шинирование применяется для устранения подвижности зубов и предотвращения прогрессирования пародонтита. При этом могут применяться как временные, так и постоянные методы фиксации зубов.
Временное шинирование
Временное шинирование применяют при наличии сильной подвижности, которая характерна для тяжелых форм пародонтита. Целью лечения в этом случае является экстренная фиксация зубов и предупреждение их потери. В качестве временных шин сегодня применяются современные и эстетичные материалы – композит и акрил. Фиксируются они с помощью адгезивных составов и прочно скрепляют зубы на несколько дней. Временное шинирование не требует подготовки и может быть проведено в минимальные сроки. Однако такая конструкция имеет непродолжительный срок службы. Поэтому в последующем временные шины нужно заменить на постоянные.
Постоянное шинирование
С помощью постоянных шин можно зафиксировать зубы на продолжительный срок. Такие конструкции устанавливаются после подготовки, которая заключается в препарировании (обтачивании) зубов. Обычно на внутренней поверхности зубного ряда стоматолог делает небольшое углубление, в которое устанавливается прочная армированная нить и закрывается композитным материалом. Для увеличения прочности может быть использовано несколько нитей, которые укладываются специальным способом (в несколько рядов или в форме «восьмерки»). Срок службы постоянных шин составляет в среднем несколько лет.
Полупостоянное шинирование
Еще одним методом является полупостоянное шинирование. Как правило, его применяют для фиксации передних зубов. Конструкции могут быть съемными и несъемными. Несъемные шины изготавливаются из композитного материала и крепятся к предварительно препарированным зубам адгезивными составами. Съемные шины по внешнему виду напоминают частичные съемные протезы с кламмерами. Обычно они надеваются на ночь и применяются после проведенного хирургического лечения. Срок службы полупостоянных шин составляет от нескольких месяцев до года.
Хирургические методы лечения пародонтита
Хирургическое лечение применяется для устранения инфицированных пародонтальных карманов, которые сохранились после консервативного лечения. Обычно такая ситуация наблюдается при большой глубине карманов, внутрикостных дефектов и других осложнениях. Другая группа методов хирургического лечения позволяет избавиться от дефектов десен и костных тканей. Для достижения данных целей применяются три основные методики:
Закрытый кюретаж. С помощью такого лечения можно убрать грануляционную ткань из пародонтальных карманов и очистить ротовую полость от поддесневых отложений. Закрытый кюретаж подразумевает механическое выскабливание без выполнения разрезов. Из недостатков такого лечения можно отметить отсутствие визуального контроля. Поэтому закрытый кюретаж не применяют при глубоких пародонтальных карманах ввиду низкой эффективности.
Открытый кюретаж. В отличие от предыдущего метода, выполняется с отслоением десны, что позволяет значительно повысить результативность вмешательства. Сначала выполняются разрезы слизистой оболочки, которые позволяют отслоить десну и удалить грануляции и зубные отложения в пародонтальных карманах под визуальным контролем. При наличии дефектов костной ткани их можно устранить за один этап, что является существенным плюсом. Однако открытый кюретаж является более травматичной операцией и имеет больше противопоказаний к выполнению.
Лоскутные операции. Как можно понять из названия, суть их заключается в формировании лоскута из десны. За счет этого открывается доступ к подлежащим костным тканям и шейке зуба. В зависимости от особенностей течения пародонтита, стоматолог может выполнять костную пластику, удалять участки нежизнеспособной слизистой, проводить шлифовку корней.
После проведенного хирургического лечения пациент нуждается в послеоперационном уходе, который включает антисептические полоскания рта, противовоспалительное лечение и в некоторых случаях антибиотикопрофилактику. Для закрепления результатов лечения важно отказаться от вредных привычек и правильно питаться. Для каждого пациента составляется индивидуальный список рекомендаций, которые необходимо в точности выполнять.
Профилактика пародонтита
Профилактика пародонтита у детей и взрослых основывается на устранении причин, которые приводят к развитию этого заболевания. Самый важный пункт – регулярное и правильное соблюдение гигиены ротовой полости. Для этого обычной чистки зубов с помощью зубной щетки недостаточно. Чтобы качественно удалять твердые и мягкие зубные отложения, необходимо пользоваться зубной нитью, специальными ершиками и ирригатором. Также нужно минимум два раза в год посещать стоматолога и проводить профессиональную гигиену ротовой полости.
При появлении первых признаков гингивита или любых других стоматологических заболеваний нужно сразу же обращаться за квалифицированной медицинской помощью, а не заниматься самолечением.
Случай успешного лечения хронического генерализованного пародонтита в стадии обострения

В стоматологическую поликлинику к пародонтологу обратилась 40-летняя женщина. Её беспокоило состояние полости рта: в течение последних месяцев оно значительно ухудшилось.
Жалобы
Пациентка жаловалась на постоянную кровоточивость дёсен при чистке зубов и приёме пищи, отёк и синюшность дёсен, признаки гниения, течение гноя, неприятный запах изо рта, обильный зубной камень, подвижность и смещение зубов.
Анамнез
Профессиональная чистка зубов проводилась больше 10 лет назад, после неё наступило временное улучшение. По поводу заболеваний пародонта раньше не обращалась.
В последние месяцы состояние полости рта заметно ухудшилось: зубы стали подвижными и начали смещаться.
Во время опроса пациентка рассказала о наследственной предрасположенности к болезням пародонта. Вредных привычек у неё нет, общесоматические заболевания не выявлены.
Обследование
При внешнем осмотре пациентки патологических изменений не обнаружено, кожа чистая, лицо симметричное. Поднижнечелюстные лимфоузлы слегка увеличены, подвижны, с окружающими тканями не спаяны. Рот свободно и полностью открывается.
В полости рта отмечается гиперемия (покраснение) и отёк, участки некроза и галитоз (неприятный запах изо рта). Края дёсен обильно кровоточат сами по себе, а также при зондировании и пальпации.
Под десневым краем и над ним есть значительный зубной налёт и камень, зубодесневые карманы больше 5 мм.
По результатам рентгендиагностики (ортопантомогафии) выявлено неравномерное разрушение половины костной межзубной перегородки по смешенному типу (горизонтальное и вертикальное), а также кистогранулёмы и значительное разрушение в области трёх жевательных зубов (26, 27 и 47).
Диагноз
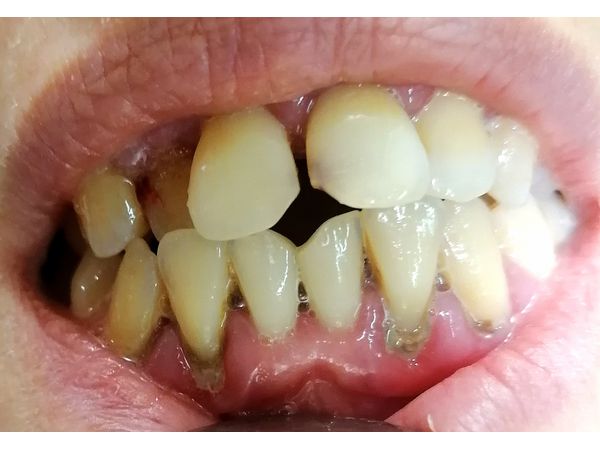
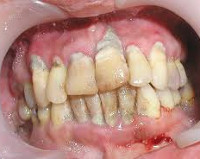
Хронический генерализованный пародонтит средней степени тяжести в стадии обострения (фото до лечения)
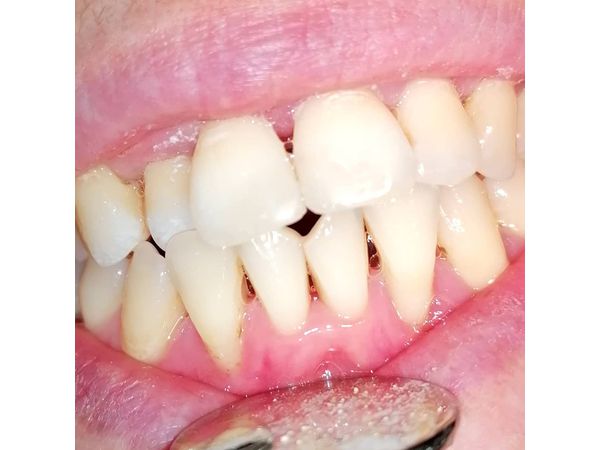
Лечение
- антибактериальную терапию в дозировке 500 мг 2 раза в день в течение 7 дней;
- полоскание полости рта антисептиками 3 раза в день в течение 14 дней.
Под прикрытием антибиотика удалили разрушающиеся зубы (26, 27 и 47-й), высвободили гной, провели кюретаж (выскабливание) альвеол, вырезали все грануляции и кистогранулёмы, остановили кровотечение, наложили швы.
- провели профессиональную гигиену полости рта комбинированным методом (ультразвуковая чистка и полировка зубов);
- выполнили кюретаж патологических зубодесневых карманов: удалили грануляции, обработали ткани антисептиком, сделали диатермокоагуляцию (прижигание);
- ввели лекарство в патологические зубодесневые карманы, наложили лечебные повязки на десневые края верхней и нижней челюсти.
После лечения пародонта и снятия острых симптомов болезни равномерно пришлифовали зубы по Дженкельсону, восстановили кариозные зубы. Повторно провели обучение гигиене. Назначили щадящую диету.
Состояние пародонта, по словам пациентки, значительно улучшилось: кровоточивость и отёк прошли, зубные отложения не появились, зубы стали менее подвижными.
Рекомендовано посетить пародонтолога через три месяца после основного лечения, а затем регулярно посещать его раз в шесть месяцев. Чтобы укрепить зубы и равномерно распределить нагрузку, желательно выполнить шинирование. В дальнейшем может потребоваться протезирование.
Результатом лечения пациентка осталась довольна, несмотря на достаточно неприятные процедуры. Отметила, что нужно было обратиться к врачу раньше.
Заключение
Успех лечения пародонтита и других заболеваний зависит от правильного понимания сложившейся ситуации, практических навыков доктора и технических возможностей. Но самое главное условие — доверие между доктором и пациентом. Только совместными усилиями можно справиться с болезнью.
Генерализованный пародонтит
Генерализованный пародонтит – распространенный деструктивно-воспалительный процесс, поражающий весь комплекс тканей пародонта. Генерализованный пародонтит протекает с кровоточивостью и отеком десен, болевыми ощущениями, неприятным запахом изо рта, наличием зубных отложений, образованием зубодесневых карманов, подвижностью и дислокацией зубов. Диагностика генерализованного пародонтита проводится врачом-пародонтологом с помощью осмотра полости рта, определения индекса гигиены и пародонтального индекса, ортопантомографии, биопсии тканей десны. Лечение генерализованного пародонтита включает местное консервативное и хирургическое лечение; общую противовоспалительную и иммуномодулирующую терапию.
Общие сведения
Генерализованный пародонтит — диффузное повреждение пародонтального комплекса, охватывающее большинство зубов или все зубы. Генерализованный пародонтит является одной из наиболее сложных и до конца еще нерешенных проблем клинической стоматологии. Пародонтит, особенно его генерализованная форма, в 5-6 раз чаще, чем кариес, приводит к частичной и полной вторичной адентии, а длительное персистирование инфекции в пародонтальных карманах является фактором риска развития ревматоидного артрита, инфекционного эндокардита, атеросклероза, инфаркта миокарда, инсульта и др.
Термином «пародонт» обозначается комплекс околозубных тканей, имеющих общую иннервацию и кровоснабжение и тесно связанных между собой в морфологическом и функциональном отношении. Пародонтальный комплекс образован десной, периодонтом, костной тканью альвеолярных отростков, цементом корней зубов и выполняет важнейшие функции – опорно-удерживающую, защитную, рефлекторную. К патологии пародонта относятся гингивит, пародонтит, пародонтоз, опухолевидные процессы (пародонтомы). При возникновении распространенных дистрофически-воспалительных изменений во всем комплексе тканей пародонта, говорят о генерализованном пародонтите.

Причины генерализованного пародонтита
Предпосылками возникновения генерализованного пародонтита выступают факторы экзогенного и эндогенного происхождения при доминирующем влиянии последних. Кроме этого, все этиологические факторы подразделяются на локальные и общие. К числу первых относится наличие зубного налета и зубного камня, неправильного прикуса, бруксизма, аномалий положения зубов, тяжей слизистой оболочки, аномалий прикрепления уздечек языка и губ и т. д. Во вторую группу входят общие заболевания – сахарный диабет, диффузный токсический зоб, ожирение, остеопороз, гиповитаминозы, патология системы крови, ревматизм, холецистит, гепатит, гастрит, энтероколит, гипоиммуноглобулинемия и др., отражающиеся на состоянии пародонта.
С помощью микробиологических исследований доказано, что ведущая этиологическая роль в развитии генерализованного пародонтита принадлежит пародонтопатогенным микроорганизмам — Prevotella intermedia, A. Actinomycetemcomitans, Porphyromonas gingivalis, Bacteroides forsythus, Peptostreptococcus и др. Главным «микробным депо» служит зубная бляшка — поддесневой налет, скапливающийся в десневой борозде, пародонтальных карманах, на корне зуба и т. д. Продукты жизнедеятельности патогенной микрофлоры активизируют секрецию цитокинов, простагландинов, гидролитических энзимов, вызывающих деструкцию тканей пародонта. Факторами риска генерализованного пародонтита, снижающими местную и общую неспецифическую защиту, служат табакокурение, лучевые повреждения, несоблюдение гигиены полости рта.
Развитию генерализованного пародонтита предшествует воспалительное поражение десневого края, приводящее к нарушению зубодесневого соединения, разрушению связочного аппарата и резорбции альвеолярной кости. Эти изменения сопровождаются патологической подвижностью зубов, перегрузкой отдельных групп зубов, возникновением травматической окклюзии. Без адекватного и своевременного лечения генерализованный пародонтит приводит к выпадению или удалению зубов, нарушению функционирования зубочелюстной системы и организма в целом.
Классификация
В зависимости от тяжести развившихся нарушений (глубины патологических карманов и выраженности деструкции костной ткани) выделяют три степени генерализованного пародонтита.
- I (легкая) степень – глубина зубодесневых карманов до 3,5 мм; резорбция кости не превышает 1/3 длины корня зуба;
- II (средняя) степень — глубина зубодесневых карманов до 5 мм; резорбция костной ткани достигает 1/2 длины корня зуба;
- III (тяжелая) степень – глубина зубодесневых карманов более 5 мм; резорбция костной ткани превышает половину длины корня зуба.
С учетом клинического течения различают генерализованный пародонтит с частыми обострениями (1-2 раза в год), редкими обострениями (1 раз в 2-3 года) и хронического течения без обострений.
Симптомы генерализованного пародонтита
В начальной стадии генерализованного пародонтита отмечается кровоточивость десен, их отечность и рыхлость; зуд, пульсация и жжение в области десен, болевые ощущения при жевании пищи, неприятный запах из полости рта. Зубодесневые карманы неглубокие, располагаются преимущественно в межзубных пространствах. Подвижность и смещение зубов отсутствует; общее состояние пациента не нарушено.
Для клиники развившегося генерализованного пародонтита, кроме перечисленных симптомов, характерны расшатывание и смещение зубов, повышенная восприимчивость (гиперестезия) зубов к температурным раздражителям, трудности с пережевыванием пищи. В тяжелых случаях генерализованный пародонтит приводит к нарушению общего самочувствия — слабости и недомоганию, повышению температуры тела, острой болезненности в области десен. Регионарные лимфоузлы увеличиваются и становятся болезненными. При стоматологическом осмотре выявляются признаки диффузного гипертрофического гингивита, обильные скопления мягкого зубного налета, над- и поддесневые зубные отложения, выраженная травматическая окклюзия, множественные пародонтальные карманы различной формы и глубины, нередко с серозно-гнойным или гнойным содержимым. В запущенных стадиях генерализованного пародонтита может отмечаться выпадение зубов, образование пародонтальных абсцессов и свищей.
При хроническом генерализованном пародонтите в стадии ремиссии десна имеет бледно-розовый цвет; зубные отложения и гноетечение из зубодесневых карманов отсутствуют; корни зубов могут быть обнажены. По данным рентгенографии признаков резорбции костной ткани не наблюдается.
Диагностика генерализованного пародонтита
В диагностике генерализованного пародонтита большое значение имеют клинические данные и давность заболевания. При наличии сопутствующей патологии пародонтолог может направить пациента на консультацию к другим специалистам – терапевту, эндокринологу, гастроэнтерологу, гематологу, иммунологу, ревматологу.
При оценке стоматологического статуса пациента с генерализованным пародонтитом обращается внимание на количество и характер зубных отложений, состояние десен, глубину преддверия рта, прикус, состояние уздечек языка и губ, подвижность зубов, наличие и глубину пародонтальных карманов. В процессе первичного обследования производится проба Шиллера-Писарева, определение индекса гигиены, пародонтальных индексов, составляется пародонтограмма.
При генерализованном пародонтите показано исследование соскоба из десневого кармана методом ПЦР, хемилюминесценции слюны, бакпосева отделяемого зубодесневых карманов. Из дополнительных обследований может быть рекомендовано исследование биохимического анализа крови на содержание глюкозы, СРБ; определение сывороточных IgA, IgM и IgG.
С целью определения стадии генерализованного пародонтита проводится ортопантомография, прицельная внутриротовая рентгенография, биопсии тканей десны. При генерализованном пародонтите требуется проведение дифференциальной диагностики с гингивитом, пародонтозом, периоститом и остеомиелитом челюсти.
Лечение генерализованного пародонтита
Учитывая многофакторность патологии, лечение хронического генерализованного пародонтита должно быть комплексным и дифференцированным, осуществляемым с участием пародонтологов, стоматологов-терапевтов, хирургов, ортопедов. Важную роль играет обучение пациента правилам гигиены, профессиональная помощь в подборе средств ухода за полостью рта.
При легкой степени генерализованного пародонтита показано удаление зубного налета и снятие зубных отложений, медикаментозная обработка зубодесневых карманов антисептиками (растворами фурацилина, хлоргексидина, мирамистина), нанесение пародонтологических аппликаций на пораженную область.
К лечению генерализованного пародонтита средней тяжести добавляется избирательное пришлифовывание окклюзионных поверхностей зубов, кюретаж пародонтальных карманов для удаления поддесневых отложений, эпителия и грануляций, наложение лечебных повязок. Одновременно решаются вопросы о необходимости удаления корней или отдельных зубов, проведения лечебного шинирования и ортопедического лечения. Местные противовоспалительные процедуры дополняются общей терапией.
В процессе лечения генерализованного пародонтита тяжелой степени, кроме перечисленных выше мероприятий, могут потребоваться хирургические меры: удаление зубов III-IV степени подвижности, проведение гингивотомии или гингивэктомии, лоскутной операции, вскрытие пародонтальных абсцессов и т. д. По показаниям выполняется пластика преддверия полости рта, остеогингивопластика, пластика уздечек языка и губ. При тяжелом течении генерализованного пародонтита обязательным является проведение системной противовоспалительной (НПВС, антибиотики), иммуномодулирующей терапии, витаминотерапии.
В комплексной терапии генерализованного пародонтита находит свое применение физиотерапия (лекарственный электрофорез, дарсонвализация, ультрафонофорез, лазеротерапия, магнитофорез), гирудотерапия, озонотерапия, апитерапия, фитотерапия.
Прогноз и профилактика
Раннее и адекватное начало лечения генерализованного пародонтита позволяет достичь стойкой клинической ремиссии и продлить ее сроки. В восстановлении тканей пародонта и сохранении функции зубочелюстной системы важную роль играет последующее соблюдение рекомендаций по выполнению профилактических мероприятий. При запущенных стадиях генерализованного пародонтита неблагоприятный прогноз может быть связан не только с потерей зубов, но и развитием тяжелых системных осложнений со стороны середечно-сосудистой системы.
Профилактика генерализованного пародонтита требует правильного гигиенического ухода за полостью рта, периодического проведения профессиональной гигиены, своевременного лечения гингивита, удаления зубных отложений и терапии сопутствующих заболеваний.
Источник https://b-stom.ru/articles/parodontit/
Источник https://probolezny.ru/parodontit/case-977/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_stomatology/generalized-periodontitis