Астафьева Л.И.: Акромегалия. Как взять болезнь под контроль?
Я работаю эндокринологом, ведущим научным сотрудником в гипофизарном отделении национального медицинского центра имени Бурденко, куда съезжаются пациенты со всей страны с различными опухолями гипофиза, в том числе и с акромегалией. В первую очередь, конечно, для хирургического лечения, но и в последующем наблюдаются у нас. Поэтому я каждый день консультирую пациентов с акромегалией. Но вот такого опыта выступать с целой группой представителей города Ростова-на-Дону, замечательного вашего города, у меня еще не было.
Я разделила свое сообщение на 2 части. В первой части я расскажу о симптомах, диагностике и современных методах лечения акромегалии. А во второй части постараюсь ответить на ваши вопросы, поэтому готовьте, пожалуйста, вопросы.
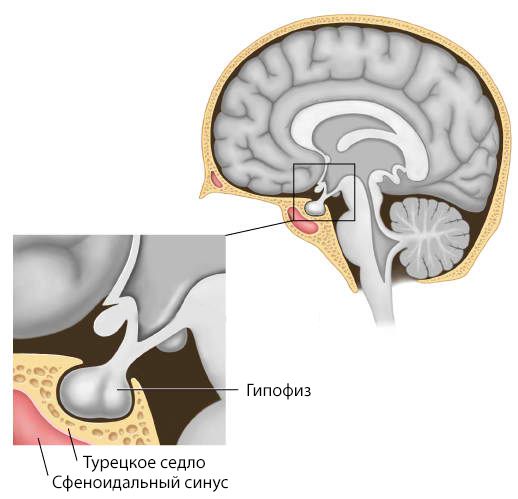
ГИПОФИЗ – главная эндокринная железа
Один из первых вопросов, всегда меня спрашивают, что такое гипофиз.
Гипофиз — это естественно, главная эндокринная железа, которая располагается на основании мозга и поэтому хирурги, когда оперируют трансназально, не затрагивают мозг. Они подходят непосредственно к гипофизу.
Сам по себе гипофиз состоит из двух частей: это передняя доля и аденогипофиз, где секретируются основные гормоны, и задняя доля, которая является резервуаром для хранения такого гормона, как изопресин. И недостаток которого приводит к появлению жажды и частому мочеиспусканию.
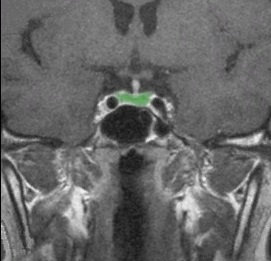
Рисунок 1. МРТ Гипофиза в норме
Вот на слайде представлено МРТ гипофиза в норме, это фастный снимок, вот зеленым выделен гипофиз. Мы сверху видим тоненькую полоску — это зрительные нервы, это ножка гипофиза, а вокруг рядом с гипофизом с одной и с другой стороны — вот темные окружности — это сонные артерии, внутренние сонные артерии, самые крупные артерии, которые питают головной мозг.
СТГ (соматотропный гормон, гормон роста)
СТГ или гормон роста — это все синонимы одного названия.
Вырабатываются в передней доле гипофиза соматотропными клетками.
Мы прекрасно знаем, что основное действие этого гормона у детей — вызывает ускорение роста.
У детей и подростков вызывает ускорение линейного (в длину) роста , в основном за счет роста длинных трубчатых костей конечностей.
Но и у взрослых этот гормон играет важную роль :
- он участвует в метаболизме костной ткани,
- улучшает усвояемость кальция костями,
- способствует сжиганию жира,
- улучшению мышечной массы.
Это такой мощной анаболический гормон, который спортсмены любят использовать для повышения мышечной массы, и, в общем-то, повышения мышечной силы.
Мы знаем, прекрасно видим проявления акромегалии, гигантизма у спортсменов . Когда заболевание манифестируют у людей в молодом возрасте, когда зоны роста еще не закрыты, это обеспечивает высокий рост, хорошую мышечную массу. И вот первый симптом акромегалии способствует, что эти люди добиваются высоких достижений в спорте. Но, естественно, если не лечить это заболевание, то в дальнейшем все это приводит к поражению суставов, сердечнососудистой системы и инвалидизации пациентов .
Подавляющее большинство случаев акромегалии связаны с аденомой гипофиза , с доброкачественной опухолью гипофиза, которая продуцирует соматотропный гормон. В мире распространенность — это 40-60 случаев на миллион взрослого населения. В России — это только 30 случаев, что вероятно связано с низкой диагностикой этого заболевания в нашей стране.
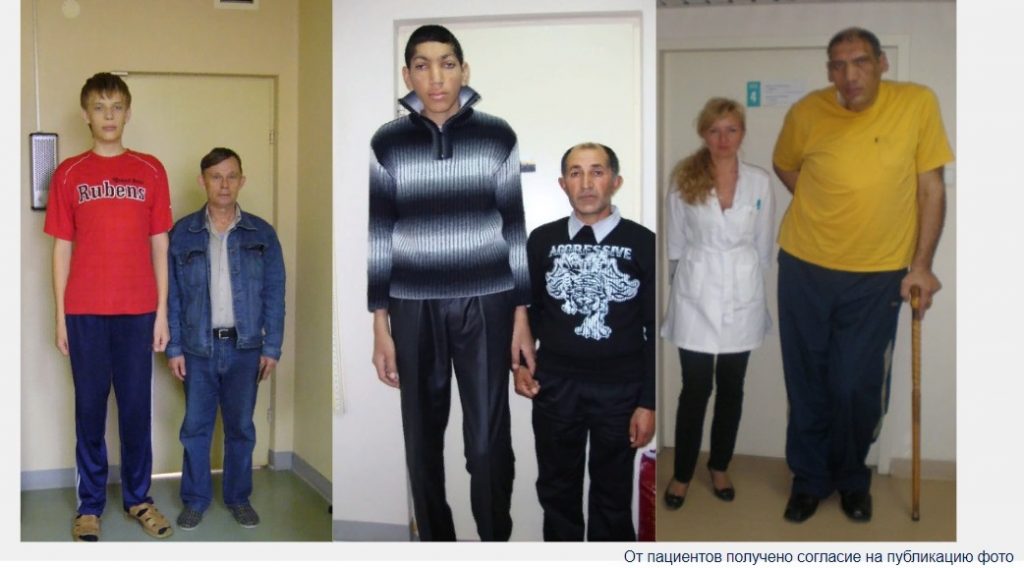
Рисунок 2. Пациенты, у которых заболевание манифистировало в раннем возрасте
На Рисунке 2 мы видим молодых людей, у которых заболевание манифистировало в молодом возрасте — это сыновья с их отцами. И вот рядом со мной стоит пациент с акромегалией, у которого тоже заболевание манифистировало в молодом возрасте, но только в возрасте 50 лет ему был поставлен диагноз, к сожалению, тяжелый инвалид, с поражением суставов и сердечнососудистой системы.
Всем прекрасно известны внешние проявления акромегалии :
- увеличение носа,
- отечность,
- крупные губы,
- увеличение языка, иногда язык не помещается у пациентов во рту,
- расхождение зубов,
- крупные кисти и стопы.
И иногда достаточно сложно определить когда эти изменения внешности появились. Пациент видит, что изменения происходят, но обычно он считает, что это уже возрастные изменения. Все люди вокруг, родственники, знакомые, они также воспринимают эти изменения как какие-то возрастные изменения. Поэтому достаточно сложно сказать, когда все-таки заболевание манифистирует.
Мы обычно задаем такой вопрос: носили обручальное кольцо, когда вы перестали его одевать на палец. Мне пациент говорит: «Я носил, а в 36 лет я его снял и уже одеть не смог». Или когда у вас появились первые промежутки между зубами.

Рисунок 3. Пациентка с акромегалией
Вот на Рисунке 3 наша пациентка, которая предоставила мне свои фотографии. И несмотря на то, что у молодых людей заболевание все-таки прогрессирует быстрее, достаточно сложно сказать. Девушке 7 лет, 12, 20 и в 26 лет мы видим уже проявления акромегалии, видим отечность, крупный нос.

Рисунок 4. Пациентка после операции
И вот через полтора месяца уже после удаления опухоли в нашем центре, мы видим улучшение состояния, уменьшение отечности.
По данным литературы среднее время от момента проявления первых признаков до диагностирования — это 8 лет . С тех пор, когда у пациента появились первые симптомы, и когда ему поставили диагноз уже проходит 8 лет. Поэтому это достаточно большой срок, когда уже развиваются различные осложнения акромегалии.
Симптомы акромегалии
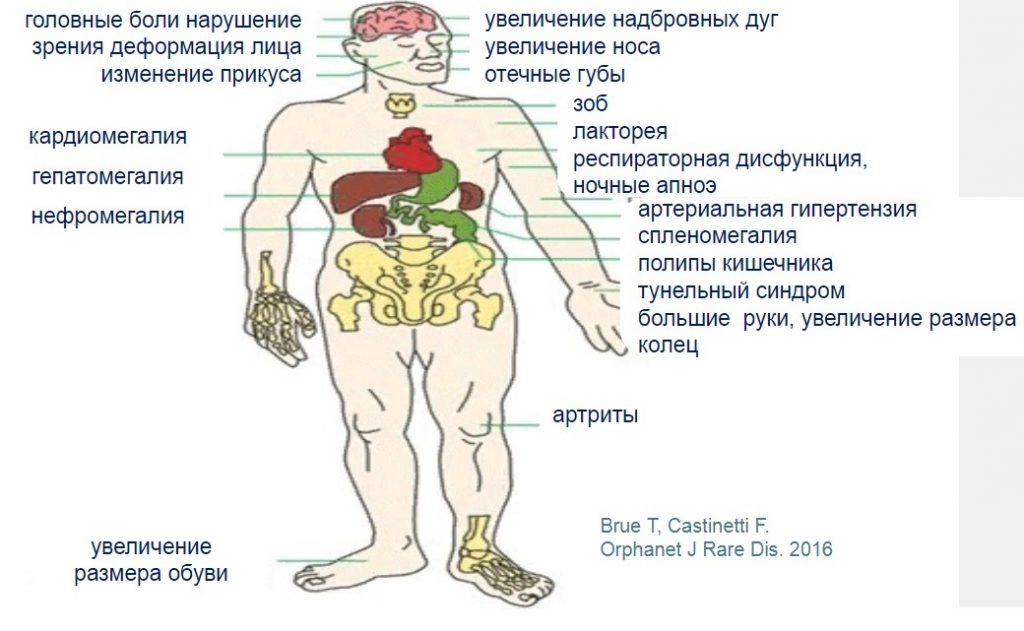
Рисунок 5. Симптомы акромегалии
Вот на Рисунке 5 мы видим, что это не только внешние изменения, о которых мы говорили.
Происходит изменение всех внутренних органов , увеличивается сердце, увеличивается печень, увеличиваются почки. У пациентов появляются увеличения щитовидной железы, диффузный зоб или узловой зоб. У пациентов появляются нарушения уже дыхания, респираторная дисфункция, ночные остановки дыхания во сне. У пациента развивается артрит и все это приводит, к сожалению, к инвалидизации пациентов.
Системные проявления акромегалии
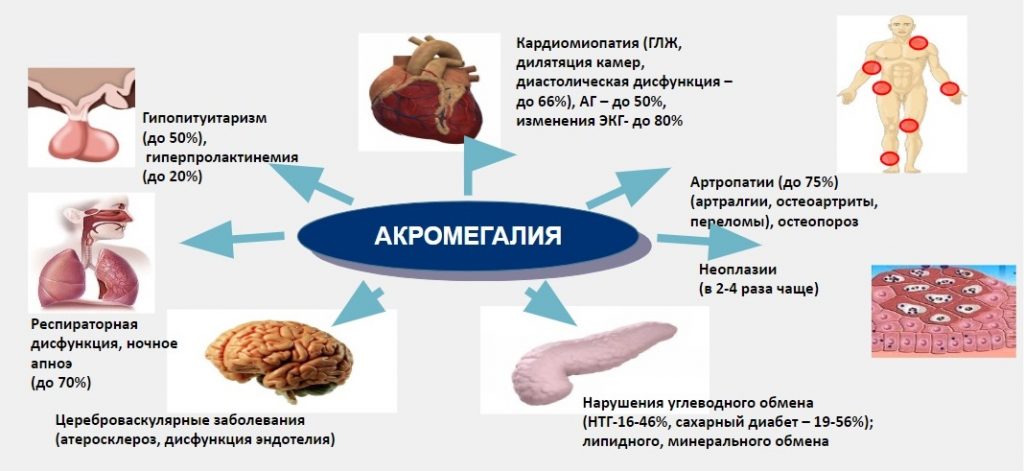
Рисунок 6. Системные проявления акромегалии
На Рисунке 6 представлены системные проявления, самые частые — это поражения сердечнососудистой системы, это большое сердце, это диастолическая дисфункция. Это поражение суставов. Мы видим, что могут быть любые суставы поражены, преимущественно крупные суставы. Это риск различных образований, опухолей дополнительных, о чем я скажу позже. И нарушение углеводного обмена и развитие сахарного диабета. Кроме того, это снижение функции гипофиза, появление признаков гипопитуитарных признаков, это надпочечниковая недостаточность. Это снижение функции щитовидной железы. Это нарушение менструальной функции у женщин и эректильной функции у мужчин. И поражение легких в виде респираторной дисфункции и ночного апноэ.
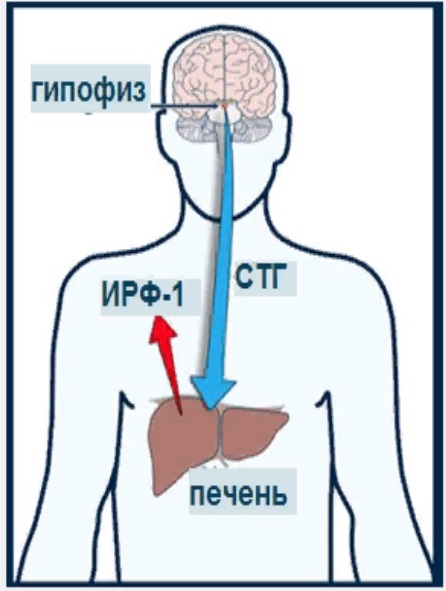
Рисунок 7. Регуляция соматотропной функции гипофиза
На Рисунке 7 я кратко просто вам скажу о регуляции соматотропной функции. В аденоме гипофиза секретируется соматотропный гормон. Он влияет на печень, и в печени образуется инсулиноподобный ростовой фактор-1 или соматомилин-С, это тоже синоним этого фактора, который, в принципе, обуславливает основной эффект, основные эффекты акромегалии.
Диагностика акромегалии
В настоящее время диагностика акромегалии основывается на определении инсулиноподобного фактора роста-1 и исследования гормона роста, в ходе глюкозы, берутся 5 точек до приема 75 грамм глюкозы и в течение 2 часов каждые полчаса. И вот эти два теста являются таким золотым стандартом акромегалии во всем мире.
И если у пациента сахарный диабет, то мы не можем проводить им эту пробу, но этому пациенту может взять 5 точек, также в течение 2 часов с интервалом в 30 минут. И своя собственная гипергликемия, повышение сахара, она является аналогом этой пробы.
Почему мы не используем уровень СТГ в качестве маркера.
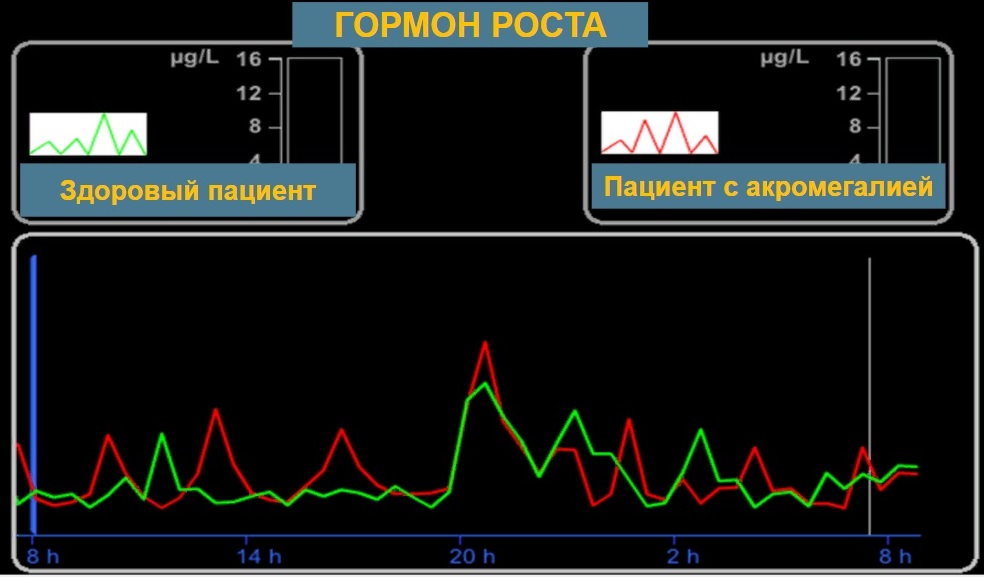
Рисунок 8 Секреция гормона роста
И вот на Рисунке 8, я надеюсь, что видно, зеленый график — это секреция гормона роста у здорового человека, а красным — у пациента с акромегалией. И мы видим циркадный ритм и у здорового человека и у пациента с акромегалией. И мы можем, действительно взять кровь и увидеть высокий уровень гормона роста у здорового человека и более низкий уровень у пациента с акромегалией. Поэтому мы не можем только на основании базального уровня СТГ поставить диагноз.
Преимущества ИРФ-1 как диагностического маркера в сравнении с СТГ
Инсулиноподобный ростовой фактор в отличие от соматотропного гормона, он не подвержен таким циркадным колебаниям.
Это постоянная величина .
И даже незначительное повышение гормона роста, может сопровождаться высоким уровнем ИФР-1 .
Кроме того, это исследование может проводиться в любое время , не зависимо от приема пищи. То есть мы можем взять кровь у пациента и после еды, и утром, и днем, и вечером. Обычно все-таки в утреннее время. И это не отразиться на результате.
Этот показатель является самым главным и надежным маркером, как для диагностики, так и мониторинга лечения акромегалии .
Причины «ложного» снижения ИРФ-1
Может ли быть ложное снижение? Да ложное снижение ИФР-1 может быть.
- Это некомпенсированный сахарный диабет . Высокие очень сахара. В этих случаях исследование нужно повторить после достижения компенсации углеводного обмена.
- Кроме того, применение женщинами оральных эстрогенов , это могут быть конрацептивы, это может быть заместительная терапия, которая включает в себя женские половые гормоны, эстрагены, может приводить к некоторому снижению уровня ИФР. Но обычно это у тех пациентов, у которых изначально не высокий уровень этого ИФР.
- И, конечно, рекомендуется проводить исследования в одной лаборатории , потому что мы сталкивались и с тем, что разные результаты, разные лаборатории, очень сложно оценивать, особенно, когда мы назначаем какое-то лечение, видим ИРФ до лечения в одной лабратории и совершенно другой уже в другой лаборатории. Очень сложно оценивать эти результаты. Поэтому, конечно, хотелось бы, чтобы это все было водной и той же сертифицированной лаборатории.
Последние российские и международные рекомендации, опубликованные в 2014г.
И в этом году готовятся новые рекомендации российские. Я надеюсь они будут опубликованы по диагностике и лечению акромегалии, т.е. это документ для врачей, на котором мы все основываемся при диагностике и лечении наших пациентов.
В настоящее время, еще раз повторюсь, инсулиноподобный ростовой фактор необходимо исследовать всем пациентам, у которых выявили опухоль , даже если у них нет никаких типичный проявлений акромегалии. А мы сейчас часто сталкиваемся с такой ситуацией. МРТ стало общедоступно и сами пациенты, у которых есть головные боли, обращаются в центры, МРТ-центры. Делается МРТ, находиться опухоль гипофиза и, естественно, они уже после этого обращаются к врачам-эндокринологам. Такому пациенту необходимо провести исследование ИФР-1. Естественно, если у пациента есть типичные клинические проявления акромегалии. И если нет внешних проявлений, но есть сочетание нескольких симптомов. Это либо синдром ночного апноэ, либо сахарный диабет, либо это карпальный синдром, т.е. боль и онемение пальцев кистей. Это повышенная потливость, повышение артериального давления, боли в суставах, сочетание нескольких симптомов является для врача обязательным показанием для проведения, для исключения акромегалии.
Еще раз, СТГ не следует смотреть рутинно всем пациентам , мы только смотрим СТГ в ходе пробы.
Критерии акромегалии
В настоящее время во всем мире используется следующие критерии акромегалии :
- повышение гормона роста более 1 нг/мл в ходе пробы с глюкозой
- повышение уровня ИФР-1 для данного пола и возраста.
То есть самый минимальный уровень в этой пробе любая из точек должна быть больше 1 гн/мл.
Какие гормоны еще исследуют пациентам с акромегалией:
- пролактин,
- гормоны щитовидной железы и надпочечников,
- половые гормоны (у женщин — эстрадиол и тестостерон у мужчин)
Лечение акромегалии
В настоящее время цели лечения акромегалии заключаются в следующем:
Конечно, нам необходимо нормализовать гормоны .
Конечно, нам необходимо контролировать размеры опухоли .
Но кроме этого нам необходимо устранять те симптомы акромегалии, которые можно устранить , которые обратимы. И, в первую очередь, это касается сердечнососудистых изменений, это касается сахарного диабета, ночного апноэ, суставных симптомов и полипов толстого кишечника.
В настоящее время целевыми значениями являются:
- снижение уровня СТГ менее 2,5 нг/мл
- минимальный уровень СТГ в ходе теста с глюкозой менее 1 нг/мл после аденомэктомии
- нормализация ИФР-1.
Существует три основных метода лечения.
- На пъедестале стоит хирургия , как основной метод лечения для пациентов с акромегалией.
- Второе место занимает медикаментозный метод лечения .
- Третья место — лучевые методы лечения , только при невозможности и неэффективности проведения первых двух.
Хирургическое лечение аденомы гипофиза при акромегалии.
Я скажу несколько слов о хирургическом лечении.
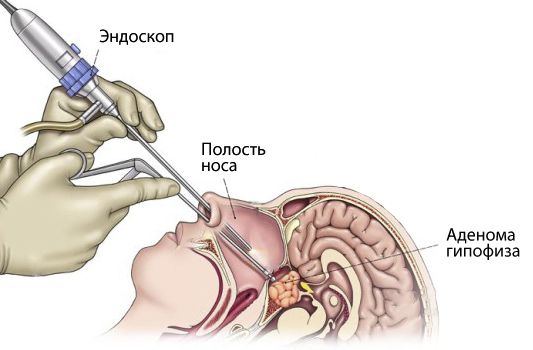
В настоящее время преимущественно проводятся эндоскопические эндоназальные операци и. Операции проводятся через нос. Наиболее эффективны они при тех опухолях, когда опухоль небольших размеров, опухоль локализуется эндо-супорсилярно и не врастает в кровеносные синусы, т.е. она не растет в бок. Потому что если она растет в бок, она может обрастать сонные артерии, может обрастать нервы. И в этих случаях, к сожалению, радикально удалить сложно, особенно если опухоль эта плотная.
Это однократная процедура . Если все прошло хорошо, опухоль соперировали, на следующий день у пациента уже отмечается снижение гормонов. Это оптимальный метод лечения.
И в настоящее время крайне низкая частота осложнений .
«Успех» хирургического лечения зависит от:
- ОПЫТА ХИРУРГА (более 50 операции в год, современная эндоскопические установки) Естественно, успехи хирургии зависят от опыта нейрохирурга . И, действительно, те нейрохирурги, которые оперируют аденомы гипофиза, в том числе пациентов с акромегалией, в общем-то ценятся на вес золота, потому что они имеют очень большой опыт и не каждый хирург, даже при наличии современного оборудования может удалить такую опухоль, потому что важен навык. Я считаю, с опытным хирургом, тот, который выполняет более 50 операций в год. Наши хирурги выполняют порядка 300-500 операций в год.
- РАЗМЕРА ОПУХОЛИ Чем больше опухоль, тем сложнее ее удалить . Но в основном имеет значение характер опухоль. То есть опухоль может инвазивная, она может врастать куда-то, и вот такую опухоль очень сложно радикально удалить.
- ХАРАКТЕРА РОСТА (инвазии в кавернозный синус)
Если опухоль небольших размеров или микроаденома, или опухоль, которая не разрастается за пределы турецкого седла. Турецкое седло это та косточка, скажем так, которая находится гипофиз в норме. То вероятность радикального удаления крайне высока. Это порядка 80-90% случаев.
Если это большие опухоли или опухоли, которые уже врастают в кавернозные синусы, то, к сожалению, радикально удалить такую опухоль не представляется возможным. Только в 50-60% случаев мы получаем действительно радикальное удаление.
Но тем не менее, даже у тех пациентов, у которых нельзя удалить радикально, удаление большей части опухоли приводит к улучшению состояния пациентов и улучшает чувствительность их к терапии . Поэтому в настоящее время считается, если мы даже не можем удалить полностью опухоль, но уменьшить ее мы должны и это улучшит качество жизни нашим пациентам.
Вот такой пример удачного удаления.
Пациент 56 лет. Жалобы на головные боли, изменение внешности, потливость. Пациентке в течение 6 лет проявления акромегалии, изменения внешности, увеличение кистей, стоп. В течение 4х лет у нее повышается давление. Несколько лет назад был выявлен диффузный зоб. И вот только в 19-ом году был поставлен диагноз акромегалии. Отмечено повышение ИФР-1 до 630. и была проведена проба с глюкозой, где мы видим высокие уровни гормонов, нет подавления меньше 1 нг/мл. У такой пациентки небольших размеров опухоль, которая не врастает никуда. Пациентке была проведена эндоназальная аденомэктомия. И на третьи сутки после операции отмечена нормализация гормона роста. И через 3 месяца нормализация ИФР-1. Пациентка была выписана на 3 день после операции. Такой пациентке уже нужно динамическое наблюдение. Но никакого дополнительного лечения она уже не должна получать, потому что мы добились ремиссии акромегалии и радикально убрали опухоль.
В общем-то основным методом лечения акромегалии является хирургический метод не только в нашей стране, во всем мире.
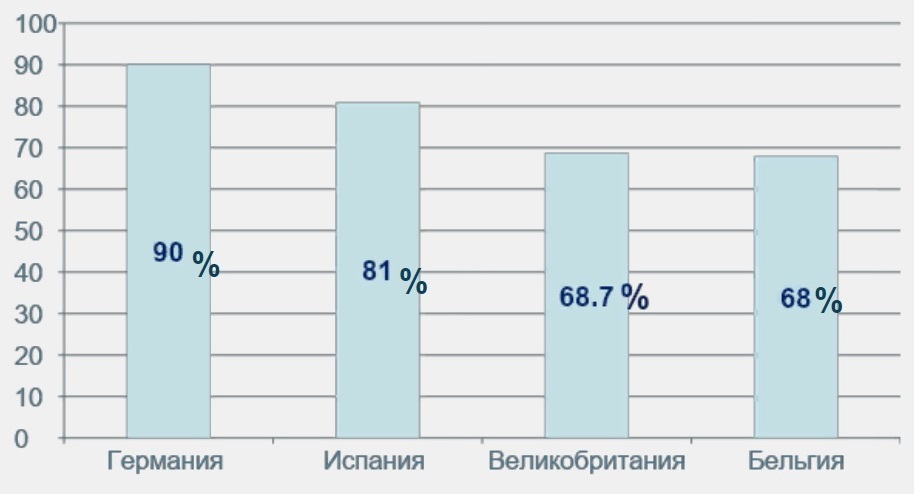
Рисунок 9. Количество оперированных пациентов с акромегалией по данным национальных европейских регистров
Long-Term-Outcome in Patients with Acromegaly: Analysis of 1344 Patient
from the German Acromegaly Register. 2012
Здесь представлены европейские страны, количество прооперированных пациентов. И мы видим, что основным методом лечения, как в Германии, Испании, в других странах, все-таки является хирургический метод лечения.
Послеоперационный мониторинг аденомы гипофиза.
Несколько слов скажу о послеоперационном мониторинге.
- Обычно у пациентов исследуется гормон роста в первые сутки после операции до момента выписки. И снижение его уровня меньше 2 нг/мл — хороший предиктор радикальности удаления, долгосрочной ремиссии.
- Может проводиться тест с глюкозой непосредственно в клинике уже, чаще всего это 7-10 сутки после операции . Но это проводится не везде. У нас, например, это исследование не проводится, потому что пациенты достаточно быстро выписываются.
- Дальше мы смотрим ИФР-1 . Рекомендуется его смотреть согласно всем дедлайнам через три месяца, потому что в отличие от гормона роста, он живет долго и нормализуется он медленно, не сразу после операции. Если мы видим, что он снижается, но остается повышен, даже в течение 3х месяцев, мы можем понаблюдать этого пациента и посмотреть ИФР еще через 3 месяца. У некоторых пациентов мы видим снижение и нормализацию через полгода. Но если через полгода не нормализовался, значит это однозначно говорит, что акромегалия сохраняется. Или, если мы видим, что через три месяца он остается очень высокий, или повышается, то мы не ждем эти полгода, а назначаем лечение.
- Контрольное МРТ рекомендуется делать не раньше, чем через три месяца. Оптимально — это через 6 месяцев. Потому что различные послеоперационные изменения, отек, кроме того хирурги используют гемостатические губки, различные материалы, которые постепенно рассасываются. Если сделать МРТ раньше, просто будет сложно интерпретировать, что это: какие-то послеоперационные изменения либо остаток опухоли.
Лечением акромегалии должна заниматься мультидисциплинарная команда : доктора, которые разбираются в лечении и занимаются лечением этих пациентов, это не только эндокринолог, нейрохирург, но и целая группа докторов, которая принимает решение о тактике лечения пациента.
Метод лучевого лечения
Следующий метод лечения — метод лучевого лечения. На примере нашего центра, у нас есть отделение радиотерапии и радиохирургии, в котором получают лечение пациенты с различными опухолями головного мозга, в том числе с аденомами гипофиза. У нас представлены различные установки для проведения как лучевой терапии, так и радиохирургии, и кибер-нож, и гамма-нож, и новализ, примус. Но все-таки этот метод используется при не радикальном удалении и неэффективности, непереносимости и, как бывает в наших реалиях, недоступности медикаментозной терапии.
В настоящее время одним из наиболее современных методов является радиохирургическое лечение . Этот метод эффективен в лечении пациентов, но в основном пациентов, с не радикальным удалением, или у тех пациентов, у которых сохраняется активность акромегалии.
В настоящее время появляется все больше публикаций об эффективности этого метода лечения. Он обеспечивает хороший контроль опухолевого роста . То есть после лучевого лечения опухоль не растет в порядка 93-100% случаев или уменьшается. Длительность достижения ремиссии составляет от 1 года до 10 лет, в среднем это 3,5 года. То есть после лучевого лечения эффект реализуется не сразу, а мы ждем минимум год. И только через год может наступать начальное снижение уровня гормона.
Но, к сожалению, одним из распространенных осложнений является гипопитуитаризм , т.е. снижение функции гипофиза. По данным современных исследований это порядка 24% в среднем, но некоторые авторы указывают и до 66% случаев. Тем не менее этот процент все-таки нас радует, потому что он ниже, чем при применении ранее использованной фракционно-лучевой терапии, когда таких осложнений было порядка 80% случаев.
У лучевого лечения отсроченный эффект .
Лечение это проводится, в общем-то, в течение нескольких сеансов, это безболезненно для пациентов, чаще всего проводится амбулаторно, пациенты выписываются. Но активность акромегалии сохраняется. Поэтому такие пациенты должны получать аналоги соматостатина . И рекомендуется раз в год пробно отменять препараты, если ИФР нормализуется, то мы можем отменить аналоги соматостатина. Если ИФР вновь повышается, то мы возвращаемся к приему аналогов соматостатина.
Хочу обратить ваше внимание на то, что учитывая риск развития гипопитуитаризма все пациенты, которым проведено лучевое лечение раз в год необходимо проводить оценку функции гипофиза . Начиная от года и до 10-15 лет. Если есть уже нарушения функции щитовидной железы или надпочечников или половых желез, то необходимо проведение заместительной гормональной терапии.
Лекарственная терапия при лечении акромегалии
Это очень радует, что все современные пласты препаратов, которые применяются в мире для лечения акромегалии, представлены в России.
- Аналоги (лиганды рецепторов) соматостатина .
- Агонисты дофаминовых рецепторов 2-го типа .
Эти две группы действую непосредственно на клетки опухоли.
- Антагонисты рецепторов гормона роста . Этот препарат действует перефирически, он не действует на опухоль, но нормализует ИФР-1, тот который как раз гормон, который обуславливает клиническую картину акромегалии. Поэтому в этих случаях мы добиваемся нормализации ИФР-1 и регресса симптомов акромегалии.
Согласно современным всем консенсусам все-таки основными препаратами для лечения акромегалии являются аналоги соматостатина . Они являются препаратами первой линии терапии. Они действительно субъективно улучшают состояние пациентов. пациенты отмечают уменьшение головной боли, уменьшение слабости, потливости, уменьшения боли в суставах. Нормализация гормонов отмечается у 55% пациентов. Уменьшение размеров опухоли тоже примерно у половины пациентов.
Клинические рекомендации по лечению сопутствующих заболеваний
Несколько слов я хотела бы сказать о клинических рекомендациях для лечения сопутствующих заболеваний.
Согласно российским клиническим рекомендациям мы должны лечить все сопутствующие, или их еще называют коморбидные состояния.
Если у пациента отмечена биохимическая ремиссия, то мы видим значимые улучшения, уменьшения отеков, болей в суставах. Но, к сожалению, те изменения разрастания костей суставов они практически не имеют обратной силы, боли в суставах могут сохранятся, даже при достижении биохимической ремиссии . Таким пациентам необходимы дополнительные назначения: либо физиотерапия, либо противовоспалительная терапия, анальгетиков. Если есть выраженные поражения уже крупных суставов, проводиться эндопротезирование этих суставов.
Всем пациентам, у которых есть остеопороз , необходимо проведение рентгеновской эндостометрии 1 раз в 2 года.
Если у пациента есть снижение функции гипофиза , нарушение функции щитовидной железы, надпочечников, половых желез, то, соответственно, должна проводиться заместительная терапия.
Как правило, если мы добились ремиссии акромегалии, то у пациентов отмечается положительная динамика, или полное исчезновение синдрома ночного апноэ , остановки дыхания во сне. Но если он сохраняется, то необходимо назначение сибаб терапии. Естественно, если пациент курит, ему обязательно нужно отказаться от этой вредной привычки.
Если у пациентов сохраняются симптомы карпального канала , т.е. это боли и онемение пальцев рук, то такому пациенту необходимо проведение физиотерапии, в некоторых случаях проводятся эндоскопические операции для излечения этого синдрома. Где происходит рассечение карпальной связки.
Одним из главных факторов — это нормализация, естественно, всех факторов риска развития сердечнососудистой системы . Необходимо нормализовывать артериальное давление. Лечить, естественно, сахарный диабет. Целевыми уровнями артериального давления являются показатели менее 130 на 80, а гликированого гемоглабина менее 6,5%, т.е. как и у здорового человека.
С целью возможной профилактики развития рака кишечника , всем пациентам рекомендовано проведение колоноскопии при постановке диагноза акромегалии. Если есть кишечные полипы , то необходимо удаление этих полипов.
Один из клинических примеров.
Мужчина 43 лет. У пациента отмечались типичные проявления акромегалии. Пациент в течение 5 лет наблюдался кардиологами по поводу гипертонической болезни, у него повышалось давление до 150 на 90. В течение 2х лет у него был сахарный диабет и диффузный зоб.
При обследовании было выявлено повышение ИФР-1 до 630. И диагностирована акромегалия. На МРТ была выявлена эндо-латеростилярная аденома гипофиза.
Пациенту была проведена эндоскопическая эндоназальная аденомэктомия. Мы видим, что гормон роста снизился на вторые сутки после операции. Но оставался 5 нгмл. И через 3 месяца у пациента отмечалось снижение, но также сохранялся высокий уровень ИФР-1. Нами было проведено МРТ, где был выявлен остаток опухоли в кавернозном синусе. После операции у пациента была симптоматика несахарного диабета: жажда, выделение мочи, до 5 литров в сутки. Он получал препарат десопресина, но в дальнейшем эта симптоматика регрессировала. Он сказал это от препарата. Учитывая сохраняющуюся активность акромегалии были назначены аналоги соматостатина и на этом фоне у пациента отмечено снижение ИФР-1. Но он сохранялся повышенным.
Было принято решение о проведение ралиохирургического лечения, так как остаток опухоли был только в кавернозном синусе, гипофиз не попадал в зону облучения. После лучевого лечения, несмотря даже на отсутствие нормализации и ремиссии акромегалии он продолжал получать аналоги соматостатина. Потому что он значительно лучше чувствовал на этом фоне. И через 2 года на фоне уже отмены аналогов соматостатина отмечена нормализация ИФР-1 и снижение СТГ в ходе 1 нг/мл. Мы продолжаем наблюдать этого пациента. в настоящее время у него нет каких-то эндокринных нарушений, в плане снижения функции гипофиза. Но, естественно, мы продолжаем ежегодно наблюдать.
Вопросы и ответы.
Врачи какой специальности должны наблюдать пациентов с акромегалией?
Естественно, это эндокринолог. Если есть опухоль гипофиза, то такого пациента должен наблюдать нейрохирург. В случае развития сопутствующих заболеваний, то врачи других специальностей: кардиологи, гастроэнтерологи, неврологи, в зависимости от тех комарбидных сопутствующих заболеваний, которые выявляются у пациентов.
Может ли акромегалия передаваться моим детям?
Акромегалия — это генетически не обусловленное заболевание, не наследственное заболевание. Поэтому мы утвердительно говорим, что нет. Это заболевание не передается по наследству.
Описаны в литературе случаи семейной акромегалии, когда в семье 2 и более родственников имеют акромегалию, но все-таки этих семей очень мало, и все они известны. Все хорошо описаны, т.е. это редкие случаи.
Может ли акромегалия приводить к развитию рака?
В настоящее время риск развития злокачественных опухолей при акромегалии остается, в общем-то, неизвестным. Но не выше, чем в популяции. Мы прекрасно знаем, что при этом заболевании повышен риск развития как доброкачественных так и злокачественных опухолей толстого кишечника, щитовидной железы.
Но в настоящее время показано, что акромегалия может провоцировать развитие уже имеющихся доброкачественных образований. То есть трансформацию, в первую очередь доброкачественных полипов толстого кишечника. То есть в настоящее время нет доказательств, что сама по себе акромегалия способствует образованию этих опухолей.
И, что касается других видов рака, (рак молочной железы, предстательной железы или почек), в настоящее время было показано, что нет увеличения риска развития этих опухолей.
Поэтому это только рак толстого кишечника и рак щитовидной железы. За чем мы тщательно следим. Почему рекомендуется регулярное проведение ультразвукового исследования щитовидной железы и регулярное проведение колоноскопии, если есть полипы, то удаление полипов кишечника.
Нужно ли делать перерыв, отдых от лекарств? Неужели эта терапия пожизненная?
К сожалению, все-таки акромегалия — это хроническое заболевание. Если нам не удалось вылечить его при помощи хирургического или лучевого методов лечения, то пациенты должны постоянно принимать препараты. Если мы отменим препарат, то это приведет к повышению уровня соматотропного гормона и ИФР и нарастанию симптомов акромегалии. Сразу пациенты говорят, если они перестали принимать, то нарастает отечность, повышается давление, появляются головные боли и другие симптомы. Повторюсь, если лечение назначено после проведения лучевого лечения, то можем рекомендовать пробно отменять препарат. Если мы добились достижения нормализации гормонов, то, естественно, препарат можно отменить.
Если я буду делать уколы с интервалом +- 3 дня, что будет?
Мы придерживаемся интервалов 28 дней для введения аналогов соматостатина и необходимо придерживаться именно этого интервала. в некоторых случаях, когда есть хороший эффект, когда есть нормализация ИФР, мы можем пролонгировать интервал введения. Но, естественно, это должен решать только врач, но не сам пациент.
В некоторых случаях, когда сохраняется высокий ИФР-1, рекомендуется уменьшить интервал между введением препарата. Но, опять же, это решение только врача.
Могут ли аналоги соматостатина приводить к повышению сахара крови?
Как я уже сказала, сахарный диабет второго типа является одним из осложнений акромегалии. Но тем не менее аналоги соматостатина могут приводить к повышению уровню сахара, больше этот вариант описан у октреатидов, лонреатид в меньшей степени влияет на повышение уровня сазара. Но, естественно, у тех пациентов, у которых развился преддиабет или сахарный диабет, необходимо назначение диеты и сахароснижающих препаратов.
Какие осложнения могут вызывать аналоги соматостатина?
Чаще всего, с чем мы сталкиваемся после введения препарата в течение одного или нескольких дней пациенты жалуются на нарушение аппетита, может быть вздутие живота, газообразование, жидкий стул. Но эти симптомы в большинстве случае проходят. При длительном применении возможно образование камней в желчном пузыре, поэтому рекомендуется проведение ультразвукового исследования желчных путей. Я вам хочу сказать, что если в старых международных рекомендациях это было рекомендовано в обязательном порядке, то в настоящее время это рекомендуется проводить только при появлении каких-либо жалоб.
Может ли от аналогов соматостатина рассосаться аденома?
С одной стороны уменьшение размеров опухоли на фоне лечение нам хорошо известно. Мы знаем, что у более половины пациентов назначение соматостатина приводит к уменьшению размеров опухоли, она может быть различная. Но полное исчезновение опухоли с биохимической ремиссией описано всего лишь в нескольких случаях. Их не так много, при длительном введении аналогов соматостатина. Поэтому все-таки эта терапия постоянна.
Пример нашего пациента. Мы видим здесь значимое уменьшение размеров опухоли. У пациента уровень гормона роста был 144 нг/мл, ИФР-1 не исследовался, было проведено МРТ, выявлена больших размеров опухоль. Пациент был направлен на операцию, но в качестве преоперационной подготовки ему были назначены аналоги соматостатина. И когда он поступил к нам через 9 месяцев лечения, мы видим значимое уменьшение размеров опухоли, но тем не менее сохранялась активность акромегалии. Пациент был прооперирован.
В настоящее время все-таки не рекомендуется согласно международным рекомендациям назначать эти препараты в качестве подготовки для того, чтобы улучшить биохимический контроль. То есть нет данных о том, что если мы дадим пациенту на несколько месяцев аналоги соматостатина и потом прооперируем этого пациента, что результаты хирургического лечения будут лучше. Этих данных нет. Поэтому мы даем препараты тем пациентам, у которых есть тяжелые соматические осложнения, преимущественно это поражение сердечнососудистой системы, чтобы улучшить переносимость хирургического лечения, чтобы снять риск.
Комбинация аналоги соматостатина и агонисты дофамина. Как вы относитесь к этой комбинации? Или нужна замена препарата?
Комбинация этих препаратов применятся при неполной ремиссии на фоне терапии аналогами соматостатина. Мы можем увеличивать дозу агонистов дофамина, но не ориентируясь на пролактин. Если у нас пролактин изначально нормальный и мы дадим агонисты дофамина, то пролактин у нас будет ниже нормы. Но мы в первую очередь не ориентируемся на этот показатель, мы, естественно, ориентируемся на уровень ИФР-1. Если на фоне дополнительной терапии агонистами дофамина у нас происходит снижение ИФР-1, то, конечно, тэта комбинация приемлема. То есть в опухоли есть рецепторы и к одному и ко второму препарату. Такая комбинация должна быть продолжена.
Наиболее эффективно это у тех пациентов, у которых изначально высокий уровень пролактина. Но еще раз хочу сказать, что даже при нормальном уровне пролактина эта комбинация может использоваться.
Акромегалия — симптомы и лечение
Что такое акромегалия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кузнецова А. Г., эндокринолога со стажем в 4 года.
Над статьей доктора Кузнецова А. Г. работали литературный редактор Вера Васина , научный редактор Юлия Зотова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Акромегалия (Acromegaly) — это заболевание, при котором в организме избыточно вырабатывается гормон роста. В результате огрубляются черты лица, увеличиваются кисти и стопы, ухудшается зрение, болит голова и суставы. Заболевание развивается постепенно, поэтому зачастую её выявляют спустя 5–10 лет после появления первых симптомов [1] .
Распространённость акромегалии
Акромегалией страдают около 50 человек на 1 млн населения. Болезнь одинаково распространена среди обоих полов, чаще проявляется в возрасте от 40 до 50 лет [1] [2] .
Причины акромегалии
В 95 % случаев причиной акромегалии становится доброкачественная гормонально-активная аденома гипофиза. Менее 2 % случаев приходятся на опухоли, состоящие из нейроэндокринных клеток, но расположенные в лёгких, поджелудочной железе, кишечнике и средостении. К другим причинам болезни относятся наследственные эндокринные нарушения: синдромы Вермера и Мак-Кьюн — Олбрайта, комплекс Карни и др. [3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы акромегалии
- изменения внешности — увеличиваются губы, уши и нос, выступают надбровные дуги и нижняя челюсть;
- макроглоссия — увеличивается и утолщается язык, из-за чего на его спинке можно заметить отпечатки зубов;
- уплотнение и шершавость кожи; ;
- нерегулярный менструальный цикл;
- снижение эрекции и либидо;
- признаки сдавления гипофизом близлежащих структур: головная боль, потеря обоняния, ухудшение зрения, снижение интеллекта и изменения личности [2][3] .
Как правило, пациенты годами не придают значения симптомам и обращаются к доктору, заметив изменения внешности. Особенно они видны при сравнении старых и новых фотографий.

Патогенез акромегалии
В норме гипофиз вырабатывает гормон роста, или соматотропин (СТГ). Этот гормон влияет на зоны роста — эпифизарные пластинки, участки растущей ткани в трубчатых костях. В результате хрящевая ткань постепенно замещается на костную и трубчатые кости удлиняются [14] .
Если гормон избыточно вырабатывается в детстве и подростковом возрасте, когда зоны роста открыты (т. е. эпифизарные хрящи ещё не окостенели), развивается гигантизм, или патологическая высокорослость. При гигантизме рост у мужчин превышает 200 см, у женщин — 190 см.
У взрослых эти зоны закрыты, поэтому повышенный уровень соматотропина приводит к акромегалии — человек уже не растёт, увеличиваются только части тела: лоб, уши, нос, губы, кисти и стопы [6] .
Гормон роста избыточно вырабатывается при опухолях гипофиза, в редких случаях — при развитии нейроэндокринных опухолей в лёгких и поджелудочной железе. Также к акромегалии могут приводить опухоли гипоталамуса: они секретируют рилизинг-гормоны, которые стимулируют гипофиз.
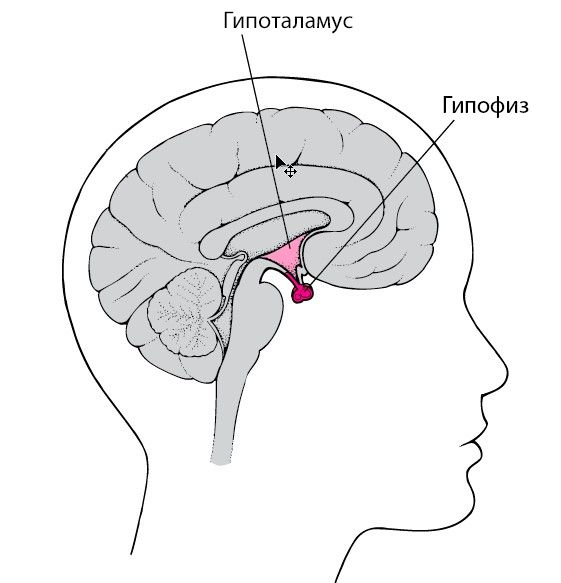
Большинство аденом гипофиза возникают спонтанно, наследственную предрасположенность выявляют только в 5 % случаев. Семейные идиопатические аденомы гипофиза в 15 % случаев связаны с мутациями в гене AIP, причины остальных 85 % неизвестны [15] .
Избыток гормона роста приводит к следующим изменениям:
- нарушается углеводный обмен, и развивается гипергликемия (избыток глюкозы в крови);
- стимулируются молочные железы, из сосков выделяется белесоватая жидкость;
- усиливается синтез белков, из-за чего растёт количество и размер клеток хрящевой ткани, что в итоге приводит к увеличению частей тела;
- усиливается транспорт аминокислот в мышечные клетки, внутренние органы работают активнее и становятся крупнее.
Классификация и стадии развития акромегалии
Опухоли гипофиза подразделяют на следующие виды:
- соматотропиномы, состоящие из слабых гранулированных хромофобных клеток, — это высоко гормональные образования, которые возникают в молодом возрасте и тяжело поддаются лечению;
- соматотропиномы, состоящие из густо гранулированных эозинофильных клеток, — это опухоли, которые отличаются доброкачественным течением и чаще возникают у людей старше 50 лет;
- смешанные опухоли — быстро растут и сдавливают окружающие ткани;
- опухоли из ацидофильных стволовых клеток — агрессивные образования, чаще проявляются в 14–18 лет;
- плюригормональные аденомы I и II типа — быстро растут и склонны к рецидивам;
- атипичные аденомы, гипофизарные карциномы — быстро растут, могут проникать в окружающие ткани [3] .
В большинстве случаев к акромегалии приводят гормонально-активные доброкачественные опухоли гипофиза [16] .
Степени тяжести акромегалии
В зависимости от состояния больного выделяют три степени тяжести акромегалии:
- Лёгкая — пациент умеренно активен, преобладают неспецифические симптомы: мышечная слабость, утомляемость и головная боль. Заболевание лечится в амбулаторных условиях.
- Средняя — пациент обслуживает себя самостоятельно, но работать уже не может. Болезнь проявляется одышкой и гипертонией, у человека повреждаются суставы, что ограничивает его подвижность. На этой стадии акромегалия тоже лечится амбулаторно.
- Тяжёлая — больной не может работать и обслуживать себя, нарастает дыхательная и сердечно-сосудистая недостаточность, нарушается мозговое кровообращение. Требуется госпитализация [5] .
Стадии акромегалии
Выделяют четыре стадии развития акромегалии:
- Латентная стадия — проявляется неспецифическими симптомами: головной болью, слабостью мышц, потливостью и онемением пальцев рук. На этой стадии акромегалию можно заподозрить по изменениям гипофиза при МРТ мозга и рентгене черепа, а также по результатам анализа на соматотропин.
- Стадия гипертрофии — спустя несколько лет от начала болезни заметно меняется внешность: увеличиваются надбровные дуги, скулы, нижняя челюсть, мягкие ткани носа, губ и ушей, утолщается и уплотняется кожа. Также увеличиваются внутренние органы, из-за чего развивается кардио- и пневмосклероз, цирроз печени, остеопороз, деформируется скелет и разрушаются суставы.
- Опухолевая стадия — развивается за счёт масс-эффекта, т. е. сдавления гипофизом соседних структур. Проявляется следующими симптомами:
- при сдавлении гипоталамуса и вышележащих отделов нервной системы — потерей обоняния, эпилепсией, изменением аппетита, режима сна и бодрствования;
- при поражении черепно-мозговых нервов — болью по ходу лицевого и тройничного нервов, ухудшением слуха;
- при поражении височных долей — снижением интеллекта и изменением личности;
- при сдавлении турецкого седла (области черепа, в которой расположен гипофиз) — стойкой головной болью, на которую слабо действуют обезболивающие препараты.
- Стадия истощения — чаще всего возникает при длительном поражении различных органов. Сопровождается одышкой, гипертонией, сердечной недостаточностью и нарушением мозгового кровообращения. Без лечения пациент может погибнуть, чаще всего это происходит из-за остановки дыхания при бронхо-лёгочной патологии или синдроме апноэ во сне.
Осложнения акромегалии
Осложнения акромегалии чаще всего вызваны компрессией окружающих тканей и проявляются по мере увеличения гипофиза. Опухоль сдавливает клетки, которые вырабатывают гормоны, что может привести к развитию вторичного гипогонадизма, гипотиреоза, несахарного диабета и гипокортицизма.
Если опухоль выходит за пределы турецкого седла, развиваются следующие осложнения:
- выпадение полей зрения — чаще двустороннее со стороны виска, из-за чего пациенты не видят предметы, расположенные сбоку, например при вождении машины они часто попадают в ДТП, так как не замечают помеху сбоку;
- отёк и атрофия дисков зрительных нервов — проявляются пеленой и затемнением перед глазами, вплоть до слепоты;
- снижение слуха;
- нарушение обоняния и чувство заложенности носа; и несахарный диабет — сопровождаются головной болью, жаждой и частым мочеиспусканием (до 15–20 раз в сутки);
- лихорадка; ;
- изменение пищевого поведения;
- проблемы со сном — бессонница, ночные пробуждения;
- слабость, быстрая утомляемость и медлительность;
- изменения личности и интеллекта, депрессия, снижение памяти;
- потеря тактильной и болевой чувствительности; [13] .
Диагностика акромегалии
Для диагностики акромегалии применяются лабораторные и инструментальные методы.
Лабораторная диагностика
- Анализ на ИФР-1 в крови (инсулиноподобный фактор роста-1) — оптимальный метод при подозрении на акромегалию. Тест проводится утром натощак. При болезни уровень ИФР-1 повышен, но он может расти и у женщин во время беременности. Кроме того, ошибочный результат возможен при острых воспалительных заболеваниях, сахарном диабете, дефиците питательных веществ, почечной и печёночной недостаточности, тяжёлых инфекциях (сепсис, СПИД), ожогах, операциях на брюшной полости и приёме оральных эстрогенов [12] .
- Оральный глюкозотолерантный тест (ОГТТ) — уровень гормона роста определяют до начала теста, затем принимают 75 г глюкозы и через два часа замеряют его снова. В норме он снижается, но при акромегалии не опускается ниже 1 мг/л. Этот анализ также позволяет оценить эффективность лечения.
- Исследование базального уровня гормона роста — проводят утром натощак трёхкратно с интервалом 20 минут, после чего образцы крови перемешивают. Такой алгоритм позволяет избежать диагностических ошибок.
Инструментальная диагностика
Для визуализации аденомы гипофиза проводится МРТ головного мозга с контрастированием.
Выделяют пять степеней развития аденомы гипофиза:
- 0 — микроаденома размером менее 10 мм, без роста;
- 1 — аденома размером до 10 мм, частично разрушает турецкое седло;
- 2 — макроаденома более 10 мм, целиком заполняет турецкое седло;
- 3 — макроаденома разрушает турецкое седло и прорастает в сфеноидальный или кавернозный синусы;
- 4 — макроаденома полностью разрушает турецкое седло и прорастает в окружающие ткани [3] .
Чтобы выявить осложнения и оценить эффективность лечения, проводятся дополнительные обследования:
- осмотр глазного дна с определением полей зрения;
- суточный мониторинг артериального давления и ЭКГ;
- сомнография;
- колоноскопия;
- УЗИ щитовидной железы, брюшной полости и органов малого таза.
Дифференциальная диагностика
Акромегалия может напоминать следующие заболевания:
- cиндром множественной эндокринной неоплазии 1-го типа (МЭН-1) — при МЭН-1 опухоли поражают не только гипофиз, но и паращитовидные железы, лёгкие и островки поджелудочной железы; — при этом заболевании, как и при акромегалии, утолщается кожа, отекает лицо, появляется слабость и сонливость, поэтому отличить его можно только по повышенному уровню тиреотропного гормона (ТТГ);
- болезнь Педжета — увеличивается череп, утолщаются концевые участки длинных трубчатых костей, повышается активность щелочной фосфатазы;
- синдром Мак-Кьюн — Олбрайта — характерны три признака: преждевременное половое созревание, костно-фиброзная дисплазия и пятна на коже цвета кофе с молоком;
- комплекс Карни — развивается миксома сердца, появляются пятна на коже, шванномы, узелковая дисплазия надпочечников;
- пахидермопериостоз — огрубляются черты лица, утолщаются кожные складки, пальцы по форме становятся похожи на барабанные палочки.
Отличить акромегалию от этих болезней можно по повышенному уровню ИФР-1 и соматотропного гормона (базального и после приёма глюкозы).
Лечение акромегалии
Основные цели лечения акромегалии — снизить выработку гормона роста, ослабить симптомы и предотвратить рецидивы. Для этого применяют хирургическое лечение, медикаментозную и лучевую терапию [2] [3] [13] .
Хирургическое лечение
При акромегалии рекомендуется удалить опухоль гипофиза. Операцию проводят в нейрохирургическом отделении малоинвазивным способом — через нос с помощью эндоскопа под местной анестезией.
При удалении микроаденомы (менее 10 мм) симптомы уменьшаются или полностью исчезают в 76–80 % случаев.
При удалении макроаденомы (более 10 мм) ремиссия наступает в 40–60 %, поэтому после операции как минимум полгода применяют медикаментозную терапию [3] .
Осложнения после хирургического лечения возникают в 2–5 % случаев [13] .
К таким осложнениям относятся:
- ; ;
- назальная ликворея (вытекание спинномозговой жидкости через нос);
- вторичный гипотиреоз.
Эти нарушения обратимы и со временем полностью проходят.
Противопоказания к операции:
- тяжёлая кардиомиопатия с высоким риском аритмии и сердечной недостаточности;
- острые инфекционные болезни верхних дыхательных путей (в таком случае операцию проводят после выздоровления);
- психические заболевания;
- высокий анестезиологический риск.
Медикаментозное лечение
Для лечения акромегалии применяются три группы препаратов:
- аналоги соматостатина;
- агонисты дофаминовых рецепторов;
- антагонисты рецепторов соматотропного гормона.
Аналоги соматостатина — это основные препараты для лечения акромегалии. Их начинают принимать за две недели до операции, чтобы уменьшить опухоль, улучшить прогноз и снизить послеоперационные риски. Также эти препараты назначают после операции, чтобы не дать опухоли развиться снова, после лучевой терапии (от полугода до 2–7 лет) и в тех случаях, когда хирургическое лечение противопоказано.
В России зарегистрированы два препарата:
- — назначается, если не помогло хирургическое или лучевое лечение. Лекарство вводят подкожно 2–3 раза в сутки. Пролонгированную форму препарата (Сандостатин ЛАР) применяют внутримышечно один раз в четыре недели. К побочным эффектам Октреотида относится боль в животе, болезненность и припухлость в месте инъекции.
- Ланреотид — длительно действующий аналог соматостатина, который в 85 раз активнее естественного гормона. Его вводят внутримышечно по 30 мг раз в 14 дней, симптомы в среднем уменьшаются к третьему месяцу лечения.
Эффективность терапии оценивают через полгода-год от начала лечения. Она считается успешной, если:
- стойко снизился уровень ИФР-1 и гормона роста (анализы проводятся через 3–6–12 месяцев);
- аденома не растёт (по данным КТ и МРТ);
- уменьшаются симптомы, повышается выносливость и качество жизни.
Аналоги соматостатина противопоказаны только при индивидуальной непереносимости его компонентов.
Вторая группа средств для лечения акромегалии — это агонисты дофамина. К ним относятся Каберголин (Достинекс, Агалатес, Берголак) и Бромокриптин. Они применяются в качестве первичной терапии при умеренно повышенном ИФР-1 или вместе с аналогами соматостатина.
Лечение Бромокриптином длительное, часто пожизненное, доза препарата может меняться при непереносимости или временных противопоказаниях, например при беременности и лактации. Эффективность лечения оценивают через месяц от начала терапии.
Каберголин по действию идентичен Бромокриптину, но зачастую лучше переносится и может применяться в меньших дозах.
К побочным эффектам агонистов дофамина относятся:
- тошнота и рвота;
- сонливость;
- головная боль;
- ортостатическая гипотензия — внезапное снижение артериального давления при резком подъёме.
Также для лечения акромегалии применяются антагонисты рецепторов соматотропного гормона. К ним относится Пегвисомант, его эффективность составляет около 90 % [3] . Пегвисомант применяют с 2000 года и используют как резервный препарат при непереносимости аналогов соматостатина или неэффективности хирургического или лучевого лечения.
Лучевая терапия
Существуют два основных типа лучевой терапии: традиционная фракционная радиотерапия и стереотаксическая радиохирургия.
Традиционная фракционная радиотерапия проводится 4–5 раз в неделю. Курс лечения составляет 5–6 недель в общей дозе 4500–5000 рад.
К стереотаксической радиохирургии относятся следующие методы: линейный ускоритель с применением высокоэнергетических фотонов, гамма- и кибер-нож [12] . При проведении процедуры с помощью КТ или МРТ определяют точное расположение опухоли. Затем пациенту на голову надевают стереотаксическую рамку, которая ограничивает пучок радиации — он направлен только на участок с опухолью и не повреждает окружающие ткани. У данного метода меньше осложнений, чем у традиционной радиотерапии, ремиссия наступает через 2–7 лет.
Лучевая терапия может быть основным методом лечения при отказе пациента от операции, непереносимости лекарств или их неэффективности в течение полугода.
В качестве дополнительного метода лучевая терапия применяется в следующих случаях:
- при неполном удалении аденомы из-за больших размеров, прорастания в кавернозные синусы и твёрдую мозговую оболочку;
- противопоказаниях и устойчивости к лечению аналогами соматостатина;
- для сокращения сроков медикаментозной терапии.
Противопоказания к лучевой терапии — судорожный синдром и близкое расположение аденомы к перекрёсту зрительных нервов (менее 5 мм): после операции возникает отёк, из-за которого зрение может ещё сильнее ухудшиться.
Эффект после лучевой терапии наступает не сразу — может пройти от 6 месяцев до 10 лет. В этот период назначается медикаментозная терапия.
После проведения лучевой терапии следует определить уровень СТГ и ИФР-1 (помня об отсроченном эффекте), а через 6–9 месяцев провести МРТ.
На практике медикаментозное лечение часто сочетают с хирургическим методом или с лучевой терапией [17] .
Через 5–10 лет после облучения в половине случаев развивается гипопитуитаризм, поэтому пациентам важно контролировать работу надпочечников, щитовидной железы, половых желёз и при необходимости принимать заместительную гормональную терапию [3] .
Также после лучевой терапии повышается риск сосудистых заболеваний головного мозга, может ухудшиться зрение (менее чем у 3 % пациентов) и в редких случаях развиваются вторичные опухоли мозга и радионекрозы (менее чем у 2 % пациентов). После лучевой терапии следует ежегодно обследоваться у невролога и окулиста, а при показаниях проходить МРТ или КТ головного мозга [8] .
Прогноз. Профилактика
Течение акромегалии и прогноз зависят от возраста, в котором началась болезнь. У молодых пациентов (в 20–30 лет) опухоли гипофиза растут быстрее, и без своевременного лечения человек может погибнуть. Для больных старше 50 лет прогноз благоприятнее, но со временем могут развиваться осложнения.
Смертность от акромегалии в несколько раз выше, чем в среднем в популяции. В основном она связана с сердечно-сосудистыми заболеваниями: кардиомиопатией, сердечной недостаточностью и ишемической болезнью [2] .
Акромегалия может развиться повторно через 10–20 лет после операции, поэтому даже при ремиссии нужно ежегодно определять уровень ИФР-1. Дополнительно раз в год следует проверять уровень соматотропного гормона. Зачастую при акромегалии данные этих анализов сопоставимы, но в 35 % случаев они не соответствуют друг другу. Если результаты сильно расходятся, то через 3–4 месяца рекомендуется сдать анализы повторно. При высоком уровне ИФР-1 и гормона роста проводится МРТ [12] .
Профилактики акромегалии не существует. Можно только рекомендовать беречь голову от травм и своевременно лечить хронические инфекционные болезни. Ежегодные профилактические осмотры у терапевта, невролога и офтальмолога помогут выявить заболевание на ранней стадии. Немедленно обратиться к врачу нужно при характерных изменениях внешности, головных болях и выпадении полей зрения.
Акромегалия
Акромегалия — это патологическое увеличение отдельных частей тела, связанное с повышенной выработкой соматотропного гормона (гормона роста) передней долей гипофиза в результате ее опухолевого поражения. Возникает у взрослых людей и проявляется укрупнением черт лица (носа, ушей, губ, нижней челюсти), увеличением стоп и кистей рук, постоянными головными болями и болями в суставах, нарушением половой и репродуктивной функций у мужчин и женщин. Диагностируется по данным гормональных тестов, рентгенографии черепа, МРТ головного мозга. Лечение проводится медикаментозными, лучевыми и хирургическими методами.
МКБ-10

Общие сведения
Акромегалия начинает развиваться после прекращения роста организма. Постепенно, на протяжении длительного периода, нарастает симптоматика, и происходят изменения внешности. В среднем акромегалия диагностируется спустя 7 лет от действительного начала болезни. Заболевание одинаково встречается среди женщин и мужчин, преимущественно в возрасте 40-60 лет. Акромегалия является редкой эндокринной патологией и наблюдается у 40 человек на 1 млн. населения. Повышенный уровень гормона роста в крови вызывает раннюю смертность от онкологических, легочных, сердечно-сосудистых заболеваний.

Причины акромегалии
Секреция соматотропного гормона (соматотропина, СТГ) осуществляется гипофизом. В детском возрасте соматотропный гормон управляет процессами формирования костно-мышечного скелета и линейного роста, а у взрослых осуществляет контроль за углеводным, жировым, водно-солевым обменом веществ. Секреция гормона роста регулируется гипоталамусом, вырабатывающим специальные нейросекреты: соматолиберин (стимулирует выработку СТГ) и соматостатин (тормозит выработку СТГ).
В норме содержание соматотропина в крови колеблется в течение суток, достигая своего максимума в предутренние часы. У пациентов с акромегалией наблюдается не только повышение концентрации СТГ в крови, но и нарушение нормального ритма его секреции. Клетки передней доли гипофиза в силу различных причин не подчиняются регулирующему влиянию гипоталамуса и начинают активно размножаться. Разрастание клеток гипофиза приводит к возникновению доброкачественной железистой опухоли — аденомы гипофиза, усиленно продуцирующей соматотропин. Размеры аденомы могут достигать нескольких сантиметров и превышать размер самой железы, сдавливая и разрушая нормальные клетки гипофиза.
У 45%пациентов с акромегалией опухоли гипофиза вырабатывают только соматотропин, еще у 30% дополнительно продуцируют пролактин, у остальных 25%, кроме того, секретируют лютеинизирующий, фолликулостимулирующий, тиреотропный гормоны, А-субъединицу. В 99 % именно аденома гипофиза служит причиной акромегалии. Факторами, вызывающими развитие аденомы гипофиза, служат черепно-мозговые травмы, опухоли гипоталамуса, хроническое воспаление пазух носа (синусит). Определенная роль в развитии акромегалии отводится наследственности, так как заболевание чаще наблюдается у родственников.
Патогенез
В детском и подростковом возрасте на фоне продолжающегося роста хроническая гиперсекреция СТГ вызывает гигантизм, характеризующийся чрезмерным, но относительно пропорциональным увеличением костей, органов и мягких тканей. С завершением физиологического роста и окостенения скелета развиваются нарушения по типу акромегалии — диспропорциональное утолщение костей, увеличение внутренних органов и характерные нарушения обмена веществ. При акромегалии происходит гипертрофия паренхимы и стромы внутренних органов: сердца, легких, поджелудочной железы, печени, селезенки, кишечника. Разрастание соединительной ткани ведет к склеротическим изменениям этих органов, повышается угроза развития доброкачественных и злокачественных опухолей, в т. ч. эндокринных.
Классификация
Акромегалия характеризуется длительным, многолетним течением. В зависимости от выраженности симптоматики в развитии акромегалии различают несколько этапов:
- Стадию преакромегалии – появляются начальные, слабо выраженные признаки заболевания. На этой стадии акромегалия диагностируется редко, исключительно по показателям уровня соматотропного гормона в крови и данным КТ головного мозга.
- Гипертрофическую стадию – наблюдается ярко выраженная симптоматика акромегалии.
- Опухолевую стадию – на первый план выходят симптомы сдавления расположенных рядом отделов головного мозга (повышение внутричерепного давления, нервные и глазные нарушения).
- Стадию кахексии – истощение как исход акромегалии.
Симптомы акромегалии
Проявления акромегалии могут быть обусловлены избытком соматотропина или воздействием аденомы гипофиза на зрительные нервы и близлежащие структуры головного мозга.
Избыток гормона роста вызывает характерные изменения внешности пациентов с акромегалией: увеличение нижней челюсти, скуловых костей, надбровных дуг, гипертрофию губ, носа, ушей, приводящих к огрубению черт лица. С увеличением нижней челюсти происходит расхождение межзубных промежутков и изменение прикуса. Отмечается увеличение языка (макроглоссия), на котором отпечатываются следы зубов. За счет гипертрофии языка, гортани и голосовых связок меняется голос — становится низким и хрипловатым. Изменения во внешности при акромегалии происходят постепенно, незаметно для самого пациента. Наблюдается утолщение пальцев, увеличение в размерах черепа, стоп и кистей настолько, что пациент вынужден приобретать головные уборы, обувь и перчатки на несколько размеров больше, чем ранее.
При акромегалии происходит деформация скелета: искривляется позвоночник, увеличивается грудная клетка в переднезаднем размере, приобретая бочкообразную форму, расширяются межреберные промежутки. Развивающаяся гипертрофия соединительной и хрящевой тканей вызывает деформацию и ограничение подвижности суставов, артралгии.
Отмечается избыточная потливость и салоотделение, обусловленные увеличением количества и повышенной активностью потовых и сальных желез. Кожа у пациентов с акромегалией уплотняется, утолщается, собирается в глубокие складки, особенно в волосистой части головы.
Происходит увеличение в размерах мышц и внутренних органов (сердца, печени, почек) с постепенной нарастающей дистрофией мышечных волокон. Пациентов начинает беспокоить слабость, утомляемость, прогрессирующее снижение работоспособности. Развивается гипертрофия миокарда, которая сменяется затем миокардиодистрофией и нарастающей сердечной недостаточностью. У трети пациентов с акромегалией наблюдается артериальная гипертензия, почти у 90% — развивается синдром сонных апноэ, связанный с гипертрофией мягких тканей верхних дыхательных путей и нарушением работы дыхательного центра.
При акромегалии страдает половая функция. У большинства женщин при избытке пролактина и дефиците гонадотропинов развиваются нарушения менструального цикла и бесплодие, появляется галакторея — выделение из сосков молока, не вызванное беременностью и родами. У 30% мужчин происходит снижение половой потенции. Гипосекреция антидиуретического гормона при акромегалии проявляется развитием несахарного диабета.
По мере увеличения опухоли гипофиза и сдавления нервов и тканей возникает повышение внутричерепного давления, светобоязнь, двоение в глазах, боли в области скул и лба, головокружение, рвота, снижение слуха и обоняния, онемение конечностей. У пациентов, страдающих акромегалией, повышается риск развития опухолей щитовидной железы, органов желудочно-кишечного тракта, матки.
Осложнения
Течение акромегалии сопровождается развитием осложнений со стороны практически всех органов. Наиболее часто у пациентов с акромегалией встречается гипертрофия сердца, миокардиодистрофия, артериальная гипертония, сердечная недостаточность. Более чем у трети пациентов развивается сахарный диабет, наблюдаются дистрофия печени и эмфизема легких.
Гиперпродукция факторов роста при акромегалии приводит к развитию опухолей различных органов, как доброкачественных, так и злокачественных. Акромегалии часто сопутствуют диффузный или узловой зоб, фиброзно-кистозная мастопатия, аденоматозная гиперплазия надпочечников, поликистоз яичников, миома матки, полипоз кишечника. Развивающаяся гипофизарная недостаточность (пангипопитуитаризм) обусловлена сдавлением и разрушением опухолью гипофиза.
Диагностика
В поздних стадиях (через 5-6 лет от начала заболевания) акромегалию можно заподозрить на основании увеличения частей тела и других внешних признаков, заметных при осмотре. В таких случаях пациент направляется на консультацию эндокринолога и сдачу анализов для проведения лабораторной диагностики. Главными лабораторными критериями диагностики акромегалии являются определение содержания в крови:
- соматотропного гормона утром и после теста с глюкозой;
- ИРФ I — инсулиноподобного ростового фактора.
Повышение уровня соматотропина определяется практически у всех пациентов с акромегалией. Оральная проба с нагрузкой глюкозы при акромегалии подразумевает определение исходного значения СТГ, а затем после приема глюкозы — через полчаса, час, 1,5 и 2 часа. В норме после приема глюкозы уровень соматотропного гормона снижается, а при активной фазе акромегалии, напротив, отмечается его повышение. Проведение глюкозотолерантного теста особо информативно в случаях умеренного повышения уровня СТГ, либо его нормальных значениях. Также тест с нагрузкой глюкозы используется при оценке эффективности лечения акромегалии.
Соматотропный гормон действует на организм через инсулиноподобные ростовые факторы (ИРФ). Концентрация в плазме крови ИРФ I отражает суммарное выделение СТГ за сутки. Повышение ИРФ I в крови взрослого человека прямо указывает на развитие акромегалии.
При офтальмологическом обследовании у пациентов с акромегалией отмечается сужение зрительных полей, т. к. анатомически зрительные пути расположены в головном мозге рядом с гипофизом. При рентгенографии черепа выявляется увеличение в размерах турецкого седла, где располагается гипофиз. Для визуализации опухоли гипофиза проводится компьютерная диагностика и МРТ головного мозга. Кроме того, пациенты с акромегалией обследуются на предмет выявления различных осложнений: полипоза кишечника, сахарного диабета, многоузлового зоба и т. д.
Лечение акромегалии
При акромегалии основной целью лечения является достижение ремиссии заболевания путем ликвидации гиперсекреции соматотропина и нормализации концентрации ИРФ I. Для лечения акромегалии современная эндокринология применяет медикаментозный, хирургический, лучевой и комбинированный методы.
Для нормализации в крови уровня соматотропина назначают прием аналогов соматостатина — нейросекрета гипоталамуса, подавляющего секрецию гормона роста (октреотида, ланреотида). При акромегалии показано назначение половых гормонов, агонистов дофамина (бромокриптина, каберголина). В последующем обычно проводится одноразовая гамма- или лучевая терапия на область гипофиза.
При акромегалии наиболее эффективным является хирургическое удаление опухоли в основании черепа через клиновидную кость. При небольших размерах аденом после операции у 85% пациентов отмечается нормализация уровня соматотропина и стойкая ремиссия заболевания. При значительных размерах опухоли процент излеченности в результате первой операции достигает 30%. Показатель смертности при хирургическом лечении акромегалии составляет от 0,2 до 5%.
Прогноз и профилактика
Отсутствие лечения акромегалии приводит к инвалидизации пациентов активного и трудоспособного возраста, повышает риск преждевременной смертности. При акромегалии сокращается продолжительность жизни: 90% пациентов не доживают до 60 лет. Смерть обычно наступает в результате сердечно-сосудистых заболеваний. Результаты оперативного лечения акромегалии лучше при небольших размерах аденом. При крупных опухолях гипофиза резко возрастает частота их рецидивов.
Для профилактики акромегалии следует избегать травм головы, санировать хронические очаги инфекции носоглотки. Раннее выявление акромегалии и нормализация уровня гормона роста позволят избежать осложнений и вызвать стойкую ремиссию заболевания.
1. Федеральные клинические рекомендации по клинике, диагностике, дифференциальной диагностике и методам лечения акромегалии/ Дедов И.И.Молитвословова Н.Н.Рожинская Л.Я.Мельниченко Г.А. — 2013.
3. Современный взгляд на лечение акромегалии аналогами соматостатина/ Иловайская И.А.// Медицинский совет. — 2017.
Источник https://velikan.info/acromegaly/akromegaliya-kak-vzyat-bolezn-pod-kontrol/
Источник https://probolezny.ru/akromegaliya/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/acromegaly