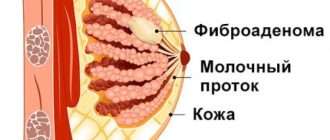
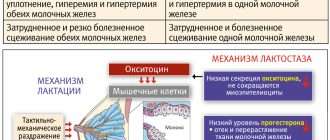
Фиброзно-кистозная мастопатия
Фиброзно-кистозная мастопатия молочных желез – это состояние, которое характеризуется появлением уплотнений в груди. Мастопатия развивается более чем у 50 % женщин в возрасте от 18 до 55 лет.
Почему возникает эта проблема? Что делать, если у вас появилась мастопатия? Как ставят диагноз и лечат это заболевание?
Фиброзно-кистозная мастопатия: причины, симптомы, диагностика
Любые изменения в тканях молочной железы происходят под влиянием гормонов, вернее, при аномальном изменении гормонального фона. При длительном гормональном дисбалансе (например, избытке эстрогенов) развивается мастопатия.
Какие причины вызывают гормональные сбои?
- Гинекологические заболевания.
- Нарушения в работе щитовидной железы.
- Сахарный диабет.
- Нарушения жирового обмена (жировая ткань вырабатывает эстрогены).
- Заболевания печени.
- Частые стрессы.
- Наследственные заболевания эндокринной системы.
- Аборты.
- Отсутствие половой жизни.
- Вредные условия труда.
Симптомы фиброзно-кистозной мастопатии
Основной признак заболевания – появление уплотнений в груди, преимущественно в верхней части. Новообразования можно самостоятельно нащупать. Часто они болезненные, боль может отдавать в область руки или лопатки.
Также можно заметить увеличение лимфоузлов в подмышечных впадинах и нетипичные выделения из сосков. При появлении этих признаков следует обратиться к маммологу.
Диагностика заболевания
Для постановки диагноза проводят следующие процедуры (не все они обязательные):
- сбор анамнеза;
- пальпация молочных желез;
- маммография;
- УЗИ молочных желез;
- МРТ;
- обследование органов эндокринной системы;
- анализ крови.
При выявлении больших уплотнений в груди может быть дополнительно назначена биопсия молочных желез. В грудь вводят иглу и забирают микроскопический кусочек ткани на анализ. Это исследование позволяет оценить состояние клеток и определить, какой характер имеет опухоль – доброкачественный или злокачественный.
Разновидности и фазы мастопатии
Существует три формы мастопатии:
- Фиброзная форма – характеризуется образованием множественных небольших уплотнений по всей молочной железе. Данный вид мастопатии наименее опасен и имеет хорошие прогнозы в лечении.
- Кистозно-узловая форма означает, что в груди образовались кисты (узлы) значительных размеров, которые сдавливают сосуды, провоцируя отеки, нарушение кровообращения в тканях молочных желез и другие серьезные осложнения.
- Смешанная форма – это сочетание фиброзной и кистозно-узловой форм заболевания.
Также выделяют три клинические фазы мастопатии. Они отличаются по возрастному диапазону и тяжести заболевания:
- I фаза. Возраст от 20 до 30 лет. Менструальный цикл регулярный или слегка укороченный, за 5–7 дней до менструации ощущается болезненность молочных желез, уплотнение и повышение чувствительности.
- II фаза. Возраст от 30 до 40 лет. За 2-3 недели до менструации появляется боль и тяжесть в груди. Также в молочной железе нащупываются небольшие болезненные уплотненные участки.
- III фаза. Возраст после 40 лет. Боль в груди не слишком интенсивная, возникает периодически. Прощупываются кистозные образования диаметром до 3 см, из сосков выделяется коричнево-зеленый секрет.
Фиброзно-кистозная мастопатия опасна тем, что железистая ткань из-за гормональных сбоев может перерождаться в злокачественные новообразования.
Фиброзно-кистозная мастопатия: лечение и профилактика
На ранней стадии заболевание не приносит женщине большого дискомфорта. Многие даже не обращаются к специалистам. Уплотнения могут рассасываться и сами собой вследствие естественных изменений гормонального фона. Но все-таки лучше не рисковать своим здоровьем и своим будущим: если вы обнаружили уплотнение в груди, которое не исчезло в течение цикла, то следует показаться врачу.
Для лечения мастопатии специалисты используют различные методы, в зависимости от формы и стадии заболевания. Лекарственная терапия может включать себя прием различных препаратов:
- гормональные средства,
- мочегонные и седативные препараты;
- противовоспалительные средства;
- средства, регулирующие разрастание тканей (например, индол-3-карбинол);
- антиоксиданты (например, ресвератрол, витамин Е, бета-каротин);
- гепатопротекторы;
- препараты йода.
Некоторые средства могут объединять сразу несколько составляющих терапии при мастопатии. Например, препарат Имастон содержит два активных компонента: индол-3-карбинол и ресвератрол в эффективных количествах. В комплексе они замедляют разрастание клеток, защищают ткань груди от вредного действия избытка эстрогенов и способствуют уничтожению клеток, которые делятся неправильно.
Профилактика мастопатии
В первую очередь всем девушкам и женщинам желательно регулярно проводить самообследование груди. Не менее важно своевременно обращаться к врачам при проблемах с циклом, т.к. они часто вызваны гормональными сбоями, лежащими в основе развития мастопатии.
Доказано, что кофеин негативно влияет на гормональный фон женщины, поэтому врачи советуют максимально ограничить прием кофе и крепкого чая.
Еще одним важным фактором в поддержании нормального гормонального фона и сохранении женского здоровья является регулярная половая жизнь.
Если у женщины есть родственницы с мастопатией, то важно помнить, что она находится в группе риска, поэтому ей следует:
Фиброзно-кистозная мастопатия

Дискомфорт и болезненные ощущения в молочных железах не понаслышке знакомы многим женщинам. Но мало кто сразу обращается с жалобами к врачу-маммологу. Кто-то не хочет тратить время и деньги на диагностику, а кто-то пессимистично строит худшие предположения и боится выяснить причину недомогания. И тем самым откладывают своевременное лечение одного из самых распространенных заболеваний молочной железы.
Давайте разберемся, стоит ли переживать, получив диагноз «фиброзно-кистозная мастопатия», какие симптомы и причины для нее характерны, и насколько благоприятен исход при своевременном обнаружении?
Чтобы разобраться в вопросе, нужно кратко пояснить, что такое молочная железа.
Молочная железа – это парный орган на поверхности грудной мышцы. Она состоит из трех видов тканей – железистой, соединительной и жировой. Железистая ткань встречается не только в груди, но и во всем организме. Она выстилает внутреннюю поверхность некоторых органов и выполняет функцию выделения секреторных жидкостей, к которым относится и грудное молоко. Железы разделяются на доли и дольки поменьше соединительной тканью, или стромой. И третья – жировая ткань – образует своеобразную «подушку», в которой находятся железы и строма.
Грудь – не статичный орган. В течение жизни женщины он подвергается изменениям, которыми управляют гормоны. Например, в период после родов протоки желез увеличиваются, накапливая молоко. А после прекращения кормления строма заменяется жировой тканью. С возрастом в груди тоже происходят гормональные изменения, только жировой тканью замещается уже железистая ткань.
Именно сбои в правильной работе гормонов – эстрогена, прогестерона и пролактина – могут привести к развитию ФКМ 1 .
Что такое фиброзно-кистозная мастопатия
Итак, гормональные сбои изменяют естественный баланс между эпителиальной и соединительной тканью. Соединительная ткань разрастается, приводя к доброкачественному новообразованию, которое называют фиброзно-кистозной мастопатией. Именно эти изменения становятся причиной различных болевых ощущений, о которых мы поговорим позже 2 .
Группа риска
Мы уже выяснили, что причина ФКМ – гормональный сбой. Соответственно, в группе риска находятся женщины с заболеваниями, которые нарушают выработку половых гормонов – эстрогена, прогестерона, пролактина. Чаще всего такие изменения настигают женщин в возрасте с 18 до 40 лет. Гораздо реже – мужчин. Длительное лечение гормональными препаратами также повышает риск развития фиброзно-кистозной мастопатии, равно как и большое количество родов, аборты. К гормональным сбоям может привести отказ от грудного вскармливания, длительное отсутствие беременности (после 30 лет).
Вторичными факторами можно считать все, что косвенно касается нарушений гормонального баланса. Это заболевания щитовидной железы, надпочечников, нарушения в работе гипофиза. Наследственность, в том числе, если фиброзно-кистозная мастопатия была выявлена у ближайших родственников. Ну и конечно, проблемы питания, вредные привычки и регулярные стрессы. Все это негативно отражается на женском здоровье в целом и на здоровье молочных желез в частности.
Также женщинам важно беречь себя от травм молочных желез. Например, сдавливание груди тесным бюстгальтером может очень негативно сказаться на ее здоровье 3 .
Симптомы
Первые признаки, которые может заметить женщина самостоятельно, таковы:
- болевые ощущения в груди, которые отдают в плечо или подмышку;
- повышение чувствительности сосков;
- набухание, распирание и болезненное напряжение желез незадолго до менструации;
- уплотнения, которые обнаруживаются при пальпации;
- выделения из сосков.
Любой из этих признаков – повод посетить маммолога. И нужно сказать, что фиброзно-кистозную мастопатию на ранних этапах развития могут обнаружить, даже если женщина вообще не замечала ни один из вышеперечисленных признаков. Именно поэтому врачи настаивают на регулярных осмотрах 1 .
Какой может быть ФКМ?
Всего известно более 50 форм. Но в клинической практике чаще всего фиброзно-кистозная мастопатия делится на диффузную и узловую. Диффузная отличается формированием множества образований по всех молочной железе. Образования могут быть:
- кистозные;
- фиброзные;
- железистые;
- смешанные.
Для узловой формы характерно появление одного крупного уплотнения разного происхождения:
- это может быть фиброаденома
- киста
- липома
- папиллома, которая образуется внутри протока и др 2
Диагностика
Как было сказано, на ранних этапах заболевание редко проявляет себя выраженным дискомфортом. Поэтому женщине необходимо регулярно проходить обследование у маммолога.
Обследование проводится в первой фазе цикла. На приеме врач соберет анамнез, узнает предыдущие жалобы, предпосылки возникновения и определит, находится ли женщина в группе риска.
Затем проводится визуальный осмотр груди и пальпация в двух положениях: стоя и лежа. Пальпация включает проверку подмышечных и надключичных узлов, сжатие сосков на предмет наличия выделений.
Затем врач может назначить инструментальную диагностику. Сюда входят:
1. Маммография – рентгенологическое исследование, которое показано женщинам в группе риска и после 35 лет. Метод позволяет выявить даже те уплотнения, которые не удалось определить при пальпации.
2. УЗИ молочных желез – наиболее безопасный метод, который можно проводить беременным и кормящим женщинам. Однако, его функциональность ограничена.
3. Пункционная биопсия – назначается, если врач обнаружил подозрительный участок. Путем тонкоигольной пункции берется на исследование материал из патологического очага.
4. Исследование гормонального статуса – это анализы на уровень основных гормонов.
5. Биохимический анализ крови – анализ проводится для исключения сопутствующих экстрагенитальных патологий.
6. Дополнительно назначают МРТ, исследованием молочных протоков, исследование полостного образования, цифровую и лазерную маммографию 2 .
Лечение мастопатии
При обнаружении мастопатии лечение обязательно. Основа терапии – гормональное или негормональное лечение, в некоторых случаях хирургическое. Тактика зависит от нескольких факторов, которые обязательно учитывает врач:
- наличие патологии, которая сопутствует либо стала причиной заболевания
- планируется ли беременность
- заинтересована ли женщина в контрацепции.
Гормональное лечение мастопатии
Целью гормональной терапии мастопатии является уменьшение действия мужских гормонов (андрогенов) и женских гормонов (эстрогенов). Одновременно с этим увеличивается действие гестагенного компонента женских половых гормонов (прогестерона).
Негормональное лечение мастопатии
1. Витаминные добавки. Интерес в этом смысле представляют витамины А, Е, В6, РР, Р, аскорбиновая кислота. Они способны действовать комплексно: оказывать антиэстрогенный эффект, снижать выработку пролактина, одновременно усиливая действие прогестерона и уменьшая отек молочных желез за счет укрепляющего действия на сосуды.
2. Фитопрепараты. Аналогично витаминным добавкам положительно влияют на гормональный баланс и снижают выработку пролактина.
3. НПВС. Нестероидные противовоспалительные препараты назначаются при сильно выраженном болевом синдроме, снимают отек и неприятные ощущения.
4. Препараты йода. Если наблюдается дефицит гормонов щитовидной железы, эти препараты нормализуют ее работу.
5. Стимуляторы иммунитета. Иначе эти препараты называют адаптогенами.
6. Седативные препараты. Оказывают положительный эффект на психоэмоциональное состояние женщины.
7. Мочегонные призваны снижать отек в молочных железах и уменьшать болевые ощущения, вызванные им.
Хирургическое лечение
Представляет собой удаление очага узловой мастопатии, либо вылущивание (энуклеацию) опухоли или кисты 3 .
Профилактика
Рекомендуется ежемесячно проводить домашний осмотр молочных желез. Лучше всего делать это в один и тот же день цикла, поскольку в течение месяца грудь может претерпевать некоторые изменения.
Как правильно проводить проверку?
1. Для начала встаньте перед зеркалом с оголенным торсом и опустите руки вниз. Запомните для будущего осмотра, насколько симметричны железы, правильны ли их формы, контуры и размеры. Цвет кожи должен быть естественным и равномерным, то же самое касается цвета и формы сосков.
2. Наклоняйтесь в стороны и оценивайте, насколько равномерно перемещаются груди, не появляются ли западания и возвышения, нет ли выделений.
3. При пальпации в положении лежа и стоя обратите внимание, нет ли уплотнений, загрубений.
Поскольку появление мастопатии связано с гормональными сдвигами, предупредить ее не всегда возможно. Однако некоторые меры вполне посильны и необходимы для поддержания общего здоровья:
- исключите постоянные стрессовые состояния;
- избегайте травм молочных желез, не носите узкое и неудобное белье;
- ведите здоровый образ жизни, откажитесь от вредных привычек;
- помните о потенциальном вреде абортов для здоровья;
- придерживайтесь принципов грудного вскармливания 2 .
Частые вопросы
Какие последствия у мастопатии?
Нужно помнить, что ФКМ – это доброкачественное образование. У женщин с мастопатией увеличивается риск развития рака груди. Гормональные нарушения, на фоне которых она развивается, могут пагубно сказаться на репродуктивной системе. И все же на начальных этапах выявление и лечение мастопатии дает почти 100% гарантию излечения, поэтому так важно регулярно посещать врача 2 .
Нужно ли менять образ жизни при мастопатии?
При поставленном диагнозе врач, помимо назначения лечения, порекомендует женщине придерживаться некоторых правил. Например, нежелательно проводить любые тепловые процедуры – загар, солярий, бани, сауны, горячие ванны.
Из-за высокого содержания веществ, способствующих ухудшению состояния, исключаются шоколад, кофе, чай и какао. При сопутствующем дефиците йода не лишними на столе будут любые морепродукты 2 .
Эффективны ли народные методы лечения мастопатии?
По-настоящему эффективным будет то лечение, которое было назначено врачом по результатам диагностики. Самостоятельное лечение – это попытки действовать наугад, в то время как можно сразу воздействовать на причину и сохранить бесценное здоровье.
Womenfirst
- Маммология. Национальное руководство / Под ред. А.Д. Каприна, Н.И. Рожковой. М.: ГЭОТАР-Медиа, 2016 — 496. ISBN 978-5-9704-3729-2
- Мастопатии / [Андреева Е. Н., Боженко В. К., Бурдина И. И. и др.] ; под редакцией академика РАН А. Д. Каприна, профессора Н. И. Рожковой. — Москва : ГЭОТАР-Медиа, 2019
- Лечение рака молочной железы : клинико-биологическое обоснование : руководство для врачей / [В. Ф. Семиглазов, В. В. Семиглазов, А. В. Комяхов и др.] ; под редакцией В. Ф. Семиглазова и В. В. Семиглазова. — Москва : СИМК, 2017
получи консультацию специалиста рядом со своим домом
ПРОЙДИ ТЕСТ И УЗНАЙ СВОЕ СОСТОЯНИЕ
ПРОЙДИ ТЕСТ И УЗНАЙ СВОЕ СОСТОЯНИЕ

Йога при дисменорее
Йога — это путь саморазвития, корни которого уходят в древнейшую историю человечества. Йога благотворно влияет на организм — улучшает не только физическое, но и психическое самочувствие, помогает справиться со стрессом и даже уменьшить болезненные симптомы.
Как рассчитать овуляцию
В каждом месячном цикле есть только один промежуток, в течение которого женщина может забеременеть. Пользуясь этой информацией, можно как избежать нежелательной беременности, так и приблизить долгожданное материнство. Для этого нужно рассчитать овуляцию (время созревания и выхода женской половой клетки) одним из существующих способов и придерживаться полученного графика.

Климакс — выбор есть!
В целом климактерический период занимает около 10‑15 лет. Как уже упоминалось, в нём выделяют несколько стадий. Самая первая — пременопауза — начинается в среднем в 40‑50 лет, следующий этап — менопауза — знаменует собой последнюю естественную менструацию, а через год после неё наступает постменопауза, которая длится до конца жизни. Если у мужчин климактерий протекает мягче и дольше, изменения не так выражены, то прекрасному полу он может доставить немало неприятностей.

Что делать и как вести себя во время беременности
Вынашивание ребенка — не только огромная радость, но и огромная ответственность для женщины, так как во время беременности формируется организм малыша. От того, насколько правильным было поведение будущей мамы, во многом зависит здоровье и жизнь ребенка. В этой статье эксперты образовательного портала Women First рассказывают о том, как вести себя во время беременности и дают обоснованные советы беременным женщинам.
© 2023 OOO «Эбботт Лэбораториз»,
125171, Россия, Москва, Ленинградское
шоссе, дом 16А, строение 1
- О проекте
- Статьи
- Сервисы
- Проверь себя
- Вопросы и ответы
- Карта сайта
- Политика хранения персональных данных
- Условия использования
- Обратная связь
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами. При использовании интернет-ресурса https://womenfirst.ru в порядке ст. 9 Федерального закона от 27.07.2006 N 152-ФЗ «О персональных данных» (далее – ФЗ «О персональных данных») пользователь сайта https://womenfirst.ru даёт согласие ООО «Эбботт» на автоматизированную обработку в т.ч., но, не ограничиваясь на передачу в сторонние сервисы анализа посетителей Yandex.Metrika; Yandex Webmaster; Google Tag Manager обработку данных о посетителе (а именно cookies, IP-адрес, URL страницы, заголовок и реферер страницы, предполагаемое географическое положение, часовой пояс, возраст, пол, версия и язык браузера, разрешение дисплея, версия операционной системы и вспомогательного программного обеспечения, учет взаимодействия с сайтом, модель устройства, поисковые системы, глубину просмотра, список скачанных файлов, интересы посетителя, список посещённых страниц и проведённое время на сайте).
Программа «Women First» разработана при поддержке ООО «Эбботт Лэбораториз» в целях повышения осведомлённости общественности о вопросах состояния здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
© 2000 – 2023 «Образовательный портал о женском здоровье Women First»
Просим медицинских специалистов ознакомиться с информацией, размещенной ООО «ЭЛ» во исполнение предупреждения ФАС России №МШ/111205/20 от «17» декабря 2020г.). Для перехода подтвердите, что вы медицинский специалист.
Мастопатия — симптомы и лечение
Что такое мастопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Провоторова Максима Евгеньевича, маммолога со стажем в 11 лет.
Над статьей доктора Провоторова Максима Евгеньевича работали литературный редактор Маргарита Тихонова , научный редактор Маргарита Торосян

Определение болезни. Причины заболевания
Фиброзно-кистозная мастопатия (далее ФКМ или просто мастопатия) — это заболевание молочной железы, при котором происходит нарушение соотношения эпителиальных и соединительных компонентов ткани, сопровождающееся формированием доброкачественных новообразований.
Как показывает практика, эта болезнь довольно распространена среди фертильной (плодовитой) половины женского населения. По данным различных авторов, мастопатией могут страдать до 70% женщин. [1]
Причины мастопатии
Мастопатия молочной железы является следствием гормонального дисбаланса: основную роль в развитии данного заболевания играют гормоны эстроген, его метаболиты, а также прогестерон. Изменения уровня тиреотропного гормона, гормонов щитовидной железы, уровня пролактина и многие другие причины могут также способствовать развитию заболевания.
- раннее менархе (раннее начало менструального цикла) — в связи с обновлением гормонального фона организму трудно быстро приспособиться к изменениям; это, в свою очередь, оказывает влияние на тканевую структуру молочных желёз;
- позднее наступление менопаузы — основную роль играет длительное воздействие гормонов (особенно эстрогенов) на ткань железы;
- отсутствие беременностей в анамнезе;
- аборт, провоцирующий резкие перепады гормонального фона;
- отсутствие лактации или крайне непродолжительный период кормления грудью;
- стресс;
- расстройства, связанные с обменными процессами — ожирение, сахарный диабет, нарушения работы печени;
- расстройства эндокринной системы — гипо- или гипертиреоз, тиреотоксикоз, сахарный диабет, метаболический синдром, синдром поликистозных яичников, врождённая дисфункция коры надпочечников;
- заболевания мочеполовой системы, нарушения репродуктивной функции (женское и мужское бесплодие);
- неконтролируемое применение гормональных препаратов, в том числе контрацептивов;
- болезни печени, при которых снижается общий уровень белка в крови или нарушается соотношение между белковыми фракциями;
- генетическая предрасположенность;
- отсутствие или позднее начало половой жизни (в 30 лет и старше), пониженное либидо, дискомфорт в интимной жизни.
Мастопатия и беременность
При беременности меняется гормональный фон, что, как правило, благоприятно влияет на доброкачественные варианты диффузной мастопатии. Однако если беременность возникает при пролиферирующих формах мастопатии, то патология может прогрессировать и даже стать злокачественной.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы мастопатии
Основными симптомами мастопатии являются:
- Боль.
- Уплотнение структуры молочной железы.
- Выделения из сосков. Могут быть прозрачными или напоминать молóзиво — жидкость, которая выделяется перед родами и сразу после них. Их цвет может варьироваться от различных оттенков жёлтого до коричневого и серого. Как правило, жидкость выделяется из нескольких протоков.
![Выделения из сосков [12]](https://probolezny.ru/media/bolezny/mastopatiya/vydeleniya-iz-soskov-12_s_BJxFFpT.jpeg)
При пальпации можно обнаружить крупные и мелкие образования с гладкой или зернистой поверхностью. [4] Боли могут быть различного характера и интенсивности. Помимо болезненности молочных желёз ощущается нагрубание, отёчность и увеличение объёма груди. Боли могут быть иррадиирующими и распространяться в область подмышки, плеча и лопатки, а также исчезать в первые дни менструации. Однако некоторых женщин болезненность молочных желёз беспокоит постоянно, независимо от фазы менструального цикла. [8]
Болевой синдром может возникать как в ответ на прикосновения к железе, так и в виде постоянного дискомфорта, усиливающегося в период менструаций. С прогрессированием заболевания симптоматика становится более яркой, болезненность более ощутимой, а уплотнения тканей могут определяться уже вне зависимости от периодичности цикла.
Патогенез мастопатии
В развитии мастопатии молочной железы важную роль играют дисгормональные расстройства. Особое значение имеют:
- относительная или абсолютная гиперэстрогения (избыток эстрогенов);
- прогестерон-дефицитное состояние (нехватка прогестерона).
Относительная гиперэстрогения сопровождается изменением уровня эстрогена относительно прогестерона, но, в свою очередь, данные гормоны всё же находятся в пределах нормы. Абсолютная гиперэстрогения характеризуется повышением целевого уровня эстрогенов.
Таким образом при повышении эстрогена происходит пролиферация — разрастание протокового альвеолярного эпителия, в то время как прогестерон пытается препятствовать этому процессу благодаря своим способностям: он снижает экспрессию рецепторов эстрогенов и уменьшает локальный уровень активных эстрогенов. Эти свойства прогестерона ограничивают стимуляцию разрастания тканей молочной железы.
При гормональном дисбалансе (избытке эстрогенов и дефиците прогестерона) в тканях молочной железы возникает отёк и гипертрофия внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист.
При возникающих прогестерон-дефицитных состояниях избыточная концентрация эстрогенов приводит к разрастанию тканей молочной железы и нарушению рецепторного аппарата. Стоит отметить, что результаты исследований содержания данных гормонов в плазме крови не всегда могут подтвердить этот патогенетический процесс. Большинству учёных удалось обнаружить недостаток прогестерона при мастопатии, однако в ходе других исследований его уровень был в пределах нормы.
В развитии ФКМ не менее важную роль играет повышение уровня пролактина в крови, которое сопровождается нагрубанием, болезненностью молочных желёз и отёком. Эти симптомы в большей степени проявляются во второй фазе менструального цикла.
Медицинские исследования доказали связь между заболеваниями молочных желез и гениталий. Было выявлено, что при миоме матки и воспалительных заболеваниях гениталий в 90% случаях происходят патологические изменения в молочных железах. А при условии, что миома матки сочетается с аденомиозом, увеличивается риск возникновения узловых форм мастопатии.
Необходимо отметить, что воспалительные заболевания гениталий не выступают в качестве прямой причины развития ФКМ. [3] Однако они могут оказать непосредственное воздействие на её развитие через гормональные нарушения.
У женщин, страдающих аденомиозом и гиперплазией эндометрия, особенно велик риск возникновения заболеваний молочной железы.
Классификация и стадии развития мастопатии
В современной медицине существует несколько классификаций ФКМ.
В настоящее время самая распространённая из них — классификация Рожковой Н.И. В ней выделяют те формы мастопатии молочной железы, которые можно выявить на рентгенограммах и с помощью морфологического исследования. К ним относятся:
- диффузная мастопатия с преобладанием фиброзного компонента, или фиброзная мастопатия (характеризуется отёчностью, увеличением междольковых соединительнотканных перегородок, их давлением на окружающую ткань, сужением или полным зарощением просвета протоков);
- диффузная мастопатия с преобладанием кистозного компонента, или кистозная мастопатия (возникают одна или несколько эластичных полостей с жидким содержимым, которые чётко отграничены от окружающих тканей железы);
- диффузная мастопатия с преобладанием железистого компонента (характеризуется отёком и разрастанием железистой ткани);
- смешанная, или фиброзно-кистозная мастопатия (при данном виде увеличивается количество железистых долек и разрастаются соединительнтканные междолевые перегородки);
- склерозирующий аденоз (возникают частые тянущие боли, образуется плотное новообразование).
Также выделяют узловую мастопатию, при которой образуются чётко выраженные узлы. Но она не относится к доброкачественным мастопатиям.
Существует классификация мастопатии, которая основана на степени пролиферации. К I степени относят ФКМ без пролиферации, ко II степени — мастопатию с пролиферацией эпителия без атипии, к III степени — мастопатию с атипической пролиферацией эпителия. II и III степени являются предопухолевыми состояниями.
Осложнения мастопатии
Что будет, если не лечить мастопатию:
- эстетический дискомфорт при крупных кистах, деформирующих контур груди;
- воспаление кистозных полостей с возможным развитием мастита; при мастопатии с пролиферацией (разрастанием тканей).
Диагностика мастопатии
При обращении к врачу пациентки чаще всего жалуются на боли в груди и нагрубание одной или обеих молочных желёз, которое усиливается за несколько суток до начала менструаций. Практически у всех женщин возникают нерезкие болевые ощущения перед началом менструации. Однако если болезненность груди является следствием патологического состояния молочных желёз, то боли становятся более выраженными и асимметричными. Однако у 15% больных не возникают болевые ощущения в области груди, а причиной их обращения к врачу является уплотнение в железах. [7]
Диагностика ФКМ осуществляется поэтапно:
1. Опрос. На приёме доктор уточнит наличие:
- боли — её характер и локализацию, отдаёт ли она в другие участки тела и связана ли с менструальным циклом;
- уплотнения — когда оно появилось, менялся ли его размер;
- выделений из молочных желёз — цвет, из одного или нескольких протоков, из одной или обеих желёз, спонтанные (следы на белье) или при нажатии;
- беременностей, родов, абортов, лактации (и её длительность);
- заболеваний молочных желёз у ближайших родственниц;
- гинекологических болезней;
- других предшествующих заболеваний молочных желёз, эндокринных патологий и болезней печени.
Также доктор спросит, насколько регулярный менструальный цикл и принимает ли женщина гормональные препараты, в т. ч. контрацептивы.
2. Осмотр и пальпация молочных желёз (в положениях стоя и лёжа).
3. Маммография и УЗИ молочных желёз [10] .
4. Биопсия и морфологическое исследование. Проводится пункция узловых образований и исследование пунктатов и выделений из сосков (цитологическое исследование).
5. Лабораторные исследования крови (анализы на гормоны).
6. Гинекологический осмотр.
7. Дополнительные обследования: КТ и МРТ.
При пальпации молочных желёз важно обратить внимание на консистенцию, наличие или отсутствие тяжей, уплотнений, объёмных образований, оценить плотность тяжей, их спаянность с кожей и окружающими тканями и т. д. Обязательно производится пальпация подмышечных, подключичных и надключичных лимфатических узлов, проверяется, есть ли выделения из сосков.
Как обнаружить мастопатию самостоятельно
Cамообследование груди — полезный инструмент скрининга, особенно в сочетании с регулярным медицинским осмотром, маммографией и в некоторых случаях УЗИ молочных желёз и/или МРТ.
Алгоритм самообследования груди:
- Выпрямить плечи, положить руки на бёдра и посмотреть на своё отражение в зеркале. Должны насторожить:
- ямочки, морщинки или выпячивания на коже груди;
- изменение положения или формы сосков;
- покраснение, болезненность, сыпь или отёк.
- Поднять руки и обратить внимание на те же признаки.
- Посмотреть, не вытекает ли водянистая, молочная, жёлтая жидкость или кровь из сосков.
- Лёжа ощупать грудь круговыми движениями, используя подушечки пальцев. Правой рукой — левую грудь, и наоборот. Можно начать с соска, двигаясь всё бóльшими кругами до внешнего края груди. Также можно перемещать пальцы вертикально сверху вниз.
- Ощупать грудь сидя, а затем стоя — это удобно делать в душе.
Если при осмотре обнаружено уплотнение или изменение груди, то об этом следует сообщить врачу [12] .
Лечение мастопатии
Лечением мастопатии занимается врач-маммолог. В первую очередь, оно заключается в поиске и устранении причин мастопатии: нервных расстройств, дисфункции яичников, гинекологических заболеваний, болезней печени и др.
Основные задачи лечения мастопатии: снизить болевой синдром, уменьшить кисты и фиброзные ткани в молочной железе, провести профилактику рецидивов опухолей и онкопатологии, а также скорректировать гормональный статус (после обнаружения гормональных расстройств и консультации гинеколога-эндокринолога).
Если в организме пациентки протекают сопутствующие воспалительные заболевания женской половой сферы, эндокринные заболевания (гипотиреоз, узловой зоб, сахарный диабет и др.), то лечение требуется проводить совместно с гинекологом, эндокринологом и терапевтом.
Лечение мастопатии можно условно разделить на два основных вида — консервативное (медикаментозное) и оперативное (хирургическое) лечение. Чаще всего проводится консервативное лечение МФК. В том случае, если имеются кисты больших размеров и значительные уплотнения, не поддающиеся консервативному лечению или при безуспешности терапии, проводится хирургическое лечение.
Консервативное лечение
Обычная тактика ведения женщин, страдающих мастопатией, была разработана ещё в 60-70-е годы, поэтому на данный момент она не является достаточно эффективной. Внедрённые в практику новые лекарственные средства повысили эффективность лечения на начальной стадии. Однако эти препараты оказались малоэффективными для женщин с фиброкистозной мастопатией, в анамнезе которых были близкие родственницы (мама, бабушка, сестра, тётя), страдающие раком молочной железы.
При медикаментозном лечении применяются следующие препараты:
- обезболивающие нестероидные препараты противовоспалительного действия — снимают болевые ощущения и способствуют восстановлению сна;
- витаминные комплексы — укрепляют иммунитет;
- гомеопатические средства — укрепляют защитные силы организма;
- антидепрессанты и снотворные препараты — необходимы при депрессии, раздражительности, бессоннице (симптомах, сопутствующих фиброзно-кистозной мастопатии);
- препараты йода — особенно важно применять их на начальной стадии лечения, так как они улучшают работу щитовидной железы, способствуют нормальному функционированию половой системы и регулированию менструального цикла;
- мочегонные средства [2] — устраняют отёки тканей молочной железы, улучшают отток крови через вены и её циркуляцию в тканях молочной железы. Эти препараты также уменьшают содержание в крови калия и магния, без которых нормальная работа сердечно-сосудистой и нервной систем затрудняется. Поэтому мочегонные средства принимают обычно вместе с препаратами, содержащими калий и магний.
Гормонотерапия
Данный метод лечения назначается в сложных случаях ФКМ. Нормализация гормонального баланса направлена, в первую очередь, на устранение болей. Стабилизация состояния эндокринных желёз, желудочно-кишечного тракта помогает предотвратить появление новых образований, уменьшить размеры существующих, снизить или устранить болевые ощущения. Однако пролиферативные формы фиброаденоматоза и фиброзно-кистозные или фиброматозные мастопатии плохо поддаются данному способу лечения.
Применение гормональных препаратов назначается индивидуально и проводится под контролем лечащего врача. Лекарственные средства применяются в виде таблеток, инъекций или гелей, которые наносятся на молочную железу. Пациенткам репродуктивного возраста может быть назначен приём гормональных контрацептивов. Системная гормонотерапия должна проводиться высококвалифицированным специалистом, который сможет контролировать гормональный статус.
Гормональная терапия предполагает применение антиэстрогенов, оральных контрацептивов, гестагенов, андрогенов, ингибиторов секреции пролактина, аналогов освобождающего гормона гонадотропина (LHRH). Лечение аналогами
LHRH применимо к женщинам с мастодинией (болями в молочной железе) при отсутствии эффективного лечения другими гормонами. Действие гестагенов основано на антиэстрогенном аффекте на уровне ткани молочной железы и торможении гонадотропной функции гипофиза. Их применение в комплексной терапии мастопатии повысило терапевтический эффект до 80%.
Для лечения мастопатии у женщин до 35 лет применимы оральные монофазные комбинированные эстроген-гестагенные контрацептивы. Их контрацептивная надёжность практически близка к 100%. У большинства женщин на фоне применения данных препаратов отмечается значительное снижение болезненных ощущений и нагрубания молочных желёз, а также восстановление менструального цикла.
В настоящее время при лечении мастопатии применяется довольно эффективный препарат наружного применения. В его состав входит микронизированный прогестерон растительного происхождения, идентичный эндогенному. Препарат выпускают в виде геля. Его преимущество заключается именно в наружном применении — так основная масса прогестерона остается в тканях молочной железы, а в кровоток поступает не более 10% гормона. Благодаря такому воздействию побочные эффекты, которые возникали при приёме прогестерона внутрь, отсутствуют. В большинстве случаев рекомендовано непрерывное нанесение препарата по 2,5 г на каждую молочную железу или же его нанесение во второй фазе менструального цикла па протяжении 3-4 месяцев.
Негормональная терапия
Методами негормональной терапии являются: коррекция диеты, правильный подбор бюстгальтера, применение витаминов, мочегонных, нестероидных противовоспалительных средств, улучшающих кровообращение. Последние Нестероидные противовоспалительные препараты уже на протяжении долгого времени применяются в лечении диффузной мастопатии.
Индометацин и бруфен, применяемые во второй фазе менструального цикла в форме таблеток или в свечей, снижают боль, уменьшают отёк, способствуют рассасыванию уплотнений, улучшают результаты ультразвукового и рентгенологического исследований. Особенно показано применение этих препаратов при железистой форме мастопатии. Однако для большинства женщин может быть достаточно гомеопатии или фитотерапии.
Консервативное лечение мастопатии должно заключаться не только в длительном приёме седативных средств, но и витаминов А, В, С, Е, РР, Р, так как они благоприятно воздействуют на ткань молочной железы:
- витамин А уменьшает пролиферацию клеток;
- витамин Е усиливает действие прогестерона;
- витамин В снижает уровень пролактина;
- витамины Р и С улучшают микроциркуляцию и уменьшают локальный отёк молочной железы.
Так как мастопатия рассматривается в качестве предракового заболевания, требуется длительное применение натуральных антиоксидантов: витаминов С, Е, бета-каротина, фосфолипидов, селена, цинка.
Помимо витаминов и седативных средств пациентам показан приём адаптогенов, длительностью от четырёх месяцев и более. После четырёхмесячного курса применение препарата прекращается сроком на два месяца, а затем цикл лечения возобновляется также на четыре месяца. Всего должно проводиться не менее четырех циклов. Таким образом полный курс лечения может занять примерно два года.
Диета при мастопатии
При лечении мастопатии необходимо наладить работу пищеварительной системы. [1] Поэтому выздоровление можно ускорить при соблюдении специальной диеты. Для этого необходимо снизить калорийность питания за счёт отказа от углеводов. В первую очередь важно полностью избавиться от употребления легкоусвояемых углеводов (сахара, мёда, джема и мучных изделий) и увеличить долю потребляемых овощей, несладких ягод и фруктов.
При мастопатии, развившейся в результате проблем с щитовидной железой, необходимо ограничить употребление мясных блюд, так как белок стимулирует выделение гормонов щитовидной железы, от которых зависит уровень женского полового гормона — эстрогена.
Если мастопатия появилась на фоне гипертонической болезни, то необходимо ограничить употребление жиров, особенно сливочного масла и сала для снижения гормональной стимуляции груди.
Чтобы обеспечить организм необходимым количеством кальция, который регулирует функции гормональных желёз и оказывает противовоспалительное и противоотёчное действие, следует употреблять кефир, йогурт и творог. Помимо прочего, желательно включить в рацион морепродукты, которые содержат йод — рыбу, кальмары, креветки и морскую капусту. Этот микроэлемент в большом количестве также присутствует в грецких орехах и грибах.
Лечение народными средствами
Помимо общего курса лечения также можно принимать травяные отвары, которые способствуют улучшению сна и обезболиванию, обладающие мочегонным действием и содержащие полезные элементы.
Хирургическое лечение
Хирургическое удаление поражённых тканей назначается в следующих случаях:
- быстрый рост новообразования;
- злокачественное перерождение мастопатии, обнаруженное с помощью биопсии.
Во время операции осуществляется удаление отдельного сектора молочной железы, в котором обнаружены кисты и уплотнения (секторальная резекция). Операция длится 40 минут под общим наркозом.
После оперативного вмешательства назначается приём антибиотиков и витаминов. При необходимости проводится обезболивание, приём успокоительных препаратов. Может быть применена гормонотерапия для предотвращения рецидивов. При этом пациенткам необходимо заняться лечением основного заболевания, вызвавшего дисбаланс гормонов.
При кистах больших размеров возможно проведение лазерной коагуляции данных образований. Такая методика является довольно молодой и малораспространённой ввиду дорогостоящего оборудования. Для данной процедуры используется современный лазерный аппарат BioLitec, который позволяет без разрезов и наркоза выполнить коагуляцию кистозного образования. Также при данной процедуре отсутствует риск возникновения инфекции, нахождение в условиях стационарного отделения не требуется.
Тепловые процедуры, в том числе и физиотерапия, при лечении ФКМ не рекомендуются, так как они могут усилить воспалительные процессы.
Противопоказания к лечению
Гормональное лечение противопоказано при подозрении на злокачественную опухоль, при аллергии и индивидуальной непереносимости препаратов. Кроме того, каждое лекарство имеет свои противопоказания — например, гормональные контрацептивы противопоказаны при нарушении свёртываемости крови, заболеваниях печени и варикозном расширении вен. Поэтому если есть хронические заболевания, то о них важно рассказать врачу.
Операция показана при подозрении на злокачественную опухоль. В остальных случаях диффузная ФКМ лечится консервативно.
Прогноз. Профилактика
Благоприятный прогноз сводится к своевременному обращению к специалисту-маммологу, периодическому проведению УЗИ молочных желез. Всё это поможет уберечься от неприятных последствий патологии молочных желез. Не нужно бояться симптомов заболевания и его лечения, стоит опасаться последствий. Мастопатия может пройти бесследно, для этого требуется лишь внимание к собственному здоровью. [5]
Стоит помнить, что избыточный вес является предвестником многих гормональных нарушений. Если после 50 лет у женщины изменился размер одежды с 50-го на 56-ой, то это следует расценивать как предупреждение об опасности, исходящее от гормональной системы человека. Это, в свою очередь, говорит о необходимости обследования.
Источник https://plan-baby.ru/statyi/fibrozno-kistoznaya-mastopatiya
Источник https://womenfirst.ru/stati/beremennost/fibrozno_kistoznaya_mastopatiya/
Источник https://probolezny.ru/mastopatiya/