Фосфоглив® при жировом гепатозе

Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Степени гепатоза
В зависимости от количества и места накопления жира принято выделять 4 степени жирового гепатоза печени:
- 0 ст. – скопление мелких капель жира на поверхности отдельных групп гепатоцитов;
- Iст. – появление патологических очагов печеночных клеток, покрытых средними и крупными жировыми каплями;
- IIст. – печеночная инфильтрация, проникновение и накопление жира внутрь гепатоцитов;
- IIIст. – диффузное крупнокапельное поражение печени с одновременным внеклеточным скоплением жира и формированием кистозных новообразований.
Причины жирового гепатоза
К основным причинам развития жирового гепатоза печени относят:
- абдоминальное ожирение (объем талии, превышающий 80 см у женщин и 94 см у мужчин);
- сахарный диабет 2-го типа;
- метаболические нарушения, возникающие на фоне тиреотоксикоза, микседемы, синдрома Иценко − Кушинга;
- хроническую алкогольную интоксикацию;
- резкую потерю массы тела более чем на 10 %;
- бактериальные, вирусные, паразитарные инфекции;
- нерациональное питание;
- гиперлипидемию (существенное повышение уровня липидов в крови);
- обходной кишечный анастомоз;
- генетические аномалии развития печени;
- наследственный дефицит ферментов, участвующих в расщеплении липидов;
- нерациональный прием гепатотоксичных препаратов (например, азатиоприн, азитромицин, амфетамин и др.);
- гиподинамию;
- нарушение всасываемости в ЖКТ;
- высокое артериальное давление;
- длительное парентеральное питание (введение питательных веществ в венозную систему);
- дисбиоз кишечника (неправильное соотношение кишечной микрофлоры);
- тяжелые хронические патологии, приводящие к истощению организма;
- операции на пищеварительном тракте.
Клинические признаки гепатоза
Основные симптомы заболевания
На ранней стадии заболевания симптомы жирового гепатоза печени практически не наблюдаются. Это объясняется способностью гепатоцитов к активной регенерации. Однако по мере накопления жира клетки печени перестают справляться со своей функцией. У пациентов появляются следующие симптомы:
- дискомфорт или тянущие боли в правом подреберье и в подложечной области (следствие нарушения работы желчевыводящих путей);
- горечь во рту;
- утренняя тошнота;
- изжога;
- отрыжка;
- общая слабость.
Диагностика
Диагностика жирового гепатоза включает в себя сбор анамнеза, оценку самочувствия и физикального статуса пациента, а также лабораторные и инструментальные методы обследования печени.
Лабораторные методы исследования:
- биохимический анализ крови – определение уровня общего, прямого и непрямого билирубина, АлТ, АсТ, γ-ГТП, холестерина, щелочной фосфатазы, креатинина, глюкозы, белковых фракций;
- коагулограмма – исследование свертываемости крови;
- общеклинический анализ крови и мочи;
- фибротест – определение биомаркеров фиброза;
- специфические маркеры вирусных гепатитов;
- гистологическое исследование тканей печени.
Инструментальные диагностические методики:
- УЗИ органов брюшной полости;
- компьютерная и магнитно-резонансная томографии;
- фибросканирование;
- пункционная биопсия.
Лечение жирового гепатоза печени
В связи с наличием большого разнообразия причин, обуславливающих развитие патологического процесса, лечение жирового гепатоза считается достаточно сложной задачей, требующей грамотного комплексного подхода. Обязательными условиями успешной терапии являются:
- отказ от спиртных напитков;
- исключение приема некоторых медикаментозных препаратов;
- оптимизация физической активности;
- соблюдение рационального режима труда и отдыха.
Диета
Пациентам с повышенной массой тела рекомендуется диетическое питание, направленное на нормализацию жирового и холестеринового обмена. В соответствии с принципом диеты № 5 в суточный рацион больного гепатозом должны входить:
- белки (110 г);
- углеводы (300 г);
- жиры (80 г);
- соль (до 10 г);
- жидкость (1,5–2 л).
Блюда готовятся на пару, запекаются или отвариваются и подаются только в теплом виде. Прием горячей, холодной, острой и жареной пищи запрещен. Питание должно быть дробным – 5–6 раз в день.
В список продуктов, рекомендованных при лечении гепатоза печени, входят:
- нежирное мясо (говядина, молодая баранина, кролик, курица, говяжий язык);
- нежирные сорта рыбы;
- овощные и молочные супы;
- несдобная выпечка;
- черствый ржаной и пшеничный хлеб;
- яйца (не более 1 в день, всмятку или в виде запеченного омлета);
- нежирные кисломолочные продукты;
- крупы, макаронные изделия;
- овощи (в сыром, отварном или тушеном виде);
- фрукты (сырые, вареные, запеченные, в виде компотов);
- жиры (растительные рафинированные масла, натуральное сливочное масло);
- сладости (мед, мармелад, пастила, варенье, конфеты без шоколада).
Запрещенные продукты при гепатозе:
- бульоны (мясные, грибные, рыбные);
- кислые щи;
- свежий хлеб, сдоба;
- жирные сорта мяса, субпродукты;
- жирная, жареная, соленая, копченая рыба, рыбные консервы;
- сливки, сметана, ряженка, сыр, творог и молоко с высоким содержанием жира;
- бобовые;
- зеленый лук, шпинат, редька, грибы, чеснок, маринованные овощи;
- мороженое, кондитерские изделия с кремом, шоколад;
- кулинарные жиры, сало;
- черный кофе, какао.
Лечение жирового гепатоза печени при помощи здоровой диеты требует строгого соблюдения принципов сбалансированного питания. Оптимальная потеря веса – не более 1 кг за неделю. В случае резкого снижения массы тела возможно развитие стеатоза, способного повлечь за собой воспаление, усиление активности фиброгенеза и увеличение скорости развития фиброза.
Медикаментозная терапия
Медикаментозное лечение жирового гепатоза печени проводится в 2 этапа.
- Устранение этиологического фактора. Если причиной заболевания печени стали инфекционные агенты (вирусы гепатитов, бактерии, патогенные грибки или простейшие), обычно назначается этиотропная (противовирусная, антибактериальная, противогрибковая или антипротозойная) терапия. В остальных случаях пациентам может назначаться патогенетическое лечение жирового гепатоза, направленное на коррекцию нарушенных функций печени. Больным, у которых была выявлена резистентность к инсулину, после консультации со специалистом назначается прием тиазолидиндионовых препаратов, при ожирении проводится гиполипидемическая терапия, для стимуляции желчеобразования и желчеотделения назначаются желчегонные средства (холеретики).
Симптоматическое лечение гепатоза печени предусматривает использование противовоспалительных средств, пищеварительных ферментов, витаминов, препаратов антифиброзного действия и пробиотиков, нормализующих микрофлору кишечника.
- Восстановление функций и структуры клеток печени. Вторым этапом лечения гепатоза является гепатопротективная терапия. Гепатопротекторы – это группа лекарственных средств, которые восстанавливают целостность клеточных мембран гепатоцитов и защищают печень от различных повреждающих факторов.
Фосфоглив* при лечении жирового гепатоза
Фосфоглив* – современный гепатопротектор, нашедший широкое применение в гастроэнтерологии и гепатологии. Этот препарат патогенетического действия обладает восстанавливающими, противовоспалительными и антифиброзными свойствами и может использоваться для лечения гепатоза. В состав гепатопротектора входят два активных компонента: эссенциальные фосфолипиды и глицирризиновая кислота.
Эссенциальные фосфолипиды способствуют:
- восстановлению липидного состава клеточной мембраны.
Глицирризиновая кислота:
- подавляет развивающиеся на фоне жирового гепатоза реакции оксидативного стресса;
- снижает выраженность воспаления;
- замедляет фибропластические процессы.
Применение Фосоглива* в комплексном лечении гепатоза способствует:
- нормализации функции печени в более короткие сроки;
- улучшению общего состояния пациента;
- снижению риска развития фиброза и цирроза.
Препарат обладает благоприятным профилем безопасности и имеет доказательства клинической эффективности. Для достижения максимального действия при лечении гепатоза печени Фосфоглив* следует принимать курсами согласно инструкции по применению.
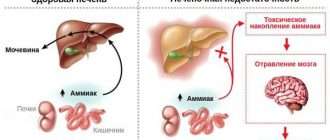
ЖИРОВОЙ ГЕПАТОЗ
Неалкогольная жировая болезнь печени или жировой гепатоз,— это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени).
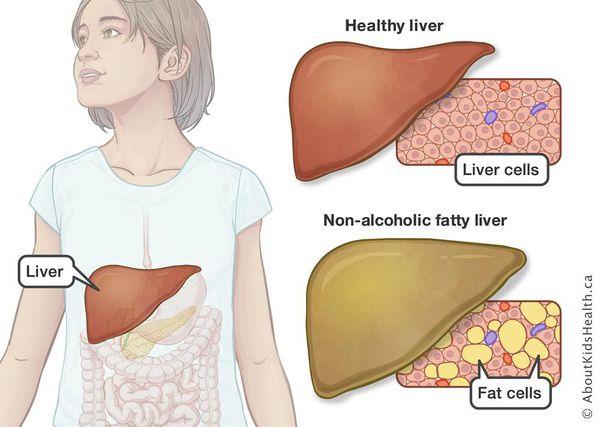
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
- в конечном итоге, циррозу.
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией.
В большинстве случаев жировой гепатоз развивается после 30 лет.
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития жирового гепатоза являются:
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия жирового гепатоза достигает 90 %.
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)) 2 . В сети интернет доступен калькулятор ИМТ.
- 16 и менее — выраженный дефицит массы;
- 16-17,9 — недостаточная масса тела;
- 18-24,9 — нормальный вес;
- 25-29,9 — избыточная масса тела (предожирение);
- 30-34,9 — ожирение I степени;
- 35-39,9 — ожирение II степени;
- 40 и более — ожирение III степени (морбидное).
Симптомы жирового гепатоза
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, тошнота, снижение аппетита или набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
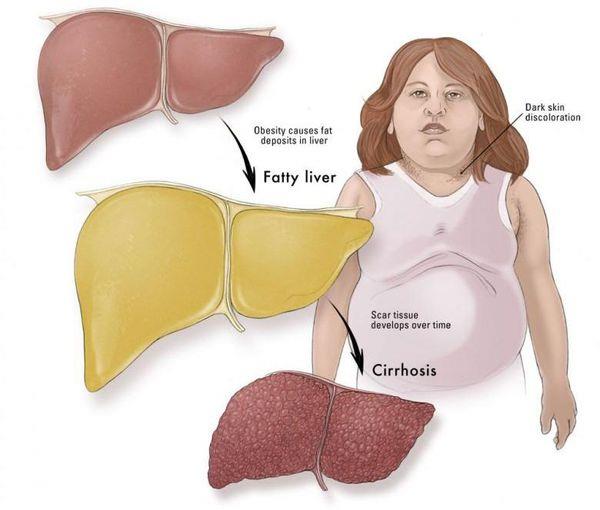
Часто жировому гепатозу сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени.
Осложнения жирового гепатоза
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных, инфекционных изменений, нарушение функции печени с помощью общеклинических, биохимических и специальных анализов.
Затем исследуется структурное состояние печени при помощи УЗИ, КТ, МРТ при необходимости исследуется морфологическое состояние — биопсия печени.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза
Лечение гепатоза медикаментами
Специфического лечения жирового гепатоза не существует. В основном лечение направлено на устранение либо уменьшение негативного влияния причин, способствующих жировому перерождению печени, а также укреплению организма в целом, защите и восстановлению печеночных клеток (гепатоцитов), поддержание заболеваний в компенсированном состоянии (состоянии, когда организм приспосабливается к заболеванию, что ведет к минимальному негативному влиянию патологического процесса). Дозировка и длительность лечения подбираются врачом индивидуально для каждого пациента с учетом веса, сопутствующих заболеваний, стадии и степени его заболевания.
Врач может назначить:
Эссенциальные Фосфолипиды (фосфолипиды – компоненты клеточной стенки);
Препараты природного (растительного) происхождения
Препараты урсодезоксихолевой кислоты (наименее агрессивного, естественного компонента желчи, не обладающего токсичным действием на клетки;
Производные аминокислот (аминокислоты – основной структурный компонент);
Гипогликемические (снижающие концентрацию сахара в крови) средства;
Гиполипидемические (снижающие концентрацию жиров в крови) средства;
Антиоксиданты, витамины A, E, C.
Диета при гепатозе
Жировой гепатоз отличается от других заболеваний печени более благоприятным течением. Он поддается лечению с полным восстановлением печени. Часто для выздоровления достаточно просто пересмотреть свое питание и образ жизни. Поэтому соблюдение диеты может стать основным лечением начальных стадий стеатогепатоза. При правильном питании в организме нормализуется обмен веществ, уменьшается количество жиров в печени, улучшается работа органов желудочно-кишечного тракта.
Вместе со снижением веса уменьшается риск развития сахарного диабета, гипертонической (повышенное давление) болезни, сердечно-сосудистых заболеваний.
Диетотерапия должна быть подобрана врачом-диетологом индивидуально для каждого пациента с учетом возраста, веса, пола и сопутствующих заболеваний. Неправильно подобранный режим питания может только навредить. При заболеваниях печени и желчного пузыря следует соблюдать специально разработанную диету – стол №5 по Певзнеру и диету №8 при ожирении. Цель диеты – щадящее питание для печени.
При соблюдении диеты важно помнить, что:
- Питание должно быть сбалансированным и содержать необходимую суточную норму белков (110 – 130 г), жиров (80 г, 30% – растительных) и углеводов (200 – 300 г).
- Следует употреблять достаточное количество воды (1,5 – 2 литра без учета чая, компота, супов).
- Необходимо ограничить употребляемое количество соли (6 – 8 г) и сахара (30 г).
- Ужин за 3 – 4 часа до сна.
- Пища не должна быть холодной или горячей.
- Полностью исключаются жареные продукты, а предпочтение отдать только отварным, приготовленным на пару, запеченным и тушеным продуктам.
- Исключаются продукты, раздражающие слизистую желудка и повышающие желчеотделение – кислые продукты, соленья, пряности и другие.
- Следует избегать переедания и принимать пищу небольшими порциями.
- Полностью исключается употребление алкоголя.
- Исключаются зеленый чай, кофе, какао, цикорий, каркаде.
Разрешенные и запрещенные источники жиров при жировом гепатозе
К разрешенным продуктам относятся:
- обезжиренный творог, до 500 мл молока в сутки, кефир, простокваша;
- нежирная говядина, мясо кролика, индейки, курицы;
- котлеты на пару;
- морепродукты (устрицы, мидии, кальмары);
- нежирная рыба (тунец, судак).
К запрещенным продуктам относятся:
- жирные молочные продукты;
- сало;
- жирный сорт мяса (утка, гусь, свинина, говядина);
- икра, суши, жирная рыба (форель, сом), соленая и копченая рыба;
- субпродукты (печень, язык);
- майонез, кетчуп, горчица;
- колбасы;
- консервы.
С пищей должно поступать достаточное количество белков растительного и животного происхождения. Белки играют важную роль в нормальном функционировании печени, поэтому их дефицит только усилит жировую инфильтрацию печени.
Разрешенные и запрещенные источники белков при жировом гепатозе
К разрешенным продуктам относятся:
- нежирное мясо;
- рыба;
- обезжиренные молочные продукты;
- несоленые сыры;
- яйца (не больше одного желтка в сутки);
- соевая мука;
- соевый соус.
К запрещенным продуктам относятся:
- жирные сорта мяса и рыбы;
- молочные продукты с высокой жирностью;
- бульоны с мясом, грибами, бобовыми;
- окрошка на кефире.
Разрешенные и запрещенные источники углеводов при жировом гепатозе
К разрешенным продуктам относятся:
- овощи в отварном и запеченном виде;
- сырые овощи в ограниченном количестве;
- сухофрукты;
- протертые компоты;
- чернослив;
- орехи;
- каши (овсяная, гречневая, перловая, мюсли);
- ржаной хлеб, сухарики, хлебцы, отруби;
- мед, мармелад, пастила, леденцы;
- слабый черный чай, отвар шиповника.
К запрещенным продуктам относятся:
- рис;
- выпечка;
- мороженное;
- сахар (более 30 г в сутки);
- газированные и сладкие напитки (Sprite, Coca Cola, фруктовые соки);
- манка;
- изделия из муки высшего сорта;
- макароны;
- бобовые продукты (нагут, чечевица);
- аджика, хрен;
- соленья;
- шоколад, кондитерские изделия с кремом, сгущенное молоко, вафли;
- ягоды и фрукты – яблоки, малина, виноград, клюква, вишня и другие;
- овощи – редис, баклажаны, чеснок, лук, кукуруза и другие;
- свежевыжатые соки.
Соблюдать диету нужно не только определенный период до выздоровления. Это должно стать стилем жизни и придерживаться ее нужно постоянно. Для достижения лучшего результата и его поддержания диету необходимо совмещать со спортом. Не рекомендуются тяжелые физические нагрузки. Лучше всего подойдут плавание, йога, пилатес, езда на велосипеде.
Лечится ли гепатоз народными средствами?

Народные средства помогают в лечении жирового гепатоза не хуже, чем дорогие медикаменты. Положительный эффект можно ожидать только на начальных стадиях болезни. Многие медикаменты имеют в своей основе лекарственные травы. Поэтому эти природные средства могут стать эффективным лечением. Травы можно применять отдельно либо в травяных сборах с комплексным лечебным действием на печень.
Для лечения стеатогепатоза применяют:
- Отруби. Помогают вывести из организма излишки жиров. Отруби нужно настоять в горячей вскипяченной воде до ее полного остывания. После того как вода остыла, следует вынуть отруби и съесть две столовые ложки. Также их можно добавить в каши и супы. Следует применять до трех раз в день.
- Семена расторопши. Расторопша входит в состав многих гепатопротекторов (гепабене, силимар). Обладает антиоксидантным действием (защищает печень от негативного действия окислительных процессов, то есть повреждения гепатоцитов чрезмерным количеством активных форм кислорода). Повышает иммунитет, что помогает организму самому справиться со многими негативными факторами. Для приготовления настойки семена расторопши заливают кипятком (200 мл) на час. После этого процеживают и принимают по 1/3 стакана 3 раза в день за полчаса до приема пищи.
- Цветки бессмертника. Бессмертник обладает желчегонным действием, нормализует метаболизм (обмен веществ) печени. Цветки бессмертника залить 200 мл водой комнатной температуры и нагревать полчаса на водяной бане. После этого настоять 10 минут и добавить теплой кипяченой воды до первоначального объема. Принимать по 1 – 2 столовых ложки 3 – 4 раза в день за 10 минут до приема еды.
- Плоды шиповника. Помогают вывести токсины из организма, обогатить его микроэлементами и витаминами. Около 50 г плодов шиповника настаивают в 500 мл кипятка в течение 12 часов. Принимают трижды в день по 150 мл.
- Зверобой. Укрепляет стенки сосудов, обладает антибактериальным действием. Столовую ложку сушеной травы залить 300 мл кипятка, нагревать на водяной бане 5 минут. Полученный состав процедить и долить кипяченую воду до первоначального объема.
- Листья мяты. Листья мяты обладают желчегонным действием, подходят для профилактики заболеваний печени. Одну столовую ложку сушеных листьев залить 200 мл кипятка. Настоять 20 минут и принимать утром и вечером до еды.
- Цветы календулы. Обладают противовоспалительным, дезинфицирующим, желчегонным действием. Способствуют ускорению обменных процессов в печени. Одну столовую ложку календулы залить 200 мл кипятка и настоять в течение 20 минут. Принимать по 100 мл 3 раза в день.
- Цветы ромашки. Обладает обеззараживающим, заживляющим действием. Цветки ромашки надо настаивать 20 минут, после этого процедить и принимать за 30 минут до еды 2 – 3 раза в день.
- Куркуму. Пряность, которая способствует восстановлению поврежденных клеток печени. Можно добавлять в небольших количествах (1 – 2 щепотки) при приготовлении пищи.
- Кедровые орехи. Укрепляют гепатоциты (клетки печени), предупреждая их разрушение.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Жировой гeпатоз печени

Жировой гепатоз печени — это серьезное заболевание, при котором в органе происходит накопление продуктов жирового обмена. Этот недуг в медицинских кругах также называют стеатозом, НАЖБП, жировой инфильтрацией. По данным статистических исследований, в России жировой гепатоз на разных стадиях выявляют у 27 % из 30 тысяч пациентов, которые обратились за помощью к терапевтам. Болезнь всегда развивается в хронической форме. Ее диагностируют, когда более 5 % массы печени человека приходится на жир. В результате этого заболевания в органе возникает воспалительный процесс. Он может привести к появлению серьезных осложнений, в том числе спровоцировать развитие цирроза или рака.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы жирового гепатоза печени (признаки)
На раннем этапе развития заболевание может протекать без ярко выраженных симптомов. При этом, первичные признаки недуга люди часто путают с проявлениями других болезней желудочно-кишечного тракта. Длительной бессимптомное течение представляет для человека серьезную опасность, ведь он даже не может заподозрить у себя патологию. Стоит задуматься о своем здоровье и пройти консультацию у врача людям, которые страдают от:
- болей в правом подреберье;
- тяжести в животе;
- метеоризма;
- горечи во рту;
- отрыжки;
- тошноты.
Это первые признаки жирового гепатоза печени, которые некоторые путают с проявлениями гастрита, язвы, расстройства кишечника, отравлением. Как правило, диагноз удается поставить, когда в органе уже начали происходить серьезные дегенеративные изменения. На поздних стадиях развития заболевания у пациента отмечается значительное увеличение размера печени, которое заметно невооруженным глазом. Помимо этого, человека беспокоит:
- ухудшение общего самочувствия;
- изменение стула;
- нервозность;
- чувство тяжести в правом подреберье;
- раздражительность.
У пациента на фоне гепатоза могут возникать серьезные нарушения обмена веществ. Нередко болезнь провоцирует сильнейшие отеки, а также вызывает желтуху. Как правило, недуг развивается достаточно медленно, но по достижении последних стадий он способен принять необратимый характер.
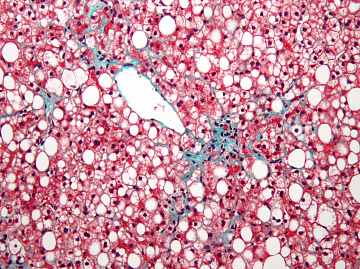
Причины заболевания
Симптомы и особенности лечения жирового гепатоза печени могут различаться в зависимости от факторов, которые спровоцировали его появление. Специалисты отмечают, что наиболее распространенной и часто встречающейся причиной развития заболевания является избыточная масса тела. Если у человека наблюдаются проблемы с лишним весом, то риск появления у него гепатоза равняется 40 %. Помимо этого болезнь развивается на фоне:
- повышенного уровня холестерина в крови;
- сахарного диабета второго типа;
- нарушений работы щитовидной железы;
- хронических заболеваний желудочно-кишечного тракта;
- генетических недугов.
Для того чтобы понять, как вылечить жировой гепатоз печени, важно определить его первопричину. Иногда заболевание может носить токсический характер, то есть возникать из-за злоупотребления человеком спиртных напитков. В таком случае говорят об экзогенных причинах появления недуга. Заболеть могут люди, которые:
- работают на вредных производствах;
- длительное время принимают гепатоксические лекарства;
- живут в регионах с плохой экологией.
Факторов, которые способны спровоцировать развитие недуга, множество. Среди них можно отметить и некоторые вирусные инфекции, например, гепатиты В и С. При этом, по данным статистики, заболевание чаще выявляет у женщин в возрасте от 40 до 60 лет (в период менопаузы), что может говорить о гормональных причинах его появления.
К какому врачу обратиться?
Специалисты настоятельно рекомендуют людям, которые испытывают вышеперечисленные симптомы, не пытаться справиться с проблемой самостоятельно. Если сразу обратиться за квалифицированной помощью, то побороть заболевание можно очень быстро. Выявить симптомы и назначить лечение жирового гепатоза печени могут:
Источник https://www.phosphogliv.ru/spravochnik-zabolevanij/gepatoz.html
Источник https://fmbaeysk.ru/patsientam/zdorovyy-obraz-zhizni/32/
Источник https://openclinics.ru/bolezni/gepatoz/