Гемолитическая болезнь новорожденных
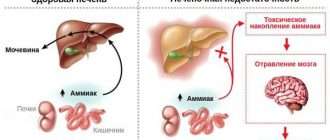
Гемолитическая болезнь новорожденных (или эритобластоз) — одно из редких, но очень тяжелых заболеваний, при которых разрушаются и гибнут эритроциты. Гемолитическая болезнь возникает из-за несовместимости крови матери и плода по резус-фактору или системе АВО (групповым антигенам)

Что такое гемолитическая болезнь новорожденных
Гемолитическая болезнь новорожденных (ГБН) – это страшный сон любого неонатолога. При ГБН массово разрушаются эритроциты (красные клетки крови) новорожденного (или плода, если патология возникла еще во внутриутробном периоде). Гемолитическая болезнь новорожденных возникает из-за изосерологической несовместимости – то есть несовместимости с материнской кровью по резус-фактору или системе АВО (групповым антигенам). То есть иммунная система женщины воспринимает эритроциты плода как чужеродные элементы и вырабатывает антитела для их уничтожения.
Если не принять срочные меры, то заболевание может привести к тяжелым последствиям или даже смерти ребенка.
Причины гемолитической болезни новорожденных
Как мы уже сказали выше, причиной гемолитической болезни новорожденных становится несовместимость с материнской кровью по резус-фактору (в большинстве случаев) или по системе АВО (групповым антигенам). Конфликт крови матери и ребенка возникает в следующих случаях:
- У женщины с резус-отрицательной (Rh-) кровью развивается резус-положительный (Rh+) плод;
- У будущей матери кровь относится к 0(I) группе, а у ребенка – к А(II) либо В(III);
- Сенсабилизация матери до беременности (то есть она уже имеет повышенную чувствительность к компонентам крови – например, при резус-отрицательной крови ей переливали резус-положительную, выкидыши, аборты, роды). С каждой новой беременностью и родами риск развития гемолитической болезни новорожденных только увеличивается, особенно, если во время родов произошла отслойка плаценты или пришлось делать кесарево сечение;
- Нарушение барьерной функции плаценты.
Признаки гемолитической болезни новорожденных
Признаки гемолитической болезни новорожденных напрямую зависят от формы заболевания. Например, при отечной форме у ребенка возникают сильные отеки, кожа становится воскового цвета, резко снижен тонус мышц, дыхательная и сердечная функция угнетены. Живот становится раздутым, бочкообразным (из-за увеличения печени и селезенки).
При анемической форме кожа и слизистые становятся бледными, синюшными. Живот также увеличен.
При желтушной форме кожа ребенка становится ярко желтого (иногда даже апельсинового) цвета. Слизистые и склеры глаз также желтеют. Ребенок становится вялым, сонливым или наоборот – резко беспокойным. При ядерной желтухе мышцы приходят в сильный тонус, малыш выгибает спину, запрокидывая голову назад, при этом часто и пронзительно кричит и плачет.
Формы гемолитической болезни новорожденных
Гемолитическая болезнь новорожденных имеет несколько форм, у каждой из которых своя симптоматика. Как мы уже указали выше, специалисты выделяют три клинические формы заболевания: отечную, анемическую и желтушную.
Отечная форма
Отечная форма является самой тяжелой и развивается еще тогда, когда малыш находится в утробе матери. Это может привести к выкидышу или преждевременным родам, а если ребенок все же родился живым, то состояние его крайне тяжелое. У него сильные отеки, тяжелая степень анемии (гемоглобин практически на нуле). Кожные покровы воскового цвета, тонус мышц резко снижен, дыхательная и сердечная функция угнетены. Живот сильно раздут, поскольку печень и селезенка значительно увеличены. В полости вокруг сердца, легких и брюшной полости может наблюдаться скопление жидкости, в крови сильно снижен уровень белка.
Анемическая форма
Анемическая форма считается самой легкой формой гемолитической болезни новорожденных и имеет наиболее благоприятный прогноз. У ребенка отмечается бледность кожных покровов и слизистых, снижение мышечного тонуса, увеличиваются в размерах печень и селезенка, нарастает анемия. При этом состоянию и жизни ребенка ничего не угрожает, при своевременном лечении симптомы быстро проходят.
Желтушная форма
Желтушная форма является самой распространенной. Она проявляется в первые 24 часа после рождения (иногда на вторые сутки), и постепенно ее симптомы нарастают. Кожные покровы ребенка желтеют (иногда даже становятся оранжевого, апельсинового оттенка), склеры и слизистые также становятся желтого цвета. Чем выше уровень билирубина в крови, тем хуже состояние малыша – он становится вялым, сонным, снижается мышечный тонус.

Также выделяют степени тяжести заболевания. Легкая форма ГБН выявляется только при незначительных симптомах или по результатам анализов. При среднетяжелой форме повышается билирубин в крови, но серьезной интоксикации еще нет. При тяжелой форме идет билирубиновое поражение ядер головного мозга (ядерная желтуха), отказывают дыхательная и сердечная функции.
Лечение гемолитической болезни новорожденных
Диагностика
Диагностика гемолитической болезни новорожденных начинается еще в дородовом периоде, чтобы исключить иммунный конфликт матери и плода. Определяется группа крови и резус-фактор матери и отца, если у матери отрицательный резус, то у нее уточняют, были ли ранее беременности, аборты, выкидыши, проводили ли ей переливание крови и т.д. Также во время беременности трижды определяют наличие противорезусных антител в динамике. Обязательно проводится УЗИ, поскольку ГБН можно заподозрить по следующим симптомам: утолщение плаценты, многоводие, увеличение печени и селезенки у плода.
После рождения гемолитическую болезнь новорожденных можно диагностировать по таким клиническим проявлением как: желтизна кожных покровов и слизистой, обесцвеченный кал и темная моча, анемия и гепатоспленомегалия.
Обязательно проводят анализ крови – ГБН можно диагностировать при уровне гемоглобина в крови ниже 150 г/л, увеличения уровня билирубина более 70 мкмоль/г в пупочном канатике и 310 — 340 мкмоль/г в остальной крови. При этом с каждым часом уровень билирубина в крови повышается. Также обязательно проводится исследование неполных антител с помощью пробы Кумбса и назначается консультация детского гематолога.
Современные методы лечения
Лечение гемолитической болезни новорожденных напрямую зависит от формы заболевания и степени его тяжести. В тяжелых случаях проводят переливание крови плоду внутриутробно. После рождения, при необходимости, также проводится заменное переливание крови, чтоб удалить свободный (непрямой) билирубин и предотвратить развитие осложнений. Также часто врачи применяют гемосорбцию и плазмаферез – так называемую «чистку крови».

— Самый распространенный метод лечения – фототерапия, когда новорожденного укладывают в кювез под лампу синего света с определенной длиной волны, это эффективно разрушает билирубин в коже.При выраженной анемии требуется переливание эритроцитарной массы. Инфузионная терапия проводится только в том случае, если имеются признаки обезвоживания ребенка. Желчегонная терапия может быть рекомендована только в случае развития синдрома холестаза, — объясняет врач-педиатр Елена Писарева.
Профилактика гемолитической болезни новорожденных в домашних условиях
До родов:
Главной профилактикой гемолитической болезни новорожденных является введение антирезусного иммуноглобулина на 28 неделе беременности и после родов (уже для последующей беременности). Именно иммуноглобулин блокирует выработку антител в организме матери.
— Главная профилактика гемолитической болезни новорожденных – это правильное ведение беременности. До родов это выявление противорезусных антител в крови женщины с отрицательным резусом (трижды за беременность). При этом огромное значение имеет не величина титра антител, а их динамика. При выявлении риска проводится анализ околоплодных вод на 34 неделе, — объясняет врач-педиатр Елена Писарева.
УЗИ-контроль позволяет подтвердить развитие гемолитической болезни плода: на это указывает утолщение плаценты, многоводие, увеличенные печень и селезенка плода.
После родов:
— После родов необходимо сдать анализ крови на билирубин, клинический анализ крови ребенку, проба Кумбса (выявление антирезусных и антиэритроцитарных антител), чтобы предупредить развитие заболевания, — объясняет специалист.
Клинические рекомендации при гемолитической болезни новорожденных
— В своей работе мы руководствуемся клиническими рекомендациями, утвержденными Министерством Здравоохранения Российской Федерации и одобренными Российским обществом неонатологов, и специалистами ассоциации перинатальной медицины. В современных рекомендациях четко прописаны показания к тому или иному методу лечения и техника его проведения. Например, там четко говорится, что применение Фенобарбитала и гепатопротекторов с целью лечения гемолитической болезни новорожденных недопустимо. Также хочется подчеркнуть, что в настоящее время отмена грудного вскармливания при ГБН не показана, — уточняет врач-педиатр Елена Писарева.
Популярные вопросы и ответы
На вопросы отвечает врач-педиатр клиники «Гайде» Елена Писарева.
К каким осложнениям и последствиям может привести гемолитическая болезнь новорожденных?
Последствия гемолитической болезни новорожденных могут отсутствовать вовсе, а могут быть довольно значительными. При несвоевременно начатом или неадекватном лечении желтушная форма ГБН может осложниться билирубиновой энцефалопатией и синдромом сгущения желчи. При достижении высоких цифр непрямой билирубин способен проникать через гематоэнцефалический барьер и поражать головной мозг. В результате развивается билирубиновая энцефалопатия, или ядерная желтуха. Чаще она развивается на 3 — 6 сутки жизни. Появляется сонливость и вялость ребенка, отмечается снижение мышечного тонуса, появляется монотонный крик, судороги, выбухание большого родничка, рвоты и срыгивания. При ядерной желтухе у выживших деток может отмечаться нарушение интеллекта вплоть до идиотии, нарушение физического развития, ДЦП, глухота, нарушения речи.
При поражении печени в крови повышается также уровень прямого билирубина, развивается сгущение желчи, застой ее в желчных протоках и реактивный гепатит. Тогда желтуха приобретает зеленоватый оттенок, печень увеличивается в размерах, увеличивается интенсивность окраски мочи.
Нужно ли родителям перед планированием беременности пройти специальное обследование, чтобы исключить гемолитическую болезнь новорожденных?
Исключить заболевание не получится, единственный способ сделать это – подбирать себе подходящего партнера по группе крови и резус-фактору, но в жизни это редко возможно. Конечно же, стоит заранее знать группу крови и резус мамы, чтоб оценить вероятность развития заболевания, также имеют значение предыдущие беременности, аборты, переливания крови – обо всем этом необходимо рассказать своему врачу. Важно проходить все необходимые обследования вовремя беременности, чтоб вовремя заметить развивающуюся проблему и помочь ребенку.
Что такое гемолитическая болезнь новорожденных
При несовместимости крови мамы и плода, у ребенка может развиться серьезное заболевание — эритробластоз. Патология характеризуется массовой гибелью эритроцитов и несет в себе смертельную опасность для ребенка. Гемолитическая болезнь новорожденных начинает развиваться внутриутробно и к моменту рождения крохи уже носит тяжелый характер. При диагностике заболевания в период вынашивания ребенка можно избежать опасных последствий.
Описание патологии
Что такое ГБН? Гемолитическая болезнь плода и новорожденного характеризуется массовой гибелью эритроцитов. В результате распада красных клеток в кровеносную систему ребенка поступает большое количество билирубина, который является ядом для организма. Помимо этого у малыша возникает острая анемия.

В норме у любого человека эритроциты погибают и рождаются. Срок жизни этой клетки 120 дней. При их разрушении высвобождается токсичный пигмент, который обезвреживается печенью и выводится из организма. Однако при большом объеме высвободившегося билирубина печень крохи просто не справляется с его переработкой, в результате вещество отравляет все органы и ткани, вплоть до их гибели.
При концентрации 200-340 мкмоль/л. начинается энцефалопатия, которая характеризуется изменением мозговых структур крохи под воздействием билирубина. Данная патология может привести к гибели ребенка или к его инвалидности. Помимо мозга страдают все жизненно важные органы плода, наблюдается уплотнение и увеличение объема печени, селезенки и лимфоузлов.
Причины патологии
Гемолитическая болезнь новорожденных развивается при разнонаправленности показателей крови беременной женщины и еще не родившегося малыша. Это возникает по нескольким причинам, самой частой из которых является резус-факторный конфликт. Однако не только резус мамы может повлиять на развитие патологии, встречаются следующие причины развития:
Резус конфликт. Патология при разности резусов (у мамочки с минусом, а у ребенка с плюсом) может развиться только при повторном зачатии. При этом неважно рожала женщина или беременность была прервана.
При первом зачатии патология не возникает, так как у женщины еще нет антител к отличной по параметрам крови зародыша.
Конфликт по группе крови. Может возникнуть если у женщины 0 группа крови, а у ребенка плазма с другим показателем. Патология, возникшая на фоне конфликтов групп крови, протекает вяло. Опасности для крохи она не представляет и во многих случаях даже не диагностируется. Однако в отличие от резус-конфликтов, данная форма может развиться и при первой беременности.
Формы заболевания
Гемолитический синдром имеет три основных формы протекания патологии. От формы и тяжести болезни зависит не только симптоматика, но и прогнозы на выживаемость, и выздоровление крохи.
Желтушная форма. Характеризуется ярким желтым цветом кожи и слизистых, которые обнаруживаются сразу при появлении на свет или проявляются в первые сутки жизни. Малыши с данной формой патологии чаще всего появляются на свет преждевременно. В зависимости от интоксикации организма могут проявляться такие симптомы как судороги, ослабление сосательного рефлекса, сонливость, рвота. При развитии энцефалопатии возможен риск отставания в психическом развитии и инвалидности.
Отечная форма. Характеризуется отеком подкожной клетчатки, увеличением всех внутренних органов, превышением массы тела ребенка. Данная форма считается самой опасной, ведь она начинает прогрессировать еще на стадии внутриутробного развития. В большинстве случаев при данной форме патологии плод гибнет еще в утробе матери, но если ребенок выживает, состояние его крайне тяжелое.
Анемическая форма. Наиболее легкая форма заболевания. Анемия диагностируется только спустя 15 дней после рождения и прекрасно поддается лечению. Прогноз при анемической форме патологии всегда благоприятный.
Диагностика патологии
Так как причины гемолитической болезни у новорожденных кроются в разнонаправленности показателей крови матери и плода, диагностика патологии проводится еще при беременности. Каждая женщина, которая ожидает ребенка, должна сдать анализ крови на группу и резус-фактор. При отрицательном резусе она попадает в группу риска. Женщину ставят на особый учет и уделяют ее беременности более пристальное внимание.
Помимо этого отец ребенка также должен сдать кровь на анализ, если выяснится, что он тоже отрицателен, рисков развития патологии нет. Но если отец положителен, плод может унаследовать его показатели крови и разовьется конфликт. В этом случае мама должна постоянно находиться под контролем врачей.
Особое значение при отрицательном резусе у женщины имеет первая у нее беременность или повторная. При наличии в клинической истории выкидышей, абортов и родов риск развития патологии резко возрастает. Также важно, переливалась ли женщине кровь в прошлом. Если был факт гемотрансфузии без учета резус-фактора, высок риск, что разовьется гемолитическая болезнь новорожденного.
Наблюдение пациентки
При подозрении на развитие ГБН женщина должна регулярно сдавать анализ крови на выявление противорезусных антител. Если наблюдается динамика роста показателей, маме проводят анализ околоплодных вод. Помимо этого женщине делают контрольные УЗИ, с целью определения толщины плаценты, определения параметров ее роста, оценки количества околоплодных вод.
При признаках развивающейся патологии лечение плода начинается еще во время внутриутробного развития. Маме назначаются препараты, которые блокируют выработку антител к крови ребенка. В тяжелых случаях врачи могут провести внутриутробное переливание крови малышу, чтобы восполнить количество эритроцитов.
Если эти меры не помогают и материнские антитела продолжают атаковать ребенка, врачи могут принять решение о преждевременных родах. В этом случае назначается кесарево сечение, которое может проводиться с 37 недели беременности. После рождения ребенку проводится срочное лечение, которое включает в себя несколько методов терапии.
Лечение новорожденного
После рождения малышу проводится послеродовая диагностика ГБН. Гемолитическая болезнь новорожденных диагностируется по внешним проявлениям болезни и по клиническим исследованиям крови. К внешним признакам патологии относятся:
- Желтушность кожных покровов.
- Признаки анемии.
- При пальпации обнаруживается увеличение печени и селезенки.
- Судороги при ядерной желтухе и др.
Исследование крови новорожденного показывают следующие отклонения:
- Низкий уровень гемоглобина.
- Низкое количество эритроцитов.
- Высокий уровень эритробластов.
- Высокие показатели билирубина.
Первостепенно при гемолитической болезни новорожденных лечение основано на выводе токсичных веществ из организма крохи. В частности нужно очистить кровь от билирубина, который отравляет органы и ткани младенца. Способ терапии напрямую зависит от тяжести состояния ребенка:
- При слабо выраженных симптомах у младенца врачи проводят курс фототерапии. Процедура заключается в облучении крохи специальным прибором, под воздействием которого токсичный билирубин разрушается и выводится с мочой и калом.
- При тяжелом состоянии малыша показано срочное заменное переливание крови, которое помогает вывести билирубин и восполнить объем эритроцитов в крови.
- Медикаментозная терапия применяется для быстрого выведения билирубина и восполнения витаминов и микроэлементов в крови ребенка.
- Инфузионная терапия помогает снять интоксикацию и вывести остатки билирубина.
Возможные осложнения
Лечение гемолитической болезни новорожденных дает положительные результаты только при своевременном выявлении патологии еще на этапе вынашивания младенца. Если болезнь запущена и обнаружилась только после появления малыша на свет, возможно развитие следующих осложнений:
- Гибель ребенка в утробе матери или в первые 10 дней жизни.
- ДЦП.
- Глухота.
- Проблемы со зрением.
- Задержка психического развития.
- Врожденный гепатит.
- Задержка интеллектуального развития.
- Инвалидность ребенка.
Профилактические меры
Профилактика патологии заключается в соблюдении женщинами с отрицательным резусом нескольких простых правил. В первую очередь, если вам предстоит переливание крови, нужно проследить, чтобы кровь была отрицательной. Во-вторых, женщине нельзя отказываться от первой беременности. Следует помнить, что первое вынашивание ребенка не может привести к тому, что у малыша разовьется гемолитическая болезнь новорожденных.
После первых родов или прерывания беременности женщина должна настоять на введении специального иммуноглобулина в первые 2 суток. Если в клинике нет данного препарата, нужно позаботиться о его покупке заранее. В этом случае повторная беременность также не принесет осложнений.
Важной мерой профилактики является ранняя постановка беременной женщины на учет. Если у вас отрицательный резус, вы обязаны обратиться к гинекологу с первых дней задержки месячных, чтобы врачи могли непрерывно контролировать состояние плода. Если вам показана госпитализация, ни в коем случае нельзя от нее отказываться.
Если осложнение выявилось во время беременности, необходимо провести ряд профилактических процедур, которые значительно снизят риск опасных осложнений у малыша, а именно:
- Очистка крови посредством пропускания ее через специальные фильтры, которые снижают интоксикацию.
- Внутриутробное переливание крови.
- Гипосенсибилизация. Эта процедура заключается в трансплантации будущей маме лоскута кожи ее мужа. В этом случае антитела будут атаковать инородную кожу и негативное влияние на ребенка ослабнет.
Грудное вскармливание
Еще несколько лет назад грудное вскармливание при резус-конфликте матери и ребенка было строго запрещено. Однако последние исследования доказали, что антигены, содержащиеся в молоке матери не могут навредить младенцу. Они попросту разрушаются в желудке и не попадают в кровоток крохи. Сегодня кормить грудью младенца с ГБН разрешается с момента рождения малыша.
Прогнозы для младенца
Определить прогноз для дальнейшего развития ребенка довольно сложно. Все зависит от тяжести патологии и имеющихся нарушений в работе организма крохи. При тяжелом течении болезни возможно ДЦП, отставание в психическом и умственном развитии. При более легких формах ребенок может расти слабым, восприимчивым к аллергическим реакциям и прививкам.
ГБН — опасное для ребенка состояние, при котором возможно развитие опасных для жизни отклонений. Поэтому каждая женщина должна четко понимать, что от правильности ее действий, от своевременного обращения к врачу зависит жизнь ее малыша. Сегодня женщины с отрицательной кровью могут иметь большую счастливую семью, если соблюдены все меры профилактики.
Гемолитическая болезнь новорожденных

Гемолитическая болезнь новорождённого. Звучит страшно, пугающе — особенно в сочетании с трогательным словом «новорожденный». И это действительно тяжелая патология, которая требует срочного медицинского вмешательства. По прогнозам более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений. Поэтому медлить нельзя, нужно вовремя диагностировать и принимать меры.
Поскольку, как правило, ГБН проявляется в первые дни жизни ребёнка, лечение назначают сразу, пожалуйста, доверяйте и не препятствуйте действиям врачей!
Итак, что же это за заболевание — ГБН? Это разрушение эритроцитов новорожденного ребенка антителами его матери. И причина его — несовместимость материнской и детской крови по антигенам красных кровяных клеток (эритроцитов), как правило, по резус-фактору и системе групп крови, и, иногда, по другим факторам крови.
В чем же причина?
Если у матери резус-отрицательная кровь, а у ребёнка резус-положительная, то возникает резус-несовместимость. Из-за этого иммунная система матери эритроциты плода может определить как потенциально опасные, инородные, и начнет вырабатывать антитела против резус-фактора, расположенного на них. Прикрепившись к эритроцитам ребёнка, антитела разрушают их. Причем начинается этот процесс еще в период внутриутробного развития плода и после рождения ребенка продолжается. Если же у плода кровь резус-отрицательная, а у мамы — резус-положительная, то это ситуации не возникает.
Как не пропустить симптомы гемолитической болезни
Пока мама беременна, признаки несовместимости крови никак себя не проявляют ни у матери, ни у плода. А уже после рождения ГБН клинически проявляется по-разному, в зависимости от того, какую форму примет: анемическую, желтушную и отёчную. Бывают также случаи сочетания этих форм. Давайте рассмотрим их отдельно.
1. Анемическая форма. Считается наиболее лёгкой. Ее проявления — бледность кожных покровов, неврологические нарушения, например, слишком продолжительный сон, вялость, апатичность, плохой аппетит, вялый сосательный рефлекс. Кроме того, присутствуют признаки увеличения селезёнки и печени, наблюдающиеся в динамике.
2. Желтушная форма. Наиболее часто встречающаяся форма. Она диагностируется почти в 90 % случаев. При этой форме желтуха самый главный симптом. Желтый оттенок буквально в первые часы жизни приобретает кожа, слизистые оболочки, возможны увеличения печени и селезёнки. От распространенности по телу и интенсивности желтухи определяют степень тяжести желтушной формы. Это определяется визуально по шкале Крамера. Всего степеней пять, при первой поражены лицо и шея, при пятой — уже все тело. Зависит интенсивность желтухи от уровня билирубина, который придает коже жёлтый. Критический уровень этого фермента способен поразить нейроны головного мозга, его структуры, и вызвать серьезного грозного осложнения, биллирубиновой энцефалопатии.
3. Отёчная форма («водянка плода»). Это наиболее тяжёлая форма, чаще всего диагностируемая ещё внутриутробно. Желтушная окраска плодных оболочек, околоплодных вод, пуповины не остался врачами незамеченными. У ребенка с момента рождения отеки по всему телу — подкожные, брюшной полости, грудной клетки. Состояние новорожденного тяжелое. Детям, у которых диагностируется именно эта форма заболевания, требуется интенсивное лечение, в том числе переливание крови.
Сразу после рождения детям, особенно из группы риска, важно определить группу крови. Дети, у которых не совпали группы крови или резус-принадлежности с мамой, первые сутки жизни должны быть осмотрены врачом несколько раз.
Мама может и сама заметить желтушность, также как и чрезмерную бледность слизистых и кожи. В этом случае необходимо незамедлительно сообщить врачу.
ГБН нельзя путать с другими заболеваниями новорождённых:
- наследственные гемолитические или постгеморрагические анемии;
- неиммунная водянка плода;
- различные инфекции и др.
Точную диагностику может провести только врач, не пытайтесь сами поставить диагноз или преуменьшить его важность.
Как лечат ГБН?
В лечении используются два подхода — консервативный и оперативный. К первому относят фототерапию и инфузионную терапию с внутривенными иммуноглобулинами, ко второму — заменное переливание крови. Формы лечения в зависимости от степени тяжести определяют врачи.
Конечно, фототерапия самый эффективный и безопасный метод лечения. В его основе — лечебное воздействие ультрафиолетовых лучей с определенной длиной волны, проникающих через кожу малыша и помогающих образовываться нетоксичной водорастворимой форме билирубина, которая в последствии легко выводится из организма. Как следствие, уровень билирубина в крови ребёнка падает, и организм не страдает от его токсического воздействия.
После постановки диагноза фототерапия проводится «нон-стоп». При этом ребенок теряет много жидкости, и восполняют ее как раз за счет внутривенного введения, частого прикладывания к груди и восполнения питьем.
В качестве побочных эффектов от лечения могут наблюдаться мелкоточечная сыпь и окрашивание мочи, кала и кожи в бронзовый цвет, все это не требует специального лечения, и проходят через некоторое время.
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых, и выполняется в условиях реанимационного отделения.
Поскольку средняя форма тяжести ГБН встречается довольно часто, мамам необходимо не только полагаться на врачей, но и самим быть внимательным к малышу, наблюдать за ним, особенно если ребенок относится к группе риска по группе крови и резусу. Нельзя списывать все проблемы на «желтушку новорожденных», как ее называют, и игнорировать эти серьезные симптомы.
Источник https://www.kp.ru/family/ya-mama/gemoliticheskaya-bolezn-novorozhdennykh/
Источник https://clinic-a-plus.ru/articles/pediatriya/715-gemoliticheskaya-bolezn-novorozhdennykh-po-gruppe-krovi-ploda.html
Источник https://nr43.ru/articles/gemoliticheskaya-bolezn-novorozhdennyh