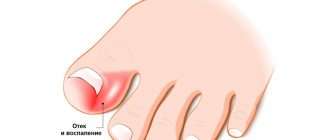
Фурункул в паху у женщин
При формировании гнойных образований появляется крупный прыщик на коже. Тяжелых последствий для здоровья или жизни он не приносит, но появляются дискомфортные ощущения, перерастающие в сильную боль. Косметический дефект вызывает скованность движений, подавляет психоэмоциональное состояние пациентки. Требуется своевременное лечение, чтобы патология не распространилась, не перешла в системный кровоток.

Представления о заболевании
Фурункул — это поражение эпидермиса инфекционно-воспалительной природы. Он локализуется рядом с сальной железой и соседними тканями. Патологию вызывают бактерии условно-патогенной микрофлоры, которые быстро размножаются, выделяя гнойный экссудат. Для глубокого формирования фурункула должна присутствовать благоприятная среда, например, скопление грязи, большое количество кожного сала.
Патогенные бактерии всегда сосредоточены на коже, но активно размножаться и поражать эпидермис они начинают только после действия неблагоприятных факторов.
Например, если на коже накапливается чрезмерное количество косметики, грязи, кожного сала. В этих условиях нарушается баланс условно-патогенной микрофлоры. Активизируются бактерии, в ответ на которые формируется большое количество иммунных комплексов. Это приводит к воспалительному ответу, который распространяется вплоть до корня волоса и соседних мягких тканей. Такая болезнь называется фурункулез.

Причины
Выделяют следующие повреждающие факторы, приводящие к гнойному образованию:
- подавление активности иммунной системы, вследствие чего не контролируется количество возбудителей;
- прием лекарственных средств — антибиотики, цитостатики, иммунодепрессанты;
- инфекционные болезни, локализующиеся в области половой системы, заболевания, передающиеся половым путем (микоплазмоз, уреаплазмоз, гонорея, генитальный герпес);
- влияние низких температур, приводящих к переохлаждению, этот фактор чаще вызывает фурункулез при наличии рецидивирующей формы (охлаждение бывает при использовании непригодный одежды в сильные заморозки, купании в холодном водоеме);

Важно предварительно выявить причину повреждения, чтобы лечение привело к положительной динамике.
Этапы, симптомы болезни
В таблице перечислен каждый этап формирования гнойника и негативная симптоматика, приводящая к дискомфортным ощущениям.
| Стадия | Симптоматика |
| Инфильтрат | Кожа краснеет, уплотняется, отекает. Выделяется большое количество иммунных комплексов, развивающих воспалительную реакцию. Внутри может накапливаться вплоть до 3 см инфильтрата. Кожа уплотняется и увеличивается, формируется сильная боль. По центру образования сохраняется волосяная луковица и сам волос. Внутри фолликула остается участок воспаления, вызывающий жжение и покалывание |
| Гнойно-некротический участок | Формируется к 4 суткам после начала патологического процесса. Гнойное образование активно созревает, формируется стержень. Головка увеличивается в размерах, поэтому приподнимается над поверхностью кожи. Болевой синдром становится ярче, усиливается при надавливании, ходьбе, других движениях. Происходит сильная пульсация, подъем температуры тела, увеличение регионарных лимфоузлов. Из-за интоксикации появляется артралгия и миалгия. Внутри образования накапливаются лимфоциты, гной, обильное количество бактерий. Кожа лопается, инфильтрат выходит наружу. |
| Регенерация | Когда гнойное содержимое выходит наружу вместе со стержнем, прекращаются все дискомфортные ощущения и симптомы. Боль, зуд, покраснение устраняются. Если вскрытие происходит самопроизвольно, жидкость постепенно выходит наружу. Формируется крупная ранка, которая будет заживать в течение 3 дней. Затем она бледнеет. Благодаря активной регенерации тканей кожа активно заживает. Но на месте ранки может сформироваться крупный соединительнотканный рубец |
Если врач устраняет фурункул, обязательно требуется ликвидация стержня. Иначе бактерии в нем размножатся повторно, вызвав очередной гнойный инфильтрат.
Методы терапии
Подбор лечения зависит от стадии, на которой находится развитие фурункула. Обычно достаточно домашней терапии. При наличии осложнений потребуется госпитализация. Например, если гнойник дошел до подкожно-жировой клетчатки или системного кровотока, сформировался крупный абсцесс.

Чаще всего назначают местную терапию, при отсутствии ее влияния — хирургические методики:
- Обработка антисептиками. Назначают салициловый спирт, перекись водорода, другие антисептические препараты. Ими обрабатывают ткани с помощью ватки, чтобы не допустить распространения инфекции. Волос в участке поражения срезают.





Если лечение будет недостаточно качественным, появится риск развития рецидива. Поэтому требуется внимательно относиться ко всем этапам обработки.
Когда проводят лечение, требуется тщательно соблюдать все правила гигиены. Дополнительно запрещено посещать бани, сауны, спортивные залы. Как только начался этап заживления раны, разрешено использовать Контрактубекс. Он препятствует формированию крупного соединительнотканного рубца.
Видео идеология и этапы фурункулеза
Фурункул при вынашивании плода
При беременности выделяют этиологические факторы, как и в обычном состоянии. Но иммунитет у женщины в этот период нестабильный, поэтому любой провоцирующий фактор может привести к формированию гнойника. Также в ее организме формируются следующие изменения, относящие ее в группу риска для развития фурункулеза:
- дисбаланс гормонов;
- угнетение иммунитета;
- замедление обмена веществ.
Если в паховой области формируется гнойник, это становится опасно не только для женщины, но и плода, так как бактериальные микроорганизмы могут проникнуть в системный кровоток. Оттуда они распространяются через плаценту в околоплодные воды и организм зародыша. Поэтому при первых симптомах развития фурункула требуется незамедлительно обратиться к врачу, чтобы исключить осложнения.
Выделяют следующие рекомендации по терапии:
- запрет на употребление системных антибактериальных препаратов, большинство из них негативно влияет на плод;
- разрешены местные анестетики в виде Мирамистина, Хлоргексидина, Фурацилина;
- применимы местные мази — Ихтиоловая, Вишневского, Левомеколь.
Хирургическая терапия в этот период проводится редко, только при риске серьезных осложнений.

Осложнения
Осложнения формируются только в том случае, если своевременно не были проведены консервативные методы терапии. Если отсутствует антисептическая, дезинфицирующая обработка, формируются следующие отклонения:
- лимфаденит — активные воспалительные процессы в лимфоузлах, когда происходит сильная интоксикация организма;
- лимфангит — перемещение воспалительного процесса в область лимфатических сосудов;
- рецидив гнойной инфекции, переход в хронический процесс — сохранение агрессивного влияния патогенной микрофлоры из-за недостаточной обработки, приводящей к скоплению подкожного гноя, затрудненности тока лимфы и другим осложнениям;
- сепсис — бактериальное заражение крови, когда патогенные микроорганизмы переходят из гнойника в кровоток;
- артрит — чрезмерная активизация иммунной системы с дополнительной формированием воспалительного процесса в суставах;

Если пациент попытается выдавить фурункул самостоятельно, возникнет множество осложнений. Пробка может быть вскрыта чрезмерно рано или неправильно, поэтому повредятся соседние ткани. Гной перейдет в кровеносные и лимфатические сосуды, что вызовет заражение крови и внутренних органов. Подобное состояние опасно не только для участка поражения, но и всего организма. Может привести к летальному исходу.

У многих женщин формирование гнойной инфекции в паху начинается после депиляции интимной зоны. Возникает небольшое повреждение эпидермиса, через который активно проникают патогенными микроорганизмами. Поэтому требуется с осторожностью относиться к процедуре.
Методы профилактики
Всегда можно использовать определенные меры, чтобы снизить риск накопления бактериальной инфекции на коже с проникновением в глубокие слои. Для этого используют следующие правила:
- при повышенной потливости применяют тальк, присыпки, которые устраняют влагу с эпидермиса;
- ежедневное применение гигиенических процедур;
- употребление качественных продуктов и поливитаминных средств, поставляющих в организм максимальное количество питательных веществ;
- укрепление иммунитета, закаливающие процедуры;
- устранение ситуаций, приводящих к переохлаждению;
- правильная обработка раны на коже для предупреждения проникновения инфекции.
Если на теле пациентки началось покраснение и уплотнение кожи, требуется внимательно следить за этим участком. При появлении симптомов фурункулеза рекомендуется своевременно обратиться к терапевту, который назначит методы лечения. Важно своевременно начать антисептическую, антибактериальную терапию, чтобы инфекционный участок уменьшился. Если методы терапии проводить своевременно, можно полностью ликвидировать очаг поражения в течение 7-10 суток. Это поможет устранить риск осложнений, потребность к использованию хирургического вмешательства.
Фурункул: лечение, вскрытие, обработка
Фурункул — инфекция волосяного фолликула, приводящая к образованию полости с накоплением гноя и омертвевшей ткани 1,8 .
- Лечение фурункула
- В домашних условиях
- Обработка
Возможно появление как единичного фурункула, так и фурункулеза — множества фурункулов, находящихся на разных стадиях развития.
Согласно международной классификации болезней (МКБ-10), заболевания, сопровождающиеся возникновением фурункула, обозначаются названием «Абсцесс кожи, фурункул и карбункул» и имеют код L02.
Образование фурункула
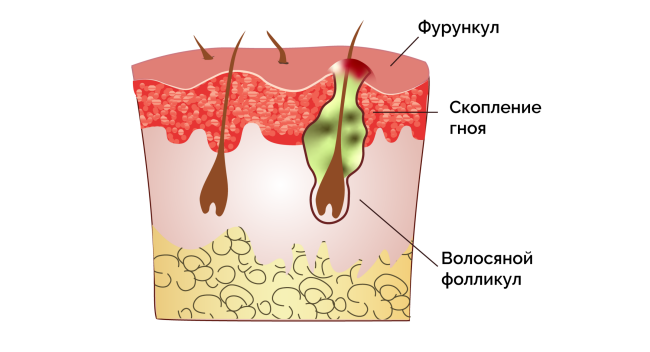
Какие симптомы могут сопровождать появление фурункула?
- Появление узелков (папул) разного размера, иногда с гнойничком
- Локализация очагов поражения в области лица, шеи, бедер, ягодиц
- Инфицирование соседних фолликулов и образование более крупного гнойника, известного как карбункул
- Образование рубцов после заживления очагов поражения
Причины возникновения фурункула
- Наиболее распространенным возбудителем инфекции является золотистый стафилококк (S. aureus), однако возбудителями могут быть и другие бактерии.
- Например, при фурункулах в области гениталий, а также ягодиц частыми возбудителями становятся кишечные виды бактерий, такие как энтеробактерии (Enterobacteriaceae) и энтерококки (Enterococci) 1.7 .
- Кроме того, возбудителями инфекции при фурункуле могут быть коринебактерии (Corynebacterium), эпидермальный стафилококк (S. epidermidis) и бета-гемолитический стрептококк группы А (S. pyogenes).
- Причиной рецидивирующего фурункула чаще является метициллин-устойчивый золотистый стафилококк (S. Aureus) 1 .
Факторы, провоцирующие появление фурункула
Помимо непосредственного воздействия возбудителя, возникновению заболевания могут способствовать различные провоцирующие факторы:
- Физический контакт с инфицированными людьми
- Анемия
- Предшествующая антибактериальная терапия
- Сахарный диабет
- Несоблюдение личной гигиены
- Снижение иммунитета
- Кожные заболевания (атопический дерматит, хронические раны или язвы на ногах)
- Ожирение и гематологические нарушения
Как возникает фурункул?
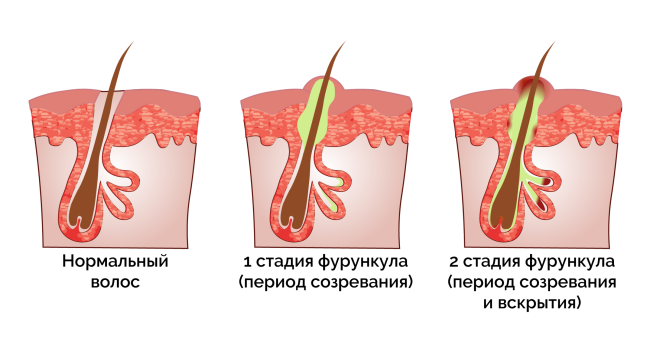
Стадия созревания:
- Формирование отечного и болезненного уплотнения (инфильтрата) ярко-красного цвета.
- Накопление жидкости в замкнутой полости, о чем говорит появление симптома флюктуации (зыбления) в центральной части уплотнения.
- Формирование гнойно-некротического стержня (основание волоса, окруженное гноем и омертвевшей тканью).
- Вскрытие фурункула с отделением гнойно-некротических масс.
Стадия заживления:
- Заполнение образовавшейся «емкости» молодой соединительной тканью (грануляционной).
- Образование рубца (шрам, грубая соединительная ткань) 8 .
Диагностика
Диагноз ставится на основании визуального осмотра и данных различных методов исследований, которые может подобрать врач:
При визуальном осмотре следует обратить внимание на наличие уплотнения (инфильтрата), в котором располагается 1 гнойный стержень.
Культуральное исследование мазков из очагов поражения проводят для выявления возбудителя и определения его чувствительности к антибиотикам.
Биохимический анализ крови — для выявления диабета (глюкоза или гликированный гемоглобин (HbA1c)).
Общий анализ крови — для исключения системной инфекции и заболеваний внутренних органов (повышенное количество лейкоцитов, повышенная скорость оседания эритроцитов свидетельствуют о выраженном воспалении).
Иммуноферментный анализ (ИФА) — выявление ВИЧ-инфекции при рецидивах заболевания 1 .
Как лечат фурункул?
В лечении фурункула применяются несколько подходов.
Хирургическое лечение
Важно отметить, что хирургическое лечение проводят на стадии, когда в фурункуле сформировалась замкнутая полость, заполненная гноем.
- Производится вскрытие абсцесса (скопления гнойного содержимого).
- После разреза может потребоваться введение в рану ватных и марлевых тампонов в целях удаления жидкого содержимого (дренирование).
Лечение, направленное на возбудителя (этиотропное лечение)
Этиотропное лечение заключается в назначении системных антимикробных препаратов, воздействующих на возбудителя. Его проводят при наличии симптомов острого воспаления: высокая температура тела, головная боль, общая слабость, вялость, а также при наличии фурункула на лице и множественных фурункулах — фурункулезе 1,8 .
Обратите внимание, что выдавливать содержимое фурункула и делать массаж вблизи него категорически запрещается!
Местное лечение фурункула в зависимости от стадии развития
Стадия развития уплотнения (инфильтрата)
На этапе формирования болезненного отечного уплотнения кожу обрабатывают 70% спиртом или раствором на основе повидон-йода (Бетадин ® ) . Также могут использоваться антибиотики, электрофорез с антисептиками.
В целях ускорения созревания фурункула рекомендуется в течение 1–3 дней накладывать согревающие компрессы с 20–30% этиловым спиртом или 5–10% водным раствором ихтиола. Также возможно использование мазей, содержащих следующие лекарственные средства 10 :
- Повидон-йод (Бетадин ® ) оказывает антисептическое действие, благодаря макроголу в своем составе помогает «вытягивать» гной. Способствует уничтожению вредоносных микроорганизмов и снижению воспалительного процесса.
- Каланхоэ (фитопрепарат) имеет противовоспалительный и восстанавливающий эффект.
- Диметилсульфоксид оказывает противовоспалительное, антисептическое и болеутоляющее действие.
- Деготь и ксероформ обладают противомикробным и восстанавливающим действием.
- Живицу сосновую, которая обладает противомикробным и восстанавливающим действием.
- Ихтиол обладает противомикробным, противовоспалительным, кератопластическим (ускоряющим образование рогового слоя кожи) и болеутоляющим действием.
- Салициловую кислоту, которая размягчает роговой слой кожи и оказывает противомикробное действие.
После вскрытия фурункула целесообразно ускорить отделение гнойно-некротических масс (гнойного стержня). Поэтому лечебная тактика включает удаление жидкого содержимого (дренирование), накладывание повязок с гипертоническим раствором, а также мазей с протеолитическими ферментами (Клостридиопептидазой А + Хлорамфениколом), обладающих антибактериальным, раноочищающим и ранозаживляющим действием.
Стадия заживления
Рекомендуется накладывание на центральную часть очага поражения стерильной марли, пропитанной дезинфицирующим средством, например, повидон-йодом (Бетадин ® ) и ихтиолом по краю. Возможно проведение физиотерапевтических процедур, например, поверхностной УВЧ-терапии, инфракрасного облучения.
На любой стадии развития фурункула очень важна антисептическая обработка, которая помогает избежать распространения инфекции и уничтожить инфекцию в фурункуле.
Антисептическая обработка фурункула препаратами на основе повидон-йода (Бетадин®)
В качестве местного антисептика хорошо зарекомендовали себя «йодофоры». Йодофоры состоят из комплексов молекул йода с переносчиком. В водном растворе йодофоры высвобождают молекулы йода. Наиболее известным йодофором является Бетадин ® . Этот препарат представляет собой йодный комплекс с водорастворимым полимером — повидоном 11 .
Препараты Бетадин ® обладают антимикробной активностью, действуют против грамположительных, грамотрицательных бактерий. Помимо этого, повидон-йод активен в отношении грибов, вирусов, простейших. Препарат отличается высоким профилем безопасности 13-15 .
Фурункул — симптомы и лечение
Что такое фурункул? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кудряшовой Елены Александровны, стоматолога-хирурга со стажем в 10 лет.
Над статьей доктора Кудряшовой Елены Александровны работали литературный редактор Вера Васина , научный редактор Вячеслав Михайличенко и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Фурункул (Furuncle) — это это гнойно-некротическое воспаление волосяного фолликула, а также соединительной ткани и жировой клетчатки вокруг него. В быту его называют чирием или нарывом.
Фурункулы развиваются из-за инфекции: в 95,4 % случаев они вызваны золотистым стафилококком. У 4,6 % пациентов, кроме этой бактерии, выявляют и другие микроорганизмы [12] [16] .
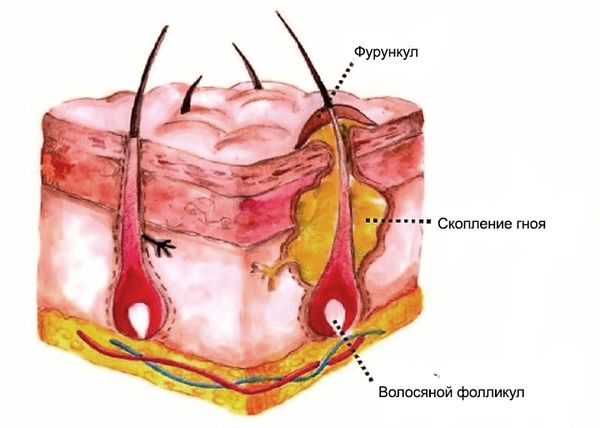
Вначале заболевания вокруг волосяного фолликула появляется небольшой красноватый, слегка болезненный узелок — это реакция на внедрение бактерий. В дальнейшем припухлость нарастает, приобретает форму пирамиды или конуса, который возвышается над поверхностью кожи. Боль при этом усиливается, и вокруг волоса появляется гной.
Фурункулы чаще всего развиваются на участках, где много волос: в области усов, бороды, головы, задней поверхности шеи, предплечья, кистей, внутренней части бёдер, на пояснице и ягодицах. Фурункулы не возникают в полости рта, на ладонях и подошвах.
К развитию фурункула может привести фолликулит — воспаление, ограниченное волосяным фолликулом, которое выглядит как небольшой желтоватый пузырёк, в центре которого расположен волос. При выдавливании пузырька инфекция может распространиться на окружающие ткани и разовьётся фурункул. Также он может появиться при выдавливании угрей.
Распространённость фурункулов
Большинство исследователей считают, что фурункулы одинаково распространены среди мужчин и женщин. Но есть наблюдения, что у мужчин заболевание возникает чаще — в 67,3 % случаев, особенно ему подвержены молодые люди в возрасте 14–35 лет [3] [13] . Возможно, это связано с более частым заражением золотистым стафилококком или сочетанием других неблагоприятных факторов.
В 60 % случаев фурункулы появляются зимой, но наиболее тяжёлые формы распространены весной и осенью [13] .
Факторы риска
К развитию фурункулов предрасполагает:
- Загрязнение кожи, например при несвоевременной смене полотенец, нательного и постельного белья, редком мытье рук, совместном использовании бритвы, полотенца и губки с другими членами семьи. Если фурункул уже развился, нужно мыть поражённую кожу с мылом или очищающим средством с низким pH и ежедневно менять постельное бельё, одежду и полотенца [15] .
- Микротравмы из-за трения одежды или расчёсов кожи, зудящих дерматозов, порезов и царапин.
- Повышенная влажность при высокой температуре воздуха.
- Переохлаждение или перегревание организма.
- Нарушения иммунной и эндокринной систем — ВИЧ-инфекция и другие иммунодефицитные состояния, сахарный диабет, гормональный дисбаланс и ожирение.
- Хронические заболевания, такие как атеросклероз и сердечно-сосудистая недостаточность[2][13] .
- Носительство золотистого стафилококка в полости носа[17] .
Кроме того, из-за ухудшения экологии, а также массового бесконтрольного и часто неграмотного приёма антибиотиков и противовоспалительных средств нарушается равновесие в микробных сообществах и начинает преобладать условно-патогенная микрофлора [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы фурункула
Заболевание обычно начинается после переохлаждения, простуды, микротравмы или загрязнения кожи [13] .
В области волосяного фолликула внезапно появляется боль, покраснение и конусовидная припухлость. Через несколько дней она увеличивается, и в центре вокруг фолликула образуется гнойно-некротический стержень синюшно-багрового цвета. Внешне он напоминает жерло вулкана, который вот-вот взорвётся. Боль становится постоянной, интенсивной, дёргающей и пульсирующей. Размер фурункула может быть от нескольких миллиметров до сантиметра и более.
Затем в центре фурункула возникает пузырёк с гноем. Когда он лопается, на его месте появляется гнойная корка, после удаления которой виден гнойно-некротический стержень.
![Фурункул [28]](https://probolezny.ru/media/bolezny/furunkul/furunkul-28_s_LcY2Aul.jpeg)
Далее в течение 3–5 дней происходит гнойное расплавление окружающих тканей. Гнойно-некротический стержень отторгается и образуется открытая, глубокая рана небольшого диаметра, из которой выделяется гной. Нередко, особенно при фурункулах на лице, страдает и общее состояние: повышается температура, болит голова, появляется слабость и озноб.
Патогенез фурункула
Развитию на коже патогенных микробов противостоят мощные защитные механизмы организма. Так, секрет потовых и сальных желёз поддерживает pH кожи на уровне 4,2–5,6, что неблагоприятно для инфекции. Размножение микробов также контролирует нормальная флора кожи, например непатогенные стафилококки выделяют ненасыщенные жирные кислоты, которые угнетают золотистый стафилококк.
Барьерная функция кожи нарушается при избытке кожного сала, изменениях в микробиоме коже и уровне pH, гормональных нарушениях, микротравмах, снижении местного и общего иммунитета. В результате на коже и внутри волосяных фолликулов создаются благоприятные условия для роста патогенных микроорганизмов [2] [12] .
Микробы могут повредить кожу, что приводит к воспалению. Его выраженность зависит от количества и патогенности проникших в организм бактерий, а также от того, насколько у человека крепкий иммунитет и есть ли очаги хронической инфекции. При воспалении в повреждённых участках расширяются сосуды, что проявляется покраснением и отёком. Иммунные клетки организма покидают сосудистое русло и скапливаются в межклеточном пространстве — возникает инфильтрация, т. е. уплотнение в зоне воспаления.
Затем иммунные клетки вступают в бой с бактериями. Погибшие защитники организма (лейкоциты и макрофаги) вместе с уничтоженными микробами образуют гной, который расплавляет окружающие ткани. Он распространяется в подкожно-жировую клетчатку и вглубь мягких тканей, при этом может развиться абсцесс, флегмона или сепсис — распространение инфекции по всему организму. Из-за этих осложнений пациент может погибнуть.
Риск осложнений повышается при попытке самостоятельно выдавить фурункул, особенно на лице. Возникает открытая рана, что позволяет бактериям из фурункула попасть в кровоток и распространиться по организму. Когда инфекция проникает в близлежащие участки кожи и поражает соседние волосяные фолликулы, развивается карбункул — гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз.
Классификация и стадии развития фурункула
Течение фурункула проходит в три стадии:
- Инфильтрация (созревание фурункула). На коже вокруг волосяного фолликула появляется болезненный узелок. Через 24–48 часов в устье волосяного фолликула формируется жёлтый пузырёк — пустула. На этой стадии фурункул ещё обратим, воспаление может стихнуть, а инфильтрат рассосаться.
- Формирование и отторжение гнойно-некротического стрежня (вскрытие фурункула). Волосяной фолликул подвергается гнойному расплавлению: увеличивается зона отёка, инфильтрат возвышается над кожей в виде пирамиды, а в её центре появляется гнойно-некротический стрежень. Кожа над ним постепенно расплавляется, а через несколько дней некротические массы отторгаются наружу и образуется язва, из которой отделяется гной.
- Рубцевание. Гной перестаёт отделяться, язва быстро заполняется зернистой тканью и постепенно заживает, образуется рубец.
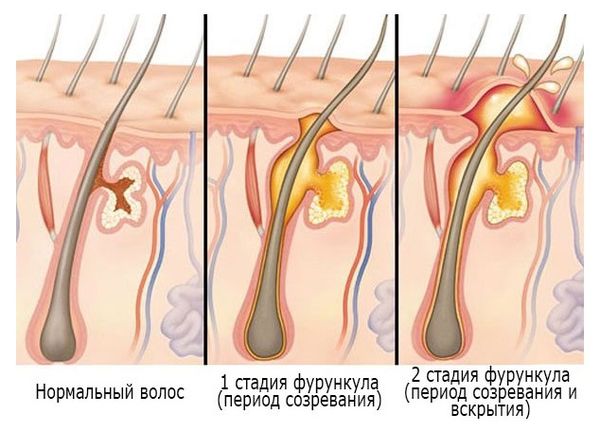
Длительность развития фурункула составляет от одной до двух недель и зависит от расположения и индивидуальных особенностей организма [3] .
Если фурункулов несколько, они расположены на разных участках тела и находятся на одной стадии развития, то такое состояние называют множественным фурункулом. Наличие нескольких фурункулов в разных участках тела и на разных стадиях говорит о фурункулёзе. При этом заболевании повышается риск распространения инфекции по организму, особенно на фоне ослабленного иммунитета.
Фурункулёз считается рецидивирующим, если в течение года происходит три или более приступов. К рецидивам может приводить заселение золотистым стафилококком передних отделов носа и тёплых влажных складок кожи, например за ушами, под отвисшей грудью и в паху [22] .
Осложнения фурункула
Почти в трети случаев фурункулы приводят к развитию осложнений:
- абсцесса;
- воспаления, гнойного расплавления близлежащих лимфатических узлов и окружающей жировой клетчатки; , особенно опасно поражение угловой вены лица;
- воспаления хряща уха или носа, но это нетипичное расположение для фурункула.
Такое разнообразие осложнений связано с анатомическими особенностями различных областей лица и туловища, на которых возник фурункул. Так, в области верхней губы и подбородка сальные железы наиболее многочисленны и залегают глубоко в подкожно-жировой клетчатке, что объясняет частое абсцедирование фурункула этих областей.
Если фурункул расположен в области носа, могут воспалиться хрящи носа. Особого внимания заслуживают фурункулы, расположенные в области носогубного треугольника — его ещё называют «треугольником смерти». Венозный и лимфатический отток от этих областей направляется в угловую вену, которая идёт к углу глаза, а от неё через глазную вену прямо в головной мозг. Перемещение микробного эмбола по этим сосудам может привести к тромбозу вен в головном мозге с абсцессом, воспалением оболочек и вещества мозга, а также к сепсису.
Осложнения часто развиваются при попытке самостоятельно выдавить фурункул, что невозможно, так как гнойно-некротический стержень расположен глубоко в мягких тканях — на границе кожи с подкожно-жировой клетчаткой. Попытка выдавить этот стержень приводит к распространению микробных эмболов по кровотоку и тканям. Грозный симптом в таком случае — болезненное уплотнение и покраснение по ходу лицевой вены [1] [3] .
Диагностика фурункула
При сборе анамнеза врач выясняет, когда пациент пытался выдавить прыщ или носил тесную одежду, в которой преет кожа. Диагноз ставится при осмотре, во время которого видно болезненное покраснение и уплотнение пирамидальной формы с волосяным фолликулом или гнойно-некротическим стрежнем в центре.
Чтобы определить тяжесть состояния, проводят общий развёрнутый анализ крови [5] . При тяжёлом течении увеличивается скорость оседания эритроцитов, повышается уровень С-реактивного белка, лейкоцитов и нейтрофилов, особенно молодых форм — палочкоядерных лейкоцитов (сдвиг лейкоцитарной формулы влево).
Для выявления сахарного диабета и нарушений углеводного обмена, которые могли способствовать развитию фурункула, проводят биохимический анализ крови.
Чтобы обнаружить возбудителя инфекции и назначить антибиотики, потребуется мазок с поверхности фурункула на чувствительность к антибактериальным препаратам [5] [6] [14] .
В стандарт медицинской помощи при фурункуле также входят:
- реакция Вассермана (RW) — определение антител к бледной трепонеме для дифференциальной диагностики с сифилисом;
- определение антигена к вирусу гепатита В и С;
- определение антител классов М и G к ВИЧ;
- коагулограмма (исследование системы свёртывания крови) [5][20] .
Также часто требуются консультации терапевта, дерматолога и эндокринолога, особенно при множественном фурункуле и фурункулёзе. Врачи смогут исключить сахарный диабет, ожирение, ВИЧ-инфекцию, вирусные гепатиты и другие заболевания, которые могли стать причиной фурункулёза [5] .
Дифференциальная диагностика
Фурункулы следует отличать от рожистого воспаления, которое вызвано стрептококком и никогда не переходит на волосяные фолликулы и сальные железы. Также дифференциальную диагностику проводят с гидраденитом — воспалением потовых желёз, которое зачастую развивается в подмышечной впадине. Кроме того, на ранних стадиях фурункул следует отличать от нагноившейся атеромы и от конглобатных угрей — тяжёлой формы акне.
Лечение фурункула
В зависимости от расположения фурункула и его стадии, лечение может проводиться амбулаторно или в стационаре, может ограничиваться консервативными методами или включать хирургические.
При фурункулах на лице необходима госпитализация в челюстно-лицевой стационар, так как могут развиться опасные для жизни осложнения. Фурункулы, расположенные на других участках тела, можно лечить амбулаторно.
На первой стадии фурункул успешно поддаётся консервативному лечению. Растворить инфильтрат можно комбинированными препаратами, например Тридермом, который содержит антибиотик, антимикотик и глюкокортикостероид. Эффективны повязки с антибактериальными мазями, например Левомеколем и Левосином. Также местно могут применяться Фузидовая кислота, Мупироцин, Неомицина сульфат, Бацитрацин, Хлоргексидин и Перекись водорода [15] .
На стадии формирования и отторжения гнойно-некротического стержня, кроме консервативного лечения, требуется хирургическое вмешательство. Во время операции фурункул рассекают под пенициллин-новокаиновой блокадой или местной анестезией. Затем гнойно-некротический стержень удаляют, а рану дренируют до тех пор, пока из неё не прекратит отделяться гной.
При выборе антибиотиков, принимаемых внутрь, следует учитывать чувствительность возбудителя к антибактериальным препаратам, которую определяют при микробиологическом исследовании.
Системные антибиотики рекомендуются:
- при фурункулах больше 5 мм;
- множественных фурункулах;
- признаках распространяющейся флегмоны;
- нарушении иммунитета;
- риске развития эндокардита;
- лихорадке.
Антибиотики не назначают при одиночном фурункуле меньше 5 мм и нормальной температуре тела.
Дозировка лекарства зависит от степени тяжести инфекции. Препаратом первой линии является Амоксициллин + клавулоновая кислота. Также могут применяться Доксициклин и Цефалексин, а при непереносимости — Клиндамицин. Курс лечения составляет 7–10 дней.
Когда рана очистилась от некротических масс, гнойное отделяемое сменилось сукровичным, а затем и вовсе прекратилось, применяют кератопластические препараты. Они рассасывают воспалительный инфильтрат и ускоряют заживление кожи. Когда рубец уже сформировался, применяют фото- и лазерную терапию, может потребоваться помощь косметолога.
В стадию заживления может проводиться плазмолифтинг, при котором в поражённый участок кожи вводят собственную плазму, богатую факторами роста нервов, эндотелия и лишённую эритроцитов. Плазма нормализует тканевое дыхание, регулирует водный баланс, стимулирует образование коллагена, эластина и межклеточного вещества. Плазмолифтинг позволяет активировать защитную систему кожи, ускорить заживление и повысить местный иммунитет, но такой метод противопоказан при активном воспалении [24] .
Из-за растущей устойчивости микроорганизмов к антибиотикам перспективны бактериофаги — «пожиратели бактерий», например стафилококковые бактериофаги. Их применяют как внутрь, так и местно на послеоперационной повязке [25] [27] .
Прогноз. Профилактика
Зачастую при своевременном и адекватном лечении прогноз благоприятный, но в 3–8 % случаев терапия неэффективна [17] .
Без лечения нагноившийся фурункул может прорваться наружу или распространиться вглубь тканей, расплавляя подкожно-жировую клетчатку и оставляя впоследствии грубые рубцы. Также заболевание может осложниться абсцессом или флегмоной. Реже фурункул спонтанно вскрывается с отделением гнойно-некротического стержня и последующим рубцеванием образовавшейся язвы.
Если фурункул лица осложнился тромбозом вен, абсцессом, воспалением головного мозга или сепсисом, то без лечения антибиотиками погибает 80–100 % пациентов, при применении антибиотиков — 20–30 %. Слепота, снижение силы мышц в одной половине тела и потеря слуха встречаются у 18–37 % заболевших [23] .
Кроме того, появление фурункула на лице усложняет хирургическое лечение и прогноз, так как даже при благоприятном исходе могут оставаться заметные шрамы и рубцы.
Если фурункулы возникают повторно, нужно исключить носительство золотистого стафилококка в области носа. Эти бактерии — часть нормальной кожной флоры, но они могут заселять ноздри, подмышечные впадины или другие кожные складки, приводя к развитию фурункулов [17] .
При рецидивах для борьбы с инфекцией врач может рекомендовать:
- в течение 5–10 суток дважды в день вводить в нос Мупироцин;
- ежедневно в течение 5–14 дней мыть тело 4 %-м хлоргексидиновым мылом и три раза в день полоскать рот 0,2 %-м раствором Хлоргексидина;
- ежедневно стирать полотенца, простыни и одежду;
- лечить всех членов семьи с симптомами и пользоваться индивидуальными полотенцами, губками и бритвами [19][20] .
Пациентам с рецидивирующим фурункулом также рекомендуется мыть руки гелем на спиртовой основе, особенно после прикосновения к заражённой коже или предмету, который непосредственно контактировал с дренированной раной.
Также пациентам с рецидивирующим фурункулёзом следует лечить предрасполагающие заболевания, такие как диабет и ожирение, не работать на пыльном производстве, носить свободную одежду и избегать высокой влажности. Если рецидивы абсцессов начались в раннем детстве и продолжаются во взрослом возрасте, нужно обследоваться на нейтрофильные расстройства [21] [22] . В таких случаях может потребоваться коррекция иммунитета совместно с врачом-иммунологом.
Источник https://karpov-clinic.ru/articles/dermatologiya/3055-furunkul-v-paxu-u-zhenshhin.html
Источник https://betadin.ru/encyclopedia/furunkul/
Источник https://probolezny.ru/furunkul/