Реабилитация после язвенной болезни желудка

Желудочно-кишечные заболевания могут быть вызваны разными причинами (в том числе и бактериальной инфекцией), лечат их в основном консервативными методами, и реабилитация после язвы желудка означает восстановление после обострения болезни. Но в некоторых случаях показано хирургическое вмешательство или другие инвазивные мероприятия, и тогда восстановление проводится по тем же правилам, что и в послеоперационном периоде.
Насколько эффективна реабилитация после язвы болезни желудка
С медицинской точки зрения реабилитация после язвенной болезни желудка – это целый комплекс мер, которые должны способствовать восстановлению функции этого органа после обострения болезни или после операции. Этот комплекс должен сочетаться с медикаментозной противоязвенной терапией. Также реабилитация после язвы желудка включает в себя:
- Лечебная диета. В этот период рекомендуется дробное питание, пища должна иметь жидкую или пюреобразную консистенцию. Из рациона исключаются все продукты, что провоцируют избыточную выработку желудочного сока – шоколад, копчености, пряности. Кисломолочные продукты и даже хлеб будут разрешены только через 2-4 месяца после обострения и госпитализации. Для восстановления после язвы блюда должны быть теплыми, но не горячими;
- Физиотерапевтические процедуры;
- Лечебную физкультуру с учетом всех ограничений и противопоказаний. Это и дыхательная гимнастика, и различные упражнения для мышц;
- Лечебный массаж для улучшения кровообращения и функции органов ЖКТ;
- Психотерапевтические методики.
Если проводится восстановление после операции язвы желудка, врач может назначить санаторно-курортное лечение. В санаториях, кроме применения минеральных вод, используются и другие методы.
В результате процедур по реабилитации после язвы желудка:
- улучшается кровообращение и нормализуется выработка пищеварительных ферментов;
- ускоряется рубцевание язвенного дефекта;
- нормализуется работа желудочно-кишечного тракта в целом, поскольку предотвращаются застойные явления в ЖКТ;
- стимулируется выработка буферных соединений, которые защищают желудок от воздействия кислот и предотвращают рецидив кровотечений.
При правильном подходе к восстановительному периоду нормализуется аппетит и улучшается самочувствие в целом.
Противопоказания к физическим нагрузкам во время реабилитации
Основа физической реабилитации при язвенной болезни – это специальная гимнастика. Но ее не проводят, если есть противопоказания:
- обострение язвенной болезни;
- появление кровотечения;
- наличие злокачественных опухолей (или подозрения на них);
- при распространении язвенных процессов после пенетрации на другие органы;
- другие системные заболевания.
Решение о целесообразность назначения лечебной физкультуры принимает врач.
Физическая реабилитация и её особенности
Физическое восстановление после язвы желудка происходит по-разному в зависимости от этапа. В связи с этим и назначаются разные комплексы ЛФК.
Этапы физической реабилитации
Первый этап начинают еще во время постельного режима. При обострении язвы пациента госпитализируют. Первый этап физической реабилитации начинается на 2-4 день от госпитализации. Через две недели приступают ко второму этапу. Третий этап проводится уже в санатории или в домашних условиях.
Ранний этап
Если отсутствуют противопоказания, то начинать физическую реабилитацию после операции язвы желудка можно на ранних стадиях. Упражнения нужно делать лежа на спине. Мышцы при этом должны быть полностью расслаблены, этап занимает до 14 дней. В это время выполняют дыхательную гимнастику. Дыхательная гимнастика поможет избавиться от боли и нормализовать сон.
В это время запрещена даже обычная ЛФК, которая может привести к повышению внутрибрюшного давления. Допустимы только самые простые упражнения. Количество повторов составляет не более 2-3 раз. Все упражнения нужно выполнять не спеша. Продолжительность занятия составляет 15 минут.
Второй этап
Этот этап предполагает более продолжительные занятия гимнастикой. Но мышцы брюшной стенки при нем не задействуют, нагрузки остаются щадящими. Упражнения выполняют лежа на спине. Гимнастика делается под наблюдением медработника, такие услуги предлагают центры, где имеется реабилитация взрослых.
Реабилитация третьего периода
Она проводится только после наступления ремиссии. В это время рекомендуются упражнения на все группы мышц. Если у пациента нет жалоб на самочувствие, то можно использовать спортивный инвентарь – эспандеры и гантели, но не более чем на 2 кг. Тренер может давать упражнения на улучшение координации. В санаториях под наблюдением медработника тренировка может продолжаться в течение получаса.
Пациент может играть в спортивные игры. Рекомендуются пешие прогулки, зимой – даже беговые лыжи. На этом этапе допускается также щадящий массаж. Продолжительность сеанса – до 30 минут, но начинать лучше с 10-ти минут.
Результаты физической реабилитации после операции
Полное излечение невозможно даже после операции. Но правильно проведенная физическая реабилитация поможет избежать обострения язвенной болезни и добиться длительной ремиссии, которая будет продолжаться годами.
Дуоденит: причины, симптомы, диагностика и способы лечения

Дуоденит – воспаление двенадцатиперстной кишки, точнее, ее слизистой оболочки. Длина этой кишки составляет примерно 27 – 30 см, это как раз – 12 пальцев руки человека, поставленных поперек, поэтому она так и называется. Это верхний отдел тонкого кишечника, начинающийся от желудочного привратника.
Химус, состоящий из почти переваренной пищи в смеси с желудочным соком, продвигается в кишку, выделяющую щелочной дуоденальный секрет. Сюда же поступает желчь и секрет из поджелудочной. Как результат именно в этом отделе кишечника происходит полное расщепление пищи.
Острое воспаление наблюдается только в 6 % случаев, а оставшиеся 94 % приходятся на хроническую форму.
Среди всех заболеваний ЖКТ у взрослых людей на дуоденит приходится пятая часть. Мужчины болеют в три раза чаще женщин.
В 6 % случаев воспалительный процесс протекает остро, в оставшихся 94 % случаев течение болезни сразу же становится хроническим.
Причины возникновения

К острому воспалению чаще всего приводят токсикоинфекции: попадание в организм токсинов, раздражающе воздействующих на слизистые. Иногда острое воспаление провоцируется приемом большого количества слишком острой пищи, особенно когда она дополняется алкоголем. Еще одна причина острого заболевания – повреждение слизистой инородным телом.
Так как функционирование двенадцатиперстной кишки во многом зависит от работы других органов желудочно-кишечного тракта, воспалительный процесс может развиться как следствие язвенной болезни любой локализации, панкреатита, гастрита, описторхоза и других глистных инвазий, пищевой аллергии. Наиболее часто хроническое воспаление вызывает бактерия Helicobacter Pylori. Сначала появляются признаки гастрита, и затем начинается метаплазия эпителия желудка.
При метаплазии клетки эпителия, выстилающего кишечник замещаются, эпителием похожим на эпителий желудка, после чего Helicobacter Pylori заселяет участки замещенного эпителия, и вызывает воспалительный процесс не только в желудке, но уже и в кишечнике.
Очаги такого метаплазированного эпителия чувствительны к кислоте желудочного сока, они легко повреждаются с образованием эрозий. Такие патологические процессы наиболее часто отмечаются в луковице, это самый начальный отдел кишки.
Если человек болен хроническим панкреатитом, воспаление возникает из-за того, что ферменты поджелудочной железы всасываются слишком интенсивно, в то время как выработка бикарбонатов, нейтрализующих кислоту, замедляется. Как результат, в содержимом двенадцатиперстной кишки повышается кислотность, и действие желудочного сока на ее слизистую становится агрессивным.
Если имеются заболевания легких или сердца, слизистая испытывает гипоксию, это также нередко провоцирует дуоденит.
При почечной недостаточности, особенно в хронической стадии, когда почки плохо справляются с фильтрацией азотистых шлаков, они начинают выделяться через внутреннюю оболочку двенадцатиперстной кишки, что тоже может способствовать развитию воспаления.
Еще одна значимая причина развития болезни – нарушения пищевого поведения, такие как:
- нерегулярное питание;
- употребления излишне острой или кислой пищи;
- плохое пережевывание;
- частое употребление крепкого алкоголя, крепкого кофе и чая в больших количествах.
Пища, раздражающая желудок, приводит к повышению кислотности, чем усиливает агрессивное влияние желудочного сока на слизистую.
На развитие воспаления в хронической форме влияет курение. Дым и содержащиеся в нем токсичные смолы, усиливают секрецию желудочного сока, при этом щелочной секрет в тонком кишечнике вырабатывается в недостаточных количествах.
Классификация заболевания

В первую очередь дуоденит подразделяют на острый и хронический. При постановке диагноза «острый дуоденит» выделяют катаральный острый дуоденит, эрозивно-язвенный и флегмонозный.
Хронический дуоденит протекает с фазами обострения и ремиссии. Согласно причине, вызвавшей воспаление, хронический дуоденит делят на первичный и вторичный.
В зависимости от того, какой отдел поражен и какую площадь занимает воспаление, выделяют: распространенный (диффузный) дуоденит, ограниченный дуоденит, проксимальный (бульбит) с воспалением луковицы кишки, постбульбарный, или дистальный дуоденит, локальный дуоденит (папиллит, околососочковый дивертикулит).
По степени нарушения структуры кишки выделяют слабый дуоденит (1-я степень), умеренный (2-я степень) и тяжелый дуоденит (3-я степень).
По глубине, степени и распространенности дистрофических и атрофических процессов в слизистой оболочке кишки выделяют: поверхностный хронический дуоденит с поражением только поверхностного слоя слизистой оболочки, диффузный (интерстициальный) дуоденит с поражением всей толщи слизистой, атрофический хронический дуоденит с истончением слизистой оболочки, уменьшением количества крипт (углублений), ворсинок, бокаловидных клеток эпителия и разрастанием соединительной ткани. Степень атрофии также оценивается как слабая, умеренная и выраженная.
Симптомы дуоденита
Острое заболевание протекает как гастроэнтерит или гастроэнтероколит. Возникает боль в верхней половине живота, общая слабость, тошнота, часто сопровождающаяся рвотой. Нередко поднимается температура. Острая фаза чаще заканчивается самостоятельным выздоровлением, но при неблагоприятных обстоятельствах или при ряде повторных случаев, переходит в хроническую форму.
У хронического дуоденита несколько вариантов:
- Язвенноподобный вариант считается наиболее распространенным и выявляется более чем в 80% случаев. Главным клиническим симптомом при этой форме являются болезненные ощущения в области эпигастрия, ниже мечевидным отростка, возникающая ночью, или через 3 – 4 часа после еды. Она называется «поздней», или «голодной». Болевые ощущения не распространяются на другие отделы ЖКТ, их интенсивность уменьшается после еды или приема антисекреторных препаратов или антацидов. Другими симптомами при такой форме служат запоры и кислая отрыжка.
- Гастритоподобный хронический дуоденит характеризуется ранней (почти сразу же после еды) болью в области эпигастрия, ощущением тяжести в животе. Сопутствующие симптомы: тошнота, метеоризм, отрыжка. Больной теряет в весе.
- Холецистоподобный и панкреатоподобный варианты проявляют себя болезненными ощущениями в подреберье, в первом случае в левом, а во втором – в правом. Нередко боль становится опоясывающей. Болезненные ощущения, как правило, обусловлены приемом слишком жирной пищи. Они сопровождаются неприятным привкусом и горечью во рту, тошнотой, при этом рвота возникает редко. Больные жалуются на запоры, чередующиеся с диареей.
- Нервно-вегетативная форма намного чаще встречается у женщин, и характеризуется приступами, потливости, тремора рук, учащенным сердцебиением и одышкой, возникающих через 2 – 3 часа после еды. Больные жалуются на общую слабость. Иногда к симптомам присоединяется жидкий стул.
При смешанном дуодените проявляются симптомы различных форм заболевания.
У людей старшего возраста иногда наблюдается латентная – практически бессимптомная форма.
Диагностика дуоденита
Для диагностики дуоденита используют следующие исследования:
общий анализ крови с определением числа лейкоцитов и СОЭ;
- общий анализ мочи;
- общий анализ кала;
- биохимический анализ крови: содержание общего белка и белковых фракций, АСТ, АЛТ, глюкозы, натрия, калия, хлоридов, холестерина, альфа-амилазы, мочевины, креатинина, билирубина;
- дуоденальное зондирование;
- фиброгастродуоденоскопия с прицельной биопсией слизистой оболочки 12-перстной кишки для определения формы, стадии дуоденита, выраженности атрофии, а также с седацией и pH-метрией желудка.
- рентгеноскопия желудка и 12-перстной кишки; .
С целью получения дополнительной информации могут быть назначены:
- исследование секреторной функции желудка методом 24-часового мониторирования рН;
- исследование моторной функции ДПК с помощью периферической компьютерной гастроэнтерографии и/или поэтажной манометрии;
- фракционное хроматическое дуоденальное зондирование;
- КТ, МРТ, ЭРПХГ, МРПХГ – для исключения поражения гастродуоденальной зоны заболеваниями опухолевой природы, вызвавшими вторичный дуоденит;
- колоноскопия (ирригоскопия) или с седацией.
Лечение дуоденита к какому врачу идти?

Сначала необходимо посетить терапевта, который может предположить заболевание. Он же направляет больного к гастроэнтерологу, где пациент получает подробную схему обследования и адекватную терапию.
Терапия направляется на снятие обострений, как клинических, так и определяемых эндоскопически, и на их профилактику. Кроме того, в задачу назначаемых лечебных препаратов входит предотвращение возможных осложнений.
Если осложнений не наблюдается, заболевание лечится в амбулаторных условиях.
Пациентам рекомендуется специальная диета, в которую часто включается полный отказ от пищи на 1 или 2 дня, также рекомендуется отказ от курения и крепкого алкоголя, назначается терапия, устраняющая инфекцию, вызываемую Helicobacter Pylori. Для этого применяются:
- ингибиторы протонной помпы;
- содержащие висмут средства;
- антибиотики.
Схема лечения подбирается врачом-гастроэнтерологом.
Если имеются соответствующие показания, назначаются:
- альгинаты (адсорбенты, формирующие механического барьера или «плота», оказывающий антирефлюксный эффект);
- антациды (нейтрализующие кислоту, не влияя при этом на ее выработку);
- производные урсодезоксихолевой кислоты, снижающие содержащийся в желчи уровень холестерина;
- прокинетики, средства, ускоряющие транзит содержимого ЖКТ.
Комплексное лечение включает в себя физиотерапевтические процедуры. Боли купируются сеансами модулированных токов, курсами электрофореза с платифиллином и новокаином, разнообразными тепловые процедуры.
Если отмечены нервные расстройства, назначается гидротерапия: как правило, лечебные души и ванны (чаще всего хвойные и жемчужные). Возможные осложнения острого заболевания: кишечное кровотечение, разрыв стенки кишечника, приступ панкреатита.
Профилактика дуоденита
С целью профилактики заболевания необходимо своевременно диагностировать хеликобактерную инфекцию, и проводить ее полноценное комплексное лечение.
Также требуется адекватная терапия патологических, способных спровоцировать хронический дуоденит, таких как язвенная болезнь, гастриты, панкреатиты, заболевания желчных путей.
Чтобы не допустить воспаления слизистой, необходимо:
- соблюдать режим питания;
- сократить потребление жирных и слишком острых блюд;
- крепкого чая и кофе;
- ограничить (исключить) курение и прием крепкого алкоголя.
Если пациенты вынуждены длительно принимать глюкокортикостероиды или НПВС, им в профилактических целях назначаются и препараты – ингибиторы протонной помпы.
Записывайтесь на прием в нашу клинику – наши врачи вылечат дуоденит с гарантией!
Телефон для записи: 8 (495) 649-84-86
Адрес клиники: Москва, Беломорская д. 26
Стоимость приема: 2 300 ₽ (при онлайн записи скидка 25%)
Язвенная болезнь желудка или двенадцатиперстной кишки
Это хроническое заболевание, морфологическим субстратом которого является рецидивирующее повреждение желудочной стенки или стенки 12-перстной кишки, которое возникает в результате нарушения механизмов регуляции желудочной секреции.
Что такое язвенная болезнь желудка и 12-перстной кишки?
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов. Для того, чтобы эти вещества не повредили стенку желудка или 12-перстной кишки, в желудке вырабатывается специальный защитный фактор, который состоит из слизи и бикарбонатов.
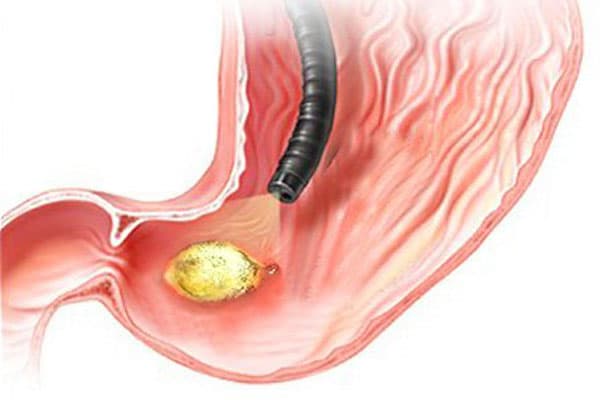
- Преобладание агрессивных факторов в сочетании с истощением защитного слоя приводит к повреждению стенки желудка.
- Появляется эрозия, а затем язва.
- Кислое содержимое желудка попадает в 12-перстную кишку.
- Возникает воспаление — дуоденит, также в её слизистой могут развиваться эрозии и язвы.
- Особое значение в развитии проблемы придается микробу — Helicobacter pylori, который усугубляет и провоцирует повреждение слизистой, как желудка, так и 12-перстной кишки.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:

- наличие в организме бактерии Helicobacter pylori,
- снижение местного иммунитета в желудке,
- отягощенная наследственность,
- дисбаланс между защитными факторами слизистой оболочки желудка и его секрецией,
- прием некоторых лекарственных препаратов.
Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Факторы, которые способствуют появлению язвы:
- стрессы,
- физические перенапряжения,
- воздействие алкоголя,
- курение,
- употребление в пищу вредных продуктов (острое, копченое, жареное),
- нарушение режима питания.
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
- Тошнота, иногда сопровождающаяся рвотой. Это происходит вследствие нарушения моторики желудка. При наличии язвы, рвота может начаться спустя 2 часа после приема пищи.
- Изжога. Большинство больных страдают от этого симптома, проявляющегося в виде жжения в надчревной области. При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.
- Чувство тяжести в животе. Оно наблюдается после приема пищи, причем, вне зависимости от количества съеденного.
- Плохой аппетит. Симптом связан со страхом перед изжогой и рвотой, которые мучают больного после еды. Это психологический фактор, объясняющий ухудшение аппетита стремлением больного избежать неприятных ощущений.
- Отрыжка воздухом может сопровождаться также забросом содержимого желудка в ротовую полость, после чего во рту остается неприятный кисловатый или горьковатый привкус.
- Повышенное газообразование.
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
- Перфорация язвы — прободение стенки желудка насквозь.
- Кровотечение — в случае, если нарушена целостность кровеносного сосуда в стенках или на дне язвы.
- Стеноз пилорического отдела желудка — сужение места выхода из желудка, скопление там пищи.
- Пенетрация язвы — прободение язвы в соседний орган.
- Малигнизация язвы — рост злокачественной опухоли.
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
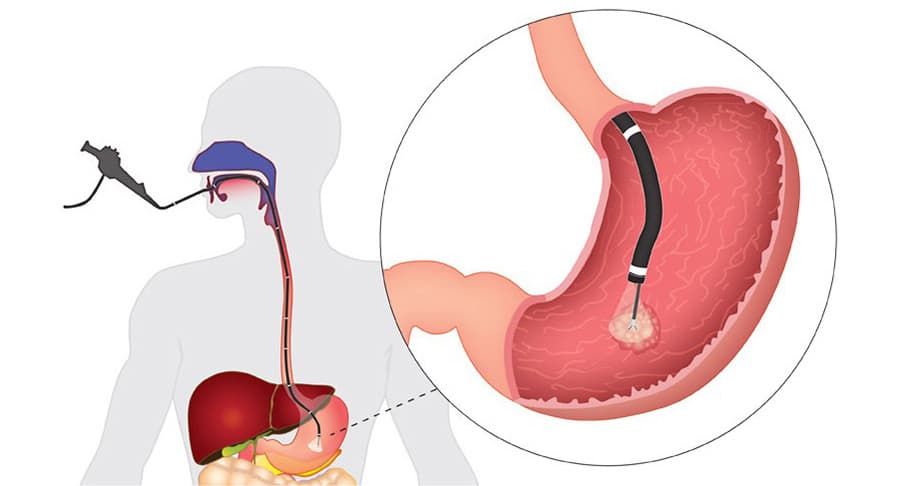
Через ротовое отверстие и пищевод в желудок вводится эндоскоп – это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты — действие направлено на устранение из организма Helicobacter pylori;
- антациды — средства, снижающие секрецию желудочного сока;
- ингибиторы протонной помпы — их действие влияет на химический состав соляной кислоты, нарушает ее структуру;
- Н2‑гистаминоблокаторы — снижают агрессию желудочного секрета;
- спазмолитики — симптоматические препараты, которые снимают болевой синдром.
Лекарственные препараты необходимо принимать строго по рекомендации врача. Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение — это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль — успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
- уделять сну не менее 6 – 8 часов в сутки;
- минимизировать потребление копченого, жирного и жаренного, такая пища раздражает слизистую оболочку;
- следить за здоровьем зубов, чтобы всегда иметь возможность хорошо пережевывать пищу;
- не допускать частых стрессовых ситуаций, так как они приводят к нервному напряжению и вызывают болевые ощущения в желудке;
- не употреблять алкогольные напитки и не курить;
- при болях в желудке пройти необходимые обследования;
- увеличить количество приемов пищи до 6 в день. Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Важно
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Источник https://evexia.ru/nauchnaya-rabota/poleznye-sovety/reabilitatsiya-posle-yazvennoj-bolezni-zheludka/
Источник https://belomorskaya.clinic/news/duodenit-prichiny-simptomy-diagnostika-i-sposoby-lecheniya/
Источник https://www.gosmed.ru/lechebnaya-deyatelnost/spravochnik-zabolevaniy/gastroenterologiya-bolezny/yazvennaya-bolezn-zheludka-ili-dvenadtsatiperstnoy-kishki/