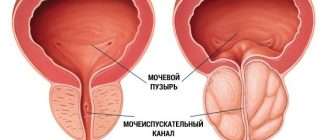
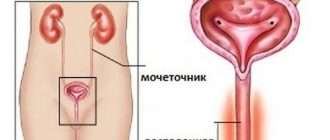
Цистит при беременности
Основной экстрагенитальной причиной, приводящей к осложнениям беременности, является инфекция мочевыводящих путей (ИМВП).

Заболевания этого типа разделяются в зависимости от локализации патологического процесса на:
- бактериурию бессимптомную (обнаружение свыше 10 5 микроорганизмов патогенных одного определенного вида в 1 мл мочи при анализе двух забранных с суточным интервалом проб),
- осложненные и неосложненные инфекции мочевых путей верхних и нижних.
К последней группе и относится цистит – патология мочевого пузыря воспалительной природы.
Развивающиеся при беременности пиелонефрит и цистит требуют особенно тщательного наблюдения из-за высокого риска серьезных последствий.
Бактериурия асимптомная у большей части женщин имеет место еще до наступления беременности.
Не требуя в обычной ситуации особого вмешательства, такое состояние становится причиной острого почечного воспаления в 20 – 40% эпизодов на фоне беременности.
Вот почему при планировании беременности важно не только устранить острое/хроническое воспаление (цистит или иную патологию), но и «разобраться» с бессимптомным процессом.
Опасен ли цистит при беременности?
Цистит острый – наиболее распространенная среди беременных ИМВП.
Современная медицина подробно разъясняет, чем опасен цистит во время беременности?
В общем случае ИМВП бывают причиной многих серьезных нарушений нормального протекания родов и беременности.
Такие последствия цистита при беременности включают:
- анемию;
- повышение давления;
- роды преждевременные/излитие вод;
- низковесность (менее 2500г) ребенка при рождении и повышение риска перинатальной смертности.
Иногда цистит бывает вызван микроорганизмами – возбудителями половых инфекций.
При этом болезнь часто протекает наряду с иными заболеваниями.
Например, воспалительными заболеваниями органов малого таза.
Это может приводить к такой проблеме, как замершая беременность (цистит в данной ситуации всего лишь одно из проявлений основной патологии).
То, что цистит влияет на беременность не лучшим образом, объясняет интерес медицинских исследователей в отношении диагностики и лечения заболевания.
Причины цистита при беременности
Осложненные ИМП могут развиваться у лиц с нарушением уродинамики (выведения мочи) при наличии обструктивных состояний.
Например, при сужении мочевыводящих путей, закупорке инородным телом, на фоне нейрогенных нарушений и/или сопутствующих заболеваний (подавление иммунитета, недостаточность почечная, диабет и пр.).
Поскольку при беременности отмечается как временное снижение иммунитета, так и проблемы с мочевыведением из-за сдавления увеличивающейся маткой мочеточников, то цистит в подобной ситуации относят к осложнениям.
При беременности 2 триместр особенно показателен с этой точки зрения, когда цистит развивается вследствие механического сужения мочевых путей особенно часто.
В общем случае беременность сама по себе служит фактором риска ИМВП в 4- 10% эпизодов.
Высокая распространенность таких патологических состояний также обуславливается анатомической структурой женской уретры.
Она широкая, короткая, расположена близко к анальному отверстию, влагалищу.
Интересно, что отдельные женщины рассматривают цистит как признак беременности своеобразный (в некоторых случаях даже позволивший им заподозрить «интересное» состояние еще до задержки менструации).
Дело в том, что при склонности к рецидивирующей форме заболевания ослабление защитных сил организма с первых дней беременности может привести к обострению проблемы.
Естественно, что в общем случае нельзя рассматривать цистит как признак беременности.
Иногда женщины жалуются на совпадение двух событий – овуляция/цистит – и беременность, зачастую планируемую и долгожданную, при этом приходится откладывать, что и вызывает тревогу молодых пар.
Собственно беременность при цистите возможна, но болезненные проявления, недомогание, дизурия препятствуют нормальным половым отношениям.
Кроме того, инфекция может плохо сказаться и лучше отложить планы на беременность (после цистита, полностью излеченного, риск возможных нарушений существенно снижается).
Проводить тест на беременность при болезни разрешается, хотя иногда при цистите возможны ложные результаты такого рода диагностики.
Относительно редко при беременности встречается мочекаменная болезнь.
Тем не менее, симптомы данного заболевания у беременных оказываются более выраженными, что обусловлено в числе прочего и частым присоединением инфекции (в т.ч. того же цистита).
В общем случае при беременности причины такого состояния, как цистит, бывают весьма разнообразными.
В медицинской практике принято различать при беременности:
- бактериальный цистит ‑ обусловлен микроорганизмами условно-патогенной группы, не является заболеванием инфекционным, то есть обычно не может передаваться между людьми;
- инфекционный ‑ возбудители «переходят» от партнера к партнеру, например, возбудители половых инфекций, иначе ИППП, таких как гонококковая, трихомонадная, хламидийная, грибковая, вирусная, обусловленные уреа-/микоплазмой и др.;
- неинфекционный ‑ встречается редко, поскольку обычно является следствием радиационного воздействия или химиотерапии.
Отдельно рассматривается беременность при интерстициальном цистите.
Это состояние хронического течения с невыясненными причинами, при котором вещества мочи проникают в ткани мочевого пузыря, оказывая раздражающее воздействие.
Также при остром уретральном синдроме и гиперактивном мочевом пузыре, когда лабораторные анализы не выявляют воспалительных признаков.
Основным возбудителем цистита у беременных (порядка 80% эпизодов) является кишечная палочка.
Хотя в последние годы диагностируется рост доли и иных патогенных организмов: клебсиеллы, энтеробактера, протей, стафилококков, энтерококков и др.
Могут при беременности выявляться и иные патогены, такие как грибок рода Кандида (пациентки часто жалуются на наличие сразу двух проблем, таких как молочница и цистит).
Еще одним вариантом заболевания является так называемый цистит посткоитальный (иначе называемый «циститом медового месяца»).
При активном половом акте бактерии с наружных половых органов, присутствующие в норме, попадают в уретру и затем в мочевой пузырь, провоцируя воспалительный процесс.
Как проявляется цистит у женщин при беременности?
При беременности симптомы такого заболевания, как цистит включают:
- частые мочеиспускательные позывы (некоторое увеличение частоты мочеиспускания бывает вариантом нормы, когда увеличивающаяся матка оказывает давление на мочевой пузырь);
- различные нарушения мочеиспускания (неудержимые позывы, маленькие порции и пр.);
- боли в надлобковой области;
- наличие в 1 мкл мочи лейкоцитов в количестве от 10 и более и бактерий.
Боли при цистите в процессе и после мочеиспускания при беременности имеют разную степень выраженности и характер (жжение, резь, усиление к концу мочеиспускания и пр.).
Иногда при цистите при беременности в моче может обнаруживаться кровь.
Такой геморрагический цистит при беременности классифицируется в зависимости от количества крови:
- I степень – без видимых следов;
- II степень – с видимой кровью;
- III степень – с кровью и сгустками
- IV степень – с выраженным кровотечением, закупоркой мочевыводящих путей сгустками крови (требует экстренной медицинской помощи!).
Дополнительные возможные проявления такого состояния, как цистит при беременности:
- выделения гнойного характера из уретры;
- уретральные боли, дискомфорт;
- болезненность в животе/спине;
- небольшое повышение температуры и пр.
Диагностика цистита
Диагноз устанавливается исходя из:
- жалоб пациентки (разработаны специально разработанные тесты-опросники, позволяющие оценить выраженность симптомов),
- данных физикального осмотра,
- инструментальных и лабораторных исследований.
При подозрении на острый цистит первичная диагностика предполагает проведение общего анализа мочи для оценки уровня лейкоцитов – маркеров воспаления.
При обострении хронической патологии могут назначаться посев культуральный и мазок из уретры.
Бактериологическое исследование мочи (посев бактериологический, микробиологическое/культуральное исследование) представляет собой изучение средней порции мочи.
Биоматериал помещается в среду, подходящую для развития патогенных организмов.
С определением в дальнейшем вида, количества и чувствительности обнаруженных возбудителей к антибактериальным веществам.
Метод высокоспецифичен, позволяет прогнозировать эффективность лечения, но требует больших временных затрат и высокого качества проведения.
Также может применяться метод полимеразной цепной реакции (более быстрый, но и более дорогой).
Согласно рекомендациям выраженной бактериурией при остром неосложненном цистите считается количество патогенов свыше 1000 в 1 мл средней мочевой порции.
При осложненном – свыше 10 5 /1 мл.
Обследование беременных скрининговое на предмет обнаружения бессимптомной патологии предполагает проведение анализов при первичном обращении.
Если результат анализа оказался отрицательным, то при отсутствии факторов риска и проявлений инфекции дальнейшие исследования не проводятся.
При постановке диагноза важно учитывать тот факт, что при однократном культуральном исследовании средней порции мочи риск ложноположительного результата достигает 40%.
Поэтому при получении положительного результата анализа рекомендуется провести повторное исследование спустя 1 – 2 недели.
При подготовке важно тщательно проводить туалет наружных половых органов.
Особое внимание уделяется диагностике рецидивирующих форм болезни, которые могут развиваться на фоне различных половых инфекций без каких-либо заметных изменений в анализах.
В таких ситуациях показано дополнительное обследование на ИППП:
- анализ уретрального соскоба методами ПЦР, ИФА;
- серологическими методиками.
Иногда возникает необходимость в проведении инструментального исследования: УЗИ для исключения пиелонефрита, цистоскопии – по серьезным показаниям.
Рентгенологическое исследование у беременных не проводится.
Диагностика цистита интерстициального в общем случае включает
Цистит у беременных
Цистит у беременных — это острое или хроническое воспаление внутренней оболочки мочевого пузыря, возникшее или обострившееся во время гестации. Проявляется частым болезненным мочеиспусканием, тяжестью или болью над лобком, помутнением мочи, в тяжелых случаях — субфебрилитетом, слабостью, другими признаками общей интоксикации. Диагностируется на основании данных общего анализа и бактериального исследования мочи, УЗИ, цистоскопии. Для лечения применяют пенициллиновые, цефалоспориновые, нитрофурановые антибиотики, препараты из группы производных фосфоновой кислоты, уроантисептики.

Врач-пульманолог, аллерголог-иммунолог. Стаж: 38 лет. Образование: в 1982 году окончила лечебный факультет Рязанского медицинского института им. И.П. Павлова, там же в 1983 году — интернатуру.
МКБ-10
Общие сведения
Цистит является одним из наиболее распространенных урологических заболеваний у больных женского пола. 20-25% женщин перенесли его в той или иной форме хотя бы раз в жизни, а 10% страдают рецидивирующим воспалением мочевого пузыря. Острый инфекционно-воспалительный процесс или обострение заболевания при хроническом течении диагностируется у 0,3-1,3% беременных, при этом частота расстройства напрямую коррелирует с распространенностью бессимптомной бактериурии.
Болезнь чаще поражает сексуально активных женщин репродуктивного возраста с низким социально-экономическим статусом, аномалиями развития мочевыводящих органов, сахарным диабетом, рекуррентными инфекциями урологического тракта в анамнезе. Своевременное выявление и лечение бессимптомной бактериурии позволяет существенно уменьшить распространенность патологии.

Причины
Этиология цистита в период беременности может быть инфекционной и неинфекционной. Основные причины не отличаются от таковых вне гестации:
- Инфекционные причины. У 86% пациенток болезнь развивается вследствие активации уропатогенной кишечной палочки. Инфекционный цистит также может быть вызван клебсиеллами, стафилококками, стрептококками, энтерококками, кандидами, намного реже — клостридиями, микобактериями туберкулеза. У части беременных воспалительный процесс в слизистой пузыря становится следствием распространения инфекций, передающихся половым путем, — гонореи, сифилиса, хламидиоза, уреаплазмоза.
- Прочие причины. Причины неинфекционных циститов при беременности: механическое повреждение слизистой мочевым камнем или медицинским инструментом при инвазивном исследовании, токсическое воздействие медикаментов и других химических веществ, выделяемых почками, лучевые нагрузки. Асептическое воспаление в последующем обычно осложняется инфицированием.
Предрасполагающие факторы
Кроме обычных провоцирующих факторов, способствующих развитию цистита у небеременных женщин, — сравнительно короткой уретры, переохлаждений, гиповитаминоза, дисбактериоза, бактериального вагиноза, воспалительных болезней женских половых органов (кольпита, эндоцервицита), ослабления иммунитета после простудных заболеваний, предпосылками к возникновению патологии при гестации становятся характерные физиологические изменения в мочевыводящей системе:
- Гипотония мочевого пузыря. Под действием прогестерона, уровень которого повышается у беременных, тонус мышечной стенки органа прогрессивно снижается. В 3-м триместре объем мочи, содержащейся в полости пузыря без появления дискомфорта у пациентки, увеличивается вдвое. В результате формирования везикоуретеральных рефлюксов нарушается уродинамика, замедляется отвод инфицированной мочи, что способствует распространению инфекции.
- Изменение химического состава мочи. Определенную роль в развитии циститов играют характерные для беременных повышение pH мочи, глюкозурия, аминоацидурия. В такой химической среде лучше реплицируются уропатогенные микроорганизмы, что приводит сначала к бессимптомной бактериурии, а в последующем – к колонизации слизистых оболочек органов мочевыводящей системы с восходящим или нисходящим распространением инфекции.
Возникновению цистита при гестации и после родов также способствуют изменения в иммунной системе, направленные на сохранение беременности, ослабление сфинктера уретры, облегчающее проникновение инфекционных агентов в мочевыделительный тракт, нарушение естественной уродинамики вследствие давления беременной матки на мочеточники, почки и мочевой пузырь, катетеризация после родоразрешения.
Патогенез
Хотя болезнетворные микроорганизмы могут попадать в слизистую пузыря гематогенно или лимфогенно, ведущими путями распространения инфекции являются восходящий (из уретры) и нисходящий (из мочеточников и почек при гестационном пиелонефрите, уретерите и других инфекционно-воспалительных процессах). Патогенная и условно-патогенная флора, которая обитает в периуретральной области или содержится в моче, при наличии предпосылок (застоя мочи, снижения локального и общего иммунитета, механического, химического, лучевого повреждения слизистых) колонизирует эпителий.

Повреждающие факторы микроорганизмов потенцируют выделение цитокинов и других медиаторов воспаления, активизацию макрофагов и лимфоцитов, нарушения микроциркуляции. Развивается воспалительная реакция с альтерацией, экссудацией и последующим репаративным восстановлением тканей.
Классификация
Выбор врачебной тактики при воспалительном поражении пузыря зависит от формы патологии. Систематизация циститов, возникающих у беременных, проводится на основании тех же критериев, что и вне периода гестации. С учётом особенностей течения воспаление может быть острым (с яркой клинической картиной) и хроническим (протекающим латентно с периодическими рецидивами).
Некоторые специалисты в сфере акушерства и гинекологии относят острый воспалительный процесс, поражающий мочевой пузырь при беременности, родах и в послеродовом периоде, к вторичным циститам внепузырного происхождения. Кроме того, различают следующие формы заболевания:
- По этиологии: инфекционные и неинфекционные. У большинства беременных цистит вызван действием инфекционного агента. Намного реже воспаление имеет химическую, аллергическую, обменную, паразитарную, нейрогенную, ятрогенную природу.
- По происхождению: первичные и вторичные. О первичном процессе говорят в тех случаях, когда воспаление начинается в пузыре. Вторичные циститы провоцируются другими пузырными и внепузырными причинами (камнями, инородными телами, стриктурой уретры).
- По локализации: диффузные (с вовлечением в воспаление всей слизистой оболочки), шеечные (локализованные в шейке мочевого пузыря), тригониты (с поражением мочепузырного треугольника в области дна). У беременных обычно диагностируются диффузные циститы.
- По типу морфологических изменений. В зависимости от агрессивности возбудителя и реактивности организма возможно развитие катарального, фибринозно-язвенного, язвенного, геморрагического, гангренозного, интерстициального и других видов воспалений.
Симптомы цистита у беременных
Наиболее ярко клинические проявления выражены при остром процессе, возникшем внезапно спустя короткое время после действия провоцирующего фактора (переохлаждения, перенесенного ОРЗ и пр.). Беременная жалуется на частые мочеиспускания с императивными позывами, вызывающие дискомфорт или боль. Интенсивность ощущений зависит от распространенности воспаления, степени морфологических изменений и варьируется от тяжести внизу живота до слабой, умеренной или сильной боли в конце либо в течение всего акта мочеиспускания, болей в надлобковой области, усиливающихся при пальпации.
Обычно беременная отмечает помутнение мочи, возможно появление примеси крови. При тяжелом течении цистита повышается температура тела, уменьшается количество мочи, нарастают признаки интоксикации: слабость, быстрая утомляемость, потливость. В легких случаях симптомы самостоятельно исчезают через 2-3 дня, однако чаще заболевание длится от 6-8 до 10-15 дней и требует назначения медикаментозной терапии. Для острых послеродовых циститов характерна задержка мочи с болезненностью в конце мочеиспускания и помутнением первой порции.
Уродинамические нарушения при беременности часто обостряют течение хронического бессимптомного цистита, единственными проявлениями которого становятся бактериурия и лейкоцитурия, определяемые лабораторно. О начале рецидива свидетельствует характерное для острого процесса учащенное мочеиспускание, помутнение мочи, дизурические явления. Болезненные ощущения обычно выражены слабо или умеренно. Общеинтоксикационные явления наблюдаются крайне редко. У некоторых беременных хронический цистит протекает непрерывно с наличием постоянных незначительных жалоб.
Осложнения
При отсутствии адекватной терапии на ранних сроках цистит в период беременности может осложниться самопроизвольным абортом, на поздних — преждевременными родами. Частые болезненные мочеиспускания нарушают ночной сон, становятся причиной астенических и эмоциональных расстройств у беременной. Восходящее распространение инфекции способствует развитию воспаления мочеточников (уретерита) и острого гестационного пиелонефрита. Вовлечение в патологический процесс почек повышает вероятность возникновения гестозов, внутриутробного инфицирования плода, фетоплацентарной недостаточности, инфекционно-септических состояний у беременной.
Диагностика
При первичном остром или рецидивирующем течении диагностический поиск обычно не представляет затруднений. Типичная клиническая картина, подтвержденная данными исследований, позволяет быстро диагностировать цистит у беременной и назначить адекватную терапию. Более тщательное обследование необходимо при затяжных и хронических процессах. Наиболее информативными методами являются:
- Общий анализ мочи. При исследовании обнаруживаются лейкоциты, бактерии, белок в умеренном количестве, в ряде случаев — эритроциты. Повышено содержание клеток эпителия. По показаниям методику дополняют анализом по Нечипоренко и пробой Зимницкого.
- Бактериологическое исследование. Диагностический посев на питательные среды позволяет идентифицировать возбудителя и определить его содержание в 1 мл мочи. Преимуществом метода является выявление чувствительности микроорганизма к антибиотикам.
- УЗИ мочевого пузыря. При эхографическом исследовании у беременных с циститом стенки пузыря утолщены, содержимое негомогенное. Благодаря безопасности и неинвазивности методика может использоваться для скрининговой диагностики. Для поиска возможных предпосылок к развитию патологии рекомендуется выполнить УЗИ почек и органов малого таза.
- Цистоскопия. Обследование применяют ограниченно при хроническом процессе. Признаками цистита служат отек, гиперемия, кровоточивость, изъязвления слизистой, неровность ее поверхности. При обострении метод не рекомендован из-за риска распространения инфекции.
- Дополнительные анализы. Косвенным подтверждением цистита являются воспалительные изменения в общем анализе крови — незначительное увеличение количества лейкоцитов с умеренным сдвигом лейкоцитарной формулы влево и повышением СОЭ. Необходимо исследовать микрофлору влагалища на дисбактериоз, определить уровень глюкозы в сыворотке крови, Возбудители генитальных инфекций также могут быть идентифицированы при ПЦР-анализе, выявляющем фрагменты ДНК микробного агента.
Цистит дифференцируют с пиелонефритом, мочекаменной болезнью, уретритом, цисталгией, генитальными инфекциями — вульвовагинитом, кольпитом, цервицитом при урогенитальном кандидозе, микоплазмозе, хламидиозе, генитальном герпесе, других ИППП. Диагностика и лечение осуществляются акушером-гинекологом и врачом-урологом.
Лечение цистита у беременных
Воспаление слизистого слоя мочевого пузыря является основанием для проведения антибактериальной терапии препаратами, к которым чувствителен возбудитель заболевания. Длительность курса активного медикаментозного лечения цистита, согласно рекомендаций урологов, составляет 3-7 дней. При наличии бессимптомной бактериурии противобактериальные средства принимаются в течение 3-5 дней. Беременной назначают антибиотики с уросептическим эффектом без токсического воздействия на плод:
- Полусинтетические пенициллины. Препараты широкого спектра действия, устойчивые к кислой среде, оказывают бактерицидный эффект на большинство грамположительных и грамотрицательных микроорганизмов, включая кишечную палочку — наиболее частого возбудителя цистита. Еще более эффективны комбинации пенициллинов с клавулановой кислотой, ингибирующей β-лактамазы.
- Цефалоспорины. Бактерицидный эффект полусинтетических цефалоспориновых антибиотиков обусловлен нарушением синтеза бактериальной стенки большинства инфекционных агентов, вызывающих цистит. Препараты 2-го поколения устойчивы к действию β-лактамаз, вызывающих резистентность микробной флоры, что повышает терапевтическую эффективность лекарственных средств.
- Нитрофураны. Благодаря ингибированию синтеза РНК, ДНК, протеинов, нарушению формирования клеточных мембран, торможению аэробного метаболизма антибиотики этой группы оказывают бактериостатическое и бактерицидное действие на широкий спектр микробных агентов, вызывающих инфекции мочевыводящих путей. К нитрофуранам редко формируется резистентность микроорганизмов.
- Производные фосфоновой кислоты. За счет угнетения начального этапа формирования пептидогликанов бактериальной клеточной мембраны тормозят размножение возбудителей цистита. Нарушают адгезию инфекционных эффектов к эпителию мочевого пузыря. Обладают широким спектром действия, не оказывают мутагенного или генотоксического воздействия.

Альтернативой общей противобактериальной терапии полусинтетическими и синтетическими антибиотиками являются инстилляции растворов с антимикробным действием непосредственно в мочевой пузырь. Местное лечение комбинируют с приемом отваров мочегонных трав и уроантисептиков, оказывающих комплексное противовоспалительное, антиоксидантное, спазмолитическое, обезболивающее, антибактериальное, диуретическое действие. Беременным, перенесшим цистит, рекомендованы естественные роды. Кесарево сечение выполняется только по акушерским показаниям.
Прогноз и профилактика
При своевременной диагностике и адекватной схеме лечения прогноз для беременной и плода благоприятный. Пациенткам, страдающим хроническим циститом, при планировании беременности показана заблаговременная санация урогенитального тракта, лечение бактериального вагиноза и генитальных инфекций.
Для профилактики развития или обострения воспалительного процесса в период гестации рекомендуется ранняя постановка на учет в женской консультации с регулярным исследованием мочи, исключение переохлаждений, потребление достаточного количества жидкости (при отсутствии противопоказаний), регулярное опорожнение мочевого пузыря, отказ от алкоголя, острого, кислого, соленого, пряного, жареного, маринованного. При проведении послеродовой катетеризации важно строго соблюдать требования асептики.
1. Инфекции мочевых путей у беременных: современные рекомендации по диагностике и лечению/ Архипов Е.В., Сигитова О.Н.// Вестник современной клинической медицины. – 2016 – Т.9, вып. 6.
2. Актуальные вопросы диагностики и лечения бессимптомной бактериурии и острых циститов у беременных/ Локшин К.Л.// Эффективная фармакотерапия. – 2014 — №32.
3. Инфекции мочевыводящих путей у беременных: современные подходы к диагностике и лечению/ Пересада О.А.// Медицинские новости. – 2012.
4. Инфекция мочевыводящих путей во время беременности/ Каптильный В.А.// Архив акушерства и гинекологии им. В.Ф. Снегирева. – 2015.
Боли в горле при беременности

В период беременности иммунитет женщины особенно уязвим
Что делать, если будущая мама заболела? Рассмотрим допустимые методы лечения больного горла в период беременности.
Появление болей в горле, першения в период вынашивания малыша часто вызывает у будущих мам массу волнений. Это совершенно неудивительно, ведь любая инфекция, перенесенная женщиной во время беременности, может негативно сказаться на развитии плода в утробе. Почему возникают боли в горле при беременности? Рассмотрим самые вероятные причины.
Причины болей в горле
Основной причиной появления дискомфорта и болей в горле во время беременности является попадание на слизистую оболочку носоглотки бактериальной или вирусной флоры либо обострения уже имеющихся хронических заболеваний. Иногда першение может наблюдаться на фоне проблем с желудком, когда происходит заброс содержимого желудка в ротоглотку. Очень редко причиной болей при глотании может быть попадание инородного тела.
Если кроме болей в горле у вас наблюдается еще и повышенная температура тела и отек слизистой оболочки глотки, то вероятнее всего, что у вас развивается острый воспаленный процесс. Данное состояние требует немедленного обращения женщины к врачу, ведь многие патогенные микроорганизмы могут свободно проникать через плацентарный барьер, тем самым вызывая отклонения в развитии у малыша. Не нужно пытаться самостоятельно лечить воспаление горла дома или того хуже — просить рекомендации по поводу лечения в ближайшей аптеке. Только врач-гинеколог, ведущий беременность, может назначить лекарственный препарат, который наиболее безопасен для плода в утробе, и при необходимости направить к другим специалистам.
Первая помощь при болях в горле
При беременности особенно важно не запустить болезнь и ликвидировать все ее клинические признаки на начальном этапе. Итак, если вы почувствовали першение в горле, не очень выраженные боли при глотании и дискомфорт во время принятия пищи, но при этом температура тела остается в пределах нормы, то можно попробовать народные методы лечения и местные антисептики.
Отлично помогают на начальном этапе заболевания горла ингаляции с добавлением отвара шалфея или аптечной ромашки. Эти лекарственные растения обладают хорошо выраженным противовоспалительным и антибактериальным эффектом и не вызывают никаких побочных влияний на растущий в утробе плод.
Природным антибиотиком являются ягоды малины, клюквы и брусники. При болях в горле хорошо помогает теплый чай из малины или свежеприготовленный морс из брусники и клюквы. Отлично снимают болевые ощущения, першение и отек слизистой оболочки глотки полоскания горла настоями лекарственных растений (кора дуба, ромашка, шалфей).
Кроме народного лечения болей в горле при беременности старайтесь избегать употребления в пищу слишком горячей или холодной пищи и жидкости. Соблюдение определенного температурного режима необходимо, чтобы дополнительно не травмировать воспаленную слизистую оболочку глотки. Как правило, если лечение народными средствами было начато сразу, то слизистая оболочка глотки восстанавливается через 2-3 дня.
Народные методы лечения
Молоко с медом
При болях в горле, которые сопровождаются затруднением глотания, очень хорошо помогает теплое молоко с добавлением меда. Такой напиток лучше выпивать перед сном и сразу укрываться теплым одеялом. До утра боль в горле будет практически незаметной. Кроме этого, теплое молоко с медом успокаивающе воздействует на нервную систему и помогает будущей маме быстро уснуть.
Ромашка аптечная
Ромашка является очень эффективным народным средством при первых симптомах фарингита, тонзиллита. Это растение обладает сильно выраженными противовоспалительными и антибактериальными свойствами. Для приготовления травяного настоя необходимо добавить 1 столовую ложку цветков ромашки на 1 литр горячей воды. Данную смесь поставить на водяную баню и кипятить в течение 15 минут, после чего процедить и вылить в термос. Использовать для полоскания горла теплый настой. Подобными свойствами обладает трава шалфея и коры дуба.
Профилактика вирусных инфекций в период беременности
Для профилактики заболеваний во время беременности чаще рекомендуется проводить время на свежем воздухе, правильно и полноценно питаться, а также избегать мест скопления большого количества людей. В квартире чаще проветривать помещение, поддерживать оптимальный температурный режим — 22 градуса, влажность воздуха в комнате — 70-80%. Ежедневно проводить влажную уборку.
Для профилактики дефицита витамина С в период беременности можно пить отвар шиповника, морсы из клюквы. Таким образом вы не только поддерживайте свой иммунитет, но и укрепите кровеносные сосуды.
Отличным средством профилактики многих вирусных заболеваний являются эфирные масла. Только гинекологи не рекомендуют использовать ароматерапию в первые 12 недель беременности. Такие масла, как пихтовое, эвкалиптовое, лимонное, апельсиновое, грейпфрутовое обладают выраженным антисептическим эффектом. Можно добавить 3-4 капли в емкость с водой и поставить вблизи отопительных приборов или капнуть в аромалампу.
Последствия болей в горле для будущей мамы
Как бы это печально ни звучало, но в большинстве случаев мы относимся к своему здоровью очень легкомысленно. Особенно печально, когда за своим здоровьем не следят беременные женщины. Ведь они несут ответственность не только за себя, но и за растущего в животе малыша. При возникновении первых симптомов заболевания, в том числе и болей в горле, будущая мама должна помнить о возможных последствиях, если лечение не будет начато своевременно. Например, бактериальные инфекции горла, не долеченные во время беременности, могут привести к угрожающему выкидышу или преждевременным родам. Вряд ли здравомыслящая будущая мама так будет рисковать жизнью своего малыша просто от того, что не было времени и желания обратиться к врачу.
Медикаментозное лечение больного горла при беременности
Что делать, если местные антисептическое средства малоэффективны или женщина уже запустила воспалительный процесс? Прежде всего, необходимо сразу обратиться к врачу, а не заниматься дома самолечением. Промедление может привести к прогрессированию воспалительного процесса, который может закончиться тяжелой ангиной. При развитии осложнений воспаления глотки, при стрептококковой инфекции часто необходим приём антибиотиков, не стоит переживать по этому поводу, так как всегда назначаются антибиотики, которые разрешены при беременности и не могут нанести вред здоровью малыша в утробе.
Снизить боли в горле и снять воспаление слизистой оболочки могут антисептики в виде спреев или пастилок для рассасывания. Они доказали абсолютную безопасность для беременных женщин и малыша в утробе. Какие именно препараты, вам посоветует ваш врач гинеколог.
При появлении на миндалинах белого налета или гнойных пробок, не стоит самостоятельно вымывать налёт или выдавливать пробки, стоит сразу обратиться к врачу.
Что можно принять при высокой температуре?
Беременность – это нагрузка для организма женщины, происходит перестройка многих систем организма, в первую очередь подавляется иммунная система. Вследствие снижения иммунитета у будущей мамы часто наблюдаются вирусные инфекции и простудные заболевания. При болях в горле, как уже было сказано выше, хорошо помогают некоторые лекарственные растения, эфирные масла и антисептические растворы. А что же делать беременной женщине, если к общим симптомам вирусной инфекции добавляется и повышение температуры тела? Ведь многие лекарственные препараты нельзя принимать в период вынашивания малыша, чтобы не подвергать плод неоправданному риску. Итак, рассмотрим, что делать, если болезнь прогрессирует.
В первую очередь, если к болям в горле добавилась и повышенная температура тела, отложите все свои дела и позвоните в консультацию для вызова врача на дом. Сейчас вам совершенно ни к чему идти самостоятельно в поликлинику, ждать очереди на прием и подвергать ребенка риску.
Такие препараты, как анальгин, ибупрофен, колдрекс, антигриппин, ацетилсалициловая кислота, категорически противопоказаны в период вынашивания ребенка, независимо от срока беременности! Такие препараты не только негативно сказываются на общем развитии плода, но и могут спровоцировать маточные кровотечения у матери и нарушения плацентарного кровообращения.
Относительно безопасным препаратом для снижения повышенной температуры тела в период беременности является парацетамол. Он разрешен на любом сроке беременности, но не более, чем 2000мг в сутки. Парацетамол и его аналоги не только снижают температуру тела, но и снимают ломоту в мышцах, головную боль и недомогание.
Однако очень важно не сбивать температуру тела, если показатели термометра не превышают 38 градусов. Именно при повышении температуры тела свыше этой отметки организм начинает активно вырабатывать интерферон – вещество, которое борется с вирусами и укрепляет иммунную систему.
Чтобы несколько снизить жар можно использовать холодный компресс на область лба. Такая процедура помогает легче переносить повышенную температуру тела и немного снимает головную боль. Для такого компресса марлевую повязку смачивают в холодной воде, отжимают и прикладывают ко лбу. По мере нагревания компресса марлю смачивают снова. Вместо смоченного платка можно использовать пузырь со льдом, только предварительно его нужно завернуть в несколько слоев ткани, чтобы не вызвать обморожения кожи.
Для снижения повышенной температуры тела можно приложить холодные компрессы на область магистральных кровеносных сосудов (подколенные артерии, паховые артерии, локтевые сгибы).
Если температура тела у беременной женщины не превышает 37,5 градусов, то очень рекомендуется пить горячий липовый чай. Липа обладает потогонным действием и снижает температуру тела. Главное — не забывайте про обильное питье, это 2,0-2,5 литра жидкости в сутки.
Помните, что при малейших симптомах недомогания лучше всего сразу показаться врачу. Ведь любая вирусная инфекция, даже без повышения температуры тела и выраженных недомоганий, перенесенная в период беременности может закончиться весьма плачевно для самой женщины и ее растущего в животе ребеночка.
Запись на прием к врачу-гинекологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Как лечить цистит при беременности во 2 триместре
С.В. Попов, А.Г. Страчук, Р.В. Тедорадзе, А. Бериша, Т. Фрейре Да Сильва
Кафедра общей врачебной практики Медицинского института, Российский университет дружбы народов, Москва, Россия
Острый цистит определяется у 1–4% беременных, представляя потенциальную опасность для их здоровья, исходов беременности и состояния плода. Наиболее существенным предрасполагающим фактором развития острого цистита у беременных служит наличие в анамнезе инфекций мочевых путей. В статье представлены подходы к антимикробной терапии данной категории пациенток с учетом современных знаний об устойчивости бактерий к различным препаратам. Отмечена целесообразность проведения скрининга, а также своевременной диагностики и лечения бессимптомной бактериурии на основании данных о региональной и локальной антибиотикорезистентности уропатогенов для улучшения результатов терапии острого цистита у беременных.
Для цитирования: Попов С.В., Страчук А.Г., Тедорадзе Р.В., Бериша А., Фрейре Да Сильва Т. Антимикробная терапия острого цистита у беременных. Фарматека. 2019;26(6):8–13. DOI: https://dx.doi.org/10.18565/pharmateca.2019.6.8-13
Введение
Одними из частых заболеваний во время беременности являются инфекции мочевых путей (ИМП) [1]. Определено, что такие инфекции развиваются у 5–10% беременных, представляя потенциальную опасность для их здоровья, исходов беременности и могут оказывать влияние на состояние плода [2]. В настоящее время проблема лечения ИМП у беременных остается чрезвычайно актуальной в связи с ростом уровня резистентности бактерий к антимикробным препаратам (АМП) [3].
Наиболее частым проявлением инфекции нижних мочевых путей является острый цистит (ОЦ), который наблюдается у 1–4% беременных [4]. Известно, что бессимптомная бактериурия в 3–4 раза чаще приводит к развитию ОЦ при беременности вследствие анатомических и физиологических изменений мочевыводящих путей [5].
По состоянию мочевых путей и наличию сопутствующих заболеваний ИМП стратифицируют на неосложненные и осложненные. Федеральные клинические рекомендации «Анти-микробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов» 2017 г. предлагают считать ИМП при беременности осложненными [6]. Между тем ряд авторов рассматривают ИМП на ранних сроках беременности в качестве неосложненных [7].
Этиология и патогенез, диагностика
К наиболее распространенным возбудителям ОЦ у беременных относятся грамотрицательные бактерий семейства Enterobacteriaceae. Кишечная палочка (Escherichia coli) – наиболее частый уропатоген у беременных. В остальных случаях определяют других представителей семейства Enterobacteriaceae (Proteus spp., Klebsiella spp., Enterobacter spp. и проч.), а также коагулазонегативные стафилококки [6, 8].
Региональные данные об уропатогенах и их антибиотикорезистентности представляют особый интерес и должны применяться при выборе АМП для терапии ОЦ, в т.ч. и у беременных. Совсем недавно опубликованы результаты исследования чувствительности штаммов E. coli к АМП, проведенного в Финляндии, Германии, Латвии, Польше, России и Швеции (NoDARS). В нем 775 изолятов кишечной палочки были выделены из 1280 образцов мочи женщин в возрасте 18–65 лет с амбулаторными неосложненными ИМП в период с октября 2015 по январь 2017 г.
Россию в исследовании представляли 292 пациентки из 12 центров 6 городов. Результаты интерпретировали в соответствии с критериями EUCAST. Общие показатели антибиотикорезистентности к широко используемым препаратам нитрофурантоину, фосфомицину и мециллинаму (за исключением Германии, у которой отсутствовали данные по мециллинаму) составили 1,2%, 1,3 и 4,1% соответственно. Самые высокие показатели общей резистентности оказались у ампициллина (39,6%), триметоприма (23,8%), триметоприма/сульфаметоксазола (22,4%), амоксициллина/клавулановой кислоты (16,7%) и ципрофлоксацина (15,1%). Причем данные показатели существенно различались в зависимости от страны проживания пациенток. Частота продукции β-лактамаз расширенного спектра (БЛРС) составила 8,7%. В большинстве случаев низкие показатели антибиотикорезистентности были определены для АМП выбора (первой линии), рекомендованных в национальных руководствах для лечения ИМП, что способствовало их дальнейшему применению. Таким образом, полученные в ходе исследования результаты соответствуют рекомендациям Европейской ассоциации урологов, согласно которым нитрофурантоин, фосфомицин и мециллинам остаются актуальными препаратами выбора для лечения неосложненных ИМП [9].
Анализ результатов многоцентрового исследования динамики антибиотикорезистентности 987 внебольничных штаммов возбудителей внебольничных ИМП ДАРМИС (2010– 2011), в т.ч. от 152 беременных из 20 городов России, Беларуси и Казахстана, показал, что на долю E. coli в этиологической структуре внебольничных ИМП у беременных приходится 65,8% случаев [6, 10]. Этиологическая структура внебольничных ИМП у беременных, согласно исследованию ДАРМИС, представлена в табл. 1.

Особую актуальность представляют результаты ретроспективного исследования случай–контроль (в соотношении 1:2) госпитализированных беременных женщин с бактериями семейства Enterobacteriaceae, продуцирующими БЛРС и не вырабатывающими таковых, полученные с 2004 по 2015 г. В ходе исследования сравнивали факторы риска развития резистентности бактерий, клиническое течение и исходы. Восемьдесят семь беременных женщин с БЛРС-положительными культурами мочи сравнили с 174 женщинами контрольной группы, сходными по возрасту, этнической принадлежности и триместру беременности. К основным факторам риска для приобретения БЛРС отнесены предшествовавшие эпизоды ИМП или бессимптомной бактериурии (50,6 против 26,3%, р
Предрасполагающими к ИМП у беременных факторами кроме ИМП в анамнезе (до или на ранних сроках беременности) считаются низкий социально-экономический статус женщин, высокий уровень сексуальной активности, сахарный диабет, аномалии развития и заболевания мочевыводящих путей, бактериальный вагиноз, серповидно-клеточная анемия. Известно, что ВИЧ-инфекция у беременных с высокой степенью вирусной нагрузки также увеличивает риск развития ИМП [2, 4]. Физиологические изменения в организме женщины, обусловленные беременностью, тоже служат предрасполагающими факторами для развития мочевых инфекций. В числе таких изменений следует упомянуть релаксацию детрузора, увеличение емкости мочевого пузыря и изменения состава мочи в виде глюкозурии и щелочной реакции наряду с генетической предрасположенностью [4, 10].
Диагностика ОЦ у беременных состоит из оценки клинических симптомов, физикального обследования и анализа лабораторных данных. Симптомы заболевания: учащенное и болезненное мочеиспускание, повелительные позывы к мочеиспусканию, боли над лоном и в части случаев – примесь крови в моче [11]. Известно, что дизурия может быть связана и с уретритом, обусловленным Chlamydia trachomatis, Neisseria gonorrhoeae, Herpes simplex или вагинитом вследствие Candida spp. или Trichomonas vaginalis. Поэтому при дифференциальной диагностике этих заболеваний важны тщательная оценка симптомов (наличие вагинальных выделений, герпетических высыпаний, диспаурении), анамнеза (наличие незащищенных случайных половых связей, нового сексуального партнера), а также объективное исследование и лабораторная диагностика [10].
Основное место в лабораторной диагностике ОЦ у беременных принадлежит клиническому анализу средней порции мочи после тщательного туалета наружных половых органов. Бактериологический метод исследования мочи характеризуется высокой чувствительностью (≥10² КОЕ/мл) и возможностью идентификации возбудителя с определением его чувствительности к АМП. Микробиологическими критериями диагностики ОЦ у беременных (как осложненной ИМП) является ≥105 КОЕ/мл, а при рассмотрении данного заболевания в качестве неосложненной ИМП ≥103 КОЕ/мл в средней порции мочи [6].
Современные подходы к антимикробной терапии
Выбор антимикробного препарата для лечения острого цистита у беременных должен проводиться эмпирически с учетом региональных данных о возбудителях и их чувствительности к антибиотикам. При этом необходимо применять препараты с высокой антимикробной активностью в отношении актуальных уропатогенов и фармакокинетикой, позволяющей обеспечить их высокие концентрации в моче при пероральном приеме, с благоприятным профилем безопасности и приемлемой стоимостью. Выбирать АМП необходимо с учетом срока беременности, метаболизма лекарственного средства, а также его проникновения через плаценту и возможного влияния на состояние плода [6, 8, 10].
Федеральные клинические рекомендации 2017 г. определяют препаратами выбора для лечения ОЦ у беременных фосфомицина трометамол и 7-дневные курсы β-лактамных антибиотиков и нитрофуранов начиная со второго триместра беременности. АМП для лечения ОЦ у беременных (согласно Федеральным клиническим рекомендациям 2017 г.), а также способы их применения представлены в табл. 2 [6].

В ряде исследований установлено, что достаточно терапии ОЦ одной дозой или короткими курсами, а более длительное лечение не имеет преимуществ. К достоинствам коротких курсов терапии относят высокую приверженность пациентов лечению, уменьшение стоимости лечения и частоты нежелательных явлений наряду с ослаблением влияния на периуретральную, вагинальную и ректальную флору с точки зрения селекции резистентных штаммов. В связи с тем что частота случаев неэффективности лечения не превышает 10–20%, краткосрочную терапию предлагают использовать в качестве своеобразного инструмента диагностики и проводить дальнейшее урологическое обследование только при сохраняющихся клинических и лабораторных признаках цистита.
Фосфомицина трометамол
Однократный прием фосфомицина трометамола в дозе 3 г, обеспечивающий высокие концентрации в моче до 3 дней после применения, считается эффективным режимом лечения ОЦ у беременных. По результатам исследования ДАРМИС чувствительность E. coli при внебольничных ИМП к фосфомицину – бактерицидному препарату, создающему высокие превышающие минимальные ингибирующие концентрации в моче в 1000 раз, составила 98,9% [6]. Бактерицидное действие этого препарата обусловлено ингибированием пирувилтрансферазы, катализирующей образование N-ацетилмурамовой кислоты на ранних этапах синтеза бактериальной клетки, что нарушает образование микробной клеточной стенки. Препарат предотвращает адгезию бактерий к эпителию мочевых путей.
Фосфомицин применяют перорально в виде трометамоловой соли, хорошо растворимой в воде, которая хорошо всасывается (более 60%) и в высоких концентрациях выделяется с мочой в неизмененном виде. Препарат хорошо переносится больными. Установлено, что применение фосфомицина трометамола не оказывает отрицательного влияния на течение беременности и развитие плода. С. Mannucci et al. проанализировали данные проведенного ими ранее наблюдательного многоцентрового исследования PHYTOVIGGEST (Phytovigilance on gestation) 5362 беременных с акцентом на применение фосфомицина. Это исследование проведено в 2014–2015 гг. в 14 центрах трех регионов Италии. При анализе учитывали основные исходы беременности у женщин, принимавших фосфомицин. Антимикробную терапию ИМП получили 183 беременные женщины. Анализ таких показателей исходов беременности, как гестационный возраст, вес новорожденного и неонатальный индекс Apgar, не выявил каких-либо существенных отличий между пациентками, принимавшими фосфомицин и не получавшими данный препарат. Осложнения беременности (срочное кесарево сечение, применение общей анестезии, необходимость индукции родов) также не отличались у женщин, получавших и не получавших фосфомицин во время беременности. Представленные авторами данные, базирующиеся на большом количестве наблюдений, подтверждают безопасность применения фосфомицина при беременности в реальной клинической практике [12].
На активность фосфомицина существенное влияние оказывает среда: наличие глюкозо-6-фосфата усиливает его действие. Эффект глюкозо-6-фосфата обусловлен тем, что фосфомицин проникает внутрь бактерий путем активного транспорта, который индуцируется глюкозо-6-фосфатом, а не самим АМП. Особый интерес представляет иммуномодулирующее действие фосфомицина, изменяющее функции лимфоцитов, моноцитов и нейтрофилов. Препарат оказывает влияние на острый воспалительный цитокиновый ответ in vitro и in vivo. Фосфомицин подавляет продукцию фактора некроза опухоли α, интерлейкина-1β и интерлейкина-1α, а также увеличивает образование интерлейкина-10. Кроме того, фосфомицин подавляет продукцию интерлейкина-2 Т-клетками и лейкотриена B4 нейтрофилами. Также фосфомицин оказывает иммуномодулирующее действие на активацию В-клеток, способствует нейтрофильному фагоцитарному уничтожению инвазивных патогенов [13].
Одним из препаратов фосфомицина трометамола на российском рынке является Фосфомицин Эспарма (Эспарма ГмбХ, Германия), который, согласно инструкции, не противопоказан при беременности и может назначаться на усмотрение врача.
Бета-лактамные антибиотики
Данные АМП широкого спектра действия обладают активностью в отношении большинства грамположительных и грамотрицательных микроорганизмов, в т.ч. штаммов, продуцирующих β-лактамазы. Достоинством β-лактамных антибиотиков при лечении ИМП наряду с широким спектром действия являются их высокая бактерицидная активность, способность создавать высокие концентрации в почках и моче, а также преимущественная экскреция почками и низкая токсичность. К сожалению, в последние годы все чаще регистрируются значительные уровни резистентности основных уропатогенов к некоторым препаратам этой группы [2, 10].
Нитрофурантоин
Данный препарат разрешен к применению во втором триместре беременности на основании ряда популяционных исследований. Следует отметить неоднозначное отношение специалистов к его применению при беременности. Известно, что нитрофурантоин следует отменять за 2–3 недели до родов из-за угрозы развития гемолитической анемии у новорожденного при наличии дефицита глюкозо-6-фосфатдегидрогеназы [10]. В первом триместре беременности также часто отказываются от применения нитрофурантоина вследствие его способности повышать риск развития пороков плода [14].
На сегодняшний день в клинической практике наблюдаются трудности при выборе АМП для лечения ОЦ, в т.ч. и у беременных, обусловленные увеличением уровня резистентности E. coli и других бактерий семейства Enterobacteriaceae к амоксициллин/клавуланату и пероральным цефалоспоринам II и III поколений, а также нитрофурантоину. В связи с этим не вызывает сомнений необходимость бережного отношения к использованию (резервированию) этих актуальных при беременности АМП и регулярного мониторинга и анализа региональных и локальных данных об устойчивости к ним бактерий.
Заключение
В настоящее время, несмотря на значительное расширение знаний об этиологии, патогенезе, особенностях возбудителей ИМП и их чувствительности к различным АМП, частота ОЦ у беременных существенно не уменьшилась. Это обстоятельство может быть обусловлено завуалированностью симптомов ИМП, физиологическими изменениями при беременности и нарастанием антибиотикорезистентности бактерий – возбудителей цистита. В связи с этим проведение скрининга наряду со своевременными диагностикой и лечением бессимптомной бактериурии, а также постоянный регулярный мониторинг региональной и локальной антибиотикорезистентности являются эффективными мерами в отношении профилактики и улучшения результатов терапии ОЦ у беременных, а также снижения скорости развития устойчивости бактерий к АМП.
Литература
1. Рафальский В.В., Густаварова Т.А., Козырев Ю.В. Антимикробная терапия инфекций мочевыводящих путей у беременных. В кн.: Глыбочко П.В., Коган М.И., Набока Ю.Л. и др. (ред.). Инфекции и воспаления в урологии. М.: МЕДФОРУМ, 2019. С. 352–63. [Rafalsky V.V., Gustavarova T.A., Kozyrev Yu.V. Antimicrobial therapy for urinary tract infections in pregnant women. In book: Glybochko P.V., Kogan M.I., Naboka Yu.L., et al. (ed.). Infections and inflammations in urology. M.: MEDFORUM, 2019. P. 352–63.
2. Szweda H., Jóźwik M. Urinary tract infections during pregnancy – an updated overview. Dev Period Med. 2016;20(4):263–72.
3. Yagel Y., Nativ H., Riesenberg K., et al. Outcomes of UTI and bacteriuria caused by ESBL vs. non-ESBL Enterobacteriaceae isolates in pregnancy: a matched case–control study. Epidemiol Infect. 2018;146(6):771–74. Doi: 10.1017/S0950268818000365.
4. Matuszkiewicz-Rowińska J., Małyszko J., Wieliczko M. Urinary tract infections in pregnancy: old and new unresolved diagnostic and therapeutic problems. Arch Med Sci. 2015;1: 67–77. Doi: 10.5114/aoms.2013.39202.
5. Glaser A.P., Schaeffer A.J. Urinary tract infection and bacteriuria in pregnancy. Urol Clin North Am. 2015;42:547–60.
6. Аляев Ю.Г., Аполихин О.И., Пушкарь Д.Ю. и др. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов. Федеральные клинические рекомендации. М.: Прима-принт, 2017. 72 с.
7. Salvatore S., Salvatore S., Cattoni E., et al. Urinary tract infections in women. Eur J Obstet Gynecol Reprod Biol. 2011;156:131–36. Doi: 10.1016/j.ejogrb.2011.01.028.
8. Аляев Ю.Г., Глыбочко П.В., Пушкарь Д.Ю. (ред.) Урология. Российские клинические рекомендации. М.: ГЭОТАР-Медиа, 2015. 480 с.Alyaev Yu.G., Glybochko P.V., Pushkar, D.Yu. (Eds.) Urology. Russian clinical guidelines. M.: GEOTAR-Media, 2015. 480 p. (In Russ.)].
9. Ny S., Edquist P., Dumpis U., et al.; NoDARS UTIStudy Group. Antimicrobial resistance of Escherichia coli isolates from outpatient urinary tract infections in women in six European countries including Russia. J Glob Antimicrob Resist. 2018;17:25–34.
10. Ветчинникова О.Н., Никольская И.Г., Бычкова Н.В.Инфекция мочевыводящих путей при беременности. М., 2016. 51 c.
11. Попов С.В. Антимикробная терапия острого неосложненного цистита. Фарматека. 2012;10:42–5.
12. Mannucci C., Dante G., Miroddi M., et al. Vigilance on use of drugs, herbal products, and food supplements during pregnancy: focus on fosfomycin. J Matern Fetal Neonatal Med. 2019;32(1):125–28. Doi: 10.1080/14767058.2017.1373761.
13. Falagas M.E., Vouloumanou E.K., Samonis G.,Vardakas K.Z. Fosfomycin. Clin Microbiol Rev. 2016;29(2):321–47. Doi: 10.1128/CMR.00068-15.
Подольская городская
детская поликлиника № 3
Телефон для справок и вызов врача на дом для филиала по адресу ул. Сыровский тупик д. 1:
Цистит на ранних сроках беременности симптомы и лечение

Цистит – это инфекционное заболевание нижних мочевыводящих путей, проявляющееся воспалением, нарушением функции органов мочеотведения и изменениями в осадке мочи. Цистит во время беременности на ранних сроках может протекать в острой и хронической форме.
У беременных, в связи с функциональной и гормональной перестройкой организма, патология возникает достаточно часто.Женщины жалуются на болезненное учащенное мочеиспускание, боли в гипогастральной области, субфебрильную температуру, слабость.
Моча становится мутной с резким запахом, иногда с примесью крови. Прежде чем решить, чем и как лечить это состояние, необходимо пройти обследование.
Лечение может быть назначено только врачом, оно обычно включает антибактериальную, противовоспалительную терапию, препараты улучшающие кровообращение в стенке мочевого пузыря.
Оглавление
Причины цистита в начале гестации
Цистит у беременных на ранних сроках может быть результатом обострения ранее существовавшего хронического заболевания, либо возникнуть впервые.
Основные причины заболевания:
- Прогестерон, резко увеличивающийся с начала беременности, снижает мышечный тонус нижних мочевыводящих путей. Полное сокращение мочевого пузыря во время акта мочеиспускания становится невозможным. Оставшаяся в органе моча – благодатная среда для размножения болезнетворных микроорганизмов.
- Чтобы предотвратить отторжение эмбриона, как чужеродного тела, у беременных происходит резкое снижение иммунитета, что так же способствует развитию инфекции.
К способствующим факторам заболевания относят:
- гиповитаминоз;
- переохлаждение организма;
- постоянное недосыпание, переутомление, стрессы;
- злоупотребление жареной и острой пищей;
- несоблюдение гигиены половой жизни;
- ношение утягивающего белья.
Для того чтобы как можно быстрее вылечить болезнь надо исключить, способствующие заболеванию факторы.
Симптомы
Цистит при беременности на ранних сроках протекает с характерной симптоматикой:
- боли в гипогастральной области (в проекции мочевого пузыря);
- у беременных постоянное ощущение переполненности мочевого пузыря;
- во время частых мочеиспусканий, больных беспокоят боль и жжение по ходу уретры.

Острый цистит
Острый цистит на ранних сроках чаще всего возникает внезапно.
- Повышается температура, появляется резкая слабость, сонливость.
- Беспокоит сильная боль в гипогастрии.
- Чувство жжения в уретре, усиливающееся во время мочеиспускания.
- Моча становится мутной с неприятным запахом.
При возникновении первых признаков острого цистита, больная должна обратиться к врачу.
Хронический цистит
Клиническая картина при хроническом воспалении обычно смазана. Хронический цистит во время беременности на ранних сроках часто переходит в стадию обострения.
- умеренная боль в надлобковой области;
- дизурические явления – нарушение мочеиспускания;
- небольшое жжение в уретре.
Главной опасностью хронического цистита является риск вовлечения почек в патологический процесс, что не только осложняет процесс вынашивания, но и ставит под угрозу жизнь матери.
Цистит на ранних сроках до задержки
С первых же часов гестации, еще до зафиксированной задержки месячных, у беременных происходят существенные гормональные и функциональные изменения в организме:
- растет продукция прогестерона;
- увеличивается кровенаполнение органов малого таза;
- снижается сократительная способность матки, нижних отделов кишечника, мочевого пузыря.
- происходит иммуносупрессия – подавление иммунной системы.
Все это приводит к созданию условий для инфицирования и роста патологических микроорганизмов, в том числе для инфицирования мочевого пузыря.

Итак, в самые ранние сроки беременности создаются условия для возникновения цистита, но воспринимать цистит как признак беременности на ранних сроках нельзя. Это инфекционное заболевание, требующее незамедлительного лечения.
Последствия воспаления мочевого пузыря на ранних сроках гестации
Цистит при беременности приносит массу неудобств: постоянные боли в животе, расстроенный ночной сон, дизурические явления – все это становятся причиной эмоциональных расстройств беременной женщины.
Но осложнения болезни – это несравнимо более тяжелые состояния, вот чем опасен цистит на ранних сроках гестации. При отсутствии лечения последствия при беременности цистита могут быть самыми тяжелыми.
Восходящая инфекция способна распространиться на почки с развитием пиелонефрита, ведущему нередко к гестозу, плацентарной недостаточности, внутриутробному инфицированию плода, развитию септического состояния у беременной. Последствия цистита при беременности могут даже поставить под угрозу жизнь женщины.
Диагностика
Прежде чем назначить максимально эффективное и безопасное лечение, определиться, чем лечить цистит на ранних сроках беременности, необходимо полное диагностическое обследование:
- Общий анализ урины (определяют количество лейкоцитов, эритроцитов, белок, фиксируют наличие бактерий), при необходимости делают анализ по Нечипоренко и Зимницкому.
- Бактериологическое исследование мочи, с целью определить микроорганизм, вызвавший болезнь и какие антибиотики на него действуют.
- Ультразвуковое исследование мочевыводящей системы. Совершенно безопасный метод позволяющий выявить изменения в мочевом пузыре и установить, насколько в процесс вовлечены почки.
- Цистоскопия – метод используется редко, особенно в стадии обострения, так как есть опасность вызвать генерализацию инфекции, а также спровоцировать тонические сокращения матки, что может привести к выкидышу.
Лечение
Важно! Лечение цистита у беременных на ранних сроках дело весьма трудное, даже для врачей. Тем более самостоятельное лечение при беременности категорически не рекомендуется.
Трудность заключается в том, что многие лекарственные препараты, применяемые для лечения циститов до зачатия, нежелательны в начале гестации, а некоторые строго запрещены при беременности. Каждый врач знает, что лечить больную в этой ситуации медикаментозно – это значит брать на себя ответственность за здоровье матери и ее ребенка.
Современная фармацевтика, предлагает использовать следующие группы препаратов:
- уросептики (Экофомурал, Монурал);
- антибиотики (Амоксиклав, Панклав, Экоклав);
- фитосредства (Канефрон).
Прежде чем лечить беременную антибиотиками или уросептиками, врач должен всесторонне рассмотреть ситуацию. Любой из этих препаратов будет назначен только в том случае, если польза для матери от его применения будет значительно превышать возможный тератогенный эффект.
На ранних сроках гестации часто вводят эти препараты местно методом инстилляции. Процедура дает возможность быстро снять симптомы воспаления, нежелательные побочные эффекты проявляются значительно реже.
Антибактериальные препараты
На ранних сроках цистит у беременных лечат следующими группами антибиотиков:
- полусинтетическими пенициллинами (Амоксиклав, Аугментин);
- цефалоспоринами (Цефорал, Супракс);
- фосфомицинами (Экофомурал, Монурал).
Монурал – препарат, который не связывается с белками плазмы крови. Накапливается преимущественно в моче, где достигает высокой концентрации. Терапевтическая концентрация препарата поддерживается на протяжении двух суток. Весьма привлекательно это лекарство для пациентов однодозным курсом лечения. Отзывы гинекологов и урологов о препарате самые хорошие.
Но какой конкретно антибиотик выбрать решает врач.
Растительные лекарственные средства
При лечении цистита часто используются фитопрепараты: Уролесан, Фитолизин, Цистон, Канефрон.

Но официально разрешенный на ранних сроках беременности среди них только один – Канефрон, употребление других препаратов в первые недели гестации официально не разрешено, так как отсутствуют научные данные по их тератогенным свойствам, влиянию на плод и течение беременности.
Таблица 1. Лекарственные средства на растительной основе
| Препарат | Действие |
| Канефрон пьют по 2 драже трижды в сутки; | Диуретик, спазмолитик, натуральный антибиотик. |
| Уролесан 8-10 капель капают на кусок сахара, принимают по 3 раза в день до еды | Болеутоляющее, антитоксическое действие, подавляет патогенную микрофлору |
| Цистон (пьют по 2 таблетки трижды в сутки). | Обладает диуретическим, противомикробным, противовоспалительным и спазмолитическими эффектами. |
| Фитолизин 1ч. ложка пасты разводится на 50 мл воды. Пьют приготовленную взвесь трижды в день | Спазмолитическое и обезболивающее действие, мочегонный эффект, с применением препарата, действие антибиотиков усиливаются |
Как лечить цистит при беременности на ранних сроках?

Частое возникновение заболевания в период ожидания ребенка объясняется гормональными и физиологическими перестройками, характерными для данного периода, и прежде всего ослаблением иммунитета.
Причины
Цистит является преимущественно женской болезнью из-за особенностей женской анатомии, а именно короткого и широкого мочеиспускательного канала и его соседства с влагалищем. Такое анатомическое строение повышает вероятность того, что в мочевой пузырь попадет инфекция.
Во время беременности эта напасть возникает особенно часто из-за подавленного иммунитета.
Естественное угнетение иммунитета необходимо для предотвращения отторжения эмбриона, но оно же способствует развитию различных инфекций, в том числе и приводящих к циститу.
Кроме того, во время беременности под влиянием гормональных изменений может измениться микрофлора влагалища. Патогенные микроорганизмы из влагалища, попадая в мочевой пузырь, приводят к воспалению.
Основные факторы, увеличивающие риск появления цистита:
- ослабление иммунитета;
- дисбактериоз влагалища и кишечника;
- перенесенные воспалительные заболевания;
- переутомление;
- переохлаждение;
- несоблюдение гигиенических норм.
Для того чтобы предупредить возникновение цистита, следует мыть наружные половые органы не реже одного раза в день. Но и не чаще!
Во время беременности отделение секрета из влагалища увеличивается, и женщины нередко начинают принимать душ по несколько раз в день. Такое рвение может привести к дисбактериозу, и как следствие – к циститу.
Существуют и неинфекционные формы заболевания. Они возникают намного реже, чем инфекционные. Их основные причины следующие:
Симптомы цистита

Для цистита характерны такие симптомы:
Болезненные ощущения могут быть как незначительными, так и очень сильными, а температура повышается не всегда.
Необходимо помнить, что частые позывы на мочеиспускание при беременности бывают и в норме, поскольку на мочевой пузырь давит растущая матка.
Следовательно, диагностировать цистит при беременности можно только по совокупности признаков.
Цистит бывает острым и хроническим. Если женщина страдает хронической формой заболевания, то весьма вероятно, что в период беременности произойдет обострение. Клинические проявления при хроническом цистите похожи на признаки острого, но выражены слабее.
Основные методы диагностики
При подозрении на цистит в первую очередь проводят исследование мочи. Используются три основных метода:
- общий анализ мочи;
- анализ мочи по Нечипоренко;
- бактериологическое исследование мочи.
Общий анализ мочи во время беременности в первом и втором триместрах делают два раза в месяц. На воспалительный процесс указывает повышенное число лейкоцитов.
Если общий анализ мочи показал сомнительные данные, уточнить диагноз поможет анализ мочи по Нечипоренко. Для определения наличия бактерий в моче делают бактериальный посев.
Бакпосев поможет также установить чувствительность бактерий к антибиотикам.
Так как в мочу могут попасть выделения из влагалища, перед сбором необходимо обмыть половые органы. Использовать при этом можно только обычное мыло.
Мочу собирают в стерильную посуду. Если предполагается делать бакпосев, то желательно провести анализ не позднее часа после сбора.
Проводят также физикальное обследование – пальпацию и перкуссию мочевого пузыря. Кроме того, для уточнения диагноза может потребоваться УЗИ почек и мочевого пузыря.
Особенности лечения цистита в первом триместре

Питьевой режим
Если функция почек не нарушена и нет серьезных заболеваний сердца, то для уменьшения симптомов очень полезно много пить. Повышенное количество жидкости способствует вымыванию патогенных микроорганизмов и токсинов из мочевого пузыря. Пить можно как обычную кипяченую воду, так и некрепкий чай, но полезней всего очищенная минеральная вода.
Следите, чтобы общее потребление жидкости, куда входят супы и компоты, составляло 2-2,5 литра в день. Пейте не только во время приема пищи, но и между едой, натощак, перед сном.
Особенно хорошо употреблять при цистите клюквенный сок или морс из клюквы или брусники. Показано, что клюква повышает содержание гиппуровой кислоты в моче и подавляет рост болезнетворных бактерий. Лучше всего употреблять 100%-ный несладкий клюквенный сок.
До наступления двадцатой недели беременности отеки, как правило, не возникают. Но все-таки, если вы выпиваете много жидкости, то для предотвращения появления отеков желательно ограничить потребление соли.
Диета
Питание при цистите должно выполнять две задачи – промыть мочевой пузырь большим количеством жидкости и исключить раздражение стенок мочевого пузыря. При цистите нельзя употреблять продукты, которые потенциально могут раздражать воспаленную слизистую оболочку. Такими продуктами являются:
- острые пряности и приправы (черный и красный перец, горчица, хрен, кетчуп);
- овощи и травы, содержащие много эфирных масел (чеснок, лук, сельдерей, редис);
- копчености, грибы, мясные и рыбные бульоны;
- крепкий чай, кофе, алкогольные напитки, газированные напитки.
Желательно употреблять больше свежих фруктов и овощей. Особенно полезны при цистите арбузы и дыни, которые имеют мочегонное действие.
Если симптомы цистита сильно выражены, можно несколько дней придерживаться вегетарианской диеты, а потом аккуратно вводить в рацион рыбу и мясо.
Медикаментозная терапия, разрешенные таблетки на ранних сроках беременности

Если вам прописали антибиотики, их следует принимать строго по схеме и ни в коем случае не превышать дозу.
Во время беременности обычно используются антибактериальные средства для лечения цистита. В основном это таблетки:
- «Монурал»;
- «Амоксициллин»;
- «Цефуроксим»;
- «Цефтибутен»;
- «Цефалексин»;
- «Нитрофурантоин».
Ни в коем случае не принимайте антибиотики без назначения врача, при беременности это может быть очень опасно для развития плода.
Также при цистите в первом триместре можно принимать уросептики на растительной основе: «Канефрон Н», «Уролесан».
Народные средства от цистита и методы лечения
Для лечения цистита часто употребляются настои различных трав и урологические сборы. Многие считают, что лечение травами в период ожидания ребенка намного безопаснее, чем использование лекарственных препаратов. Но это не так. В некоторых травах есть вещества, способные повлиять на развитие плода и даже вызвать выкидыш.
Например, в травяных сборах, помогающих при цистите, часто используется любисток, а эта трава может спровоцировать аборт.
Можно во время беременности пить настои из листьев брусники. Измельченные листья брусники надо залить стаканом кипятка, а затем поместить на водяную баню на полчаса. Затем настой процеживают и охлаждают. Принимать его следует натощак два раза в день.
Можно пить также ромашковый чай. А вот популярные сидячие ванночки из отвара ромашки при беременности противопоказаны, как и любые горячие ванны. Есть и другие травы, которые принимают для лечения цистита во время беременности, но обязательно перед их применением посоветуйтесь с врачом.
Инстилляции
Инстилляции в мочевой пузырь используют обычно при хроническом цистите с целью восстановления слизистой оболочки. При остром ― эти процедуры противопоказаны. Когда врач проводит инстилляцию, то он через катетер вводит в мочевой пузырь определенный лекарственный препарат. Такой препарат восстанавливает слизистую поверхность мочевого пузыря, а также обладает антибактериальным действием.
Некоторые препараты для инстилляций, в частности «Уро-Гиал», в период беременности использовать нельзя.
Для беременных женщин, страдающих хроническим циститом, существуют специальные схемы инстилляции, обычно ограничивающиеся одной-двумя процедурами.
Цистит ― не такая уж безобидная болезнь. Запущенный цистит, который возник во время беременности, может привести к заболеванию почек и, как следствие, к осложнениям при родах. Будьте внимательны к себе, старайтесь не провоцировать развитие этого заболевания и обращайтесь к врачу при первых симптомах.
Цистит при беременности на ранних сроках: лечение, симптомы в начале беременности, признаки в первом триместре
Если женщина начала болеть циститом в период беременности, симптомы и признаки в первом триместре ничем не отличаются от таковых, возникающих на поздних этапах. Лечение цистита при беременности на ранних сроках состоит в приеме безопасных медикаментов.

Цистит при беременности на ранних сроках у женщин
Если рассмотреть данные многочисленных исследований, нетрудно понять, что болезнь чаще выявляют именно у женщин. Беременность – то время, когда происходит обострение существующих хронических заболеваний, включая болезни мочевого.
Цистит при беременности на ранних сроках развивается чаще, чем, например, цистит при беременности во 2 триместре или 3 триместре. Иногда такое заболевание выявляют ранее того момента, как удалось узнать о таком положении. При этом патологию именуют неспецифическим проявлением беременности.
Исследователи определили некоторые предпосылки, которые способствуют увеличению возможности развития такой болезни, как цистит в начале беременности. Основная из таковых – снижение защитной функции иммунитета.
За счет развития плода организм направляет основные силы именно на его защиту. Проникающие в органы и системы бактерии и другие патогены он подавляет, но такой процесс происходит уже не в полную силу.
Это создает прекрасные условия для жизнедеятельности микроорганизмов.
Источники развития патологии в 3 триместре добавляются иными. Например, одним из таковых можно назвать большее расслабление мочевого пузыря, что вызывает застойные явления выделяемой жидкости. Усугубляется положение за счет давления на орган увеличивающейся матки.
Если женщина до интересного положения страдала хроническим циститом, важно до планирования беременности устранить острую стадию заболевания. Основной патоген, вызывающий симптомы цистита при беременности на ранних сроках, – бактерии, и в большинстве случаев – это кишечная палочка. К предрасполагающим факторам относят:
- общее переохлаждение или перегрев организма;
- нарушение режима труда и отдыха;
- развитие дисбактериоза кишечника или влагалища;
- прием некоторых лекарственных препаратов.

Симптомы цистита при беременности
Цистит на первых неделях беременности имеет схожие симптомы с учащенным мочеиспусканием, связанным с таким положением. Как отличить признаки беременности на ранних сроках от заболевания? Первые заключаются в следующем:
- болевой синдром в моменты мочеиспускания не возникает;
- нарушение общего состояния не наблюдается;
- повышение температуры не происходит;
- специфический запах мочи отсутствует, цвет урины не изменен.
Первые симптомы цистита у беременных женщин заключаются в следующем:
- возникает болевой синдром при мочеиспускании;
- учащаются позывы к опорожнению;
- уменьшение интенсивности боли приходится на время проведения тепловых процедур (например, в момент принятия горячей ванны);
- ухудшается общее состояние;
- повышается температура тела;
- беспокоит тошнота, утрачивается аппетит;
- происходит потемнение урины, она имеет неприятный запах и мутнеет.
Важно вовремя выявить симптомы и признаки в первом триместре, не допустив генерализацию патологии и возникновение опасных последствий. Патология имеет восходящее распространение, и бактерии способны легко проникнуть в почки, вызывая воспаление.
Последствия цистита при беременности на ранних сроках, вызванные несвоевременным началом терапии, заключаются в развитии таких состояний, как поздний гестоз, гипоксия, гипотрофия новорожденного, преждевременная родовая деятельность.

Лечение цистита при беременности на ранних сроках
Лечение цистита при беременности на ранних сроках затруднительно. Это можно объяснить невозможностью использования эффективных лекарств, которые могут нанести серьезный вред эмбриону, вызвав негативные последствия.
Современная медицина шагнула далеко вперед, и на аптечных прилавках появилось много средств, которые разрешено принимать женщинам с таким диагнозом, как цистит в первом триместре беременности.
Они имеют абсолютную безопасность для будущей мамы и для организма будущего ребенка.
Часто лечить цистит при беременности врач прописывает инстилляциями в пузырь. Лечебная манипуляция заключается во введении лекарственных препаратов внутрь органа. Многие форумы, их посетители подтверждают, что уже через несколько процедур снизилась интенсивность неприятных симптомов.
Цистит на ранних сроках беременности до задержки и на дальнейших этапах положения требует соблюдения правильного питания. Рацион составляют так, чтобы в него не входило острое, жареное и маринованное. Важно придерживаться постельного режима и нормализовать режим принятия жидкости.
Лечение цистита в первом триместре не проводят с помощью мочегонных препаратов, предварительно не проконсультировавшись с лечащим врачом. Лекарства подбирают в индивидуальном порядке, учитывая состояние общего здоровья и особенности развития основной патологии.
Назначают лечение цистита во время беременности средствами Канефрон, Фурадонин, Цефаклор, Цефалексин и Фосфомицин (Монурал). Препараты обладают абсолютной безопасностью для будущей мамы и плода. Лечение цистита на ранних сроках беременности инстилляциями прописывают с использованием таких лекарств, как борная кислота, азотнокислое серебро, Риванол.
Лечить цистит на ранних сроках беременности, как и в последующих триместрах, должен только квалифицированный врач. Любое лекарственное средство необходимо с ним согласовывать, даже если развивается цистит на первой неделе беременности. Проводить самолечение категорически запрещено.
Плейлист видео про цистит (выбор видео в правом верхнем углу)
Цистит и беременность

Организм каждой женщины неповторим. Кто-то узнает о наступившей беременности по задержке, кто-то по непривычным ощущениям в груди и внизу живота, а для кого-то «радостным» вестником становится воспаление мочевого пузыря. Цистит на ранних сроках беременности – это не приговор, а болезнь, которая требует внимательного отношения и соответствующего лечения.
Что такое цистит
- каждые 5 минут вам надо в туалет;
- мочеиспускание стало очень болезненным, и вы максимально сдерживаетесь, чтобы лишний раз не переживать это жжение и боль;
- тянущие боли и дискомфорт внизу живота;
- вы видите в моче свою кровь или гной;
- у вас поднялась температура, хотя это явно не ОРВИ.
Женщины страдают от этого заболевания намного чаще мужчин в силу своего физического строения. У нас широкий и короткий мочеиспускательный канал, а рядом находится кишечник и влагалище, что позволяет патогенным микроорганизмам легче проникать в мочевой пузырь и вызывать его воспаление.
Кроме крайне неприятных ощущений, которые вы просто не сможете проигнорировать, цистит при беременности опасен воспалением почек, а это уже опасно, как для вас, так и для малыша.
- Врачи выделяют инфекционное и неинфекционное происхождение данного заболевания. В первом случае виноваты различные микроорганизмы, которые живут в нашем теле или занесены извне. Например, кишечная палочка, стафилококки, микоплазмы, хламидии…;
- Во втором случае к циститу привело переохлаждение, хроническая усталость, дисбактериоз, вагиноз, гиповитаминоз, общее снижение иммунитета, малоподвижный образ жизни, некоторые медицинские манипуляции, химические раздражители.
Если у вас острая форма заболевания, то все неприятные ощущения будут проявляться в яркой форме. Хронический цистит – это вялотекущее воспаление с чередующимися ремиссиями, требующее длительного лечения.
У меня цистит. я беременна?
Вы подозреваете, что беременны, но вас пугает, что вы все время бегаете в туалет. «А не заболела ли я?», закрадывается в голову мятежная мысль. Цистит, как признак беременности, часто пугает молодых женщин. На самом деле – это не цистит, а нормальное физиологическое явление.
- В первом триместре увеличивающаяся матка давит на мочевой пузырь, вызывая частое желание мочеиспускания. С этим сталкиваются почти все беременные. Однако, если у вас есть сомнения, стоит посетить доктора;
- А бывает и наоборот. Ощутив частые и болезненные позывы мочеиспускания, вы идете к врачу и узнаете, что беременны и больны циститом.
А чтобы быть уверенной, проверьте, не возникли ли у вас первые признаки беременности>>>
Симптомы этого заболевания при беременности
Как правило, признаки цистита при беременности такие же, как и в обычном состоянии.
Если вы беременны в первый раз вам может быть сложно идентифицировать, что вызывает частые позывы сходить в туалет и дискомфорт внизу живота.
В 1 триместре даже температура может быть вызвана именно наступившей беременностью и перестройкой организма. Подробнее о том, что происходит в первом триместре читайте в статье 1 триместр беременности>>>
Однако при беременности не бывает ощущения жжения и боли при мочеиспускании, тем более гноя или крови в моче. Если вас грызет червячок сомнений, сдайте анализы.
Почему цистит часто возникает при беременности
Когда внутри вас зарождается жизнь, в этом участвуют женская и мужская клетки. Крошечный эмбрион внутри вас чужд вашему организму. Для того чтобы ваша иммунная система не отторгла эту новую жизнь, происходит природное ослабление иммунитета беременной.
А значит, вы становитесь намного чувствительнее ко всем патогенным микроорганизмам вокруг. Вы легко можете подхватить как грипп, так и воспаление мочевого пузыря. Как себя вести, если у вас все же начался цистит подробно рассмотрено ниже, а вот о том, что делать, если вас застигла врасплох простуда, читайте в статье ОРВИ на ранних сроках беременности>>>
Дополнительные причины, которые провоцируют цистит во время беременности – это смена гормонального фона и давление матки.
Лечение цистита в первом триместре
В первые 12 недель в организме вашего малыша закладываются все системы и органы. Это очень важный период, поэтому многие лекарства в этот период запрещены. Вас не должно это пугать. Наша медицина имеет достаточное количество препаратов, которые позволяют вылечить это заболевание без вреда для малыша.
Лечение цистита на ранних сроках беременности предполагает обильное теплое питье мочегонных напитков, для того чтобы вымыть патогенные микроорганизмы. Также хороший эффект дают препараты, разрешенные для применения беременными:
- Канефрон Н основан на растительных компонентах: трава золототысячника, корень любистка, листья розмарина. Лучший эффект дают капли;
- Фурадонин – старый добрый препарат, которым еще наши бабушки лечили цистит. Его назначают в первую очередь;
- Ампицилин или амоксиклав – это антибиотики пенициллинового ряда. Их всегда назначают курсом. Это хорошее лекарство от цистита при беременности;
- Монурал на основе фосфомицина. Это современный и эффективный антибиотик. Его преимущество в том, что для лечения необходимо выпить один пакетик, а не принимать целый курс.
Для того чтобы использовать максимально эффективное лекарство, лучше всего сдать анализ на чувствительность микроорганизмов к антибиотикам.
Альтернатива таблеткам – это народные методы. Однако, прежде, чем пить травки, обязательно ознакомьтесь с противопоказаниями, чтобы не навредить себе и малышу в животике.
- Классические травы при цистите: ромашка, аир болотный, зверобой, толокнянка, подорожник, семена сельдерея, полевой хвощ, алтей лекарственный, репешок обыкновенный;
- Полезен также почечный чай;
Травы не действуют как таблетки. Их надо принимать 2-3 недели. Лечение отварами не только обладает мочегонными, вяжущими, антибактериальными, смягчающими, болеутоляющими, тонизирующими и спазмолитическими свойствами, но и благотворно влияет на ваш иммунитет.
- Из самых доступных народных средств, можно назвать отвар укропа, отвар листьев черной смородины, настой березовых листьев или отвар брусничных листьев. Эти средства также содержат полезные микроэлементы и витамины.
Если вы не хотите таблетками лечить цистит при беременности, лечение в домашних условиях травами – прекрасная альтернатива.
Обратите также свое внимание на питание. Сейчас вам показана щадящая диета – исключите все острые, копченые, маринованные и жаренные блюда.
Цистит во втором триместре
Все органы и системы малыша уже сформированы. Ваш гормональный фон пришел в норму. Матка поднялась выше и уже не давит на мочевой пузырь.
Второй триместр считается самым благоприятным периодом беременности. Однако, если вы ощущаете симптомы цистита, то его нужно лечить. Лекарства вызывают уже меньше опасений, но все равно нужно внимательно читать инструкцию или советоваться с врачом, которому вы доверяете.
О том, что происходит в организме мамы в этот период, читайте в статье: 2 триместр беременности>>>
Чтобы уменьшить влияние лекарств на ваш организм, вам могут назначить несколько процедур инстилляции. При этом антибиотики и другие препараты с помощью катетера вводятся в мочевой пузырь. Местное воздействие высоких доз лекарств эффективно для лечения цистита и безопасно для малыша. Главный минус – это неприятные ощущения при процедуре.
Цистит в третьем триместре
На этом сроке значительно увеличившаяся матка давит на мочевой пузырь и вызывает частые позывы сбегать в туалет. Также часто возникает застой мочи. Однако боль при мочеиспускании при беременности – это признак цистита или другого воспалительного процесса. Приближается срок родов, и вы должны быть максимально здоровы, ведь это колоссальная нагрузка на организм.
Подробнее о третьем триместре читайте в статье 3 триместр беременности>>>
Кроме того, когда ребенок проходит по родовым путям, всегда есть риск инфицирования патогенными материнскими микроорганизмами. А иммунная система малыша еще несовершенна. Лучше всего, как лечить цистит при беременности, расскажет врач. Сочетайте лекарства и народные способы. Главное – это здоровые мама и малыш!
Важно! Фурадонин противопоказан беременным перед родами, потому что может вызвать анемию у новорожденных.
Профилактика цистита
- Перед беременностью необходимо провести полное обследование организма и максимально вылечить все хронические заболевания. Особенное внимание обратите на наличие в организме микоплазм, хламидий, трихомонад и других возбудителей болезней, передающихся половым путем;
- Не забывайте о личной гигиене.
Следуйте этим советам и будьте здоровы!
Цистит при беременности на ранних сроках – лечение: каковы симптомы заболевания и какие лекарство назначаются
Одной из наиболее распространенных женских патологий является цистит при беременности на ранних сроках. Лечение данного недуга может осуществляться как при помощи медикаментов, так и народными методами. Чтобы не омрачить период вынашивания ребенка неприятной симптоматикой, при первых признаках болезни необходимо немедленно обратиться в медицинское учреждение.
Специфика заболевания
- Очень многие женщины обращаются к врачу с жалобами на симптоматику цистита, еще не зная о своем интересном положении.
- Это обусловлено тем, что изменение уровня гормонов и ослабление иммунной системы является благоприятным условием для возникновения воспаления во внутренних органах.
- Половина гинекологов рассматривают данное заболевание как первый признак беременности, поскольку большинство женщин ощущает дискомфорт в мочевом пузыре уже через 3-5 суток после зачатия ребенка.
Если в матке формируется плод, организм начинает вырабатывать большее количество гормонов, особенно прогестерона и эстрогена. Также в первые несколько суток существенно повышается уровень ХГЧ. Для иммунной системы происходящие процессы является неестественными, потому она начинает бороться с ними.
При этом практически всегда снижаются защитные силы организма, что негативно сказывается на микрофлоре мочеполовой системы, ослабляя ее. Из-за этого патогенные бактерии могут беспрепятственно проникать и размножаться в организме.
Причины возникновения
Как лечить цистит беременным. Сначала необходимо разобраться, что служит первоисточником заболевания, и постараться его устранить.
Многочисленные клинические исследования подтвердили, что патология всегда возникает на фоне подавленного иммунитета.
Также вероятность развития патологии увеличивается из-за изменения гормонального фона, что негативно сказывается на микрофлоре влагалища.
Важно! Угнетение иммунитета во время вынашивания малыша – естественная реакция организма, направленная на предотвращение отторжения плода.
Чаще всего появлению недуга способствуют такие факторы:
- ослабление защитных сил организма;
- дисбактериоз кишечника и мочеполовой системы;
- постоянные стрессы и эмоциональное перенапряжение;
- длительное нахождение на морозе;
- несоблюдение правил гигиены.
Симптоматика
Поскольку признаки цистита при беременности выражены довольно ярко и доставляют женщине много неудобств, пропустить его развитие невозможно.
Большинство женщин жалуются на такие нарушения:
- слишком частые позывы в туалет, сопровождающиеся незначительным выведением мочи;
- жжение и зуд при мочеиспускании;
- появление крови в урине;
- изменение оттенка урины (моча становится более мутной);
- появление неприятного запаха;
- ощущение тяжести и давление внизу живота;
- несущественное повышение температуры тела (максимум до 37,5 градусов);
- дискомфорт в районе таза.
Если симптомы цистита при беременности держатся более 48 часов, необходимо срочно посетить клинику.
Чем опасен недуг
Этот вопрос интересует практически всех будущих мамочек. Медики уверяют, что для здорового человека воспалительный процесс в мочеполовой системе на ранних стадиях не является опасным и легко устранятся при грамотно подобранной терапии.
Но совершенно иначе ситуация обстоит при вынашивании ребенка. Чем опасен цистит при беременности.
Если женщина в ожидании малыша постоянно испытывает дискомфорт и болезненные ощущения в районе мочевого пузыря, это приводит к нервозности и переживаниям, что негативно отражается на состоянии плода.
Важно! Как называется УЗИ при беременности: на каких сроках делают
Когда возникает цистит при беременности на ранних сроках, лечение необходимо срочное, иначе недуг может начать прогрессировать, что станет причиной развития различных осложнений. Чаще всего воспаление негативно сказывается на почках и приводит к их инфицированию. Кроме того, патогенные бактерии могут пагубно сказаться и на малыше, спровоцировать дефицит веса или преждевременные роды.
Лечение
Как лечат цистит на раннем сроке беременности. Из практики известно, что симптоматика заболевания довольно часто проходит самостоятельно в течение 2-3 дней.
Но если организм ослаблен слишком сильно, рассчитывать на столь благоприятный исход не стоит, бороться с инфекцией придется при помощи медикаментозной терапии.
Что можно при цистите во время беременности, и как долго длится лечение.
Несмотря на то, что сегодня в продаже представлены разные лекарства от цистита при беременности, одним из наиболее популярных и распространенных средств остается Уролесан. Поскольку в состав этого комбинированного препарата входят только натуральные компоненты, он очень хорошо воспринимается организмом и не провоцирует возникновение побочных эффектов.
Основными действующими веществами являются:
- пихтовое масло;
- касторовая вытяжка;
- экстракт шишек хмеля;
- экстракт моркови.
Важно знать! На ранних сроках беременности Уролесан может спровоцировать аллергическую реакцию, диарею и тошноту.
Каждый из этих компонентов является безопасным для приема во время вынашивания малыша, но консультация врача перед лечением необходима в любом случае. Медикамент выпускается в виде раствора для перорального употребления.
Специалисты рекомендуют использовать Уролесан при беременности следующим образом: на кусочек сахара капнуть несколько капель лекарства и постепенно его рассасывать.
При цистите дозировка и курс лечения подбираются индивидуально, в зависимости от особенностей организма и характера течения болезни.
Свечи
При цистите женщинам, находящимся в положении, можно пользоваться свечами. Такая терапия имеет множество преимуществ, одно из которых – быстродействие.
- Если диагностирован цистит при беременности на ранних сроках, лечение свечами является преимущественным, поскольку подобные медикаменты не оказывают негативного воздействия на печень или почки.
- Кроме того, свечи содержат меньшее количество активных компонентов, благодаря чему практически не нарушают работу пищеварительного тракта.
- Лучше всего себя зарекомендовали такие препараты:
- Гексикон. Относится к антисептикам, подходит для использования в первом триместре;
- Полижинакс. Борется с воспалительным процессом в мочевом пузыре;
- Бетадин. Средство обладает широким спектром воздействия, также имеет выраженный антибактериальный эффект.
Как и любые другие медикаменты, свечи могут вызвать негативные последствия. Чаще всего такая терапия приводит к раздражению слизистых.
Таблетки
Если выявлен цистит при беременности на ранних сроках, лечение можно осуществлять при помощи таблетированных препаратов. Их главным достоинством является то, что ошибиться с дозировкой практически невозможно.
Чаще всего женщинам назначают:
- Канефрон. Основными действующими компонентами является корень любистока и золототысячник. Несмотря на то, что в составе препарата нет химических соединений, использовать его можно только после назначения врача;
- Цистон. Средство производится на основе двуплодника, базилика и мимозы. Препарат способствует устранению воспалительного процесса и нормализации оттока урины;
- Фурагин. Препарат обладает выраженным антимикробным действием. Его используют не только для борьбы с воспалением мочевого пузыря, но также для устранения пиелонефрита и уретрита.
В большинстве случаев справиться с признаками патологии удается за 4-5 суток, более длительная терапия обычно назначается при обострении заболевания.
Диета
Побороть и предупредить воспаление мочевого пузыря помогает правильное питание.
Женщине нужно потреблять около 2 л. жидкости в сутки, это позволит промыть мочевой пузырь и предотвратить раздражение стенок.
Также воду можно заменить свежими компотами и морсами.
Очень хорошо себя зарекомендовал клюквенный морс — это натуральное лекарство против цистита.
Интересно!Что нельзя кушать беременным : список запрещенных продуктов
Чтобы предотвратить развитие болезни, необходимо свести к минимуму потребление таких продуктов:
- специи, приправы, пряности, среди которых наиболее опасными считаются: перец, майонез, соусы, горчица и хрен;
- свежие овощи, такие как лук и чеснок;
- копчености и соленья;
- жирные мясные бульоны;
- кофе и чай;
- лимонады.
Очень полезными при воспалительном процессе мочевого пузыря являются цитрусовые. Если подобный рацион не сможет побороть симптоматику, женщине можно несколько дней придерживаться вегетарианского питания.
Цистит как признак беременности на ранних сроках
Беременность с точностью можно диагностировать на приеме у врача гинеколога, либо при проведении экспресс-теста, купленного в аптеке.
Однако есть некоторые признаки, которые могут косвенно указывать на наступление зачатия. Одним из них является воспаление мочевого пузыря, которому подвержены многие беременные.
Поэтому волнующий многих женщин вопрос о том, что может ли цистит быть признаком беременности, является вполне обоснованным.
Взаимосвязь цистита и беременности
Цистит представляет собой воспаление мочевого пузыря. Болезнь относится к инфекциям мочевыводящий путей. Воспалительный процесс доставляет большие неудобства и неприятные симптомы, а восходящим путем инфекция может перекинуться на почки. Возникает заболевание по причине воздействия множества факторов: снижение иммунитета, плохая гигиена половых органов, переохлаждение и т.д.
Беременность является особым состоянием, когда организм полностью перестраивается для того, чтобы выносить здорового ребенка. Эти изменения могут являться и фактором развития инфекционных патологий.
Снижение иммунитета в период беременности может вызвать и обострение каких-то хронических заболеваний. На этом фоне могут дебютировать патологии, к которым была наследственная предрасположенность. Изменения касаются и микрофлоры: во влагалище может существенно измениться соотношение бактерий, появляются обильные слизистые бели.
Гормоны оказывают влияние на стенки матки, которые становятся более рыхлыми и отечными. Занести инфекцию становится гораздо проще. Поэтому особенно важно соблюдать в этот период гигиену половых органов, не переохлаждаться, а в случае возникновения каких-то подозрительных симптомов обращаться сразу к врачу.
Дифференциальные признаки
Есть несколько признаков, которые могут обнаруживаться как при нормально протекающей беременности на ранних сроках, так и при патологии.
Цистит как первый признак беременности не является редкостью, его возникновение отмечают около 13% женщин. Важно уметь дифференцировать возникшие симптомы и ни в коем случае не пропустить серьезную патологию.
Эти признаки могут возникнуть даже в том случае, когда первый день задержки еще не наступил.
Учащенное мочеиспускание
Жалобы на частое мочеиспускание являются самым частым признаком цистита. Многие считают, что это происходит вследствие давления увеличенной матки на мочевой пузырь, что вызывает частую необходимость бегать в туалет.
Но при цистите беременных все иначе: на ранних сроках матка почти не увеличена в размере, а позывы возникают вследствие увеличения кровотока внутренних половых органов. Это необходимо для нормального развития плодного яйца. Также меняется состояние маточных тканей, они становятся более мягкими и немного отечными.
При гинекологическом осмотре врач может предположить факт беременности по этим признакам.
Может ли быть зуд при цистите
Болевой синдром

Некоторые женщины не обращают внимания на боль. Однако она может быть сигналом о том, что нужно снизить физические нагрузки в начале беременности и поберечь себя. В противном случае плодное яйцо может отслоиться от внутреннего слоя матки. Также боль может присутствовать еще до наступления задержки менструации в момент закрепления плодного яйца в полости матки. Такой болевой симптом появляется на 5-7 дней после предполагаемого зачатия.
Выделения крови из влагалища
При цистите в анализах мочи нередко можно встретить небольшое количество эритроцитов. При беременности скудные кровянистые выделения тоже можно обнаружить после мочеиспускания. Это опять же связано с имплантацией плодного яйца в стенку матки: зародыш помещается обычно в место, наиболее обогащенное кровеносными сосудами. Это может обеспечить его наилучшее питание и правильное развитие.
Такое место в матке находится в верхней ее части, в области задней стенки, рядом с которой залегает крупная артерия. Во время погружения и закрепления зародыша мелкие сосуды могут повреждаться, вызывая небольшие кровотечения, а женщина воспринимает их как признак цистита. Во время мочеиспускания женщина прилагает некоторые усилия, которые могут стимулировать выделение крови из капилляров.
Повышение температуры
Цистит может дать о себе знать появлением субфебрильной температуры. Но при беременности также может возникнуть небольшое ее повышение. Связано это с тем, что в организме женщины происходит гормональная перестройка, увеличивается количество прогестерона.
Этот гормон обеспечивает саму возможность возникновения и протекания беременности, он подготавливает организм к вынашиванию ребенка и к дальнейшему вскармливанию.
При некоторых почечных патологиях, а также при многоплодии может возникать рост прогестерона, поэтому на первых неделях беременности температура может быть немного выше нормальных цифр, а затем организм приспосабливается.
Но также надо знать и помнить о том, что в период беременности иммунитет ослаблен.
Подавление иммунной системы происходит для того, чтобы организм не воспринял плод как нечто чужое и не постарался от него избавиться любыми способами.
Поэтому повышение температуры при наличии других симптомов – повод обращения к специалисту, так как инфекции гораздо проще проникнуть в мочевой пузырь на фоне ослабления защитных сил организма.
Может ли быть температура при цистите у женщин
Как отличить цистит от беременности
Многие женщины не спешат обращаться к специалисту, и назначают себе лечение самостоятельно по советам друзей и знакомым. Однако в случае наступившей беременности принимаемые препараты могут негативно сказаться на развитии плода вплоть до самопроизвольного аборта.
Есть некоторые параметры, по которым можно отличить истинное воспаление мочевого пузыря от симптомов, напоминающих его:
- При цистите будут изменения качества мочи. Урина становится мутной из-за присутствия в ней большого количества лейкоцитов. Это можно узнать, сдав ОАМ в лаборатории. При беременности и отсутствии патологий внешний вид мочи и ее состав не изменяется.
- При мочеиспускании в случае воспаления возникают неприятные ощущение в виде режущих болей и жжения.
- Присутствие микроорганизмов в моче может изменять ее запах при воспалении мочевика.
- Если цистит наступил на фоне беременности, то могут присутствовать и другие симптомы. Первые признаки беременности включают в себя общее недомогание, изменения вкусовых ощущений, увеличение грудных желез, утренняя тошнота. Соски могут стать более чувствительными, а также меняют цвет. Присутствие этих симптомов не говорит в пользу беременности, но является косвенным признаком и может помочь в диагностике.
Чем опасно воспаление мочевика
При любом воспалительном заболевании наиболее важна своевременная диагностика и верно подобранная терапия. Самолечение и бесконтрольный прием антибактериальных средств может вызвать лишь затихание симптомов, что женщина ошибочно может принять за выздоровление.
Между тем патогенные микрорганизмы продолжают циркулировать в мочевыводящих путях, проходя все выше, вызывая воспаление почек.
Также это может грозить преждевременными родами, которые негативно скажутся на ребенке, ведь его организм не успел до конца сформироваться в утробе матери.
Диагностика и лечение
Для точного установления диагноза необходимо будет сдать ряд анализов, которые назначит специалист на приеме. Вести таких женщин должны гинекологи совместно с врачом урологом.
Лечение беременных особенно сложно из-за того, что далеко не все препараты разрешены в этот период.
Благодаря развитию фармацевтической науки сейчас есть противомикробные средства на основе растительных продуктов, оказывающие минимальное вредное воздействие на организм будущей матери и плода.
Профилактика
Проще не допустить развитие заболевания, чем затем долго лечить его. Для этого нужно соблюдать несколько правил:
- всегда опорожнять мочевой пузырь сразу по мере его наполнения;
- избегать стрессов и резких перепадов температур;
- соблюдать питьевой режим;
- заниматься умеренной физической нагрузкой;
- при появлении неприятных симптомов не заниматься самолечением, а сразу идти к врачу.
Чем опасен цистит у женщин
Заключение
Цистит действительно может быть признаком беременности. Следовательно, при появлении похожих симптомов необходимо сделать тест и обратиться к гинекологу. Не следует слушать советы знакомых и принимать препараты без назначения врача, ведь при наличии беременности можно нанести вред своему будущему ребенку.
©ГБУЗ МО «Подольская городская детская поликлиника № 3» 2022.
Лицензия — № ЛО-50-01-008973 от 05 сентября 2017г. Выдана Министерством Здравоохранения МО.
ИНН, ЕГРЮЛ
Разработка mc-soft
Источник https://kvd-moskva.ru/cistit-pri-beremennosti/
Источник https://gb12-barnaul.ru/blog/cistit-u-beremennyh/
Источник https://www.gdp3podolsk.ru/blog/cistit-na-rannih-srokah-beremennosti-simptomy-i