Реноваскулярная гипертензия (I15.0)
Приблизительно в 3-5% случаев артериальная гипертония (АГ) вторична по отношению к другим заболеваниям. В 70% этих случаев АГ вызвана заболеваниями и поражениями почек.
Под вазоренальной, или реноваскулярной, гипертонией понимают артериальную гипертонию (АГ), обусловленную одно- или двусторонним стенозом почечных артерий.
Среди этиологических факторов преобладает атеросклеротический стеноз почечных артерий (СПА), составляющий 75% всех случаев. В 25% случаев причиной СПА являются фибромускулярная дисплазия данных сосудов и системные васкулиты (болезнь Такаясу, классический узелковый полиартериит, болезнь Винивартера–Бюргера). Возможны более редкие причины, такие как аневризма почечной артерии, травмы, последствия лучевой терапии и некоторые другие.
Реноваскулярную АГ (РВАГ) относят к наиболее “курабельным” формам “почечной” АГ. Следует помнить, что для успешного лечения РВАГ и сохранения жизнеспособной почки крайне важны своевременный и обоснованный диагноз, а также четко сформулированные показания к оперативному или консервативному лечению.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Причинами реноваскулярной гипертнезии чаще всего (в 60-70% случаев) являются атеросклеротический стеноз главной почечной артерии или ее проксимальных ветвей , реже (в 30-40% случаев) – фибромускулярная дисплазия Внимание! , крайне редко (в 1% случаев) развитие реноваскулярной гипертензии вызвано другими причинами .
Анатомически значимым стеноз считается, когда он превышает 50% (по данным ангиографии), гемодинамически значимым – если превышает 75% просвета сосуда. В последнем случае могут развиваться реноваскулярная гипертензия или ишемическая нефропатия.
Среди других причин реноваскулярной гипертензии следует отметить аневризмы почечной артерии, ее эмболизацию, артерииты и опущение почки. Аневризмы характерны для фибромускулярной дисплазии медиального типа.
Опущение почки, ее повышенная подвижность (7,5 см или более при переходе из горизонтального положения в вертикальное) вызывают повторное растяжение и сжатие почечной артерии наподобие движений гармошки, что в результате может приводить к фибромускулярной дисплазии. Такие больные часто чувствуют себя хуже в вертикальном положении, при нефропексии они нередко избавляются от АГ.
Патогенез: В ответ на снижение перфузионного давления в почке или ее сегменте усиливаются секреция ренина, концентрация ангиотензинов І и ІІ и альдостерона, в результате чего повышается АД. Контралатеральная (неповрежденная) почка должна отвечать усилением диуреза, то есть включением нормальной адаптивной реакции, называемой диурезом давления, который направлен на снижение АД. Однако у больных с реноваскулярной гипертензией этот механизм не срабатывает, так как избыток ангиотензина ІІ и альдостерона усиливает реабсорбцию натрия в канальцах неповрежденной почки, что препятствует физиологическому диурезу и снижению АД. Компенсаторные механизмы (в том числе механизм давление – натрийурез, усиленное образование натрийуретических пептидов, вазодилататорных веществ) оказываются недостаточными для преодоления мощного прессорного влияния ангиотензина и альдостерона. В дальнейшем концентрация ренина и ангиотензина ІІ в циркулирующей крови снижается, однако их локальное образование в поврежденной почке остается постоянно высоким.
Стабильное повышение АД и высокое содержание ангиотензина ІІ в циркулирующей крови у больных с односторонним стенозом почечной артерии вызывает поражение контралатеральной почки в виде диффузного повреждения артериол и гломерулосклероза, что прогрессивно ухудшает ее функции. В этом случае коррекция стеноза или нефрэктомия стенотической почки не нормализуют АД, терапевтический эффект дают только вмешательства на раннем этапе заболевания, когда функция контралатеральной почки еще не нарушена. Если АД повышено в течение пяти лет и более, коррекция стеноза эффективна только в 25% случаев.
При двустороннем сужении почечных артерий или стенозе артерии единственной почки пусковым механизмом повышения АД является уменьшение перфузии почек. Снижение давления в почечной артерии до 70-80 мм рт. ст. не вызывает существенного уменьшения почечного кровотока и скорости клубочковой фильтрации благодаря функционированию ауторегуляторного механизма, который поддерживает почечную гемодинамику. Однако при этом нарушается способность почек экскретировать натрий. Наряду с уменьшением натрийуреза, увеличивается секреция ренина ишемизированными почками, что приводит к увеличению концентрации ангиотензина ІІ с последующей вазоконстрикцией, усилением высвобождения альдостерона и другим реакциям, направленным на восстановление перфузионного давления дистальнее стеноза. Со временем, благодаря повышению системного АД, ишемия почек уменьшается, и высвобождение ренина нормализуется или существенно снижается, реноваскулярная гипертензия переходит во вторую фазу: трансформируется из ренинзависимой в объемзависимую. В дальнейшем баланс натрия и воды в организме восстанавливается, однако это происходит за счет более высокого уровня системного АД.

Механизм развития ВРГ и её осложнений. РААС – ренин-ангиотенизиновая система; СНС – симпатическая нервная система. По Dubel G. J. and Murphy T.P. «The role of percutaneous revascularization for renal artery stenosis», Vascular Medicine, 2008; 13; 141]
Эпидемиология
На долю реноваскулярной гипертензии приходится около 0,5-1% всех случаев повышения АД. Среди больных с тяжелой и быстропрогрессирующей АГ реноваскулярная гипертензия обнаруживается значительно чаще, особенно у лиц старше 40 лет (в 15% случаев). Если у больного с тяжелой АГ (ДАД выше 125 мм рт. ст.) отмечаются кровоизлияния на глазном дне, то есть гипертензия переходит в злокачественную, вероятность развития реноваскулярной гипертензии возрастает до 30%.
Мужчины болеют в два раза чаще, чем женщины, особенно старше 40 лет.
Фибромускулярная дисплазия, напротив, чаще встречается среди женщин молодого возраста.
Факторы и группы риска
В 1992 году S.J. Mann и T.G. Pickering предложили следующие критерии оценки вероятности наличия реноваскулярной гипертензии:
Низкая вероятность (менее 1%). Нет оснований для проведения обследования больного на предмет реноваскулярной гипертензии.
Имеется мягкая или умеренная артериальная гипертензия при отсутствии клинических данных на вазоренальную гипертонию.
Умеренная вероятность (5-15%). Больной нуждается в обследовании с использованием неинвазивных методов:
— тяжелая гипертензия (диастолическое артериальное давление более 120 мм рт. ст.);
— рефрактерная к стандартной терапии артериальная гипертензия;
— внезапное развитие устойчивой артериальной гипертензии в молодом возрасте или у мужчин в возрасте более 50 лет;
— сочетание артериальной гипертензии с систолическим шумом в точке проекции почечных артерий;
— развитие стойкой гипертензии у больных с клиническими признаками стенозирующего атеросклеротического поражения сосудов другой локализации (коронарных, мозговых или периферических сосудов);
— гипертензия у больных с необъяснимым повышением содержания креатинина в крови.
Высокая вероятность (более 25%). В связи с наличием убедительных признаков обследование больного начинают с инвазивных методов исследования:
— тяжелая гипертензия (диастолическое артериальное давление более 120 мм рт. ст.), рефрактерная к массивной антигипертензивной терапии или протекающая на фоне прогрессирующей почечной недостаточности;
— злокачественная гипертензия (тяжелая, рефрактерная к терапии, с поражением органов-мишеней — кровоизлияния на глазном дне);
— гипертензия, сочетающаяся с повышением уровня креатинина на фоне приема ингибиторов АПФили вне видимой причины;
— умеренная или тяжелая гипертензия в комбинации с асимметрией размеров почек.
Стратификация вероятности наличия реноваскулярной гипертензии позволяет обосновать объем и последовательность проведения диагностического обследования.
Высока вероятность наличия реноваскулярной гипертензии у молодых женщин с постоянно высоким уровнем АД, которых необходимо обследовать по поводу фибромускулярной дисплазии. Если нормализация АД под влиянием любой антигипертензивной терапии сопровождается ухудшением функции почек с повышением содержания креатинина в плазме, вероятность реноваскулярного поражения почки достаточно высока, особенно при лечении ингибиторами АПФ. В этом случае увеличение уровня креатинина в плазме крови на 30% и более считают признаком, требующим обследования на предмет стеноза. Подозрение на реноваскулярную гипертензию возникает и в тех случаях, когда прием диуретиков вызывает не снижение, а повышение АД. Гипокалиемия при тяжелой АГ указывает не только на синдром Конна, но и на реноваскулярную гипертензию.
Клиническая картина
Клинические критерии диагностики
высокие цифры диастолического АД, внезапное начало, боли в пояснице, систолодиастолический шум в мезогастрии
Cимптомы, течение
Заболевание может появиться в любом возрасте. У мужчин вазоренальная гипертензия чаще возникает после 50 лет, у женщин — до 30 лет. Характерных для вазоренальной гипертензии клинических симптомов нет. Часто отсутствуют жалобы на момент ее выявления. Заболевание характеризуется внезапным началом, когда появляется тяжелая артериальная гипертензия, либо имевшаяся ранее гипертензия резко утяжеляется и становится нечувствительной к терапии. Как правило, заболевание характеризуется злокачественным течением, рано выявляются признаки увеличения левого желудочка, ангиоспастическая ретинопатия. Характерны высокие цифры диастолического давления, редкое возникновение кризов. Развитие гипертензии после острой боли в пояснице может быть проявлением окклюзивных поражений крупных сосудов почки. Боль в пояснице вместе с артериальной гипертензией, особенно в вертикальном положении тела, может быть проявлением нефроптоза.
Измерение артериального давления позволяет выявить значительное повышение диастолического давления (110 — 120 мм рт. ст. и выше). Важно определять артериальное давление в различных положениях тела больного (стоя, лежа, в положении Тренделенбурга), на разных конечностях, до и после физической нагрузки. Ортостатическая гипертензия часто встречается при нефроптозе. Асимметрия артериального давления на верхних и нижних конечностях может наблюдаться при аортоартериите, коарктации аорты.
У половины больных с вазоренальной гипертензией при аускультации в мезогастральной области (проекция почечных сосудов) определяется систолический и диастолический шум.
Диагностика
Неинвазивные скрининговые тесты для диагностики вазоренальной гипертензии, рекомендуемые Национальной фундацией почек США (2002), следующие: дуплексная ультрасонография, ренография с каптоприлом, определение активности ренина плазмы (АРП) на фоне каптоприла, компьютерная и магнитно-резонансная ангиография. Последние два метода более предпочтительны, так как они позволяют визуализировать почечные артерии.
УЗИ почек — допплер — выявление стеноза почечных артерий. Недостатком метода является низкая чувствительность метода при локализации атеросклеротический бляшки в средней части почечной артерии.
Экскреторная урография и радионуклидная ренография —с криннинговые тесты, позволяющие выявить асимметрию размеров и функции почек, для отбора больных для ангиографии. Разница между размерами почек в 1,5 см является важным диагностическим тестом, который наблюдается в 60-70% больных с реноваскулярной гипертензией.
Спиральная компьютерная ангиография с внутривенным введением контрастного вещества используется как скрининговый тест для выявления реноваскулярных поражений у больных с нормальной функцией почек. Диагностическая точность метода в обнаружении стеноза почечной артерии достаточно высока: чувствительность достигает 98%, специфичность – 94%.При наличии почечной недостаточности чувствительность и специфичность метода снижаются. Необходимость введения высоких доз контрастного вещества (около 100 мл) повышает риск токсического повреждения почек, в связи с этим спиральную компьютерную ангиографию следует использовать только у больных с нормальной функцией почек .
Трехмерная магнитно-резонансная ангиография (МРА) с гадолиниевым контрастом, не оказывающим нефротоксического действия, позволяет визуализировать главные почечные артерии почти на всем протяжении, однако видимость дистальных участков внутрипочечных артерий остается субоптимальной. МРА дает возможность оценить функцию почек (по абсолютным значениям показателей почечного кровотока и гломерулярной фильтрации) и определить функциональную значимость стеноза. Использование МРА ограничивается высокой стоимостью исследования и противопоказаниями у больных с металлическими протезами и имплантантами: искусственным водителем ритма, дефибриллятором.
Дуплексное допплеровское ультразвуковое сканирование также позволяет получить информацию об анатомическом состоянии почечных сосудов и их функции. Этот метод сочетает прямую визуализацию главных почечных артерий в В-режиме и измерение различных гемодинамических параметров с помощью допплеровского сканирования. Наряду с этим, метод позволяет оценить размеры почек, что имеет важное диагностическое значение. Метод довольно часто дает ложноотрицательные результаты (в 8-20% случаев), однако использование каптоприла, как и при радиоизотопной сцинтиграфии, значительно повышает его чувствительность. Каптоприл усиливает специфический допплеровский зубец дистальнее стеноза, благодаря чему он становится более четким.
Радиоизотопное исследование почек имеет важное преимущество, заключающееся в возможности оценить функциональные параметры каждой из почек, не прибегая к внутривенному введению контрастного вещества, что особенно важно для больных с нарушенной функцией почек. Наиболее часто используется 99Тс-диэтилентриамин пентауксусной кислоты (выводится путем клубочковой фильтрации) и 131І-гиппуран (экскретируется путем канальцевой секреции и клубочковой фильтрации). Оба радионуклида имеют приблизительно равные диагностические возможности, однако лучевая нагрузка меньше при использовании 99Тс, поскольку его период полураспада 6-8 часов, а 131I – 8 дней.
При применении каптоприла повышается чувствительность теста, сравнивая сцинтиграммы, полученные до и после приема каптоприла, определяется разница между ними, заключающаяся в существенном снижении функции постстенотической почки.
Для проведения пробы с каптоприлом его принимают за 60-90 минут до исследования в дозе 25-50 мг, отмены антигипертензивной терапии не требуется, за исключением ингибиторов АПФ, которые нужно прекратить принимать за 2-3 суток до исследования.
Отрицательные результаты скрининговых тестов полностью не исключают сужения почечной артерии, особенно ее дистальных ветвей.
Ангиография почечных артерий является золотым стандартом, наиболее точной диагностической процедурой для оценки проходимости почечных артерий на всем их протяжении. Ангиографическое исследование можно проводить, минуя скрининговые процедуры (радиоизотопное, ультразвуковое исследование и др.), если вероятность сужения почечной артерии высока. Однако следует учитывать и риск, сопряженный с инвазивным исследованием: нефротоксическое действие контрастного вещества, возможность эмболизации холестериновыми (атероматозными) массами или повреждение стенки сосуда.
В качестве альтернативы обычному ангиографическому исследованию почечных артерий применяют внутриартериальную дигитальную субтракционную (разностную) ангиографию (ДСА). Для ее проведения требуется меньшее количество контраста (25-50 мл), чем для обычной ангиографии (100 мл), что снижает риск развития осложнений у больных с нарушенной функцией почек. Используют также внутривенную ДСА, которая, по сравнению с внутриартериальной, менее инвазивна и не связана с риском эмболизации холестерином, однако ее разрешающая способность для визуализации мелких ветвей почечной артерии меньше, а количество требуемого контрастного вещества – больше (150-200 мл), чем при внутриартериальном исследовании.
Внутривенная пиелография, которая раньше считалась лучшим методом начального скрининга для выявления реноваскулярной гипертензии, сегодня редко используется из-за низкой чувствительности (около 75%), риска нефротоксического действия контрастного вещества и сравнительно высокой дозы облучения. Тем не менее, она может быть использована у больных с нормальной функцией почек, если другие скрининговые процедуры, в частности радиоизотопная ренография или допплеровская ультрасонография, малодоступны. Внутривенная пиелография позволяет выявить снижение функции почки на стороне поражения, более высокая чувствительность достигается, если снимки выполняются на 1-5-й минутах после введения контрастного вещества. В пораженной почке отмечается замедленное появление контраста, иногда уменьшение ее размеров и толщины коркового слоя, а также замедленное выведение контраста на пораженной стороне. При наличии двустороннего стеноза этих признаков может не быть.
Наличие стеноза еще не означает, что он является причиной АГ. Для оценки его физиологической значимости используют несколько методов: радиоизотопное сканирование с каптоприлом, определение АРП в крови из почечных вен и градиента давления в почечной артерии до и после стенозированного участка.
Отношение АРП на пораженной стороне к его активности на противоположной стороне при реноваскулярной гипертензии составляет 1,5 или более, так как секреция ренина ишемизированной почкой увеличивается, а здоровой – компенсаторно уменьшается, то есть происходит латерализация секреции ренина.
Тест с определением АРП в оттекающей от почек крови требует катетеризации почечных вен, что является технически сложной процедурой, а также введения контрастного вещества и прекращения приема медикаментов, влияющих на активность ренина. Все это ограничивает использование теста.
Определение градиента давления в почечной артерии до и после стенозированного участка – процедура, не требующая специального вмешательства, она выполняется во время ангиографии и имеет более высокую предсказательную ценность относительно исходов операции, чем проба с определением АРП. Диагностически значимым считают градиент, составляющий 10-15 мм рт. ст. и более .
Лабораторная диагностика
При реноваскулярной гипертензии часто наблюдаются гипокалиемия (результат повышенной секреции альдостерона), необъяснимое увеличение концентрации креатинина в крови, протеинурия, иногда вплоть до нефротического синдрома (содержание белка > 3 г/сут), гематурия, полицитемия.
Определение активности ренина плазмы, особенно в сочетании с каптоприловым тестом (100% чувствительность и 95% специфичность):
Определение активности ренина в периферической венозной крови малоинформативно из-за низкой чувствительности и специфичности результатов. Ценность метода несколько выше при заборе крови из нижней полой вены в ходе инвазивного исследования, однако даже в этом случае для окончательной верификации диагноза требуются другие методы.
Из лабораторных методов наиболее информативно определение активности ренина в венозной крови, взятой раздельно из правой и левой почечных вен при их катетеризации. Признаками ишемии одной из почек является различие активности ренина в почечных венах более чем в 1,5 раза. Известны попытки повысить диагностическую ценность этого метода путем назначения бессолевой диеты, нифедипина, гидралазина, каптоприла.
Из неинвазивных комбинированных лабораторных методик хорошо переносима и легко выполнима проба с каптоприлом. За 3 сут до пробы больному отменяют ингибиторы ангиотензинпревращающего фермента (АПФ) и диуретики. Перед забором крови больной спокойно сидит или лежит в течение 30-60 мин. В первом образце периферической венозной крови определяют активность ренина плазмы. Через 60 мин после приема внутрь 25-50 мг каптоприла в 10 мл воды снова забирают кровь на исследование активности ренина. Пробу считают положительной, если активность ренина после стимуляции выше 12 нг/мл/ч, абсолютный прирост активности превышает 10 нг/мл/ч, а относительный прирост (по сравнению с исходным уровнем) превышает 150% (если исходная активность ренина ниже 3 нг/мл/ч — 400%).
Дифференциальный диагноз
Дифференциальную диагностику следует проводить с гипертонической болезнью и другими видами симптоматических гипертензии.
Хронический гломерулонефрит. Гипертоническая форма хронического гломерулонефрита — одна из наиболее частых причин симптоматической почечной гипертонии (около 30—40%). В основе патогенетических механизмов АГ при этом заболевании лежат активация системы ренин-ангиотензин, уменьшение способности почки вырабатывать вазодилататорные и натрийуретические субстанции, что приводит к увеличению реабсорбции натрия и воды. По мере прогрессирования нефросклероза присоединяются ренопривные механизмы патогенеза АГ. При хроническом гломерулонефрите значительно чаще, чем у больных с ГБ, отмечается стабилизация АД на высоких уровнях, а при отсутствии адекватной терапии происходит исход в злокачественную АГ. Диагноз хронического гломерулонефрита устанавливается на основании анамнестических указаний на ранее перенесенные острый гломерулонефрит или нефропатию беременных, повторные ангины и другие заболевания, обусловленные стрептококком, боли в поясничной области. В процессе осмотра таких больных отмечается бледное отечное лицо. Наиболее информативны повторные исследования мочи, причем изменения в моче выявляются до повышения АД или при весьма умеренной АГ. Наиболее часто они проявляются незначительной протеинурией (в 98% случаев), реже — эритроцитурией (в 60% случаев) и цилиндрурией (в 40—50% случаев). Дополнительную информацию в диагностике можно получить при УЗИ почек — сужение коркового слоя при неизмененной чашечно-лоханочной системе. Верифицируется диагноз с помощью пункционной биопсии почек.
Хронический пиелонефрит — самая частая причина АГ. В процессе вскрытий хронический пиелонефрит выявляется в 6% случаев при наличии указаний на АГ при жизни. При постановке диагноза следует обращать внимание на выявление факторов риска хронического пиелонефрита, указания в анамнезе на дизурические расстройства, в том числе в детском и юношеском возрасте, боли в поясничной области тупого или ноющего характера, немотивированную лихорадку. Больные хроническим пиелонефритом обращают на себя внимание бледностью кожных покровов, параорбитальными отеками и «синюшными» кругами под глазами. Нередко у таких больных наблюдается никтурия. При лабораторных исследованиях мочи наиболее часто выявляются гипоизостенурия, умеренная протеинурия (в 75% случаев), пиурия (в 50% случаев), реже — гематурия (в 30% случаев). Однако у многих больных вне обострения какие-либо изменения в моче отсутствуют. При посевах мочи диагностически значимым считается рост более 100 000 колоний на 1 мл мочи или выделение одного и того же возбудителя в случаях повторных посевов, даже если число колоний не достигает 100 000 на 1 мл мочи. При пиелонефрите нередко преобладают односторонние изменения, поэтому определенная диагностическая информация может быть получена в результате радиоренографического исследования. Методами верификации диагноза являются ультразвуковое исследование почек и экскреторная инфузионная урография, реже — биопсия почки.
Феохромоцитома — опухоль, как правило, доброкачественная, состоящая из хромаффинных клеток и продуцирующая катехоламины. В период кризовых состояний при феохромоцитоме артериальное давление повышается внезапно и в течение нескольких секунд достигает очень высокого уровня (250—300/150—130 мм рт. ст.). Появляются резко выраженная тахикардия, бледность лица, холодный пот, нарушается зрение. Возникает сильная жажда, позывы к мочеиспусканию. В крови — лейкоцитоз и гипергликемйя. Кризы могут провоцироваться холодовой пробой, глубокой пальпацией живота, приведением нижних конечностей к животу, приемом допегита, резерпина, клофелина. Последний может использоваться для проведения дифференциальной диагностики. При приеме 0,3 мг клофелина у лиц без феохромоцитомы уровень катехоламинов в крови (через 2—3 ч) и моче (при приеме препарата в 21ч моча собирается в интервале от 21 до 7 ч) резко снижается. У больных с опухолью содержание катехоламинов в крови и моче не изменяется. Предположение о наличии феохромоцитомы подтверждается определением повышенной экскреции катехоламинов и их метаболитов в суточной моче: адреналина — более 50 мкг, норадрсналина — более 100—150 мкг, ванилилминдальной кислоты — более 6 мкг, в том числе в течение 3 ч после очередного криза.
Верифицируется диагноз с помощью компьютерной томографии, ультразвукового исследования. В последние годы все более широкое применение находит сцинтиграфия с 1-131 — аналогом гуанитидина, который избирательно захватывается опухолью.
Первичный алъдостеронизм (синдром Конна) проявляется клинически стабильной артериальной гипертензией, чаще диастолического типа вследствие увеличения синтеза альдостерона в клубочковом слое коры надпочечников. Заболевание чаще встречается у женщин.
В диагностике первичного альдостеронизма и его дифференциальной диагностике следует учитывать уровень калия (гипокалиемия) и натрия в сыворотке крови, состояние кислотно-основного равновесия, суточный диурез, который может составлять от 2 до 7 л в сутки, плотность мочи, обычно значительно сниженную, никтурию, изостенурию, щелочную реакцию мочи. Сниженная или нулевая активность ренина плазмы и увеличение экскреции с мочой альдостерона являются характерными признаками первичного альдостеронизма. Гипокалиемия может подтверждаться пробой с гипотиазидом. Из фармакологических проб для подтверждения диагноза может еще использоваться прием антагонистов альдостерона (верошпирон по 100 мг/сут в течение 4—5 недель), в результате приводящий к снижению диастолического АД не менее чем на 20 мм рт. ст. Диагностический поиск завершается применением компьютерной томографии.
Синдром Иценко—Кушинга. Артериальная гипертензия нередко наблюдается и при таких эндокринных заболеваниях, как синдром Иценко — Кушинга, особенно у женщин 30—60 лет.
«Наводящими симптомами» при синдроме Конна являются мышечная слабость, преходящие парезы, жажда, полиурия; при синдроме Иценко—Кушинга — «лунообразное лицо», специфическое ожирение, гипертрихоз, угри, стрии; при феохромоцитоме — тяжелые гипертонические кризы с обилием вегетативных нарушений. Для первых двух форм эндокринной патологии характерно умеренное повышение систолического
и диастолического давления. При ряде форм феохромоцитомы артериальное давление бывает очень высоким и стойким. Анализы мочи при эндокринных гипертензиях не изменены, креатинин и мочевина в пределах нормы. У больных с синдромом Конна обнаруживается гипокалиемия, при синдроме Иценко—Кушинга происходит увеличение выделения в суточном количестве мочи 11-кетостероидов и 17-оксикортикосте-роидов; для феохромоцитомы характерна гипергликемия, если кровь на сахар исследуется в период криза. При гиперкортицизме выделение 17-ОКС превышает 16—55 мкмоль/сутки. Параметры радиоизотопной ренографии находятся в пределах нормы при всех трех формах. При опухолях надпочечников уровень АКТГ в плазме снижен (норма — 60— 120 пг/мл), при болезни Иценко—Кушинга он повышен, но до умеренных цифр, при АКТГ-продуцирующей опухоли — резко повышен. Информативна проба с дексаметазоном, когда больному назначается этот препарат по 2 мг каждые 6 ч в течение 48 ч, а после этого исследуется суточная экскреция 17-ОКС. У больных болезнью Иценко—Кушинга суточная секреция 17-ОКС снижается, при синдроме — не изменяется. У больных синдромом Иценко—Кушинга необходимо исключить опухоли надпочечников и АКТГ-продуцирующие опухоли. В диагностике опухолей надпочечников наиболее информативны УЗИ и компьютерная томография. АКТТ может продуцировать рак легкого или опухоль средостения, опухоль яичников, поджелудочной железы и почек. В этой связи при исключении опухоли надпочечников у больных синдромом Иценко— Кушинга необходимо провести рентгенологическое исследование грудной клетки, гинекологическое обследование, УЗИ.
Хронический интерстициалъный нефрит — малоизученное заболевание. Это абактериальное недеструктивное воспаление межуточной ткани с последующим вовлечением в патологический процесс всей ткани почек Клинически проявляется доброкачественной гипертензией, умеренным мочевым синдромом (протеинурия, гематурия), снижением концентрационной способности почек. Следует заподозрить интерстициальный нефрит, если у больного выявляются факторы риска этого заболевания — длительный прием анальгетиков, мочекислый диатез с гиперурикемией. Интерстициальный нефрит может приводить к капиллярному некрозу, тогда наряду с гипертензией у больного определяется стойкая значительная гематурия. Точный диагноз может быть установлен только с помощью нефробиопсии. Морфологически выявляются атрофические и дистрофические изменения в канальцах, характерным является тиреоидоподобное превращение канальцев нормируются воспалительные инфильтраты, в них как бы вмурованы клубочки, которые могут клерозироваться. Часть клубочков при этом остаётся интактной.
Диабетический гломерулосклеро з — проявление диабетической микроангиопатии и нарушений углеводного обмена. Развивается обычно на поздних стадиях сахарного диабета у лиц среднего и пожилого возраста. Проявляется гипертонией, нефротическим синдромом и хронической почечной недостаточностью. В силу этого гипертония, обусловленная гломерулосклерозом, должна дифференцироваться с гипертонической болезнью, которая нередко сопутствует сахарному диабету. Следует помнить, что при диабетическом гломерулосклерозе раньше гипертензии появляются такие признаки поражения почек, как протеинурия и отеки. Они могут наблюдаться длительно, до 6—7 лет, артериальное давление при этом нормальное. Гломерулосклероз часто сочетается с другими проявлениями диабетической микроангиопатии, в частности, с поражением сосудов сетчатки. Иногда для верификации диагноза приходится использовать биопсию почек.
Гемодинамическая гипертония — преимущественно систолическая гипертензия. Типичны большое пульсовое давление, проявления системного стенозирующего поражения крупных сосудов при атеросклерозе, аортоартериите (стенокардия, перемежающаяся хромота, брюшная жаба, дисциркуляторная энцефалопатия), асимметрия пульса на радиальных артериях, различная величина пульса и АД на руках и ногах, высокое — на руках и низкое — на ногах (при коарктации аорты). Анализы мочи обычно в норме, данные радиоизотопной ренографии могут быть изменены при аортоартериите, при УЗИ можно выявить изменения брюшной аорты.
Коарктация аорты — один из врожденных пороков сердца. Сужение аорты чаще всего бывает в месте перехода ее в нисходящий отдел, реже оно находится между устьем левой сонной и левой подключичной артерий. Если порок в детстве не диагностирован и не проведена его хирургическая коррекция, то к 20—30-летнему возрасту у больных развивается стойкая, высокая гипертензия с повышением как систолического, так и диастолического давления. Есть ряд симптомов, которые позволяют заподозрить коарктацию аорты и своевременно ее диагностировать. Хорошо физически развита верхняя половина туловища, полнокровны лицо и шея, в то же время отмечаются гипотрофия и бледность нижних конечностей. Четко различается величина пульса на руках и ногах, значительно ослаблен пульс на бедренных и подколенных артериях, не определяется пульс на тыльных артериях стоп. Иногда имеется различие пульса на обеих руках — на правой он I больше, на левой — меньше. При выявлении такого рода симптомов необходимо измерить давление на руках и ногах. В норме систолическое давление на ногах выше, чем на руках, на 15—20 мм рт. ст., при коарктации аорты все наоборот: на руках АД выше, чем на ногах. При аускультации сердца и сосудов определяется шум изгнания, который лучше всего выслушивается во II—III межреберьях слева от грудины, нередко также и в межлопаточном пространстве. Рентгенологически отмечаются выраженная пульсация аорты выше места сужения, постстенотическое расширение аорты, аортальная конфигурация сердца, узурация нижних краев IV—VIII ребер. Решающим методом является аортография, которая позволяет уточнить место коарктации и ее протяженность.
Атеросклеротическая гипертония. Диагностика этой формы симтоматической гипертензии несложна, однако очень часто в этом случае ошибочно ставится диагноз гипертонической болезни. Главной отличительной чертой атеросклеротической гипертонии является ее систолический характер — систолическое давление повышается до 160—170 мм рт. ст., диастолическое — нормальное или снижено, а пульсовое давление высокое.
Атеросклеротическая гипертония встречается, как правило, у пожилых людей и сочетается с другими признаками атеросклеротического поражения сосудов, особенно аорты. Это ретростернальная пульсация, расширение сосудистого пучка, акцент II тона на аорте, систолический шум на аорте, рентгенологические и эхографические признаки атеросклероза аорты. Нередко имеются клинические признаки поражения коронарных и мозговых сосудов.
Нейроциркуляторная дистония (НЦД). Нередко возникает клиническая ситуация, когда гипертоническую болезнь стадии необходимо дифференцировать с нейроциркуляторной дистонией по гипертоническому типу. Имеется много общего в клинической картине обоих заболеваний. Важными в дифференциальной диагностике являются анализ анамнестических данных, наблюдение за больным в течение достаточно длительного времени и результаты инструментального обследования. При гипертонической болезни весьма часто удается выявить наследственную отягощенность по данному заболеванию, для больных НЦД это нехарактерно. У больных обоими заболеваниями артериальное давление лабильно, но при гипертонической болезни оно повышается на несколько дней, при нейроциркуляторной же дистонии — всего на несколько часов. У больных гипертонической болезнью I стадии можно эхокардиографически выявить начальные проявления гипертрофии левого желудочка, чего нет при НЦД. При длительном наблюдении за больным гипертонической болезнью удаётся установить постепенную стабилизацию артериального давления на более высоких цифрах, при нейроциркуляторной дистонии артериальное давление всегда остаётся лабильным.
Нейрогенные артериальные гипертензии (около 0,5% всех АГ) возникают при очаговых повреждениях и заболеваниях головного и спинного мозга (опухолях, энцефалите, бульбарном полиомиелите, квадриплегии), при возбуждении сосудодвигательного центра продолговатого мозга, вызванном гиперкапнией и дыхательным ацидозом.
Лечение
После установления диагноза реноваскулярной гипертензии необходимо выбрать метод лечения: лекарственный, чрескожную транслюминальную ангиопластику, установку эндопротеза (стента) в стенозированный сосуд или хирургическую коррекцию стеноза. Цель лечения, независимо от выбранного метода, заключается в снижении АД и сохранении функции почки.
Медикаментозная терапия
Для лекарственного лечения больных с реноваскулярной гипертензией используются те же препараты, что и при гипертонической болезни. Особенности терапии таких больных – необходимость назначения нескольких препаратов одновременно, так как течение гипертензии, как правило, тяжелое, а также мониторирование функции почек в процессе лечения, поскольку избыточное снижение АД может ухудшить ее.
До появления ингибиторов АПФ лечение больных с реноваскулярной гипертензией было малоэффективным: снижение АД достигалось менее чем у половины пациентов, ингибиторы АПФ изменили ситуацию. В связи с тем, что гипертензия является ангиотензинзависимой, препараты, уменьшающие активность ренин-ангиотензиновой системы, способствуют значительному снижению АД. Препараты, блокирующие рецепторы ангиотензина ІІ, также эффективны. Блокаторы β-адренорецепторов уменьшают секрецию ренина почками, поэтому их можно успешно использовать в терапии. Они более эффективны в комбинации с диуретиками и/или дигидропиридиновыми антагонистами кальция. В тяжелых случаях можно назначать комбинацию трех-четырех препаратов: ингибитор АПФ + блокатор β-адренорецепторов + диуретик, или ту же комбинацию + дигидропиридиновый антагонист кальция.
Ингибиторы АПФ или блокаторы рецепторов ангиотензина II могут ухудшать функцию стенозированной почки. Это обусловлено тем, что клубочковая фильтрация в ней поддерживается ангиотензином ІІ. Ингибитор АПФ или блокатор рецепторов ангиотензина ІІ устраняет вазоконстрикцию постгломерулярных артериол, что снижает клубочковое давление и скорость клубочковой фильтрации в ишемизированной почке. Снижение системного АД под влиянием ингибиторов АПФ вызывает хроническую гипоперфузию дистальнее стеноза, что приводит к атрофии канальцев, интерстициальному фиброзу и гломерулосклерозу поврежденной почки. Наряду с постепенным ухудшением функции почки, ингибиторы АПФ способствуют развитию почечной недостаточности, которая наблюдается в 20-40% случаев при тяжелом двустороннем стенозе или стенозе единственной почки. Уменьшение скорости клубочковой фильтрации при лечении ингибитором АПФ и диуретиком наблюдается у 20% больных с односторонним стенозом высокой степени. Снижение функции почек обратимо: оно устраняется при отмене лечения. При назначении ингибиторов АПФ или антагонистов ангиотензина ІІ, особенно в комбинации с диуретиком, следует регулярно проверять функцию почек (содержание креатинина в сыворотке крови и клиренс креатинина). При возможности желательно проводить повторное дуплексное сканирование почек (допплер-УЗИ) с целью оценки размеров почек и скорости кровотока в кортикальном слое, так как эти параметры позволяют выявлять нарушение функции почек на ранней стадии.
Ухудшение функции постстенотической почки наблюдается и при лечении другими препаратами в случае избыточного снижения АД, однако препараты, не уменьшающие тонус постгломерулярной артериолы, способствуют развитию почечной недостаточности значительно реже. Так, антагонисты кальция менее опасны для больных, так как они вызывают преимущественную дилатацию прегломерулярных артериол, мало влияют на тонус постгломерулярных. Вместе с тем, они менее эффективно, чем ингибиторы АПФ, снижают АД.
Другая проблема, возникающая при лекарственном лечении больных с реноваскулярной гипертензией, – прогрессирование стеноза почечной артерии, отмечающееся у 40-60% пациентов, которое наблюдается при атеросклеротическом поражении, а также при перимедиальной и интимальной фиброплазии. Медиальная фиброплазия – наиболее частая причина фибромускулярной дисплазии – напротив, прогрессирует редко.
Если лекарственная терапия неэффективна, решается вопрос о вмешательстве на почечных артериях – проведении чрескожной транслюминальной ангиопластики (со стентированием или без него) или операции.
Показания для ангиопластики или хирургического лечения при стенозе почечной артерии:
— рефрактерность гипертензии к лекарственному лечению, несмотря на правильно выбранный режим терапии;
— невозможность лекарственного лечения из-за опасности побочных эффектов или нежелания больного постоянно принимать лекарственные препараты;
— стремление сохранить функцию почки.
Если гипертензия хорошо контролируется и функция почки не ухудшается, медикаментозное лечение может продолжаться неопределенно долго, особенно у больных пожилого возраста. Для молодых пациентов хирургическое лечение предпочтительнее, так как у них причиной реноваскулярной гипертензии часто является фибромускулярная дисплазия, которая хорошо поддается коррекции с помощью ангиопластики.
Ангиопластика и стентирование
Чрескожная транслюминальная ангиопластика эффективна при небольшой протяженности стеноза (до 10 мм), его локализации вне устья почечной артерии и неполной окклюзии почечной артерии. Наилучшие результаты этого метода – при фибромускулярной дисплазии: стеноз удается устранить в 87-100% случаев, достичь излечения от АГ или его снижения – в 80-90%; частота рестенозов при этом невелика – около 10%. При атеросклеротическом поражении артерии устранение стеноза достигается реже (в 70% случаев), снижение АД – также реже (в 40-60% случаев). Осложнения в виде механического повреждения почечной артерии (перфорация или расслоение), тромбоза или эмболии наблюдаются у 5% больных, частота рестенозов составляет около 30%. Рестенозирование чаще происходит, если артерия сужена в области устья, в 20% случаев наблюдается преходящее повышение уровня креатинина в крови, обусловленное нефротоксическим действием контраста. При двустороннем стенозе результаты ангиопластики хуже.
В связи с тем, что нормализовать АД удается далеко не всегда, особенно при двустороннем стенозе, ангиопластику рекомендуется проводить только у больных с окклюзией одной почечной артерии вне ее устья, если она достигает высокой степени (75-90%) и если медикаментозная терапия неэффективна.
Для предупреждения рестенозов и улучшения исходов ангиопластики используют внутрисосудистые стенты. Они значительно уменьшают количество рестенозов и осложнений манипуляции, таких как расслоение артерии. Особенно предпочтительно стентирование в случаях большой протяженности стеноза (> 10 мм) и значительном сужении артерии (> 90%) или локализации стеноза в области устья почечной артерии (80-85% случаев). Баллонная ангиопластика у таких больных малоэффективна из-за эластического сжатия артерии, гиперплазии неоинтимы или повторного образования атеросклеротической бляшки. Установка стента предотвращает обусловленное этими факторами рестенозирование, частота рестенозов после стентирования уменьшается до 15%.
Отдаленные наблюдения за больными после ангиопластики (со стентированием и без него) показывают, что первоначальное снижение АД со временем часто утрачивается и АД достигает дооперационных значений. В связи с этим основная цель ангиопластики – не столько снижение АД, которое можно эффективно контролировать с помощью медикаментов, сколько сохранение функции почки.
Улучшение функции почки после восстановления кровотока с помощью ангиопластики установлено в 34-40% случаев, в 30-40% – функция стабилизируется, то есть прекращается снижение функциональных параметров. При двустороннем стенозе почечных артерий результаты такие же.
Успешность реваскуляризации зависит от исходного состояния почек: она выше при исходном уровне креатинина в плазме < 3 мг/дл. Если этот показатель превышает 4 мг/дл, поражение паренхимы, как правило, необратимое. Однако есть сообщения о том, что у больных, находившихся на гемодиализе в связи с почечной недостаточностью, обусловленной ишемической нефропатией на фоне стеноза почечных артерий, внутрисосудистое стентирование улучшало функцию почек, а в ряде случаев даже позволяло отказаться от диализа.
Хирургическое лечение
Хирургическое лечение при реноваскулярной гипертензии заключается в шунтировании пораженной артерии или наложении анастомоза с другим сосудом дистальнее стеноза, иногда прибегают к удалению атрофированной почки. Хирургическое лечение редко показано больным с фибромускулярной дисплазией, так как она хорошо поддается лечению с помощью транслюминальной ангиопластики.
Противопоказания к хирургическому лечению вазоренальной гипертонии:
— выраженные нарушения суммарной функции почек (уремия),
— острый мозговой инсульт,
— острый инфаркт миокарда,
— симметричность функции и размеров почек при одностороннем стенозе,
— аномальное развитие или паренхиматозное заболевание контралатеральной почки, либо поражение ее артерий,
— отсутствие асимметрии почечного кровотока и асимметрии секреции ренина (при одностороннем поражении).
При стенозе ветвей почечной артерии (30% всех случаев фибромускулярной дисплазии) ангиопластика технически невыполнима, в этих случаях обращаются к хирургическому лечению.
Частота осложнений и смертность вследствие хирургической реваскуляризации довольно высоки (от 3 до 11%). Из осложнений наблюдаются тромбозы, эмболии, расслоение аневризмы шунтов, послеоперационный стеноз почечной артерии, острая почечная недостаточность вследствие ишемии. Смертность наиболее высока среди больных старше 65 лет, особенно при наличии распространенного атеросклероза. У 10-15% больных развиваются рестеноз обходного шунта или гиперплазия интимы в области анастомоза.
При хирургическом лечении более эффективно восстанавливается нарушенная функция почек, как и при ангиопластике: улучшение функции почек после хирургической реваскуляризации происходит в 50% случаев, ее стабилизация – в 35%.
Восстановление или стабилизацию функции почек после операции можно прогнозировать по следующим дооперационным признакам:
— размер (длина) почки > 9 см;
— удовлетворительная визуализация чашечно-лоханочной системы на внутривенных пиелограммах;
— появление ретроградного коллатерального наполнения сосудов дистальнее стеноза (при полной окклюзии почечной артерии);
— наличие жизнеспособных гломерул в биоптате почки.
При выборе лечения больных с реноваскулярной гипертензией S. Spitalevitz и I.W. Reiser (2000) предлагают руководствоваться следующими рекомендациями:
1,Лекарственное лечение предпочтительно для больных с атеросклеротическим стенозом почечной артерии, если:
— гипертензия умеренная и хорошо поддается лекарственной коррекции;
— имеются сопутствующие заболевания, предопределяющие высокий риск операции (диффузный атеросклероз, застойная сердечная недостаточность и др.).
2. Чрескожная транслюминальная ангиопластика (со стентированием или без него) предпочтительна для больных:
— с фибромускулярной дисплазией;
— с атеросклеротическим стенозом почечной артерии, если гипертензия рефрактерна к лечению или наблюдается ухудшение функции почек на фоне лекарственного снижения АД.
3. Хирургическое лечение необходимо, если:
— ангиопластика неэффективна;
— ангиопластика не выполнима (поражение ветвей почечной артерии, технические трудности).
В настоящее время окончательного ответа на вопрос о выборе лечения больных с реноваскулярной гипертензией нет, так как нет законченных рандомизированных исследований, в которых сравнивалась эффективность лекарственной терапии с исходом ангиопластики или хирургической реваскуляризации. В связи с этим лечение назначается в зависимости от особенностей конкретного больного и технических возможностей, которыми располагает лечебное учреждение.
Хронический гломерулонефрит
Хронический гломерулонефрит – это прогрессирующее диффузное иммуновоспалительное поражение клубочкового аппарата почек с исходом в склероз и почечную недостаточность. Может протекать малосимптомно, включать повышение артериального давления, отеки, нарушения общего состояния. В диагностике применяют клиническое и биохимическое исследование мочи, УЗИ почек, морфологическое исследование почечной ткани (биопсию), экскреторную урографию, ренографию. Лечение включает регуляцию питания, кортикостероидную, иммуносупрессивную, антикоагулянтную, диуретическую, гипотензивную терапию.
МКБ-10

Общие сведения
Под хроническим гломерулонефритом в урологии и нефрологии понимают различные по этиологии и патоморфологии первичные гломерулопатии, сопровождающиеся воспалительными и деструктивными изменениями и приводящие к нефросклерозу и хронической почечной недостаточности. Среди всей терапевтической патологии заболевание составляет около 1–2 %, что позволяет говорить о его относительно высокой распространенности. Патология может диагностироваться в любом возрасте, однако чаще первые признаки нефрита развиваются в 20-40 лет. Признаками хронического процесса служат длительное (более года) прогрессирующее течение гломерулонефрита и двустороннее диффузное поражение почек.

Причины
Инфекционные факторы
Хронизация и прогрессирование заболевания может являться следствием неизлеченного острого гломерулонефрита. Вместе с тем часто встречаются случаи развития первично-хронического гломерулонефрита без предшествующего эпизода острой атаки. Причину болезни удается выяснить не всегда. Ведущее значение придается:
- нефритогенным штаммам стрептококка;
- наличию в организме очагов хронической инфекции (фарингита, тонзиллита, гайморита, холецистита, кариеса, пародонтита, аднексита и пр.);
- персистирующим вирусам (гриппа, гепатита В, герпеса, ветряной оспы, инфекционного мононуклеоза, краснухи, цитомегаловирусной инфекции).
Неинфекционные факторы
У части пациентов хронический гломерулонефрит обусловлен наследственной предрасположенностью (дефектами в системе клеточного иммунитета или комплемента) или врожденными почечными дисплазиями. Также к неинфекционным факторам относят:
- аллергические реакции на вакцинацию;
- алкогольную и лекарственную интоксикацию;
- иммуновоспалительные заболевания – геморрагический васкулит, ревматизм, системная красная волчанка, септический эндокардит и т. д.
Возникновению патологии способствуют охлаждение и ослабление общей сопротивляемости организма.
Патогенез
В патогенезе хронического гломерулонефрита ведущая роль принадлежит иммунным нарушениям. Экзогенные и эндогенные факторы вызывают образование специфических ЦИК, состоящих из антигенов, антител, комплемента и его фракций (С3, С4), которые осаждаются на базальной мембране клубочков и вызывают ее повреждение. При хроническом гломерулонефрите поражение клубочков носит интракапиллярный характер, нарушающий процессы микроциркуляции с последующим развитием реактивного воспаления и дистрофических изменений.
Заболевание сопровождается прогрессирующим уменьшением веса и размеров почек, уплотнением почечной ткани. Микроскопически определяется мелкозернистая поверхность почек, кровоизлияния в канальцы и клубочки, потеря четкости мозгового и коркового слоя.
Классификация
В этиопатогенетическом отношении выделяют инфекционно-иммунные и неинфекционно-иммунные варианты хронического гломерулонефрита. По патоморфологической картине обнаруживаемых изменений различают минимальный, пролиферативный, мембранозный, пролиферативно-мембранозный, мезангиально-пролиферативный, склерозирующий типы болезни и фокальный гломерулосклероз. В течении патологии выделяют фазу ремиссии и обострения. По скорости развития заболевание может быть ускоренно прогрессирующим (в течение 2-5 лет) и медленно прогрессирующим (более 10 лет).
В соответствии с ведущим синдромом различают несколько форм хронического гломерулонефрита. Каждая из форм протекает с периодами компенсации и декомпенсации азотовыделительной функции почек:
- латентную (с мочевым синдромом);
- гипертензионную (с гипертоническим синдромом);
- гематурическую (с преобладанием макрогематурии);
- нефротическую (с нефротическим синдромом);
- смешанную (с нефротически-гипертоническим синдромом).
Симптомы хронического гломерулонефрита
Симптоматика обусловлена клинической формой заболевания. Латентная форма встречается у 45% пациентов, протекает с изолированным мочевым синдромом, без отеков и артериальной гипертензии. Характеризуется умеренной гематурией, протеинурией, лейоцитурией. Течение медленно прогрессирующее (до 10-20 лет), развитие уремии наступает поздно. При гематурическом варианте (5%) отмечается стойкая гематурия, эпизоды макрогематурии, анемия. Течение данной формы относительно благоприятное, уремия возникает редко.
Гипертензионная форма хронического гломерулонефрита развивается в 20% наблюдений и протекает с артериальной гипертонией при слабо выраженном мочевом синдроме. АД повышается до 180-200/100-120 мм рт. ст., нередко подвергается значительным суточным колебаниям. Наблюдаются изменения глазного дна (нейроретинит), гипертрофия левого желудочка, сердечная астма, как проявление левожелудочковой сердечной недостаточности. Течение данной формы длительное и неуклонно прогрессирующее с исходом в почечную недостаточность.
Нефротический вариант, встречающийся в 25% случаев, протекает с массивной протеинурией (свыше 3 г/сут.), стойкими диффузными отеками, гипо- и диспротеинемией, гиперлипидемией, водянкой серозных полостей (асцитом, гидроперикардом, плевритом) и связанных с ними одышкой, тахикардией, жаждой. Нефротический и гипертензивный синдромы составляют суть наиболее тяжелой, смешанной формы хронического гломерулонефрита (7% наблюдений), которая протекает с гематурией, выраженной протеинурией, отеками, артериальной гипертензией. Неблагоприятный исход определяется быстрым развитием почечной недостаточности.
Диагностика
Ведущими критериями диагностики служат клинико-лабораторные данные. При сборе анамнеза учитывается факт наличия хронических инфекций, перенесенного острого гломерулонефрита, системных заболеваний.
- Анализы мочи. Типичными изменениями общего анализа мочи служит появление эритроцитов, лейкоцитов, цилиндров, белка, изменение удельного веса мочи. Для оценки функции почек проводятся пробы Зимницкого и Реберга.
- Анализы крови. В крови обнаруживается гипопротеинемия и диспротеинемия, гиперхолестеринемия, увеличивается титр антител к стрептококку (АСЛ-О, антигиалуронидаза, антистрептокиназа), снижается содержание компонентов комплемента (СЗ и С4), повышается уровень IgM, IgG, IgА.
- УЗИ почек. При прогрессирующем течении хронического гломерулонефрита обнаруживает уменьшение размеров органов за счет склерозирования почечной ткани.
- Лучевые методы. Экскреторная урография, пиелография, нефросцинтиграфия помогают оценить состояние паренхимы, степень нарушения функции почек.
- Дополнительные методы. Для выявления изменений со стороны других систем проводится ЭКГ и ЭхоКГ, УЗИ плевральных полостей, осмотр глазного дна.
- Биопсия почки. Для установления гистологической формы хронического гломерулонефрита и его активности, а также исключения патологии со сходными проявлениями проводится биопсия почки с морфологическим исследованием полученного образца почечной ткани.
В зависимости от клинического варианта болезни требуется проведение дифференциальной диагностики с хроническим пиелонефритом, нефротическим синдромом, поликистозом почек, почечнокаменной болезнью, туберкулезом почек, амилоидозом почек, артериальной гипертензией.
Лечение хронического гломерулонефрита
Особенности терапии диктуются клинической формой заболевания, скоростью прогрессирования нарушений и наличием осложнений. Рекомендуется соблюдение щадящего режима с исключением переутомлений, переохлаждений, профессиональных вредностей. В периоды ремиссии требуется лечение хронических инфекций, поддерживающих течение процесса. Диета, назначаемая при хроническом гломерулонефрите, требует ограничения поваренной соли, алкоголя, специй, учета выпитой жидкости, увеличения суточной нормы белка.
Медикаментозное лечение складывается из иммуносупрессивной терапии глюкокортикостероидами, цитостатиками, НПВС; назначения антикоагулянтов (гепарина, фениндиона) и антиагрегантов ( дипиридамола). Симптоматическая терапия может включать прием диуретиков при отеках, гипотензивных средств при гипертензии. Кроме полных стационарных курсов терапии в периоды обострения показана поддерживающая амбулаторная терапия во время ремиссии, лечение на климатических курортах.
Прогноз и профилактика
Эффективное лечение хронического гломерулонефрита позволяет устранить ведущие симптомы (гипертонию, отеки), отсрочить развитие почечной недостаточности и продлить жизнь пациенту. Все больные находятся на диспансерном учете у врача-нефролога. Наиболее благоприятный прогноз имеет латентная форма; более серьезный – гипертензивная и гематурическая; неблагоприятный — нефротическая и смешанная формы. К осложнениям, ухудшающим прогноз, относятся плевропнемнония, пиелонефрит, тромбоэмболии, почечная эклампсия.
Поскольку развитие или прогрессирование необратимых изменений в почках чаще всего инициируется стрептококковыми и вирусными инфекциями, влажным переохлаждением, первостепенное значение приобретает их профилактика. При сопутствующей хроническому гломерулонефриту патологии необходимо наблюдение смежных специалистов – отоларинголога, стоматолога, гастроэнтеролога, кардиолога, гинеколога, ревматолога и др.
Хронический гломерулонефрит — симптомы и лечение
Что такое хронический гломерулонефрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Болгаровой Ольги Геннадьевны, педиатра со стажем в 13 лет.
Над статьей доктора Болгаровой Ольги Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гломерулонефрит — это двустороннее диффузное иммунное воспалительное заболевание почек, при котором в первую очередь поражаются их клубочки — гломерулы.
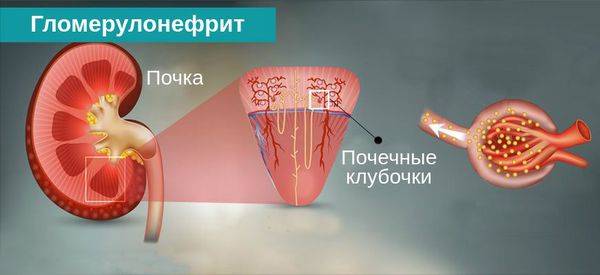
Хронический гломерулонефрит включает в себя группу различных заболеваний почек, отличных по своей причине, морфологической структуре и подходам к лечению, но объединённых первичным поражением гломерулов. [3]
В России заболеваемость хроническим гломерулонефритом достигает 13–50 случаев на 10 000 населения. Данные патологии чаще наблюдаются у мужчин. Они могут развиться в любом возрасте, однако наиболее часто возникают у детей 3–7 лет и взрослых 20–40 лет. [17]
На заболеваемость гломерулонефритом влияют популяционные, климатические и социально-экономические факторы. Так, фокально-сегментарный гломерулосклероз чаще встречается у афроамериканцев, ИГА-нефропатия более распространена на азиатском континенте, инфекционно-зависимые гломерулонефриты — в тропиках и развивающихся странах. [16]
Причины возникновения хронического гломерулонефрита зачастую неизвестны. В развитии части болезней установлена роль бактериальной и вирусой инфекции, в частности вирусов гепатита В и С, ВИЧ-инфекции, вирусов кори и Эпштейна — Барра. По существу, каждая редкая и новая инфекция может вызвать гломерулонефрит. [3] Также на появление хронического гломерулонефрита оказывают влияние лекарственные препараты, опухоли и другие внешние и внутренние факторы. [2]
В чём разница между гломерулонефритом и пиелонефритом
При пиелонефрите воспаляются не клубочки, а почечная ткань и лоханка. Чаще всего это воспаление связано с бактериальной инфекцией, тогда как гломерулонефрит возникает из-за неправильной работы иммунитета.
Что такое волчаночный гломерулонефрит
Волчаночный нефрит — это гломерулонефрит, вызванный системной красной волчанкой. Проявляется кровью и белком в моче. На поздних стадиях в крови повышается содержание азотистых продуктов обмена. Заболевание выявляют примерно у половины больных волчанкой [19] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хронического гломерулонефрита
Первые клинические проявления хронического гломерулонефрита могут быть скудными, поэтому зачастую болезнь подкрадывается незаметно. В этом случае заподозрить заболевание можно только по изменению состава мочи: появление в ней белка (протеинурия) и изменение мочевого осадка — появление эритроцитов и лейкоцитов в моче.
Иногда болезнь дебютирует как острый нефрит. В таком случае она проявляется несколькими синдромами:
- нефритический синдром — связан с воспалением почек и проявляется гематурией (наличием крови в моче), протеинурией более 3 г/сутки, артериальной гипертонией, возникающей из-за задержки натрия, олигурией (уменьшением объёма выделяемой мочи) и снижением скорости клубочковой фильтрации;
- нефротический синдром — сочетание таких симптомов поражения почек, как массивная протеинурия более 3,5 г/сутки, отёки, дислипидемия, гипопротеинемия и гипоальбуминемия;
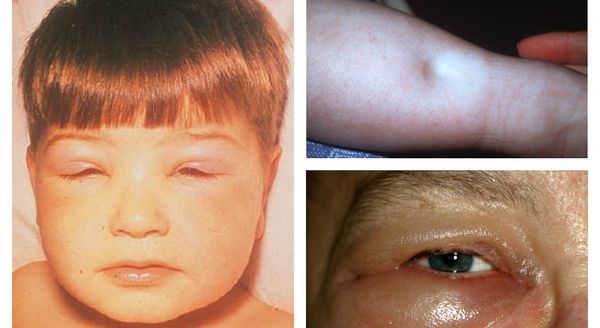
- мочевой синдром — включает изменения в анализах мочи, не укладывающиеся в рамки основных синдромов.
Сочетание нефротического и нефритического синдрома является наиболее неблагоприятным вариантом.
Помимо данных проявлений для гломерулонефрита характерны следующие симптомы:
- болезненные ощущения в поясничной области;
- повышение артериального давления;
- отёки;
- суставные боли;
- слабость;
- кожная сыпь.
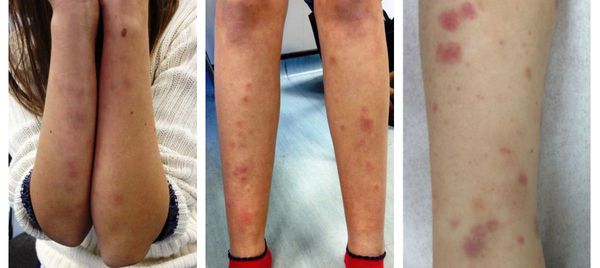
Все формы хронического гломерулонефрита способны периодически обостряться, при этом клиническая картина напоминает или полностью повторяет проявления острой формы заболевания. При подостром или быстро прогрессирующем гломерулонефрите функции почек снижаются на 50% меньше чем за три месяца.
Особенности хронического гломерулонефрита у детей
У детей заболевание может долго протекать без симптомов. Как правило, болезнь проявляется после 20 лет и сопровождается нарушением работы почек.
Хронический гломерулонефрит при беременности
Беременность при гломерулонефрите не противопоказана. Её течение зависит от степени нарушения работы почек и контроля артериального давления [18] .
Патогенез хронического гломерулонефрита
Инфекционные и другие стимулы способствуют появлению иммунного ответа с формированием и отложением антител и/или иммунных комплексов в клубочках почек (или их образованием сразу в клубочках), а также усилению клеточно-опосредованной иммунной реакции. В ответ на возникающие иммунные нарушения в почечных клубочках развиваются изменения, претерпевающие ряд стадий. Сегодня с достаточной уверенностью можно говорить о конкретных механизмах только некоторых из них.
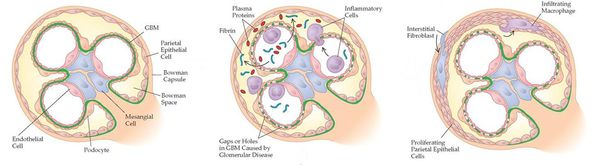
Начало иммуновоспалительного процесса связано с активацией медиаторов тканевого повреждения, прежде всего с активацией хемотаксических факторов, способствующих миграции лейкоцитов. Одновременно активируются факторы коагуляции (сгущения), в результате чего образуются депозиты фибрина и происходит выброс факторов роста и цитокинов — гормоноподобных веществ, вырабатываемых клетками иммунной системы.
На первых этапах заболевания иммунное воспаление преобладает. Поэтому чем раньше начато иммуносупрессивное лечение, тем лучше прогноз заболевания. При стихании воспалительного процесса на первый план выходят неиммунные механизмы прогрессирования болезни:
- гиперфильтрация — неизменённые клубочки работают с повышенной нагрузкой;
- внутриклубочковая и артериальная гипертензия;
- нарушения липидного обмена и свёртывания крови;
- гиперурикемия — увеличение концентрации мочевой кислоты в крови.
При дальнейшем прогрессировании заболевания происходят вторичные изменения: процесс распространяется на другие структуры почки — канальцы и интерстиций (вид соединительной ткани).
Исход воспаления — фиброз и склероз почечной ткани, т. е. потеря почечной функции.
Классификация и стадии развития хронического гломерулонефрита
По причинам возникновения гломерулонефриты делятся на две группы:
- Первичные (идиопатические) — когда причины возникновения неизвестны.
- Вторичные — когда причины развития заболевания обусловлены:
- системными аутоиммунными заболеваниями (системной красной волчанкой, АНЦА-ассоциированными и геморрагическими васкулитами, ревматоидным артритом);
- поражениями почек в рамках паранеопластического синдрома (опухолей и лимфом) — эти гломерулонефриты устойчивы к стандартной терапии, поэтому прогноз может быть улучшен (вплоть до полного выздоровления) при полном удалении опухоли;
- инфекциями (инфекционным эндокардитом, вирусами гепатита В и С, ВИЧ-инфекцией, вирусом Эпштейна — Барра и другими);
- лекарственными болезнями (аутоиммунной реакцией на фармокологические и биологические препараты).
По клиническим проявлениям выделяют пять форм заболевания:
- Нефротическая — возникает чаще всего, сопровождается выраженными отёками (возможно скопление невоспалительной жидкости в грудной и брюшной полости, околосердечной сумке, а также отёк кожи), массивной протеинурией (более 5 г/л у взрослых и 3 г/л у детей), цилиндрурией, гипопротеинемией и дизлипидемией.
- Гипертоническая — количественные и качественные изменения мочи менее выражены по сравнению с длительным синдромом артериальной гипертензии, при котором артериальное давление повышается до 180/100-200/120 мм рт. ст. и сопровождается в течение дня серьёзными колебаниями показателей по разным причинам.
- Гематурическая (болезнь Берже) — среди прочих симптомов заболевания преобладает наличие крови в моче, причём как визуальное (заметное глазу), так и лабораторное, при котором отмечается значительное или упорное присутствие эритроцитов в осадке мочи. Данная форма чаще возникает у молодых мужчин.
- Латентная — возникает довольно часто. В связи с неявными симптомами может существовать на протяжении 10-20 лет и дольше, но в итоге всё равно приводит к уремии. Человек обычно чувствует себя удовлетворительно, возможен слабо выраженный мочевой синдром, отёки и артериальная гипертензия не наблюдаются. Из лабораторных показателей можно обнаружить протеинурию (не более 1-2 г/сутки), небольшое количество эритроцитов и цилиндров в моче, тонких, желтоватых, переплетающихся нити фибрина, удельный вес мочи в норме.
- Смешанная — включает в себя проявления нефротической и гипертонической форм.
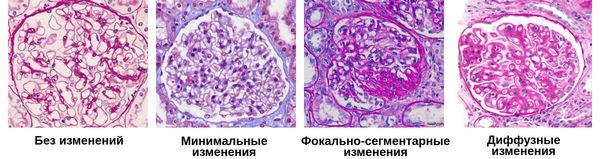
По морфологическим изменениям выделяют три хронических гломерулонефритов:
- Минимальные — на микроскопиеском уровне изменений практически нет, возможно только различить слияние ножек подоцитов, покрывающих капилляры почечных клубочков.
- Фокально-сегментарные — под микроскопом можно обнаружить не только слияние подоцитов, но и склероз и дистрофию некоторых клубочковых петель.
- Диффузные — увеличение количества клеток в клубочках почек:
- мезангиопролиферативные;
- мезангиокапиллярные. [4]
Осложнения хронического гломерулонефрита
Гломерулонефрит может осложниться инфекцией, в том числе связанной с иммунодепрессивной терапией (пиелонефрит, туберкулёз), нарушениями фосфорнокальциевого гомеостаза и остеопорозом. Причиной тому — острый воспалительный процесс или же осложнения иммунносупрессивной терапии.
Осложнения нефротической формы хронического гломерулонефрита:
- нефротический криз — самое грозное осложнение;
- внутрисосудистое свёртывание крови (ДВС-синдром);
- тромбозы вен, в том числе почечных;
- рожеподобные изменения кожи, появление которых сопровождается повышением температуры и усилением симптомов интоксикации.
Нефротический криз возникает внезапно. Его развитие может спровоцировать активная диуретическая терапия. К характерным проявлениям относятся интенсивные боли в животе, перитонитоподобный синдром, повышенная температура тела. В дальнейшем это осложнение может привести к развитию гиповолемического шока и смерти. [15]
Один из вариантов развития гипертонической формы хронического гломерулонефрита — это гипертрофия миокарда левого желудочка (сердечная астма, отёк лёгких). Также может возникнуть острая сердечная недостаточность. [1]
Диагностика хронического гломерулонефрита
Для диагностики гломерулонефритов прежде нужно исключить целый ряд заболеваний со схожими симптомами:
- протеинурию;
- диабетическую нефропатию;
- гипертоническую болезнь с поражением почек;
- амилоидоз почек (нарушение белково-углеводного обмена в почках);
- миеломную нефропатию;
- наследственные нефропатии. [1][2]
Лабораторное или визуальное наличие крови в моче требует исключения других урологических проблем, опухолей, феномена сдавления левой почечной вены у детей, наследственных заболеваний почек — болезни тонких мембран, синдрома Альпорта (наследственного нефрита).
Для дифференциальной диагностики с системными заболеваниями необходимо исследовать их маркеры в крови:
- при системной красной волчанке — антинуклеарные антитела, волчаночный антикоагулянт, Д-димер;
- при антифосфолипидном синдроме — антитела к кардиолипину и бетта-2-гликопротеину; [1]
- при АНЦА-васкулите — антитела к цитоплазме нейтрофилов двух классов. [13]
При обострении любой формы хронического нефрита скорость оседания эритроцитов увеличивается, а также уровень иммунологических показателей, сиаловых кислот, фибрина и серомукоида в крови. При развитии хронической почечной недостаточности независимо от формы хронического нефрита уровень креатинина и мочевины в крови увеличивается. [1] [11]
Основные аспекты диагностики гломерулонефритов:
- изменения в анализах мочи — прежде всего протеинурия, гематурия ицилиндрурия;
- биохимический анализ крови — гипопротеинэмия, гипоальбуминемия, диспротеинемия, повышение альфа-2-глобулина, гаммаглобулина, креатинина и азотистых шлаков, уровня сахара и липидного спектра, гиперхолестеринэмия, дизлипидемия, гиперурикемия.
- УЗИ-почек — увеличение или уменьшение размера почек, истончение и гиперэхогенность паренхимы, нарушение кортико-медуллярной дифференциации;
- КТ и МРТ с контрастированием для исключения урологических проблем.
Постановка диагноза многих гломерулярных заболеваний невозможна без пункционной биопсии почки.
Показания к биопсии:
- наличие стероидрезистентного нефротического синдрома;
- признаки острого нефритического синдрома с почечной недостаточностью;
- подозрение на быстро прогрессирующий гломерулонефрит или хронический интерстициальный нефрит;
- заболевания с одновременным нарушением различных систем организма, включая почки (системная красная волчанка, геморрагический васкулит);
- длительная изолированная протеинурия или гематурия.
Противопоказания к биопсии:
- часто рецидивирующи нефротически синдром (исключение — подозрение на нефротоксичность, связанную с циклоспорином А);
- наличие только одной почти в организме (не строгое противопоказание);
- нарушение свертывания крови;
- бесконтрольная артериальная гипертензия;
- запущенные стадии формирования нефросклероза;
- терминальная почечная недостаточность.
Биопсию проводит опытный нефролог или хирург в условиях стационара. Сама процедура длится примерно 15-20 минут. Осложнения при биопсии возникают редко, кровотечение возможно всего в 5-10% случаев. [5]
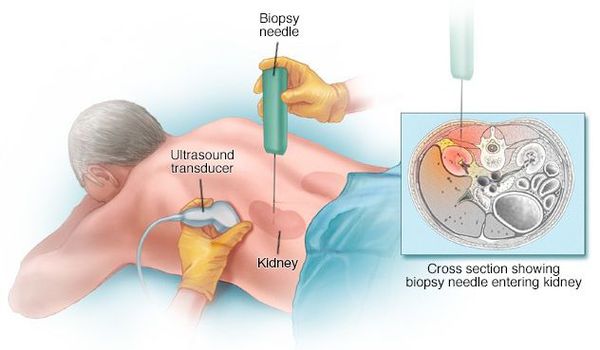
Проведение биопсии почки и верификация морфологического варианта поражения почек показаны даже в тех случаях, когда имеется связь макро- гематурии с ангиной и напрашивается диагноз «острый гломерулонефрит». Исследования показали, что под маской острого «постстрептококкового» гломерулонефрита могут скрываться такие тяжёлые поражения почек, как экстракапиллярный гломерулонефрит, исход и прогноз которого зависят от своевременного начала лечения. [6]
Лечение хронического гломерулонефрита
Лечение хронических гломерулонефритов сводится к трём целям:
- подавление иммунных реакций;
- снижение темпа прогрессирования патологии;
- предупреждение появления хронической почечной недостаточности.
Этиотропная терапия проводится только при выявленной причине хронического гломерулонефрита, например, при лептоспирозе, БГСА-инфекции, вирусных гепатитах, ВИЧ-инфекции и других). В подобных случаях применяются антибиотики и противовирусные препараты.
Иммуносупрессивная терапия включает применение следующих лекарств:
- Глюкокортикостероидные препараты (ГКС). Одним из первых показаний к их применению был изолированный нефротический синдром у детей при болезни минимальных изменений. Эти препараты обладают мощным противовоспалительным и иммуносупрессивным действием, применяются в том числе для лечения аутоиммунных заболеваний почек. В последние годы были выяснены принципиально новые эффекты ГКС, в частности их защитное влияние на гломерулярные клетки — подоциты. [9]
Однако ГКС имеют множество побочных эффектов. Поэтому их стараются назначать коротким курсом в больших дозах, постепенно переходя на поддерживающую терапию минимальными дозам.
- Цитостатики. В настоящее время такой цитостатик, как циклоспорина А, является признанным методом лечения нефротических вариантов гломерулонефритов, в основе которых лежит повреждение подоцитов. При болезни минимальных изменений, фокально-сегментарном гломерулосклерозе и мембранозном гломерулонефрите данный препарат чаще всего используется в комбинации с ГКС. [7][8]
У пациентов со стероидрезистентным фокально-сегментарным гломерулосклерозом и непереносимостью циклоспорина предлагается применение другого цитостатика — микофенолата мофетила в комбинации с высокими дозами дексаметазона. [2]
- Моноклональные антитела. Использование препаратов на этой основе является новым направлением лечения хронических гломерулонефритов. Например, ритуксимаб считается эффективным препаратом. Он имеет меньше токсичных побочных эффектов и при некоторых формах заболевания позволяет добиться ремиссии. [14]
Одна из методик лечения резистентных к стандартной терапии форм является пульс-терапия — высокодозное введение лекарств коротким курсом. [12] Такой способ эффективно купирует обострения гломерулонефритов и относительно хорошо переносится пациентами.
Как правило, пульс-терапия проводится с использованием метилпреднизолонома, циклофосфамида или обоих препаратов:
- пульс-терапия метилпреднизолоном проводится 2–3 дня, после чего курс повторяются ещё 3–4 раза с перерывом в 10 дней;
- пульс-терапия циклофосфамидом проводится раз в четыре недели с повторением от 6 до 12–14 раз.
В последние десятилетия для торможения прогрессирования хронического гломерулонефрита применяется нефропротективная стратегия лечения. Так как при стихании иммунно-воспалительного процесса на первый план выходят неиммунные факторы прогрессирования заболевания (прежде всего гемодинамические), а также обменные (гиперлипидемия, дислипидемия, гиперурикемия) и коагуляционные, применяются ингибиторы АПФ и блокаторы рецепторов ангиотензина. Эти препараты восстанавливают системную и внутриклубочковую микроциркуляцию, обладают противовоспалительным и цитопротективным действием (защита клеток от вредных факторов). Они применяются для лечения всех форм гломерулонефритов и замедляют прогрессирование болезни. При некоторых формах латентных и гематурических вариантов заболевания, когда не показано иммуносупрессивное лечение, они являются препаратами выбора.
Плазмаферез (способ очищения крови) применяется для лечения быстро прогрессирующего гломерулонефрита, а также нефритов, протекающих на фоне системных заболеваний.
Гемосорбция и гемодиализ (способы внепочечного очищения крови) относятся к методам заместительной почечной терапии. К ним прибегают во время острого периода почечной недостаточности.
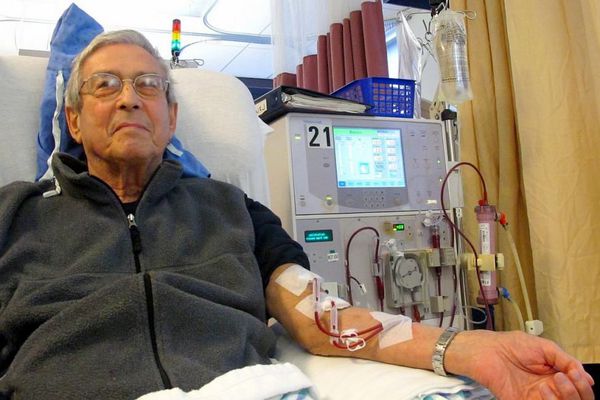
Посиндромная терапия диуретиками, антикоагулянтами, дезагрегантами, антигипертензивными препаратами, статинами, гиперлипидемическими и другими средствами проводится по показаниям. Также уделяется внимание устранению очагов хронической инфекции, лечению кариеса, профилактике вирусных инфекций, на фоне которых чаще всего возникают обострения заболевания.
При лечении нефротического синдрома у детей показана инициальная терапия в течение 4-6 недель, а также приём преднизолона, доза которого со временем снижается до поддерживающей. При благоприятном течении болезни преднизолон постепенно отменяют. В случае выявления стероидзависимости (когда на фоне снижения дозы преднизолона возникает рецидив заболевания) используются алкилирующие препараты — циклофосфамид или хлорамбуцил, а также применяется левамизол, микофенолат мофетил или такролимус.
Народные средства при лечении хронического гломерулонефрита не эффективны. Без адекватного лечения все формы гломерулонефрита приводят к хронической почечной недостаточности.
Диета при гломерулонефрите. Основные принципы питания при гломерулонефрите (диета № 7):
- уменьшить потребление натрия (не более 3 г в сутки) — пищу готовят без поваренной соли, едят бессолевой хлеб, исключают все солёные продукты; потребление соли нужно снижать постепенно, чтобы адаптировались вкусовые ощущения и работа почек;
- нужно выпивать столько жидкости, сколько выделилось за предыдущие сутки с мочой или больше на 0,3—0,5 л;
- если нет почечной недостаточности, содержание белка в рационе должно быть не более 0,9 г на 1 кг нормальной массы тела, в среднем до 60 г в день (50 % должны составлять животные белки);
- ограничить крепкие бульоны и соусы, мясо и рыбу без отваривания, пряности, крепкий чай, кофе и какао.
При гипертонии нужно увеличить источники калия, включая диетические заменители поваренной соли. Чтобы улучшить вкус малосолёной пищи, используют кислые соусы, немного пряных овощей, слабый уксус и лимонную кислоту. При обострении хронического гломерулонефрита на 1—3 дня назначают углеводные разгрузочные диеты (сахарную, рисовую, компотную, фруктовую, овощную, картофельную).
Прогноз. Профилактика
Течение хронического гломерулонефрита зависит от причины заболевания и морфологической формы. Наиболее неблагоприятным является подострый быстро прогрессирующий вариант.
Без лечения все формы гломерулонефрита заканчиваются хронической почечной недостаточностью, разница заключается лишь в срок её наступления. А осложенения ухудшают и без того тяжёлый прогноз заболевания.
Смерть при гломерулонефрите может наступить в результате развития отёка легких, нефротического синдрома, инсульта, острой почечной недостаточности, гиповолемического шока и венозных тромбозов. Летальность при хроническом гломерулонефрите на III-V стадиях хронической болезни почек связана с сердечно-сосудистыми патологиями. [17]
Профилактика гломерулонефрита
Всем пациентам с хроническим гломерулонефритом важно помнить о следующих мерах профилактики обострения заболевания:
- контролирование баланса жидкости;
- соблюдение режима питания;
- отказ от курения;
- регулярное измерение артериального давления;
- недопущение переохлаждений, стрессовых ситуаций, чрезмерных физических нагрузок. [17]
Дают ли инвалидность при хроническом гломерулонефрите
Если нет хронической болезни почек, то инвалидность при гломерулонефрите не показана.
Освобождают ли от армии при хроническом гломерулонефрите
От службы в армии освобождают, если нарушена работа почек и есть изменения в анализах мочи. Решение принимают врачи коллегиально после комплексного обследования в больнице.
За дополнение статьи благодарим Елену Застело — нефролога, научного редактора портала «ПроБолезни».
Источник https://diseases.medelement.com/disease/3765
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/chronic-glomerulonephritis
Источник https://probolezny.ru/glomerulonefrit-hronicheskiy/