Аденоиды у детей и взрослых. Лечение аденоидов 1, 2 и 3 степеней без удаления. Эндоскопическая диагностика аденоидов без рентгена
Лечение аденоидов без их удаления – задача в большинстве случаев вполне реальная, если одновременно решаются 2 задачи: помощь иммунной системе и устранение инфекции, провоцирующей рост аденоидов. Поэтому в нашей клинике Вы сможете получить помощь двух профильных специалистов: ЛОР-врача и иммунолога. Обычно улучшение носового дыхания мы наблюдаем уже спустя 3-4 недели от начала лечения; одновременно решается и проблема частых простудных/инфекционных заболеваний.
Почему увеличиваются аденоиды. Справиться с причиной – избежать операции по удалению аденоидов
Аденоиды, как и миндалины (гланды) – периферический орган иммунитета. А увеличение аденоидов – признак того, что они активно включены в работу и, возможно, воспалены. Подробнее о лечении миндалин – раздел нашего сайта про лечение хронического тонзиллита без удаления миндалин
Почему происходит увеличение аденоидов. Именно аденоиды первыми встречают инфекцию, попадающую в организм с вдыхаемым воздухом, там же происходит захват инфекции клетками иммунной системы с последующим формированием иммунологической памяти на поступившие микробы. Во многом благодаря работе аденоидов при повторных контактах с микробами организм уже заметно легче справляется с инфекцией. А если иммунная система не просто ослаблена, а плохо запоминает инфекцию (заторможено формирование «Т-клеток памяти»), то вполне логично нагрузка на аденоиды и миндалины (гланды) растет в геометрической прогрессии. Понятно, что ребенок при этом начинает часто болеть одной и той же инфекцией по нескольку раз, а аденоиды увеличиваются в размерах. Удаление аденоидов поможет дышать свободнее, но может помешать нормальной работе иммунитета. Есть решение, на наш взгляд, более приемлемое во многих случаях.
Решение проблемы. Если иммунная система начнет быстрее откликаться на поступающую инфекцию и будет правильно формировать иммунологическую память, то потребности в столь активной работе аденоидов уже не будет. Аденоиды начнут постепенно уменьшаться, носовое дыхание восстанавливаться. Поэтому наше лечение будет построено на двух базовых принципах:
- Помощь иммунной системе в формировании приобретенного иммунитета;
- Устранение перегрузки носоглотки бактериями, грибками и вирусами, т.е. снижение микробной нагрузки на аденоиды.
 | |
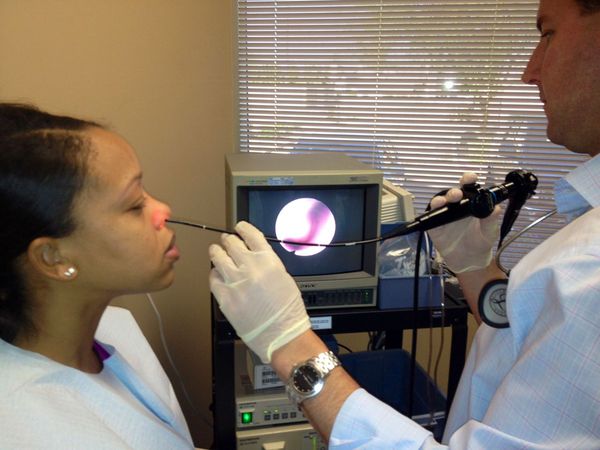
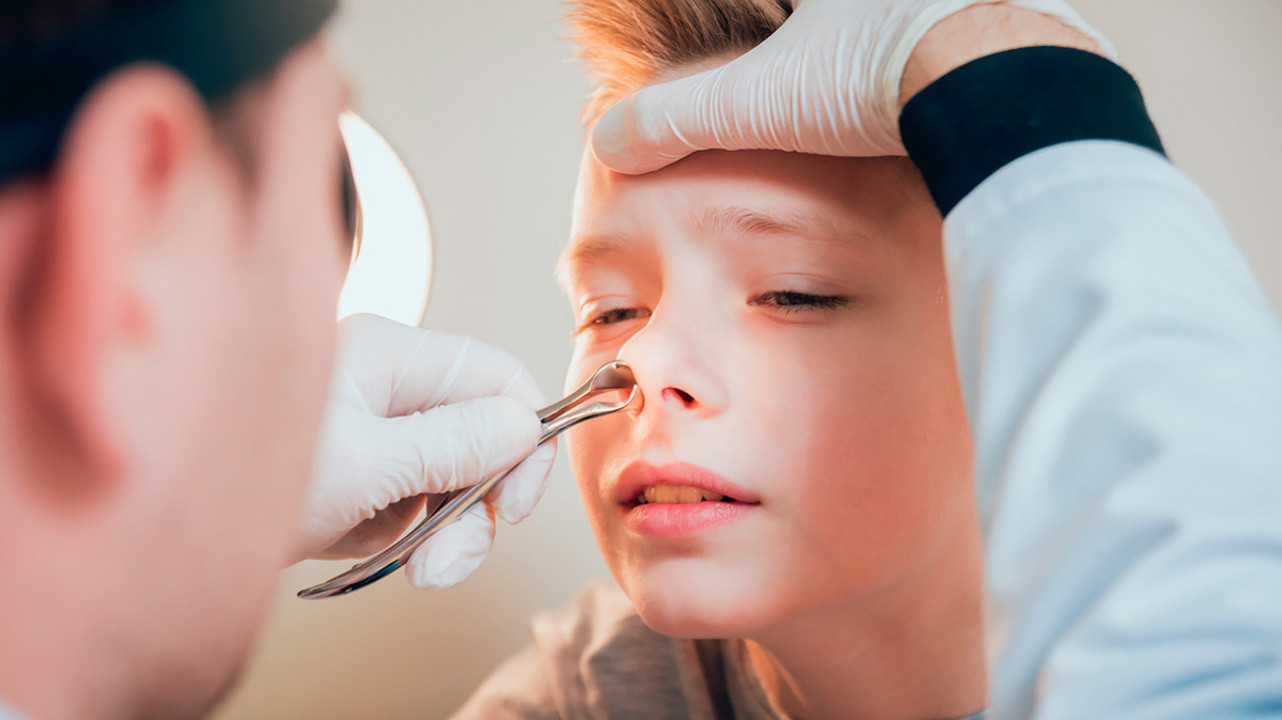
| На приеме у детского отоларинголога. Лечение аденоидов без их удаления | |
Как обнаружить увеличение аденоидов и отследить изменения в ходе лечения. Эндоскопия аденоидов. Что такое увеличение аденоидов 1, 2 и 3 степени
- Рост аденоидов как органа;
- Отёк аденоидов, вызванный их воспалением (обычно отёк можно довольно быстро устранить).
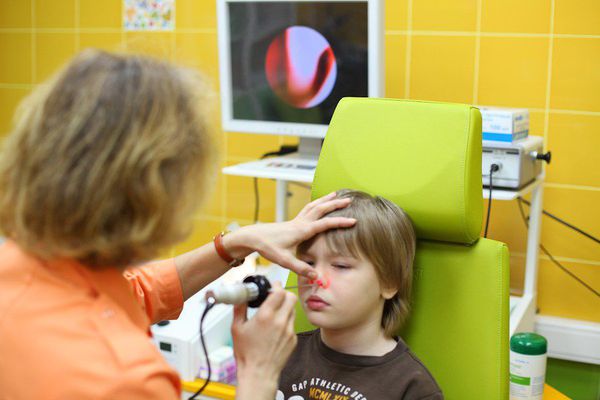
Разобраться насколько аденоиды разрослись, а насколько просто отёчны, можно при визуальной оценке аденоидов. Для этого мы используем очень тонкий эндоскоп (диаметром 2,7 миллиметра), который проводится в носоглотку через носовой ход. Эндоскопия обычно хорошо переносится детьми (есть лишь вполне терпимые неприятные ощущения) и не связана с рентгеновским облучением. При желании Вы сами сможете увидеть на мониторе аденоиды и задать вопросы врачу. Подробнее об эндоскопии носа
Также аденоиды видны при рентгеновских исследованиях, рентгеновской томографии и МР-томографии.
 |  |
| Эндоскопическая диагностика аденоидов без рентгена. Лечение аденоидов, промывание полости носа и носоглотки лекарственным раствором. | |
Симптомы увеличения аденоидов: заложенность носа, корочки в носу или отделяемое из носа, носовое дыхание затруднено (ребенок может дополнительно включать ротовое дыхание), храп во сне, нарушения сна.

МР-томограммы при увеличении аденоидов. Воздух в носоглотке выглядит черным, аденоиды – серым.
- Норма – носоглотка заполнена воздухом
- Аденоиды 1 степени закрывают просвет носоглотки до 1/3
- Аденоиды 2 степени закрывают просвет носоглоткина 1/2-2/3
- Аденоиды 3 степени закрывают просвет носоглотки более 2/3 или перекрывают полностью
Лечение аденоидов без удаления
Как лечить аденоиды подсказывают данные исследований. В каждом случае есть свои нюансы. Чаще всего мы рекомендуем такие исследования:
- Исследование слюны методом ПЦР на вирусы группы герпеса (герпес 1, 2, 6 типов, Цитомегаловирус, вирус Эпштейн-Барр), кандиду, гемолитический стрептококк. Такое исследование не связано с забором крови (нужно только немного слюны) и дети хорошо его переносят.
- Бактериологический посев из носа и глотки на микробную флору с определением чувствительности к противомикробным препаратам.
- Анализ крови общий, антистрептолизин «О» (АСЛО), иммунограмма (определение иммунного статуса), IgA хламидии пневмонии и микоплазме пневмонии.
- Если требуются уточнения – эндоскопия аденоидов для определения их размеров, наличия воспаления и отёка.
Типичные результаты анализов при увеличении аденоидов
После оценки результатов исследований формируем схему лечения аденоидов для каждого ребенка: в каждом случае результаты анализов имеют свои нюансы. Хорошо показало себя местное лечение, прежде всего введение лекарств (иммунорегуляторов, противомикробных и противоотёчных препаратов) с помощью ингалятора-небулайзера. Ингаляции можно проводить самостоятельно дома. Так мы практически не вмешиваемся во внутренние среды организма и в то же время доставляем лекарства прямо к аденоидам, в очаг воспаления. Отсюда безопасность лечения и хороший эффект, уменьшение размеров аденоидов.
Что чаще всего мы включаем в схему лечения:
- Противомикробные, противовирусные или противогрибковые лекарства, в зависимости от того, какая инфекция была выделена из носоглотки;
- Иммунорегуляторы местного действия, подбираются по данным анализов и вводятся через ингалятор-небулайзер;
- Противоотёчные, противоаллергические или противовоспалительные средства для восстановления носового дыхания.
Такая схема начинает работать обычно с 10-15 дня от начала курса лечения. В первые дни лечения мы проводим промывание полости носа и носоглотки, процедуру проводит врач в клинике. Промывание помогает очистить слизистую оболочку от микробов и слизи, улучшает ее восприимчивость к лечению. Постепенно размеры аденоидов уменьшаются, иммунитет лучше «запоминает» инфекции, ребенок становится менее восприимчивым к простудным заболеваниям.
Аденоиды (аденоидит) — симптомы и лечение
Что такое аденоиды (аденоидит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шереметьева Михаила Владимировича, ЛОРа со стажем в 9 лет.
Над статьей доктора Шереметьева Михаила Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Аденоиды — это разрастание лимфоидной ткани глоточной миндалины, которая расположена в своде носоглотки. Она не даёт вирусам и микробам попадать в дыхательные пути и при контакте с ними увеличивается. В результате воспаления аденоидов возникает аденоидит — это воспаление увеличенной глоточной миндалины, возникающее при воспаление аденоидов.
К основным признаками аденоидов относятся затруднённое дыхание, храп, заложенность носа.
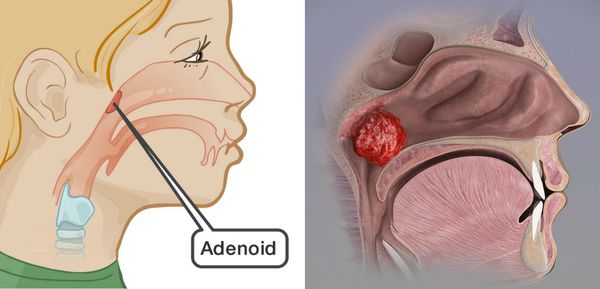
Аденоиды становятся помехой носового дыхания. Если оно нарушено довольно долго, то возникают нарушения со стороны других органов и систем [1] [2] . В момент обострения аденоидита симптомы ухудшаются.
К причинам возникновения аденоидов относят [3] [4] [5] :
- постоянный контакт с инфекционными возбудителями (чаще всего, в детском саду) — аденовирусом, цитомегаловирусом, герпесвирусом, вирусом Эпштейна — Барр, стрептококками, стафилококками и другими бактериями, вирусами и грибками;
- аллергическая реакция (особенно у детей до года);
- наследственные факторы — склонность к разрастанию лимфоидной ткани;
- нарушения эндокринной системы — недостаточность надпочечников;
- гиповитаминоз;
- гастроэзофагеальный рефлюкс — выброс содержимого желудка в пищевод.
Аденоиды у взрослых
Воспаление аденоидов распространено среди детей, у взрослых патология встречается значительно реже. Однако в последнее время случаи разрастания лимфоидной ткани среди взрослых отмечаются всё чаще. Распространёнными причинами гипертрофии аденоидов у взрослых являются хроническая инфекция и аллергия. У взрослых аденоиды — это частый признак таких серьёзных заболеваний, как ВИЧ-инфекция, лимфома и злокачественная опухоль полости носа [23] .
Другими предрасполагающими факторами является загрязнение окружающей среды и курение. Исследования показывают, что в 21 % случаев заложенность носа у взрослых вызвана гипертрофией аденоидов. Заболеванием чаще страдают мужчины, чем женщины — 70 % от всех случаев патологии среди взрослых пациентов. Это может быть связано с их деятельностью на открытом воздухе, курением и более частым воздействием загрязнителей. Воспаление аденоидов наиболее часто отмечается в возрасте от 16 до 25 лет (60 % заболевших) [24] .
Аденоиды у детей
Аденоидит и аденоиды — это заболевания, которое обычно встречаются в детском возрасте: чаще в 3-7 лет, реже в 10-14 лет. Так, при ЛОР обследовании аденоиды обнаруживаются у половины дошкольников. У детей до 14 лет распространённость этой патологии глоточной миндалины достигает 1,5 % [1] [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аденоидов
Первый и наиболее частый симптом аденоидов — это затруднённое дыхание через нос. Его степень зависит от формы и величины аденоидов, размера носоглотки и изменения слизистой оболочки полости носа. Если носовое дыхание нарушено довольно долго, то снижается насыщение крови кислородом, отчего страдает головной мозг и другие органы.
Основные симптомы аденоидов
Уменьшая просвет носоглотки, аденоиды перестраивают сосудистую регуляцию её слизистой. Это приводит к отёку нижних носовых раковин.
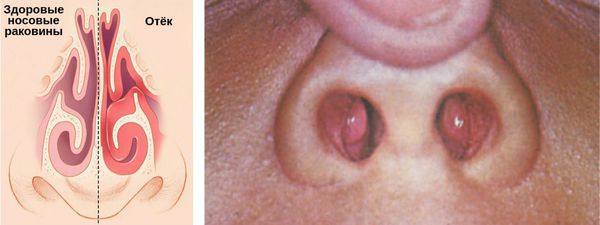
Когда просвет внутренних отверстий носа и носоглотки сужается, повышается носовое сопротивление. Из-за этого ребёнок начинает дышать через рот. Тонус мышц глотки уменьшается, вызывая в ночное время вибрацию мягкого нёба — храп.
Ещё один симптом аденоидов — апноэ во сне. Он проявляется в виде кратковременной остановки дыхания. Дети с таким синдромом становятся более раздражительными, сонливыми, у них ухудшается внимание и память, снижается успеваемость в школе.
Также во время сна или при обострении хронического процесса пациентов беспокоит периодическая заложенность носа — распространённый признак аденоидов. Он характерен I и II степени тяжести заболевания. Если к заложенности добавились выделения из носа (насморк), то этот симптом будет указывать на аденоидит. Также эта картина может оказаться признаком воспаления в околоносовых пазухах и носовой полости.
Из-за того, что аденоиды препятствуют прохождению звуковой резонансной волны, у детей часто развивается задняя закрытая гнусавость. Речь ребёнка нарушается, звуки «м» и «н» произносятся как «б» и «д». таким образом, изменение тембра голоса также является симптомом аденоидов.
Хроническое воспаление в полости носоглотки приводит к синтезу патологического выделяемого. Оно раздражает слизистую оболочку, стекает в нижележащие отделы (ротоглотку и гортань), вызывая такой признак аденоидов, как кашель.
Аденоидная ткань не только уменьшает просвет носоглотки, но и закрывает вход в слуховую трубу. Нарушается вентиляция полости среднего уха, что становится причиной снижения слуха. Стойкая дисфункция слуховой трубы может перейти в экссудативный средний отит.
Аденоиды сопровождаются регионарным лимфаденитом — увеличиваются 1-5 подчелюстных и шейных лимфоузлов до 1,5 см. При пальпации они обычно безболезненны и подвижны. Этот симптом может указывать не только на аденоиды, но и на другие заболевания головы и шеи.
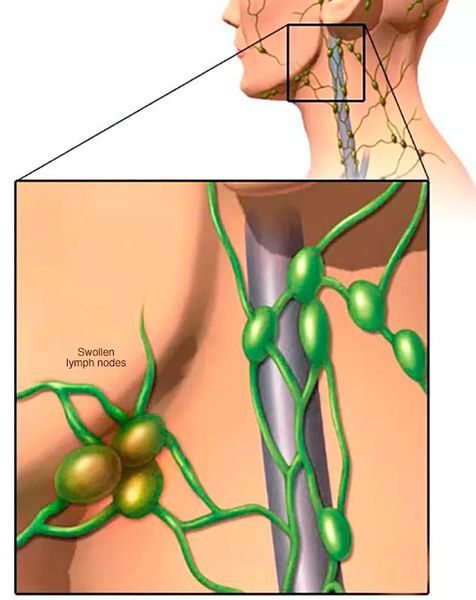
Характерный симптом аденоидов — повышение температуры тела. При хроническом воспалении долго время наблюдается субфебрилитет — 37,1-38,0°C. При остром аденоидите температура поднимается до 38°C и выше [1] [2] [6] [7] [8] .
Патогенез аденоидов
Прежде чем говорить о патогенезе заболевания, важно понять, что такое аденоиды. Аденоиды, или аденоидные вегетации, являются патологическими увеличениями носоглоточной миндалины. Возникают они из-за нарушения иммунной системы.
Лимфоидные органы глотки первыми реагируют на попадание чужеродных агентов в организм (например, герпесвирусов). Они увеличиваются и активируют механизмы иммунной защиты. Слизистая оболочка аденоидов начинает вырабатывать секреторные антитела, которые защищают верхние дыхательные пути от попадания вируса. После победы над вредоносным микроорганизмом аденоиды уменьшаются.
У детей 3-4 лет такая система местного иммунитета ещё недостаточно развита, из-за чего защитные механизмы затормаживаются. Слизистая оболочка не может усилить продукцию секреторных антител и активировать В-лимфоциты. Вместо этого она повышает выработку реагиновых (аллергических) антител. В связи с этим вирусы всё-таки проникают в организм, и ребёнок заболевает, например, ОРЗ.
Инфекционные агенты долго сохраняются в лимфоидных тканях, тем самым приводят к формированию вторичной бактериальной инфекции. В итоге все болезнетворные микробы объединяются в смешанную флору, которая становится причиной воспаления и хронизации процесса.
Иногда к увеличению глоточной миндалины приводит лимфатический диатез или лимфатизм — недостаточность иммунной системы. Он основан на наследственной предрасположенности к определённым реакциям иммунитета. К причинам возникновения лимфатизма относят отклонения в системе обмена веществ или нервно-психической деятельности.
Существует три варианта нарушения функции глоточной миндалины:
- гиперплазия лимфоидной ткани (лимфатизм);
- аденоидит (хроническое инфекционное воспаление);
- гиперреактивность респираторной системы, аллергии (аллергический ринит и бронхиальная астма) [1][4][8][9][10] .
Классификация и стадии развития аденоидов
В зависимости от того, насколько сильно аденоиды прикрывают носовые ходы (сошник и хоаны), выделяют три степени увеличения глоточной миндалины:
- I степень — аденоидами прикрыта верхняя треть сошника;
- II степень — аденоидами прикрыта половина сошника и хоан;
- III степень — аденоиды полностью закрывают сошник и хоаны.
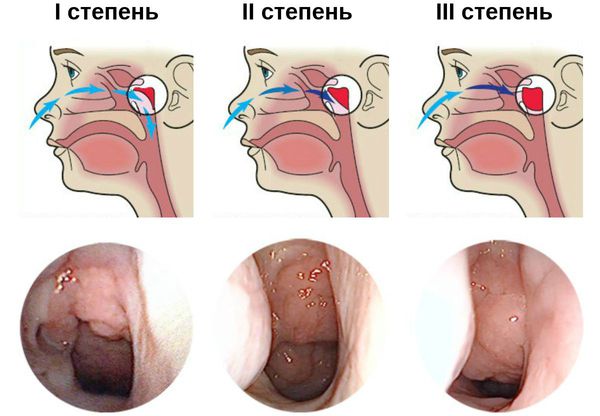
При I степени патологии человек свободно дышит через нос в дневное время, ночью дыхание затрудненно. Признаки аденоидов II степени — дыхание происходит в основном через рот, причём как днём, так и ночью, во сне появляется храп, речь становится неразборчивой. При III степени предыдущие симптомы становятся более выраженными. Дышать через нос уже не получается.
По длительности заболевания различат три формы воспаления аденоидов:
- острый аденоидит — протекает не дольше недели;
- подострый аденоидит — длится около месяца;
- хронический аденоидит — беспокоит более одного месяца.
Хронический аденоидит делят на две стадии:
- обострение — может наступить из-за ОРВИ, коклюша, ангины, кори и других вирусных ЛОР заболеваний; протекает с повышением температуры;
- ремиссия — симптомы аденоидита ослабляются или полностью исчезают, температура не повышается [1] .
Осложнения аденоидов
Отсутствие или неэффективное консервативное лечение аденоидов и хронического аденоидита могут стать причиной различных нарушений со стороны других органов и систем [1] [11] [12] [23] .
Неправильное формирование лицевого черепа
Из-за того, что человек долго время дышит через рот, мышцы лица находятся в постоянном напряжении. По этой причине скелет лица и головы становится длиннее, нижняя челюсть отвисает, а верхняя выдаётся вперёд. Носогубные складки становятся сглаженными, живая мимика пропадает. Лицо с такими чертами называют аденоидным.
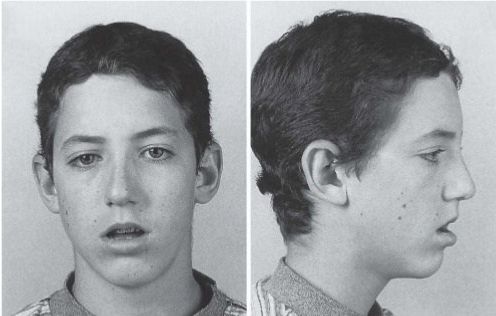
Твёрдое нёбо сужается, становится высоким. Зубы начинают налегать друг на друга из-за нехватки места для их размещения. Иногда располагаются в два ряда.
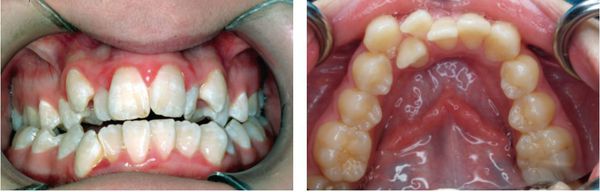
Также постоянное дыхание через рот провоцирует появление кариеса.
Болезни носа и околоносовых пазух
В связи с недостаточным дыханием через нос нарушается вентиляционная функция околоносовых пазух. Инфекция переходит из носоглотки в полость носа. Это становится причиной воспаления слизистой оболочки околоносовых пазух, т. е. появления различных форм синусита — гайморита, этмоидита, фронтита и сфеноидита.
Из-за перестройки сосудистой регуляции венозный отток крови уменьшается. Это приводит к развитию вазомоторного ринита.
Воспалительные заболевания уха
Увеличенная глоточная миндалина становятся причиной хронизации воспаления в среднем ухе. В итоге развивается тубоотит, экссудативный средний отит и острый гнойный отит. Происходит нарушение вентиляции среднего уха и дренажной функции слуховой трубы.
Болезни глотки, гортани и нижних дыхательных путей
Носовая полость и околоносовые пазухи являются природным «дыхательным фильтром». Так как аденоиды препятствуют носовому дыханию, воздух попадает в дыхательные пути через рот. Поэтому он не «очищается» и не увлажняется. Ритм дыхания нарушается, оно становится поверхностным. В итоге дети с аденоидами чаще болеют ОРЗ.
Хронический очаг инфекции, расположенный в носоглотке, иногда распространяется и поражает другие отделы дыхательных путей.
Сердечно-сосудистые осложнения
При затруднении носового дыхания уровень кислорода в крови снижается. Это влияет не только на показатели крови, но и на сердце в целом. Нарушается ритм сердца: появляется синусовая тахикардия и брадикардия. Иногда сердечная мышца может подвергнуться воздействию инфекционно-токсического процесса.
Поражение центральной нервной системы (ЦНС)
Нарушение ЦНС возникает из-за гипоксии — недостатка кислорода в крови. Возникают головные боли, снижается внимание, ухудшается сон, появляются ночные страхи, нервные тики, эпилептические припадки. Повышается риск развития депрессии и синдрома дефицита внимания и гиперактивности (СДВГ).
Ещё одним признаком нарушения ЦНС является энурез — недержание мочи, чаще всего ночное. Оно может быть связано с усиленным торможением в коре головного мозга.
Чтобы не допустить развития опасных осложнение, обратиться к врачу и лечить аденоидит следует как можно раньше.
Диагностика аденоидов
Диагностика аденоидов основана на выявлении характерных жалоб, сборе анамнеза и осмотре носоглотки [1] [2] .
Сведения об истории болезни
Во время опроса пациента и его родителей врач уделяет внимание следующим моментам:
- были ли у родственников заболевания аденоидов и нёбных миндалин;
- как протекала беременности и роды;
- как себя чувствовал ребёнок в первый год жизни;
- каким было вскармливание;
- есть ли аллергия на что-либо;
- как часто возникают простудные заболевания и как долго длятся;
- есть ли сопутствующие соматические заболевания.
Если пациент часто болеет ОРВИ, у него есть другие болезни, аллергическая предрасположенность или наблюдается неврологическая симптоматика, то ему следует показаться педиатру, детскому неврологу и аллергологу-иммунологу.
Пальпация носоглотки
При пальцевом исследовании носоглотки пациента садят на стул, иногда фиксируют его в этом положении. Через рот врач заводит указательный палец за мягкое нёбо и прощупывает заднюю стенку и свод носоглотки, хоаны, валики слуховых труб.
Этот метод вызывает неприятные ощущения и травмирует лимфаденоидную ткани. После этой процедуры у ребёнка может сформироваться негативное отношение к последующим методам диагностики и лечения.
Инструментальное обследование
В первую очередь проводятся три основных обследования:
- передняя и задняя риноскопия — осмотр носовой полости с помощью зеркал;
- мезофарингоскопия — осмотр ротовой части глотки с использованием шпателя;
- отоскопия — осмотр слухового прохода под контролем отоскопа.
Эти методы позволяют оценить, в каком состоянии находится слизистая оболочка носовой полости, нёбная и глоточная миндалины, установить размер и форму носовых раковин. С их помощью можно узнать, есть ли в полости нома и глотки отделяемое, оценить состояние и цвет барабанной перепонки, определить функции слуховой трубы и определить, как лечить аденоиды в дальнейшем.

Также проводится рентгенография в боковой проекции. Она доступна, безболезненна и информативна. К недостаткам метода следует отнести лучевую нагрузку, которая не позволяет сделать рентгенографию несколько раз.
При эндоскопии носоглотки используются специальный фиброэндоскоп. Его кабель — 3 мм в диаметре. Он вводится через полость носа или рта. Этот метод также информативен, безвреден, позволяет сделать фото и видео исследования. Из-за того, что фиброэндоскоп стоит довольно дорого, он есть не во всех медицинских учреждениях.
Дополнительные методы исследования:
- риноманометрия — проверка проходимости внутренних носовых ходов;
- рентгенография и/или КТ околоносовых пазух и носоглотки;
- рентгенография органов грудной полости;
- аудиологическое исследование — оценка порога слышимости и работы среднего уха;
- клинический анализ крови;
- иммунограмма — лабораторное исследование иммунной системы;
- анализ крови на общий и сывороточный IgE (иммуноглобулин Е);
- цитология назального секрета — изучение клеточного состава секрета слизистой оболочки;
- микробиологическое исследование — бакпосев на микрофлору.
Диагностика аденоидных вегетаций у взрослых
Аденоидные вегетации у взрослых морфологически отличаются от аденоидов у детей, что проявляется постепенным замещением лимфоидных фолликулов соединительной тканью с кровеносными сосудами капиллярного типа.
До недавнего времени считалось, что к периоду полового созревания происходит исчезновение аденоидных вегетаций. Однако внедрение новых методов диагностики, таких как компьютерная томография и оптическая эндоскопия, привело к более частому выявлению гипертрофии глоточной миндалины у взрослых.
С началом применения оптической эндоскопии носоглотки аденоиды диагностировали почти у каждого пятого взрослого пациента с жалобами на длительное нарушение носового дыхания [25] . Аденоиды были обнаружены во всех возрастных группах, при этом частота встречаемости данной патологии снижается с возрастом.
Компьютерная томография позволила не только выявить аденоиды у взрослых пациентов, но и с большой точностью определить степень их гипертрофии. Компьютерная и магниитно-резонансная томография головы с внутривенным контрастированием также помогают выявить опухоль носоглотки.
При выявлении патологических образований носоглотки у взрослых во время эндоскопии с целью дифференциальной диагностики следует проводить прицельную биопсию — изъятие образца тканей под контролем специального оборудования для более точного и безопасного расположения пункционной иглы [25] . Однако если есть подозрение на ангиофиброму, биопсия абсолютно противопоказана из-за риска сильного кровотечения. В этом случае, врач назначает ангиографию.
Лечение аденоидов
На первом этапе проводится консервативное лечение. Если оно не оказывает должного эффекта, то прибегают к хирургическому лечению. Его цель — восстановить носовое дыхание и/или ликвидировать хронический очаг инфекции.
С какого возраста можно лечить аденоиды
Лечение проводят независимо от возраста ребёнка. Важно отметить, что лечить аденоиды следует как можно раньше — это повышает эффективность консервативного лечения и позволяет избежать операции.
Как вылечить аденоиды консервативными методами
Терапевтическое лечение — комплексное и этапное. Оно включает в себя несколько методов:
- Общее лечение:
- антибактериальная терапия — в случае острого или обострения хронического аденоидита;
- витаминотерапия;
- десенсибилизация — при аллергической реакции организма.
- Санация и промывание — направлены на удаление антигенов со слизистой оболочки полости носа и носоглотки. Используется 0,9 % раствор натрия хлорида, иногда с добавлением лекарственных препаратов.
- Местное лечение — прямое воздействие на лимфоидную ткань. Используются иммуномодуляторы и глюкокортикостероиды.
- Приём муколитиков — разжижают и выводят мокроту.
- Физиотерапия — лазеротерапия (инфракрасная) и ультрафонофорез лекарственных средств. Проводятся для повышения иммунной активности и эффективной борьбы с воспалением.
Решение о том, как лечить аденоиды, не прибегая к операции, принимает врач-отоларинголог после проведения диагностики, и только он может назначать конкретные препараты.
Когда нужно удалять аденоиды
Показанию к удалению аденоидов:
- II-III степень патологии;
- безуспешность консервативного лечения;
- стойкое затруднение дыхания через нос;
- ротовое дыхание, изменение прикуса и лицевого черепа («аденоидное лицо»);
- появление осложнений — синусит, тугоухость, дефекты речи;
- задержка дыхания во сне (аноэ) [1][2] .
Хирургическое лечение
Оперативный способ лечения аденоидов — это их удаление, т. е. аденотомия.
Существует несколько способов удаления аденоидов.
- Стандартная аденотомия проводится с использованием кольцевого ножа — аденотома Бекмана. Инструмент вводят в носоглотку через ротовую полость. Пациент при этом находится в сидячем положении.
Отсечение лимфоидной ткани проводится без визуального контроля, поэтому полностью удалить её не получается. Из-за этого заболевание часто возникает снова.
Операция проводится под местной анестезией. Боль не всегда удаётся полностью купировать. Пациенты начинают сопротивляться, из-за чего аденоиды также не получается удалить без остатка. Поэтому большинство врачей предпочитают проводить лечение под общим наркозом [1] [13] [14] .
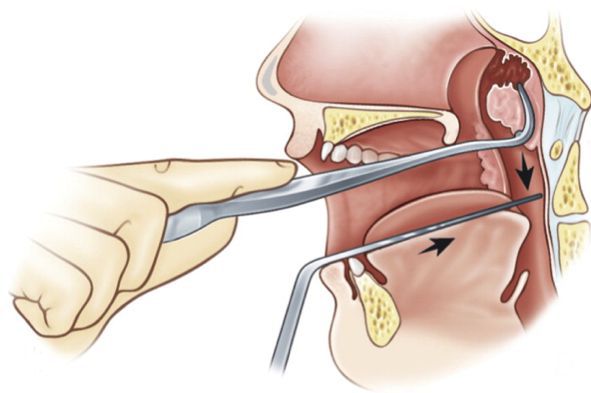
- Эндоскопическая аденотомия — удаление аденоидов под эндоскопическим контролем. Этот метод более щадящий и менее травматичный, чем стандартная аденотомия. Операция проводится под видеоконтролем, в связи с чем от патологической лимфоидной ткани удаётся избавиться полностью.
Аденоидные вегетации удаляются наконечником микродебридера (Шейвера). Его проводят в носоглотку через ротовую полость. Визуализация операционного поля производится с помощью эндоскопа 30°. Его вводят через носовую полость [1] [15] .
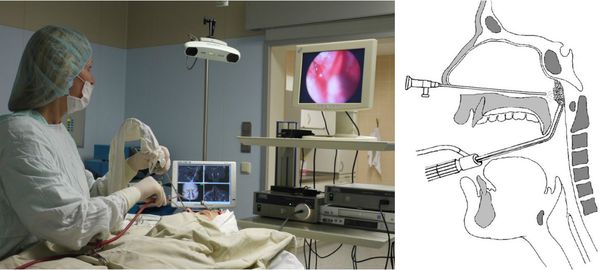
Шейверная аденотомия по сравнению со стандартный методом удаления аденоидов высокоэффективна и безопасна. Она позволяет максимально снизить кровотечение и сократить время операции [15] [16] [17] [18] .
К другим методам избавления от аденоидов относятся:
- диаметрия лимфоидной ткани с постоянным удалением выделяющейся крови — разрушение аденоидной вегетации при помощи электромагнитных волн;
- коагуляция (прижигание) аденоидов лазером — ряд хирургов категорически возражает против данного метода из-за того, что поражение тканей в носоглотке недостаточно контролируется [15][16][17][18][21] ;
- биполярная и аргоноплазменная коагуляция — прижигание лимфоидной ткани под воздействием высокочастотного тока [1][15] .
Что нельзя после удаления аденоидов
Длительность реабилитации после операции составляет от 10 до 14 дней. Самое главное в период восстановления — покой пациента. Очень важно, чтобы ребёнок был не слишком активным в течении недели и находился дома первые три дня после операции. Затем разрешаются прогулки на свежем воздухе, но без контакта с людьми. Также ограничения касаются и посещения бань и саун, купания ребенка в ванне и принятия горячего душа. Родителям необходимо строго следить за тем, чтобы ребенок не делал «шмыганья» носом и не сморкался на протяжении недели. Все эти ограничения направлены на предотвращение развития кровотечений и воспалительных явлений в носоглотке. Ограничений по питанию нет.
Противопоказания к хирургическому лечению
Аденотомия — это плановая операция, а значит, что подготовка к ней не должна проходить в спешке. Перед операцией необходимо провести полное клинико-лабораторное исследование крови (клинический и биохимический анализы, САСС — показатель свёртываемости крови), ЭКГ, анализ мочи. Все эти показатели не должны выходить за рамки возрастных и физиологических норм, иначе во время операции, наркоза или в постоперационный период могут возникнуть нежелательные, а порой и жизнеугрожающие состояния.
Если ребёнок соматически здоров, то его осматривает и даёт заключение врач-педиатр. Если у ребёнка имеются заболевания или нарушения в работе других органов и систем, например, отклонения в работе сердца, то также необходима консультация детского кардиолога и др.
К абсолютным противопоказаниям относят острые болезни, обострения хронических заболеваний, нарушение системы гемостаза (за этот параметр отвечает анализ крови САСС). К относительным противопоказаниям относят период до 14 дней после перенесенных простудных заболеваний, обострения аденоидита, а также приёма системных антибактериальных препаратов.
Можно ли лечить аденоиды народными средствами
К популярным методам народной медицины относятся лечение аденоидов соком алоэ, каланхоэ, полевым хвощем, корой дуба, облепиховым маслом и прополисом. Однако эти методы не имеют доказательной базы, которая бы соответствовала международным стандартам. Также мнение, что средства народной медицины, в отличие от аптечных, полностью безопасны является опасным мифом. Такие препараты обладают не меньшей, а большей возможной аллергенностью, чем аптечные средства.
Прогноз. Профилактика
В целом при аденоидах прогноз благоприятный. При своевременном обращении к врачу и грамотном консервативном лечении операции можно избежать.
Стандартная аденотомия, как и эндоскопическая, приводит к выздоровлению большинства пациентов. Однако риск рецидива в этом случае довольно высок — 12-26 %. При удалении аденоидов под контролем эндоскопа такой риск практически сводится к нолю — 0,005 %.
Аденоидит
Аденоидит представляет собой воспаление широко известных многим родителям аденоидов (глоточной миндалины). Это заболевание связано не только с нарушением дыхания и гнусавостью ребенка, но и другими, более серьезными осложнениями. При отсутствии необходимого лечения возникают деформация лица, нарушения интеллекта и задержка психического развития.
Что такое аденоидит?
Аденоидит или ретроназальная ангина – это острое или хроническое воспаление глоточной миндалины. Эта патология входит в число наиболее частых ЛОР-заболеваний детского возраста и проявляется в увеличении аденоидов из-за отека.
Согласно статистическим данным, от 20 до 50% всей детской популяции страдает от аденоидита, среди часто болеющих детей этот показатель колеблется в пределах 37-70%¹. Чаще заболевание отмечается среди детей в возрасте от 3 до 9 лет.
Аденоидит редко возникает как самостоятельное заболевание и зачастую связан с другими патологиями, такими как тонзиллит, фарингит, риносинусит и т. д. К гипертрофии аденоидов, таким образом, приводит постоянное раздражение в носоглотке².
У взрослых ретроназальная ангина возникает редко. Это связано с возрастными изменениями, в результате которых лимфоидная ткань носоглотки уменьшается в объеме. К 20 годам у большинства людей глоточная миндалина практически полностью исчезает. Однако у людей в возрасте до 30 лет иногда наблюдаются случаи гипертрофии (избыточного стойкого разрастания ткани) аденоидов1, зачастую они связаны с ВИЧ-инфекцией и новообразованиями носоглотки.
Что такое аденоиды?
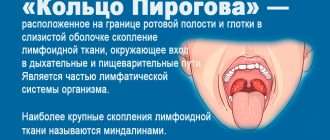
Аденоиды – это одна из миндалин, входящих в лимфатическое глоточное кольцо Пирогова — Вальдейера (рис. 1). Она расположена на задней стенке носоглотки за мягким небом. При этом в большинстве случаев термин аденоиды используется при избыточном разрастании соответствующей лимфоидной ткани (гипертрофии глоточной миндалины) в детском возрасте, что приводит к нарушению дыхания и гнусавости. Часто аденоидит и гипертрофия аденоидов сопутствуют друг другу.
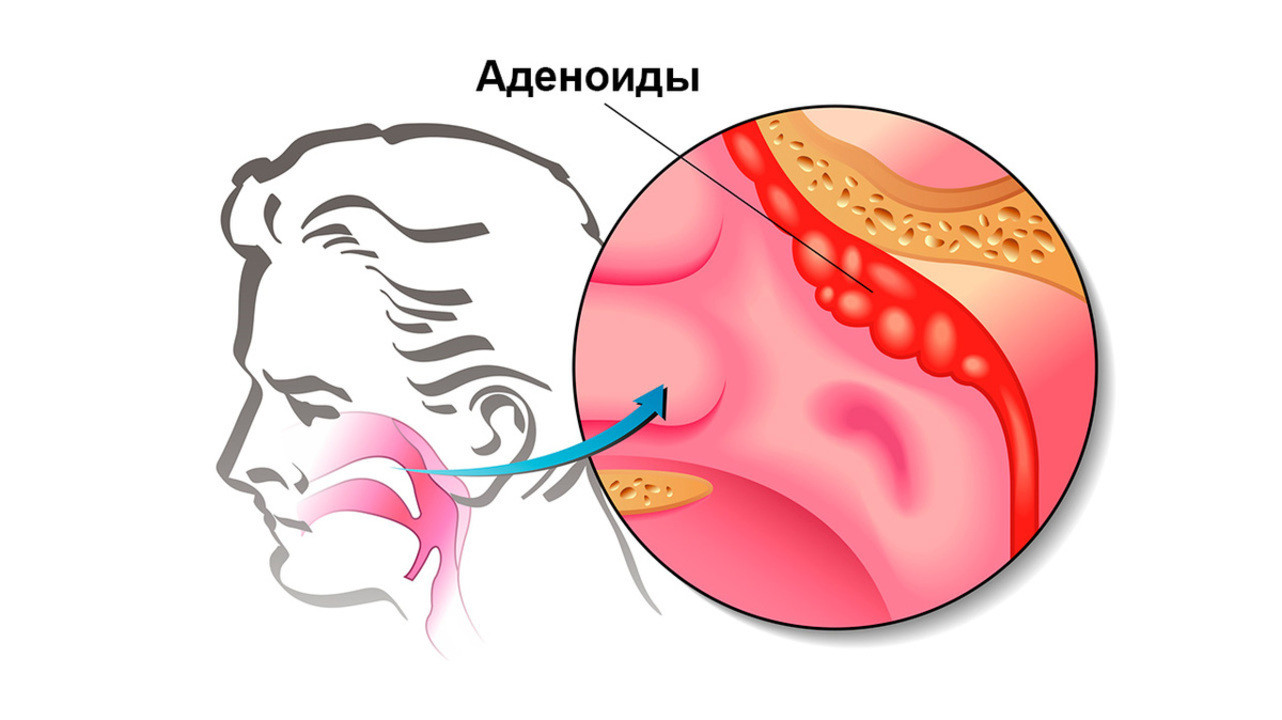
Рисунок 1. Глоточная миндалина (аденоиды). Источник: PantherMediaSeller / Depositphotos
Эти ткани функционируют как важная часть иммунной системы человека. Антигены, которые попадают через ротовую и носовую полости, вступают в контакт с иммунными клетками лимфоидных структур. После распознавания лимфоидная ткань обеспечивает иммунологическую память об антигенах, что позволяет организму бороться с ними, производя антитела IgA. Считается, что это приводит к «программированию» иммунной системы в младенчестве².
Аденоиды присутствуют при рождении и увеличиваются в детстве, достигая максимального размера к семи годам. У большинства людей они уменьшаются в размерах в период полового созревания и могут практически отсутствовать после совершеннолетия.
Причины аденоидита
Ретроназальная ангина относится к числу полиэтиологических заболеваний – патологий, которые могут быть обусловлены различными факторами. В большинстве случаев она связана с инфицированием вирусами и/или бактериями.
Среди вирусов заболевание чаще всего провоцируют аденовирусы и вирусы герпеса, в том числе – вирус Эпштейн-Барр. Из бактериальной флоры причиной аденоидита являются патогенные стафилококки (золотистый стафилококк – Staphylococcus aureus), стрептококки (Streptococcus pneumoniae и Streptococcus pyogenes), кишечная палочка (Escherichia coli), гемофильная палочка (Haemophilus influenza).
Кто в группе риска?
Вероятность развития аденоидита выше при наличии факторов, напрямую или опосредованно влияющих на работу иммунной системы, а также повреждающих непосредственно лимфатическую ткань носоглотки, способствуя проникновению инфекции внутрь глоточной миндалины.
Наиболее значимыми факторами риска являются:
- Особенности строения носоглотки: искривление носовой перегородки, деформация носовых раковин, разрастания аденоидных вегетаций.
- Наследственная предрасположенность: наличие кровных родственников, страдающих от гипертрофии глоточной миндалины или от аденоидита; аномалии конституции (экссудативно-катаральный диатез).
- Негативное внешнее воздействие: постоянное вдыхание избыточно сухого или загрязненного воздуха, ожоги носоглотки горячими парами, частые инфекции верхних дыхательных путей.
- Сопутствующие патологии, при которых может происходить раздражение тканей носоглотки: ангина, ринит, синуситы(гайморит, фронтит, этмоидит, сфеноидит), тубоотит, стоматит, аллергия, гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Нарушения иммунитета: врожденные иммунодефициты, ВИЧ-инфекция, дефицит витамина D и рахит, неправильное питание.
Классификация
На основе клинических особенностей заболевания, длительности течения и общего состояния больного аденоидит разделяют на несколько различных форм, что важно для выбора дальнейшей тактики лечения.
В зависимости от длительности течения патологию делят на:
- Острый аденоидит. Спорадические эпизоды, повторяющиеся не более трех раз за год. Длительность каждого отдельного случая не превышает 14 дней.
- Подострый аденоидит. Формируется при отсутствующем или неправильном лечении острого аденоидита. Продолжительность эпизода составляет порядка 20-25 дней. Чаще всего возникает при сопутствующем разрастании аденоидных вегетаций.
- Хронический аденоидит. Вариант заболевания, при котором симптомы сохраняются более 1 месяца и/или повторяются 4 и более раз в течение одного года. Зачастую обусловлен комбинациями патогенных вирусов и бактерий.
В зависимости от степени поражения глоточной миндалины и нарушения общего состояния человека выделяют такие степени аденоидита:
- Компенсированная. Слабо выраженные клинические симптомы, общее состояние при этом не нарушается или нарушается незначительно. Часто является нормальной реакцией на контакт с инфекцией.
- Субкомпенсированная. Помимо локальных симптомов заболевания, возникает синдром системной интоксикации, который приводит к ухудшению общего состояния человека.
- Декомпенсированная. Состояние, при котором глоточная миндалина перестает выполнять свои функции, становясь хроническим очагом инфекции в организме. При этом развивается ярко выраженная клиническая симптоматика.
На основе морфологических изменений в глоточной миндалине аденоидиты разделяют на такие формы:
- Отечно-катаральная. Изменения в миндалине представлены выраженным отеком. При этом симптомы заболевания включают насморк и влажный кашель.
- Серозно-экссудативная. Помимо отека возникает выраженное увеличение миндалины в результате накопления в ней гнойных масс. При этом наблюдаются выраженные симптомы заболевания.
- Слизисто-гнойная. Помимо увеличения аденоидов, воспалительный процесс сопровождается беспрерывным выделением большого объема слизи с гнойной примесью.
Степени увеличения аденоидов
Также стоит упомянуть классификацию гипертрофии аденоидов, на фоне которой часто протекает аденоидит и от выраженности которой зачастую зависит тактика лечения заболевания. В ее основе лежит размер глоточной миндалины по отношению к полости носоглотки и носовым ходам (рис. 2).
Выделяют 3 степени гипертрофии глоточной миндалины³:
- I степень – увеличенная миндалина прикрывает ⅓-¼ носовых ходов.
- II степень – носоглотка закрыта лимфоидной тканью на 2/3.
- III степени – лимфоидная ткань полностью перекрывает сообщение между носоглоткой и носовыми ходами, из-за чего носовое дыхание практически невозможно.
Опасен ли аденоидит? Осложнения
Осложнения ретроназальной ангины развиваются по двум причинам: длительное течение заболевания без соответствующего лечения и распространение инфекции в прилегающие анатомические области.
В результате продолжительного нарушения носового дыхания на фоне увеличения глоточной миндалины формируется целый ряд изменений. Недостаточное поступление кислорода в организм становится причиной неврологического дефицита, который проявляется безразличием, вялостью, ухудшением памяти и задержкой в развитии ребенка.
Вторая группа осложнений обусловлена распространением гнойных масс и бактерий в носовую полость, среднее ухо, придаточные пазухи носа и дыхательные пути. В результате могут возникать:
- Хронический ринит.
- Синуситы.
- Средний отит.
- Фарингит и ларингит.
- Заглоточный абсцесс.
- Трахеит и бронхит.
- Пневмония.
Симптомы аденоидита
Острая ретроназальная ангина не обладает какими-то специфическими, характерными только для нее признаками. Чаще при этом заболевании возникают симптомы, типичные для многих воспалительных процессов носоглотки.
К основным проявлениям аденоидита относятся³:
- Ощущение жжения, щекотания или дискомфорта «внутри носа», которые со временем сменяются дискомфортом во время глотания.
- Появление дополнительного шума при дыхании, храп во время сна.
- Нарушение сна, проявляющееся беспокойством, поверхностностью сна.
- Невозможность полноценного дыхания из-за ощущения «заложенности носа», из-за чего больной переходит на дыхание через рот. При этом возникает гнусавость.
- Слизистые или слизисто-гнойные выделения.
- Сухой кашель или кашель с отхаркиванием небольшого количества слизистой мокроты, который обостряется при пребывании в горизонтальном положении: ночью или сразу после пробуждения.
- Интоксикационный синдром: повышение температуры тела до 38-39°C, разлитая головная боль, общая слабость и недомогание, нарушение аппетита.
При длительном течении заболевания возникают типичные внешние изменения лица, которые объединены в понятие «аденоидное лицо» (рис. 3):
- Сужение и деформация твердого неба, становящееся причиной избыточной выработки слюны и ее стекания из уголка постоянно приоткрытого рта.
- Изменение формы верхней челюсти, из-за чего передние зубы выпячиваются вперед и искажается прикус. В некоторых случаях зубы размещаются в два ряда.
Когда обратиться к врачу?
Аденоидит, как и гипертрофия глоточной миндалины, требует соответствующего лечения. Поэтому обратиться за медицинской помощью нужно сразу после появления первых симптомов заболевания. Чаще всего первичными признаками патологии являются: громкое, шумное дыхание во время сна и храп, а также постоянное дыхание через рот.
Диагностика
При постановке диагноза медики опираются на целый ряд данных: анамнез (опрос пациента и его родителей, если больной – ребенок), осмотр зева и носоглотки, результаты дополнительных лабораторных и инструментальных методов обследования. Определить тактику лечения, таким образом, позволяют:
- Сбор анамнеза и оценка характерных изменений формы лица и челюсти ребенка, тембра его голоса, характера дыхания. При этом выясняется наличие факторов риска.
- Осмотр зева и носоглотки (мезофарингоскопия и задняя риноскопия). При этом может выявляться большое количество патологических масс, стекающих по задней стенке глотки, а также увеличенная в объеме, отечная глоточная миндалина, которая может быть покрыта темно-серым налетом.
- Лабораторная диагностика, которая включает в себя рутинные общие клинические анализы крови и мочи, при необходимости – ряда биохимических показателей. Также может проводиться бактериологический посев носовых выделений для идентификации возбудителя и подбора наиболее эффективных антибиотиков для лечения.
- Аппаратные методы исследования, используемые при аденоидите, включают рентгенографию носоглотки, которая дает возможность выявить увеличение объема лимфоидной ткани, перекрытие носовых ходов, а на поздних стадиях заболевания – деформацию неба и верхней челюсти. В отдельных случаях показано выполнение компьютерной томографии лицевого черепа с внутривенным введением рентген-контрастного вещества.
Дифференциальная диагностика аденоидита проводится с хроническими воспалительными заболеваниями ЛОР-органов (тонзиллит, фарингит, ларингит и т.д.) различного происхождения и новообразованиями носоглотки.
Лечение
Аденоидит может лечиться консервативным и хирургическим методами. Выбор тактики зависит от выраженности патологических изменений в носоглотке, наличия осложнений и общего состояния больного.
Медикаментозная терапия
Медикаментозное лечение направлено на подавление воспалительного процесса и отдельных симптомов заболевания. Для этого используются следующие группы препаратов:
- Антибиотики. Чаще всего используются полусинтетические пенициллины (амоксициллин, ампициллин), цефалоспорины 2-3 поколения (цефуроксим, цефтриаксон). При вирусном происхождении заболевания могут назначаться соответствующие противовирусные средства, интерфероны.
- Антигистаминные препараты: лоратадин, диазолин.
- Нестероидные противовоспалительные средства (НПВС): ибупрофен, парацетамол.
- Витаминные комплексы.
Местное лечение представлено промыванием носовой полости растворами антисептиков, сосудосуживающими каплями в нос (фенилэфрин, нафазолин, оксиметазолин) и топическими кортикостероидами: бекламетазон, флутиказон.
Хирургическое лечение
Оперативное лечение заболевания заключается в удалении аденоидной ткани – аденоидэктомии. При этом восстанавливается проходимость носоглотки. Показаниями к такому подходу служат:
- Неэффективность консервативной терапии.
- Гипертрофия глоточной миндалины II-III степени.
- Сильно выраженное нарушение носового дыхания.
- Формирование осложнений.
- Задержка дыхания (апноэ) во время сна.
- На сегодняшний день в клинической практике используются следующие варианты хирургического лечения аденоидита:
- Классическое иссечение лимфоидной ткани носоглотки при помощи кольцевого ножа — аденотома Бекмана.
Эндоскопическая аденотомия — удаление аденоидов под эндоскопическим контролем. При этом ткань может иссекаться наконечником микродебридера (Шейвера), а также при помощи диатермии (электромагнитных волн), прижигания (лазером) или аргоноплазменной коагуляции (высокочастотным током).
Как удаляют аденоиды?
Удаление аденоидов обычно выполняется амбулаторно, вся процедура занимает порядка 45 минут. Во время операции пациент находится под общим наркозом, а потому не чувствует боли. При эндоскопическом вмешательстве может использоваться местная анестезия. При любом из вариантов хирург добирается до аденоидов через рот или нос, и разрезать кожу нужды не возникает.
До и после удаления аденоидов
При планировании операции обязательно нужно рассказать врачу о любых принимаемых лекарствах. Доктор может запретить прием некоторых медикаментов, например, ибупрофена или аспирина, за несколько дней до процедуры. Также следует сообщить врачу о хронических заболеваниях, совершенных ранее хирургических вмешательствах и наличии аллергий, в т.ч. на медикаменты (антибиотики пенициллинового ряда и др.). В ночь перед операцией нельзя пить и есть.
Пойти домой пациент, как правило, может сразу после окончания операции. Врач проконсультирует по поводу необходимых лекарств (обезболивающих, антибактериальных), а также подскажет, какой режим питания следует соблюдать. В течение первого дня восстановления рекомендуется пить больше жидкости, можно есть легкую, не горячую и не раздражающую, мягкую пищу: йогурты, яблочное пюре.
Для полного выздоровления и заживления тканей потребуется от одной до двух недель. Временно вследствие процедуры у человека может измениться голос. Как правило, все приходит в норму через 1-2 месяца после аденотомии.
Как и после любого другого хирургического вмешательства, после удаления аденоидов следует тщательно следить за состоянием своего здоровья. Немедленно позвонить врачу нужно, если возникли:
- Сильное кровотечение из носа или рта, при этом кровь ярко-красная (небольшое носовое кровотечение – это нормально).
- Температура выше 38°С.
- Постоянная или сильная боль в горле или головная боль.
- Усиление отека или покраснения в области носа или глаз.
Последствия удаления аденоидов
Несмотря на то что в некоторых случаях без удаления аденоидов или других миндалин (например – небных при хронической ангине) не обойтись, этот шаг также связан с негативными последствиями для человека. Так как лимфоидная ткань глотки отыгрывает важную роль в иммунном ответе, ее удаление связано со снижением сопротивляемости организма инфекции.
Установлено, что после удаления ее части отмечается повышенный риск развития респираторных, инфекционных и аллергических заболеваний. Причем тонзиллэктомия (удаление небных миндалин) ассоциирована с повышением вероятности развития хронической обструктивной болезни легких и патологий нижних дыхательных путей в 3 раза (трахеит, бронхиты), а аденоидэктомия повышает риск их развития в 2 раза ⁵ .
Физиотерапия
В комплексе лечения также могут назначаться физиотерапевтические процедуры, среди которых:
- Облучение глотки гелий-неоновым лазером.
- Тубусный кварц.
- Дыхательная гимнастика.
- Грязелечение и криокислородная терапия.
- Ингаляции при помощи небулайзера с минеральными водами, физиологическим раствором, хлорофиллиптом и т.д.
Прогноз и профилактика
При своевременной диагностике и правильно подобранном лечении прогноз благоприятный – наступает полное выздоровление. Осложнения формируются редко – не более чем в 1% случаев.
Профилактика аденоидита, в свою очередь, включает в себя 4 :
- Очищение и увлажнение воздуха в помещении, в котором пребывает ребенок.
- Соблюдение правил личной гигиены.
- Ранее выявление и лечение заболеваний ЛОР-органов, в том числе – удаление гипертрофированной аденоидной ткани носоглотки.
- Коррекция факторов риска и укрепление иммунитета.
- Полноценное, сбалансированное питание.
- Ежедневное употребление достаточного количества чистой воды.
Заключение
Аденоидит – это очень распространенная среди детей патология, которая без должного внимания может привести к серьезным осложнениям. В то же время, при ответственном отношении к лечению в большинстве случаев удается достичь стойких положительных результатов и избавить ребенка от нарушений дыхания.
Источник https://ehinaceya.ru/otolaringologiya/adenoidy-u-detej-i-vzroslyx-lechenie-adenoidov-1-2-i-3-stepenej-bez-udaleniya-endoskopicheskaya-diagnostika-adenoidov-bez-rentgena/
Источник https://probolezny.ru/adenoidy/
Источник https://medportal.ru/enc/otolaryngology/tonsil/adenoidit/