Постконтактная профилактика ВИЧ-инфекции
Профилактический прием антиретровирусных препаратов для предотвращения заражения ВИЧ-инфекцией после возможного контакта с вирусом — постконтактная профилактика ВИЧ-инфекции (ПКП).
Клинические протоколы по ВИЧ-инфекции приняты Экспертным советом по оценке качества клинических руководств/протоколов и утверждены Приказом МЗ КР № 903 от 10.10.2017 г.
Врачи-инфекционисты, семейные врачи, эпидемиологи, гинекологи, медицинские работники станций скорой медицинской помощи, дерматовенерологи, организаторы здравоохранения, педиатры, эксперты ФОМС, преподаватели, ординаторы, аспиранты, студенты и др.
Профилактика
Жидкости организма, при контакте с которыми обосновано проведение ПКП ВИЧ:
Жидкости, характеризующиеся высоким содержанием ВИЧ, хотя список их не является исчерпывающим: кровь, окрашенная кровью слюна, грудное молоко, генитальные секреты, цереброспинальная, амниотическая, перитонеальная, синовиальная, перикардиальная или плевральная жидкости.
Медицинские работники должны принять решение относительно степени риска экспозиции.
Типы экспозиции:
1) слизистая оболочка (сексуальный контакт, попадание капель в глаз, нос или ротовую полость);
2) парентеральный попадание в кровь, на поврежденную кожу или слизистые.
- случаи, когда подвергшийся контакту индивидуум уже ВИЧ-положителен;
- случаи, когда источник является ВИЧ-отрицательным и воздействие жидкостей организма не представляют существенного риска, например, слезы не окрашенная кровью слюна, моча и пот.
- оказание первой помощи;
- проведение консультирования и оценка степени риска;
- тестирование на ВИЧ после получения письменного информированного согласия;
- предоставление короткого курса АРВ-препаратов (28 дней);
- оказание поддержки и последующего наблюдения.
Опасность заражения ВИЧ при выполнении служебных обязанностей представляют ранения загрязненными острыми инструментами (например, иглой), контакт через поврежденную кожу (трещины, ссадины, порезы, в т.ч. во время операций) или слизистые.
- повреждение целостности кожи и слизистой оболочки органов;
- использование общих игл и шприцев (ЛУИН);
- повреждение кожи медперсонала при хирургических вмешательствах.
- все случайные единичные контакты с кровью и другими биологическими жидкостями (спермой, влагалищными выделениями и др.);
- незащищенные половые контакты;
- использование общих шприцев либо общей посуды при введении или приготовлении наркотиков;
- случайные уколы иглами.
3. Оценка произошедшего контакта, обследование потенциального источника заражения и контактировавшего с ним
- форма контакта (чрескожное повреждение, через слизистые, открытую рану);
- тип материала (кровь, сперма, вагинальная, спинномозговая, синовиальная, плевральная, перитонеальная, перикардиальная или амниотическая жидкости);
- давность контакта.
- провести предтестовое и послетестовое консультирование;
- получить письменное информированное согласие на выявление ВИЧ;
- провести экспресс-тест на ВИЧ;
- учесть результаты предыдущего тестирования на ВИЧ (при наличии).
- оценка степени риска заражения;
- проведение предтестового и послетестового консультирований;
- проведение экспресс-теста на ВИЧ после получения письменного информированного согласия на тестирование;
- при необходимости получение письменного информированного согласия на получение ПКП (Приложение 3.1);
- назначение короткого курса АРВП;
- дальнейшее наблюдение и обследование через 1, 3 и 6 месяцев.
В местах возможной аварии в ОЗ должен быть журнал регистрации случаев аварий, в котором отмечается дата, время, место, характер аварии, ФИО пострадавшего лица и проведенные мероприятия, в соответствии с приказом МЗ КР № 502 от 22.08.2013 Заполняется акт о несчастном случае (Приложение 3.2).
О каждом аварийном случае необходимо немедленно сообщить заведующему отделением, руководителю данного учреждения.
Все медицинские работники обязаны знать алгоритм действий при аварийной ситуации (Приложение 3.3).
Оказание помощи после случайного контакта с ВИЧ или с биологическими жидкостями лица, с неизвестным ВИЧ-статусом, с предположительно высоким риском инфицирования
Первая помощь
Первая помощь после возможного контакта с ВИЧ – это действия, которые необходимо предпринять немедленно, с целью сокращения времени контакта с инфицированными биологическими жидкостями (в том числе с кровью) и тканями, правильно обработать место экспозиции, снизив тем самым риск инфицирования.
- Сразу вымыть поврежденное место с мылом;
- Поддержать раневую поверхность под струей проточной воды (несколько минут или пока кровотечение не прекратится), чтобы дать крови свободно вытекать из раны;
- Нельзя использовать сильнодействующие средства: спирт, отбеливающие жидкости и йод, так как они могут вызвать раздражение раневой поверхности и ухудшать состояние раны;
- Нельзя сдавливать или тереть поврежденное место;
- Нельзя отсасывать кровь из ранки, оставшейся от укола/ пореза.
- Немедленно вымыть загрязненный участок;
- Нельзя использовать сильнодействующие средства: спирт, отбеливающие жидкости и йод, так как они могут вызвать раздражение пораженной поверхности;
- Нельзя тереть или скрести место контакта;
- Нельзя накладывать повязку.
- Сразу промыть глаза водой или физиологическим раствором;
- Сесть, запрокинуть голову и попросить коллегу осторожно лить на глаза воду или физиологический раствор; чтобы вода и раствор затекали и под веки, их время от времени осторожно оттягивают;
- Не снимать контактные линзы на время промывания, так как они создают защитный барьер;
- После того как глаза промыли, контактные линзы снять и обработать как обычно, после этого они совершенно безопасны для дальнейшего использования;
- Нельзя промывать глаза с мылом или дезинфицирующим раствором.
в) В рот:
- Немедленно выплюнуть попавшую в рот жидкость;
- Тщательно прополоскать рот водой или физиологическим раствором и снова выплюнуть. Повторить полоскание несколько раз.
Время начала и продолжительность проведения ПКП:
ПКП необходимо начинать в течение первых 2-х часов и не позднее 72 часов после вероятного контакта с ВИЧ, продолжительностью 28 дней.
Схемы и АРВ-препараты для проведения постконтактной профилактики (ПКП) ВИЧ-инфекции для взрослых и подростков:
Схемы из трех АРВ-препаратов
Расширенная схема состоит из трех АРВ-препаратов (два НИОТ и ННИОТ/ИП).
Схема выбора: Тенофовир+ламивудин/эмтрицитабин + лопинавир/ритонавир

При невозможности проведения трехкомпонентной терапии лучше немедленно начать с двухкомпонентной схемы, чем задержать предоставление ПКП.

Базовая схема подразумевает использование двух НИОТ в схеме АРТ (обычно включающей 3 АРВ-препарата).

Альтернативные схемы ПКП: TDF/ FTC/ EFV; AZT+3TC+ LPV/r
По возможности в качестве альтернативных вариантов можно рассмотреть использование RAL, DRV/r.
NVP не следует использовать для ПКП у взрослых людей, подростков и детей старшего возраста в связи с риском опасных для жизни серьезных нежелательных явлений, ассоциирующих с применением этого препарата у ВИЧ-отрицательных взрослых людей.
EFV широко используется в качестве третьего препарата, так как этот препарат применяется как компонент предпочтительной АРТ-схемы первой линии.
EFV хорошо переносится в процессе лечения, однако имеет ограниченную приемлемость при использовании в рамках ПКП, поскольку применение этого препарата вызывает опасения в связи с ранними нейропсихическими нежелательными явлениями у ВИЧ-отрицательных людей, у которых тревога может быть связана с экспозицией ВИЧ.
- Схемы и АРВ-препараты для проведения ПКП ВИЧ-инфекции, детям до 10 лет:
AZT + 3TC рекомендуется в качестве предпочтительной базовой схемы для ПКП ВИЧ-инфекции у детей до 10 лет.

Схема выбора: AZT + 3TC + LPV/r

Альтернативная схема с учетом возраста может включать ATV/r, RAL, DRV/r, EFV или NVP.
NVP следует использовать у недоношенных детей и младенцев до двухнедельного возраста, когда пероральная профилактика жидким LPV/r использоваться не может. Тем не менее в связи с тем, что профиль токсичности NVP после периода младенчества остается неясным, следует избегать его применения у детей старше 2 лет.
При назначении ПКП ребенку, дозы препаратов рассчитываются в зависимости от веса и возраста (см. КП «Диагностика и лечение ВИЧ-инфекции у детей»).
Практика врачебных назначений

Консультирование по повышению приверженности включает оценку исходных потребностей человека, рекомендации по повышению приверженности лечению.
Приверженность приему АРВП – это одна из важнейших факторов подавления вирусной нагрузки, риска передачи ВИЧ, прогрессирования ВИЧ-инфекции и летального исхода.
Если имеет место факт сексуального насилия, медицинская помощь осуществляется в соответствии с законодательством Кыргызской Республики и требований КП, утвержденного приказом МЗ КР №6 от 10.01.2014 «Организация и предоставление медицинской помощи лицам, подвергшимся сексуальному насилию (ЛПСН)».
Медработник обязан известить территориальные правоохранительные органы о случаях изнасилования, одновременно объяснить ЛПСН о необходимости сообщения правоохранительным органам и ее/его прав отказаться от судебно-медицинской экспертизы.
На момент обращения тестирование на ВИЧ не является абсолютно необходимой мерой, поэтому при отсутствии теста или при отказе потерпевшей от тестирования все равно нужно проводить ПКП с информированием о «периоде окна».
- Тестирование на ВИЧ проводят сразу после контакта, а затем через 1 месяц, 3 месяца и 6 месяцев после контакта, даже если решено ПКП не проводить.
- У лиц, получающих АРВ-препараты, необходимо следить за появлением возможных побочных эффектов и соблюдением режима профилактического лечения.
- Если по окончании ПКП у контактировавшего произошла сероконверсия, его берут на диспансерное наблюдение.
- Через 6 месяцев, при отрицательных результатах тестирования на ВИЧ, наблюдаемый снимается с учета.
Информация
Источники и литература
- Клинические протоколы Министерства здравоохранения Кыргызской Республики
- 1. Benhamou Y, Bochet M, Di Martino V, Charlotte F, Azria F, Coutellier A, et al. Liver fibrosis progression in human immunodeficiency virus and hepatitis C virus coinfected patients. The Multivirc Group. Hepatology. 1999;30(4):1054–8. 2. Mohsen AH, Easterbrook PJ, Taylor C, Portmann B, Kulasegaram R, Murad S, et al. Impact of human immunodeficiency virus (HIV) infection on the progression of liver fibrosis in hepatitis C virus infected patients. Gut. 2003;52(7):1035–40. 3. Lo Re V 3rd, Kallan MJ, Tate JP, Localio AR, Lim JK, Goetz MB, et al. Hepatic decompensation in antiretroviral-treated patients coinfected with HIV and hepatitis C virus compared with hepatitis C virus-monoinfected patients: a cohort study. Ann Intern Med. 2014;160(6):369–79. 4. den Brinker M, Wit FW, Wertheim-van Dillen PM, Jurriaans S, Weel J, van Leeuwen R, et al. Hepatitis B and C virus co-infection and the risk for hepatotoxicity of highly active antiretroviral therapy in HIV-1 infection. AIDS. 2000; 14(18):2895–902. 5. Schweitzer A, Horn J, Mikolajczyk RT, Krause G, Ott JJ. Estimations of worldwide prevalence of chronic hepatitis B virus infection: a systematic review of data published between 1965 and 2013. Lancet. 2015;386(100003):1546–55. 6. Всемирная организация здравоохранения. Тактика ведения пациентов с оппортунистическими инфекциями и общими симптомами ВИЧ/СПИДа. Клинические протоколы для европейского региона ВОЗ. 2007. Publications WHO Regional Office for Europe Scherfigsvej 8DK-2100 Copenhagen, Denmark. — стр. 32. 7. Всемирная организация здравоохранения. Сводное руководство по использованию антиретровирусных препаратов для лечения и профилактики ВИЧ-инфекции. Рекомендации с позиций общественного здравоохранения. 2-е издание. 2016. WorldHealthOrganization. стр. – 191-215. ISBN 978 92 4 154968 4 (NLM classification: WC 503.2). 8. Всемирная организацияздравоохранения. Antiretroviral therapy for HIV infection in adults and adolescents: recommendations for a public health approach — 2010 revision. 2010. – стр. 82-91. ISBN 978 92 4 459976 1 (NLM classification: WC 503.2). 9. World Health Organization. Guidelines on post-exposure prophylaxis for HIV and the use of co-trimoxazole prophylaxis for HIV-related infections among adults, adolescents and children: recommendations for a public health approach: December 2014 supplement to the 2013 consolidated guidelines on the use of antiretroviral drugs for treating and preventing HIV infection. World Health Organization 2014. ISBN 978 92 4 150819 3 (NLM classification: WC 503.6) 10. Дж. Бартлетт, Дж. Галлант, П. Фам. Клинические аспекты ВИЧ-инфекции. 2012. — М.: Р.Валент. — стр. 528. ISBN 978-5-93439-409-8. 11. Кристиан Хоффманн, Юрген К. Рокштро, ВИЧ 2014/2015. 2014 — © 2014 Hoffmann & Rockstroh Medizin Fokus Verlag. – стр. – 942. ISBN-13: 978-3-941727-15-1. 12. Сборник клинических протоколов по респираторным заболеваниям для медицинских работников всех уровней здравоохранения. 2014. Бишкек. 13. Consolidated guideline on sexual and reproductive health and rights of women living with HIV. © World Health Organization 2017 14. Hormonal contraceptive eligibility for women at high risk of HIV, Medical eligibility for contraceptive use, fifth edition, 2015 © World Health Organization 15. Клиническое руководство «Поддержка сексуального и репродуктивного здоровья ЛЖВ», 2013
Информация
Проведение обновления планируется по мере появления принципиально новых данных. Все поправки к данному протоколу будут публиковаться в периодической печати.
Совершенствование подходов к ведению больных ВИЧ-инфекцией на всех уровнях системы здравоохранения по консолидированным рекомендациям ВОЗ 2016 года.
Повышение качества оказания медицинской помощи больным с ВИЧ-инфекцией на всех уровнях системы здравоохранения.
4. Ногойбаева К.А. – к.м.н., доцент кафедры инфекционных болезней, ВИЧ/СПИД и дерматовенерологии КГМИПиПК
18. Акматова Б.А. – к.м.н., и.о. доцента кафедры инфекционных болезней, ВИЧ/СПИД и дерматовенерологии КГМИПиПК, специалист по лечению и уходу проекта «Содействие» / ICAP
Др. Елена Вовк – специалист программы по контролю за ТБ, ВИЧ и ВГ Департамента по чрезвычайным ситуациям в области здравоохранения и инфекционным заболеваниям ЕРБ ВОЗ
Барыктабасова Б.К. – к.м.н., консультант МЗ КР по вопросам доказательной медицины и методологии разработки клинических руководств и протоколов
1. Тобокалова С.Т. – д.м.н., профессор, зав. кафедрой инфекционных болезней, ВИЧ/СПИД и дерматовенерологии КГМИПиПК
2. Тойгонбаева В.С. – д.м.н., профессор, зав. кафедрой общей и клинической эпидемиологии КГМА имени И.К. Ахунбаева
Перед началом работы по созданию данных клинических протоколов все члены рабочей группы дали согласие сообщить в письменной форме о наличии финансовых взаимоотношений с фармацевтическими компаниями. Никто из членов авторского коллектива не имел коммерческой заинтересованности или другого конфликта интересов с фармацевтическими компаниями или другими организациями, производящими продукцию для диагностики, лечения и профилактики ВИЧ-инфекции.
В процессе апробации и рецензирования клинических протоколов были получены комментарии и рекомендации, которые были учтены при его доработке.
Клинические протоколы по ВИЧ-инфекции пересмотрены в рамках кооперационного соглашения между РЦ «СПИД» и СиДиСи (Американские Центры по контролю и профилактике заболеваний) по внедрению проекта «Наращивание потенциала Республиканского центра «СПИД» МЗ КР по реализации программ профилактики, ухода и лечения ВИЧ/СПИД в Кыргызской Республике в рамках Чрезвычайного плана Президента США для оказания помощи в связи со СПИДом (ПЕПФАР)», (соглашение о сотрудничестве NU2GGH002048). Финансовое содействие также предоставлено ЮНЭЙД, Ассоциацией «Партнерская сеть».
Содержание Клинических протоколов полностью принадлежит авторам и не обязательно отражает официальное мнение Центров по контролю и профилактике заболеваний или Департамента здравоохранения и социальных служб.
Признаки и лечение ВИЧ-инфекции
ВИЧ – инфекционное заболевание, при котором поражается иммунная система человека. Патология вызвана вирусом иммунодефицита человека, который разрушает иммунные клетки. В результате снижается способность организма противостоять инфекционным заболеваниям и онкопроцессам.
Вирус в окружающей среде
ВИЧ — вирус нестойкий, он погибает вне среды человеческого организма при высыхании содержащих его жидкостей и практически моментально погибает при температуре выше 56ºС.
При воздействии солнечных лучей.
В щелочной и кислой среде. Женщины, имеющие здоровую микрофлору половых органов с повышенной кислотностью, заражаются реже.
От высоких температур. На поверхности предметов в условиях умеренной температуры ВИЧ может жить до 2 часов. Однако при нагревании свыше 60 градусов погибает за 1-2 минуты. При кипячении – моментально. При дезинфекции.
От действия хлора. То же действие вызывает 6% перекись водорода, убивает патоген и 70% этиловый спирт.
Дольше всего ВИЧ сохраняется в крови человека. Высохшая капля крови содержит в себе активный вирус на протяжении 2-3 суток в нормальных условиях окружающей среды. Другие жидкости на предметах могут сохранять инфекцию 2-3 суток. Чем ниже температура окружающей среды, тем дольше живёт микроорганизм.
Пути инфицирования ВИЧ
ВИЧ или СПИД передается половым путем во время незащищенного полового акта. Для того, чтобы размножаться в организме человека, вирусу иммунодефицита человека, как и любому другому вирусу, необходимо «встроить» свою генетическую информацию в живую клетку. После того как это происходит, зараженный человек становится носителем вируса, но долгое время никаких признаков инфицирования может не обнаруживаться.
Незащищенный проникающий сексуальный контакт – анальный или вагинальный.
Совместное использование нестерильного оборудования для инъекций.
Совместное использование нестерильного оборудования для татуировок и пирсинга.
От ВИЧ-инфицированной матери ребенку (возможно инфицирование во время беременности, родов и при кормлении грудью).
Заболевание не передается бытовым путем, так как вирус не способен передвигаться в окружающей среде и быстро погибает. Также невозможно заразиться через рукопожатие или объятие. Риск передачи вируса через слюну ничтожно мал, для этого два партнёра с ранками на слизистой оболочке рта должны довольно долго целоваться. При этом у носителя должно быть большое количество вируса в крови.
Классификация заболевания
ВИЧ – это не один тип возбудителя, а несколько разных. Все они относятся к лентивирусам, что от латинского означает «медленный». Такое название они получили из-за длительного развития инфекции.
Различают 2 основных типа возбудителя ВИЧ-1 и ВИЧ-2. Оба приводят к постепенному снижению иммунитета, но ВИЧ-2 менее патогенен. Для него характерно меньшее число вирусных частиц на микролитр крови, поэтому передаётся он реже и не так часто приводит к СПИДу.
Основные стадии заболевания
Инкубационная – происходит заражение и последующее размножение вируса в крови. Она длится до шести недель, иногда меньше. Даже будучи зараженным, на этом этапе человек не увидит явных признаков, а анализ крови не покажет, что в крови есть антитела.
Первичная – могут появиться первые признаки инфекции. Длится вторая стадия в течение 3 недель – в это время появляются антитела, вирус определяется лабораторно.
Субклиническая. Появляется первый признак болезни – увеличенные лимфоузлы. Пациент чувствует себя полностью здоровым, на самочувствие не жалуется. Могут появляться вторичные заболевания: от частых простуд до кандидоза и пневмонии.
Терминальная – предполагает быстрое и прогрессирующее истощение, а также последующую смерть больного.
Симптомы развития ВИЧ-инфекции в организме
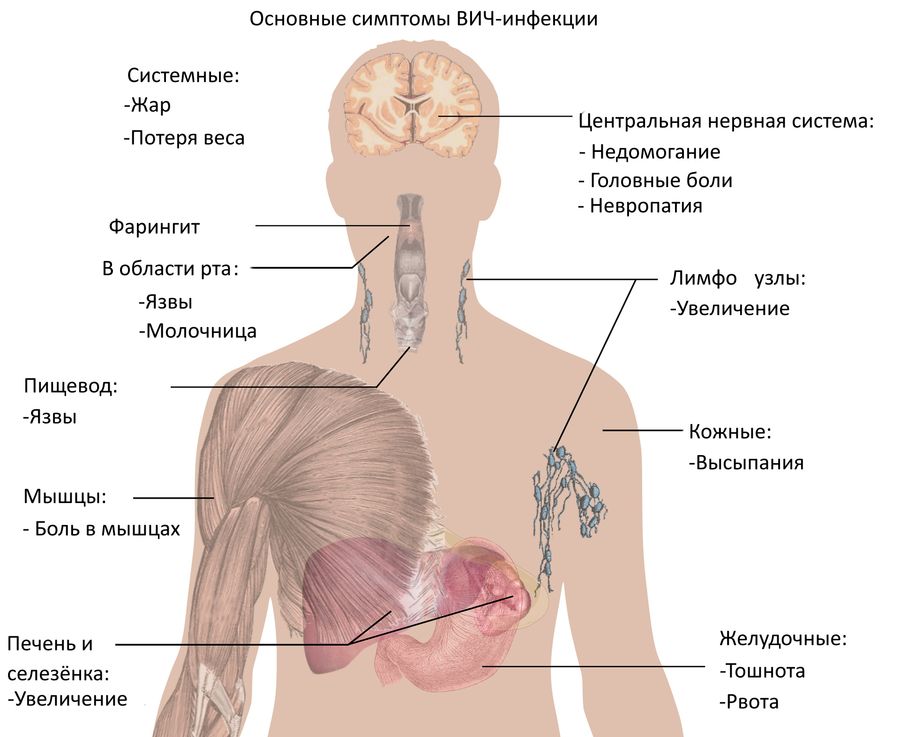
ВИЧ-инфекция течет медленно и почти бессимптомно. В течение многих лет (от 5 до 15 лет) она может никак не тревожить человека. Бывает и так, что первые признаки могут появиться на ранней стадии, а затем исчезнуть и больше не беспокоить носителя инфекции на протяжении длительного времени.
Также первые симптомы ВИЧ легко спутать с признаками других заболеваний, что может вводить в заблуждение.
На первом этапе:
боль в горле, повышение температуры
болезненность кожи, суставов, костей
одновременно увеличиваются шейные лимфоузлы
могут проявляться высыпания на коже разного рода
Новые признаки ВИЧ возвращаются через несколько лет спокойной и здоровой жизни. К ним относятся:
сильная усталость, быстрая утомляемость
увеличение лимфоузлов – не только шейных, а уже нескольких групп
снижение веса. Обычно оно выглядит беспричинным, человек не понимает, в чем дело
лихорадка, озноб, потливость (преимущественно ночная)
проблемы с ЖКТ – обычно проявляются жидким стулом без видимых на то причин
Чем опасна патология?
Болезнь опасна, в первую очередь, для заразившегося. Попадая в кровь, патоген постепенно уничтожает клетки иммунитета. Этот процесс можно замедлить с помощью антиретровирусной терапии, но полностью остановить нельзя. В результате этого организм не может противостоять инфекциям извне.
Чаще всего у пациентов развивается молочница, стоматит, длительная диарея, частые ОРВИ и т. д. Чем меньше иммунных клеток в организме человека, тем в последующем появляются более опасные заболевания, среди которых туберкулёз, онкология, поражения периферической нервной системы, саркома Капоши и другие.
Инфекция может проявлять себя абсолютно на всех органах и системах, часто заболевания совмещаются. При должном лечении эти болезни можно вылечить и поддерживать приемлемый уровень жизни пациента.
Главная опасность – это СПИД – последняя стадия ВИЧ заболевания. Средняя продолжительность жизни на этой стадии – до 9 месяцев. Хотя при положительном психологическом состоянии и должной терапии пациент может прожить ещё до 3 лет.
Методы диагностики патологии
Сегодня применяются специальные высокоточные тесты, которые способны обнаружить оба вируса и антитела к ним, в том числе и в латентном течении.
Наличие ВИЧ в организме человека определяется по присутствию антител в крови. Для этого у пациента берут кровь на ВИЧ из вены. Этот анализ позволяет решить 3 задачи:
определить присутствие вируса в крови и начать лечение на ранних стадиях
выявить стадию болезни и спрогнозировать ее течение
контролировать результативность терапии
Обнаружить заболевание можно с помощью:
Полимеразной цепной реакции (ПЦР) – высокоточный метод молекулярно-генетической диагностики, который позволяет выявить у человека инфекционные и наследственные заболевания.
Диагностика этим методом позволяет найти возбудителя непосредственно в гене, который содержится в исследуемых материалах. Это самый точный анализ на половые инфекции, скрытые инфекции, различные венерические заболевания.
Метод прекрасен тем, что обладает высокой чувствительностью. Возможно выявить возбудителя болезни даже при наличии нескольких молекул его ДНК, то есть на очень ранних стадиях. Что позволяет вовремя вылечить заболевание.
ИФА (иммуноферментный анализ), который определяет антитела к обеим разновидностям вируса (ВИЧ 1 и 2). Достоверность метода составляет до 98%. При положительном результате анализ делают повторно или проводят дополнительный анализ методом иммуноблота.
Ложноположительные результаты возможны при беременности, аутоиммунных заболеваниях, гепатите или даже гриппе.
Как лечится ВИЧ?
Необходимо как можно скорее после обнаружения в организме следов вируса начать антиретровирусную терапию (сокращенно АРВТ или АРТ).
Антиретровирусная терапия — это комбинация из 3-4 препаратов, которые блокируют размножение ВИЧ на разных этапах. Вследствие ее применения вирус иммунодефицита человека перестает размножаться.
Пока АРТ не способна полностью вылечить ВИЧ-инфекцию, однако в состоянии не просто продлить жизнь ВИЧ-инфицированного человека, но и повысить ее качество.
Не менее важен образ жизни пациента, ему показан эмоциональный покой, правильное питание, профилактика инфекционных заболеваний. Также для качественного лечения важно вовремя проходить осмотр и сдавать анализы.
Какие меры профилактики нужно применять?

Так как основной способ передачи вируса – половым путем, следует заниматься только защищенным проникающим сексом. Иначе увеличивается риск заражения ВИЧ.
Кроме того, необходимо:
использовать только личные средства гигиены (зубная щётка, бритва, маникюрные принадлежности и т. д.)
проверять дезинфекцию инструментов в косметическом и медицинском кабинете, тату-салоне и во время других услуг, где можно повредить кожу
парам – совместно сдавать анализы 2 раза в год
зависимым от инъекционных наркотиков – использовать новый шприц или только свой
Сдать анализ на ВИЧ, пройти комплексную диагностику и лечение вирусной инфекции вы можете в медицинском центре «Медюнион». Чтобы записаться на прием или узнать расписание работы врачей, заполните форму обратной связи, и наши менеджеры свяжутся с вами в течение 15 минут.
ВИЧ-инфекция — симптомы и лечение
Что такое вич-инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракиной Олеси Юрьевны, инфекциониста со стажем в 10 лет.
Над статьей доктора Куракиной Олеси Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое провоцирует вирус иммунодефицита человека, поражающий клетки иммунной системы (СD4). При отсутствии лечения закономерно приводит к синдрому приобретённого иммунодефицита (СПИДа). [6]
Вирус иммунодефицита человека принадлежит семейству ретровирусов (Retroviridae), роду Lentivirus. Впервые информация о болезни появилась в 1970 годах. Сам вирус был выделен в 1983 году одновременно во Франции вирусологом Франсуазой Барре-Синусси и в США учёным Робертом Гало, однако название, одобренное Всемирной организацией здравоохранения, получил только через пять лет — в 1987 году. Тогда же впервые был зарегистрирован случай ВИЧ-инфекции в СССР. [1] [2]
В настоящее время выделяют два типа вируса — ВИЧ-1 и ВИЧ-2, которые отличаются по своим структурным характеристикам. На территории России, США, Европы и Центральной Африки распространён вирус первого типа (ВИЧ-1), на территории Индии и Западной Африки эпидемиологическое значение имеет второй тип вируса (ВИЧ-2).
В естественных условиях ВИЧ в высушенном состоянии сохраняет активность на протяжении нескольких часов, в биологических жидкостях — несколько дней, в замороженной сыворотке крови — несколько лет. При нагревании до 70-80°C вирус гибнет через 10 минут, при обработке 70% раствором этилового спирта инактивируется через одну минуту. Также чувствителен к 0,5% раствору гипохлорита натрия, 6% раствору перекиси водорода, 5% раствору лизола, эфира или ацетона. [2]
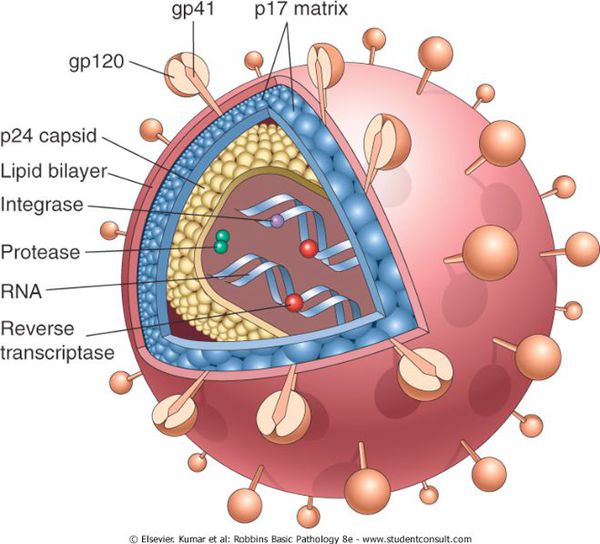
Форма вируса округлая, в центре расположено ядро, содержащее две нити рибонуклеиновой кислоты (РНК) и ферменты, необходимые для размножения — обратную транскриптазу (ревертазу), интегразу, протеазу, РНКазу. Ядро окружено внутренней белковой и наружной липидной оболочкой. Внутренняя оболочка ВИЧ-1 состоит из протеинов p17, p24 и p55. Наружная оболочка «пронизана» гликопротеином gp160, который состоит из фрагментов gp41 и gp120 (так называемых оболочечных белков). Gp41 и gp120 на поверхности вириона образуют отростки, с помощью которых ВИЧ присоединяется к рецепторам клеток-мишеней человека (клеткам организма, которые имеют рецептор — белок CD4). [1] [3]
Как передаётся ВИЧ
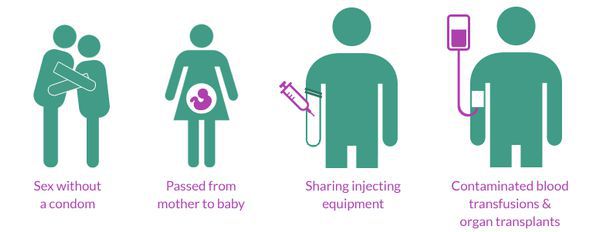
Пути передачи инфекции:
- Естественные:
- половой (гетеро- и гомосексуальные контакты);
- вертикальный (от заражённой матери к ребёнку во время беременности, родов или кормления грудью).
- Искусственный — парентеральный (в случае различных воздействий, связанных с нарушением слизистых оболочек и кожных покровов, например, использование нестерильных инструментов при употреблении наркотических веществ, медицинских и немедицинских манипуляциях).
Важно отметить, что при поцелуях, общении, объятиях, рукопожатиях, использовании общей посуды и других предметов быта ВИЧ-инфекция не передаётся.
ВИЧ в России
По данным на 30 июня 2021 года, в России выявлено 1 528 356 человек с подтверждённым диагнозом «ВИЧ-инфекция», в том числе: 1 122 879 пациентов, живущих с ВИЧ, и 405 477 умерших.
ВИЧ-инфекция активно распространяется среди населения. Так, в первом полугодии 2021 года 67,3 % людей заразились при гетеросексуальных контактах, 28,9 % — при употреблении наркотиков и 2,9 % — при гомосексуальных контактах. [7]
Вероятность заразиться ВИЧ
При незащищённом вагинальном контакте женщины заражаются ВИЧ примерно в 8 случаях из 10 000, а мужчины — в 4 случаях. При незащищённом анальном сексе риск заразиться ВИЧ выше: пассивному партнёру вирус передаётся в 138 случаях из 10 000, активному — в 11 случаях. [10]
ВИЧ и беременность
Женщины, которым своевременно назначена антиретровирусная терапия, не передают вирус при беременности и родах. При подавлении вируса роды могут быть проведены естественным путём. Однако грудное вскармливание даже при приёме терапии противопоказано в связи с большим риском заражения ребёнка через грудное молоко. [3] [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вич-инфекции
Инкубационный период ВИЧ длится от четырёх недель до трёх месяцев (в единичных случаях — до года).
Первые признаки ВИЧ
ВИЧ-инфекция не имеет специфических симптомов. Все клинические проявления могут относиться как к другим инфекционным и неинфекционным заболеваниям, так и к проявлениям вторичных заболеваний, которые развиваются на фоне иммунодефицита. Однако можно выделить лишь основные симптомы острой ВИЧ-инфекции, которые проявляются в первые три недели – три месяца от момента инфицирования:
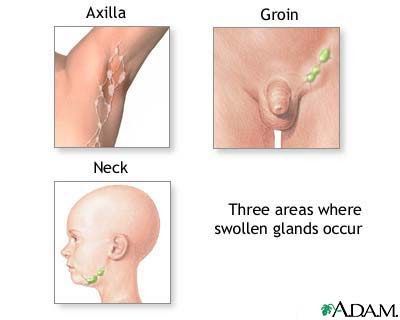
- увеличение лимфатических узлов (чаще всего шейных и подмышечных);
- лихорадка (температура при ВИЧ чаще субфебрильная — от 37,1°C до 38,0°C);
- сыпь;
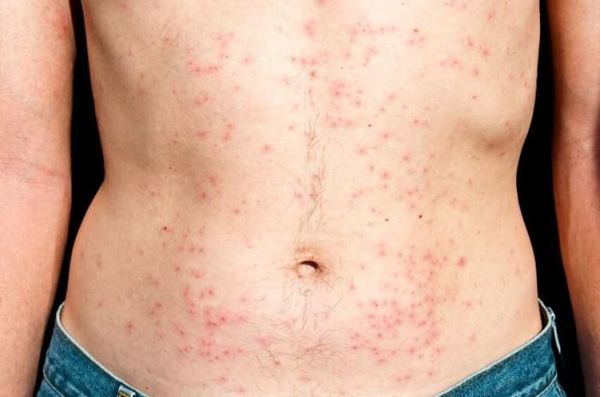
- воспаление нёбных миндалин и, как следствие, боли в горле;
- слабость, бессонница;
- головные боли.
Вышеперечисленные симптомы ВИЧ могут наблюдаться примерно у 30% заболевших. Ещё у 30-40% острая ВИЧ-инфекция может протекать в более тяжёлой форме (с развитием герпетической инфекции, пневмонии, менингита, энцефалита) и примерно у 30% не наблюдается.
Продолжительность клинических проявлений в случае их возникновения варьируется от нескольких дней до нескольких месяцев. Обычно симптомы ВИЧ длятся около 2-3 недель, после чего все проявления исчезают. Исключение может составлять увеличение лимфоузлов, которое часто сохраняется на протяжении всего заболевания.
Не стоит искать у себя какие-либо симптомы ВИЧ. Единственная возможность узнать о наличии или отсутствии ВИЧ-инфекции — пройти лабораторное исследование крови на антитела к ВИЧ минимум через три месяца после «рискованной» ситуации или на РНК ВИЧ минимум через два месяца.
Патогенез вич-инфекции
Проникнув в организм человека любым из вышеперечисленных способов, вирус с помощью специфического гликопротеида gp120 фиксируется на мембране клеток-мишеней, в которых есть белок CD4. Данный рецептор есть у Т-лимфоцитов (Т4, хелперы), он играет главную роль в иммунном ответе. Также белок CD4 есть у у моноцитов, макрофагов, эндотелиальных и других клеток.
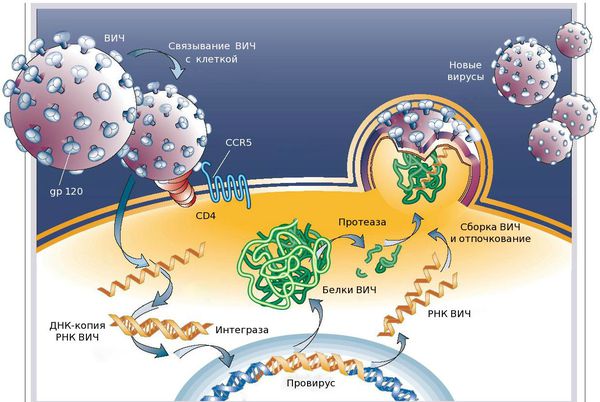
После фиксации на мембране вирус проникает в клетку, там его РНК благодаря ферменту ревертазы синтезирует (создаёт) ДНК, которая встраивается в генетический аппарат здоровой клетки. Там она может существовать в виде провируса в течение всей жизни, при этом оставаясь неактивной. Когда провирус активируется, в заражённой клетке происходит активное накопление новых вирусных частиц, что приводит к разрушению текущей клетки и поражению новых. [3]
Свободный белок gp120 также способен соединяться с рецептором СD4, который присутствует у неинфицированных Т4 лимфоцитов. Вместе они распознаются иммунной системой как чужеродные и разрушаются клетками-киллерами. Ещё одной причиной гибели СD4 клеток являются биологически активные вещества, которые секретируют инфицированные ВИЧ макрофаги. Кроме того, у инфицированных Т-хелперов появляется способность формирования массивных скоплений, в связи с чем их количество резко уменьшается.
Клетки иммунной системы необходимы организму человека для его защиты от бактерий, вирусов, простейших, опухолевых клеток и других чужеродных агентов. Заражённые ВИЧ Т4 клетки не способны осуществлять свою основную функцию, в связи с чем разрушается иммунная система и нарушается нормальная реакция на чужеродные агенты. ВИЧ-инфицированный человек становится беззащитным перед микроорганизмами, даже включая те, которые не представляют опасности для незаражённого человека (оппортунистические инфекции), повышается риск развития онкологических заболеваний.
Также в патологический процесс зачастую вовлекается нервная система. Это становится причиной функциональных, а затем и трофических поражений нейронов и нарушения мозговой деятельности.
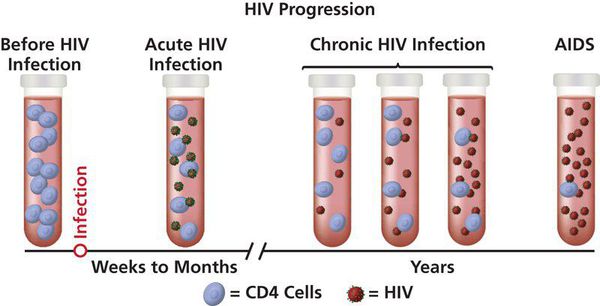
Классификация и стадии развития вич-инфекции
Выделяют пять стадий инфицирования:
1) Стадия инкубации — фаза от момента заражения до выработки антител и/или появления реакции, представленных признаками «острой ВИЧ-инфекции». Продолжительность — от четырёх недель до трёх месяцев (в единичных случаях — до года).
В среднем длительность стадии инкубации составляет от 3 до 6 месяцев. В тот период вирус в организме человека активно размножается, но никак себя не проявляет ни клинически, ни при лабораторном исследовании на антитела к ВИЧ. Однако человек в этой стадии уже заразен.
2) Стадия первичных проявлений — этап, который начинается, соответственно, через 3-6, максимум 12 месяцев от момента заражения. В этот период продолжается активное размножение вируса, и появляется первичный ответ в виде выработки антител или клинических проявлений. Поэтому вторую стадию ВИЧ-инфекции можно выявить при сдаче крови на антитела к ВИЧ.
Стадия первичных проявлений может быть бессимптомной (чаще всего), а также проявляться в виде ряда неспецифических признаков ВИЧ:
- субфебрильная температура;
- сыпь;
- увеличение лимфоузлов;
- кандидоз слизистых;
- герпетическая инфекция; ;
- пневмония и другие проявления.
Принято считать, что человек находится в стадии острой ВИЧ-инфекции на протяжении 12 месяцев от появления антител к ВИЧ.
3) Субклиническая, или латентная, стадия ВИЧ — период замедленного размножения вируса, по сравнению с предыдущими стадиями. Антитела к ВИЧ в крови продолжают выявляться. Единственный признак ВИЧ — увеличение лимфатических узлов, которое возникает не всегда. Продолжительность стадии без специфического лечения — от 6 до 7 лет (в отдельных случаях может варьироваться от 2 до 20 лет).
4) Стадия вторичных заболеваний — фаза, в которой продолжается репликация ВИЧ. Она сопровождается активной гибелью CD4-лимфоцитов и, следовательно, истощением иммунной системы. Всё это становится причиной развития вторичных (в том числе оппортунистических) инфекционных и/или онкологических заболеваний:
- туберкулёза;
- кандидоза;
- саркомы Капоши;
- опоясывающего герпеса и других болезней.
Продолжительность данной стадии зависит от заболевания, своевременного принятия мер и индивидуальных свойств иммунной системы.
5) Стадия СПИДа (терминальная стадия) — финальный этап течения ВИЧ-инфекции. Происходит развитие тяжёлых вторичных инфекций, угрожающих жизни, их генерализация (распространение по всему организму), развитие онкологических заболеваний и поражение центральной нервной системы, которое может сопровождаться неврологическими симптомами: растерянностью и забывчивостью, неспособностью сконцентрироваться, изменением поведения, головными болями, расстройствами настроения, нарушением координации и трудностями при ходьбе. [9]
При отсутствии своевременно назначенного специфического лечения стадия СПИДа наступает в среднем через 10-12 лет от момента инфицирования. [4]
Осложнения вич-инфекции
Осложнения ВИЧ-инфекции — это вторичные инфекции, развивающиеся на фоне иммунодефицита. К таким заболеваниям относятся:
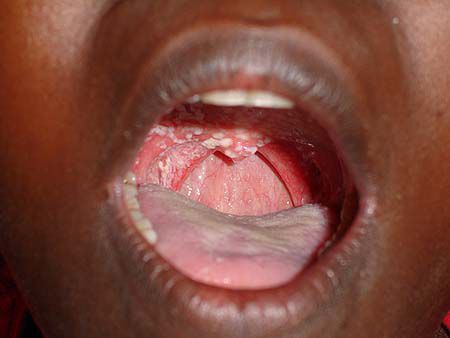
- Кандидоз (слизистой ротоглотки, дыхательных путей, пищевода) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida. Основные симптомы — боли в горле, при глотании, белый творожистый налёт на языке и/или миндалинах и твёрдом нёбе, субфебрильная лихорадка.
- Опоясывающий герпес — вирусная инфекция, характеризующаяся односторонними герпетиформными высыпаниями на коже (зудящих везикул с жидкостью с их последующим вскрытием и образованием корочек) с сильным болевым синдромом. Возбудитель — Varicella zoster, вирус семейства герпесвирусов, который при первой встрече с организмом (чаще в молодом возрасте) вызывает типичную ветряную оспу. Лечение проводится противогерпетическими препаратами.
- Туберкулёз — инфекционное заболевание, вызываемое различными видами микобактерий группы Mycobacterium. Основные симптомы — лихорадка, кашель, гипергидроз (повышенная потливость, особенно в ночные часы), одышка. Для постановки диагноза необходимо выполнение ФЛГ или КТ лёгких, консультация врача-фтизиатра. У ВИЧ-инфицированных особенностью течения туберкулёза является его частая генерализация, т.е. распространение на другие органы помимо лёгких, что усложняет лечение и, соответственно, ухудшает прогноз.
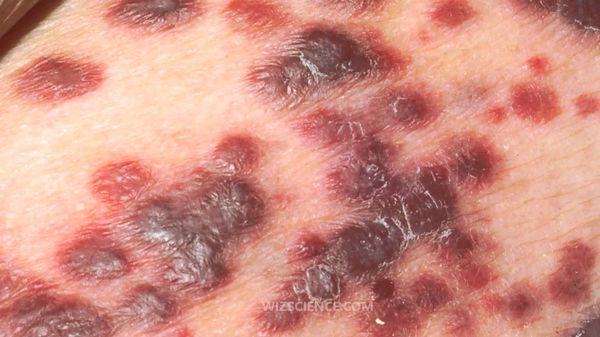
- Саркома Капоши — многоочаговая опухоль злокачественного характера, поражающая весь организм. Она формируется из эндотелия сосудов, ей свойственно различное клиническое течение. Преимущественно болезнь проявляется новообразованиями кожи, но также она может повлиять на слизистые оболочки, лимфосистему и внутренние органы (прежде всего, на лёгкие и желудочно-кишечный тракт). Лечение должно проводиться совместно с врачом-онкологом.
- Пневмоцистная пневмония — атипичная пневмония, характерная для лиц с иммунодефицитом. Основные симптомы — интенсивная одышка и лихорадка. Для постановки диагноза необходимо выполнения КТ лёгких.
- Церебральный токсоплазмоз — паразитарное заболевание, которое также характерно для лиц с выраженным иммунодефицитом, появляющееся образованием многочисленных очагов в головном мозге. Занимает 2-3 место среди оппортунистических инфекций у больных СПИДом. Имеет различную неврологическую симптоматику — головные боли, снижение памяти, эпилептические припадки и другие проявления. Лечение проводится совместно с врачом-неврологом.
Также могут возникнуть другие бактериальные и вирусные инфекции и онкологические заболевания. [4]
Диагностика вич-инфекции
Для диагностики ВИЧ-инфекции применяется специальный иммуноферментный анализ (ИФА) 4-го поколения, который заключается в реакции «антиген-антитело». Он позволяет определить наличие антител к ВИЧ в организме человека. Соответственно, тест на ВИЧ будет достоверным только после завершения периода инкубации, т.е. после того, как организм выработает достаточное количество антител (не ранее четвёртой недели после заражения). У большинства людей тест будет достоверным через три месяца, однако для исключения ВИЧ-инфекции на 100% необходимо сдать анализ через 6 и 12 месяцев.
В случае положительного анализа на ВИЧ тот же образец крови исследуется в лаборатории ещё раз: если результат вновь положительный, то необходим тест другого типа — иммунный блоттинг. Положительный результат иммунного блоттинга (после положительного результата ИФА) достоверен на 99,9%, что является максимально точным для любого медицинского теста. Если же иммуноблот отрицательный, то делается вывод, что первый тест был ложноположительным, и ВИЧ у человека нет.
Результат иммуноблота может интерпретироваться как положительный, отрицательный или неопределенный (т.е. наличие в иммуноблоте как минимум одного белка к вирусу). Неопределённый результат может наблюдаться, если анализ сдан в период инкубации: заражение произошло не так давно, поэтому в крови пока находится немного антител к ВИЧ, но спустя некоторое время иммуноблот станет положительным. Также неопределённый результат может возникнуть при отсутствии ВИЧ-инфекции и наличии некоторых хронических заболеваний. В таком случае иммуноблот станет отрицательным, либо будет выявлена причина неопределённого результата.
Как считаю многие, анализ на ВИЧ-инфекцию сдаётся не при любом заборе крови. Однако данное исследование является добровольным для всех, кроме:
- доноров крови;
- иностранцев и лиц без гражданства, которые хотят въехать на территорию Российской Федерации более чем на три месяца;
- медперсонала, работающего с кровью;
- лиц, находящихся в местах лишения свободы.
Люди, не относящиеся ни к одной из перечисленных категорий граждан, не сдают анализ на ВИЧ во время ежегодных профилактических медицинских осмотров, поэтому наличие медицинской книжки также не гарантирует отсутствие ВИЧ-инфекции.
Лечение вич-инфекции
В случае, если ВИЧ-инфекция обнаружена, человек встаёт на учёт в Центре по борьбе со СПИДом, где в дальнейшем наблюдается у врача-инфекциониста.
Лекарственного средства, которое могло бы полностью избавить от ВИЧ, в настоящее время нет. Однако, существуют препараты, значительно продлевающие жизнь и способные предупредить развитие СПИДа. Препараты для лечения показаны всем ВИЧ-инфицированным. Они предоставляются бесплатно после дообследования, назначаемого врачом-инфекционистом.
Препараты для лечения ВИЧ называются антиретровирусными (АРВ). Благодаря АРВ подавляется размножение вируса, в результате чего восстанавливается или не нарушается функция иммунной системы. ВИЧ-инфицированные пациенты, регулярно принимающие данные препараты, не способны передавать вирус даже при незащищённых половых контактах.
Особенность лечения ВИЧ-инфекции заключается в:
- необходимости ежедневного пожизненного приёма препаратов (как правило, не менее трёх);
- контроле эффективности лечения у врача-инфекциониста;
- наблюдении возможных нежелательных явлений, связанных с приёмом препаратов.
Для лечения используются хорошо изученные современные препараты, не оказывающие опасного токсического влияния на другие органы и системы, при условии соблюдения рекомендаций врача и своевременного обследования.
Прогноз. Профилактика
При раннем выявлении и своевременном начале специфического лечения продолжительность жизни ВИЧ-инфицированных людей может не уступать средней продолжительности жизни населения. Поэтому чрезвычайно важно как можно раньше начать наблюдение и лечение у специалиста.
Профилактика ВИЧ
К сожалению, вакцины от данной инфекции пока не существует.
Методами профилактики являются:
- защищённые половые контакты;
- использование стерильных инструментов для проведения различных манипуляций, сопровождающихся нарушением целостности слизистых и кожных покровов;
- тестирование на ВИЧ всего населения не реже 1 раза в год;
- обязательное обследование на ВИЧ при планировании беременности, постановке на учёт в связи с беременностью, а также во время беременности и перед родами;
- обязательный приём препаратов всем ВИЧ-инфицированным женщинам во время беременности;
- приём препаратов всем ВИЧ-инфицированным для снижения вероятности передачи вируса. [4][6]
При положительном результате исследования на антитела к ВИЧ необходимо:
- обратиться в Центр по профилактике и борьбе со СПИДом;
- получить подробную информацию о состоянии своего здоровья, о жизни с ВИЧ и о своих правах и обязанностях;
- начать приём препаратов;
- следовать рекомендациям лечащего врача.
Хотелось бы отдельно отметить, что люди, живущие с ВИЧ, ничем не отличаются от других людей, кроме наличия в их организме вируса.
В последнее время среди ВИЧ-положительных пациентов гомосексуальной ориентации участились случаи развития анального рака под влиянием вируса ВПЧ. Для его профилактики институт СПИДа штата Нью-Йорк рекомендует пациентам проходить скрининг на анальную дисплазию. Он включает:
- сбор анамнеза;
- осмотр и пальцевое ректальное обследование;
- анальный тест Папаниколау — взятие мазка из ануса;
- кольпоскопия [8] .
На развитие анального рака будет указывать боль и зуд в области ануса, кровянистые выделения, недержание кала, шишки и язвочки в перианальной зоне. Чтобы устранить осложнение, следует обратиться к колопроктологу.
Источник https://diseases.medelement.com/disease/%D0%BF%D0%BE%D1%81%D1%82%D0%BA%D0%BE%D0%BD%D1%82%D0%B0%D0%BA%D1%82%D0%BD%D0%B0%D1%8F-%D0%BF%D1%80%D0%BE%D1%84%D0%B8%D0%BB%D0%B0%D0%BA%D1%82%D0%B8%D0%BA%D0%B0-%D0%B2%D0%B8%D1%87-%D0%B8%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D0%B8-%D0%BA%D0%BF-%D0%BA%D1%80-2017/16832
Источник https://medyunion.ru/diseases/vich/
Источник https://probolezny.ru/vich-infekciya/