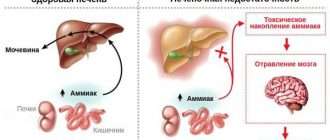
Портальная гипертензия
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10



Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
- острых и хронических гепатитов
- опухолей печени, холедоха
- паразитарных инфекций (шистосоматоза),
- интраоперационном повреждении или перевязке желчных протоков.
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

КТ ОБП. Портальная гипертензия на фоне обструкции воротной вены опухолью поджелудочной железы (красная стрелка). Опухолевый тромб (зеленая стрелка) в воротной вене. Асцит (белая стрелка).
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины — опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

КТ ОБП. Этот же пациент, расширенный левый долевой ствол воротной вены (синяя стрелка) с периваскулярным отеком (желтая стрелка).
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

КТ ОБП. Этот же пациент, варикозно расширенные вены как проявление синдрома портальной гипертензии (коричневая стрелка).
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Цирроз печени — симптомы и лечение
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 16 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.

Этиология
По этиологическим характеристикам можно выделить:
- распространённые формы ЦП;
- редкие формы ЦП.
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
- аутоиммунные, лекарственные, токсические, первичные и вторичные билиарные циррозы;
- генетически обусловленные патологии — гемохроматоз (нарушение обмена железа), болезнь Вильсона — Коновалова, дефицит белка альфа-1-антитрипсина, гликогеноз IV типа (недостаток ферментов), галактоземия, наследственная тирозинемия и непереносимость фруктозы;
- нарушение венозного оттока из печени — венокклюзионные формы ЦП (болезнь Бадда — Киари);
- тяжёлая правожелудочковая сердечная недостаточность;
- флебопортальные циррозы (типа Банти).
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
- большая печёночная недостаточность;
- кровотечение из варикозно расширенных вен пищевода;
- первичный рак печени;
- иммунопротективная недостаточность, влекущая за собой активизацию инфекционных (микробных) процессов, в первую очередь спонтанного бактериального перитонита и пневмонии, а также возникновение оксидативного стресса.
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
- с аутоиммунным поражением печени;
- кардиогенными заболеваниями — лёгочной гипертензией и хронической сердечной недостаточностью;
- болезнью Бадда — Киари;
- врождёнными болезнями накопления — наследственным гемохроматозом, лизосомальными болезнями накопления, болезнью Вильсона — Коновалова;
- флебопортальным циррозом (типа Банти).
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).

Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
- при вирусных гепатитах повреждающим агентом является сама вирусная частица, которая, размножаясь в клетке, разрушает её, вызывая цитолиз;
- при алкогольном ЦП прямое токсическое воздействие на мембраны гепатоцитов оказывает ацетальдегид с развитием алкогольной жировой болезни печени и алкогольного стеатогепатита;
- при метаболическом ЦП ведущую роль в патогенезе играет ожирение и сахарный диабет через стадию неалкогольного стеатогепатита с инсулинорезистентностью и последующей запрограммированной гибелью клеток печени.
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
- нарушение обмена и накопления железа при гемохроматозе;
- накопление меди при болезни Вильсона — Коновалова;
- окклюзия в системе воротной вены при гепатопортальном склерозе.
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
- вирус гепатита В;
- алкогольный гиалин;
- денатурированные белки;
- некоторые лекарственные средства;
- медьбелковые и железобелковые комплексы (ферритин).
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
Цирроз печени
Цирроз — это состояние, при котором в печени образуются рубцы и повреждения. Рубцовая ткань заменяет здоровую ткань органа и препятствует нормальной работе. Рубцовая ткань также частично блокирует кровоток через печень. Когда цирроз печени усиливается, орган начинает отказывать.
Многие люди не знают, что у них цирроз печени, поскольку признаки или симптомы могут отсутствовать, пока их орган не будет сильно поврежден.
Насколько распространен цирроз?
По оценкам исследователей, в экономически развитых странах приблизительно 20 из 100000 взрослых имеют цирроз печени. Болезнь чаще встречается у взрослых в возрасте от 45 до 54 лет. Исследователи полагают, что фактические цифры могут быть выше, потому что многие люди с циррозом не диагностируются.
Причины цирроза

Заболевание имеет разные причины. Некоторые люди с циррозом имеют более одной причины повреждения печени.
Наиболее распространенные причины
Наиболее распространенными причинами цирроза являются:
- алкогольная болезнь печени — повреждение печени и ее функции вследствие злоупотребления алкоголем;
- неалкогольная жировая болезнь печени;
- хронический гепатит С;
- хронический гепатит В.
Менее распространенные причины
Некоторые из менее распространенных причин цирроза печени включают:
- аутоиммунный гепатит;
- заболевания, которые повреждают, разрушают или блокируют желчные протоки, такие как первичный желчный холангит и первичный склерозирующий холангит;
- наследственные заболевания печени, передаваемые от родителей детям через гены, влияющие на работу органа, такие как болезнь Вильсона, гемохроматоз, и дефицит альфа-1-антитрипсина;
- долгосрочный прем определенных лекарств;
- хроническая сердечная недостаточность с застоем в печени, состояние, при котором замедляется кровоток из печени;
Признаки и симптомы цирроза

Признаков или симптомов цирроза может и не быть, пока печень не будет сильно повреждена.
Ранние симптомы цирроза могут включать:
- чувство усталости или слабости;
- отсутствие аппетита;
- сильное похудение;
- тошнота и рвота;
- легкая боль или дискомфорт в верхней правой части живота.
По мере ухудшения функции печени могут появиться другие симптомы, в том числе:
- сильный зуд кожи;
- кровоподтеки на теле;
- вздутие живота (см. фото выше);
- потемнение цвета мочи;
- потеря памяти, изменения личности или нарушения сна;
- отек в нижней части ног;
- желтоватый оттенок белых глаз и кожи (желтуха).
Осложнения цирроза
По мере выхода из строя печени могут развиться осложнения. У некоторых людей осложнения могут быть первым признаком заболевания. Осложнения цирроза могут включать следующее.
Портальная гипертензия
Портальная гипертензия является наиболее распространенным серьезным осложнением цирроза печени. Портальная гипертензия — это состояние, возникающее, когда рубцовая ткань частично блокирует и замедляет нормальный поток крови через печень, что вызывает высокое кровяное давление в воротной вене. Портальная гипертензия и ее лечение могут привести к другим осложнениям, включая:
- увеличенные вены — так называемые варикозные расширения — в пищеводе, желудке или кишечнике, которые могут привести к внутреннему кровотечению при разрыве вен;
- отек в ногах, лодыжках или ступнях;
- накопление жидкости в брюшной полости — так называемый асцит — который может привести к серьезной инфекции в пространстве, окружающей печень и кишечник;
- спутанность сознания или затруднения в мышлении, вызванные накоплением токсинов в мозге, называемая печеночной энцефалопатией.
Инфекции
Цирроз повышает вероятность заражения бактериальными инфекциями, такими как инфекции мочевыводящих путей и пневмония.
Рак печени
Болезнь увеличивает риск возникновения рак печени. Большинство людей, у которых развивается рак печени, уже имеют цирроз печени.
Отказ печени
Болезнь может в конечном итоге привести к печеночной недостаточности. При печеночной недостаточности печень сильно повреждена и перестает работать. Печеночная недостаточность также называется терминальной стадией заболевания печени. Это может потребовать трансплантацию органа.
Другие осложнения
Другие осложнения цирроза могут включать:
- заболевания костей, такие как остеопороз;
- камни в желчном пузыре;
- проблемы с желчевыводящими путями — трубки, которые выводят желчь из печени;
- мальабсорбция кишечника и недоедание;
- частые кровоподтеки и кровотечения;
- чувствительность к лекарствам;
- резистентность к инсулину и диабет 2 типа.
Диагностика
Заболевание диагностируется путем изучения истории болезни, медицинского осмотра, результатов анализов, визуальных исследований и биопсии.
Истории болезни и осмотр пациента.
Врач оросит больного о симптомах. Также спросит, есть ли в анамнезе состояния здоровья, которые повышают вероятность развития цирроза, об употреблении алкоголя, а также безрецептурных и рецептурных лекарств.
Далее врач обследует тело пациента, с помощью стетоскопа, чтобы выслушать звуки в животе и постучит по конкретным областям живота. Он проверит, не увеличилась ли печень, а также проверит нет ли нежности или боли в области живота.
Специалист может порекомендовать следующие анализы крови:
- анализ печеночных ферментов, показывающая аномальные уровни ферментов печени, которые могут быть признаком повреждения печени. Врач может заподозрить заболевание, если наблюдается:
- повышение уровня печеночных ферментов аланина трансаминазы (АЛТ), аспартат трансаминазы (АСТ) и щелочной фосфатазы (ЩФ);
- повышенный уровень билирубина;
- снижение уровня белков крови.
На основании результатов анализа крови врач может диагностировать определенные причины цирроза.
Визуальные исследования могут показать размер, форму, текстуру и жесткость печени. Измерение жесткости печени может показать рубцы. Врач может использовать меры жесткости, чтобы увидеть, становится ли рубцевание лучше или хуже. Визуальные тесты также могут показать, сколько жира в печени. Специалист может использовать один или несколько из следующих тестов визуализации:
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- ультразвуковое исследование (УЗИ);
- транзиторная эластография, специальное ультразвуковое исследование, измеряющее жесткость печени и жира.
Врач может выполнить биопсию печени, чтобы обнаружить количество рубцов. Биопсия может диагностировать заболевание, когда результаты других тестов не помогают, также она может объяснить причину болезни. Иногда врач с помощью биопсии может обнаружить, что что-то другое, кроме цирроза, привело к повреждению или расширению органа. Врач может также диагностировать рак печени на основании результатов биопсии.
Лечение цирроза

Врачи не имеют специальных методов лечения, которые могли бы вылечить конкретно цирроз. Тем не менее, они могут лечить многие заболевания, которые вызывают цирроз (и основная терапия направленно на это). Некоторые из болезней, вызывающих цирроз, могут быть вылечены. Лечение основных причин может предотвратить ухудшение заболевания и предотвратить печеночную недостаточность. Успешное лечение может постепенно улучшить некоторые рубцы в печени.
Причины цирроза лечатся в основном с помощью лекарств. Врач будет рекомендовать прекратить употребление алкоголя и принимать определенные лекарства, которые, возможно, вызвали цирроз или может ее ухудшить.
Алкогольная болезнь печени.
Если пациент страдает алкогольной болезнью печени, врач порекомендует полностью прекратить употребление алкоголя.
Неалкогольная жировая болезнь печени.
Если причина в неалкогольной жировой болезни печени, врач может порекомендовать сбросить вес. Потеря веса в результате здорового питания и регулярных физических нагрузок может уменьшить количество жира в печени, воспаления и образование рубцов.
Хронический гепатит С.
Если человек страдает хроническим гепатитом С, врач может назначить одно или несколько лекарств, одобренные для лечения гепатита С с 2013 года. Исследования показали, что эти лекарства могут вылечить хронический гепатит С у 80–95 процентов людей с этим заболеванием.
Хронический гепатит В.
При хроническом гепатите B врач может назначить противовирусные препараты, которые замедляют или предотвращают дальнейшее повреждение вирусом печени
Лечат аутоиммунный гепатит с помощью лекарств, которые подавляют или снижают активность иммунной системы.
Заболевания, которые повреждают, разрушают или блокируют желчные протоки.
Врачи обычно лечат заболевания, которые повреждают, разрушают или блокируют желчные протоки, с помощью таких лекарств, как урсодезоксихолевая кислота (Урсосан, Эксхол). Врачи могут также воспользоваться хирургическими процедурами, чтобы открыть желчные протоки, которые сужены или заблокированы.
Заболевания, которые повреждают, разрушают или блокируют желчные протоки, включают первичный желчный холангит и первичный склерозирующий холангит.
Наследственные заболевания печени.
Лечение наследственных заболеваний печени зависит от заболевания. Лечение чаще всего направлено на устранение симптомов и осложнений.
Долгосрочное использование определенных лекарств.
Единственное специфическое лечение большинства случаев цирроза, вызванного определенными лекарствами, — это прекращение приема лекарства, вызвавшего проблему. Поговорите с врачом, прежде чем начинать или прекращать прием каких-либо лекарств.
Лечение осложнений цирроза
Лечение осложнений цирроза печени включает в себя следующее.
Врачи лечат портальную гипертензию медикаментами для снижения высокого кровяного давления в воротной вене. Лечение осложнений портальной гипертензии включает:
- Варикозным расширением вен. Врач может прописать лекарства, чтобы снизить давление в венах пищевода или желудка. Это снижает вероятность того, что вены расширятся и лопнут, вызывая внутреннее кровотечение. Если наблюдается рвота с кровью или кровавый или черный стул, немедленно сходите в больницу. Врачи могут выполнять процедуры во время эндоскопии верхней части желудочно-кишечного тракта или использовать хирургические процедуры, чтобы остановить внутреннее кровотечение.
- Отек в ногах, лодыжках или ступнях. Врач может назначить лекарства, удаляющие жидкость из тела. Также рекомендуется ограничить количество соли в рационе.
- Асцит. Врач также назначит лекарства, которые удаляют жидкость из тела. Рекомендует ограничить употребление соли. Если есть большое количество жидкости в животе, врач может использовать иглы или трубки для слива жидкости. Он проверит жидкость на наличие признаков инфекции и назначит лекарства для лечения инфекции.
- Проблемы с мышлением, потеря памяти, изменения личности или нарушения сна, в результате печеночной энцефалопатией. Врач может назначить лекарства, снижающие уровень токсинов в головном мозге и улучшающие её работу.
Если есть бактериальная инфекция, врач назначит антибиотик.
Врач может лечить рак печени с помощью медицинских процедур, которые удаляют или уничтожают раковые клетки, например, с помощью хирургического вмешательства, лучевой терапии и химиотерапии. Рак печени также лечиться с помощью трансплантации (пересадки) печени.
Печеночная недостаточность, также называемая терминальной стадией заболевания печени, возникает, когда печень перестает работать. Единственное лечение печеночной недостаточности — пересадка печени.
Другие осложнения также можно лечить путем использования лекарств, диеты или физической активности. Также может потребоваться операция.
Что можно сделать, чтобы не допустить ухудшения цирроза?
Чтобы предотвратить ухудшение цирроза, можно сделать следующее:
- Не пить алкоголь и не употреблять запрещенные вещества.
- Поговорить с врачом, прежде чем принимать:
- отпускаемые по рецепту лекарства;
- рецептурные и безрецептурные снотворные;
- безрецептурные препараты, включая нестероидные противовоспалительные препараты (НПВП) и ацетаминофен;
- БАДы, в том числе травяные добавки.
Поговорите с врачом о риске заболевания раком печени и о том, как часто следует проходить обследование.
Когда врачи рассматривают пересадку печени при циррозе?
Врачи рассмотрит пересадку печени, когда цирроз приводит к печеночной недостаточности. Пересадка органа рассматривается только после того, как перепробованы все другие варианты лечения.
Прогноз
Выживаемость человека с циррозом печени зависит от тяжести рубцов.
15-летнее наблюдение за 100 людей, в Норвегии с тяжелым алкогольным циррозом печени показало, что 71 процентов людей в исследовании, умерли в течение 5 лет после постановки диагноза. Смертность через 15 лет после постановки диагноза составила 90 процентов.
Продолжительное употребление алкоголя и пожилой возраст были связаны с более высоким уровнем смертности среди людей с этой болезнью.
Это ограниченное исследование, но оно показывает, что цирроз является серьезным заболеванием, которое значительно сокращает продолжительность жизни и ухудшает качество жизни.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/portal-hypertension
Источник https://probolezny.ru/cirroz-pecheni/
Источник https://clinic-a-plus.ru/articles/gastroenterologiya/21153-tsirroz-pecheni.html