Острый аппендицит
Анатомия и функция отростка. Лимфоидная ткань появляется в червеобразном отростке (аппендиксе) спустя 2 нед после рождения. Количество фолликулов между 12 и 20 годами нарастает до 200. Продукция секреторных иммуноглобулинов осуществляется частью ассоциируемой с кишечником лимфоидной ткани и возникает для защиты внутренней среды организма. Аппендэктомия не предрасполагает к развитию рака кишечника или изменению иммунной системы.
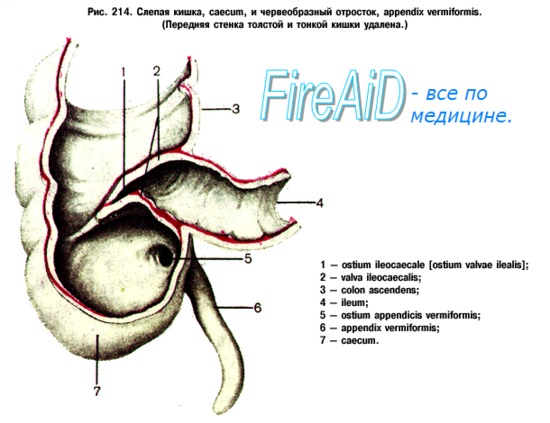
Червеобразный отросток полезен, но не обязателен. Его основание расположено в заднемедиальном участке слепой кишки, где сливаются три мышечных пучка толстой кишки. Длина и локализация свободного конца вариабельны: тазовый, ретроцекальный или другой нижний квадрант. Врожденные дефекты отмечаются редко и не представляют клинического значения. Кровоснабжение осуществляется с помощью аппендикулярной артерии.
Эпидемиология острого аппендицита.
Аппендицит — самое распространенное хирургическое заболевание брюшной полости. Наиболее частая заболеваемость отмечается во второй и третьей декадах жизни, параллельно количеству лимфоидной ткани в червеобразном отростке. Соотношение мужчин и женщин составляет 2: 1 в возрастном интервале между 15 и 25 годами, но в другом возрастном периоде — 1 : 1. В последние несколько десятилетий заболеваемость уменьшилась.
Этиология и патогенез острого аппендицита.
Обструкцию просвета вызывают каловые конкременты, лимфоидная гипертрофия, сгущение бария, диссеминация или кишечные глисты. Симптоматическая обструкция сопровождается закрытием петли ввиду того, что продолжается секреция кишечного сока слизистой оболочкой в просвет, имеющий емкость 0,1 мл, и потому, что обитающие в червеобразном отростке бактерии быстро размножаются.
Растяжение стимулирует висцеральные афферентные болевые волокна, опосредуя через блуждающий нерв появление тупой диффузной боли, локализованной в средней или нижней части живота. Внезапное растяжение может вызвать перистальтику, сопровождающуюся спастической болью. Венозное давление является чрезмерным, приток в артериолы обусловливает васкулярный застой в червеобразном отростке с появлением рефлекторной тошноты. Гиперемия серозной оболочки приводит к воспалению париетального листка брюшины, вызывая преходящую или более сильную боль в правом нижнем квадранте живота.
Повреждение слизистой оболочки способствует бактериальному распространению, в результате которого развиваются лихорадка, тахикардия и лейкоцитоз. При растяжении червеобразного отростка возникают антимезентериальный инфаркт и перфорация. Иногда эпизоды острого аппендицита разрешаются при уменьшении обструкции; последующее патологическое обследование выявляет утолщенную зарубцевавшуюся стенку червеобразного отростка.
Классификация острого аппендицита
В зависимости от стадии воспалительного процесса в отростке различают следующие формы аппендицита:
1. Катаральный (поверхностный).
2. Флегмонозный.
3. Гангренозный.
4. Прободной.
Выделяют следующие осложнения острого аппендицит:
а) аппендикулярный инфильтрат (отграниченный, прогрессирующий),
б) аппендикулярный абсцесс,
в) ограни-ченный, разлитой гнойный перитонит,
г) пилефлебит,
д) сепсис и др.
Тактика врача при остром аппендиците
Тактика врача поликлиники при остром аппендиците. Больные с подозрением на острый аппендицит подлежат немедленной госпитализации в ургентное хирургическое отделение. Этим больным нельзя вводить наркотики, ставить клизмы и прикладывать к животу грелку.
Тактика дежурного хирурга при остром аппендиците. Хирург обязан госпитализировать больного не только с ясным диагнозом острого аппендицита, но и в случаях, когда имеется лишь подозрение на острый аппендицит, при нали-чии отдельных его признаков.
План обследования при остром аппендиците
1. Анамнез.
Характерны постоянные, постоянно нарастающие боли в правой подвздошной области, нередко им предшествуют боли в эпигастрии или по всему животу (симптом Кохера). Часто тошнота, рвота, задержка стула.
2. Объективные данные.
Температура субфебрильная (37-38 С). Пульс учащен, язык обложен, при нарастании перитонита становится сухим. При пальпации — болезнен-ность и напряжение мышц в правой подвздошной области, положительный симптом Щетки-на -Блюмберга, Раздольского, Воскресенского, Ситковского, Образцова.
При развитии перитонита симптомы раздражения брюшины определяются ив других отделах живота. Трудности в диагностике острого аппендицита возникают при атипичном расположении червеобразного отростка (тазовом, ретроперитониальном, подпочечном и т.д.). Так, при расположении воспаленного аппендикса в подпеченочной области болезненность определяется в пра-вом подреберье. При ретроцекальном аппендиците боли могут иррадиировать в поясницу, а признаки раздражения брюшины отсутствовать.
У беременных вследствие смещения слепой кишки болезненность обычно локализуется выше правой подвздошной области. В распознавании острого аппендицита и его осложнений должно быть обязательным вагинальное и ректальное исследование.
Итак, выделим основные симтомы и признаки аппендицита:
1. Симптомы острого аппендицита.
Классическое прогрессирование симптомов включает: анорексию (присутствует почти всегда) вследствие постоянной боли, локализующейся в периумбиликальной области и имеющей умеренную интенсивность, которая в течение 4-6 ч смещается в правый нижний квадрант и носит острый характер.
Изменчивая позиция верхушки червеобразного отростка или неправильная ротация обусловливают вариабельность в локализации боли. Впоследствии могут появиться эпизоды рвоты одновременно с диареей или стойким запором, особенно у детей.
2. Острый аппендицит: Признаки
Появление признаков аппендицита определяет позиция червеобразного отростка или наличие разрыва.
Витальные признаки указывают на умеренную тахикардию или повышение температуры на ГС.
Положение комфорта -представляет собой позу эмбриона или положение лежа на спине с подогнутыми ногами, особенно правой. Изменение позиции вызывает боль.
Передняя поверхность червеобразного отростка обеспечивает максимальную болезненность и положительный признак Мак Барни (McBurney), заключающийся в защитной фиксации и усилении боли при быстром снятии пальпирующей руки после легкого надавливания в точке, расположенной на ‘/3 расстояния от передней верхней подвздошной ости до пупка.
Ранним признаком служит кожная гиперестезия в зоне, иннервируемой спинномозговыми нервами Т10, Т11, Т12. Признак Ровзинга (Rovsing) (появление боли в правом нижнем квадранте при пальпации левого нижнего квадранта) указывает на раздражение брюшины.
Поясничный признак (боль при медленном выпрямлении правого бедра больного, когда он лежит на левом боку) демонстрирует вовлечение в воспалительный процесс соседнего региона при натягивании подвздошно-поясничной мышцы.
Признак запирающей мышцы (обтуратора) — болезненность при пассивной внутренней ротации согнутого правого бедра при положении больного лежа на спине указывает на раздражение тканей вблизи внутреннего обтуратора. При ретроцекальном аппендиците можно наблюдать фланковук» боль.
При тазовом аппендиците могут отмечаться боль при исследовании прямой кишки и повышение давления в дугласовом пространстве.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик «Симптом Бартомье-Мехельсона при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Образцова при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Раздольского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Ровзинга при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом рубашки при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Сидковского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Щеткина-Блюмберга при аппендиците» в ОНЛАЙН режиме.
3. Лабораторные данные.
Анализ крови — лейкоцитоз со сдвигом лейкоформулы влево.
4. Рентгенологическое исследование при остром аппендиците проводится при: подозрении на плевропневмонию, прободную язву желудка и 12-перстной кишки, мочекаменную болезнь.
5. В отдельных случаях диагностические и тактические затруднения могут быть разрешены лапароскопией.
Продолжение. Острый аппендицит: Диагностика, лечение, реабилитация
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аппендицит у детей
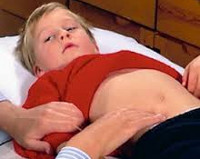
Аппендицит у детей – это острое (реже подострое, хроническое) воспаление в червеобразном отростке (аппендиксе). Аппендицит у детей протекает с болями в животе, одно- или двукратной рвотой, учащенным стулом, температурной реакцией, снижением активности, беспокойством. Диагностика включает пальпацию живота, ректальное пальцевое обследование; исследование общего анализа крови и мочи; УЗИ, рентгенографию или КТ брюшной полости; диагностическую лапароскопию. Выявление аппендицита требует проведения аппендэктомии, предпочтительно лапароскопическим путем.
МКБ-10


Общие сведения
Острый аппендицит – самое распространенное ургентное заболевание в детской хирургии (75% экстренных операций). С аппендицитом у детей приходится сталкиваться не только детским хирургам, но также педиатрам, детским гастроэнтерологам, детским гинекологам. В детском возрасте воспаление отростка слепой кишки развивается стремительно, что обусловливает нарастание деструктивных изменений в аппендиксе в течение сравнительно короткого времени. При аппендиците у ребенка в воспалительный процесс часто вовлекается брюшина, приводя к развитию аппендикулярного перитонита. Пик заболеваемости аппендицитом у детей (свыше 80% случаев) приходится на школьный возраст, у дошкольников заболевание встречается в 13%, у детей ясельного возраста – в 5% случаев.

Причины
Аппендицит является следствием обструкции червеобразного отростка и последующей бактериальной инвазии. Причиной обструкции аппендикса могут служить сформировавшиеся или попавшие в просвет отростка копролиты (каловые камни), инородные тела или паразиты, гиперплазия лимфоидных фолликулов, воспалительные стриктуры, врожденные аномалии (изгибы, перекруты) червеобразного отростка.
В развитии аппендицита у детей ведущую роль играет собственная микрофлора кишечника и червеобразного отростка. Нередко имеет место гематогенное и лимфогенное инфицирование, поскольку прослеживается связь развития аппендицита с ОРВИ, корью, отитом, фолликулярной ангиной, синуситами. Некоторые инфекционные заболевания (брюшной тиф, иерсиниоз, туберкулез, амебиаз) могут самостоятельно вызывать аппендицит.
Предрасполагающими и провоцирующими факторами могут выступать:
- переедание;
- рацион с пониженным содержанием клетчатки и повышенным содержанием сахара;
- запоры;
- гельминтозы (аскаридоз у детей);
- гастроэнтериты;
- дисбактериоз.
Патогенез
Механическая обструкция и гиперпродукция слизи создают повышенное давление в просвете червеобразного отростка, что сопровождается отеком слизистой аппендикса и усилением напряжения его стенок. В свою очередь, это вызывает снижение перфузии отростка, венозный застой и размножение бактериальной флоры. Через 12 часов развивается трансмуральное воспаление и возникает раздражение брюшины. При неразрешившейся обструкции в дальнейшем нарушается артериальное кровоснабжение аппендикса с возникновением тканевой ишемии и некроза всей толщи аппендикулярной стенки. Следующей стадией может стать перфорация стенки аппендикса с выходом в брюшную полость гнойного и фекального содержимого. Полное развитие аппендицита занимает менее 24-36 часов.
Дети до 2-х лет заболевают острым аппендицитом относительно редко, что объясняется особенностями их питания и анатомией червеобразного отростка, благоприятствующей его опорожнению. Одной из причин нечастого возникновения аппендицита у детей этого возраста служит слабое развитие лимфатических фолликулов в червеобразном отростке. К 6-8 годам фолликулярный аппарат полностью созревает, параллельно с этим увеличивается и частота возникновения аппендицита.

Классификация
Аппендикс у детей может располагаться в правой или левой подвздошной области, подпеченочном, тазовом или ретроцекальном пространстве. Исследования последних лет доказывают, что у детей возможно развитие как острого, так и хронического рецидивирующего аппендицита. Согласно морфологической классификации выделяют:
- простой (катаральный) аппендцит;
- деструктивный аппендицит: флегмонозным или гангренозным (в обоих случаях – с перфорацией или без);
- эмпиему червеобразного отростка.
Аппендицит у детей не всегда приводит к перфорации червеобразного отростка; в некоторых случаях встречаются случаи спонтанного выздоровления.
Симптомы аппендицита у детей
Клиническая картина острого аппендицита крайне разнообразна и зависит от возраста ребенка, расположения отростка, морфологической стадии воспаления. Самым ранним признаком аппендицита служит боль, которая в классическом случае локализуется в эпигастральной или околопупочной области, а затем смещается в проекцию аппендикса (чаще правую подвздошную область). При ретроцекальном расположении аппендикса боль определяется в пояснице, при подпеченочном расположении – в правом подреберье, при тазовом — в надлобковой области. Дети старшего возраста без труда указывают на локализацию боли. Превалирующими симптомами аппендицита у ребенка младшего возраста являются беспокойство, плач, нарушение сна, подтягивание ножек к животу, сопротивление осмотру.
Болевой синдром при аппендиците практически всегда сочетается с отказом от еды. Патогномоничным признаком аппендицита служит рвота: одно- или двукратная у старших детей или многократная — у малышей. При аппендиците у детей может отмечаться задержка стула; у маленьких детей, как правило, стул становится более частым и жидким с примесью слизи (диарейный аппендицит), в связи с чем может быстро наступить дегидратация.
Температура тела повышается до субфебрильных или фебрильных значений (38-40°С). Для детей старшей возрастной группы типичен симптом «ножниц», проявляющийся несоответствием температуры и пульса. Учащение мочеиспускания (поллакиурия) обычно наблюдается при тазовой локализации аппендикса.
При катаральном аппендиците язык у ребенка влажный, с налетом в области корня; при флегмонозном аппендиците – язык также остается влажным, но вся его поверхность обложена белым налетом; при гангренозном аппендиците — язык сухой и полностью покрыт белым налетом. Хронический аппендицит у детей встречается реже, чем у взрослых. Он сопровождается рецидивирующими приступами болей в правой подвздошной области с тошнотой и повышением температуры.
Осложнения
Острый аппендицит может осложняться перфорацией отростка, перитонитом, периаппендикулярным инфильтратом или аппендикулярным абсцессом, кишечной непроходимостью, сепсисом.
Диагностика
Распознавание аппендицита требует проведения физикального, лабораторного, а при необходимости – инструментального обследования ребенка. Пальпация живота у ребенка сопровождается напряжением мышц и резкой болезненностью подвздошной области, положительными симптомами раздражения брюшины (Щеткина – Блюмберга, Воскресенского). У маленьких детей обследование выполняется во время физиологического или медикаментозного сна. При трудностях диагностики проводится ректальное пальцевое исследование, при котором выявляется нависание и болезненность передней стенки прямой кишки, наличие инфильтрата, исключается другая патология.
- Лабораторные исследования. В общем анализе крови определяется лейкоцитоз 11-15х10 9 /л и сдвиг лейкоцитарной формулы влево. Исследование общего анализа мочи может выявлять реактивную лейкоцитурию, гематурию, альбуминурию.
- Гинекологический осмотр. У девушек детородного возраста в программу обследования входит тест на беременность и консультация детского акушера-гинеколога.
- УЗИ. При проведении УЗИ брюшной полости у детей удается выявить расширенный (более 6 см в диаметре) червеобразный отросток, наличие свободной жидкости в правой подвздошной ямке; при перфорации аппендикса обнаруживается периаппендикулярная флегмона.
- Другие инструментальные методы. При неоднозначности в трактовке клинических и физикальных данных ребенку может потребоваться выполнение рентгенографии или КТ брюшной полости. У младших детей с целью выявления защитного мышечного напряжения применяется электромиография передней брюшной стенки.

Дифференциальная диагностика
При хроническом аппендиците у детей с дифференциально-диагностической целью может выполняться фиброгастродуоденоскопия, эскреторная урография, УЗИ органов малого таза, ректороманоскопия, копрограмма, анализ кала на дисбактериоз и на яйца глистов, бактериологическое исследование кала. Диагностическая лапароскопия, как правило, переходит в лечебную. Дифференциальную диагностику при подозрении на аппендицит у детей проводят с:
- болезнями ЖКТ: острым холециститом, панкреатитом, синдромом раздраженной кишки;
- патологией почек: пиелонефритом, почечной коликой;
- гинекологическими заболеваниями: аднекситом, апоплексией яичника, перекрутом кисты яичника, ;
- кишечными инфекциями: гастроэнтеритом, дизентерией;
- гельминтной инвазией: аскаридозом;
- копростазом;
- мезаденитом;
- болезнями дыхательной системы: правосторонней пневмонией и плевритом.
Для исключения заболеваний, сопровождающихся абдоминальным синдромом (ревматизма, геморрагического васкулита, кори, скарлатины, гриппа, ангины, гепатита), требуется тщательный осмотр кожных покровов и зева больного ребенка.
Лечение аппендицита у детей
При подозрении на аппендицит необходима немедленная госпитализация и обследование ребенка специалистами. Ни в коем случае нельзя прикладывать к животу грелку, ставить очистительную клизму, давать обезболивающие препараты и слабительное. Наличие острого и хронического аппендицита у детей любого возраста служит абсолютным показанием к оперативному лечению. В современной педиатрии предпочтение отдается малотравматичной лапароскопической аппендэктомии, позволяющей сократить сроки послеоперационного восстановления.
При деструктивных формах аппендицита предоперационная подготовка не должна превышать 2-4 часов; при этом ребенку вводятся антибиотики, проводится инфузионная терапия. При осложненном аппендиците у детей выполняется открытая аппендэктомия.
Прогноз и профилактика
Прогноз в случае своевременно проведенной операции благоприятен. После деструктивных форм аппендицита может развиться спаечная болезнь. Летальность при аппендиците у детей составляет 0,1—0,3%.
Большое профилактическое значение имеет правильный режим питания, наблюдение за регулярным опорожнением кишечника ребенка, лечение хронических воспалительных заболеваний. Следует помнить, что течение аппендицита всегда стремительное и нередко атипичное, поэтому при любом недомогании (абдоминальных болях, диспепсических расстройствах, повышении температуры) необходима консультация педиатра.
3. Острый аппендицит у детей/ Разумовский А.Ю., Дронов А.Ф., Смирнов А.Н., Голованев М.А.// Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013.
Острый аппендицит у детей
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки (классифицируется по МКБ-10 в К.35).
Острый аппендицит – одно из наиболее частых заболеваний брюшной полости, требующих хирургического лечения.
В детском возрасте аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых. Эти закономерности наиболее выражены у детей первых лет жизни, что обусловлено анатомо-физиологическими особенностями детского организма, влияющими на характер клинической картины заболевания и в некоторых случаях требующими особого подхода к решению тактических и лечебных задач.
Острый аппендицит может возникнуть в любом возрасте, включая новорожденных, однако преимущественно наблюдается в возрасте после 7 лет, у детей до 3 лет частота его возникновения не превышает 8%. Пик заболеваемости приходится на возраст 9 – 12 лет. Общая заболеваемость аппендицитом составляет от 3 до 6 на 1000 детей. Девочки и мальчики болеют одинаково часто. Острый аппендицит – наиболее частая причина развития перитонита у детей старше одного года.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Острый аппендицит классифицируют по морфологическим изменениям в червеобразном отростке. Попытки дооперационной диагностики морфологической формы острого аппендицита крайне трудны и лишены практического смысла.
Кроме того, выделяют неосложненный и осложненный аппендицит (периаппендикулярные инфильтрат и абсцесс, перитонит).
Особую сложность для клинициста представляют недеструктивные формы, макроскопическая оценка которых не исключает субъективизма.
Этиология и патогенез
АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ
Изучение особенностей хирургической анатомии правой подвздошной области у детей имеет большое практическое значение, как для диагностики острого аппендицита, так и для выполнения оперативного вмешательства. Наибольший интерес представляет топография илеоцекального отдела кишечника – наиболее сложного образования пищеварительного тракта. Это объясняется тем, что в детском возрасте в этой области может локализоваться ряд заболеваний: врожденные пороки развития, инвагинация, опухоли, воспалительные процессы.
Несмотря на многообразие положения червеобразного отростка, наиболее часто встречаются его следующие типы локализации.
Наиболее часто (до 45%) червеобразный отросток имеет нисходящее положение. При этом варианте расположения червеобразный отросток спускается вниз к области входа в малый таз. Если слепая кишка расположена низко, а червеобразный отросток имеет достаточную длину, его верхушка может прилежать к мочевому пузырю или стенке прямой кишки.
При данном варианте расположения червеобразного отростка в клинической картине могут превалировать дизурические расстройства, учащение стула.
Передневосходящее положение отростка отмечается у 10% больных. При таком варианте клиническая картина наиболее ярко выражена и обычно не вызывает диагностических трудностей.
Задневосходящее (ретроцекальное) положение червеобразного отростка наблюдается у 20% больных. При этом варианте червеобразный отросток располагается за слепой кишкой и направляется дорсально кверху. Ретроцекальное расположение червеобразного отростка, особенно если он расположен забрюшинно, создает при аппендиците наибольшие диагностические трудности.
Латеральное положение отростка отмечено в 10% случаев. Обычно отросток находится кнаружи от слепой кишки, направлен несколько кверху. Диагностика заболевания при таком варианте расположения обычно не вызывает трудностей.
Медиальное положение червеобразного отростка встречается в 15% случаев. Отросток направлен к средней линии и верхушка его обращена к корню брыжейки тонкой кишки. В данном случае клиническая картина нетипична. Воспалительный процесс легко распространяется на всю брюшную полость, вызывая разлитой перитонит или образование межпетлевых абсцессов.
Практическое значение имеет знание анатомии и топографии большого сальника. В зависимости от возраста ребенка положение и величина сальника различны. Особенно недоразвит он у детей первых лет жизни (тонкий, короткий, беден жировой клетчаткой).
Клиническая картина
Cимптомы, течение
КЛИНИЧЕСКАЯ КАРТИНА ОСТРОГО АППЕНДИЦИТА
Разнообразие клинических проявлений острого аппендицита зависит от расположения червеобразного отростка, степени выраженности воспалительного процесса, реактивности организма и возраста пациента. Наибольшие трудности возникают в группе детей до 3 лет.
У детей старше 3 лет острый аппендицит начинается постепенно. Основным симптомом является боль, которая возникает в эпигастральной области или около пупка, затем захватывает весь живот и только через несколько часов локализуется в правой подвздошной области. Обычно боль носит постоянный ноющий характер.
Рвота наблюдается обычно в первые часы заболевания и, как правило, бывает однократной. Язык слегка обложен белым налетом. У ряда детей отмечается задержка стула. Жидкий, частый стул с примесью слизи часто отмечается при тазовом расположении отростка.
Температура тела в первые часы бывает нормально или субфебрильной. Высокие цифры лихорадки не характерны для неосложненных форм острого аппендицита. Характерным симптомом является тахикардия, не соответствующая высоте лихорадки.
Общее состояние при остром аппендиците страдает незначительно, но может ухудшаться при распространении воспалительных явлений на брюшину. Больные обычно находятся в вынужденном положении, лежат на правом боку с согнутыми и подтянутыми к животу нижними конечностями.
Как правило, у больных с острым аппендицитом нарушается сон, дети спят очень беспокойно, просыпаются во сне, или не спят вовсе. Аппетит у ребенка с острым аппендицитом снижен или отсутствует.
При осмотре форма живота обычно не изменена. В начале заболевания передняя брюшная стенка участвует в акте дыхания, по мере распространения воспалительного процесса становится заметным отставание в дыхании ее правой половины.
Наибольшую информацию для врача представляет пальпация живота. Пальпацию живот проводят по общепринятым правилам. Начинают ее обычно с левой подвздошной области в направлении против часовой стрелки. Поверхностная пальпация позволяет выявить локальную болезненность, напряжение мышц передней брюшной стенки. Чтобы убедиться в отсутствии или наличии ригидности мышц передней брюшной стенки важно каждый раз при перемене точки пальпации держать руку на животе, дожидаясь вдоха больного. Это позволяет дифференцировать активное напряжение от пассивного.
Среди многочисленных симптомов острого аппендицита наибольшее значение имеют локальная болезненность в правой подвздошной области (94 – 95%), пассивное напряжение мышц передней брюшной стенки (86 – 87%) и симптомы раздражения брюшины, в первую очередь симптом Щеткина-Блюмберга. Однако симптомы раздражения брюшины приобретают диагностическую ценность лишь у детей старше 6 – 7 лет и не являются постоянными (55 – 58%). Перкуссия передней брюшной стенки обычно болезненна.
Ценным методом диагностики является пальпация живота во сне, которая позволяет выявить локальное пассивное напряжение мышц передней брюшной стенки, особенно у беспокойных детей, осмотр которых в состоянии бодрствования затруднен.
При длительном отсутствии стула (более 24 часов) показано выполнения очистительной клизмы. Если причиной боли в животе являлась задержка стула, то после выполнения клизмы болевой синдром купируется.
В ряде случаев, при трудностях в диагностике, полезным является проведение ректального пальцевого исследования, особенно в случаях тазового расположения червеобразного отростка или наличия инфильтрата, которое позволяет выявить болезненность передней стенки прямой кишки. Если диагноз острого аппендицита не вызывает сомнений, проведение ректального пальцевого исследования не является обязательной диагностической манипуляцией.
Особенности клинической картины у детей младшего возраста
У новорожденных детей воспаление червеобразного отростка развивается крайне редко и диагностируется, как правило, только при развитии перитонита. Применение современных средств визуализации, в первую очередь ультразвукового исследования, позволяет установить диагноз острого аппендицита у новорожденных до развития осложнений.
Клиническая картина острого аппендицита у детей ясельного возраста чаще всего развивается бурно, на фоне полного здоровья. Ребенок становится беспокойным, капризным, отказывается от еды, температура тела повышается до 38 – 39°С. Возникает многократная рвота. Часто развивается многократный жидкий стул. В кале могут определяться патологические примеси (прожилки крови, слизь).
Осмотр живота у маленького ребенка часто сопряжен с трудностями. Ребенок беспокоится, сопротивляется осмотру. Пальпацию живота у таких пациентов необходимо проводить теплыми руками, предварительно успокоив ребенка.
У детей раннего возраста отмечается отставание правой половины живота в акте дыхания, умеренное его вздутие. Постоянным симптомом является пассивное напряжение мышц передней брюшной стенки, которое иногда бывает сложно выявить при беспокойстве ребенка.
Общим правилом в диагностике острого аппендицита у детей является следующее: чем младше ребенок, тем чаще симптомы интоксикации превалируют над локальной клинической картиной, достигая своего пика у новорожденных, у которых местные проявления в начале заболевания могут вовсе отсутствовать.
Диагностика
ДИАГНОЗ
Диагноз острого аппендицита устанавливается на совокупности данных анамнеза, осмотра и ряда лабораторно-инструментальных способов диагностики. В большинств случаев диагноз может быть установлен только на основании клинической картины без применения дополнительных методов исследования. Несмотря на это обязательным является проведения ряда диагностических исследований.
Обязательно выполнение клинического анализа крови, в котором выявляются неспецифические изменения, характерный для воспалительного процесса: лейкоцитоз (обычно до 15 – 10 х 109/мл) со сдвигом формулы влево и ускорение СОЭ.
На современном этапе больным с острыми болями в животе показано проведение ультразвукового исследования, которое позволяет выявить как изменения, характерные для острого аппендицита, так и визуализировать изменения со стороны органов брюшной полости и малого таза, которые могут давать схожую с острым аппендицитом клиническую картину. Для получения достоверной информации исследование должен проводить специалист, хорошо знающий анатомические особенности органов брюшной полости у детей в норме и патологии.
Ультразвуковое исследование позволяет выявить червеобразный отросток, который при развитии воспаления в нем определяется как неперистальтирующая тубулярная структура с утолщенными, гипоэхогенными стенками, просвет которой заполнен неоднородным жидкостным содержимым или каловым камнем. Вокруг отростка определяется скопление жидкости, может визуализироваться отечный сальник, прилежащий к аппендиксу, увеличенные мезентериальные лимфатические узлы с гипоэхогенной структурой.
Ультрасонография также позволяет обнаружить осложненные формы аппендицита, в первую очередь периаппендикулярный инфильтрат и абсцесс.
Диагностическая лапароскопия – единственный способ дооперационной визуальной оценки состояния червеобразного отростка. Применение диагностической лапароскопии в сомнительных случаях позволяет не только установить наличие или отсутствие воспаления в червеобразном отростке, но и при исключении диагноза острого аппендицита провести щадящую ревизию органов брюшной полости и более чем у 1/3 больных выявить истинную причину болей в животе.
При сомнениях в диагнозе необходима госпитализация ребенка и проведение динамического наблюдения, которое не должно превышать 12 часов. Осмотр проводится каждые 2 часа, о чем делается запись в истории болезни с указанием даты и времени осмотра. Если по истечении 12 часов наблюдения диагноз не удается исключить показано выполнение оперативного вмешательства.
Дифференциальный диагноз
Дифференциальный диагноз проводят с рядом заболеваний, при которых могут наблюдаться острые боли в животе.
Плевропневмония, особенно у маленьких детей, может сопровождаться болями в животе. Клинические и рентгенологические признаки пневмонии достаточно типичны и сложности в диагностике обычно возникают только в самом начале заболевания. При сомнениях в диагнозе динамическое наблюдение позволяет исключить диагноз острого аппендицита.
Кишечные инфекции сопровождаются болевым абдоминальным синдромом, однако, в подавляющем большинстве случаев для них характерны тошнота, многократная рвота, жидкий стул, схваткообразные боли в животе, выраженная лихорадка. При этом живот, как правило, остается мягким, отсутствуют симптомы раздражения брюшины.
Динамическое наблюдение также позволяет исключить наличие острой хирургической патологии.
Вирусные респираторные заболевания часто сопровождаются болями в животе. Тщательный сбор анамнеза, клиническое обследование, ультрасонография и динамическое наблюдение позволяют исключить диагноз острого аппендицита.
Абдоминальный синдром болезни Шенлейна-Геноха сопровождается резкими болями в животе, тошнотой, рвотой, повышением температуры тела. Следует очень внимательно осмотреть кожу ребенка, так как при болезни Шенлейна-Геноха обычно имеются геморрагические петехиальные высыпания, особенно в области суставов.
Почечная колика, особенно при поражении правой почки может давать картину, очень схожую с острым аппендицитом. Проведение анализа мочи, ультразвукового исследования почек и мочевых путей дает возможность установить правильный диагноз.
Острые хирургические заболевания органов брюшной полости (пельвиоперитонит, перекрут кисты яичника, дивертикулит) бывает достаточно сложно дифференцировать с острым аппендицитом.
Ультразвуковое исследование в ряде случаев позволяет выявить подобные состояния. Если же диагноз не удается исключить, показано выполнение экстренной операции, при наличии соответствующих условий выполняют диагностическую лапароскопию.
Следует отметить, что даже точное установление диагноза заболевания, имитирующего острый аппендицит, не позволяет исключить собственно острый аппендицит, так как возможно их сочетание, о чем всегда следует помнить.
Лечение
Экстренное оперативное вмешательство непосредственно после госпитализации в хирургический стационар, либо после кратковременной предоперационной подготовки (в зависимости от тяжести состояния пациента) показано:
• невозможности его исключения после проведения всего комплекса диагностических мероприятий и динамического наблюдения более 12 часов.
Предоперационная подготовка и обезболивание.
Дети с неосложненными формами острого аппендицита, как правило, не нуждаются в специальной предоперационной подготовке. Предоперационная подготовка показана пациентам с многократной рвотой, высокой лихорадкой (выше 38ºС) и другими симптомами тяжелой интоксикации. Проводится коррекция водно-электролитных нарушений, снижение температуры тела (НПВС, физические методы). Длительность предоперационной подготовки не должна превышать 2 часов.
Оперативное вмешательство проводится в условиях общей анестезии с использованием миорелаксантов и ИВЛ.
Перед оперативным вмешательством, в составе премедикации, или что более предпочтительно, во время индукции анестезии вводится антибактериальный препарат. Используют цефалоспорины I – II поколения: цефазолин 20 – 30 мг/кг, цефуроксим 20 – 30 мг/кг; полусинтетические пенициллины: ко-амоксиклав 25 мг/кг.
Операцию по поводу острого аппендицита проводит квалифицированный врач отделения, а по дежурству старший хирург бригады с обязательным наличием ассистента.
В настоящее время отдается предпочтение лапароскопической аппендэктомии, которая позволяет произвести полную ревизию органов брюшной полости, сопряжена с меньшим риском развития спаечных осложнений и раневой инфекции, отличается меньшей травматичностью и приводит к отличному косметическому эффекту. Несмотря на это, традиционное вмешательство не утратило полностью своего значения.
Аппендэктомия выполняется по витальными показаниям, единственным противопоказанием к ее проведению является агональное состояние пациента.
Традиционная аппендэктомия
Выполняется разрез в правой подвздошной области по МакБурнею-Волковичу-Дьяконову. Слепая кишка с червеобразным отростком выводится в рану. В брыжейке червеобразного отростка у его основания зажимом проделывают «окно», через которое проводят лигатуру из синтетического нерассасывающегося материала 2-0 – 3-0, брыжейку перевязывают и отсекают. Допустимо выполнение аппендэктомии как лигатурным, так и погружным способом. При выполнении аппендэктомии погружным способом предварительно вокруг основания отделенного от брыжейки червеобразного отростка накладывают кисетный шов рассасывающимся синтетическим материалом 3-0 – 4-0. На основание червеобразного отростка накладывают зажим Кохера, зажим снимают и в этом месте отросток перевязывают лигатурой из рассасывающегося материала. Выше лигатуры накладывают зажим Кохера и между зажимом и лигатурой отросток пересекают. Культю отростка обрабатывают раствором йода и при необходимости погружают кисетным швом в стенку слепой кишки.
В тех случаях, когда червеобразный отросток не удается вывести в рану, выполняют ретроградную аппендэктомию. Слепую кишку максимально выводят в рану. Затем пережимают основание отростка зажимом Кохера и перевязывают по этому месту лигатурой. Между зажимом и лигатурой отросток пересекают. Культю обрабатывают йодом и погружают кисетным швом. После этого слепая кишка становится более мобильной. Выделенный отросток извлекают в рану, брыжейку его перевязывают.
Операционную рану послойно ушивают наглухо.
Лапароскопическая аппендэктомия
Для проведения лапароскопической аппендэктомии необходимо соблюдение ряда условий.
— Наличие специалиста, владеющего методикой лапароскопических вмешательств и имеющего соответствующий сертификат;
— Наличие необходимого оборудования: монитора, цифровой видеокамеры, инсуффлятора, коагулятора, системы подвода углекислого газа (центральной разводки или баллона) и специальных инструментов;
— Наличие анестезиолога, владеющего методикой проведения анестезии при вмешательствах, сопровождающихся наложением карбоксиперитонеума.
Лапароскопические вмешательства противопоказаны при тяжелой сопутствующей патологии со стороны сердечно-сосудистой и дыхательной систем. Относительным противопоказанием служит наличие выраженного спаечного процесса в брюшной полости. В каждом случае возможность выполнения лапароскопического вмешательства решается с участием оперирующего хирурга, анестезиолога и профильного специалиста.
Для проведения вмешательства используют трехмиллиметровые инструменты у детей до трех-четырех лет и пяти- и десятимиллиметровые у детей старшего возраста.
Троакары устанавливают в трех точках: через пупок, в точке Мак-Бурнея слева и надо лоном. После введения троакаров и наложения пневмоперитонеума проводят осмотр брюшной полости. Осмотр начинают с правой подвздошной области, далее осматривается полость малого таза, левые отделы живота, верхний этаж брюшной полости.
При типичном расположении червеобразного отростка его захватывают зажимом и осторожно натягивают. Стандартными биполярными щипцами производят коагуляцию брыжейки отростка от верхушки к основанию с последующим пересечением ее ножницами.
При атипичном расположении отростка (ретроцекальном, забрюшинном) выполняют ретроантероградную аппендэктомию. Формируют окно в брыжейке в том месте, где она доступна для манипуляций. После этого брыжейку коагулируют и пересекают сначала ретроградно до верхушки, а затем антероградно до основания.
Далее на основание скелетированного аппендикса накладывают 2 петли Редера. Для этого отросток при помощи зажима помещают в петлю, захватывают и слегка натягивают. В этом положении петля затягивается на его основании. Лигатуру пересекают.
На расстоянии 5 – 6 мм от лигатуры производят биполярную коагуляцию отростка, после чего его пересекают по нижней границе зоны коагуляции и извлекают из брюшной полости. Выполняют санацию брюшной полости и троакары извлекают. На раны накладывают узловые швы.
Послеоперационное лечение
В послеоперационном периоде проводят антибактериальную терапию. Как правило, используют комбинацию цефалоспоринов I – II поколения или полусинтетических пенициллинов с аминогликозидами. Возможно использование только цефалоспоринов III поколения. Обязательно в схему антибактериальной терапии добавляют метронидазол. Антибактериальную терапию проводят в течение 4 – 5 суток.
Обезболивание после традиционной аппендэктомии требуется на протяжении 2 – 3 суток, после лапароскопической – обычно в течение первых суток после операции.
Кормить ребенка начинают с первых послеоперационных суток, назначают щадящую диету в течение 2 – 3-х суток, затем больного переводят на общевозрастную диету.
На 4 – 5-е послеоперационные сутки выполняют контрольное ультразвуковое исследование, клинический анализ крови и мочи. При отсутствии осложнений (скопление жидкости, наличие инфильтрата) и нормальной картины периферической крови и мочи после снятия швов (на 7-е сутки после традиционной аппендэктомии и на 4 – 5-е после лапароскопической) ребенок может быть выписан.
Посещать детское дошкольное учреждение или школу ребенок может через неделю после выписки. От занятий физической культурой дается освобождение на 1 месяц.
Информация
Источники и литература
- Клинические рекомендации Российской ассоциации детских хирургов
- 1. Исаков Ю. Ф., Степанов Э. А., Дронов А. Ф. Острый аппендицит в детском возрасте. – М.: Медицина, 1980. 2. Степанов Э. А., Дронов А. Ф. Острый аппендицит у детей раннего возраста. – М.: Медицина, 1974. 3. Баиров Г. А. Срочная хирургия детей. – Руководство для врачей. – Санкт-Петербург, 1997. – 323 с. 4. Баиров Г. А., Рошаль Л. М. Гнойная хирурги детей: Руководство для врачей. – Л.: Медицина, 1991. – 272 с. 5. Оперативная хирургия с топографической анатомией детского возраста / Под ред Ю. Ф. Исакова, Ю. М. Лопухина. – М.: Медицина, 1989. – 592 с. 6. Практическое руководство по использованию Контрольного перечня ВОЗ по хирургической безопасности, 2009 г. Printed by the WHO Document Production Services, Geneva, Switzerland. 20 с. 7. Дронов А. Ф, Поддубный И. В., Котлобовский В.И. Эндосокпическая хирургия у детей/ под ред. Ю. Ф. Исакова, А. Ф. Дронова. – М.: ГЭОТАР-МЕД, 2002, – 440 с. 8. Острый аппендицит/ В кн. Детская хирургия: национальное руководство /под. Ред. Ю. Ф. Исакова, А. Ф. Дронова. – М., ГЭОТАР-Медиа, 2009. – 690 с. 1. Al-Ajerami Y. Sensitivity and specificity of ultrasound in the diagnosis of acute appendicitis. East Mediterr Health J. 2012 Jan; 18 (1): 66 – 9. 2. Blanc B, Pocard M. Surgical techniques of appendectomy for acute appendicitis. J Chir 2009 Oct; 146 Spec No 1:22 – 31. 3. Bravetti M, Cirocchi R, Giuliani D, De Sol A, Locci E, Spizzirri A, Lamura F, Giustozzi G, Sciannameo F. Laparoscopic appendectomy. Minerva Chir. 2007 Dec; 62 (6): 489 – 96. 4. Drăghici I, Drăghici L, Popescu M, Liţescu M. Laparoscopic exploration in pediatric surgery emergencies. J Med Life. 2010 Jan-Mar; 3 (1): 90 – 5. 5. Doria AS. Optimizing the role of imaging in appendicitis. Pediatr Radiol. 2009 Apr; 39 Suppl 2: S 144 – 8. 6. Kamphuis SJ, Tan EC, Kleizen K, Aronson DC, de Blaauw I. Acute appendicitis in very young children. Ned Tijdschr Geneeskd. 2010;154 7. Kapischke M, Pries A, Caliebe A. Short term and long term results after open vs. laparoscopic appendectomy in childhood and adolescence: a subgroup analysis. BMC Pediatr. 2013 Oct 1; 13:154. 8. Lee SL, Islam S, Cassidy LD, Abdullah F, Arca MJ. Antibiotics and appendicitis in the pediatric population: an American Pediatric Surgical Association Outcomes and Clinical Trials Committee systematic review., 2010 American Pediatric Surgical Association Outcomes and Clinical Trials Committee. J Pediatr Surg. 2010 Nov; 45 (11): 2181 – 5. 9. Müller AM, Kaucevic M, Coerdt W, Turial S. Appendicitis in childhood: correlation of clinical data with histopathological findings. Klin Padiatr. 2010 Dec; 222 (7): 449 – 54. 10.Quigley AJ, Stafrace S.Ultrasound assessment of acute appendicitis in paediatric patients: methodology and pictorial overview of findings seen. Insights Imaging. 2013 Aug 31. 22 11.Sinha S, Salter MC. Atypical acute appendicitis. Emerg Med J. 2009 Dec; 26 (12): 856. 12.Vainrib M, Buklan G, Gutermacher M, Lazar L, Werner M, Rathaus V, Erez I. The impact of early sonographic evaluation on hospital admissions of children with suspected acute appendicitis. Pediatr Surg Int. 2011. Sep; 27 (9): 981 – 4.
Информация
РАЗРАБОТЧИКИ ИЗДАНИЯ
Главный редактор РОЗИНОВ Владимир Михайлович, доктор медицинских наук, профессор, заместитель директора Московского НИИ педиатрии и детской хирургии Минздрава России
РАЗУМОВСКИЙ Александр Юрьевич д. м. н, профессор, заведующий кафедрой детской хирургии РНИМУ им Н.И. Пирогова ДРОНОВ Анатолий Фёдорович д. м. н, профессор кафедры детской хирургии МЕТОДОЛОГИЯ СОЗДАНИЯ И ПРОГРАММА ОБЕСПЕЧЕНИЯ КАЧЕСТВА КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Информационные ресурсы, использованные для разработки клинических рекомендаций:
· Электронные базы данных (MEDLINE, PUBMED);
· Консолидированный клинический опыт ведущих педиатрических клиник Москвы;
· Тематические монографии, опубликованные в период 1952 – 2012.Методы, использованные для оценки качества и достоверности клинических рекомендаций:
· консенсус экспертов (состав профильной комиссии Минздрава России по специальности «детская хирургия»);
· оценка значимости в соответствии с рейтинговой схемой (таблица).Рейтинговая схема для оценки достоверности рекомендаций
Уровень А Высокая достоверность Основана на заключениях систематических обзоров и метаанализов. Систематический обзор – системный поиск данных из всех опубликованных клинических испытаний с критической оценкой их качества и обобщения результатов методом метаанализа. Уровень В Умеренная достоверность Основана на результатах нескольких независимых рандомизированных контролируемых клинических испытаний Уровень С Ограниченная достоверность Основана на результатах когортных исследований и исследований «случай-контроль» Уровень D Неопределенная достоверность Основана на мнениях экспертов или описании серии случаев Индикаторы доброкачественной практики (Good Practice Points — GPPs): Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ: не проводился
Метод валидизации рекомендаций:
· внешняя экспертная оценка (члены профильной комиссии Минздрава России по специальности «детская хирургия»);
· внутренняя экспертная оценка.Описание метода валидизации рекомендаций:
Рекомендации в предварительной версии были рецензированы независимыми внешними экспертами, комментарии которых были учтены при подготовке настоящей редакции.Открытое обсуждение клинических рекомендаций:
· в форме дискуссий, проведенных на круглом столе «Острый аппендицит у детей» в рамках Московской Ассамблеи «Здоровье столицы» (Москва, 2012);
· Российский симпозиум детских хирургов «Перитониты у детей» (Астрахань, 2013);
· предварительная версия была размещена для широкого обсуждения на сайте РАДХ, для того, чтобы лица, не участвующие в конгрессе имели возможность принять участие в обсуждении и совершенствовании рекомендаций;
· Текст клинических рекомендаций опубликован в научно-практическом журнале «Российский вестник детской хирургии, анестезиологии и реаниматологии»Рабочая группа:
Окончательная редакция и контроль качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.Содержание
Рекомендации включают детальное описание последовательных действий хирурга в определенных клинических ситуациях. Углубленная информация об эпидемиологии, этиопатогенезе рассматриваемых процессов представлена в специальных руководствах.Гарантии
Гарантируется актуальность клинических рекомендаций, их достоверность, обобщение на основе современных знаний и мирового опыта, применимость на практике, клиническую эффективность.Обновление
По мере возникновения новых знаний о сути болезни в рекомендации будут внесены соответствующие изменения и дополнения. Настоящие клинические рекомендации основаны на результатах исследований, опубликованных в 2000 – 2013 годах.Самодостаточность
Формат клинических рекомендаций включает определение болезни, эпидемиологию, классификацию, в т.ч., в соответствии с МКБ-10, клинические проявления, диагностику, различные виды лечения. Выбор темы клинических рекомендаций мотивирован высокой частотой встречаемости рассматриваемого патологического состояния, его клинической и социальной значимостью.Аудитория
Клинические рекомендации предназначены детским хирургам, хирургам общего профиля, оказывающим медицинскую помощь детям, учащимся высшей школы и последипломного образования.Существует электронная версия настоящих клинических рекомендаций, размещенная в свободном доступе на сайте Российской Ассоциации детских хирургов.
Источник https://meduniver.com/Medical/Abdomen/1.html
Источник https://www.krasotaimedicina.ru/diseases/children/appendicitis
Источник https://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%B0%D0%BF%D0%BF%D0%B5%D0%BD%D0%B4%D0%B8%D1%86%D0%B8%D1%82-%D1%83-%D0%B4%D0%B5%D1%82%D0%B5%D0%B9-%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8-%D1%80%D1%84/15770