Лекция 3.4.1. Внутрибольничная инфекция и инфекционный процесс
Обращаясь в медицинскую организацию, меньше всего человек ожидает найти здесь новое заболевание, вместо того, чтобы избавиться от уже имеющегося. Между тем, иногда случается и такое.
Как сказано в СанПиН 2.1.3.2630 – 10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность», любое клинически выраженное заболевание микробного происхождения, которое поражает больного в результате его поступления в больницу или обращения за медицинской помощью вне зависимости от появления симптомов заболевания у пациента во время пребывания в стационаре или после его выписки, а также инфекционное заболевание сотрудника лечебной организации вследствие его инфицирования при работе в данной организации подлежит учету и регистрации как внутрибольничная инфекция. Внутрибольничные инфекции (далее – ВБИ) – понятие собирательное, включающее различные нозологические формы. Наиболее удачным, полным и актуальным в настоящее время следует считать определение, предложенное Европейским региональным бюро Всемирной организации здравоохранения еще в 1979 году.
«Внутрибольничная инфекция – это любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения в неё за лечебной помощью, или сотрудников больницы вследствие их работы в данном лечебном учреждении вне зависимости от появления симптомов заболевания во время или после пребывания в больнице».
Проблема предупреждения внутрибольничных инфекционных заболеваний в современных условиях в России и за рубежом приобретают все большее значение.
В целях предупреждения возникновения и распространения ББИ в лечебных организациях должны своевременно и в полном объеме проводиться предусмотренные данными санитарными правилами и иными нормативными актами Российской Федерации профилактические и санитарно-противоэпидемические мероприятия.
Внедрение новых видов лечебного и диагностического оборудования; использование высокотехнологичных инвазивных процедур; широкое применение разнообразных антибактериальных препаратов, приводящих к селекции высоковирулентных госпитальных штаммов микроорганизмов; снижение защитных сил организма пациента; неблагоприятная экологическая обстановка; социальные проблемы, отрицательно влияющие на физическое состояние, эмоциональную сферу и иммунитет человека – эти и многие другие факторы способствуют росту внутрибольничного инфицирования пациентов и персонала.
Политика борьбы с инфекцией всецело направлена на защиту пациента, в то время как о здоровье и безопасности сестры забывается.
Актуальность этой группы инфекций обуславливают, с одной стороны, высокий уровень заболеваемости, летальности, социально-экономического ущерба, наносимого здоровью пациентов, с другой стороны то, что внутрибольничные инфекции наносят существенный вред здоровью медперсонала.
Сведения о заболеваемости внутрибольничными инфекциями медицинского персонала носят фрагментарный характер, течение многих регистрируемых заболеваний достаточно редко бывает манифестным, медицинские работники реже других категорий населения обращаются за медицинской помощью – многие из них в состоянии оказать ее себе сами.
Медицинский персонал лечебных организаций является группой профессионального риска по заболеваемости ВБИ, вызываемыми патогенными и условно-патогенными микроорганизмами. Профессиональные заражения регистрируются у средних медицинских работников: медицинские сестры – 43,0 % случаев заболеваний, лаборанты – 2,5 %, фельдшеры – 3,0 %.
Риск инфицирования напрямую зависит от компетенции и профессионализма медицинского персонала, а меры, принимаемые, например, медсестрой для собственной профилактики, в конечном итоге становятся и профилактикой ВБИ у пациента.
Известно более 300 возбудителей, которые могут обусловить возникновение инфекционного процесса у пациентов стационара или у медицинских работников при выполнении ими профессиональных обязанностей. Риск инфицирования важнейшая составляющая проблемы ВБИ. Актуальность проблемы ВБИ для России подтверждают постоянно регистрируемые вспышки заболеваний в ЛПО.
Значительным достижением является введение в России в рамках государственной отчетности с 1990 года регистрация ВБИ. С момента ввода в России официального учета и регистрации ВБИ уровень заболеваемости в среднем составляет 1,5-1,9 на 1000 населения.
Согласно опыту практических исследований, ВБИ возникают у 5-7% пациентов, находящихся на лечении или получающих медицинскую помощь амбулаторно. Экономический ущерб, причиняемый ВБИ, значителен: в Российской Федерации, по самым скромным подсчетам, он может достигать 10- 15 млрд руб. в год.
Присоединение ВБИ к основному заболеванию:
* приводит к удорожанию лечению
* сводит на нет результаты операций и усилия, затраченные на выхаживание новорожденных
* увеличивает послеоперационную летальность
* влияет на детскую смертность
* увеличивает длительность пребывания в стационаре
* увеличивает затраты на антибактериальные средства и лабораторные исследования
* снижает качество жизни пациента
* снижение трудоспособности пациента, финансовые проблемы пациента и его семьи
* приводит к потере репутации ЛПУ.
Принимая во внимание государственный масштаб проблемы и важность ее решения в России, разработанная сотрудниками Центрального научно – исследовательского института эпидемиологии и группой специалистов других научно – исследовательских институтов под руководством В.И.Покровского «Концепция профилактики внутрибольничных инфекций», утвержденная 06.12.1999 г. главным государственным санитарным врачом РФ Г.Онищенко, стала базовым документом при создании конкретных программ по оптимизации мер профилактики в регионах России.
Как сказано в «Концепции профилактики внутрибольничных инфекций», ежегодно в стране регистрируется от 50 до 60 тыс. случаев внутрибольничного заражения. Однако, по данным выборочных исследований, истинная заболеваемость значительно превышает регистрируемую. В нашей стране впервые на государственном уровне основные направления профилактики, сформулированные еще в 1999 году, определили на последующее десятилетие стратегию научных исследований, задачи разработки нормативного, правового обеспечения, внедрения передовых методов профилактики в практику.
Пересмотр этого документа определен изменившимися условиями, накопленными новыми научно практическими данными, реализацией многих положений, определенных в предыдущей Концепции, и необходимостью обозначить новые горизонты развития данного направления в стране, в том числе гармонизации нормативных документов с международным требованиями. Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главный государственный санитарный врач Российской Федерации Г. Г. Онищенко 6 ноября 2011 года на основании Федерального закона от 30 марта 1999 № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения» и в целях реализации Национальной Концепции профилактики инфекций, связанных с оказанием медицинской помощи, приказом от 26.04.2012 г. № 195 «О реализации Национальной Концепции профилактики инфекций, связанных с оказанием медицинской помощи от 06.11.2011» утвердил план реализации «Национальной Концепции профилактики инфекций, связанных с оказанием медицинской помощи» (ИСМП). Основной целью документа является определение стратегии профилактики ИСМП для снижения уровня заболеваемости и связанной с ней нетрудоспособности, смертности пациентов, а также социального и экономического ущерба на основе разработки теоретических основ управления ИСМП и внедрения в практику здравоохранения научно обоснованной системы эпидемиологического надзора и комплекса эффективных организационных, профилактических, противоэпидемических и лечебно-диагностических мероприятий.
Настоящая Концепция определяет цель, принципы, основные направления совершенствования национальной системы профилактики инфекций, связанных с оказанием медицинской помощи, механизмы обеспечения ее функционирования, а также ожидаемый социально-экономический эффект.
Стратегической задачей здравоохранения является обеспечение качества медицинской помощи и создание безопасной среды пребывания для пациентов и персонала в организациях, осуществляющих медицинскую деятельность. Инфекции, связанные с оказанием медицинской помощи (ИСМП), являются важнейшей составляющей этой проблемы в силу широкого распространения, негативных последствий для здоровья пациентов, персонала и экономики государства.
В Постановлении главного государственного санитарного врача РФ от 29.11.2011 № 146 «О профилактике внутрибольничных инфекций», зарегистрированном в Минюсте России 30.12.2011, регистрационный номер 22850, указано, что в Российской Федерации в 2010 году зарегистрировано 25617 случаев внутрибольничных инфекций против 27220 в 2009 году. Показатель заболеваемости составил 0,8 на 1000 госпитализированных.
Как и в предыдущие годы, наибольшее число случаев ВБИ зарегистрировано в учреждениях родовспоможения (35,8%) и хирургических стационарах (33,1%). Удельный вес случаев ВБИ, зарегистрированных в прочих стационарах, составил 15%, в детских стационарах – 9,8%, в амбулаторнополиклинических учреждениях – 6,3%.
Уровень регистрируемой заболеваемости внутрибольничными инфекциями в большинстве субъектов Российской Федерации по-прежнему остается крайне низким.
Низкий уровень заболеваемости объясняется:
* недоучетом случаев внутрибольничных заболеваний;
* отсутствием регистрации случаев внутрибольничного инфицирования (для большинства медицинских работников характерна медленная психологическая перестройка, которые по-прежнему рассматривают многие ВБИ как неинфекционную патологию);
* низким качеством проведения эпидемиологического обследования в очагах инфекции и установления причинно-следственных связей лечения пациентов в ЛПУ.
В большинстве субъектов Российской Федерации практически отсутствует регистрация случаев внутрибольничной инфекции мочеполовой системы, внутрибольничных пневмоний. В 2010 году в целом по стране зарегистрировано 667 случаев внутрибольничного инфицирования мочеполовой системы, из них 66,2 % зарегистрированы в 3 субъектах Российской Федерации (в городе Санкт-Петербурге, Челябинской и Омской
областях), тогда как в большинстве развитых стран эта патология занимает одно из ведущих мест в структуре внутрибольничных инфекций.
Основными причинами возникновения внутрибольничных инфекций явились нарушения санитарно-противоэпидемического режима в лечебных учреждениях, проведение ремонтных работ без закрытия стационаров, несвоевременность изоляции заболевших, несоблюдение цикличности заполнения палат, позднее проведение противоэпидемических мероприятий, неудовлетворительное качество проведения дезинфекционных и стерилизационных мероприятий.
Согласно «Концепции профилактики внутрибольничных инфекций, связанных с оказанием медицинской помощи,» определена роль биологического фактора в формировании заболеваемости медицинского персонала. Появились новые подходы к организации и проведению эпидемиологического надзора за ВБИ, новая терминология: использующийся многие годы в мировой практике термин ВБИ (Hospitalacquired infection) был постепенно вытеснен более точным термином «инфекция, связанная с оказанием медицинской помощи» – ИСМП. Изменилось и понимание сути этого термина: под ИСМП понимают любое клинически выраженное инфекционное (паразитарное) заболевание, развившееся у пациента в результате оказания медицинской помощи в стационаре, амбулаторнополиклинических условиях или на дому, а так же у персонала ЛПО вследствие осуществления профессиональной деятельности. Понятие ИСМП используется как в научной литературе, так и в публикациях нормативных документах большинства стран.
Необходимо учитывать эволюцию представлений о ВБИ и переход от концепции защиты пациента и персонала от ВБИ к концепции обеспечения безопасности пациента и персонала. Весь опыт, все технологии надзора за ВБИ должны быть использованы в более широких целях: от определения устойчивости возбудителей к антимикробным препаратам до выявления осложнений медикаментозной терапии. Необходимо направить усилия на борьбу с ИСМП, ассоциированными с устройствами, процедурами и медикаментами, предотвращать медицинские ошибки.
Инфекции, связанные с оказанием медицинской помощи (ИСМП), являются важнейшей составляющей этой проблемы в силу широкого распространения, негативных последствий для здоровья пациентов, персонала и экономики государства. Основными направлениями концепции является: совершенствование нормативно правового и методического обеспечения системы профилактики ИСМП (ВБИ); рационализация основных принципов гигиены в лечебно-профилактических учреждениях; совершенствование системы обучения медицинского персонала; оптимизация принципов профилактики ИСМП (ВБИ) среди медицинского персонала.
Важным условием реализации Концепции является разработка целевых комплексных программ профилактики ИСМП (ВБИ). Программы профилактики ИСМП (ВБИ) должны разрабатываться на федеральном, региональном, муниципальном, и учрежденческом (ЛПО) уровнях.
В настоящее время уже сложились определенные подходы к обучению медицинского персонала ЛПУ вопросам профилактики ИСМП (ВБИ), улучшилось взаимодействие органов и учреждений здравоохранения и госсанэпиднадзора, активизировалась работа по проведению совместных совещаний, конференций, семинаров по различным аспектам, касающихся профилактики ВБИ. Вопросы профилактики ежегодно рассматриваются на
совместных с органами управления здравоохранением коллегиях, санитарнопротивоэпидемических комиссиях, заседаниях медицинских советов. Широко внедряется такая форма работы, как проведение научно-практических конференций.
Государственную значимость практического решения проблемы ВБИ в современных условиях системы здравоохранения доказывает проводимые международные конференции и конгрессы. В соответствии с Планом основных организационных мероприятий Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, на основании приказа Роспотребнадзора от 04.08.2006 n 230 (ред. от 12.09.2006) “проведен международный конгресс “Эпидемиология и профилактика внутрибольничных инфекций”. Спектр вопросов, рассмотренных специалистами, включал: специфику профилактики ВБИ в стационарах хирургического профиля; эпидемиологию и профилактику отдельных нозологических форм ВБИ; эпидемиологическую безопасность новых методов и технологий диагностики и лечения пациентов; защиту медицинского персонала от ВБИ. В соответствии с планом научно-практических мероприятий Минздравсоцразвития РФ на 2011 год (утв. приказом Минздравсоцразвития РФ от 11 февраля 2011 г. №100) в г. Москве состоялся II Международный конгресс «Стратегия и тактика борьбы с внутрибольничными инфекциями на современном этапе развития медицины».
Конгресс проводился совместно с VI Международной конференцией «Проблемы обращения с медицинскими отходами лечебно-профилактических учреждений». Научная программа конгресса включала основные направления профилактики внутрибольничных инфекций. В ноябре 2013 г. состоялся III Международный конгресс по профилактике инфекций, связанных с оказанием медицинской помощи (ИСМП). Организаторы конгресса: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (Роспротребнадзор); ФБУН «ЦНИИ эпидемиологии» Роспотребнадзора; ФБУН НИИ дезинфектологии Роспотребнадзора. На Конгрессе обсуждались направления эпидемиологии и профилактики ИСМП в РФ и в мире в современный период, защита медперсонала от ИСМП, в том числе гигиена рук медперсонала и многие другие вопросы.
Повышенное внимание к проблемам в здравоохранении на государственном уровне подтверждает вышедший Федеральный закон “Об основах охраны здоровья граждан в Российской Федерации” от 21.11.2011 N 323-ФЗ и Указ Президента РФ от 7 мая 2012 г. N 598 “О совершенствовании государственной политики в сфере здравоохранения”. В разработке находится Концепция профилактики заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции) на территории Российской Федерации на 2011-2015 годы.
Проблема внутрибольничного инфицирования имеет большую и драматическую историю. Выдающийся русский хирург Н.И.Пирогов писал: «Если я оглянусь на кладбища, где схоронены зараженные в госпиталях, то не знаю, чему больше удивляться: стоицизму ли хирургов, или доверию, которым продолжают пользоваться госпитали у правительств и обществ. Можно ли ожидать истинного прогресса, пока врачи и правительства не вступят на новый путь и не примутся общими усилиями уничтожать источники госпитальных миазм».
В зависимости от путей и факторов передачи, возбудителей ВБИ классифицируют следующим
образом:
классические инфекционные заболевания;
госпитальные гнойно-септические инфекции.
К первой группе относятся инфекционные заболевания, механизм развития эпидемического процесса при которых является предметом изучения классической эпидемиологии. Эта группа включает в себя, как минимум, 4 подгруппы:
1. инфекции с аэрозольным механизмом передачи возбудителя инфекции (к ним относятся грипп, ОРВИ, корь, паротит, корьевая краснуха, дифтерия и др.);
2. инфекции с фекально-оральным механизмом передачи (сальмонеллез, дизентерия, вирусные гепатиты Е, Е и др.);
3. инфекции с контактно-бытовым механизмом передачи возбудителя инфекции;
4. инфекции с парентеральным путем передачи возбудителя инфекции (ВИЧ-инфекция, вирусные гепатиты В, С, Д и др.).
На долю первой группы ВБИ приходится около 15 % всех заражений, возникающих в госпитальных условиях. Таким образом, хотя эта группа представлена большим количеством инфекционных заболеваний и характеризуется различными механизмами передачи возбудителя инфекции, ее удельный вес весьма незначителен. Вторая группа ВБИ – госпитальные гнойносептические инфекции, чаще возникают и имеют тенденцию к распространению в стационарах хирургического профиля, родовспомогательных учреждениях. На их долю приходится 85 % ВБИ, они поражают значительное число пациентов. Это группа заболеваний, вызываемые условно-патогенными микроорганизмами, заболевания, находящиеся в причинно-следственной связи с лечебно-диагностическим процессом.
Характеризуя внутрибольничные инфекции, необходимо отметить, что данная категория инфекций имеет свои особенности, отличающие ее от так называемых классических инфекций – это полиэтиологичность.
В современных условиях особенности эпидемиологии ВБИ определяются:
увеличением числа случаев заноса в медицинскую организацию социально значимых инфекционных болезней (туберкулез вирусные гепатиты, ВИЧ и т.д.) пациентами, медицинским персоналом и посетителями;
селекцией высоковирулентных штаммов и условно-патогенных микроорганизмов с устойчивостью к физическим и химическим факторам, в том числе лекарственным препаратам, дезинфицирующим средствам и антисептикам;
своеобразием механизмов и способов передачи;
появлением новых возбудителей инфекционных заболеваний с неизвестной или на данный момент недостаточно изученной устойчивостью к внешним факторам воздействия вообще и дезинфицирующим средствам в частности;
госпитальные штаммы отличаются от обычных: способностью к длительному выживанию, агрессивностью, повышенной патогенностью, циркуляцией среди пациентов и персонала;
широким внедрением в практику малоинвазивных, в том числе высокотехнологичных лечебных и диагностических процедур;
несовершенством применяемых процессов очистки и обеззараживания сложных медицинских приборов и аппаратов;
снижением защитных сил организма пациентов и медицинских работников;
созданием крупных многопрофильных центров и лечебных организаций, приводящих к концентрации пациентов со сниженным иммунитетом.
Извлечение из справки к коллегии Министерства здравоохранения Российской федерации «О состоянии заболеваемости внутрибольничными инфекционными болезнями и мерах по их предупреждению»: ВБИ являются медицинской и социально-экономической проблемой. На протяжении последних лет в России разрабатывалась система санитарноэпидемиологического надзора за ВБИ. В 30 субъектах Российской Федерации в структуре центров Госсанэпиднадзора функционируют отделы надзоры за ВБИ, на остальных территориях санитарно-эпидемиологический надзор осуществляют эпидемиологические отделы. С 1993 г. в штат ЛПУ введены должности эпидемиологов.
Медсестра на своем рабочем месте должна осознать значимость в системе профилактики ВБИ правильность организации и ответственность за проведение мероприятий по обеззараживанию предметов ухода и инструментов медицинского назначения.
Многолетний опыт показал, что только те, кто знают и уважают правила асептики и соблюдают все возможные предосторожности, способны защитить себя, свое окружение, пациентов и общество.
Инфекционный процесс
Для правильной организации профилактических мер и контроля важно понимать сущность инфекционного процесса.
Инфекционный процесс – сложный процесс взаимодействия возбудителя и макроорганизма в определённых условиях внешней и внутренней среды, включающий в себя развивающиеся патологические защитно-приспособительные и компенсаторные реакции.
Инфекционный процесс составляет сущность инфекционной болезни. Собственно инфекционная болезнь – крайняя степень развития инфекционного процесса, может проявляться в различных формах:
острой
хронической
латентной
носительство.
По степени клинического течения – тяжелые, среднетяжелые, легкие формы.
В зависимости от степени распространенности инфекции:
1. генерализованные инфекции – сепсис;
2. локализованные инфекции:
инфекции кожи и подкожной клетчатки
респираторные инфекции
инфекции глаз
оториноларингологические инфекции
стоматологические инфекции
инфекции пищеварительной системы
урологические инфекции
инфекции половой системы
инфекции костей и суставов
инфекции центральной нервной системы
инфекции сердечно-сосудистой системы
По материалам монографии Н. И.Владимирова «Эпидемиология внутрибольничных инфекций (концепция санитарно – эпидемиологического надзора)» в условиях стационара имеется ряд причин, которые влияют на интенсивность эпидемического процесса при внутрибольничных инфекциях.
Основные причинно-следственные связи, определяющие неблагополучное санитарно-эпидемиологическое состояние ЛПО представлено на схеме ниже:
Наличие источника инфекции и условий для распространения (недостатки в размещении, оснащении, организации работы) ⇔ Снижение сопротивляемости организма при проведении сложных процедур
Все инфекционные болезни являются следствием последовательных событий (схема представлена ниже).
Цепочка инфекционного процесса
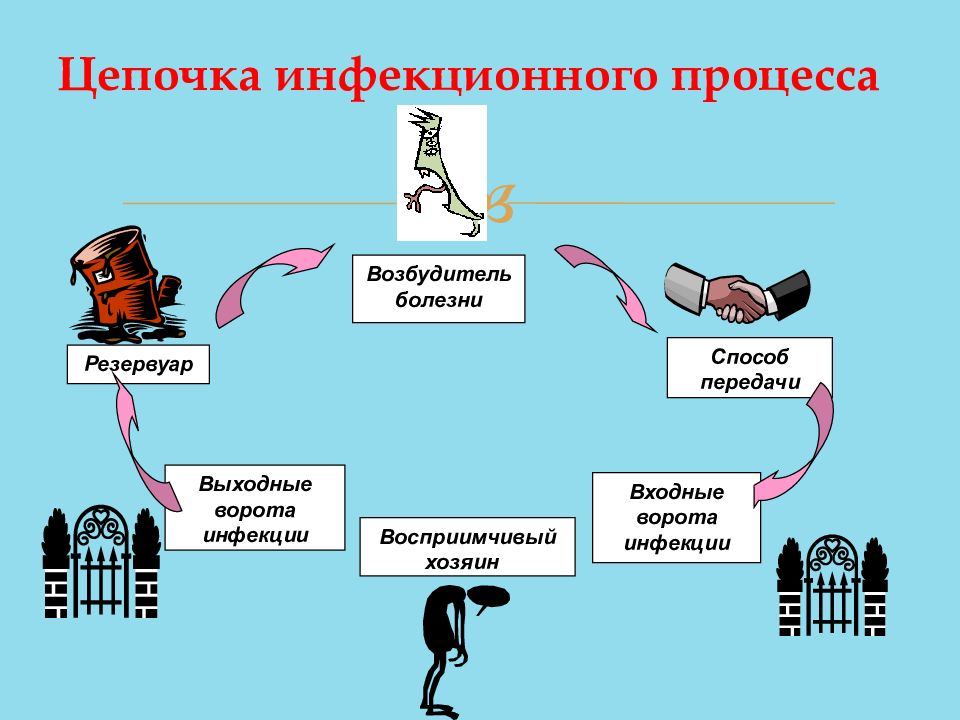
Возбудители ВБИ
Вызывают инфекционный процесс микроорганизмы-оппортунисты, условно-патогенные на фоне иммунодефицитного состояния макроорганизма. С каждым годом число возбудителей увеличивается преимущественно за счет условно-патогенных микроорганизмов. На современном этапе ведущую роль играют стафилококки (до 60 % всех случаев ВБИ), грамотрицательная флора, респираторные вирусы и грибы рода кандида, представленные наиболее вирулентными госпитальными штаммами (штамм – это чистая одновидовая культура микроорганизмов, выделенная из определенного источника и обладающая специфическими физиологическими и биохимическими признаками).
Масштаб проблемы ВБИ, структура ВБИ.
Внутрибольничные (нозокомиальные) инфекции – любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения в нее за лечебной помощью, или инфекционное заболевание сотрудника больницы вследствие его работы в данном учреждении, вне зависимости от проявления симптомов заболевания во время или после пребывания в больнице.
Структура ВБИ.
Анализ имеющихся данных показывает, что в структуре ВБИ, выявляемых в крупных многопрофильных ЛПУ, гнойно-септические инфекции (ГСИ) занимают ведущее место, составляя до 75-80% от их общего количества. Наиболее часто ГСИ регистрируются у больных хирургического профиля, в особенности в отделениях неотложной и абдоминальной хирургии, травматологии и урологии. Основными факторами риска возникновения ГСИ являются: увеличение числа носителей штаммов резидентного типа среди сотрудников, формирование госпитальных штаммов, увеличение обсеменности воздуха, окружающих предметов и рук персонала, диагностические и лечебные манипуляции, несоблюдение правил размещения больных и ухода за ними и т.д.
Другая большая группа ВБИ – кишечные инфекции. Они составляют в ряде случаев до 7-12% от их общего количества. Среди кишечных инфекций преобладают сальмонеллезы. Регистрируются сальмонеллезы в основном (до 80%) у ослабленных больных хирургических и реанимационных отделений, перенесших обширные полостные операции или имеющих тяжелую соматическую патологию. Выделяемые от больных и с объектов внешней среды штаммы сальмонелл отличаются высокой антибиотикорезистентностью и устойчивостью к внешним воздействиям. Ведущими путями передачи возбудителя в условиях ЛПУ являются контактно-бытовой и воздушно-пылевой.
Значимую роль во внутрибольничной патологии играют гемоконтактные вирусные гепатиты В, С, D, составляющие 6-7% в ее общей структуре. Более всего риску заболевания подвержены больные, которым проводятся обширные хирургические вмешательства с последующей кровезаместительной терапией, программный гемодиализ, инфузионная терапия. Обследования, проводимые стационарным больным с различной патологией, выявляют до 7-24% лиц, в крови которых обнаруживаются маркеры этих инфекций. Особую категорию риска представляет медицинский персонал госпиталей, чьи обязанности предусматривают выполнение хирургических манипуляций или работу с кровью (хирургические, гематологические, лабораторные, гемодиализные отделения). При обследованиях выявляется, что носителями маркеров гемоконтактных вирусных гепатитов являются до 15-62% персонала, работающего в этих отделениях. Эти категории лиц в ЛПУ составляют и поддерживают мощные резервуары хронических вирусных гепатитов.
На долю других инфекций, регистрируемых в ЛПУ, приходится до 5-6% от общей заболеваемости. К таким инфекциям относятся грипп и другие острые респираторные инфекции, дифтерия, туберкулез и др.
Заболевания ВБИ обычно вызваны внутригоспитальными штаммами условно-патогенных грамположительных и грамотрицательных бактерий, отличающихся по своей биологической характеристике от внегоспитальных штаммов и обладающих множественной лекарственной резистентностью, более высокой устойчивостью по отношению к неблагоприятным факторам окружающей среды – высушиванию, действию ультрафиолетовых лучей, дезинфицирующих препаратов. При заниженных концентрациях дезинфектантов внутрибольничные штаммы могут не только сохраняться, но и размножаться в них.
Кроме того возбудителями ВБИ являются грибы, вирусы, простейшие (пневмоцисты), многоклеточные паразиты (чесоточный зудень, вши).
Резервуары возбудителей ВБИ во внешней среде: оборудование для искусственного дыхания, жидкости для внутривенного введения, изделия медицинского назначения многократного использования (эндоскопы, катетеры, зонды и т. п.), вода, дезинфицирующие средства пониженной концентрации.
Резервуары возбудителей ВБИ во внутренней среде: дыхательная система, кишечник, мочевыделительная система, влагалище, носовая полость, глотка, руки.
Комплекс факторов, влияющих на развитие ВБИ:
§ санитарно-техническое состояние объектов ЛПУ, в т. ч. Эффективность работы системы вентиляции;
§ соответствие объемно-планировочных решений, площади, набора помещений гигиеническим нормативам;
§ состояние противоэпидемического режима и условия труда медицинского персонала;
§ инфекционная и профессиональная заболеваемость медицинских работников;
§ микробиологический мониторинг (микроорганизмы от больных, медицинского персонала, из внутрибольничной среды, их свойства);
§ оценка новых инвазивных медицинских технологий и изделии с позиции их эпидемиологической безопасности;
§ рациональная стратегия и тактика применения антибиотиков и химеопрепаратов, в т. ч. иммуносупрессоры, переливание крови, лучевая терапия;
§ снижение защитных сил организма в связи с нарушением питания;
§ состояние неспецифических защитных сил организма у лиц пожилого и раннего детского возраста;
§ медленная психологическая перестройка части клиницистов, по – прежнему рассматривающих многие ВБИ (пневмония, пиелонефрит, воспалительные заболевания кожи, подкожной клетчатки и др.), как неинфекционную патологию и несвоевременно осуществляют или. вовсе не проводят профилактические и противоэпидемические мероприятия.
Эпидемиология внутрибольничных инфекций
Взаимодействие организма хозяина, микроорганизма и окружающей среды составляют основу эпидемиологии инфекционных болезней. Когда речь идет о внутрибольничных инфекциях, вероятность развития инфекций определяет взаимодействия между человеком (госпитализированным пациентом или медицинским работником), возбудителями внутрибольничной инфекции и больничным окружением, включающим, прежде всего, различные лечебные и диагностические процедуры.
Возбудители внутрибольничной инфекции варьируют по своей структуре и размерам. Наибольшее значение в качестве возбудителей внутрибольничной инфекции имеют бактерии, некоторые вирусы и грибы.
Для успешной передачи возбудителей восприимчивому организму хозяина необходимо сохранение жизнеспособности микроорганизма в окружающей среде, из которой позже может произойти его передача.
При попадании в организм хозяина микроорганизмы не обязательно вызывают инфекцию. Они могут существовать и размножаться, не повреждая при этом ткани и не вызывая иммунного ответа у хозяина (это состояние называется колонизацией).
Способность микроорганизма вызывать инфекцию и тяжесть течения заболевания зависит от ряда внутренних характеристик микроорганизма.
Способы передачи инфекций
1. Контактный передача возбудителя осуществляется при попадании возбудителя на кожу или слизистые.
2. Артифициальный (искусственный) заражение происходит не в естественной среде (через медицинские инструменты, препараты крови, различные протезы).
3. Аэрозольный – передача возбудителя путем вдыхания возбудителя.
4. Фекально-оральный – проникновения возбудителя из кишечника больного (через загрязненную почву, грязные руки, воду и подукты питания) через рот в организм другого человека.
5. Трансмиссивный – передача возбудителя насекомыми-переносчиками.
Возбудители инфекций могут передаваться:
§ через прямой контакт человека с человеком, такой, как непосредственный контакт медицинского персонала с пациентами или с их секретами, экскретами и другими жидкими выделениями человеческого организма;
§ при непрямом контакте пациента или медицинского работника с загрязненным промежуточным предметом, включая загрязненное оборудование или медицинские принадлежности;
§ через капельный контакт, имеющий место при разговоре, чихании или кашле;
§ при распространении по воздуху возбудителей инфекции, содержащихся в капельных молекулах, частицах пыли или взвешенных в воздухе, проходящем через вентиляционные системы;
§ через обычные средства, поставляемые в медицинские учреждения: загрязненная кровь, лекарства, пища или вода. Микроорганизмы могут размножаться на этих поступающих в больницу средствах, а могут – и нет;
§ через переносчика инфекции. Инфекция может передаваться от человека человеку через животное или насекомое, играющее роль промежуточного хозяина или переносчика заболевания.
Контакт – самое распространенное средство передачи инфекции в современных больницах.
Защита медицинского персонала от ВБИ
Проблеме инфицирования медицинских работников при выполнении ими должностных обязанностей уделяется все большее внимание. Уровень заболеваемости ВБИ среди медработников зависит от различных факторов: организации работы в ЛПУ, используемых медицинских технологий и инструментов, обеспеченности медперсонала индивидуальными средствами защиты, а также от понимания медперсоналом проблемы ВБИ и риска инфицирования.
Мытье рук является самым простым и в тоже время очень эффективным мероприятием по предупреждению распространения нозокомиальных инфекций. Оно необходимо до и после общения с пациентом, после снятия перчаток, после прикосновения к неодушевленным предметам, которые могут быть загрязнены микроорганизмами.
Огромное значение в профилактике инфицирования медицинского персонала имеет использование средств индивидуальной защиты: перчаток, масок, очков и защитной медицинской одежды. Использование перчаток необходимо при выполнении различных манипуляций, при которых возможен контакт с кровью, биологическими жидкостями или выделениями, т.е. субстратами, которые всегда должны рассматриваться как потенциально опасные для здоровья медперсонала, а также слизистыми оболочками, поврежденной кожей и ранами. Использованные перчатки должны обрабатываться и утилизироваться в соответствии с существующими требованиями.
Маски необходимы для предотвращения воздушно-капельного переноса микроорганизмов, а также при возможности попадания в рот и нос жидких субстанций организма. Маски должны полностью закрывать рот и нос. Их нельзя опускать на шею. Слизистая оболочка глаз является входными воротами для инфекции. Поэтому в операционных, процедурных, перевязочных и др. для защиты глаз от попадания брызг крови, биологических жидкостей и др. необходимо использовать защитные барьеры для глаз (очки, щитки).
Для защиты волос от попадания на них микроорганизмов должны использоваться медицинские шапочки. При проведении хирургических операций, а также лечебных и диагностических манипуляций, сопровождающихся массивным загрязнением одежды медицинского персонала кровью и биологическими жидкостями, должны быть использованы водонепроницаемые халаты и фартуки. Для этого идеально подходит одноразовые медицинские халаты, обладающие водоотталкивающим эффектом и надежно защищающие медработников от инфицирования, Помимо использования средств индивидуальной защиты медработники должны строго соблюдать правила обращения с острыми предметами; особенно использованными инъекционными иглами скальпелями и т.д., этапность обработки использованных медицинских инструментов и изделий медицинского назначения, а также правила сортировки и обработки многоразового операционного белья и одежды, порядок утилизации одноразового инструментария и других отходов.
Большое профилактическое значение имеет вакцинация медработников от гепатита В, дифтерии, кори, эпидемического паротита, краснухи, полиомиелита и д.р.
Для профилактики инфицирования медработников возбудителями ВБИ очень важно, чтобы медработники соблюдали весь комплекс мер по охране здоровья, включая использование индивидуальных средств защиты, иммунизацию, регулярные медицинские осмотры, а также правила техники безопасности.
Гигиена персонала
Трудно переоценить важность личной гигиены медицинского персонала. К правилам личной гигиены относятся; ежедневный душ или ванна, при этом особое внимание обращается на волосы и ногти; тщательная стирка халатов и другой личной одежды; защита рта и носа (по возможности одноразовыми салфетками) и поворот головы в сторону от находящихся рядом людей при кашле и чихании; скрупулезное мытье рук, особенно после пользования туалетом.
Обработка рук
Самое эффективное средство инфекционного контроля в больницах – частое и основательное мытье рук, так как через руки передается больше болезней, чем другими способами. Правильное мытье рук медицинскими работниками предотвращает перенос инфекционных агентов от одного пациента к другому, а также защищает их самих от инфицирования.
Существуют разные виды средств для мытья рук в больницах. В большинстве случаев подходит обычное мыло.
Нельзя допускать загрязнения контейнеров с жидким мылом. Каждый раз освободившиеся контейнеры следует промывать и заполнять только свежим мылом. В тех отделениях больниц, где пациенты подвержены повышенному риску инфицирования, для мытья рук лучше всего использовать средства с антибактериальными добавками. Они рекомендованы также для отделений скорой и неотложной помощи, где существует большая вероятность для медицинского персонала контакта с кровью и другими жидкими выделениями. Чаще всего средства с антибактериальными компонентами для мытья рук бывают в жидком виде, но имеются также антибактериальные пены и ополаскиватели. Их применение особенно целесообразно там, где затруднен доступ к водопроводу.
Чтобы регулярное мытье рук не представляло труда для медперсонала, краны и раковины должны быть расположены в самых удобных местах по всей больнице.
Медицинские работники должны понимать, что использование перчаток не устраняет необходимости обработки рук. Она очень важна и при работе в перчатках, так как бактерии могут быстро размножаться в теплой влажной обстановке внутри перчатки; кроме того, во время использования не исключены повреждения перчаток, через которые протечет жидкость, содержащая микроорганизмы.
Частое мытье рук вредно для кожи, может привести к ее раздражению или дерматиту. Чтобы избежать этого, надо правильно смывать мыло и вытирать кожу, применять средства с антибактериальными компонентами только при необходимости, пользоваться кремами и лосьонами для рук и периодически менять средства с антибактериальными компонентами.
Обучение пациентов
Очень важно, чтобы пациенты поняли основные принципы инфекционного контроля, связанные с их лечением. К ним относятся:
§ соответствующее использование таких предметов, как испачканные бинты и салфетки;
§ аккуратное пользование туалетом, особенно это относится к детям и престарелым больным людям;
§ мытье рук и применение защитных барьеров для уменьшения распространения возбудителей инфекции;
§ особенно тщательный уход за теми местами на теле, которые имеют высокий уровень микробного загрязнения;
§ ознакомление с возможными путями попадания возбудителей инфекции, возникающими после терапевтических и диагностических процедур (например, внутрисосудистые или хирургические зоны проникновения);
§ немедленное сообщение врачу о возникновении боли, покраснения, появлении (изменении характера) выделений из ран;
§ использование эффективных приемов послеоперативного дыхания и откашливания для снижения пульмонологических осложнений;
§ осознание важности прохождения полного курса предписанной антибактериальной терапии даже после выписки из больницы.
Такое обучение весьма полезно и для членов семьи больного, так как они, во-первых, могут быть скрытым источником инфекции и, во-вторых, именно они будут ухаживать за пациентом после его выписки из больницы.
Посетители.
Для защиты пациентов и возможных посетителей следует разработать и применять на практике определенные правила. Доступ посетителей желательно осуществлять через один контролируемый вход. Если посещение начинает причинять неудобства, следует поместить пациентов группы повышенного риска в специальное отделение, для которого правила посещения строго ограничены.
Посетителей обязательно предупреждают о соблюдении мер предосторожности, таких, как мытье рук или защитная одежда при посещении пациента, имеющего инфекционное заболевание или повышенную восприимчивость к инфекции.
Посетители должны также понимать степень риска, которому они подвергают пациентов, особенно в периоды зарегистрированных в данной местности эпидемий, например гриппа. Кроме того, детей, навещающих пациента, тщательно осматривают и проверяют, нет ли у них передающихся заболеваний или активной инфекции.
Очистка, дезинфекция и стерилизация
Правила тщательного мытья и дезинфекции всех предметов и оборудования в лечебных учреждениях очень важны по эстетическим соображениям и для уменьшения микробного загрязнения окружающих поверхностей.
Неправильная обработка медицинских инструментов и оборудования, а также других предметов ухода за больными является частой причиной возникновения внутрибольничных инфекций.
Санитарная обработка поверхностей в помещениях лечебно-профилактических учреждений
Санитарная обработка поверхностей в помещениях лечебно-профилактических учреждений (ЛПУ) является одним из звеньев в цепи санитарно-противоэпидемических мероприятий, направленных на профилактику внутрибольничной инфекции (ВБИ).
Чистота в помещениях ЛПУ является его своеобразной «визитной карточкой». Это первое, на что обращает внимание пациент, посещая поликлинику или поступая в стационар на лечение. Под санитарной обработкой поверхностей в помещениях ЛПУ подразумевается их очистка от грязи, пыли, субстратов биологического происхождения и дезинфекция, т.е. уничтожение на поверхностях микроорганизмов – возбудителей инфекционных заболеваний.
К сожалению, качественному проведению санитарной обработки поверхностей в помещениях ЛПУ мешает ряд существующих проблем. Помещения ЛПУ часто не соответствуют требованиям «Санитарных Правил устройства, оборудования и эксплуатации больниц, родильных домов и других лечебных стационаров» не столько по площади и количеству помещений, сколько по их качеству (поверхности в помещениях имеют трещины, сколы, шероховатости, поврежденную плитку, устаревшую, плохо функционирующую систему вентиляции и т.д.). ЛПУ не оснащены специальными техническими средствами для проведения уборок (отсутствуют вспомогательные подвижные тележки, специальные контейнеры для сбора отходов; для приготовления и применения рабочих растворов дезинфицирующих средств и проведения обработки помещений используются подручные средства). Часто в ЛПУ отсутствуют контейнеры с жидким мылом, разовые бумажные салфетки, полотенца, туалетная бумага.
Еще одной проблемой является нехватка младшего медицинского персонала, который должен проводить санитарную обработку, в связи с чем, его функции выполняет медицинская сестра или случайные, неподготовленные люди. В результате обработка проводится некачественно, нерегулярно и не во всех помещениях.
Санитарная обработка помещений ЛПУ проводится с применением моющих или дезинфицирующих с моющим эффектом средств. Для санитарной обработки помещений ЛПУ можно применять только те дезинфицирующие средства, которые официально разрешены Департаментом Госсанэпиднадзора Минздрава России.
Средства для дезинфекции поверхностей в помещениях ЛПУ должны соответствовать следующим требованиям:
1. обеспечивать гибель возбудителей внутрибольничных инфекций — бактерий, вирусов, грибов при комнатной температуре;
2. обладать моющими свойствами, или хорошо совмещаться с моющими средствами;
3. иметь относительно низкую токсичность (4-3 класс опасности) и быть безвредными для окружающей среды;
4. быть совместимыми с различными видами материалов;
5. быть стабильными, неогнеопасными, простыми в обращении;
6. не обладать фиксирующим действием на органические загрязнения.
В настоящее время в России разрешены к применению 242 средства дезинфекции из различных химических групп, отличающиеся физико-химическими свойствами (форма применения, растворимость, стабильность, наличие моющего действия, значение рН растворов и т.д.), специфической биологической (антимикробной) активностью, токсичностью, назначением, сферой применения. Для достижения противоэпидемического эффекта дезинфекционного мероприятия необходимо правильно выбрать дезинфицирующее средство, соответствующее поставленной задаче. Для этого медицинский персонал должен хорошо знать основные свойства и особенности конкретных дезинфицирующих средств.
Порядок проведения санитарной обработки поверхностей в помещениях (пол, стены, двери и др., жесткая мебель, поверхности аппаратов, приборов, оборудования и т.д.), необходимость использования моющих или дезинфицирующих средств, частота проведения обработок зависят от профиля ЛПУ и функционального назначения конкретного помещения. Наиболее «жесткие» требования предъявляются к санитарному состоянию и, соответственно, к проведению санитарной обработки, инфекционных, хирургических, акушерских стационаров, процедурных, перевязочных, смотровых, стоматологических кабинетов, отделений для иммуноослабленных больных и интенсивной терапии, детских отделений, где имеется наибольший риск возникновения ВБИ, обусловленный высокой степенью обсемененности объектов микроорганизмами или повышенной восприимчивостью к инфекциям находящегося в помещениях контингента.
В помещениях ЛПУ любого профиля, в соответствии с действующими нормативными документами, два раза в сутки проводится влажная уборка с применением моющих или моюще-дезинфицирующих средств.
Генеральная уборка операционного блока, перевязочных, родильных залов, процедурных кабинетов, манипуляционных, диагностических кабинетов и т.д. проводится 1 раз в неделю, в помещениях палат, кабинетов и т.д. — 1 раз в месяц, в помещениях инфекционных стационаров – 1 раз в 7-10 дней, в ванных комнатах, туалетах, подсобных и вспомогательных помещениях — 1 раз в 10-15 дней.
Прежде, чем приступить к работе, медицинский персонал, проводящий обработку, должен внимательно изучить Методические указания по применению выбранного конкретного средства, обращая внимание на спектр антимикробного действия (обеспечит ли средство гибель имеющегося на поверхностях микроорганизма), параметры токсичности (можно ли применять средство в присутствии больных, какие применять меры предосторожности при работе с ним и т.д.), обладает ли средство моющим действием, а также имеющиеся характерные особенности средства. Растворы дезинфицирующих средств готовят в специальном помещении, оборудованном приточно-вытяжной вентиляцией или в вытяжном шкафу.
Персонал, готовящий раствор, должен работать в спецодежде: халат, шапочка, марлевая повязка, резиновые перчатки, а если есть указания, то – респиратор определенной марки и защитные очки. Растворы дезинфицирующих средств готовят путем смешивания дезинфицирующего средства с водопроводной водой в специальной технической посуде (емкости). Если средство обладает коррозионной активностью (хлорактивные, кислородактивные средства), для рабочих растворов используют емкости из коррозионностойкого материала (пластик, стекло, эмаль без повреждения). Более удобны для применения градуированные емкости, позволяющие дозировать смешиваемые ингредиенты.
Необходимое для приготовления рабочего раствора количество дезинфицирующего средства в виде порошка взвешивают на весах или пользуются специальными мерными ложками, которые прилагаются к упаковке средства. Дезинфицирующие средства в виде водных или спиртовых концентратов для приготовления раствора отмеряют с помощью мерного градуированного стакана, пипетки или шприца. Иногда дезинфицирующие средства выпускаются во флаконах с вмонтированной в них или съемной (в виде второй крышки-колпачка) мерной емкостью или емкостях с насосом.
Для получения нужной концентрации при приготовлении рабочего раствора важно соблюдать рекомендованное соотношение средства и воды (см. Методические указания по применению конкретного средства). Обычно при приготовлении рабочего раствора сначала в емкость наливают требуемое количество воды, затем добавляют к ней дезинфицирующее средство, размешивают и закрывают крышкой до полного растворения. Наиболее удобно готовить рабочие растворы дезинфицирующих средств, производимых в форме таблеток или в разовых упаковках.
В зависимости от химической природы рабочие растворы некоторых средств могут быть приготовлены впрок и хранится в закрытой емкости в специальном помещении до применения определенное время (сутки и более), другие – должны быть использованы сразу после приготовления. Поверхности в помещениях (пол, стены, двери и т.д), жесткую мебель, поверхности аппаратов, приборов обеззараживают способом протирания ветошью, смоченной в растворе дезинфицирующего средства или способом орошения.
Для обработки поверхностей в помещениях ЛПУ более приемлем способ протирания, позволяющий сочетать процесс дезинфекции с мытьем объекта.
Для этих целей целесообразно использовать средства, обладающие наряду с антимикробными также моющими свойствами. Для дезинфекции небольших, трудно доступных поверхностей а также для экстренной обработки небольших по площади поверхностей применяют дезинфицирующие средства способом распыления с помощью ручного распылителя типа «Росинка» или средств в аэрозольной упаковке; При необходимости проведения заключительной дезинфекции в ЛПУ, при перепрофилировании ЛПУ, иногда при проведении генеральных уборок поверхности обрабатывают способом орошения из гидропульта или другого распиливающего устройства, позволяющего обработать помещение большого объема. При использовании для дезинфекции способа орошения медицинский персонал должен строго соблюдать все рекомендуемые меры предосторожности: защитную одежду, респиратор, защитные очки, резиновые перчатки. Такую обработку следует проводить в отсутствие больных.
Воздух и дополнительно поверхности в помещениях ЛПУ обеззараживают ультрафиолетовым облучением с помощью бактерицидных облучателей, которые по месту расположения могут быть потолочными, настенными и передвижными, а по конструкции – открытого (применяют в отсутствие больных), закрытого (возможно применение в присутствии людей) и комбинированного типа. Разновидностью закрытого облучателя являются рециркуляторы воздуха с естественным или принудительным прохождением потока воздуха через камеру, внутри которой расположены бактерицидные облучатели, рекомендованные для непрерывного режима облучения в помещениях с постоянным пребыванием людей и высокими требованиями асептики, например, операционные, перевязочные, стерильная зона ЦСО. Режим дезинфекции зависит от мощности облучателя, объема помещения, критериев эффективности его обеззараживания, связанных с его функциональным назначением и определяется в соответствии с «Методическими указаниями по применению бактерицидных ламп для обеззараживания воздуха и поверхностей» №11-16/03-06,утвержденными Минздравмедпромом РФ 28.02,95г.
Санитарно-техническое оборудование протирают ветошью или чистят щетками (ершами), смоченными дезинфицирующим раствором или используют чистяще-дезинфицирующие средства в виде порошка, пасты, геля или другой готовой формы, рекомендованные для этих целей и обладающие наряду с дезинфицирующими свойствами хорошими потребительскими качествами (моющими, отбеливающими, чистящими, дезодорирующими). Чаще всего это хлорактивные или кислородсодержащие средства.
Уборочный инвентарь — ветошь, салфетки, губки, мочалки и т.д. – после уборки помещения и обработки объектов замачивают в дезинфицирующем растворе, по истечении экспозиции стирают или моют, прополаскивают водопроводной водой, высушивают и хранят в определенном месте. Использованные ветошь, салфетки и т.д. можно продезинфицировать также способом кипячения. Емкости, из которых производилась обработка помещений, освобождают от использованного дезинфицирующего раствора, моют и высушивают. Ерши, щетки замачивают в дезинфицирующем растворе на определенный срок, после чего споласкивают водопроводной водой. Все средства для уборки помещений должны находится в отдельной комнате, каждое на своем, для него отведенном месте, и быть промаркированы в соответствии с тем, для обработки какого объекта и в каком помещении они предназначены.
Для каждого помещения и для отдельных объектов должен быть отдельный уборочный инвентарь. Генеральные уборки в ЛПУ проводятся в соответствии с планом-графиком. В каждом подразделении должно быть определенное количество наборов уборочного инвентаря, в зависимости от числа помещений, в которых должна проводиться уборка. Генеральную уборку проводят в отсутствие больных при открытых фрамугах. Сначала из помещения удаляют мусор и медицинские отходы, собранные в контейнеры. Мебель отодвигают от стен. Тщательно моют стены, двери и т.д., уделяя особое внимание выключателям, дверным ручкам, замкам. Ветошью, смоченной в дезинфицирующем растворе, протирают светильники, арматуру, отопительные батареи, мебель, поверхности аппаратов, приборов, освобождая их от пыли. Один раз в месяц моют изнутри окна (снаружи окна моют 1 раз в полгода). Заканчивают уборку мытьем пола, начиная из дальнего конца комнаты, тщательно вымывая углы, плинтусы и пол около них по всему периметру комнаты, затем моют ее центральную часть. В помещениях, требующих особо строго соблюдения правил асептики (операционные, перевязочные, родильные залы, палаты новорожденных и недоношенных детей, отделения реанимации, бактериологические лаборатории и т.д.), после влажной уборки включают ультрафиолетовые облучатели (время облучения устанавливается в зависимости от различных факторов в соответствии с действующими Методическими указаниями – см. выше), Если поверхности в помещениях обрабатывали способом орошения, по истечении дезинфекционной выдержки проводится влажная уборка.
Подводя итоги можно сказать, что проблема санитарной обработки помещений ЛПУ только на первый взгляд кажется простой. При более глубоком ее рассмотрении выявляется ряд вопросов организационного, научного и экономического характера, решение которых позволит улучшить санитарное состояние помещений ЛПУ и снизить заболеваемость ВБИ.
Механизмы и способы передачи инфекции в ЛПУ.
Среди инфекционных заболеваний ВБИ занимает особое место. Механизмы и пути передачи могут быть самыми разнообразными, и зависят от особенностей конкретного возбудителя заболевания, условий, в которых находится пациент или медперсонал.
| Механизм передачи | Путь передачи | Примечание | Передаваемые заболевания |
| Аэрогенный (аэрозольный) | Воздушно-капельный | Реализация этих путей передачи в ЛПУ обусловлена: концентрацией в стационаре большого количества пациентов и персонала, возможными дефектами вентиляционной системы; работой кондиционеров; несоблюдением правил поведения пациентов с кашлем; отсутствием средств защиты дыхательных путей. | Грипп, ОРВИ, туберкулёз, легинеллёз. |
| Воздушно-пылевой | |||
| Фекально- оральный | Контактно-бытовой | Реализуется через руки персонала и пациентов (до 50 % ВБИ), бельё, предметы ухода, медицинские инструменты и аппаратуру, жидкие лекарственные формы, влажные щётки для мытья рук. | Сальмонеллёз, дизентерия. |
| Алиментарный (пищевой) | Реализуется при нарушении режима работы технологического оборудования пищеблока ЛПУ, технологии приготовления пищи, условий хранения и раздачи продуктов питания, мытья посуды, работы канализации, наличии источника инфекции среди работников пищеблока. | Острые кишечные инфекции (дизентерия, пищевая токсикоинфекция, сальмонеллёз), гепатит А. | |
| Водный | Может осуществляться при попадании возбудителей в воду. | Острые кишечные инфекции (дизентерия, пищевая токсикоинфекция, сальмонеллёз), гепатит А. | |
| Контактный | Контактно-бытовой | Реализуется, когда персонал становится механическим переносчиком возбудителя от одного пациента к другому на своих руках, инструментах, аппаратуре. | Заболевания, вызываемые стафилококками, протеем, стрептококками, синегнойной палочкой. |
| Гемоконтактный (парентеральный, артифициальный) | Контакт с биологическими жидкостями | Реализации этого пути способствует широкое внедрение инвазивных методов диагностики и лечения, усложнение и увеличение длительности оперативных вмешательств, пересадка органов, переливание крови. | СПИД, парентеральные гепатиты В и С. |
Факторы передачи ВБИ – это предметы окружающей среды, на которых находится возбудитель того или иного заболевания, с помощью которых реализуются пути передачи инфекции восприимчивым организмам. Факторами риска могут быть: предметы личной гигиены, игрушки, книги, посуда, ручки дверей, барашки кранов, поручни в общественном транспорте, пища, вода, медицинский инструментарий, руки персонала и др.
Факторы, влияющие на восприимчивость хозяина.
Под восприимчивостью понимают способность организма отвечать на внедрение возбудителя инфекции рядом специфических патологических реакций. Восприимчивость к инфекционным болезням определяется неодинаковой чувствительностью организма на внедрение патогенного возбудителя. Она зависит от состояния организма человека, его возраста, пола, от качественной характеристики патогенного агента, его дозы и конкретных условий места и времени развития эпидемического процесса. На инфекционный процесс влияют специфический иммунитет и неспецифическая резистентность организма. Ряд болезней, так называемые оппортунистические инфекции (герпес, цитомегалия, токсоплазмоз и др.), возникает на фоне приобретенных или врожденных иммунодефицитов. После перенесенных инфекций в большинстве случаев образуется постинфекционный иммунитет, при введении средств активной иммунизации (вакцины и анатоксины) формируется искусственный иммунитет.
Различают естественный или видовой (врожденный) иммунитет , приобретенный активный и пассивный.
Естественный или врожденный иммунитет – видовая невосприимчивость, обусловленная совокупностью биологических особенностей, присущих тому ли иному виду животных и приобретенных ими в процессе эволюцию
Приобретённый иммунитет формируется в процессе жизни и является активно приобретённым. Такой иммунитет всегда специфичен. Он может быть постинфекционным или поствакцинальным.
Постинфекционный иммунитет может сохраняться в течение всей жизни (корь, полиомиелит, ветряная оспа), но нередко бывает кратковременным (ОРВИ, ОКИ).
Активный поствакцинальный иммунитет сохраняется 5–10 лет.
Пассивный иммунитет возникает в результате введения в организм готовых антител (специфический иммуноглобулин, сыворотки, плазмы). Пассивный иммунитет сохраняется 2–3 недели. Разновиднеостью пассивного иммунитета является трансплацентарный , который сохраняется около 3–6 месяцев.
Коллективный иммунитет – это способность коллектива противостоять поражающему действию возбудителя инфекции. Иммуноструктура населения (коллектива) состоит из распределения отдельных членов коллектива по уровню восприимчивости к данному возбудителю. Она отражает состояние иммунитета к определенному возбудителю, приобретенного в результате перенесенных заболеваний, латентной или активной иммунизации.
Основными движущими силами эпидемического процесса – факторами второго порядка являются элементы природной и социальной среды.
Природная среда – это совокупность компонентов природной среды, природных и природно–антропогенных объектов. Особенности годового биологического цикла, отмечаемого у животных, существенно сказываются на активности эпизоотического и косвенно эпидемического процесса.
Взаимозависимость элементов эпидемического процесса позволяет рассматривать его как сложное социально–биологическое явление, при этом приоритет в значительной части случаев принадлежит социальным факторам.
факторами зашиты (воспалительная реакция и др.) и иммунитетом.
Восприимчив организм-это 3 звено эпид процесса. Степень восприимчивости зависит от реактивности,котор определяется неспецифич(резистентность) и специфич(иммунитет)
Резистентность- совокупность неспецифич факторов защиты (непроницаемость кожи,лейкины).
Различают видовую и индивидуальную. Видовая рез-ть- совокупность защитных факторов, присущих данному виду. Индивидуальная- совокупность защитных факторов, присущих данному индивиду.
фактором восприимчивости к инфекциям является возраст. Общеизвестно, что более восприимчивы к инфекции дети и люди пожилого возраста, у детей высокая степень восприимчивости сочетается со слабо выраженными тканевыми изменениями в очаге инфекции
Иммунитет-способ защиты организма от живых тел и веществ, несущих на себе признаки генетической чужеродности. Различают активный и пассивный, постинфекционный и поствакципальный, а по механизму развития – антитоксический, антимикробный, гуморальный,
клеточный, общий и местный иммунитет. Популяция людей неоднородна по способности вырабатывать и сохранять иммунитет.
Иммунный ответ осуществляется имун сист. (совокуп лимфоидн органов и тканей) К центральным органам относятся костный мозг и вилочковая железа, к периферическим – селезенка, лимфоузлы, лимфоидная ткань слизистых оболочек и лимфоидная ткань, ассоциированная с кожей. Централ звено имун сист- Т4-лимфоциты-распознают а/г, выделяют медиаторы и запускают реакции клеточн и гуморал иммунитета. Происходит диф-ка и деление Т-клеток(киллеров) ,и В-лимфоцитов,превращ в плазматич кл-ки и продуцир а/т к дан а/г. После уничтожен чужерод агента-Т-супрессоры останавлив имунопоэз. Выделяют первич и вторич иммун ответ-при повтор встрече с а/г(за счет клеток-памяти
Естественный активный иммунитет появляется в результате контакта с возбудителем (после перенесенного заболевания или после скрытого контакта без проявления симптомов болезни).
Естественный пассивный иммунитет возникает в результате передачи от матери к плоду через плаценту (трансплантационный) или с молоком (колостральный) готовых защитных факторов – лимфоцитов, антител, цитокинов и т.д.
Искусственный активный иммунитет индуцируется после введения в организм вакцин, содержащих микроорганизмы или их субстанции – антигены.
Искусственный пассивный иммунитет создается после введения в организм готовых антител или иммунных клеток. Такие антитела содержатся в сыворотке крови иммунизированных доноров или животных
Первый иммунный кризис по времени совпадает с периодом новорожденности, когда организм впервые встречается с огромным количеством чужеродных антигенов.
Установлено, что у новорожденных, по сравнению со взрослыми, способность к продукции а- и у-интерферона значительно меньше. У детей от 1 года до 3 лет биологические свойства интерферона такие же как у взрослого человека. Однако способность к продукции а- и у-интерферона у детей до 3 лет остается сниженной. Вследствие недостаточности интерфероногенеза у детей раннего возраста отмечается склонность к частым инфекционно-воспалительным заболеваниям. Установлено, что интерфероны обладают антивирусным, антибактериальным, антипролиферативным и иммуномодулирующим действием.
Второй критический период в иммунном статусе ребенка приходится на возраст 3-6 мес. Он характеризуется постепенным ослаблением пассивного гуморального иммунитета из-за уменьшения концентрации материнских иммуноглобулинов, полученных еще в эмбриональном периоде.
Третий иммунный кризис в жизни всех детей связан с резкой гормональной перестройкой организма подростков. У девочек этот этап начинается с 12-13 лет, у мальчиков – с 14-15 лет. В иммунной системе при этом происходят следующие изменения:
уменьшается масса лимфоидных органов, что связано с пубертатным скачком роста и веса детей;
подавляется функция Т-системы (клеточный иммунитет);
стимулируется функция В-системы (гуморальный иммунитет).
Сдвиги в функции иммунитета обусловлены повышенной секрецией половых гормонов.
Раздел 2. Обеспечение безопасной больничной среды.
Тема 2.1. «Инфекционный контроль. Инфекционная безопасность».
Санитарно-противоэпидемический режим – это комплекс организационных, санитарно-профилактических, гигиенических и противоэпидемических мероприятий, направленных на предупреждение внутрибольничной инфекции.
Санитарно-противоэпидемический режим включает требования к санитарному состоянию территории, на которой размещена больница, внутреннего оборудования больницы, освещения, отопления, вентиляции, санитарного состояния помещений. Внутри-больничная инфекция – это любое инфекционное заболевание,которое настигает больного в результате его доставки в больницу или обращения за врачебной помощью, или инфекционное заболевание работника вследствие его работы в этом заведении.
Дезинфекционно-стерилизационные мероприятия – основа профилактики ВБИ.
«Внутрибольничная инфекция. Инфекционный процесс и контроль»
Инфекционный процесс – это понятие, которое определяет взаимодействие макро- и микроорганизмов, способствующее возникновению инфекционной болезни в различных формах: острой, хронической, латентной, а также носительство.
Главным условием возникновения инфекционного процесса является наличие возбудителя болезни. ВБИ возникает только при наличии трех звеньев «инфекционного процесса»:
2. Путь передачи.
3. Восприимчивый к инфекциям организм человека (макроорганизм)
Возбудители ВБИ .
Условно-патогенная микрофлора: стафилококки, золотистый стафилококк, стрептококки, синегнойная палочка, псевдомонады, грамотрицательные бактерии и их токсины (кишечная палочка, протей, сальмонеллы и другое).
Резервуаром (источником) ВБИ являются:
Пациент (его кровь, выделения, секреты, раны, повязки, полость рта, кожа, слизистые, используемые ими судна, моче- и калоприемники, постельное белье);
Медицинский персонал (руки, кишечник, мочеполовая система, полость рта, носоглотка, кожа, волосы);
Окружающая среда (персонал, посетители, продукты питания, пыль, вода, оборудование, воздух, лекарственные средства, применение дезинфицирующих средств низкой концентрации).
Типичные места обитания ВБИ.
В медицинских учреждениях типичными местами обитания ВБИ, которые являются экзогенными источниками инфекции, могут быть:
Изделия из резины (катетеры, дренажные трубки);
Приборы, в которых используется вода и антисептики (дистиллятьры, ингаляторы, ионизаторы и др.)
Аппараты для искусственного дыхания;
Эндогенными источниками инфекции, т.е. преимущественными местами их обитания в организме человека, являются:
Кожа и мягкие ткани;
Полость рта, носоглотка, влагалище, кишечник.
Через руки персонала передаются: золотистый стафилококк, эпидермальный стафилококк, стрептококкА, энтерококк, эшерихии, клебсиелла, энтеробактерии, протей, сальмонелла, синегнойная палочка, анаэробные бактерии, грибки рода кандида, простой герпес, вирус полиомиелита, вирус гепатита А.
Заболевания, относящиеся к ВБИ
Это детские инфекционные заболевания (корь, скарлатина, дифтерия, краснуха, паротит и т.д.), кишечные (сальмонеллез, амебиаз, шигеллезы и т.д.), гнойно-воспалительные (пиодермиты, абсцессы и т.д.), особо опасные инфекционные заболевания (сибирская язва, чума, брюшной тиф и т.д.), а также вирусные заболевания (грипп, гепатиты, СПИД и т.д.).
Даже в высокоразвитых странах более чем у 5% пациентов больницы возникают ВБИ
Различают:Механизмы передачи ВБИ
– аэрозольный (путь передачи – воздушно-капельный, воздушно-пылевой);
– контактный (путь передачи – контактный, контактно-бытовой, пищевой, водный);
– артифициальный механизм передачи инфекции (искусственный или медицинский путь передачи), играющий основную роль в распространении ВБИ и возникающий при контакте с кровью и другими биологическими жидкостями.
Факторы, влияющие на восприимчивость хозяина к инфекции
Основными факторами являются возраст человека, неблагоприятные условия окружающей среды, недостаточная иммунная защита организма, множество лечебно диагностических процедур, хронические заболевания организма, скопление возбудителей ВБИ из-за нарушении санитарно-противоэпидемического режима лечебно-профилактических учреждений, невыполнение правил асептики и антисептики, нарушение правил дезинфекции и стерилизации медицинского инструментария и приборов.
«Infectio» – в переводе с латинского языка означает «заражение» – это внедрение и размножение микроорганизма в макроорганизм с последующим развитием различных форм их взаимодействия: от носительства до клинической выраженной болезни.
Особенности течения инфекционных заболеваний:
1. специфичность возбудителя
3. иммунитет – относительная невосприимчивость организма к заболеванию. Иммунитет бывает естественный и искусственный, в свою очередь естественный иммунитет делится на: врожденный и приобретенный.
– инкубационный период (скрытый) – от момента внедрения микроорганизма до развития первых симптомов заболевания;
– продромальный – предвестники заболевания с симптомами неясной этиологии (повышение t, появление сыпи, насморка, головная боль и т.д.), характерные для нескольких заболеваний;
– разгар болезни – появляются симптомы, характерные для определенного инфекционного заболевания (например, при гепатите – иктеричность кожных покровов и слизистых оболочек);
– угасание болезни – симптомы заболевания уменьшаются и исчезают.
– реконвалесценция – выздоровление.
Некоторые инфекционные заболевания имеют хроническое течение, тогда после периода угасания начинается период ремиссии.
Пути передачи:
· водный – наиболее распространенный, т.к. вода используется человеком для приготовления пищи, питья, купания и т.д. Характеризуется массовостью, т.к. поражает сразу большое количество людей, внезапностью, подъем заболеваемости быстро снижается при устранении источника инфекции. Данным путем распространяются такие кишечные инфекции как: брюшной тиф, холера, дизентерия;
· пищевой – возникает при загрязнении пищи патогенными микроорганизмами. Примерами заболеваний, передающихся данным путем, являются кишечные заболевания – дизентерия сальмонеллез и др. Иначе эти заболевания называют «болезни грязных рук».
· контактно-бытовой – возникает при контакте возбудителя инфекции с макроорганизмом. Выделяют два вида:
а) прямой контакт – при непосредственном контакте возбудителя инфекции с макроорганизмом. Таким способом передаются все половые инфекции (сифилис, ВИЧ, гонорея, трихомониаз, гонорея и т.д), кожные – чесотка, вирусные – герпес.
б) непрямой – опосредованный контакт возбудителя инфекции с макроорганизмом через предметы общего пользования, т.е. домашнего и производственного обихода. Например, чесотка, микроспория (стригущий лишай) и др.
· воздушно-капельный, воздушно-пылевой (попадает в организм при кашле) – передается и локализуется в дыхательных путях.Примеры воздушно-капельных инфекций: дифтерия, коклюш, корь, грипп, скарлатина и т.д. Примеры воздушно-пылевых инфекций – туберкулез, сибирская язва. Возбудитель устойчив в окружающей среде.
· трансмиссивный – по току крови – через кровососущих насекомых: вши вызывают сыпной и возвратный тиф, блохи – чуму, клещи – энцефалит и т.д.
· артифициальный (искусственный) – через загрязненный медицинский инструментарий.
Инфекционный процесс – это процесс, развивающийся в макроорганизме в результате внедрения в него патогенного микроорганизма.
Инфекционный процесс не возникает спонтанно. У него имеются конкретные звенья, которые и вызывают развитие инфекционного процесса.
Основной путь профилактики ВБИ – разрушение цепочки инфекции.
Способы разрушения цепочки инфекции:
1. Осуществление эффективного контроля за ВБИ.
2. Устранение возбудителей инфекции (санитарно-противоэпидемический режим различных помещений медицинского учреждения).
3. Прерывание путей передачи.
4. Повышение устойчивости организма (иммунитета) человека.
Комплексные эпидемиологические мероприятия должны быть направлены на все три звена, кроме того, необходимо проведение комплекса медицинских мер: уменьшение травматичности медицинских вмешательств, антибиотико профилактика ВБИ и др.
Восприимчивость – видовое свойство организма человека или животного отвечать инфекционным процессом на внедрение возбудителя. Это свойство является необходимым условием для поддержания эпидемического процесса. Восприимчивость принято выражать контагиозным индексом – численным выражением готовности к заболеванию при первичном инфицировании каким-либо определённым возбудителем. Контагиозный индекс показывает степень вероятности заболевания человека после гарантированного заражения. При высоком контагиозном индексе индивидуальная предрасположенность не может оказывать существенного влияния на заболеваемость, при низком индексе заболеваемость больше зависит от предрасположенности человека к заболеванию. Контагиозный индекс выражают десятичной дробью или в процентах. Так, при кори этот показатель приближается к 1 (100%), при дифтерии он составляет 0,2 (20%), при полиомиелите – 0,001-0,03%.
Восприимчивость зависит от состояния организма человека, его возраста, пола, конкретных условий места и времени развития эпидемического процесса, а также от качественной характеристики возбудителя, т.е. его патогенности, вирулентности и дозы.
Для эпидемического процесса характерны периодические подъёмы и спады в течение одного года (сезонность) и в течение многих лет (цикличность) и даже десятилетий.
Эпидемический процесс проявляется в виде эпидемических очагов с одним или несколькими случаями болезни или носительства.
Эпидемический очаг – место пребывания источника возбудителя инфекции с окружающей его территорией в тех пределах, в которых возбудитель способен передаваться от источника возбудителя инфекции к людям, находящимся в общении с ним.
Границы очага определяются особенностями механизма передачи конкретной инфекционной болезни и конкретными условиями природно-социальной среды, обуславливающими возможности и масштабы реализации этого механизма.
Продолжительность существования очага определяется временем пребывания источника и сроком максимального инкубационного периода конкретной инфекции. После убытия больного или его выздоровления очаг сохраняет свое значение в течение максимального инкубационного периода, т.к. возможно появление новых больных.
Контакт микроорганизма с макроорганизмом может проявляться комменсализмом, симбиозом или развитием инфекции. Под понятием комменсализм понимается состояние, при котором сохранение микроба в организме хозяина не сопровождается повреждением последнего, однако отмечается активация системы специфической и неспецифической резистентности. Симбиоз (мутуализм) – это состояние, при котором и микроб, и хозяин получают адаптивные преимущества. Ряд необходимых для организма питательных веществ синтезируется эндогенной микрофлорой. Микроорганизмы в организме человека приобретают стабильность окружающей среды по параметрам температуры, ионному составу, наличию питательных веществ. Сосуществование бактерий и человека абсолютно равноправно, причём в системе человек-микроб общее количество человеческих клеток составляет 10 13 , а микробных – 10 14 -10 15 .
Центральным биологическим явлением в эпидемическом процессе является инфекционное заболевание в его различных патогенетических и клинических проявлениях. Инфекционная болезнь – это частное проявление инфекционного процесса, крайняя степень его развития.
Инфекционный процесс – взаимодействие возбудителя и восприимчивого организма (человека или животного), проявляющееся болезнью или носительством возбудителя инфекции.
Выделяют несколько форм течения инфекционного процесса:
1. Носительство: – Транзиторное
Реконвалесцентное: острое и хроническое
2. Инфекционная болезнь: – Острейшая (фульминантная, молниеносная)
Острая: типичная (легкая, средняя, тяжелая)
атипичная (бессимптомная, стёртая, и абортивная)
Проявления эпидемического процесса :
Экзотическая заболеваемость – заболеваемость болезнями, не свойственными данной местности. Она возникает в результате заноса или завоза возбудителя с других территорий, в пределы национальных территорий, где такая инфекция отсутствует (в связи с тем, что отсутствуют необходимые условия для поддержания эпидемического процесса). Заражение происходит вне данной территории. Экзотические случаи инфекционного заболевания всегда являются завозными, но не все завозные случаи – экзотические. Например, в пределах СНГ случай кожного лейшманиоза – завозной, но не экзотический, а вот случай желтой лихорадки – и завозной, и экзотический.
Повсеместное распространение по всему земному шару характерно для большинства антропонозных инфекций и ряда зоонозов домашних животных. Территориальная неравномерность распределения заболеваний характерна для зоонозов, резервуаром возбудителя которых служат дикие животные, и ряда антропонозов, зависящих от природных и социальных условий.
Территории распространения заболеваний – нозоареалы . С известной долей условности все инфекционные болезни по особенностям их территориального распространения и типу нозоареала можно объединить в две группы: с глобальным и региональным распределением .
· Глобальное распространение характерно для большинства антропонозных инфекций и ряда зоонозов домашних животных.
· Региональное распространение заболеваний свойственно, прежде всего, природно-очаговым инфекциям.
· Зональные нозоареалы – территории распространения болезней человека, эндемичных для вполне определённых зон земного шара. Обычно эти нозоареалы в виде пояса охватывают весь земной шар или, по крайней мере, большую его часть. Зональное распределение болезней зависит от определённых климатических и ландшафтных зон земного шара. К таким инфекционным болезням относят туляремию, блошиный эндемический тиф, аскаридоз.
В зависимости от интенсивности распространения болезни эпидемический процесс может проявляться в виде спорадической заболеваемости, групповых заболеваний (эпидемических вспышек), эпидемий и пандемий. Принято считать, что главное отличие перечисленных форм заключается в количественной стороне вопроса.
Единичные, не связанные между собой, неповсеместные и нерегулярные заболевания относят к категории «спорадическая заболеваемость ». К этой же категории относится регулярно наблюдаемый, сложившийся для данной местности уровень заболеваемости.
Групповые заболевания, связанные с одним источником (путями и факторами передачи) инфекции и не выходящие за пределы семьи, коллектива, населённых пунктов, – эпидемическая вспышка .
Болееинтенсивное и широкое распространение инфекционной болезни, охватывающее население региона страны или нескольких стран, – эпидемия (в переводе с греческого «среди людей», соответствует старому русскому выражению «полюдье»).Она представляет совокупность эпидемических вспышек, возникающих на больших территориях и наслаивающихся одна на другую. Иногда под эпидемией понимают – заболеваемость, превышающую обычную для данной местности норму. Наиболее часто эпидемии разделяют по четырём признакам : временному, территориальному, по интенсивности и механизму развития эпидемического процесса.
По временному признаку выделяют: острые (взрывоопасные) и хронические (длительно протекающие) эпидемии. Наиболее типичными острыми эпидемиями бывают эпидемии, развивающиеся при одномоментном заражении. Первый случай заболевания появляется по истечении минимального инкубационного периода болезни, последний – после максимального. Наибольшее количество заболеваний приходится на средний инкубационный период. Заболевания, возникшие за пределами колебаний инкубационного периода, – результат вторичных заражений.
По территориальному признаку выделяют: эпидемии локальные, приуроченные к определённой территории и группе населения, а также распространённые, захватывающие смежные территории и группы населения.
По интенсивности развития эпидемического процесса различают эксплозивные (взрывоопасные) и вяло протекающие эпидемии.
По механизму развития различают три группы эпидемий:
1. Эпидемии, связанные с веерообразной передачей возбудителя от одного источника или фактора передачи сразу большому количеству людей без последующей передачи возбудителя от заболевшего (зоонозы, сапронозы). Длительность течения этих эпидемий может ограничиваться колебаниями инкубационного периода (от минимума до максимума). Более длительное течение подобных эпидемий происходит, если не устранены условия, приводящие к заражению людей.
2. Эпидемии, обусловленные цепной передачей возбудителя от заражённых индивидуумов здоровым (воздушно-капельным путём – при аэрозольных инфекциях, контактно-бытовым -при кишечных).
3. Эпидемии, развивающиеся за счёт передачи возбудителя от заражённых лиц здоровым, через различные факторы (пищу, воду, членистоногих, предметы быта), без непосредственного контакта этих людей.
Повсеместная эпидемия, интенсивно распространяющаяся во многих странах или даже во всех частях света, – пандемия.
Классификация антропонозных инфекций по локализации возбудителя в организме человека и механизму передачи. Эпидемиологические особенности антропонозов с аэрозольным механизмом передачи
Болезни, при которых люди являются источником инфекции, называют антропонозами .
Источник инфекции – человек, больной острой или хронической инфекцией, реконвалесцент или носитель.
Состояние зараженности может иметь неодинаковые клинические проявления, а потенциальный источник возбудителя инфекции по-разному опасен в различные периоды инфекционного процесса.
Значительную эпидемиологическую опасность из всех рассматриваемых вариантов источников инфекции представляют атипичные, трудно выявляемые формы и периоды инфекционного процесса. При некоторых болезнях им принадлежит главная роль в поддержании эпидемического процесса.
Например, уже в конце инкубационного периода больные вирусным гепатитом А чрезвычайно опасны как источники инфекции, а при кори заразительность выражена в последний день инкубации и в продромальном периоде.
При большинстве инфекционных болезней наибольшая опасность заражения существует от больных в разгаре болезни. Особенностью этого периода является наличие ряда патофизиологических механизмов способствующих интенсивному выделению возбудителя в окружающую среду: кашель, насморк, рвота, понос и др. При некоторых болезнях заразительность сохраняется и в стадии реконвалесценции, например при брюшном тифе и паратифах.
Носители возбудителя инфекции – практически здоровые люди, что определяет их особую эпидемиологическую опасность для окружающих. Эпидемиологическая значимость носителей зависит от длительности и массивности выделения возбудителя. Бактерионосительство может сохраняться после перенесенной болезни (реконвалесцентное носительство). В зависимости от длительности оно бывает:
· острым (до 3 мес), например после брюшного тифа,
· хроническим (от 3 мес до нескольких десятков лет).
Носительство возможно у лиц, ранее привитых от инфекционных болезней или переболевших ими, т. е. имеющих специфический иммунитет – здоровое носительство (например, дифтерия, коклюш и др.). Наименьшую опасность как источник инфекции представляют транзиторные носители , у которых возбудитель находится в организме очень короткий срок.
Потенциальная опасность источников инфекции реализуется в конкретной обстановке и зависит от:
· выраженности клинических проявлений болезни,
· поведения больного (бактерионосителя),
· условий его жизни и работы.
Классификация по локализации возбудителей в организме:
1. Кишечные инфекции (холера, шигеллез).
2. Инфекции дыхательных путей (ветряная оспа, аденовирусная инфекция, грипп, коклюш).
3. Кровяные (вухерериоз, малярия, сыпной тиф).
4. Инфекции наружных покровов (ВИЧ-инфекция, вирусный гепатит В, С, Д, сифилис, рожа).
Классификация по механизму передачи:
1. Аспирационный механизм передачи реализуется двумя путями:
· воздушно-капельным – нестойкими во внешней среде микроорганизмах (менингококк, вирус кори и др.);
· воздушно-пылевым – при устойчивых, сохраняющих жизнеспособность длительный срок (микобактерии туберкулеза).
Эпидемический процессобусловливается непрерывностью трех его составных элементов (звеньев): 1) источника возбудителя инфекции, 2) механизма передачи инфекции, 3) восприимчивого организма. В эпидемиологии инфекция – внедрение и размножение микроорганизмов в макроорганизме с последующим развитием носительства возбудителей или выраженной болезни. Источник инфекции (инвазии)- зараженный человек или животное, организм которого является естественной средой обитания патогенных микроорганизмов (возбудителей инвазии), откуда они выделяются и могут заражать восприимчивого человека или животное. Периоды инфекционного заболевания. Каждая манифестная инфекция характеризуется определенным симптомокомплексом и циклическим течением болезни, т.е. последовательной сменой отдельных ее периодов, отличающихся продолжительностью, клиническими симптомами, микробиологическими, иммунологическими и эпидемиологическими особенностями. I. Инкубационный период (от лат. incubation – скрытый) – промежуток времени от проникновения возбудителя в организм и появления первых клинических симптомов заболевания. Характеризуется адгезией возбудителя на чувствительных клетках и адаптацией к внутренней среде макроорганизма. Длительность инкубационного периода различна при разных инфекциях (от нескольких часов до нескольких лет) и даже у отдельных больных, страдающих одним и тем же заболеванием. Она зависит от вирулентности возбудителя и его инфицирующей дозы, локализации входных ворот, состояния организма человека перед заболеванием, его иммунного статуса. Больной не представляет опасности для окружающих, поскольку возбудитель обычно не выделяется из организма человека в окружающую среду. II. Продромальный (начальный) период (от лат. prodromos – предвестник) – появление неспецифических симптомов заболевания. В данный период возбудитель интенсивно размножается и колонизирует ткань в месте его локализации, а также начинает продуцировать соответствующие ферменты и токсины. Клинические признаки заболевания в этот период не имеют четких специфических проявлений и зачастую одинаковы при разных заболеваниях: повышение температуры тела, головная боль, миалгии и артралгии, недомогание, разбитость, снижение аппетита и т.д. Обычно продолжается от нескольких часов до нескольких дней. При многих инфекционных заболеваниях возбудители в период продромы не выделяются во внешнюю среду (исключение, корь, коклюш и др.). III. Разгар болезни – появление и нарастанием наиболее характерных, специфичных для конкретного инфекционного заболевания клинических и лабораторных признаков. В начале данного периода обнаруживаются специфические антитела (IgM) в сыворотке крови больного, титр которых в дальнейшем увеличивается и в конце периода синтез IgM заменяется на синтез IgG и IgА. Возбудитель продолжает интенсивно размножаться в организме, накапливаются значительные количества токсинов и ферментов. Вместе с тем, происходит выделение возбудителя из организма больного, вследствие чего он представляет опасность для окружающих. IV. Исход заболевания: выздоровление (реконвалесценция); микробоносительство; переход в хроническую форму; летальный. Реконвалесценция развивается после угасания основных клинических симптомов. При полном выздоровлении восстанавливаются все функции, нарушенные вследствие инфекционного заболевания. Титр антител достигает максимума. При многих заболеваниях в период реконвалесценции возбудитель выделяется из организма человека в большом количестве.
ВИЧ-инфекция — симптомы и лечение
Что такое вич-инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракиной Олеси Юрьевны, инфекциониста со стажем в 10 лет.
Над статьей доктора Куракиной Олеси Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое провоцирует вирус иммунодефицита человека, поражающий клетки иммунной системы (СD4). При отсутствии лечения закономерно приводит к синдрому приобретённого иммунодефицита (СПИДа). [6]
Вирус иммунодефицита человека принадлежит семейству ретровирусов (Retroviridae), роду Lentivirus. Впервые информация о болезни появилась в 1970 годах. Сам вирус был выделен в 1983 году одновременно во Франции вирусологом Франсуазой Барре-Синусси и в США учёным Робертом Гало, однако название, одобренное Всемирной организацией здравоохранения, получил только через пять лет — в 1987 году. Тогда же впервые был зарегистрирован случай ВИЧ-инфекции в СССР. [1] [2]
В настоящее время выделяют два типа вируса — ВИЧ-1 и ВИЧ-2, которые отличаются по своим структурным характеристикам. На территории России, США, Европы и Центральной Африки распространён вирус первого типа (ВИЧ-1), на территории Индии и Западной Африки эпидемиологическое значение имеет второй тип вируса (ВИЧ-2).
В естественных условиях ВИЧ в высушенном состоянии сохраняет активность на протяжении нескольких часов, в биологических жидкостях — несколько дней, в замороженной сыворотке крови — несколько лет. При нагревании до 70-80°C вирус гибнет через 10 минут, при обработке 70% раствором этилового спирта инактивируется через одну минуту. Также чувствителен к 0,5% раствору гипохлорита натрия, 6% раствору перекиси водорода, 5% раствору лизола, эфира или ацетона. [2]
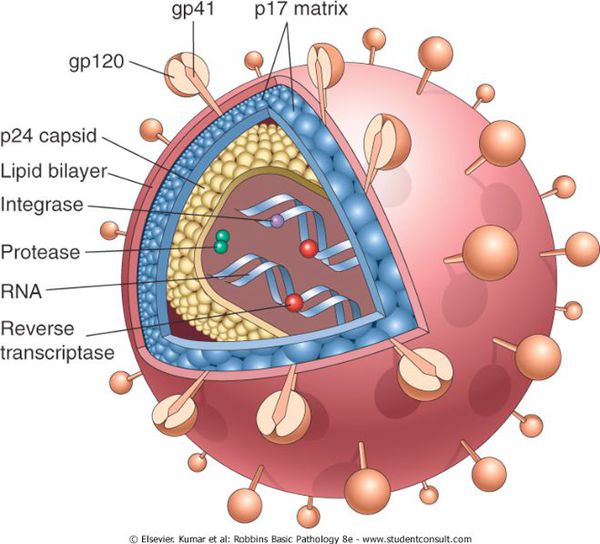
Форма вируса округлая, в центре расположено ядро, содержащее две нити рибонуклеиновой кислоты (РНК) и ферменты, необходимые для размножения — обратную транскриптазу (ревертазу), интегразу, протеазу, РНКазу. Ядро окружено внутренней белковой и наружной липидной оболочкой. Внутренняя оболочка ВИЧ-1 состоит из протеинов p17, p24 и p55. Наружная оболочка «пронизана» гликопротеином gp160, который состоит из фрагментов gp41 и gp120 (так называемых оболочечных белков). Gp41 и gp120 на поверхности вириона образуют отростки, с помощью которых ВИЧ присоединяется к рецепторам клеток-мишеней человека (клеткам организма, которые имеют рецептор — белок CD4). [1] [3]
Как передаётся ВИЧ
Пути передачи инфекции:
- Естественные:
- половой (гетеро- и гомосексуальные контакты);
- вертикальный (от заражённой матери к ребёнку во время беременности, родов или кормления грудью).
- Искусственный — парентеральный (в случае различных воздействий, связанных с нарушением слизистых оболочек и кожных покровов, например, использование нестерильных инструментов при употреблении наркотических веществ, медицинских и немедицинских манипуляциях).
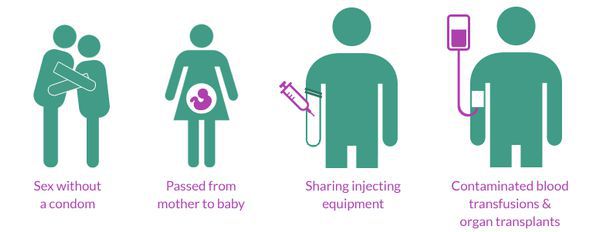
Важно отметить, что при поцелуях, общении, объятиях, рукопожатиях, использовании общей посуды и других предметов быта ВИЧ-инфекция не передаётся.
ВИЧ в России
По данным на 30 июня 2021 года, в России выявлено 1 528 356 человек с подтверждённым диагнозом «ВИЧ-инфекция», в том числе: 1 122 879 пациентов, живущих с ВИЧ, и 405 477 умерших.
ВИЧ-инфекция активно распространяется среди населения. Так, в первом полугодии 2021 года 67,3 % людей заразились при гетеросексуальных контактах, 28,9 % — при употреблении наркотиков и 2,9 % — при гомосексуальных контактах. [7]
Вероятность заразиться ВИЧ
При незащищённом вагинальном контакте женщины заражаются ВИЧ примерно в 8 случаях из 10 000, а мужчины — в 4 случаях. При незащищённом анальном сексе риск заразиться ВИЧ выше: пассивному партнёру вирус передаётся в 138 случаях из 10 000, активному — в 11 случаях. [10]
ВИЧ и беременность
Женщины, которым своевременно назначена антиретровирусная терапия, не передают вирус при беременности и родах. При подавлении вируса роды могут быть проведены естественным путём. Однако грудное вскармливание даже при приёме терапии противопоказано в связи с большим риском заражения ребёнка через грудное молоко. [3] [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вич-инфекции
Инкубационный период ВИЧ длится от четырёх недель до трёх месяцев (в единичных случаях — до года).
Первые признаки ВИЧ
ВИЧ-инфекция не имеет специфических симптомов. Все клинические проявления могут относиться как к другим инфекционным и неинфекционным заболеваниям, так и к проявлениям вторичных заболеваний, которые развиваются на фоне иммунодефицита. Однако можно выделить лишь основные симптомы острой ВИЧ-инфекции, которые проявляются в первые три недели – три месяца от момента инфицирования:
- увеличение лимфатических узлов (чаще всего шейных и подмышечных);
- лихорадка (температура при ВИЧ чаще субфебрильная — от 37,1°C до 38,0°C);
- сыпь;
- воспаление нёбных миндалин и, как следствие, боли в горле;
- слабость, бессонница;
- головные боли.
Вышеперечисленные симптомы ВИЧ могут наблюдаться примерно у 30% заболевших. Ещё у 30-40% острая ВИЧ-инфекция может протекать в более тяжёлой форме (с развитием герпетической инфекции, пневмонии, менингита, энцефалита) и примерно у 30% не наблюдается.
Продолжительность клинических проявлений в случае их возникновения варьируется от нескольких дней до нескольких месяцев. Обычно симптомы ВИЧ длятся около 2-3 недель, после чего все проявления исчезают. Исключение может составлять увеличение лимфоузлов, которое часто сохраняется на протяжении всего заболевания.
Не стоит искать у себя какие-либо симптомы ВИЧ. Единственная возможность узнать о наличии или отсутствии ВИЧ-инфекции — пройти лабораторное исследование крови на антитела к ВИЧ минимум через три месяца после «рискованной» ситуации или на РНК ВИЧ минимум через два месяца.
Патогенез вич-инфекции
Проникнув в организм человека любым из вышеперечисленных способов, вирус с помощью специфического гликопротеида gp120 фиксируется на мембране клеток-мишеней, в которых есть белок CD4. Данный рецептор есть у Т-лимфоцитов (Т4, хелперы), он играет главную роль в иммунном ответе. Также белок CD4 есть у у моноцитов, макрофагов, эндотелиальных и других клеток.
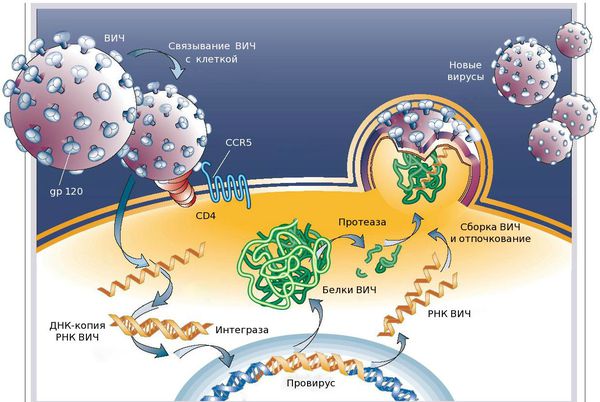
После фиксации на мембране вирус проникает в клетку, там его РНК благодаря ферменту ревертазы синтезирует (создаёт) ДНК, которая встраивается в генетический аппарат здоровой клетки. Там она может существовать в виде провируса в течение всей жизни, при этом оставаясь неактивной. Когда провирус активируется, в заражённой клетке происходит активное накопление новых вирусных частиц, что приводит к разрушению текущей клетки и поражению новых. [3]
Свободный белок gp120 также способен соединяться с рецептором СD4, который присутствует у неинфицированных Т4 лимфоцитов. Вместе они распознаются иммунной системой как чужеродные и разрушаются клетками-киллерами. Ещё одной причиной гибели СD4 клеток являются биологически активные вещества, которые секретируют инфицированные ВИЧ макрофаги. Кроме того, у инфицированных Т-хелперов появляется способность формирования массивных скоплений, в связи с чем их количество резко уменьшается.
Клетки иммунной системы необходимы организму человека для его защиты от бактерий, вирусов, простейших, опухолевых клеток и других чужеродных агентов. Заражённые ВИЧ Т4 клетки не способны осуществлять свою основную функцию, в связи с чем разрушается иммунная система и нарушается нормальная реакция на чужеродные агенты. ВИЧ-инфицированный человек становится беззащитным перед микроорганизмами, даже включая те, которые не представляют опасности для незаражённого человека (оппортунистические инфекции), повышается риск развития онкологических заболеваний.
Также в патологический процесс зачастую вовлекается нервная система. Это становится причиной функциональных, а затем и трофических поражений нейронов и нарушения мозговой деятельности.
Классификация и стадии развития вич-инфекции
Выделяют пять стадий инфицирования:
1) Стадия инкубации — фаза от момента заражения до выработки антител и/или появления реакции, представленных признаками «острой ВИЧ-инфекции». Продолжительность — от четырёх недель до трёх месяцев (в единичных случаях — до года).
В среднем длительность стадии инкубации составляет от 3 до 6 месяцев. В тот период вирус в организме человека активно размножается, но никак себя не проявляет ни клинически, ни при лабораторном исследовании на антитела к ВИЧ. Однако человек в этой стадии уже заразен.
2) Стадия первичных проявлений — этап, который начинается, соответственно, через 3-6, максимум 12 месяцев от момента заражения. В этот период продолжается активное размножение вируса, и появляется первичный ответ в виде выработки антител или клинических проявлений. Поэтому вторую стадию ВИЧ-инфекции можно выявить при сдаче крови на антитела к ВИЧ.
Стадия первичных проявлений может быть бессимптомной (чаще всего), а также проявляться в виде ряда неспецифических признаков ВИЧ:
- субфебрильная температура;
- сыпь;
- увеличение лимфоузлов;
- кандидоз слизистых;
- герпетическая инфекция; ;
- пневмония и другие проявления.
Принято считать, что человек находится в стадии острой ВИЧ-инфекции на протяжении 12 месяцев от появления антител к ВИЧ.
3) Субклиническая, или латентная, стадия ВИЧ — период замедленного размножения вируса, по сравнению с предыдущими стадиями. Антитела к ВИЧ в крови продолжают выявляться. Единственный признак ВИЧ — увеличение лимфатических узлов, которое возникает не всегда. Продолжительность стадии без специфического лечения — от 6 до 7 лет (в отдельных случаях может варьироваться от 2 до 20 лет).
4) Стадия вторичных заболеваний — фаза, в которой продолжается репликация ВИЧ. Она сопровождается активной гибелью CD4-лимфоцитов и, следовательно, истощением иммунной системы. Всё это становится причиной развития вторичных (в том числе оппортунистических) инфекционных и/или онкологических заболеваний:
- туберкулёза;
- кандидоза;
- саркомы Капоши;
- опоясывающего герпеса и других болезней.
Продолжительность данной стадии зависит от заболевания, своевременного принятия мер и индивидуальных свойств иммунной системы.
5) Стадия СПИДа (терминальная стадия) — финальный этап течения ВИЧ-инфекции. Происходит развитие тяжёлых вторичных инфекций, угрожающих жизни, их генерализация (распространение по всему организму), развитие онкологических заболеваний и поражение центральной нервной системы, которое может сопровождаться неврологическими симптомами: растерянностью и забывчивостью, неспособностью сконцентрироваться, изменением поведения, головными болями, расстройствами настроения, нарушением координации и трудностями при ходьбе. [9]
При отсутствии своевременно назначенного специфического лечения стадия СПИДа наступает в среднем через 10-12 лет от момента инфицирования. [4]
Осложнения вич-инфекции
Осложнения ВИЧ-инфекции — это вторичные инфекции, развивающиеся на фоне иммунодефицита. К таким заболеваниям относятся:
- Кандидоз (слизистой ротоглотки, дыхательных путей, пищевода) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida. Основные симптомы — боли в горле, при глотании, белый творожистый налёт на языке и/или миндалинах и твёрдом нёбе, субфебрильная лихорадка.
- Опоясывающий герпес — вирусная инфекция, характеризующаяся односторонними герпетиформными высыпаниями на коже (зудящих везикул с жидкостью с их последующим вскрытием и образованием корочек) с сильным болевым синдромом. Возбудитель — Varicella zoster, вирус семейства герпесвирусов, который при первой встрече с организмом (чаще в молодом возрасте) вызывает типичную ветряную оспу. Лечение проводится противогерпетическими препаратами.
- Туберкулёз — инфекционное заболевание, вызываемое различными видами микобактерий группы Mycobacterium. Основные симптомы — лихорадка, кашель, гипергидроз (повышенная потливость, особенно в ночные часы), одышка. Для постановки диагноза необходимо выполнение ФЛГ или КТ лёгких, консультация врача-фтизиатра. У ВИЧ-инфицированных особенностью течения туберкулёза является его частая генерализация, т.е. распространение на другие органы помимо лёгких, что усложняет лечение и, соответственно, ухудшает прогноз.
- Саркома Капоши — многоочаговая опухоль злокачественного характера, поражающая весь организм. Она формируется из эндотелия сосудов, ей свойственно различное клиническое течение. Преимущественно болезнь проявляется новообразованиями кожи, но также она может повлиять на слизистые оболочки, лимфосистему и внутренние органы (прежде всего, на лёгкие и желудочно-кишечный тракт). Лечение должно проводиться совместно с врачом-онкологом.
- Пневмоцистная пневмония — атипичная пневмония, характерная для лиц с иммунодефицитом. Основные симптомы — интенсивная одышка и лихорадка. Для постановки диагноза необходимо выполнения КТ лёгких.
- Церебральный токсоплазмоз — паразитарное заболевание, которое также характерно для лиц с выраженным иммунодефицитом, появляющееся образованием многочисленных очагов в головном мозге. Занимает 2-3 место среди оппортунистических инфекций у больных СПИДом. Имеет различную неврологическую симптоматику — головные боли, снижение памяти, эпилептические припадки и другие проявления. Лечение проводится совместно с врачом-неврологом.
Также могут возникнуть другие бактериальные и вирусные инфекции и онкологические заболевания. [4]
Диагностика вич-инфекции
Для диагностики ВИЧ-инфекции применяется специальный иммуноферментный анализ (ИФА) 4-го поколения, который заключается в реакции «антиген-антитело». Он позволяет определить наличие антител к ВИЧ в организме человека. Соответственно, тест на ВИЧ будет достоверным только после завершения периода инкубации, т.е. после того, как организм выработает достаточное количество антител (не ранее четвёртой недели после заражения). У большинства людей тест будет достоверным через три месяца, однако для исключения ВИЧ-инфекции на 100% необходимо сдать анализ через 6 и 12 месяцев.
В случае положительного анализа на ВИЧ тот же образец крови исследуется в лаборатории ещё раз: если результат вновь положительный, то необходим тест другого типа — иммунный блоттинг. Положительный результат иммунного блоттинга (после положительного результата ИФА) достоверен на 99,9%, что является максимально точным для любого медицинского теста. Если же иммуноблот отрицательный, то делается вывод, что первый тест был ложноположительным, и ВИЧ у человека нет.
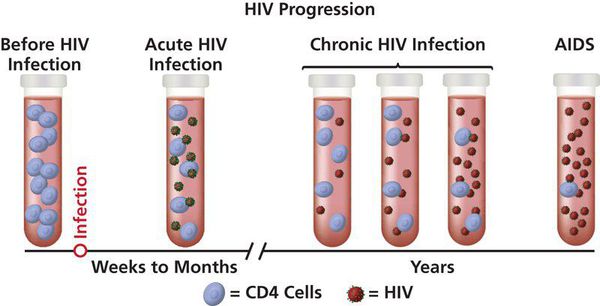
Результат иммуноблота может интерпретироваться как положительный, отрицательный или неопределенный (т.е. наличие в иммуноблоте как минимум одного белка к вирусу). Неопределённый результат может наблюдаться, если анализ сдан в период инкубации: заражение произошло не так давно, поэтому в крови пока находится немного антител к ВИЧ, но спустя некоторое время иммуноблот станет положительным. Также неопределённый результат может возникнуть при отсутствии ВИЧ-инфекции и наличии некоторых хронических заболеваний. В таком случае иммуноблот станет отрицательным, либо будет выявлена причина неопределённого результата.
Как считаю многие, анализ на ВИЧ-инфекцию сдаётся не при любом заборе крови. Однако данное исследование является добровольным для всех, кроме:
- доноров крови;
- иностранцев и лиц без гражданства, которые хотят въехать на территорию Российской Федерации более чем на три месяца;
- медперсонала, работающего с кровью;
- лиц, находящихся в местах лишения свободы.
Люди, не относящиеся ни к одной из перечисленных категорий граждан, не сдают анализ на ВИЧ во время ежегодных профилактических медицинских осмотров, поэтому наличие медицинской книжки также не гарантирует отсутствие ВИЧ-инфекции.
Лечение вич-инфекции
В случае, если ВИЧ-инфекция обнаружена, человек встаёт на учёт в Центре по борьбе со СПИДом, где в дальнейшем наблюдается у врача-инфекциониста.
Лекарственного средства, которое могло бы полностью избавить от ВИЧ, в настоящее время нет. Однако, существуют препараты, значительно продлевающие жизнь и способные предупредить развитие СПИДа. Препараты для лечения показаны всем ВИЧ-инфицированным. Они предоставляются бесплатно после дообследования, назначаемого врачом-инфекционистом.
Препараты для лечения ВИЧ называются антиретровирусными (АРВ). Благодаря АРВ подавляется размножение вируса, в результате чего восстанавливается или не нарушается функция иммунной системы. ВИЧ-инфицированные пациенты, регулярно принимающие данные препараты, не способны передавать вирус даже при незащищённых половых контактах.
Особенность лечения ВИЧ-инфекции заключается в:
- необходимости ежедневного пожизненного приёма препаратов (как правило, не менее трёх);
- контроле эффективности лечения у врача-инфекциониста;
- наблюдении возможных нежелательных явлений, связанных с приёмом препаратов.
Для лечения используются хорошо изученные современные препараты, не оказывающие опасного токсического влияния на другие органы и системы, при условии соблюдения рекомендаций врача и своевременного обследования.
Прогноз. Профилактика
При раннем выявлении и своевременном начале специфического лечения продолжительность жизни ВИЧ-инфицированных людей может не уступать средней продолжительности жизни населения. Поэтому чрезвычайно важно как можно раньше начать наблюдение и лечение у специалиста.
Профилактика ВИЧ
К сожалению, вакцины от данной инфекции пока не существует.
Методами профилактики являются:
- защищённые половые контакты;
- использование стерильных инструментов для проведения различных манипуляций, сопровождающихся нарушением целостности слизистых и кожных покровов;
- тестирование на ВИЧ всего населения не реже 1 раза в год;
- обязательное обследование на ВИЧ при планировании беременности, постановке на учёт в связи с беременностью, а также во время беременности и перед родами;
- обязательный приём препаратов всем ВИЧ-инфицированным женщинам во время беременности;
- приём препаратов всем ВИЧ-инфицированным для снижения вероятности передачи вируса. [4][6]
При положительном результате исследования на антитела к ВИЧ необходимо:
- обратиться в Центр по профилактике и борьбе со СПИДом;
- получить подробную информацию о состоянии своего здоровья, о жизни с ВИЧ и о своих правах и обязанностях;
- начать приём препаратов;
- следовать рекомендациям лечащего врача.
Хотелось бы отдельно отметить, что люди, живущие с ВИЧ, ничем не отличаются от других людей, кроме наличия в их организме вируса.
В последнее время среди ВИЧ-положительных пациентов гомосексуальной ориентации участились случаи развития анального рака под влиянием вируса ВПЧ. Для его профилактики институт СПИДа штата Нью-Йорк рекомендует пациентам проходить скрининг на анальную дисплазию. Он включает:
- сбор анамнеза;
- осмотр и пальцевое ректальное обследование;
- анальный тест Папаниколау — взятие мазка из ануса;
- кольпоскопия [8] .
На развитие анального рака будет указывать боль и зуд в области ануса, кровянистые выделения, недержание кала, шишки и язвочки в перианальной зоне. Чтобы устранить осложнение, следует обратиться к колопроктологу.
ВИЧ-инфекция — симптомы и лечение
Что такое вич-инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракиной Олеси Юрьевны, инфекциониста со стажем в 10 лет.
Над статьей доктора Куракиной Олеси Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое провоцирует вирус иммунодефицита человека, поражающий клетки иммунной системы (СD4). При отсутствии лечения закономерно приводит к синдрому приобретённого иммунодефицита (СПИДа). [6]

Вирус иммунодефицита человека принадлежит семейству ретровирусов (Retroviridae), роду Lentivirus. Впервые информация о болезни появилась в 1970 годах. Сам вирус был выделен в 1983 году одновременно во Франции вирусологом Франсуазой Барре-Синусси и в США учёным Робертом Гало, однако название, одобренное Всемирной организацией здравоохранения, получил только через пять лет — в 1987 году. Тогда же впервые был зарегистрирован случай ВИЧ-инфекции в СССР. [1] [2]
В настоящее время выделяют два типа вируса — ВИЧ-1 и ВИЧ-2, которые отличаются по своим структурным характеристикам. На территории России, США, Европы и Центральной Африки распространён вирус первого типа (ВИЧ-1), на территории Индии и Западной Африки эпидемиологическое значение имеет второй тип вируса (ВИЧ-2).
В естественных условиях ВИЧ в высушенном состоянии сохраняет активность на протяжении нескольких часов, в биологических жидкостях — несколько дней, в замороженной сыворотке крови — несколько лет. При нагревании до 70-80°C вирус гибнет через 10 минут, при обработке 70% раствором этилового спирта инактивируется через одну минуту. Также чувствителен к 0,5% раствору гипохлорита натрия, 6% раствору перекиси водорода, 5% раствору лизола, эфира или ацетона. [2]

Форма вируса округлая, в центре расположено ядро, содержащее две нити рибонуклеиновой кислоты (РНК) и ферменты, необходимые для размножения — обратную транскриптазу (ревертазу), интегразу, протеазу, РНКазу. Ядро окружено внутренней белковой и наружной липидной оболочкой. Внутренняя оболочка ВИЧ-1 состоит из протеинов p17, p24 и p55. Наружная оболочка «пронизана» гликопротеином gp160, который состоит из фрагментов gp41 и gp120 (так называемых оболочечных белков). Gp41 и gp120 на поверхности вириона образуют отростки, с помощью которых ВИЧ присоединяется к рецепторам клеток-мишеней человека (клеткам организма, которые имеют рецептор — белок CD4). [1] [3]
Как передаётся ВИЧ
Пути передачи инфекции:
- Естественные:
- половой (гетеро- и гомосексуальные контакты);
- вертикальный (от заражённой матери к ребёнку во время беременности, родов или кормления грудью).
- Искусственный — парентеральный (в случае различных воздействий, связанных с нарушением слизистых оболочек и кожных покровов, например, использование нестерильных инструментов при употреблении наркотических веществ, медицинских и немедицинских манипуляциях).

Важно отметить, что при поцелуях, общении, объятиях, рукопожатиях, использовании общей посуды и других предметов быта ВИЧ-инфекция не передаётся.
ВИЧ в России
По данным на 30 июня 2021 года, в России выявлено 1 528 356 человек с подтверждённым диагнозом «ВИЧ-инфекция», в том числе: 1 122 879 пациентов, живущих с ВИЧ, и 405 477 умерших.
ВИЧ-инфекция активно распространяется среди населения. Так, в первом полугодии 2021 года 67,3 % людей заразились при гетеросексуальных контактах, 28,9 % — при употреблении наркотиков и 2,9 % — при гомосексуальных контактах. [7]
Вероятность заразиться ВИЧ
При незащищённом вагинальном контакте женщины заражаются ВИЧ примерно в 8 случаях из 10 000, а мужчины — в 4 случаях. При незащищённом анальном сексе риск заразиться ВИЧ выше: пассивному партнёру вирус передаётся в 138 случаях из 10 000, активному — в 11 случаях. [10]
ВИЧ и беременность
Женщины, которым своевременно назначена антиретровирусная терапия, не передают вирус при беременности и родах. При подавлении вируса роды могут быть проведены естественным путём. Однако грудное вскармливание даже при приёме терапии противопоказано в связи с большим риском заражения ребёнка через грудное молоко. [3] [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вич-инфекции
Инкубационный период ВИЧ длится от четырёх недель до трёх месяцев (в единичных случаях — до года).
Первые признаки ВИЧ
ВИЧ-инфекция не имеет специфических симптомов. Все клинические проявления могут относиться как к другим инфекционным и неинфекционным заболеваниям, так и к проявлениям вторичных заболеваний, которые развиваются на фоне иммунодефицита. Однако можно выделить лишь основные симптомы острой ВИЧ-инфекции, которые проявляются в первые три недели – три месяца от момента инфицирования:
- увеличение лимфатических узлов (чаще всего шейных и подмышечных);
- лихорадка (температура при ВИЧ чаще субфебрильная — от 37,1°C до 38,0°C);
- сыпь;

- воспаление нёбных миндалин и, как следствие, боли в горле;
- слабость, бессонница;
- головные боли.
Вышеперечисленные симптомы ВИЧ могут наблюдаться примерно у 30% заболевших. Ещё у 30-40% острая ВИЧ-инфекция может протекать в более тяжёлой форме (с развитием герпетической инфекции, пневмонии, менингита, энцефалита) и примерно у 30% не наблюдается.

Продолжительность клинических проявлений в случае их возникновения варьируется от нескольких дней до нескольких месяцев. Обычно симптомы ВИЧ длятся около 2-3 недель, после чего все проявления исчезают. Исключение может составлять увеличение лимфоузлов, которое часто сохраняется на протяжении всего заболевания.

Не стоит искать у себя какие-либо симптомы ВИЧ. Единственная возможность узнать о наличии или отсутствии ВИЧ-инфекции — пройти лабораторное исследование крови на антитела к ВИЧ минимум через три месяца после «рискованной» ситуации или на РНК ВИЧ минимум через два месяца.
Патогенез вич-инфекции
Проникнув в организм человека любым из вышеперечисленных способов, вирус с помощью специфического гликопротеида gp120 фиксируется на мембране клеток-мишеней, в которых есть белок CD4. Данный рецептор есть у Т-лимфоцитов (Т4, хелперы), он играет главную роль в иммунном ответе. Также белок CD4 есть у у моноцитов, макрофагов, эндотелиальных и других клеток.

После фиксации на мембране вирус проникает в клетку, там его РНК благодаря ферменту ревертазы синтезирует (создаёт) ДНК, которая встраивается в генетический аппарат здоровой клетки. Там она может существовать в виде провируса в течение всей жизни, при этом оставаясь неактивной. Когда провирус активируется, в заражённой клетке происходит активное накопление новых вирусных частиц, что приводит к разрушению текущей клетки и поражению новых. [3]
Свободный белок gp120 также способен соединяться с рецептором СD4, который присутствует у неинфицированных Т4 лимфоцитов. Вместе они распознаются иммунной системой как чужеродные и разрушаются клетками-киллерами. Ещё одной причиной гибели СD4 клеток являются биологически активные вещества, которые секретируют инфицированные ВИЧ макрофаги. Кроме того, у инфицированных Т-хелперов появляется способность формирования массивных скоплений, в связи с чем их количество резко уменьшается.
Клетки иммунной системы необходимы организму человека для его защиты от бактерий, вирусов, простейших, опухолевых клеток и других чужеродных агентов. Заражённые ВИЧ Т4 клетки не способны осуществлять свою основную функцию, в связи с чем разрушается иммунная система и нарушается нормальная реакция на чужеродные агенты. ВИЧ-инфицированный человек становится беззащитным перед микроорганизмами, даже включая те, которые не представляют опасности для незаражённого человека (оппортунистические инфекции), повышается риск развития онкологических заболеваний.
Также в патологический процесс зачастую вовлекается нервная система. Это становится причиной функциональных, а затем и трофических поражений нейронов и нарушения мозговой деятельности.
Классификация и стадии развития вич-инфекции
Выделяют пять стадий инфицирования:
1) Стадия инкубации — фаза от момента заражения до выработки антител и/или появления реакции, представленных признаками «острой ВИЧ-инфекции». Продолжительность — от четырёх недель до трёх месяцев (в единичных случаях — до года).
В среднем длительность стадии инкубации составляет от 3 до 6 месяцев. В тот период вирус в организме человека активно размножается, но никак себя не проявляет ни клинически, ни при лабораторном исследовании на антитела к ВИЧ. Однако человек в этой стадии уже заразен.
2) Стадия первичных проявлений — этап, который начинается, соответственно, через 3-6, максимум 12 месяцев от момента заражения. В этот период продолжается активное размножение вируса, и появляется первичный ответ в виде выработки антител или клинических проявлений. Поэтому вторую стадию ВИЧ-инфекции можно выявить при сдаче крови на антитела к ВИЧ.
Стадия первичных проявлений может быть бессимптомной (чаще всего), а также проявляться в виде ряда неспецифических признаков ВИЧ:
- субфебрильная температура;
- сыпь;
- увеличение лимфоузлов;
- кандидоз слизистых;
- герпетическая инфекция; ;
- пневмония и другие проявления.
Принято считать, что человек находится в стадии острой ВИЧ-инфекции на протяжении 12 месяцев от появления антител к ВИЧ.
3) Субклиническая, или латентная, стадия ВИЧ — период замедленного размножения вируса, по сравнению с предыдущими стадиями. Антитела к ВИЧ в крови продолжают выявляться. Единственный признак ВИЧ — увеличение лимфатических узлов, которое возникает не всегда. Продолжительность стадии без специфического лечения — от 6 до 7 лет (в отдельных случаях может варьироваться от 2 до 20 лет).
4) Стадия вторичных заболеваний — фаза, в которой продолжается репликация ВИЧ. Она сопровождается активной гибелью CD4-лимфоцитов и, следовательно, истощением иммунной системы. Всё это становится причиной развития вторичных (в том числе оппортунистических) инфекционных и/или онкологических заболеваний:
- туберкулёза;
- кандидоза;
- саркомы Капоши;
- опоясывающего герпеса и других болезней.
Продолжительность данной стадии зависит от заболевания, своевременного принятия мер и индивидуальных свойств иммунной системы.
5) Стадия СПИДа (терминальная стадия) — финальный этап течения ВИЧ-инфекции. Происходит развитие тяжёлых вторичных инфекций, угрожающих жизни, их генерализация (распространение по всему организму), развитие онкологических заболеваний и поражение центральной нервной системы, которое может сопровождаться неврологическими симптомами: растерянностью и забывчивостью, неспособностью сконцентрироваться, изменением поведения, головными болями, расстройствами настроения, нарушением координации и трудностями при ходьбе. [9]
При отсутствии своевременно назначенного специфического лечения стадия СПИДа наступает в среднем через 10-12 лет от момента инфицирования. [4]
Осложнения вич-инфекции
Осложнения ВИЧ-инфекции — это вторичные инфекции, развивающиеся на фоне иммунодефицита. К таким заболеваниям относятся:
- Кандидоз (слизистой ротоглотки, дыхательных путей, пищевода) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida. Основные симптомы — боли в горле, при глотании, белый творожистый налёт на языке и/или миндалинах и твёрдом нёбе, субфебрильная лихорадка.

- Опоясывающий герпес — вирусная инфекция, характеризующаяся односторонними герпетиформными высыпаниями на коже (зудящих везикул с жидкостью с их последующим вскрытием и образованием корочек) с сильным болевым синдромом. Возбудитель — Varicella zoster, вирус семейства герпесвирусов, который при первой встрече с организмом (чаще в молодом возрасте) вызывает типичную ветряную оспу. Лечение проводится противогерпетическими препаратами.
- Туберкулёз — инфекционное заболевание, вызываемое различными видами микобактерий группы Mycobacterium. Основные симптомы — лихорадка, кашель, гипергидроз (повышенная потливость, особенно в ночные часы), одышка. Для постановки диагноза необходимо выполнение ФЛГ или КТ лёгких, консультация врача-фтизиатра. У ВИЧ-инфицированных особенностью течения туберкулёза является его частая генерализация, т.е. распространение на другие органы помимо лёгких, что усложняет лечение и, соответственно, ухудшает прогноз.
- Саркома Капоши — многоочаговая опухоль злокачественного характера, поражающая весь организм. Она формируется из эндотелия сосудов, ей свойственно различное клиническое течение. Преимущественно болезнь проявляется новообразованиями кожи, но также она может повлиять на слизистые оболочки, лимфосистему и внутренние органы (прежде всего, на лёгкие и желудочно-кишечный тракт). Лечение должно проводиться совместно с врачом-онкологом.

- Пневмоцистная пневмония — атипичная пневмония, характерная для лиц с иммунодефицитом. Основные симптомы — интенсивная одышка и лихорадка. Для постановки диагноза необходимо выполнения КТ лёгких.
- Церебральный токсоплазмоз — паразитарное заболевание, которое также характерно для лиц с выраженным иммунодефицитом, появляющееся образованием многочисленных очагов в головном мозге. Занимает 2-3 место среди оппортунистических инфекций у больных СПИДом. Имеет различную неврологическую симптоматику — головные боли, снижение памяти, эпилептические припадки и другие проявления. Лечение проводится совместно с врачом-неврологом.
Также могут возникнуть другие бактериальные и вирусные инфекции и онкологические заболевания. [4]
Диагностика вич-инфекции
Для диагностики ВИЧ-инфекции применяется специальный иммуноферментный анализ (ИФА) 4-го поколения, который заключается в реакции «антиген-антитело». Он позволяет определить наличие антител к ВИЧ в организме человека. Соответственно, тест на ВИЧ будет достоверным только после завершения периода инкубации, т.е. после того, как организм выработает достаточное количество антител (не ранее четвёртой недели после заражения). У большинства людей тест будет достоверным через три месяца, однако для исключения ВИЧ-инфекции на 100% необходимо сдать анализ через 6 и 12 месяцев.
В случае положительного анализа на ВИЧ тот же образец крови исследуется в лаборатории ещё раз: если результат вновь положительный, то необходим тест другого типа — иммунный блоттинг. Положительный результат иммунного блоттинга (после положительного результата ИФА) достоверен на 99,9%, что является максимально точным для любого медицинского теста. Если же иммуноблот отрицательный, то делается вывод, что первый тест был ложноположительным, и ВИЧ у человека нет.

Результат иммуноблота может интерпретироваться как положительный, отрицательный или неопределенный (т.е. наличие в иммуноблоте как минимум одного белка к вирусу). Неопределённый результат может наблюдаться, если анализ сдан в период инкубации: заражение произошло не так давно, поэтому в крови пока находится немного антител к ВИЧ, но спустя некоторое время иммуноблот станет положительным. Также неопределённый результат может возникнуть при отсутствии ВИЧ-инфекции и наличии некоторых хронических заболеваний. В таком случае иммуноблот станет отрицательным, либо будет выявлена причина неопределённого результата.
Как считаю многие, анализ на ВИЧ-инфекцию сдаётся не при любом заборе крови. Однако данное исследование является добровольным для всех, кроме:
- доноров крови;
- иностранцев и лиц без гражданства, которые хотят въехать на территорию Российской Федерации более чем на три месяца;
- медперсонала, работающего с кровью;
- лиц, находящихся в местах лишения свободы.
Люди, не относящиеся ни к одной из перечисленных категорий граждан, не сдают анализ на ВИЧ во время ежегодных профилактических медицинских осмотров, поэтому наличие медицинской книжки также не гарантирует отсутствие ВИЧ-инфекции.
Лечение вич-инфекции
В случае, если ВИЧ-инфекция обнаружена, человек встаёт на учёт в Центре по борьбе со СПИДом, где в дальнейшем наблюдается у врача-инфекциониста.
Лекарственного средства, которое могло бы полностью избавить от ВИЧ, в настоящее время нет. Однако, существуют препараты, значительно продлевающие жизнь и способные предупредить развитие СПИДа. Препараты для лечения показаны всем ВИЧ-инфицированным. Они предоставляются бесплатно после дообследования, назначаемого врачом-инфекционистом.
Препараты для лечения ВИЧ называются антиретровирусными (АРВ). Благодаря АРВ подавляется размножение вируса, в результате чего восстанавливается или не нарушается функция иммунной системы. ВИЧ-инфицированные пациенты, регулярно принимающие данные препараты, не способны передавать вирус даже при незащищённых половых контактах.
Особенность лечения ВИЧ-инфекции заключается в:
- необходимости ежедневного пожизненного приёма препаратов (как правило, не менее трёх);
- контроле эффективности лечения у врача-инфекциониста;
- наблюдении возможных нежелательных явлений, связанных с приёмом препаратов.
Для лечения используются хорошо изученные современные препараты, не оказывающие опасного токсического влияния на другие органы и системы, при условии соблюдения рекомендаций врача и своевременного обследования.
Прогноз. Профилактика
При раннем выявлении и своевременном начале специфического лечения продолжительность жизни ВИЧ-инфицированных людей может не уступать средней продолжительности жизни населения. Поэтому чрезвычайно важно как можно раньше начать наблюдение и лечение у специалиста.
Профилактика ВИЧ
К сожалению, вакцины от данной инфекции пока не существует.
Методами профилактики являются:
- защищённые половые контакты;
- использование стерильных инструментов для проведения различных манипуляций, сопровождающихся нарушением целостности слизистых и кожных покровов;
- тестирование на ВИЧ всего населения не реже 1 раза в год;
- обязательное обследование на ВИЧ при планировании беременности, постановке на учёт в связи с беременностью, а также во время беременности и перед родами;
- обязательный приём препаратов всем ВИЧ-инфицированным женщинам во время беременности;
- приём препаратов всем ВИЧ-инфицированным для снижения вероятности передачи вируса. [4][6]
При положительном результате исследования на антитела к ВИЧ необходимо:
- обратиться в Центр по профилактике и борьбе со СПИДом;
- получить подробную информацию о состоянии своего здоровья, о жизни с ВИЧ и о своих правах и обязанностях;
- начать приём препаратов;
- следовать рекомендациям лечащего врача.
Хотелось бы отдельно отметить, что люди, живущие с ВИЧ, ничем не отличаются от других людей, кроме наличия в их организме вируса.
В последнее время среди ВИЧ-положительных пациентов гомосексуальной ориентации участились случаи развития анального рака под влиянием вируса ВПЧ. Для его профилактики институт СПИДа штата Нью-Йорк рекомендует пациентам проходить скрининг на анальную дисплазию. Он включает:
- сбор анамнеза;
- осмотр и пальцевое ректальное обследование;
- анальный тест Папаниколау — взятие мазка из ануса;
- кольпоскопия [8] .
На развитие анального рака будет указывать боль и зуд в области ануса, кровянистые выделения, недержание кала, шишки и язвочки в перианальной зоне. Чтобы устранить осложнение, следует обратиться к колопроктологу.
Источник https://redcross-center.ru/companies/%D0%BB%D0%B5%D0%BA%D1%86%D0%B8%D1%8F-3-4-1-%D0%B2%D0%BD%D1%83%D1%82%D1%80%D0%B8%D0%B1%D0%BE%D0%BB%D1%8C%D0%BD%D0%B8%D1%87%D0%BD%D0%B0%D1%8F-%D0%B8%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D1%8F-%D0%B8/
Источник https://probolezny.ru/vich-infekciya/
Источник https://probolezny.ru/vich-infekciya/